Анкилостомидоз и стронгилоидоз что это такое
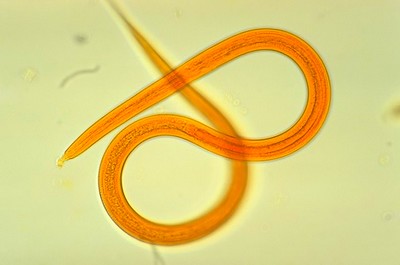
Стронгилоидоз — болезнь, возбудителем которой являются гельминты стронгилоиды (Strongyloides Grassi) из семейства Strongyloididae.
В ранней фазе заболевания превалируют аллергические проявления, в поздней — признаки поражения органов пищеварения.
Гельминты, вызывающие стронгилоидоз
Гельминт, вызывающий стронгилоидоз, является угрица кишечная или, как назвал ее Bavay в 1876 году, Strongyloides stercoralis.
Это мелкая нематода, способная переходить из свободноживущего поколения в паразитическое. Самки в этих поколениях по своей морфологии различны, в то время как самцы сходны (фото стронгилоидоза смотрите рисунок выше).
Свободноживущая самка очень мелкая (1×0,06 мм). Хорошо различимы рабдитовидный пищевод, цилиндрический кишечник, видны также половые зачатки, сравнительно крупные яйца (0,07×0,04 мм), половое отверстие вблизи середины тела и анальное отверстие на вентральной стороне хвостового конца.
Паразитическая самка более крупная (2,2×0,3 мм), бесцветная, полупрозрачная. Пищеварительная система представлена ротовой капсулой с четырьмя слаборазвитыми губами, длинным цилиндрическим пищеводом и кишечником, заканчивающимся анальным отверстием на вентральной поверхности заднего конца тела.
Половая система представлена парными яйцеводом и маткой, в которой имеются до 12 овальных сегментированных яиц. Яйца несколько меньше (0,05-0,058×0,03-0,034 мм), чем у свободноживущих самок. Заканчивается половая система половым отверстием, которое открывается наружу.
Самцы свободноживущих и паразитических поколений по своей морфологии сходны. Они меньше самок (0,07×0,04 мм), имеют рабдитовидный пищевод, хвостовой конец вентрально изогнут крючкообразно. На нем имеется рулек с двумя спикулами. Почти все тело самца занято половыми органами.
Кишечные угрицы также относятся к группе геогельминтов, но отличаются разнообразием цикла развития, который иллюстрирует рисунок выше. Свободноживущие половозрелые самцы и самки обитают обычно в почве. При благоприятной температуре, влажности и других факторах они копулируют и из оплодотворенных яиц выходят рабдитовидные личинки первой генерации. Меньшая же часть из них при отсутствии условий для развития после второй линьки отклоняются от обычной схемы развития и в третьей стадии развития превращаются не в рабдитовидные, а в филяриевидные личинки, дающие начало паразитическому поколению. Именно этим паразитам для продолжения своего развития нуждается в организме хозяина. Обычно их проникновение в организм происходит через кожу. По кровяным сосудам недоразвитые формы стронгилоид заносятся в легкие. Отсюда молодые раздельнополые особи кишечных угриц попадают в гортань, а затем в ЖКТ. Обычно стронгилоиды паразитируют в тонкой кишке человека. Здесь они копулируют. По мнению некоторых авторов (Смирнов Г.Г., 1974), оплодотворение самок начинается еще в бронхах и трахее и продолжается в кишечнике. Из отложенных яиц вылупливаются рабдитовидные личинки первой стадии. Они вскоре линяют, превращаясь в недоразвитые формы стронгилоид второй стадии.
Заражение человека может происходить и перорально. Но и тогда личинки, внедряясь в слизистую ротовой полости, проделывают тот же сложный путь миграции, прежде чем поселиться в кишечнике. Дальнейшая судьба недоразвитых форм стронгилоид может быть разной. Часть из них может развиваться по так называемому внутрикишечному пути. В этом случае после второй линьки здесь же, в просвете кишечника, формируется не рабдитовидная, а филяриевидная инвазионная личинка.
Другая часть личинок второй стадии развития с фекалиями попадает во внешнюю среду. Дальнейшее развитие может идти по прямому или непрямому пути. В первом случае личинка второй стадии линяет в филяриевидную, которая является инвазионной для человека. При непрямом пути развития недоразвитые стронгилоиды линяют в рабдитовидные 1-й генерации, которые дают начало свободноживущим самцам и самкам.
Самки откладывают до 50 зрелых яиц, а вышедшие из них рабдитовидные личинки обнаруживаются в кале спустя 28—30 дней после заражения. Они в почве сохраняют свою жизнеспособность и развиваются при температуре в пределах от 10 до 40°С и влажности не менее 18—20%.
Эпидемиология
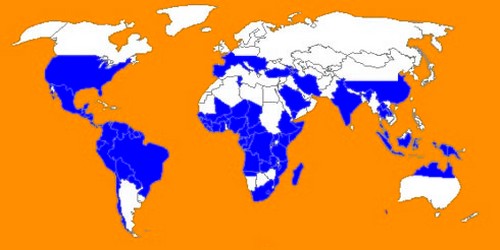
Условия, необходимые для пребывания личинок во внешней среде, определяют и ареал их распространения. Стронгилоидоз встречается чаще в субтропических и тропических зонах:
- в странах Латинской Америки (Бразилия, Панама, и др.),
- в юго-восточной Азии,
- в Европе (Италия, Франция, Бельгия, Голландия и др.),
- в России наиболее распространено заболевание в Закавказье,
- также данное заболевание встречается в Украине и Молдавии.
По данным Е.А. Шабловской (1968), на территории УССР зарегистрировано около 600 случаев стронгилоидоза, в Молдавии 140 случаев. Единичные случаи регистрируются и в республиках Средней Азии.
Поскольку при температуре почвы ниже 10°С личинки не развиваются, а при 0°С и ниже быстро погибают, в северных районах распространенность стронгилоид не регистрируется.
Единственным источником инфекции, при стронгилоидозе является человек. Но некоторые исследователи определенное значение придают собакам и кошкам, в организме которых паразиты также могут развиваться.
Механизм заражения обычно перкутанный, но может быть и пероральный, с поступлением инвазионной филяриевидной личинки в слизистые ротовой полости, откуда она совершает свой обычный путь миграции. Факторами передачи чаще всего бывает загрязненная почва, где инвазионные личинки при определенных условиях могут сохраняться 3—4 недели. Изредка факторами передачи инвазии служат свежезагрязненные фрукты, ягоды и овощи, на которых инвазионные недоразвитые формы стронгилоид могут выжить 4—5 дней. В воде они не развиваются и погибают в течение 1—2 суток, поэтому вода может служить фактором заражения только в очень редких случаях, при употреблении ее вскоре после загрязнения.
Сезонность заболевания определяется периодом года, когда суточная температура переходит порог 12°С и имеется достаточная влажность почвы. Так как в условиях низких температур личинки во внешней среде не мигрируют и в высохшей почве быстро погибают, то происходит самообеззараживание почвы. Этим объясняется низкая пораженность населения в районах с сухим и умеренным климатом.
Эти биологические особенности объясняют и более частую пораженность данным гельминтозом рабочих шахт, кирпичных и черепичных заводов, тунелестроителей, землекопов и других профессий, связанных с работой в условиях повышенной влажности и умеренных температур.
Патогенез
В патогенезе ранней, миграционной фазы болезни основное значение имеют аллерго-токсический синдром и повреждение тканей механическим способом, в частности кишечника.
Личинки стронгилоид при миграции могут попасть в различные органы и ткани, где обнаруживаются гнойные гранулемы, дистрофические изменения и микроабсцессы — в печень, легкие, почки и др. Повторные волны миграции недоразвитых форм стронгилоид сопровождаются усилением аллергических проявлений. При снижении резистентности организма (злокачественные опухоли, голодание), а также экзогенной иммуносупрессии (применение иммунодепрессантов после трансплантации, кортикостероидных гормонов) размножение паразита резко ускоряется, процесс генерализуется и может наступить летальный исход, даже если до этого болезнь протекала скрытно.
По-видимому, мигрирующие личинки стронгилоид способствуют заносу бактериальной флоры из кишечника, что может привести, в частности, к грамнегативным бактериям и может быть причиной неблагоприятного исхода болезни.
Клиника
В связи с тем, что от момента заражения до симптомов проходит срок неопределенной длительности, установление продолжительности инкубационного периода затруднено. Инвазия обычно длится долго, с периодами ремиссии и обострений. При аутореинвазиях она может продолжаться неопределенно долгое время (года и даже десятилетия).
Специфических, патогномоничных симптомов стронгилоидоза нет. В ранний период болезни больные часто жалуются на общую слабость, раздражительность, головокружения и головные боли, кожные высыпания и зуд. У многих отмечается повышение температуры тела, иногда до высоких цифр (38-39°С).
Могут развиться также при стронгилоидозе симптомы бронхита, пневмонии, аллергических летучих инфильтратов в легких.
Наряду с аллергическими проявлениями диагностируется дизентериеподобный симптомокомплекс:
- отмечаются гепатомегалия,
- в отдельных случаях с желтушностью кожи и склер,
- умеренной билирубинемией,
- повышением активности трансаминаз (Полозок Е.С., Токмалаев А.К., 1978).
Существует 3 основных формы заболевания:
- Желудочно-кишечная. Для нее характерно постепенное начало заболевания, а затем хроническое течение с элементами поражения ЖКТ. Нередко при этой форме стронгилоидоза среди симптомов резко выделяются признаки дискинезии желчного пузыря, в связи с чем некоторые авторы (Ишмухаметова А.И., Шабловская Е.А.) выделяют дуодено-желчно-пузырную форму.
- Нервно-аллергическая. Основными симптомами является уртикарная сыпь с характерной для нее клиникой и астено-невротическнй синдром.
- Смешанная. Могут быть выражены все или некоторые симптомы других форм.
Клиническая картина и симптомы стронгилоидоза разнообразны не только по развитию и симптоматике, но и по интенсивности проявлений. Болезнь может протекать в легкой, средней и тяжелой степени. В легких случаях наблюдается только эозинофилия при отсутствии жалоб.
Для симптомов стронгилоидоза любой формы течения характерна эозинофилия, выраженность которой самая сильная в ранней фазе болезни и при нервно аллергической форме, когда даже в поздней стадии заболевания она может достигать 70-80%.
Прогноз для легкой и средней степени тяжести — благоприятный, для более тяжелых случаев с повторными аутоинвазиями, наличием интеркуррентных болезней — ухудшается.
Диагностика
Клиническая диагностика стронгилоидоза крайне затруднена ввиду полиморфизма и неспецифичности клинических проявлений. Наводить на мысль о возможности стронгилоидозной инвазии может сочетание симптомов поражения органов пищеварения с упорной эозинофилией крови и крапивницей
Окончательный диагноз устанавливается только на основании обнаружения личинок кишечной угрицы в фекалиях, в мокроте, в моче. Исследуемый материал должен подвергаться лабораторному исследованию в свежем виде. Для повышения эффективности исследование фекалий рекомендуется проводить после дачи слабительного. Общепринятые унифицированные методы мазка, флотации и осаждения в данном случае малоэффективны.
Для выявления стронгилоидоза необходимо провести обследование методом Бермана. В настоящее время применяется также метод диагностики по Харада и Мори, описанный в статье по диагностике анкилостомидозов.
Для достоверного и эффективного выявления стронгилоидоза рекомендуется проводить параллельные поиски личинок стронгилоид в интестинальных, в частности дуоденальных, фекалиях. В случае обнаружения недоразвитых стронгилоид в мокроте или моче необходимы исследования фекалий и дуоденального содержимого методом Бермана.
Лечение
Для лечения стронгилоидоза назначается тиабендазол (минтезол) (ВОЗ, 1981). В процессе специфического лечения назначается десенсибилизирующая терапия, которую необходимо продолжить и после завершения лечения, так как возможно обострение аллергических проявлений и признаков воспалительных изменений в кишечнике. Контрольные паразитологические исследования проводятся через 1—2 недели.
Профилактика
Предупредительные мероприятия направлены в основном на выявление и обеззараживание источников инфекции и на охрану внешней среды от загрязнения фекалиями. Периодически проводят плановое обследование всего населения предполагаемых очагов инвазии, групп населения (профессий) повышенного риска в отношении стронгилоидоза, используя метод Бермана. Выявленных инвазированных подвергают дегельминтизации с последующим ежемесячным контрольным обследованием в течение полугода.
В целях охраны почвы от загрязнения личинками сгронгилоид фекалии больных обрабатывают 40% раствором попаренной соли, калийных, азотных, фосфорных и смешанных удобрений. Для обеззараживания в эпидемический сезон почвы в очагах стронгилоидоза вышеуказанные средства используют в 10% растворе. Надежной мерой дезинвазии является и обработка почвы 2% раствором пестицида карбатион, в присутствии которого рабдитовидные личинки погибают спустя 20 часов, а филяриевидные — 24 часа (Шабловская Е.А., 1968). В холодный период года дезинвазию почвы не проводят, так как недоразвитые формы стронгилоид при низких температурах быстро погибают и происходит самообеззараживание почвы.
Определенное профилактическое значение имеют общие принципы гигиены, охрана кожных покровов от соприкосновения с гельминтологически небезопасной почвой, то есть соблюдение мер, предотвращающих реализацию механизма заражения.

Стронгилоидоз – заболевание человека, вызываемое паразитами – круглыми червями рода Strongyloides, в основном вида Strongyloides stercoralis. Отличительной особенностью этих червей является их способность существовать и размножаться в организме хозяина долгие годы, не вызывая никаких симптомов, но при этом вызывать серьезные и тяжелые состояния у людей со слабым иммунитетом.
Стронгилоидоз — хронический гельминтоз, возбудителем которого является кишечная угрица, которая поражает желудочно-кишечный тракт и может вызвать различные аллергические реакции.
Это заболевание достаточно распространенное и встречается в странах с влажным и теплым климатом. Люди, не соблюдающие правила личной гигиены, подвергаются заражению. А также вспышки заболевания часто встречаются в помещениях, например, в интернатах, психиатрических больницах, тюрьмах и других учреждениях подобного типа.
Географическое распространение
Заболевание распространено в странах субтропического и тропического климата, в частности, в Северной Америке, Юго-Восточной Америке, Европе, в странах бывшего СССР (Молдавия, Украина, Грузия, Азербайджан, Таджикистан, Узбекистан).
Причины возникновения
Возбудителем заболевания является кишечная угрица (Strongyloides stercoralis). Это нитевидные нематоды, самки которых достигают в длину от 1,1 до 2,2 мм, самцы до 0,7 мм. Угрица имеет ротовое отверстие и губы, половой аппарат является парным. Самка может откладывать до 50 яиц в сутки, яйца мелкие овальной формы и полупрозрачные. Далее они выходят с испражнениями в окружающую среду для дальнейшего созревания.
Кишечные угрицы могут развиваться как во внешней среде, так и организме человека. Свободноживущие 
паразиты обитают в почве, и при благоприятных условиях личинки выходят из яиц, а затем превращаются во взрослую особь. Некоторые личинки становятся филляриевидными, то есть для них необходим организм для паразитирования. Обычно такие личинки проникают в организм хозяина по перкутанному пути: через кожу паразиты проникают по кровеносным сосудам в малый круг кровообращения, затем в легкие, в которых и происходит создание нового поколения гельминтов. Взрослые особи через гортань попадают в желудочно-кишечный тракт, в тонком кишечнике откладывают яйца, и цикл повторяется.
Кроме подкожного заражения, в организм человека личинки могут попасть пероральным путем, в этом случае они внедряются в слизистую ротовой полости, а далее все продолжается как при перкутанном пути.
Иногда встречается, что заражение происходит одновременно двумя способами.
- перкутанный (через кожу, волосяные фолликулы, сальные и потовые железы личинки проникают в малый круг кровообращения, затем в органы человека; перкутанным путем можно заразиться при хождении босиком по траве и песку, через сельскохозяйственные работы);
- пероральный (через неочищенную воду, немытые овощи, фрукты, ягоды);
- аутоинвазийное заражение представляет собой размножение яиц в кишечнике с последующим выходом личинок, развитие половозрелых особей и их паразитирование.
Патогенное действие на организм человека

На начальном этапе развития угрицы происходит сенсибилизация (повышенная чувствительность к чужеродным веществам) организма , возможно возникновение аллергических реакций и механическое повреждение тканей и органов при миграции личинок.
Повреждая органы и ткани, возбудители болезни могут спровоцировать появление воспалительной реакции, набухание фолликулов, образование шишек и гранулем, эрозий, кровоизлияний и язв, увеличиваются лимфоузлы. При заражении внутренних органов могут образовываться гранулемы, абсцессы, дистрофические изменения. У больных онкологическими заболеваниями и ВИЧ-инфицированных могут развиться инфекции с присоединением бактериальной микрофлоры, вплоть до летального исхода.
При длительном течении болезни проявляются нарушения функций пищеварительной системы, вследствие чего происходит атрофия слизистой оболочки, белковая недостаточность, потеря массы тела, истощение.
Клинические симптомы стронгилоидоза
На раннем этапе заболевания каких-либо симптомов нет. Иногда могут проявляться аллергические реакции. На следующей стадии заболевания могут наблюдаться следующие симптомы:
- общая слабость, раздражительность, головные боли, головокружения;
- повышение температуры тела, потливость, озноб, быстрая утомляемость;
- легочный синдром (бронхит, пневмония);
- проявления острого гастроэнтерита (диарея со слизью, тошнота или рвота);
- увеличение размеров печени, желтуха.
На поздней стадии в зависимости от тяжести поражения различают следующие формы и их симптомы:
- Желудочно-кишечная форма (возникает рвота, боли и колики в животе, диарея со слизью и кровью, запоры, иногда развивается язвенная болезнь двенадцатиперстной кишки и дискинезия (нарушение сокращений) желчевыводящих путей.
- Дуодено-желчнопузырная форма сопровождается болезненными ноющими болями в животе, отрыжкой, чувством горечи во рту, снижением аппетита, болями в правом подреберье (район печени), тошнотой и рвотой. Диагностическое обследование УЗИ, холецистография обнаруживают увеличение печени, перекрут желчного пузыря, деформацию желчного пузыря.
- Нервно-аллергическая форма выражается высыпаниями на кожных покровах (крапивница), зудом, астено-невротическим синдромом — это головная боль, повышенная потливость, раздражительность, мышечные боли (миалгия), боли в суставах (артралгия); в случае перкутанного заражения возможен аллергический дерматит. Высыпания на кожных покровах проявляются без всякой цикличности по несколько раз за год.
- Легочная форма заражения поражает органы дыхательных путей, она часто сопровождает аутоинвазию. Больные страдают от кашля, одышки, затруднения дыхания, приступов с астматическим уклоном, повышается температура тела.
- Смешанная форма болезнь протекает в легкой, среднетяжелой, тяжелой форме. В тяжелой форме заболевания наблюдаются следующие осложнения: кишечник поражается язвами, возникает перформативный перитонит, паренхиматозная дистрофия печени, некротический панкреатит.
Диагностика стронгилоидоза
Определить на ранней стадии стронгилоидоз сложно. При постановке диагноза врач обращает внимание на анализ крови и симптоматику больного, имеющего особенности:
- многочисленные нарушения пищеварительной системы, сопровождающиеся токсико-аллергическими реакциями организма;
- периферический анализ крови содержит высокое содержание эозинофилинов и СОЭ. На ранней стадии стронгилоидоза эозинофилия достигает до 70-80%, а СОЭ до 40-60мм/ч.
Лабораторная диагностика стронгилоидоза:
- общий анализ крови;
- анализ кала на наличие яиц и гельминтов, дуоденоскопия (наличие личинок в желчи). Личинки паразита могут погибнуть, если анализы кала и дуоденоскопии проводить методам Като и методом обогащения (калантарян, фюллеборно), рекомендуется на емкостях с анализами делать пометки: обследуется на стронгилоидоз, тогда диагностику анализов сделают методом Бергмана, его используют для теплолюбивых личинок. Так же можно исследовать на наличие паразитов мокроту и мочу;
- анализы на серологическую реакцию (ИФА и РИФ) организма берутся редко.
Лечение стронгилоидоза
Медикаментозная противопаразитная терапия, в силу сильнейшего инфицирования желудочно-кишечного тракта, проводится стационарно. Специалистами назначается ряд препаратов индивидуально таких, как:
- минтезол назначается во время приема пищи либо через 30 минут после еды, взрослым по 50 мг/кг/сутки в течение 2-3 дней, детям 25 мг/кг/сутки. К данному препарату назначается десенсибилизирующие лечение (противоаллергические: зиртек, ларитин и д.р);
- медамин назначают по 100 мг/кг/сутки, разделив на три приема и запивая водой.
Препараты альбендазол, вермокс являются альтернативой выше перечисленным противогельминтным средствам. Лечебный процесс назначается только врачом, так как противопаразитное лечение имеет побочные эффекты и противопоказания.
Инфузионное лечение (введение лекарственных средств) рекомендуется с целью дезинтоксикации.
После прохождения терапии через 14 дней нужно сдать анализы на наличие паразитов в организме три раза с интервалом 2-3 дня.
Пациент после полного курса терапии стоит на диспансерном учете в течение года, в первые полгода пациента обследуют каждый месяц, затем раз в квартал. При отрицательных трехкратных пробах на наличие паразитов в организме снимают с учета.
Стронгилоидоз – распространённая болезнь человека, встречается в странах мира с влажным климатом.
Диссеминированный стронгилоидоз (анкилостомидоз) – геогельминтоз, возбудитель которого – кишечная угрица (гельминт, основной тип – stercoralis). Распространён у взрослых, поражает ЖКТ, сопровождается аллергической реакцией.
География инфицирования
Инфекция распространена в субтропиках и тропиках, в странах Северной Америки, Юго-Восточной Америки, Европе и других.
Причины заражения стронгилоидозом
Возбудитель – кишечный круглый червь. Тип – Нематода (круглый червь). Форма паразита – нитевидная. Самка достигает размера 2,2 мм, самец – 0,7 мм. Имеет ротовую полость, губы. Половой аппарат – парный. Место обитания угрицы – двенадцатиперстная кишка, тонкая, толстая кишка, реже – желудок. Яйца круглых червей – овальные, полупрозрачные, размер – 0,03 мм. Половозрелая самка откладывает 50 личинок, выходящих с фекалиями для эволюционирования. После продолжают развиваться во внешней среде.
Схема развития: факультативные паразиты развиваются в окружающей среде, реже в органах человека. Паразитируют либо живут без хозяина. Свободноживущие личинки живут на поверхности почвы. Благоприятные условия способствуют созреванию личинок, покидающих яйца и преобразующиеся в половозрелых особей. Некоторые паразиты созревают иначе – во время линьки эволюционируют в филяриевидные цисты, впоследствии становящиеся инвазивными (чтобы развиться попадают в организм человека). В большей степени через кожный покров (перкутанный путь) паразит проникает в организм, после через кровеносные сосуды в лёгкие (делятся, создают новые колонии гельминтов). Половозрелая особь попадает в гортань, после в ЖКТ. Место обитания – тонкий кишечник, где откладывают будущих цист, становящихся в будущем личинками. Развивается патология кишечника.
Пероральный – путь инфицирования. Цисты обитают в слизистой оболочке ротовой полости, после мигрируют через сосуды в ЖКТ. Процесс миграции длится до 27 дней.
Суперинвазия – личинки проникают в слизистую кишки.
Аутоинвазия – паразит попадает через кожный покров перианальной области с расчёсами.
Стронгилоиды с экскрементами во внешней среде достигают половой зрелости 2 способами. Женская особь откладывает до 50 яиц, оптимальные условия -10-40С при влажности 18-20%.
- Через кожу. Гельминты всасываются в кожу, попадают в организм через потовые железы, после – в кровеносные сосуды;
- Отдых на заражённой траве, во время сельскохозяйственных работ, хождения без обуви. Личинка сначала проникает в кожу, постепенно мигрируя в кровеносную систему человека;
- Питьё грязной воды, фруктов, овощей, ягод. Личинки попадают в слизистую оболочку рта, постепенно передвигаясь к кишечнику;
- Посредством заражённого личинками человека.
- Прямой – фекалии личинок выделяются во внешнюю среду. В благоприятных условиях становятся заразными, поражают людей. На завершающем цикле развития преобразуются в зрелую особь.
- Непрямой – образуются свободноживущие гельминты. Попадая в грунт с фекалиями, развиваются, превращаясь во взрослые особи. Готовы выводить новое потомство. Личинки переходят в форму, представляющую угрозу человеку заражением. Становится паразитом, живущим в организме человека.
- Внутрикишечный. Преобразование личинки осуществляется внутри кишечника. Если у человека частые запоры, проблемы с кишечником, этот путь заражения представляет угрозу.
Попадая в организм, личинки становятся зрелыми особями. Самцы, у которых нет возможности приспособиться к слизистой, выходят наружу с испражнениями. Самки переходят в кишечник, остаются там. Ежедневно откладывают свыше 50 яиц. Мигрируют паразиты около 2 недель – 1 месяца. Заражение длится десятки лет.
Патогенез
Ранняя фаза стронгилоидоза у взрослых характеризуется аллергическими реакциями из-за продуктов жизнедеятельности и распада личинок; механическим воздействием на поражённые участки органов, обитаемые личинками. Повреждение слизистой оболочки кишечника вызывает воспалительный процесс, набухание фолликулов, образование гранулем. Результат – образование язв, эрозий, кровоизлияние. Происходит расширение лимфоузлов. Поражая иные участки организма, образовываются гранулёмы, абсцесс, дистрофия. При слабой иммунной системе (онкологических заболеваниях, применении иммунодепрессантов) возможен летальный исход. Вероятно повторное заражение. Выраженный иммунодефицит (онкологическая болезнь, ВИЧ) развивает генерализованную форму паразитоза, поражая жизненно важные органы и системы.
Хроническая стадия вызывает:
- Нарушение функций пищеварения, атрофию слизистой оболочки.
- Белковую недостаточность.
- Потерю веса.
- Истощение.
Выживаемость паразита
При температуре в 24-27С личинка созревает за 1-2 дня. Благоприятные условия продолжают жизнеспособность гельминтов в окружающей среде до 3 недель. На высохшей почве, фекалиях, при температуре ниже 0С, свыше 50С личинки погибают мгновенно. Важное условие продолжительности жизни стронгилоида – состав почвы, кислотность, наличие гумуса.
Симптомы кишечной угрицы
Период инкубации – 2-3 недели до пары лет (с момента заражения, заканчивая проявлением первых симптомов).
Первая стадия – отсутствие симптомов. Развиваются аллергические реакции.
- Слабость, раздражение, мигрень головы, головокружение.
- Постоянное изменение температуры тела, симптомы, схожие с отравлением: повышенная потливость, озноб, головокружение, головная боль.
- Поражение лёгких: бронхит, пневмония.
- Острый гастроэнтерит: понос со слизью, специфичным запахом, рвотные побуждения, расширение печени, желтуха – появление тёмной мочи, после желтеют кисти рук, потом конечности, тело.
Поздняя стадия включает формы, зависящие от поражающих факторов:
- Желудочно-кишечная форма: острое начало – развивается гастрит (рвотное побуждение, колики в животе), энтерит (понос), энтероколит (боль нижней части живота, понос с каплями крови и слизью); риск заболевания язвой 12-перстной кишки, дискинезией желчевыводящих путей. Жидкий стул сменяет запор.
- Дуодено-желчнопузырная форма – боль в животе разного характера, отрыжка, горечь в ротовой полости, пониженный аппетит, колики в печени (правое подреберье), тошнота, рвота. При диагностировании (УЗИ, холецистография) – расширенная печень, поражение желчных путей, пузыря.
- Нервно-аллергическая – уртикарная сыпь – крапивница, зуд, астено-невротический синдром (повышенное выделение потовых желёз, мигрень головы, раздражение), мышечная боль, боль в суставах, развивается аллергический дерматит.
- Лёгочная форма – поражение органов дыхания. Проявляется – кашель, одышка, затруднительное дыхание, температурные изменения.
- Смешанная – лёгкая, среднетяжёлая и тяжёлая. Для тяжёлой характерны – язвенное поражение кишки, результат – перфоративный перитонит, дистрофия печени, некротический панкреатит.
Симптомы у человека иногда проявляются не сразу.
Диагностирование
У ранней диагностики имеются определённые сложности. При первичном обращении пациента врач представляет общую картину по жалобам. Оценивая их, забирая первичный анализ крови, следует учесть особенности:
- Нарушение пищеварительной системы с часто возникающими аллергическими проявлениями.
- Повышение СОЭ в крови.
Дифференциальная диагностика проводится наряду с другими паразитами, болезнями желудка.
Диагностика стронгилоидоза (лабораторная диагностика) включает:
- Общий анализ крови – сдать анализ на стронгилоидоз необходимо.
- Копроовоскопию – когда обнаруживаются яйца, личинки паразитов в кале. Обнаружить личинки в испражнениях не всегда удаётся – погибают, потому анализ кала на стронгилоидоз не эффективен.
Лечение
Лечение стронгилоидоза начинается с терапии. Включает госпитализацию в стационар. В качестве противопаразитарных средств врач назначает:
- Минтезол. Употреблять во время приема пищи или через полчаса после еды в несколько приемов. Продолжительность – 2-3 дня.
- Медамин. 100 мг за 3 приема после употребления пищи, запить водой.
У терапии есть побочные эффекты – не стоит заниматься самолечением. Препараты назначает врач в индивидуальном порядке.
Повторное исследование при стронгилоидозе проводят через 2 недели после курса лечения. Наблюдение в диспансере продолжается 1 год: первые полгода больного обследуют ежемесячно, затем – каждый квартал. С учета человека снимают, если 3 раза подряд пробы отрицательные.
Лечится болезнь народными средствами – хреном, чесноком.
Профилактика заболевания
Профилактика стронгилоидоза включает мероприятия:
- Своевременное установление заболевания, излечивание. В группу риска входят работники сельхоз организаций, контактирующие с грунтом, водой, шахтёры, землекопы.
- Индивидуальная профилактика граждан, контактирующих с грунтом – чтобы предотвратить инфицирование рук и слизистой оболочки почвой, своевременно их обработать, исключить из рациона употребление продуктов, загрязнённых почвой.
- Улучшение санитарных условий – очистка туалетов, находящихся во дворах, уничтожение заражённых испражнений. Личинки можно уничтожить кипятком, хлорной известью.
- Обучение правилам гигиены подростков.
Необходимо обследовать лиц, страдающих болезнями пищеварительной системы.
Важные профилактические методы – охрана окружающей среды от загрязнений фекалиями. Чтобы обеззаразить испражнения больных, используют 1 часть крутого кипятка и 2 части хлорной извести. 200 г смеси используют для 1 порции фекалий. Чтобы обеззаразить почву, используют калийные, азотные удобрения.
Личная профилактика включает исключение хождения без обуви, лежание на земле без покрывала. Нужно тщательно мыть овощи и прочие продукты питания, чтобы не вызывать образование инфекции.
Стронгилоидоз – заболевание серьёзное, но излечимое. Вовремя обратившись к врачу, удастся избежать осложнений – можно сдать анализ крови, кал. Более подвержены заболеванию дети. Недуг у детей протекает тяжелее. Чтобы не допустить заражения у ребенка, необходимо следить за гигиеной. Нужно посетить клинику – сдать кал на стронгилоидоз. Тестирование анализа происходит сразу.
Читайте также:


