Анализы на инфекции при уретрите
Диагностика уретрита осуществляется комплексно с использованием лабораторных и инструментальных методов исследования.
Какие сдают анализы на уретрит?
Проводится исследование мочи, крови, отделяемого уретры. Первоочередное значение для диагностики уретрита имеет анализ мочи. Общий анализ показывает количество лейкоцитов, эпителиальных клеток, слизи, наличие эритроцитов и белка в моче.

О развитии воспаления слизистой уретры говорит повышенное количество лейкоцитов в моче. Дополняет картину исследования, повышенный уровень в моче клеток эпителия, слизи. В некоторых случаях присутствие эритроцитов, это означает кровотечение в урогенитальном тракте. Выявление белка в моче - также характерный признак воспаления в тканях мочеполовых путей.
Помимо общего анализа мочи при уретрите, высокое диагностическое значение имеет анализ по методу Нечипоренко. Он позволяет установить локализацию воспалительного процесса. Суть метода заключается в сборе утренней мочи в три разных контейнера. В лаборатории проводится анализ трех сданных проб, в результате чего определяют уровень лейкоцитов в каждом стакане. Если повышенный уровень лейкоцитов выявлен в первой пробе, воспаление локализуется в передней части уретры. Если в третьей – в заднем участке мочеиспускательного канала, а если во всех одновременно – в мочевом пузыре или в почках.
Исследование мазка из уретры при уретрите проводится с помощью световой микроскопии.

Мазок берут у мужчин из уретры – с этой целью стерильный одноразовый зонд вводят в уретральный канал на глубину 3-4 см. После чего осторожными вращательными движениями его извлекают.
В нашей клинике используется авторская безболезненная методика забора мазков у мужчин. У женщин мазок берут из влагалища, цервикального канала и уретры. Отобранный мазок исследуют на наличие лейкоцитов, эритроцитов, клеток эпителия и слизи, а также на присутствие патогенной микрофлоры. С помощью бактериоскопии в мазке можно обнаружить гонококки, трихомонады, гарднереллы, дрожжевые грибки, кокковые бактерии.
- Технологии Отличием нашего центра является использование современных медицинских технологии
- Наш опыт Позволяет лечить людей на несравнимо более высоком уровне. Вы получите максимальный результат и безопасность
- Время Не превращаем время, отпущенное человеку для активной жизни, в бесконечную историю болезни
- Традиции Не забываем о традиционных методах диагностики и лечения. Мы отобрали самое эффективное
- Целостный подход Подбираем индивидуальное лечение, общаясь с организмом при помощи мышечного тестирования
- Репутация Мы дорожим своей репутацией и не применяем сомнительных методов лечения
Мазок из мочеполовых путей может исследоваться путем бактериологического посева.
Для этого отобранный образец помещают на специальные питательные среды и ставят в термостат для инкубирования колоний микроорганизмов. Через 5-7 дней микробные патогены идентифицируют, определяют их количество (колониеобразующие единицы) с целью установления интенсивности воспаления. После чего выясняют чувствительность микробов к антибактериальным препаратам.
При уретрите также проводится анализ крови с помощью ПЦР или ИФА
ПЦР-исследование дает возможность высокоточно определять возбудителя инфекции урогенитального тракта путем многократной репликации его ДНК или ее фрагментов. Иммуноферментный анализ преследует ту же цель, но идентификация возбудителя инфекции осуществляется путем выявления в сыворотки крови образованных к нему антител.

Этот метод позволяет также установить давность воспалительного процесса и его интенсивность.
Подготовка к сдаче анализов при уретрите заключается в следующем:
- Кровь для ПЦР и ИФА сдается утром натощак.
- За 2 недели до визита к врачу исключается антибиотиколечение.
- За 2 суток до исследования следует воздержаться от половых сношений.

- В день визита к врачу не следует подмываться и обрабатывать гениталии антисептическими средствами, не спринцеваться.
- За 3 ч до забора мазка из уретры не мочиться.
- Женщинам рекомендуется сдавать анализы не ранее 5 дня менструального цикла и не позже, чем за 5 дней до начала месячных.
При необходимости сдать анализы на уретрит, обращайтесь в нашу клинику.
Анализы при уретрите проводятся с целью выяснения, какова природа и происхождение заболевания.

Каким микробным возбудителем оно вызвано, какова интенсивность воспаления и какие лечебные мероприятия необходимы.
Какие анализы нужны при уретрите?

Перечень необходимых для постановки диагноза исследований может варьировать в зависимости от подозреваемой патологии.
Однако наиболее распространенными среди них являются:
- общеклинический анализ крови – он позволяет оценить общее состояние организма, выявить те или иные отклонения (анемию, аллергию, воспалительные процессы, иммуносупрессивные состояния и др.);
- общий анализ мочи – он направлен на оценку функционального состояния органов мочевыделительной системы (мочевого пузыря, почек, уретры). С его помощью можно выявить воспалительные и дегенеративные процессы в этих органах, выявить функциональные расстройства и органические патологии (нефропатии, уретриты и циститы, нефросклероз, мочекаменную болезнь, нефролитиаз и др.);
- Биохимия крови – этот анализ дает возможность выявить отклонения в работе внутренних органов (почек, печени, сердца и др.), нарушения обмена веществ. При заболеваниях почек, прежде всего, востребованы анализы на уровень в крови мочевины и креатинина – эти показатели отражают состояние и функции почек.
- Биохимия мочи – так же, как и биохимический анализ крови, направлена на оценку состояния мочевыделительной системы.
Подразумевает не только исследование ее состава, но и анализы на половые инфекции. Микробиологический скрининг предполагает исследования на такие заболевания, как гонорея, хламидиоз, трихомоноз, уреаплазмоз, микоплазмоз и др. Микроскопия уретрального мазка проводится с целью оценки урогенитальной микрофлоры и выявления возможных возбудителей ЗППП – гонококков, трихомонад, дрожжеподобных грибков.

Кроме того, в поле зрения мазка можно выявить повышенный уровень лейкоцитов и эпителиоцитов. Однако этот метод диагностики отличается невысокой чувствительностью и специфичностью. Поэтому не может использоваться в качестве основополагающего и, тем более, единственного.
Является одним из самых точных методов микробиологического скрининга. Он позволяет определить, какого рода и какая именно микрофлора спровоцировала развитие инфекционно-воспалительного процесса. Это может быть неспецифическая бактериальная или грибковая флора. Например, стрептококки, стафилококки, энтерококки, кишечная палочка, вульгарный протей, дрожжевые грибки и др.
И возбудители урогенитальных инфекций – хламидии, трихомонады, уреа- и микоплазмы, гонококки, вирусы и др. Для культурального исследования необходима моча пациента или мазок из уретры. Биоматериал высевают на специальные питательные среды и помещают в термостат на 5-7 суток. После чего извлекают и идентифицируют выросшие колонии микробов.

Помимо этого, после определения вида возбудителя проводится выяснение, к каким антимикробным препаратам он наиболее чувствителен. Достоинством этого метода является высокая специфичность и точность. К недостаткам относят высокую трудоемкость и необходимость длительного ожидания результатов. ПЦР-исследование основывается на выявлении в биологическом материале фрагментов генома инфекционного возбудителя. Обладает высокой чувствительностью и специфичностью. Обнаружение микробного патогена возможно даже при его минимальной концентрации в исследуемой пробе и организме больного.

С помощью этого метода диагностируют практически все урогенитальные инфекции – бактериального, вирусного, грибкового и протозойного происхождения. Кроме того, диагностика выполняется очень быстро. Как правило, результаты анализов готовы в тот же день или через один рабочий день. В некоторых случаях для диагностики урогенитальных инфекций может использоваться иммунологический анализ (ИФА).
Он позволяет обнаружить в сыворотке крови больного антитела к возбудителю инфекции. И установить, как давно произошло заражение (путем определения авидности иммуноглобулинов).

Какие сдают анализы при уретрите?
Как правило, в список необходимых исследований входит стандартный набор исследований. Это общеклинический анализ, микроскопия и посев уретрального отделяемого, если это нужно – ПЦР мазка.

Симптомы воспаления мочеиспускательного канала могут напоминать и другие заболевания мочеполовой системы. Но лечение разных патологий существенно отличается друг от друга. Поэтому очень важно правильно определить имеющееся заболевание (уретрит это или что-то другое). В этом помогает лабораторная и инструментальная диагностика уретрита. Какие методы наиболее информативны, как к ним подготовиться для получения точного результата и как они проводятся? Поговорим об этом детальнее.
Как выявить уретрит лабораторными методами?
Определить уретрит помогают лабораторные методы. Они занимают основное место в диагностике этой патологии. Основные способы, которые используются, чтобы выявить уретрит, следующие:
- Бактериоскопический – осмотр взятого материала под микроскопом.
- Бактериологический – посев материала на специальные среды и изучение внешнего вида выросших колоний.
- Серологический – определение антител (иммуноглобулинов разных классов) к наиболее распространенным и вероятным возбудителям уретрита. Иммуноглобулины могут быть системными (класс G и М) и местными (класс А, они синтезируются локально в слизистой оболочке).
- ПЦР-диагностика – выявление в крови или других биологических средах (моча, отделяемое уретры, цервикального канала) определенных генетических последовательностей, характерных для того или иного возбудителя.
- Общеклинический – исследование мочи и крови стандартными методами для оценки наличия и степени воспалительного процесса. Эти анализы назначаются практически каждому человеку, обратившемуся за медицинской помощью.
Чтобы установить правильный диагноз уретрита (при наличии подозрительных клинических признаков или воспалительных изменений в общеклиническом анализе мочи), необходимо в первую очередь исследовать отделяемое из уретры. Но некоторые факторы могут исказить достоверность этого анализа, поэтому врачи придерживаются определенных правил при заборе материала.
Как подготовиться к анализу из уретры и как он проводится
Правила получения отделяемого из уретры разнятся у женщин и мужчин.
У женщин эти правила включают в себя:
- сбор материала не раньше чем через 1 час после мочеиспускания;
- используют стерильный ватный тампон. Если отделяемого нет, то специальный эндобраш (кисточка наподобие маленького ершика), который несколько раз поворачивают по часовой стрелке, вводят в уретру на глубину 2-4 см.
У мужчин правила сбора следующие:
- после последнего мочеиспускания должно пройти 2 часа и более;
- вводят эндобраш в уретру на 2-4 см и вращают 2-3 раза по часовой стрелке.
В тех случаях, когда уретрит протекает с невыраженной симптоматикой, и при хронических формах взятие отделяемого с помощью эндобраша оказывается не всегда информативным. Поэтому таким пациентам врачи проводят аккуратное соскабливание слизистой оболочки, используя ложку Фолькмана. Эта процедура нормально переносится, может ощущаться незначительный дискомфорт во время ее проведения.
Полученный материал либо подвергают микроскопии (бактериоскопический метод), либо сеют на среды (бактериологический метод). С помощью микроскопического исследования удается быстро и без труда выявить трихомонад и гонококков (в отношении других возбудителей метод менее чувствителен). Но их отсутствие в мазке не говорит, что они как причина уретрита исключены. В этом случае при наличии подозрительной клинической симптоматики показано проведение полимеразной диагностики. Обнаружение в мазке более 5 лейкоцитов в одном поле зрения — это достоверный признак воспалительного процесса в уретральной зоне, который и называется уретрит.
Таким образом, с помощью микроскопии можно диагностировать:
- факт уретрита (наличие воспаления);
- его причину (конкретного возбудителя, особенно если это гонококк или трихомонады), которая влияет на дальнейшую тактику ведения пациента.
Преимущество бактериологической диагностики уретрита в возможности определения чувствительности причинных микробов к антибиотикам, чтобы врач изначально мог назначить тот, который будет наиболее эффективен у данного пациента.
Анализы мочи
Первоначально при наличии жалоб на учащение мочеиспускания и его болезненность врач предполагает уретрит, поэтому и назначает общий анализ мочи. Если в нем (или в анализе по Нечипоренко) выявляются лейкоциты в большом количестве или бактерии, рекомендуется проведение трехстаканной пробы.
3-стаканная проба помогает провести топическую диагностику поражения мочевыделительной системы, т.е. определить, какой орган конкретно воспален.
С ее помощью также можно оценить:
- численность возбудителей в 1 мл мочи;
- их вид;
- чувствительность к антибактериальным препаратам.
Особенно информативна эта проба, если причиной заболевания стали условно-патогенные микробы (если другие методы их не выявляют):
- стафилококки;
- стрептококки;
- протей;
- кишечная палочка и т.д.
С помощью этого анализа удается понять, в каком из отделов мочевой системы развилось воспаление. Результаты интерпретируются следующим образом:
- уретрит — это когда патологические изменения выявляются в первой порции мочи;
- простатит и цистит приводит к появлению большого количества лейкоцитов во второй порции мочи;
- пиелонефрит – воспаление почек – обуславливает появление лейкоцитов во всех трех пробах.
Уретроскопия
В некоторых случаях для уточнения характера поражения слизистой врач может проводить уретроскопию. Это эндоскопический метод, выполняемый под обезболиванием. Чаще всего используют современные высокоэффективные местные анестетики; раньше для этого использовали наркоз, но из-за его побочных эффектов сейчас отказались от этого метода обезболивания.
В просвет мочеиспускательного канала вводится специальный тончайший зонд с видеокамерой, а на экране выводится изображение. Такую диагностику проводят, чтобы установить особенности поражения уретры, а также при наличии простатита или воспаления семенных пузырьков.
Уретроскопия может выполняться как у мужчин, так и у женщин. Существует 2 разновидности этого метода:
- ирригационная уретроскопия – чтобы улучшить визуализацию мочеиспускательного канала, в мочевой пузырь вводят физиологический раствор;
- сухая уретроскопия – вместо жидкости по мере продвижения уретроскопа врач наполняет мочевой пузырь газом.
В зависимости от того, как протекает уретрит, уролог выбирает наиболее информативный метод из рассмотренных. Помимо воспалительного поражения мочеиспускательного канала, с помощью уретроскопии врач может выявить:
- инородные тела;
- кисты;
- опухолевые поражения;
- дистрофические процессы слизистой, часто развивающиеся у женщин в климактерическом возрасте.
Метод практически не имеет противопоказаний. Только запущенный уретрит ограничивает его применение, т.к. из-за выраженного воспалительного процесса при введении уретроскопа существует очень высокий риск разрыва мочеиспускательного канала. В этом случае диагностика основывается только на результатах лабораторных исследований.
В течение нескольких дней после проведения уретроскопии могут отмечаться некоторый дискомфорт, связанный:
Если после проведения процедуры повышается температура тела, ослабевает струя мочи или имеется кровотечение, которое не останавливается – надо срочно идти к урологу. Эти симптомы могут указывать на возможные осложнения уретроскопии, которых не лишен ни один метод инвазивной (связанной с непосредственным проникновением аппаратуры в организм человека) диагностики и уретроскопия – не исключение.
Диагностика хламидийного уретрита
Чтобы выявить хламидийный уретрит, могут применяться следующие методы:
- Бактериоскопический, при котором в тканях определяют наличие хламидий (они располагаются внутриклеточно). Метод в отношении хламидиоза низкочувствительный – только у 10-20% больных хламидийным уретритом удается выявить этот микроорганизм. Информативность метода повышает иммунофлюоресценция. Для этого препарат обрабатывают антителами, а затем просвечивают в люминесцентном свете. При наличии хламидий выявляется желто-зеленое свечение. Эта разновидность бактериоскопического метода достаточно информативна. Так, примерно у 70-75% инфицированных пациентов удается установить причину уретрита.
- Бактериологический метод. Он заключается в том, что полученный материал (отделяемое из уретры) вводят в культуру клеток. Использовать для этого искусственные питательные среды нельзя, т.к. на них хламидии не растут. Метод высокочувствителен – у 75-95% людей с хламидийным уретритом выявляются причинные микроорганизмы. Из-за трудоемкости в клинической практике он распространен незначительно. Обычно его используют для контроля полного излечения. Он окажется неинформативным, если будет проведен во время приема антибиотиков или в течение 1 месяца после окончания антибактериальной терапии.
- Серологические методы. В крови определяют титр иммуноглобулинов класса G к хламидиям, если имеется генерализованная форма инфекции или же материал невозможно получить, т.к. органы расположены в труднодоступных для неинвазивной диагностики местах (например, простата, яички, яичники и т.д.). Но для выявления уретрита проводят изучение местного иммунитета – определяют титр иммуноглобулинов А в уретральном канале. Однако у метода есть два недостатка. Он не подходит для диагностики острого хламидийного уретрита, т.к. в ответ на инфицирование антитела появляются не сразу, а спустя какое-то время. Метод нельзя использовать, чтобы оценить, излечился ли пациент или нет, из-за того что титр иммуноглобулинов еще долго остается повышенным. Особенно ценны серологические методы для выявления вялотекущих и бессимптомных форм уретрита, но когда имеется поражение органов малого таза. В этом случае метод информативен в 95% случаев инфицирования.
- ПЦР-диагностика. Чувствительность этого метода составляет практически 100%, т.е. он позволяет выявить почти всех инфицированных хламидиозом пациентов. Подвергать исследованию можно различный биологический материал. Но у мужчин обычно используют первую порцию мочи, полученную сразу после пробуждения (при этом подмываться не надо, чтобы не исказить результаты анализа), а у женщин цервикальную слизь (если в ней выявлены хламидии, то они есть и в мочеиспускательном канале). Главное преимущество ПЦР-диагностики — это одномоментное обнаружение нескольких возбудителей уретрита в одном и том же образце биологического материала. Так, в моче или цервикальном секрете помимо хламидий могут быть выявлены разные виды микоплазм и уреаплазм. Однако есть и один недостаток. ПЦР нельзя использовать, чтобы подтвердить полное уничтожение хламидий в организме (излечение от инфекции). Это связано с тем, что с помощью ПЦР выявляются даже нежизнеспособные фрагменты ДНК и РНК, которые сохраняются в организме на протяжении 2-3 месяцев после окончания успешной антибактериальной терапии.
Диагноз гонорейного уретрита в большинстве случаев устанавливают на основании результатов микроскопического исследования отделяемого мочеиспускательного канала. При этом обнаруживаются диплококки, которые напоминают кофейное зерно, состоящее из 2 половин. Они:
- располагаются внутриклеточно,
- имеют разную форму и разную окраску,
- снаружи покрыты капсулой.
Для обнаружения этих возбудителей уретрита проводится также бактериологическое обследование. Взятый материал сеют на мясопептонные среды, а затем изучают характер роста на них.
Диагностика гарднереллезного уретрита
Гарднереллезный уретрит помогают обнаружить бактериоскопические методы. Взятый материал исследуют в неокрашенном виде и после окраски по Граму.
В первом случае признак, который указывают на гарднереллез — это наличие ключевых клеток. Они представляют собой клетки плоского эпителия, выстилающего уретру, к которым прикреплены гарднереллезные бактерии.
Во втором случае (при окраске препарата) на эту инфекцию указывают:
- отдельные лейкоциты, хаотично разбросанные в полях зрения;
- большое количество бактерий, имеющих отрицательную окраску по Граму, при этом немалая их часть прикреплена к эпителиальным клеткам.
Диагностика микоплазменного и уреаплазменного уретрита
Выявить уретрит, вызванный микоплазмами или уреаплазмами, непросто. Широко распространенные методы микроскопической диагностики оказываются неинформативными из-за большого видового многообразия этих бактерий.
Культуральные методы тоже не всегда информативны, т.к. даже если есть рост на питательных средах — это еще не говорит об инфицировании. Микоплазмы и уреаплазмы могут быть условно-патогенными обитателями мочевых путей мужчин и женщин, не вызывая развития воспалительной реакции.
Поэтому в настоящее время уретрит, который предположительно связан с этими микроорганизмами, является показанием для проведения ПЦР-диагностики.
Диагностика герпетического уретрита
Уретрит, вызванный вирусами герпеса первого или второго типа, диагностируется с помощью одного из следующих методов:
- микроскопия взятых мазков из локальных высыпаний и уретры. При этом лаборант определяет большое количество гигантских клеток и внутриклеточных включений;
- метод ПЦР для выявления ДНК вируса;
- иммунофлюоресценция – в мазках выявляют ярко-зеленое свечение.
Диагностика грибкового уретрита
Грибковый уретрит диагностировать легко. При микроскопическом обследовании взятых мазков лаборант видит большое количество мицеллярных нитей, располагающихся в густой слизи. Применять более дорогостоящие методы для диагностики кандидоза нет смысла, т.к. микроскопия высокоинформативна.
Диагностика трихомонадного уретрита
- бактериоскопия – даже в неокрашенном препарате лаборант с легкостью выявляет трихомонады;
- бактериологическое исследование, но оно менее распространено, т.к. микроскопия достаточно информативна.
Заключение
Наличие симптомов уретрита является показанием для проведения лабораторной и/или инструментальной диагностики. Ее задача – подтвердить воспаление мочеиспускательного канала, а также выявить его причину (конкретный микроорганизм). Это помогает врачу провести дифференцированное лечение и вылечить уретрит у пациента.
Воспаление мочеиспускательного канала в урологии называется уретрит. Анализы при этом заболевании сдают с несколькими целями:
- подтверждение диагноза;
- дифференциальная диагностика с другими патологиями, которые дают схожие симптомы;
- определение причины уретрита, так как она влияет на выбор лечебной тактики;
- в случае инфекционного уретрита – определение возбудителя заболевания;
- оценка чувствительности микробов к антибиотикам для подбора максимально эффективной терапии.
Поговорим о том, какие анализы при уретрите нужно сдать.
- Общий анализ мочи при уретрите
- Двухстаканная проба мочи при уретрите
- Моча по Нечипоренко при уретрите
- Мазок из уретры при уретрите
- Посев мазка из уретры
- Анализы на половые инфекции при уретрите
- Интерпретация результатов анализов на уретрит
- Как подготовиться к анализам
- Анализы при уретрите после лечения
- Какой врач лечит уретрит у женщин
Общий анализ мочи при уретрите
Двухстаканная проба мочи при уретрите

Если обнаружены лейкоциты в анализах мочи при уретрите, отличить эту болезнь от пиелонефрита или цистита поможет двухстаканная проба. Суть её состоит в том, что больной мочится поочередно в два сосуда.
Если в первом обнаруживается гной, скорее всего, патология локализуется в уретре или простате. Потому что первая порция вымывает гной из мочеиспускательного канала. Он там может быть, если:
- гной образовался непосредственно в уретре;
- гной попал в уретру из предстательной железы и накопился в ней.
Но если первая порция прозрачная, а вторая – мутная (с лейкоцитами), это говорит о том, что воспалены почки или мочевой пузырь. Более точную информацию дает трехстаканная проба. Больной выпускает первую струю мочи в первый сосуд, далее – основную часть мочи во второй, и остаток – в третий.
При уретрите гной будет только в первом стакане. При цистите – только в третьем. При пиелонефрите – во всех порциях равномерно.
Моча по Нечипоренко при уретрите
Иногда при подозрении на уретрит назначается анализ мочи по Нечипоренко. Он предполагает подсчет количества лейкоцитов и эритроцитов в утренней порции мочи.
В норме лейкоцитов не должно быть более 4х10 6 клеток на литр. Норма эритроцитов вдвое меньше – 2х10 6 клеток на литр.
При спорных результатах возможно повторение анализа по Нечипоренко после провокационного теста. Вводится пирогенал или преднизолон. После этого воспалительный процесс активизируется и в моче определяется большое количество лейкоцитов.
Мазок из уретры при уретрите

При подозрении на уретрит всегда сдается мазок. Он изучается под микроскопом. Этот метод диагностики уретрита один из самых эффективных, несмотря на его простоту.
Мазок берут из уретры. Он фиксируется на стекле и окрашивается. Затем врач изучает биоматериал. В нем могут быть выявлены различные патологические изменения. Самое главное из них, это повышенный уровень лейкоцитов. В норме их должно быть не больше 5 в поле зрения. Есть и другие показатели. В мазке не должно быть больше 10 эпителиальных клеток.
Количество слизи – умеренное. Допускается наличие единичных кокков. Потому что в дистальном отделе мужской уретры обитают микроорганизмы. Только проксимальный отдел должен быть стерильным. Но наличие большого количества бактерий часто говорит в пользу неспецифического уретрита. Также в ходе микроскопии могут быть обнаружены возбудители венерологических инфекций.
Врач способен увидеть гонококки, трихомонады и кандиды. Чаще всего уретрит является именно инфекционным. Очень редко он бывает вызван аллергическими реакциями, травмами, ожогами, облучением или аллергией. Но такие случаи тоже иногда происходят, и врач это учитывает в процессе проведения диагностики.
Посев мазка из уретры
Посев при уретрите – одно из наиболее информативных исследований. Оно позволяет установить этиологию заболевания.

Посев применяется для определения неспецифического уретрита. Это форма инфекционного воспалительного процесса, который вызвано условно-патогенными бактериями или грибами.
На питательной среде могут вырасти:
- грамотрицательные палочки;
- энтеробактерии;
- коринебактерии;
- гемофилы;
- стрептококки;
- стафилококки;
- дрожжи.
Результат исследования дается количественный. Он оценивается в колониеобразующих единицах.
Основные показатели анализа при уретрите следующие:
- указание факта роста колоний на питательной среде;
- указание вида микроорганизма или нескольких микроорганизмов;
- указание их количества в КОЕ.
В случае, если какой-то микроорганизм обнаружен в количестве, превышающем 10 4 КОЕ/тампон, проводится определение его чувствительности к антибиотикам.
Врач получает данные антибиотикограммы. В столбик указываются различные антибиотики. В таблице отмечается уровень восприимчивости к нему выделенных бактерий. Патогены могут быть к определенному препарату чувствительными, малочувствительными или резистентными.
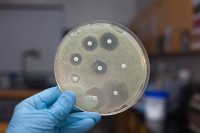
Для лечения выбирается тот антибиотик, восприимчивость к которому максимальная.
Посев также врач может взять на:
- дрожжеподобные грибы (кандидоз);
- хламидиоз;
- уреаплазмы;
- микоплазмоз;
- гонорею;
- трихомонады.
Это возбудители венерических инфекций. Они тоже растут на питательных средах. Но для их выявления нужны отдельные анализы.
Анализы на половые инфекции при уретрите
По этиологическому фактору все инфекционные уретриты делятся на три группы:
- гонококковые;
- негонококковые;
- неспецифические.
Первая группа возникает в результате заражение гонореей. Это одно из распространенных венерологических заболеваний. Оно практически всегда приводит к воспалению уретры. Особенно бурно патология протекает у мужчин. У них обычно выделяется большое количество гноя.
Часто гонорею можно заподозрить по одним только симптомам. Но для подтверждения в любом случае требуется лабораторная диагностика.
Гонококков можно обнаружить даже при микроскопии мазка. Особенно у мужчин, на фоне обильных выделений из уретры. Но не всегда они выявляются. Их отсутствие в мазке не значит, что гонококков нет. Это всего лишь означает, что нужны более точные диагностические тесты. Поэтому в таких случаях проводится ПЦР, реже – бак посев.
В отдельную форму выделяют постгонококковые уретриты. Их вызывают в основном микоплазмы и уреаплазмы. Эти микроорганизмы часто присутствуют у людей, которые ведут активную половую жизнь.
Микоплазмы и уреаплазмы не всегда сразу после инфицирования вызывают уретрит. Они могут длительное время не вызывать воспаление. Но на фоне других ИППП, в том числе гонореи, эти инфекции активизируются. Как результат, после излечения патологии воспаление не прекращается.
Дальнейшее обследование показывает, что у пациента уреаплазмоз или микоплазмоз. Определить эти патологии помогает анализ ПЦР.
Реже используется бактериологический посев. Он может потребоваться в случае неэффективности терапии, для оценки чувствительности к антибиотикам.
К числу негонококковых уретритов относятся другие воспалительные процессы уретры, которые вызваны специфической флорой. Это могут быть:
- хламидии;
- уреаплазмы и микоплазмы;
- трихомонады;
- герпес.
Трихомонады могут быть обнаружены при микроскопии мазка.
Остальные микроорганизмы не выявляются таким способом. Поэтому основным методом диагностики остается ПЦР. Этот метод позволяет обнаружить ДНК бактерии, вируса или простейшего в исследуемом материале.
При выявлении патогена в мазке из уретры устанавливается диагноз и назначается лечение. Кроме того, все перечисленные патологии за исключением герпеса могут быть диагностированы в ходе культуральной диагностики.
Материал сеют на питательную среду и наблюдают за ростом колоний. Ещё одна группа уретритов – неспецифические. Это воспаления мочеиспускательного канала, которые вызваны условно-патогенной флорой. Не всегда её идентифицируют. Иногда лечение назначают эмпирически, без уточняющих анализов. Если же они требуются, проводится бак посев. Он позволяет выявить возбудителей неспецифического уретрита. О том, что тот или иной микроорганизм мог вызывать воспаление, говорит увеличение его популяции. В этом случае он определяется в количестве более 10 4 КОЕ.
Интерпретация результатов анализов на уретрит

Анализы на уретрит должен расшифровывать врач. Потому что они интерпретируются в комплексе.
Изначально сдается мазок. Он показывает, есть ли воспаление. Об этом доктор судит по наличию лейкоцитов. Также мазок позволяет во многих случаях обнаружить трихомониаз, кандидоз или гонорею.
Выявление по крайней мере одной клетки патогена становится поводом для выставления диагноза. На следующем этапе сдают ПЦР.
Результаты бывают качественными или количественными. Обычно проводятся качественные исследования. Они дают ответ, присутствует ли возбудитель в мочеиспускательном канале.
Количественные диагностические тесты требуются при:
Все эти микробы могут обитать в уретре, не вызывая воспаление. Поэтому только увеличение их популяции говорит в пользу вызванных этими бактериями и грибами заболеваний.
Как подготовиться к анализам
Большинство анализов на уретрит сдаются утром. До этого нельзя лечиться антибиотиками. Потому что увеличивается вероятность ложноотрицательных результатов диагностических тестов.
Лечение назначается только после завершения диагностики уретрита. За 2 суток до исследования нельзя заниматься сексом, а также использовать любые противомикробные средства местного действия.

Непосредственно перед взятием мазка запрещено мочиться минимально 3 часа.
Исключение составляют случаи, когда имеет место обильное отделяемое из мочеиспускательного канала. Тогда анализ можно сдать даже через 20-30 минут после последнего мочеиспускания.
Женщинами обычно одновременно сдаются мазки из влагалища. Потому что у них инфекции могут распространяться на репродуктивные органы и вызывать вагинит. Поэтому для женщин есть дополнительные подготовительные рекомендации. Им нельзя в течение 2 дней до диагностики:
- использовать спермициды;
- пользоваться тампонами;
- проводить спринцевания.
Запрещены любые диагностические или терапевтические процедуры, при которых инструмент проникает в половые пути. Нельзя использовать влагалищные таблетки или свечи. Только тогда можно рассчитывать на максимально точные результаты диагностики уретрита.
Анализы при уретрите после лечения

Часто после прохождения курса антибиотикотерапии пациента просят повторно сдать анализы. Это необходимо, чтобы понять, вылечился он или нет.
Анализы являются обязательными в случае, если уретрит вызван возбудителем венерического заболевания.
Контрольные лабораторные тесты могут назначаться в разные сроки. В основном их делают через 2 недели после отмены антибиотиков.
При гонококковой инфекции возможен дополнительный контроль на 2 день после отмены препаратов. При микоплазмозе или уреаплазмозе контрольные анализы могут сдаваться через 4 недели после лечения. В основном контроль проводится при помощи ПЦР. Иногда назначается бактериологическое исследование.
Какой врач лечит уретрит у женщин
Уретрит как у женщин, так у мужчин может лечить врач-уролог. Кроме того, этим нередко занимается венеролог. Потому что заболевание часто вызвано венерологическими инфекциями.
У женщин патологию может лечить гинеколог. В том числе если она вызвана специфической микрофлорой. Все эти специалисты ведут прием в нашей клинике. У нас вы можете пройти диагностику и лечение уретрита.
При подозрении на уретрит обращайтесь к автору этой статьи – урологу, венерологу в Москве с многолетним опытом работы.
- ВИЧ
- Гарднереллез
- Кондиломатоз
- Молочница
- Сифилис
- Трихомониаз
- Баланопостит
- Герпес
- Гонорея
- Микоплазмоз
- Уреаплазмоз
- Уретрит
- Хламидиоз
- ЗППП
Читайте также:


