Аллергический метод диагностики инфекционных заболеваний это
Аллергические пробы - биологические реакции для диагностики ряда заболеваний, основанные на повышенной чувствительности организма, вызванной аллергеном.
При многих инфекционных заболеваниях за счет активации клеточного иммунитета развивается повышенная чувствительность организма к возбудителям и продуктам их жизнедеятельности. На этом основаны аллергические пробы, используемые для диагностики бактериальных, вирусных, протозойных инфекций, микозов и гельминтозов. Аллергические пробы обладают специфичностью, но нередко они бывают положительными у переболевших и привитых.
Все аллергические пробы подразделяют на две группы — пробы in vivo и in vitro.
К первой группе
Аллергические пробы in vitroоснованы на выявлении сенсибилизации вне организма больного. Их применяют тогда, когда по тем или иным причинам нельзя произвести кожные пробы, либо в тех случаях, когда кожные реакции дают неясные результаты.
Для проведения аллергических проб используют аллергены — диагностические препараты, предназначенные для выявления специфической сенсибилизации организма. Инфекционные аллергены, используемые в диагностике инфекционных заболеваний, представляют собой очищенные фильтраты бульонных культур, реже взвеси убитых микроорганизмов или АГ, выделенные из них.
Кожные пробы.Инфекционные аллергены вводят, как правило, внутрикожно или накожно, путем втирания в скарифицированные участки кожи. При внутрикожном способе в среднюю треть передней поверхности предплечья специальной тонкой иглой вводят 0,1 мл аллергена. Через 28 — 48 ч оценивают результаты реакции ГЗТ, определяя на месте введения размеры папулы.
Неинфекционные аллергены (пыльца растений, бытовая пыль, пищевые продукты, лекарственные и химические препараты) вводят в кожу уколом (прик-тест), накожно путем скарификации и втирания или внутрикожной инъекцией разведенного раствора аллергена. В качестве отрицательного контроля используют ИХН, в качестве положительного — раствор гистамина. Результаты учитывают в течение 20 мин (ГНТ) по величине папулы (иногда до 20 мм в диаметре), наличию отека и зуда. Внутрикожные пробы ставят в случае отрицательного или сомнительного результата прик-теста. По сравнению с последним, дозу аллергена уменьшают в 100-5000 раз.
Кожные пробы на наличие ГЗТ широко применяют для выявления инфицированности людей микобактериями туберкулеза (проба Манту), возбудителями бруцеллеза (проба Бюрне), лепры (реакция Митсуды), туляремии, сапа, актиномикоза, дерматомикозов, токсоплазмоза, некоторых гельминтозов и др.
Пробы in vitro. Эти методы исследования безопасны для больного, достаточно чувствительны, позволяют количественно оценить уровень аллергизации организма.
В настоящее время разработаны тесты для определения сенсибилизации, основанные на реакциях Т- и B-лимфоцитов, тканевых базофилов, выявлении общих специфических IgE в сыворотке крови и др. К ним относятся реакции торможения миграции лейкоцитов и бласттрансформации лимфоцитов, специфическое розеткообразование, базофильный тест Шелли, реакция дегрануляции тканевых базофилов, а также аллергосорбентные методы (определение специфических IgE в сыворотке крови).
Реакция торможения миграции лейкоцитов (РТМЛ).РТМЛ основана на подавлении миграции моноцитов и других лейкоцитов под действием медиаторов, вырабатываемых сенсибилизированными лимфоцитами, в присутствии специфического аллергена.
Реакция бласттрансформации лимфоцитов (РБТ).В основе этой реакции лежит способность нормальных лимфоцитов периферической крови вступать в митоз и превращаться в бластные формы при культивировании их in vitro под действием специфических факторов — аллергенов и неспецифических стимуляторов митогенеза — митогенов (фитогемагглютинин, конканавалин А, липополисахариды и другие вещества).
Реакция специфического розеткообразования.Розетки — характерные образования, возникающие in vitro в результате прилипания эритроцитов к поверхности иммунокомпетентных клеток. Розеткообразование может происходить спонтанно, поскольку Т-лимфоциты человека содержат рецепторы к эритроцитам барана. Спонтанное розеткообразование здоровых людей составляет 52 — 53% и служит показателем функционального состояния Т-лимфоцитов. Этот феномен воспроизводится также и в том случае, если используют эритроциты, на которых фиксированы соответствующие аллергены.
Реакция дегрануляции тканевых базофилов.Методика основана на том, что под действием аллергена происходит дегрануляция тканевых базофилов крысы, предварительно сенсибилизированных цитофильными AT из сыворотки крови больного.
Базофильный тест Шелли.Известно, что базофильные гранулоциты человека или кролика также дегранулируются в присутствии сыворотки больного и аллергена, к которому чувствителен данный пациент.
Определение антител класса IgE in vitro. Лабораторная диагностика заболеваний, в основе которых лежит ГНТ, основана на определении аллергенспецифических IgEанти-IgE. При использовании радиоактивной метки метод носит название радиоаллергосорбентного теста (PACT), но чаще в качестве метки используют фермент или флюоресцирующее вещество (ФАСТ). Время анализа — 6 — 7 часов. Принцип метода: фиксированный на твердой основе известный аллерген инкубируют с сывороткой крови больного; находящиеся в сыворотке специфические IgEанти-IgE связываются с аллергеном и, таким образом, остаются фиксированными на основе и могут вступать в специфическое взаимодействие с добавляемыми мечеными анти-IgE.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Инфекционные болезни — это заболевания, вызванные проникновением в организм бактерий, грибков или вирусов. Самая важная часть диагностики инфекций — это определение возбудителя и его концентрации. Для этих целей используются разнообразные лабораторные методы, которые позволяют выяснить, чем именно и как давно атакован организм, а в некоторых случаях — спрогнозировать эффективность лечения тем или иным препаратом.
Особенности диагностики инфекционных заболеваний
В клинической практике данный тип заболеваний встречается очень часто. Именно они, по данным Всемирной организации здравоохранения, становятся причиной 26% всех смертей. В список самых распространенных инфекционных заболеваний входят инфекционная пневмония и другие воспалительные заболевания дыхательных путей, гепатит, ВИЧ, туберкулез, малярия, воспаления органов половой системы и мочевыводящих путей, гистоплазмоз, ротавирусные инфекционные заболевания, ветряная оспа, герпес, вирус папилломы человека и еще несколько десятков болезней. Хотя бы раз в жизни каждый из нас сталкивается с инфекционными заболеваниями и необходимостью быстрой постановки диагноза.
Все инфекционные болезни делятся на пять типов — прионные, вирусные, бактериальные, протозойные и грибковые поражения. Далее будут рассмотрены последние четыре типа как наиболее распространенные. Разные возбудители иногда могут вызывать одно и то же заболевание. В частности, пневмония может быть результатом как вирусной, так и бактериальной инфекции. Лечение зависит не от проявлений, а от возбудителя болезни. Противовирусные препараты бесполезны в борьбе с бактериями и грибками, антибиотики не действуют на вирусы. Поэтому основная задача лабораторной диагностики инфекционных заболеваний — выявление типа возбудителя.
Способы лабораторной диагностики инфекционных болезней можно разделить на два типа: неспецифические и специфические методы.
К неспецифическим относятся общий анализ крови и исследование соотношения ее белковых фракций, печеночные пробы, общий анализ мочи и кала. Эти методы не дают информации о виде возбудителя, но позволяют узнать, в какой мере болезнь затронула органы и системы организма, что именно в их работе нарушено и насколько далеко зашел процесс.
Специфические — вирусологический и бактериологический методы, микроскопическое исследование возбудителей, анализы на антигены и антитела — направлены непосредственно на обнаружение возбудителя.
Современная медицина располагает множеством методов выделения возбудителей бактериальной инфекции:
Бактериоскопический . Исследуется окрашенный специальным образом мазок.
Бактериологический . Биоматериал высеивается в питательную среду, и через некоторое время специалист исследует колонию бактерий, выросшую в ней.
Биологический . Направлен на определение патогенности микроорганизмов.
Серологический . Выявляет антитела и антигены в сыворотке крови — особые вещества, которые вырабатываются организмом при контакте с возбудителем определенной болезни.
Чаще всего для исследований используют кровь или сыворотку крови, реже — слюну, мочу, кал, клетки эпителия (мазок и соскоб) и другой биоматериал.
В лабораторной диагностике вирусных заболеваний используются:
Вирусологическое исследование . Световая и электронная микроскопия дает возможность выявить наличие вирусных включений и сами вирусы и идентифицировать их.
Серологическое исследование для обнаружения антител и антигенов. Этот метод дает возможность быстро выявить агрессора, как и в случае с бактериальными инфекциями. Для диагностики используются разнообразные способы исследования материала — реакции гемадсорбции, гемагглютинации или метод непрямой иммунофлюоресценции. Имунноблоттинг, в частности, позволяет выявлять антитела сразу к нескольким инфекциям и считается современным и точным диагностическим методом.
Молекулярно-генетические методы . Последнее слово в лабораторной диагностике. Позволяют обнаружить вирус даже тогда, когда его концентрация ничтожно мала — то есть на самых ранних стадиях. Самым известным из этих методов является ПЦР, при которой фрагмент вируса многократно копируется до тех пор, пока специалист не получит достаточно материала для определения типа вируса и его изначальной концентрации.
Для выявления вирусов обычно требуется сделать анализ крови.
Так называют инфекции, вызванные простейшими паразитами, например, амебами. Малярия, амёбиаз, токсоплазмоз, лямблиоз, трихомониаз, сонная болезнь — вот неполный список самых распространенных протозойных инфекций. Лабораторная диагностика таких заболеваний включает в себя следующие методы:
Микроскопический . Простейшие паразиты выявляются путем исследования под микроскопом окрашенных образцов биоматериала. Самый простой и надежный метод для многих возбудителей.
Культуральный . Посев биоматериала в питательную следу для дальнейшего исследования размножившихся простейших. У этого метода есть существенный недостаток: результатов нужно ждать долго, сам процесс может занять не менее 5-6-ти дней.
Серологический . Используют редко ввиду малой информативности.
Аллергический . Также не является распространенным. Кожные аллергопробы делают для того, чтобы подтвердить лейшманиоз и токсоплазмоз. Это вспомогательный диагностический метод.
В качестве биоматериала для исследований в основном используется кровь, иногда — – кал или моча.
Микроскопическое исследование . Препарат окрашивается и рассматривается под мощным микроскопом. Посредством иммунофлюоресцентной микроскопии исследуется проба, помеченная флюоресцеинами — специальным красителем. Наиболее быстрый способ выявления грибка по сравнению с другими методами.
Культуральный . Происходит посев пробы на питательную среду и дальнейшее исследование полученной в результате колонии грибков.
Серологический . Используется для выявления грибковых поражений, однако для микозов он считается не особенно точным.
Гибридизация нуклеиновых кислот . Самый современный способ выявления грибковых инфекций, его применяют для идентификации основных возбудителей системных микозов. Из культуры извлекается РНК и вносится особым способом помеченная молекула ДНК. Если в пробе наличествует один из основных патогенных грибков, ДНК объединится с его РНК, создав легко различимую структуру. Несомненным преимуществом метода является возможность определить инфекцию на самых ранних стадиях.
Биоматериалом для исследований являются клетки кожи, волос и ногтей, клетки слизистых оболочек (мазок или соскоб), мокрота, моча, секрет простаты, сперма, грудное молоко.
Современные методики диагностики инфекций позволяет выявить их на начальном этапе, Чем раньше болезнь будет обнаружена, тем проще ее вылечить. Поэтому сдавать анализы на инфекции желательно регулярно, даже если вы ни на что не жалуетесь и не замечаете никаких перемен в самочувствии.

Перед сдачей биоматериала для исследований иногда требуется определенная подготовка. Так, кровь обычно сдают с утра, натощак, а перед забором мазка не рекомендуется принимать душ. Эти требования очень важны: они обеспечивают точность результата, поэтому узнайте у врача заранее о подготовительных мерах и точно следуйте всем его рекомендациям.
[youtube.player]При ряде инфекционных заболеваний организм приобретает повышенную чувствительность к аллергенам бактерий их вызывающих. Этот феномен помогает установлению этиологического диагноза. В ряде случаев специфическая бактериальная аллергия формируется рано, в первые дни болезни, что используют в целях ранней диагностики туляремии (внутрикожная аллергическая проба с тулярином становится положительной на 2-й - 3-й день).
В других случаях аллергическая перестройка организма происходит позднее и выявление специфической аллергии может быть использовано в интересах ретроспективного диагноза. Методы гипосенсибилизации организма с помощью соответствующих аллергенов используют для лечения больных некоторыми хроническими формами болезней. Лечебное применение бактериальных аллергенов оправдано в случаях, когда антибактериальная терапия и другие методы лечения не достигают успеха и болезнь приобретает хроническое рецидивирующее течение.
К таким нозологиям в настоящее время можно отнести ряд инфекционных болезней, дающих хронические формы нелегочный туберкулез (поражение сетчатки глаза), бруцеллез (рецидивирующий миокардит), токсоплазмоз (поражения опорно-двигательного аппарата).
Аллергические пробы (накожные и внутрикожные) получили всеобщее признание в диагностике таких бактериальных инфекций, как туляремия, бруцеллез (проба Бюрне), туберкулез (накожная проба Пиркета и внутрикожная проба Манту) токсоплазмоз, грибковые поражения кожи, сап и риккетсиозы (лихорадка Ку). Наиболее проста для выполнения накожная аллергическая проба в сравнении с внутрикожной и другими способами введения аллергена.
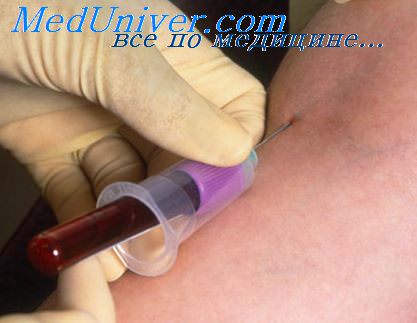
Методика внутрикожной аллергической пробы состоит в следующем: на сгибательную поверхность предплечья или на кожу плеча (после обработки 70% спиртом) наносится капля аллергена и через нее производят легкую скарификацию (без появления крови!). Положительная проба (через 24 и 48 ч) при наличии сенсибилизации организма к вводимому аллергену проявляется воспалительной реакцией различной интенсивности: краснота, отек, образование пузырьков, иногда с ощущением местного зуда и жжения.
Степень выраженности реакции и ее продолжительность зависят от состояния сенсибилизации организма и концентрации бактериального аллергена (например при диагностике туберкулеза она не должна быть выше 1:10 000 (!) во избежание очаговых реакций в легких, протекающих с деструкцией (!) легочной ткани).
В основе лабораторной диагностики вирусных инфекций лежит обнаружение вируса и антител к нему. Материалом для исследования служат биологические жидкости организма и ткани, где вирус содержится в наибольших количествах. В зависимости от характера и стадии болезни исследуют кровь, спинномозговую жидкость, отделяемое конъюнктивы, уретры, шейки матки, носоглоточную слизь, фекалии, мочу и кусочки тканей органов, полученные с помощью прижизненной биопсии или у трупа.
Для вирусологических исследований материал от больного вводят различным лабораторным животным, в куриные эмбрионы и тканевые культуры; выбор материала и метод исследования определяется тропизмом вируса, присущим различным вирусным инфекциям и его способностью к размножению in vivo и in vitro. Идентификация вируса проводится с помощью специфических методов с применением серологических реакций.
Наряду с ПЦР сохраняют свое значение некоторые рутинные лабораторные методы диагностики вирусных инфекций: прямая микроскопия мазков-отпечатков из носа для определения ДНК- и РНК-содержащих вирусов; реакция иммунофлюоресценции (РИФ), непрямой иммунофлюоресценции (РНИФ) в диагностике гриппа и других ОРВИ; выделение чистых культур вирусов гриппа для определения их типа.
Широко применяют РСК для определения титра антител у больных в динамике болезни; реакцию торможения гемагглютинации (РТГА), позволяющую определить степень специфического иммунологического ответа организма; применяют также реакции нейтрализации, преципитации в агаре и многие другие специальные вирусологические методы.
[youtube.player]АЛЛЕРГИЧЕСКИЕ ДИАГНОСТИЧЕСКИЕ ПРОБЫ - методы диагностики аллергических заболеваний и болезней, в патогенезе к-рых ведущую роль играет аллергия.
Аллергические диагностические пробы проводят после того, как путем тщательного сбора анамнеза выявлен круг подозреваемых аллергенов. Их выполняют вне фазы обострения заболевания и не ранее чем через 2-3 нед. после перенесенной острой аллергической реакции, т. к. чувствительность организма к аллергену в течение этого времени снижается (так наз. рефрактерный период).
Различают кожные и провокационные А. д. п. Кожные пробы основаны на выявлении специфической сенсибилизации организма путем введения аллергена через кожу. При этом оценивают величину и характер развивающейся воспалительной реакции. Различают качественные и количественные кожные пробы. С помощью качественных кожных проб определяют наличие или отсутствие сенсибилизации к данному аллергену. Эти пробы используют при диагностике аллергических, а также нек-рых инфекционных (туберкулез, бруцеллез и др.) и паразитарных (гельминтозы) болезней. Количественные кожные пробы позволяют получить представление о степени сенсибилизации организма. С их помощью определяют ту минимальную концентрацию специфического аллергена, при к-рой он вызывает в сенсибилизированном организме видимую аллергическую реакцию. Этот метод называется аллергометрическим титрованием. Его проводят для установления дозы аллергена, с к-рой можно начинать специфическую гипосенсибилизацию - снижение уровня сенсибилизации путем введения в организм аллергена.
В зависимости от методики проведения кожные пробы могут быть прямыми и непрямыми. При прямых кожных пробах аллерген непосредственно контактирует с кожей больного в результате повреждения эпидермиса при введении (укол, царапина, внутрикожное введение). При капельных и аппликационных кожных пробах аллерген (обычно лекарственный препарат или вещество) наносят на неповрежденную кожу в виде капли или аппликации. Ответная кожная реакция считается положительной при появлении гиперемии, инфильтрации или волдыря. Она может возникнуть в течение 20 мин (немедленная реакция), через 6-12 ч (реакция переходного типа), через 24-48 ч (замедленная реакция). Тип ответной кожной реакции зависит от характера иммунол. механизма аллергической реакции (см. Аллергия). Степень чувствительности кожных проб различных видов увеличивается в следующем порядке: капельная, аппликационная, укол, скарификационная, внутрикожная.
Выбор вида кожной пробы зависит от заболевания, предполагаемой степени чувствительности, характера аллергена, а также от реактивности кожи. Прием нек-рых лекарственных препаратов (антигистаминных, седативных средств) резко уменьшает реактивность кожи, поэтому перед специфическим аллергол. обследованием необходимо в течение 5-7 дней воздержаться от приема этих лекарственных препаратов.
К непрямым кожным пробам относится реакция Прауснитца-Кюстнера, при к-рой сыворотку крови больного вводят внутрикожно здоровому человеку и после фиксации антител в коже реципиента (через 24 ч) в то же место вводят аллерген. По развитию местной кожной реакции судят о наличии антител-реагинов в исследуемой сыворотке. Данная реакция не исключает возможности переноса с сывороткой крови возбудителя при наличии скрытой инфекции у донора, поэтому применение ее ограничено.
В диагностике аллергических болезней нельзя полностью полагаться на кожные пробы и переоценивать их результаты. Постановка кожных проб и оценка их результатов должны проводиться только специально обученным медперсоналом в специализированных аллергол. кабинетах.
При несоответствии данных аллергол. анамнеза и результатов кожных проб в период ремиссии проводят провокационные пробы. Эти пробы основаны на воспроизведении аллергических реакций введением аллергена в орган или ткань, поражение к-рых является ведущим в картине заболевания. Различают конъюнктивальные, назальные и ингаляционные провокационные пробы. Конъюнктивальная провокационная проба проводится путем закапывания аллергена в нижний конъюнктивальный мешок. При появлении гиперемии конъюнктивы, слезотечения и зуда век реакция считается положительной. При назальной провокационной пробе, к-рую проводят при аллергических ринитах и поллинозах, испытуемый аллерген закапывают в одну половину носа, а в другую - контрольную жидкость. При появлении на стороне закапывания аллергена затрудненного носового дыхания и зуда реакция считается положительной. Ингаляционный провокационный тест применяют с целью этиологической диагностики бронхиальной астмы: с помощью аэрозольного распылителя вдыхают через рот р-р аллергена. В случае снижения более чем на 15% жизненной емкости легких реакция считается положительной.
К провокационным пробам относятся также холодовая и тепловая пробы, применяемые при холодовой и тепловой крапивнице.
Экспозиционная провокационная проба проводится при отсутствии четких признаков заболевания. Она основана на непосредственном контакте больного с подозреваемым аллергеном в той среде, в к-рой больной обычно находится. Противоположной ей является элиминационная проба - исключение из пищевого рациона предполагаемого аллергена, перевод больного, страдающего бытовой аллергией, в так наз. безаллергенную палату и др. Лейкоцитопеническую и тромбоцитопеническую провокационные пробы применяют в диагностике пищевой и лекарственной аллергии. В основе этих проб лежит снижение числа лейкоцитов и тромбоцитов в крови после введения больному испытуемого аллергена.
Характеристика возбудителя сибирской язвы. Патогенез различных форм заболевания (кожной, легочной и кишечной). Принципы лабораторной диагностики сибирской язвы. Использование реакции термокольцепреципитации по Асколи. Препараты для специфической профилактики и лечения.
Культуральные свойства: аэробы, хорошо растут на простых питательных средах. В МПБ растут в виде комочка ваты на дне, МПБ - прозрачный. На МПА - колонии в R-форме, крупные, напоминающие львиную гриву. Разжижают желатин в виде опрокинутой елочки. Характер роста на средах имеет диагностическое значение. Биохимические свойства выражены хорошо. Разлагают глюкозу, лактозу и мальтозу до кислоты. Свертывают молоко.
Антигенная структура: возбудитель имеет 3 антигена: О-антиген (общий для всего рода), К-антиген (защищает от фагоцитоза) и протективный антиген (обладает иммунизирующим действием).
Факторы патогенности: образует экзотоксин, компоненты которого вызывают отек и некроз тканей. Большая роль в вирулентности принадлежит капсуле.
Резистентность: вегетативные формы сибиреязвенных палочек малоустойчивы, зато споры - очень устойчивы, выдерживают кипячение 5-7 минут, в почве могут сохраняться десятки лет.
Эпидемиология сибирской язвы. Сибирской язвой болеют многие животные: овцы, коровы, лошади, олени, верблюды, свиньи. Животные заражаются при поедании травы, зараженной спорами сибиреязвенной палочки и через укусы насекомых-слепней. Заболевшие животные погибают от септицемии. Длительная сохраняемость возбудителя в почве — причина эндемичных заболеваний среди животных.
Источник инфекции: больные животные.
1) контактно-бытовой - при уходе за животными, снятии шкуры, при изготовлении предметов и изделий и их использовании (изделия из кожи, шерсти - полушубки, меховые рукавицы, шапки, воротники, кисточки для бритья, шерстяные платки, шарфы и т.д.);2) пищевой (алиментарный) - при употреблении мяса больных животных; 3) воздушно-капельный — при вдыхании пыли и др. со спорами;
4) трансмиссивный - через укусы кровососущих насекомых.
Восприимчивость людей всеобщая. Больной человек не заразен для окружающих. Уровены заболеваемости среди людей зависит от распространения эпидемии среди животных. Заболевание часто носит профессиональный характер и наблюдается у рабочих животноводческих ферм и кожевенных заводов.
Патогенез и клиника.
Входные ворота: кожа, слизистые оболочки дыхательных путей, пищеварительный тракт. Основной патогенетический фактор - экзотоксин, который вызывает отек, некроз тканей и другие повреждения.
Инкубационный период от нескольких часов до 8 дней. Различают 3 формы сибирской язвы: 1) кожная форма; 2)кишечная форма; 3) легочная форма. Чаще бывает кожная форма - 65% случаев. Вначале на коже образуется красное пятно, потом сибиреязвенный карбункул, он вскоре покрывается буро-черной коркой, напоминающий уголь — антрацит, он почти безболезненный. Болезнь может длиться от недели до месяца. Больные, как правило, выздоравливают. Кишечная и легочная сибирская язва - очень тяжелые формы заболевания. Развиваются интоксикация и геморрагические поражения кишечника и легких. Летальность высокая.
Иммунитет: формируется стойкий иммунитет. Возможны рецидивы.
Лабораторная диагностика. Исследования проводят в специальных лабораториях.
Исследуемый материал: содержимое карбункула. Кровь, мокрота, испражнения, моча, трупный материал.
1) бактериоскопический метод - из исследуемого материала готовят мазок, красят по Граму или Бурри-Гинсу для выявления капсулы;
2) бактериологический метод - делают посев материала на среды для получения чистой культуры и проводят ее идентификацию, нередко применяют фагодиагностику (в отличие от антракоидов, сибиреязвенные палочки на кровяном агаре не дают гемолиза);
3) биологический метод - исследуемым материалом заражают морских свинок или белых мышей подкожно или внутрибрюшинно, животные погибают на 2-3 день; 4) серологический метод - ставят реакцию кольцепреципитации по Асколи с целью обнаружения сибиреязвенного антигена в сырье (коже, шерсти, трупном материале), из которого трудно выделить чистую культуру (для этого: а)материал подвергают кипячению в физ. растворе, фильтруют и получают преципитиноген; б) в преципитационную пробирку наливают преципитирующую сибиреязвенную сыворотку, на нее наслаивают преципитиноген; в) при положительной реакции на границе двух жидкостей появляется белое, мутное кольцо, что говорит о соответствии антигена антителам сыворотки, т.е. о наличии белков возбудителя сибирской язвы в материале); 5) кожно-аллергическая проба с антраксином — внутрикожное введение аллергена.
Лечение. Антибиотики: пенициллин, тетрациклин, стрептомицин, рифампицин, а также противосибиреязвенный γ-глобулин.
для специфической профилактики применяют живую сибиреязвенную вакцину - СТИ, представляющую собой споровую культуру бескапсульного варианта сибиреязвенных бацилл. Прививают работников животноводства в населенных пунктах, неблагополучных по сибирской язве. Для экстренной профилактики (если человек заразился) вводят сибиреязвенный иммуноглобулин и пенициллин.
Общая профилактика: своевременное выявление и лечение больных животных, проведение тщательной дезинфекции помещений для скота, захоронение погибших животных в специальных скотомогильниках на глубину не менее 2 м.
[youtube.player]Специфическая диагностика
Диагноз аллергического заболевания устанавливается на основании аллергологического анамнеза, клинических проявлений, тестирования с предполагаемым аллергеном.
Аллергены как диагностические препараты применяются при условии соблюдения общепринятой стандартизации и сертификации, при наличии разрешения к их использованию Фармакологического комитета Соответствующие этим требованиям пыльцовые аллергены производятся Ставропольским институтом вакцин и сывороток, бытовые и пищевые аллергены — Центральным НИИ вакцин и сывороток (г. Москва), грибковые и бактериальные — Казанским НИИ эпидемиологии и микробиологии.
Главным структурным подразделением, в котором проводится комплексная диагностика аллергических заболеваний, является аллергологический кабинет, где работает врач-аллерголог, имеющий сертификат, разрешающий осуществлять аллергологическое тестирование с учетом показаний и противопоказаний для каждого больного.
Перед аллергологическим тестированием пациент проходит осмотр и получает заключение о состоянии здоровья у оториноларинголога и по показаниям у невропатолога, окулиста, дерматолога, женщины также у гинеколога; кроме того, проводятся рентгенологическое обследование органов дыхания и придаточных пазух носа, клинический анализ крови и мочи, ЭКГ.
Общепринятым методом специфической диагностики неинфекционной аллергии являются кожные пробы (скарификационные, внутрикожные) и провокационные аллергологические тесты.
— обострение аллергического заболевания;
— острый инфекционный процесс (ангина, грипп, ОРИ);
— обострение общесоматического заболевания;
— туберкулезный процесс любой локализации в периоде обострения;
— беременность;
— декомпенсированные (или субкомпенсированные) болезни сердечно-сосудистой системы, печени и почек, крови;
— психические заболевания в периоде обострения;
— длительная терапия глюкокортикоидами.
Тестирование также не проводится на фоне приема антигистаминных препаратов и после 60 лет.
Специфическая диагностика при сенсибилизации к пыльцо-вым аллергенам осуществляется за 3—4 месяца до начала цветения растений, к бытовым аллергенам — лучше в летний период, к эпидермальным — после устранения контакта с животными, т.е. в периоды наименьшего контакта с сенсибилизатором.
Скарификационные кожные пробы
Для скарификационных проб используются аллергены, содержащие 10 0000 PNU. Одновременно можно поставить до 10 кожных проб с различными аллергенами. Проба проводится на волярной поверхности предплечья по средней линии после предварительной обработки кожных покровов 70 % раствором спирта. Насечки на поверхность кожи наносят на расстоянии 5 см (в строгом соответствии с маркировкой) стерильными скарификаторами, отдельными для каждого маркера (нижний с 0,01 % свежеприготовленным раствором гистамина, отступив на 5 см от линии лучезапястного сустава).
С помощью положительной пробы с гистамином оценивается нормальная реактивность кожных покровов. На 5 см выше проводится тест с контрольной жидкостью (контроль отрицательной реакции). Аллергены наносятся в соответствии с маркировкой на расстоянии 5 см. Капли испытуемых растворов наносят на кожу и в капле стерильными скарификаторами, отдельными для каждого аллергена, делают две параллельные царапины длиной до 5 мм. Реакцию немедленного типа определяют через 20 мин (табл. 2).
Проба уколом (prick-test) — удобный и весьма чувствительный метод определения сенсибилизации. При ее проведении используется стандартный набор разового применения, позволяющий сделать укол кожи иглой с ограничителем на глубину 1 мм. Проба уколом осуществляется через каплю испытуемого аллергена, каплю растворителя (для аллергена) и каплю 0,1 % раствора гистамина. Расстояние между каплями не менее 2—4 см. Максимальная реакция на гистамин считывается через 10 мин, на пыльцовые аллергены — через 15 мин. Реакцию оценивают так же, как и результат скарификационных проб.
Проводятся при положительном аллергологическом анамнезе, указании на предполагаемую сенсибилизацию в случае отрицательных или сомнительных результатов скарификационной пробы.
Места проведения внутрикожной пробы, способы подготовки и условия выполнения такие же, как скарификационной пробы. Первоначальное разведение аллергена — 1:10 000 (1PNU), и лишь при отрицательном результате с последним разведением оно может быть 1:1000 (10 PNU), 1:100(100 PNU), 1:10(1000 PNU).
В нижнюю треть волярной поверхности предплечья на расстоянии 5 см от лучезапястного сустава вводят тест-контрольную жидкость в количестве 0,02 мл, затем отдельными стерильными шприцами туберкулинового типа вводят каждый аллерген в объеме 0,02 мл на расстоянии 5 см один от другого. Результаты реакции немедленного типа регистрируют через 20 мин (табл. 3).
В отдельных случаях при проведении кожных проб реакция может быть ложноположительной из-за крайне высокой чувствительности капилляров кожи к механическому раздражению или к консерванту (фенолу). В связи с этим прибегают к высокоспецифичным провокационным аллергическим тестам — назальному капельному или ингаляционному.
Следует помнить, что при проведении провокационных тестов возможны анафилактоидные реакции, которые требуют своевременной неотложной квалифицированной помощи. Поэтому в аллергологическом кабинете, стационаре, где подобное тестирование проводится, должен быть противошоковый набор. Однако при квалифицированном проведении аллергологического тестирования и правильной оценке полученных результатов на всех этапах подобных осложнений удается избежать.
Назальный капельный тест
Может использоваться при сезонном рините в случаях сенсибилизации к пыльце растений, при круглогодичном рините с подозрением на аллергию к бытовой пыли. Проводят в период ремиссии.
Вначале в одну половину носа пипеткой капают 3 капли тест-контрольной жидкости. Если в течение 15 мин отсутствует реакция со стороны слизистой оболочки носа, можно приступить к назальному провокационному тесту с предполагаемым аллергеном. Тест проводят с аллергеном в концентрации, при которой была получена сомнительная реакция в ответ на внутрикожное тестирование, объем аллергена — 3 капли. Если через 10—15 мин получена отрицательная реакция, концентрацию аллергена увеличивают. Тест считается положительным, если после закапывания аллергена в полость носа появляется заложенность носа, ринорея, чиханье.
Провокационная ингаляционная проба проводится в фазе ремиссии заболевания в условиях стационара, чаще при отрицательных результатах скарификационных тестов с аллергенами в диагностике профессиональной бронхиальной астмы.
При испытании небактериальных аллергенов животного или растительного происхождения, содержащих 10 000 PNU, готовят разведения 1:2,1:4,1:8 и т.д. (чаще до 2048), при использовании химических аллергенов применяют специально подобранные концентрации аллергенов, исключающие неспецифические реакции, связанные с запахом вещества или раздражающим действием. Так, по данным В.Н. Ожигановой, М.З. Нариманова, концентрация используемых для ингаляционных провокационных проб бихромата калия составляет 0,01—0,001 %, формальдегида — 0,05—0,01 %, хлористого никеля — 0,01—0,001 %, азотистого кобальта — 0,5—0,005 %, урсола — 0,001—0,0001 %.
Вначале проба проводится с тест-жидкостью — дистиллированной водой в течение 3 мин. При отрицательном результате приступают к провокационной пробе с испытуемым аллергеном в течение 3 мин (время проведения пробы может быть сокращено при положительных результатах). Проба считается положительной при изменении аускультативной картины — удлинении выдоха, появлении сухих свистящих хрипов на выдохе, снижении ЖЕЛ на 10 %, ФОБ, — на 15—20 %.
Ингаляционная провокационная проба может сочетаться с лабораторными методами аллергодиагностики. По нашим данным, проведение до ингаляционной и через 24 ч после ингаляционной провокационной пробы исследования с помощью иммуноферментного анализа IgE или теста деструкции тучных клеток с тем же профессиональным аллергеном имеет важное практическое значение. Увеличение уровня IgE и процента дегрануляции тучных клеток через 24 ч после ингаляционной провокационной пробы в значительной мере повышает достоверность полученных положительных результатов.
[youtube.player]Читайте также:


