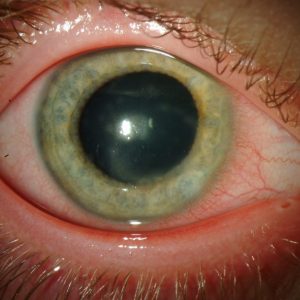
Аллергический кератит что это
Глаза, как и другие органы человека, также могут выказывать гиперчувствительные реакции на те или иные аллергены. И также необходимо учитывать, что воспалительные изменения могут быть как частью симптоматики, так и полноценным заболеванием. Например, заболеванием под названием аллергический кератит.
Описание аллергического кератита
Под аллергическим кератитом принято понимать воспалительные процессы роговицы глаза, которые имеют негативное воздействие на функции глазного яблока, а также могут доставлять неприятные и болезненные ощущения.
Для лучшего понимания этих процессов следует более внимательно отнестись к самой роговице и ее функциям. Так, роговица – это верхних слой оболочки глаза. В связи с этим можно сделать вывод, что главная его функция – это защита более хрупких элементов. Иными словами, роговица препятствует повреждениям различного типа и проникновению пыли или микроорганизмов в глаза.
На основе этого можно также заключить, что аллергический кератит представляет собой острый тип реакции на взаимодействие с аллергеном. К данному заболеванию наибольшую предрасположенность имеют дети и подростки.
Причин же для возникновения достаточно много:
продукты питания растительного и животного происхождения;
пыльца или споры растений;
химия для бытовых нужд;
В связи с этим в медицине введена классификация для этого заболевания. Но поскольку она весьма обширна, стоит выделить лишь основные:
Какие симптомы при аллергическом кератите?
При данном заболевании можно наблюдать следующую симптоматику:
резь или жжение в глазу;
ощущение иногороднего тела;
снижение уровня зрения.
Необходимо также отметить, что аллергический кератит - серьезное заболевание, которое может стать причиной тяжёлых и необратимых изменений в роговице. Самым тяжёлым его последствием может стать полная слепота.
Длительное промедление при аллергическом кератите также может повлечь за собой развитие и других заболеваний. Среди них можно отметить:
неврит зрительного нерва;
Развитие этих заболеваний приводит к усложнению симптоматики. Иными словами, на симптомы одного заболевания накладываются симптомы другого. И, конечно же, подобная ситуация приводит к тому, что правильно диагностировать заболевание становится значительно сложнее, да и само лечение будет проходить тяжелее. Поэтому в этом случае последствия заболевания становятся еще сильнее.
Как диагностировать аллергический кератит?
При подозрении на аллергический кератит для осмотра пациента приглашаются офтальмолог, аллерголог, а также фтизиатр.
Для определения данного типа заболевания проводятся следующие типа исследований:
Также у пациента берутся и другие анализы для исключения внутренних паразитов. Например, глистов. Для этого сдаются анализы кала и при обнаружении яиц паразитов назначается соответствующее лечение.
Следует иметь в виду, что при диагностировании аллергического кератита необходимо иметь полным анамнез пациента, исключающий иные офтальмологические заболевания с подобной симптоматикой. Поэтому пациента с подозрением на аллергический кератит ожидает значительное число исследований и осмотров.
Как осуществляется лечение аллергического кератита?
Самым главным фактором для начала лечения является определение источника аллергена и полное исключение дальнейшего контакта с ним. Далее в зависимости от сложности заболевания назначаются глазные мази, антигистаминные средства, стероидные гормоны, витамины. Дозировку и продолжительность назначения определяет врач на основе анамнеза пациента и общей динамики его здоровья. Если же уже наблюдаются негативные изменения в роговице, назначается более серьёзное лечение, даже с применением хирургического вмешательства.
Главным фактором в лечении данного заболевания является своевременность реагирования и обращения к врачу. При вовремя проведённой терапии пациента ждут лишь минимальные изменения в роговице, которые даже возможно со временем и правильно подобранным лечением возможно сгладить. Глубокое же проявление аллергического кератита влечёт за собой необратимые последствия, где снижение уровня зрения будет самым лёгким проявлением. В этом случае возможность полной потери зрения не является угрозой, а вполне реальной возможностью. Если же говорить о профилактике данного заболевания, то она проявляется в отсутствии контактов с аллергенами, своевременном избавлении от внутренних паразитов.
Последние пятнадцать лет отмечается значительный рост сенсибилизационных заболеваний среди всех возрастных групп населения. Аллергический кератит относится к местным проявлениям аллергии, характеризуется воспалением роговой оболочки глаза. Возможно поражение одновременно двух глаз или только одного. Болезнь вызывает контакт человека с веществами, на которые иммунная система реагирует каскадом реакций гиперчувствительности.
Симптомы
Заболевание классифицируется как реакция немедленного типа, поэтому симптомы начинают проявляться через короткий промежуток времени. Важно учитывать, что возможно параллельное развитие других сопутствующих аллергии симптомов, если это реакция средне — тяжелой степени. Необходимо дифференцировать аллергический кератит от других видов.

- жжение в глазу;
- повышенная чувствительность к яркому свету;
- дискомфорт, ощущение песка;
- не проходящий зуд;
- постоянные резкие боли в глазу;
- воспаление роговицы, покраснение;
- сосудистый синдром;
- слезоточивость, выделения мутного цвета;
- ухудшение зрения;
- блефароспазм.
Если воспалительный процесс затрагивает склеру, радужку, то развивается ирит, склерит. Симптомы пропорционально зависят от восприимчивости организма к аллергенам и длительности контакта с ними.
Причины
В основе болезни лежит неадекватное реагирование иммунной системы на привычные безобидные вещи. При столкновении с ними, организм вырабатывает специфические антитела, которые действуют на тучные клетки, различные медиаторы воспаления. В результате этого, активизируется целый комплекс реакций антиген — антитело.
Можно выделить такие главные причины аллергического кератита:
- пыльца трав, деревьев;
- шерсть, слюна, частички эпителия животных;
- продукты питания, консерванты, эмульгаторы, красители;
- медикаменты;
- табачный дым, пыль, вредные промышленные примеси;
- косметические средства;
- бытовая химия.
Причинным фактором может стать любое вещество. Так же возможны причины внутреннего характера, такие как, различные инфекции, бактерии и заражение паразитами, которые оказывают отравляющее токсическое действие на организм.
Диагностика
Диагностикой аллергического кератита занимаются врач офтальмолог и аллерголог — иммунолог. Офтальмолог осмотрит пациента, проверит зрение, сделает тест окраски роговицы флуоресцеином и обследует глаза специальным оптическим прибором, чтобы рассмотреть все структуры и очаги поражения.

Для подтверждения аллергической природы кератита, врач аллерголог — иммунолог назначит общий клинический анализ крови, анализ кала на яйца глист и паразитов, анализ крови на IgE общий и специфические, для выявления причинного аллергена. При необходимости проводят кожные пробы.
Лечение
Лечение заключается в ограничение контакта с аллергическим веществом. Врач назначает местное и комплексное лечение.
1. Местная терапия:
- Капельное введение 0,4 % раствора дексаметазона.
- Применение глазных мазей (Преднизолоновая, Гидрокортизоновая).
- При тяжелых реакциях назначают мазь дексаметазон.
2. Комплексная терапия:
- Назначение антигистаминных препаратов.
- Стероидные гормоны.
- Витаминотерапия (особенно витамин С для укрепления стенок капилляров).
- Иммуномодуляторы.
- Седативные препараты.
- При обнаружении паразитов, проводят курс антигельминтными препаратами.

По скольку, аллергический кератит возникает на фоне общего нарушения работы иммунитета, необходимо заниматься оздоровлением всего организма. Рекомендуется пролечить сопутствующие заболевания, проконсультироваться у гастроэнтеролога, эндокринолога, невропатолога.
Прогноз
На сегодняшний момент полностью избавиться от сенсибилизации невозможно, но при адекватной терапии симптомы кератита успешно поддаются лечению. Выполнение рекомендаций, ограничение контакта с провоцирующим аллергеном и правильный образ жизни позволяют избежать рецидивов.
Осложнения
При отсутствии лечения может резко снизиться острота зрения. А так же распространение воспаления на другие структуры глаза провоцирует болезни век, уменьшение глазной щели, присоединение бактериальной инфекции.
Недопустимо заниматься самолечением, использовать народные средства и препараты без назначения доктора.
Профилактика
Ведение здорового образа жизни, регулярное посещение врача — главная профилактика заболевания.
Основные профилактические меры:
- не контактировать с аллергенами;
- раз в год проходить обследование на паразитов, при необходимости проводить антигельминтное лечение;
- полноценно питаться, избегать продуктов с вредными добавками;
- если имеется реакция на цветение трав, деревьев, пыль, чаще делать влажную уборку, не держать в доме пылесборники; после улицы;
- принимать душ, чтобы смыть частицы пыльцы.
Аллергическое воспаление роговицы — сигнал организма, что произошел сбой в работе иммунной организации человека. Стоит изменить образ жизни, отказаться от пагубных привычек, правильно питаться, отдыхать, меньше испытывать стрессов, и заболевание перейдет в стадию ремиссии на долгие годы.
По показаниям врача могут быть назначены курсы десенсибилизирующей терапии — АСИТ.
Аллергический кератит – это воспалительный процесс, затрагивающий роговицу глаза после контакта зрительного анализатора с аллергеном. В офтальмологии это заболевание относится к острым процессам, требующим неотложного лечения.
Роговица является наружным защитным слоем глазного яблока. Оболочка защищает прочие структуры глаза от механических, химических, бактериологических и термических повреждений. В нормальном состоянии свойства этого слоя – прозрачность, кривизна поверхности, сферичность, структурная и оптическая однородность – формируют качественное световосприятие.
Кератиты аллергического генеза в большинстве случаев сопровождаются воспалительными процессами в конъюнктиве. Пациенты с таким диагнозом в основном подростки в возрасте от 10 до 15 лет. Кератиты различной природы без качественного лечения заканчиваются утратой зрения.
Разновидности заболевания
Классификация кератитов аллергического генеза затрагивает причины и типы воздействия на зрительный анализатор. Различают:
- Бактериальные – поражение глаза патогенной флорой – туберкулезный кератит, сифилитический, бруцеллезный.
- Вирусные – поражение вирусом оспы, простого герпеса, аденовирусами.
- Грибковые.
- Нейрогенные.
- Токсического происхождения.
- Посттравматические – реакция роговицы на собственные поврежденные ткани и жидкости глазного яблока.
По типу воздействия выделяют экзогенную и эндогенную форму заболевания. По степени вовлеченности в воспалительный процесс различают поверхностные и глубокие кератиты.
Причины кератита
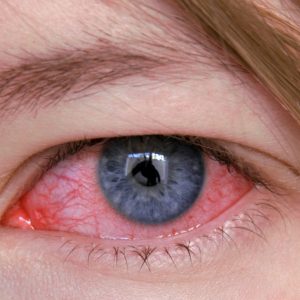
Основной причиной развития реакции гиперчувствительности является контакт с аллергеном. Это может быть пыльца растений, дым, распыленные в воздухе вещества, контакт с лекарственными препаратами при терапии прочих офтальмологических заболеваний.
Экзогенные патогены – паразиты, туберкулезная инфекция – провоцируют не только аллергическую реакцию в системе глаза, но и приступы бронхиальной астмы, развитие ринореи, эозинофильного дерматита.
При аллергическом кератите наблюдается появление отека и субэпителиальная инфильтрация роговицы. Капсулы инфильтрата могут залегать на разной глубине роговичного слоя. При этом глазное яблоко теряет присущий ему блеск. Поверхностные участки инфильтрации при должном лечении рассасываются бесследно. При поражении глубоких слоев роговицы, прочих структур глаз образуются рубцы и возможно помутнение оболочек глазного яблока.
Симптоматика заболевания
Аллергическая форма кератита сходна со многими заболеваниями воспалительного генеза в системе зрительного анализатора.
Пациент предъявляет следующие жалобы:
![]()
светобоязнь и слезотечение;- блефароспазм;
- резь, жжение в глазах;
- ощущение инородного предмета;
- болевой синдром;
- невозможность открыть глаз;
- снижение остроты зрения;
- гиперемия глазного яблока.
Особую опасность представляет собой помутнение прозрачных оболочек глаза, так как после перенесенного аллергического кератита острота зрения не восстанавливается.
Кератиты эндогенного генеза, вызванные глистной инвазией, туберкулезом, прочими заболеваниями сопровождаются повышением температуры, общей слабостью. Без должного лечения эти состояния вызывают прободение роговицы, развитие глаукомы, катаракты, воспалению зрительного нерва.
Диагностические мероприятия
Диагностикой и лечением аллергического кератита занимаются офтальмолог совместно с аллергологом. При подозрении на поражение туберкулезной палочкой требуется консультация фтизиатра. Во время обследования нужно исключить кератиты бактериальной, вирусной или грибковой природы.
Методика обследования пациента состоит из следующих этапов:
- Физиакальный осмотр и опрос, проверка остроты зрения.
- Биомикроскопия – осмотр глазного дна, прочих органов глазного яблока при помощи специального оборудования для исключения прочих заболеваний.
- Анальгезиметрия – исследование чувствительности роговицы.
- Накожные скарификационные аллергопробы для выявления аллергена.
- Бакпосев отделяемого глазного яблока – для исключения бактериальной или вирусной природы заболевания.
- Кал на яйца гельминтов – при подозрении на глистную инвазию.
- Анализ крови для определения уровня эозинофилов.
При подозрении на туберкулез показано назначение рентгена легких или флюорографии, проведение проб Манту или Перке.
Лечение аллергического кератита
Методика ведения пациента зависит от тяжести аллергической реакции. Следует исключить контакты с веществом, спровоцировавшим реакцию гиперчувствительности. При невозможности определить аллерген убирают все подозрительные вещества, медикаменты.
Лечение комплексное. Показано использовать как местные противовоспалительные и антигистаминные средства, так и препараты общесистемного действия.
Местная терапия:
- дексаметазон – капли, местно в виде мази;
- дексаметазон инъекционно в конъюнктивальный мешок при тяжелом течении реакции гиперчувствительности;
- преднизолон, гидрокортизон – местно в виде мази.
При тяжелой форме заболевания назначают стероидные препараты общесистемного действия в инъекционной форме. Прием длительный и рассчитывается индивидуально.
Кроме этого, показано назначение антигистаминных препаратов нестероидной природы, витамины группы В, аскорбиновую кислоту. Для купирования проявлений бактериального инфицирования назначают антибактериальные препараты и антибиотики местно в конъюнктивальный мешок.
Если туберкулиновые пробы подтвердили инфицирование палочкой Коха, то кроме антигистаминных препаратов, пациенту назначают специализированную терапию для подавления возбудителя заболевания.
После купирования острого процесса показана физиотерапия. При ухудшении зрения назначают электрофорез или ультразвуковое введение гиалуронидазы. Если во время аллергического кератита на тканях роговицы образовали рубцовые тяжи, то показана кератопластика.
Профилактические мероприятия
Для предупреждения развития аллергической реакции следует исключить контакты с возможными патогенными веществами. Периодически проходить обследования для исключения глистной инвазии и инфицирования палочкой Коха.
Прогноз заболевания зависит от тяжести процесса. При поверхностной форме кератита после исключения контакта с аллергеном наступает полное выздоровление. Если же поражены глубокие слои роговицы, то возможно снижение остроты зрения вплоть до полной утраты.
Гудков Роман, врач, медицинский обозреватель
6,243 просмотров всего, 1 просмотров сегодня
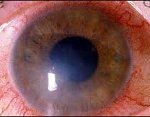
Аллергический кератит – это воспалительное изменение роговой оболочки (роговицы) глаза, связанное с развитием острой аллергической реакции. Проявления аллергического кератита включают роговичный синдром (светобоязнь, слезотечение, блефароспазм), смешанную конъюнктивально-перикорнеальную инъекцию, поверхностные инфильтраты в роговице. Диагностика аллергического кератита основывается на данных наружного осмотра, проверки остроты зрения, биомикроскопии, анальгезиметрии, окраски роговицы флуоресцином, микроскопии и посева отпечатков с роговицы, внутрикожных аллергических проб и т. д. Лечение аллергического кератита требует проведения местной терапии кортикостероидами, приема антигистаминных средств.
МКБ-10
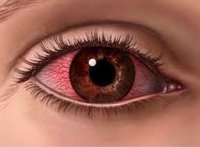
Общие сведения
Роговица представляет собой переднюю часть наружной оболочки глаза, расположенную в глазной щели, и является важнейшим элементом светопреломляющего аппарата. Важнейшими функциями роговицы служат защита глаза от механических, термических и иных повреждений, попадания микроорганизмов и пыли. Свойства роговицы – прозрачность, кривизна поверхности, сферичность, структурная и оптическая однородность во много определяют состояние зрения. В клинической офтальмологии аллергический кератит рассматривается как местное проявление острой аллергической реакции. Аллергические кератиты чаще возникают в детском и подростковом возрасте и протекают совместно с аллергическими конъюнктивитами.

Причины
Аллергический кератит может вызываться различными экзо- и эндоаллергенами. Экзогенными аллергенами чаще всего выступают медикаменты (в т. ч. вакцины), пищевые продукты, пыльца растений, шерсть животных, бытовая химия, косметика и др. При этом возникновение лекарственно-аллергического кератита может быть обусловлено как местными аппликациями препаратов, так и их парентеральным введением.
К эндогенным аллергенам относятся бактериальные токсины в слезной жидкости, глистные инвазии, туберкулезная интоксикация. На фоне гельминтозов, может развиваться не только клиника аллергического кератита, конъюнктивита, блефарита, иридоциклита, но и атопического дерматита, поллиноза, бронхиальной астмы. Особую группу составляют туберкулезно-аллергические кератиты, вызванные туберкулезной интоксикацией. При данной форме аллергического кератита микобактерии туберкулеза не обнаруживаются, однако положительные специфические туберкулезные пробы (реакция Манту, проба Пирке) свидетельствуют о высокой сенсибилизации организма.
Патогенез
При аллергическом кератите отмечается отечность и субэпителиальная инфильтрация роговицы. Единичные или множественные инфильтраты роговицы локализуются в разных участках оболочки и на различной глубине, имеют различную форму и размеры. В области инфильтрата роговица теряет свой блеск. При поверхностных аллергических кератитах, протекающих с вовлечением эпителиального слоя, инфильтраты могут бесследно рассасываться. В случае заинтересованности более глубоких роговичных слоев на месте воспалительных фокусов образуется рубцовая ткань, и остаются более или менее выраженные участки помутнения.
Аллергический кератит сопровождается расширением сосудов - конъюнктивально-перикорнеальной инъекцией; нередко отмечаются эрозии и изъязвления роговичной ткани. Микроскопические изменения характеризуются десквамацией и трансформацией эпителия, лимфоцитарной реакцией ткани, повреждением боуменовой мембраны.
Классификация
В зависимости от воздействующих факторов кератиты подразделяются на экзогенные (вызываются этиологическими агентами внешней среды) и эндогенные (вызываются внутренними причинами). Развитие аллергического конъюнктивита может быть обусловлено как экзогенными, так и эндогенными причинами. По этиологии кератиты делятся на:
- бактериальные (неспецифические и специфические при туберкулезе, сифилисе, малярии, бруцеллезе)
- вирусные (аденовирусные, герпетические, коревые, оспенные)
- токсико-аллергические (фликтенулезные, скрофулезные, аллергические)
- обменные
- грибковые
- нейрогенные
- посттравматические
- акантамебные и др.
По степени вовлечения слоев роговицы различают поверхностные кератиты, протекающие с повреждением эпителия и боуменовой мембраны, и глубокие кератиты, при которых в воспаление вовлекаются строма и десцеметова мембрана роговой оболочки. По локализации кератиты могут быть периферическими, центральными; по степени распространенности - ограниченными или диффузными.
Симптомы аллергического кератита
Клиническая картина характеризуется, так называемым роговичным синдромом, включающим светобоязнь, обильное слезотечение, резкое сужение глазной щели (блефароспазм). Раздражение нервных окончаний роговицы при аллергическом кератите приводит к рези и жжению в глазу, ощущению инородного тела, постоянным болям, из-за которых пациент не может открыть глаз. Возникает перикорнеальная или смешанная конъюнктивально-перикорнеальная инъекция (покраснение глазного яблока). Ввиду развития помутнения в оптической зоне отмечается снижение остроты зрения. После прекращения аллергического кератита, зрение в большинстве случаев не восстанавливается. Туберкулезно-аллергический кератит протекает с субфебрилитетом, недомоганием.
Осложнения
При распространении воспалительной реакции с аллергическим компонентом на радужку, склеру или ресничное тело возникают ирит, склерит, иридоциклит. Тяжелое или длительное течение аллергического кератита может приводить к перфорации роговицы, вторичной глаукоме, осложненной катаракте, невриту зрительного нерва, эндофтальмиту. Воспалительные поражения роговицы часто приводят к необратимым изменениям роговой оболочки и стойкому снижению зрения вплоть до полной слепоты.
Диагностика
В диагностике аллергического кератита принимают участие врач-офтальмолог и аллерголог, при необходимости - фтизиатр. Офтальмологическое обследование при аллергическом кератите включает осмотр глаз, проверку остроты зрения, биомикроскопию, тест окраски роговицы флуоресцином, анальгезиметрию. Для выявления аллергена проводятся внутрикожные аллергические пробы. В случае присоединения вторичной инфекции возбудителя обнаруживают с помощью бактериологического исследование мазка.
Для исключения гельминтозов исследуют кал на яйца глистов. При подозрении на туберкулезно-аллергический кератит показана рентгенография легких или флюорография, туберкулиновые пробы. Дифференциальная диагностика аллергических кератитов проводится с кератитами вирусной, грибковой, бактериальной этиологии.
Лечение аллергического кератита
В первую очередь необходимо прекращение контакта с аллергеном и его элиминация. Местно назначаются инсталляции 0,4% раствора дексаметазона, закладывание глазных мазей (преднизолоновой, гидрокортизоновой); при тяжелом аллергическом кератите - субконъюнктивальные инъекции дексаметазона. При хронических рецидивирующих инфекционно-аллергических кератитах назначают длительные курсы стероидных гормонов внутрь.
Обязательным компонентом лечения аллергического кератита служит прием антигистаминных средств (хлоропирамина, мебгидролина, хифенадина, клемастина и др.), витаминов С и В2 (рибофлавина), седативных средств, хлорид кальция внутрь или внутривенно. В случае наслоения бактериальной инфекции производят инстилляции раствора сульфацетамида, сульфапиридазин-натрия, левомицетина, тетрациклина гидрохлорида и других антибактериальных средств. При выявлении глистной инвазии назначаются антигельминтные препараты.
Лечение туберкулезно-аллергического кератита проводится с участием фтизиатра. Больным дополнительно назначается противотуберкулезная терапия стрептомицином, изониазидом, фтивазидом и др.; проводятся физиотерапии: электрофорез стрептомицина, кальция, гидрокортизона, общее УФО.
При снижении остроты зрения показаны фонофорез и электрофорез с гиалуронидазой. При рубцовых изменениях роговицы производится кератопластика, при развитии вторичной глаукомы - хирургическое или лазерное лечение глаукомы.
Прогноз и профилактика
Своевременная и рациональная терапия поверхностного аллергического кератита приводит к тому, что инфильтраты роговицы рассасываются бесследно или с минимальными последствиями для зрения. Последствием глубокого кератита служит развитие помутнений роговицы, значительное снижение остроты зрения или его полная потеря. Профилактика аллергического кератита заключается в исключении контакта с аллергенами, дегельминтизации детей, лечении туберкулезной интоксикации.
Медицинский эксперт статьи

Круг аллергических реакций и болезней роговой оболочки пока очерчен менее четко, чем аллергия вспомогательного аппарата глаза. Положение осложнено тем, что роговая оболочка подвержена воздействию не только экзо- и эндоаллергенов, но также аллергенов из собственной ткани, возникающих при ее повреждении.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Причины аллергического кератита
Классическим примером аллергического процесса в роговице является феномен Вессели: развитие краевого кератита у животного, сенсибилизированного введением гетерогенной сыворотки в центр роговицы.
В клинике близкая по своему патогенезу к феномену Весселя реакция возникает в роговице при ее ожогах, хотя вызывается она аутоаллергенами. Наслоение аутоаллергии обусловливает расширение зоны повреждения за пределы участка роговицы, подвергшегося воздействию обжигающего вещества, чем усугубляется тяжесть ожога. Родственность антител, возникающих при ожогах роговицы и кожи, послужила основанием для создания эффективного метода лечения глазных ожогов сывороткой крови ожоговых реконвалепсцентов.
Наиболее высокой аутоиммунной органной специфичностью обладают эпителий и эндотелий роговой оболочки, повреждение которых при воспалении, травме, оперативном вмешательстве чревато образованием антител, а развивающиеся вслед за этим аллергические реакции ухудшают течение указанных процессов. Стремление к уменьшению этих неблагоприятных влияний служит одной из причин наблюдающейся в современной глазной хирургии тенденции максимально щадить, при операциях роговичный эндотелий. Многие офтальмохирурги, например из-за повреждений эндотелия роговицы ультразвуком, воздерживаются от факоэмульсификации катаракт.
Аллергические реакции роговой оболочки могут вызываться по существу любыми экзо- и эндоаллергенами, на какие только реагируют глаза и вспомогательный аппарат. Ил экзогенных аллергенов наибольшее значение имеют медикаменты. По наблюдениям ученых, они послужили причиной изменений роговой оболочки у 20,4% больных лекарственной аллергией глаза, причем местные аппликации вызывают в основном поражения эпителия (64,9%), а прием лекарств внутрь либо их парентеральное введение приводит к стромальному кератиту (13,4%).
Эпителиопатия роговицы, ее центральная эрозия, эпителиальный, нитчатый, стромальный и краевой кератиты, согласно классификации указанных авторов, представляют основные клинические формы лекарственной аллергии роговицы. С этой аллергией во многом сходны реакции роговой оболочки на другие аллергены, в частности пыльцу растений, косметические средства, химикалии и т. д. У таких больных нередко выявляются точечные субэпителиальные инфильтраты роговицы, ее эрозии, прилимбальные помутнения и изъязвления роговичной ткани. Даже при слабых проявлениях болезни гистологически обнаруживаются изменения и десквамация эпителия, местами отсутствуют боуменова мембрана и лимфоцитарная реакция ткани. Выявлению таких, часто слабо выраженных, изменений в клинике помогают окрашивание роговицы (флюоресцеин, фусцин) и биомикроскопия.

[11], [12], [13], [14], [15], [16], [17], [18], [19], [20]
Симптомы аллергического кератита
Наблюдаемые клинически аллергические реакции роговой оболочки на экзогенные аллергены ограничиваются обычно изменениями ее передних слоев: страдают эпителий, боуменова мембрана, поверхностные слои стромы. Чаще такие поражения представляют собой осложнения аллергических болезней век и конъюнктивы. Например, экзема роговой оболочки Пиллата начинается с выраженного серозного абактериального конъюнктивита, к которому присоединяются пузырчатый эпителиальный кератит, а затем более глубокие инфильтраты роговицы при наличии одновременно экземы кожи.
Повторные контакты роговицы с аллергеном не всегда ограничиваются бессосудистыми реакциями. У больных экземами возможно развитие кругового роговичного паннуса. С выраженным врастанием в роговицу сосудов протекает крайне редкий в настоящее время врожденный сифилитический паренхиматозный кератит, при котором образуются антитела к спирохетам, а антигенами служат измененные белки роговицы. Сосудистым является розацеа-кератит, в развитии которого теперь большое значение придается эндокринным аллергическим факторам, в частности тестостерону.
Что нужно обследовать?
Как обследовать?
Лечение аллергического кератита
Эффективная терапия выраженных проявлении аллергии глаза и его вспомогательного аппарата требует местного п общего комплексного воздействия па организм с учетом всего многообразия этиологических и патогенетических факторов, сложности патогенеза, нарушений эндокринной, центральной и вегетативной нервных систем. Самое действенное в лечении - предотвращение контакта с аллергеном, его элиминация, часто сама по себе приводящая к быстрому выздоровлению.
Однако своевременно выявить и выключить аллерген удается далеко не у каждого больного. В таких случаях, не прекращая поиски причины болезни, необходимо воздействовать на определенные звенья патогенетической цепи аллергического процесса с тем, чтобы затормозить образование, нейтрализовать антитела либо подавить патохимическую фазу аллергии. Нужны также средства, повышающие сопротивляемость организма и снижающие его аллергическую реактивность, нормализующие обмен веществ, проницаемость кровеносных сосудов, нервную и эндокринную регуляции.
Первая задача - торможение образования антител и реакции аллерген-антитело - решается назначением десенсибилизирующих препаратов, в первую очередь стероидных гормонов. Глюкокортикоиды снижают выработку антител, уменьшают проницаемость капилляров, задерживают распад сложных мукополисахаридов, оказывают выраженное противовоспалительное действие. Наиболее отчетливо их лечебный эффект проявляется при аллергических реакциях замедленного типа.
В глазной практике эти сильнодействующие, оказывающие серьезное побочное влияние препараты показаны больным, у которых аллергия глаза (будь то самостоятельный процесс или осложнение иной патологии) выражена сильно и плохо поддается другому лечению. Обычно это заболевания глазного яблока. При аллергических же поражениях вспомогательного аппарата глаз рекомендуется по возможности избегать применения стероидов.
Длительные курсы лечения (1,5-2 мес и больше) и более высокие дозы стероидных гормонов (до 60-70 мг преднизолона в сутки в начале лечения) назначают больным хроническими, рецидивирующими, чаще инфекционно-аллергическими заболеваниями глаз, а также при лечении симпатической офтальмии. В микродозах дексаметазон (0,001% водный раствор) Ю. Ф. Майчук (1971) рекомендует для лечения аллергической реакции при синдроме Съегрена, хронических конъюнктивитах неизвестной этиологии,. вирусных поражениях глаза и пр. Поскольку определенными иммунодепрессивными свойствами обладают салициловые и пиразолоновые препараты, их в средних дозах с успехом применяют при лечении аллергических болезней глаз, особенно при аллергии век и конъюнктивы, избегая назначения кортикостероидов. Сходство в механизмах противоаллергического действия обусловливает также возможность замены указанными препаратами стероидов у больных, которым таковые противопоказаны. Лечение проводят курсами длительностью 3-5 нед.
В последние годы с положительными результатами при аллергических страданиях глаз испытываются специальные иммунодепрессивные средства, в основном из арсенала химиотерапии опухолей.
Подавление патохимической фазы аллергической реакции в основном осуществляется антигистаминными препаратами, оказывающими наибольшее действие при аллергии немедленного типа. Количество этих препаратов велико. Чаще других офтальмологи используют димедрол (по 0,05 г 3 раза в сутки), супрастин (0,025 г 2-3 раза в сутки), дипразин (пипольфен по 0,025 г 2-3 раза в сутки), левомепромазин (венгерский тизерцин по 0,05-0,1 г 3- 4 раза в сутки), диазолин (по 0,1-0,2 г 2 раза в сутки), тавегил (по 0,001 г 2 раза в сутки), фенкарол (по 0,025-0,05 г 3-4 раза в сутки). Не обладающие снотворным действием три последних препарата пригодны для амбулаторного лечения. При выборе лекарств основное значение имеет их переносимость больными; при слабом действии одного средства показана его замена другим.
Для местной терапии из указанных медикаментов применяется: димедрол в каплях. В зависимости от реакции пациента назначают инстилляции его 0,2%, 0,5% и 1% растворов 2-3 раза в сутки. Капли полезны больным не только с выраженными, но и со слабыми проявлениями аллергии конъюнктивы и переднего отдела глазного яблока. Механизм действия антигистаминных препаратов изучен недостаточно. Полагают, что они блокируют гистамин на клетках-реципиентах, уменьшают проницаемость сосудов, сокращают капилляры, тормозят образование гиалуропидазы, которая способствует распространению гистамина. Важно также их заметное противовоспалительное действие.
Л. Д. Лдо различает три стадии действия антигистаминов при их длительном применении:
- терапевтическую стадию (максимальный эффект);
- стадию привыкания (эффекта пет или он слабый);
- стадию аллергических осложнений (появление повышенной чувствительности к применяемому препарату у части больных).
Такая динамика ограничивает курс лечения 3-4 нед и подтверждает целесообразность смены препаратов в связи с привыканием к ним.
Кроме указанных лекарств, инактивировать гистамин и уменьшить чувствительность к нему помогает гистоглобулин (смесь гамма-глобулина с гистамином). Его вводят подкожно по 1-3 мл 1 раз в 2-4 дня; всего на курс 4-10 инъекций. Значительное улучшение в ходе болезни наблюдается только через 1 - 2 мес. Не рекомендуется сочетание этого средства с кортикостероидами.
В комплекс лечения тяжелых проявлений глазной аллергии можно также включать внутривенные вливания 0,5% раствора новокаина капельно по 150 мл в сутки в течение 8-10 дней. В капельницу добавляют 10 мл 5% раствора аскорбиновой кислоты, а внутрь назначают рутин.
Из средств общего воздействия на организм с целью мобилизации его защитных механизмов для борьбы с аллергией в офтальмологии широко назначают хлорид кальция внутрь (5-10% раствор по 1 столовой ложке 3-4 раза в сутки после еды), реже внутривенно (10% раствор по 5-15 мл ежедневно) либо кальция глюконат внутрь (по 1-3 г 2-3 раза в сутки). В тех же целях А. Д. Адо и соавт. (1976) рекомендуют натрия тиосульфат (30% раствор по 5-10 мл внутривенно; на курс 7-10 инъекций). Все эти медикаменты хорошо сочетаются с антигистаминными средствами.
Больным с глазными проявлениями аллергии полезны также витамины С и В2 (рибофлавин), седативные средства. Строго обязательны санация очагов инфекции, лечение других общесоматических процессов, нормализация психического статуса, сна и пр. Предрасположение к аллергии, в том числе глаз, снижается при закаливании организма, занятиях физкультурой и спортом. В этом по существу состоит и профилактика аллергических заболеваний вообще и глазной аллергии в частности.
Очень трудной задачей является лечение глазных больных, страдающих поливалентной аллергией, которые нередко дают выраженную местную, а иногда и общую реакцию на местное применение почти любых лекарств. Аллергенами для них могут быть даже те самые глюкокортикоиды и антигистаминные препараты, которыми лечат аллергию. В таких случаях приходится отменять все медикаменты, кат; бы они ни были нужны для лечения основной болезни, а затем очень осторожно, лучше путем постановки предварительных проб, подбирать переносимые лекарства.
Подавляя тем или иным путем аллергические реакции, офтальмолог не имеет права забывать, что при этом страдает вся иммунная система организма, ухудшается его защита от инфекционных и иных агентов.
Эффективная, но трудная для осуществления в широкой практике специфическая десенсибилизация туберкулином, токсоплазмином и другими антигенами подробно освещена и работах А. Я. Самойлова, И. И. Шпак и др.
В зависимости от характера аллергической патологии глаза одновременно с противоаллергической терапией проводят, преимущественно местно, симптоматическое лечение подсушивающими, дезинфицирующими, вяжущими и другими лекарствами, назначают мидриатики или миотики и т. д.
В частности, при глазных проявлениях отека Квинке, если не удается выявить и элиминировать аллерген, то симптоматическое лечение проводят преимущественно антигистаминными средствами. Местно применяют димедрол; его же или другие гистаминные средства назначают внутрь. При выраженных симптомах болезни показаны амидопирин, бруфен, аминокапроновая кислота (от 0,5 до 2,5-5 г в зависимости от возраста, запивая подслащенной водой). Лечение осложнений обычное. Кортикостероиды, как правило, не показаны.
При выраженных аллергических дерматитах и экземах наряду с возможной элиминацией аллергена проводят симптоматическую терапию аналогично рекомендованной выше при отеке Квинке. Назначение антигистаминных препаратов в комплексе этой терапии показано, поскольку нельзя исключить смешанной аллергии замедленно-немедленного, а иногда только немедленного типа. Рекомендуются также препараты кальция, натрия тиосульфат или магния тиосульфат. Кортикостероиды назначают лишь больным с очень тяжелыми проявлениями болезни.
При лечении контактных аллергических конъюнктивитов и дерматоконъюнктивитов аптигистаминные препараты неэффективны, вазоконстрикторы не действуют. Таким больным показаны дезинфицирующие средства в каплях, мазях или пленках (ГЛН), кортикоиды, внутрь кальция хлорид или кальция глюконат, ацетилсалициловая кислота, амидопирин, при затянувшейся болезни - короткие курсы глюкокортикоидов в средних дозах.
При лечении весеннего катара, по данным исследований, наиболее эффективны глюкокортикоиды. Учитывая лучшую переносимость их в молодом возрасте, их назначают в каплях 2-3 раза в сутки в течение всего периода обострения болезни, а также используют для профилактики рецидивов перед наступлением теплого времени года. Тяжелые проявления болезни требуют дополнения местной кортикостероидной терапии общими прерывистыми курсами лечения этими препаратами в средних дозах. Эффективность лечения повышают криоаппликации разрастаний конъюнктивы и лимба, иногда их иссечение. Наряду со стероидами полезны кальция хлорид или кальция глюконат, рибофлавин, кромолии-натрий (интал). Для уменьшения зуда и разжижения секрета закапывают 3-5% натрия бикарбонат 3-5 раз в сутки, цинка сульфат с адреналином, временами 0,1-0,25% раствор дикаина и пр. В период ремиссии больные подлежат диспансерному наблюдению и противорецидивному лечению, при рецидивах лечатся амбулаторно или в глазных стационарах.
При введении лекарств или проведении тестирования окулист может наблюдать самое тяжелое общее проявление аллергии - анафилактический шок. Больного с подозрением на шок, тем более с явными признаками его, немедленно укладывают в строго горизонтальном положении. Внутримышечно вводят 0,5 мл 0,1% раствора адреналина, дексаметазон (4-20 мг) или преднизон (0,5- 1 мг на 1 кг массы тела), эуфиллин (1-2 мл 2,4% раствора) шик дипрофиллин (5 мл 10% раствора) и димедрол (5 мл 1% раствора) или другой антигистаминный препарат. При недостаточном действии эти и другие противошоковые средства вводят внутривенно).
Читайте также: