Зуд в промежности от цитомегаловируса
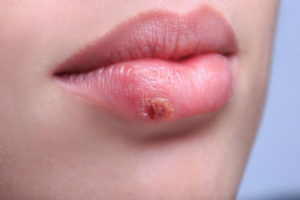
Цитомегаловирус относится к семейству гепервирусов. Открыт в 1956, но сегодня еще до конца не изучен. Он является довольно распространенным — встречается у 10-15 % молодежи подросткового возраста и 40% взрослых. Статистика свидетельствует, что после 50 лет практически выявляется у каждого.
По данным ВОЗ 90% городских и 60-70% сельских жителей развитых стран зарежены ЦМВ. Его передача осуществляется контактно-бытовым, воздушно-капельным и половым путями. Рост заболевания обусловлен загрязнением окружающей среды и приемом иммунодепрессантов.
Что представляет из себя инфекция?
Инкубационный период обычно длится до 2-х месяцев, когда заболевание себя не проявляет. Резкую вспышку болезни может спровоцировать стресс, переохлаждение, ослабление иммунитета. Характеризуется повышением температуры, головной болью, слабостью. Часто путают с ОРВИ и ОРЗ. Если вовремя не лечиться, то может привести к пневмонии, артриту, энцефалиту.
Как утверждают медики, вирус в течение всей жизни можно обнаружить в слюнных железах. В ХХ веке врачи именовали болезнь “поцелуйной”, хотя заразиться можно и иным путем.
- при тесном контакте с зараженным человеком, поцелуях;
- половым путем;
- через предметы личной гигиены;
- от матери к ребенку во время родов;
- недостаточно обработанные стоматологические инструменты;
- через маникюрные принадлежности.
Как проявляется и первые признаки
Заражение Cytomegalovirus у женщин может произойти во время полового акта, через слюну. Грудные детки заражаются во время родов или от матери в результате грудного вскармливания.
Проявление инфекции у женщин зависит от формы заболевания. После скрытого инкубационного периода болезнь переходит в острую фазу, которая длится 4-6 недель. При нормальном иммунитете никаких явных проявлений отмечаться не будет. В редких случаях возможна незначительная температура 37,1 градусов, быстрая утомляемость, снижение аппетита. Состояние напоминает гриппозное.
После скрытого периода заболевание переходит в хроническую форму, сохраняясь на протяжении всей жизни. Может проявиться только при снижении иммунитета. Носитель цитомегаловируса опасен тем, что при беременности может спровоцировать выкидыш или мертворождение.
При сниженном иммунитете

Если у женщины ослаблена иммунная система, то инфекционный процесс развивается стремительно. Опасен для онкобольных, перенесших трансплантацию тех или иных органов. Заболевание сигнализирует о себе двумя видами: генерализованный и мононуклеозоподобный. Последняя форма проявляться следующей симпотоматикой:
- признаками интоксикации (слабость, мигрень);
- обследование показывает увеличение печени и лейкоцитов;
- увеличение лимфоузлов (шейная группа, подмышечная область).
Основные проявления приобретенного Cytomegalovirus
При выявлении субклинической персистирующей инфекции отмечаются минимальные и неспецифичные проявления. В биологических выделениях присутствуют вирусные частицы. Могут развиваться заболевания, которые ассоциируются с ЦМВ, такие как гепатит, паротит, пневмония, нефрит, хроническая урогенетальная патология, цитомеговирусный мононуклеоз.
Генерализованная форма данной инфекции, имеющая полиорганные поражения и тяжелое течение, может сопровождаться деменцией в результате хронического энцефалита. У некоторых больных появляются множественные кровоточащие язвы в желудочно-кишечном тракте. CMV в данной форме встречается достаточно редко, но протекает тяжело. Инфекция вызывает поражение глаз, почек, слюнных желез.
У большинства людей, которые заражены ЦМВ, отмечают латентное течение болезни. Обычно инфекцию выявляют при целенаправленном обследовании, когда пациент готовится к трансплантации, донорству, планируется беременность, необходимо лечение бесплодия.
Вирус может активизироваться при изменениях иммунного статуса, связанных с иммунодефицитом, развитием беременности. Это может отмечаться при заболеваниях крови, проведения курса химиотерапии и др. Назначенное лечение будет способствовать торможению репликации вируса.
ЦВМ у женщин с ВИЧ-инфекцией
Статистические данные свидетельствуют о том, что 90% женщин со СПИДом сталкиваются с цитомегаловирусом, который может привести к летальному исходу. Так как эта категория характеризуется иммунодефицитом. Особенно активно возбудитель дает о себе знать, когда снижается CD4-лимфоциты ниже 50 на 1 мл. Болезнь протекает, как пневмония или энцефалит.
Вирус приводит к воспалению легочной ткани. Больную постоянно мучает сильнейший кашель и одышка. Энцефалит при ЦВМ становится энцефалопатией, вызывающей ухудшение интеллектуальных способностей, памяти и внимания. Иммунодефицит при этой болезни может стать причиной поражения почек, спинного мозга и органов зрения.
Как проявляется при беременности?

Следует помнить, что беременность является состоянием, при котором организм уязвим к любым инфекциям. Каждая четвертая женщина в этом положении сталкивается с подобной проблемой. Наиболее опасным для беременных является передача инфекции от больного с острой формой ЦМВ, так как отсутствуют в крови антитела. Неослабленный вирус намного легче проникает в плаценту, оказывая повреждающее действие на плод (40-50 % инфицирования плода).
Менее опасным считается скрытое вирусоносительство, так как в организме женщины уже присутствуют антитела IgG. В результате ослабления вируса будет снижено его проникновение через гематоплацентарный барьер и агрессивность воздействия на плод. Инфицирование в этом случае составляет 1-2 %.
Установлена прямая зависимость неблагоприятного влияния вируса на плод и сроком беременности. Более опасно при ранних сроках, так как может привести к выкидышу или стать причиной в аномалии развития младенца.
Если происходит заражение ЦВМ или активируется латентная форма, то осложнениям подвергается мать и ребенок. Следствием инфицирования становится целый комплекс проблем:
- многоводие;
- массивные кровотечения при родах;
- патология плаценты;
- врожденная цитомегалия новорожденных.
Также неминуемы воспалительные болезни мочеполовой системы. Они связаны с цервицитами, вагинитами, оофаритами. Данные заболевания чаще всего имеют хроническую или субклиническую форму. Неспецифической симптоматикой по утверждению медицинских работников являются болезненные ощущения в суставах. Болезнь сигнализирует высыпаниями на кожных покровах и увеличением лимфоузлов.
Не исключением является присоединение к Cytomegalovirus бактериальной флоры. Такая ситуация осложняет поставку диагноза лечащим врачом. Этот вирус вызывает серьезную опасность для ребенка. Возможны многочисленные врожденные нарушения в развитии, такие как глухота, аномалия зубов и другие.
Посмотрите полезное видео по теме
Подведя итоги
Современный уровень развития медицины не позволяет полностью устранить Cytomegalovirus в организме человека. Иммунитет к нему не вырабатывается. Медикаментозное лечение может только перевести его в пассивную форму, снизив обострение инфекции.
В последнее время симптоматика ЦМВ ярко выражена, а недуг характеризуется различными способами передачи и увеличением частоты пеританальной инфекции. Эффективность противовирусной терапии ЦМВ определяется комбинацией медикаментов разных групп, которые обладают разнонаправленным действием.

Симптомы
Признаки ЦМВ различаются у представителей разных полов и возрастов. Объясняется это различием обмена веществ и строением половых органов, а также особенностями гормонального фона у групп пациентов. В случае с представительницами слабого пола симптомы очень схожи с признаками респираторных болезней, так что выявить вирус даже на поздних стадиях сложно без дополнительных анализов.
- воспаление и увеличение лимфатических узлов (основной первый признак);
- слабость;
- озноб;
- хроническая усталость;
- раздражительность.
Иногда к этому прибавляется боль в суставах и ломота в мышцах. Каких-либо половых признаков пока нет, они возникнут позже. Тонкость этого периода кроется в том, что лечение в это время обычно самое эффективное и быстрое, но редкая женщина обращается в больницу для комплексного обследования при возникновении подобных симптомов. Вот и получается, что терапия начинается только при переходе ЦМВ в активную фазу.
Дальнейшие признаки болезни редко обнаруживаются самой пациенткой, выявляются они путем гинекологического осмотра:
- вагинит;
- эндометрит;
- оофорит;
- эрозия шейки матки.
Диагностика
Использование одного метода диагностики вряд ли принесет полностью достоверный результат — разновидностей ЦМВ много, каждый из них обладает своими характерными особенностями ДНК. Для диагностики обязательно использование биоматериала пациента, простой сбор анамнеза результатов не приносит. В качестве образца врачи используют:
- слюну;
- мочу;
- кровь;
- грудное молоко;
- выделения из половых органов;
- секрет легких.
В некоторых случаях применяется ткань, полученная путем биопсии. Делается она редко и только в тех случаях, когда есть подозрения на онкологию. В остальных ситуациях биопсию исключают из-за ее опасности для организма пациентки.
Микроскопия мазка крови доступна каждому больному, она недорогая и делается быстро. Но точность этого способа не превышает 70%, так что ограничиваться лишь этими данными при диагностике ЦМВ нельзя.
Первое, что советует сделать врач пациенту:
- Сдать анализ на антитела к ЦМВ. Причем если IgG-антитела обнаружены, то человек заражен вирусом, но активной фазы недуга не наблюдается, микроорганизм сидит себе тихо в клетке, никак не проявляя себя. Нельзя сказать, что это хорошо, однако носителями этого микроба являются чуть ли не половина населения земного шара, а наличие антител говорит о том, что организм борется, причем успешно, у него есть иммунитет к ЦМВ.
- Диагностический титр ЦМВ (величина IgG), при котором пациента можно считать больным, составляет 1:100. Если значение меньше 60, то какого-либо значения врачи ему не придают, свидетельствовать подобный показатель может только о ранее перенесенном заболевании. Если же значение титра превышает 200, то можно говорить о клинически развивающейся форме болезни, это плохой показатель. Но панику объявлять не нужно, наличие в крови инфекции не всегда несет опасность для женщины, многое зависит от состояния ее здоровья и выбранной терапевтической стратегии.
Цитомегаловирус — инфекционное заболевание, поражающее все органы и системы человеческого тела, к сожалению, дети тоже находятся в зоне риска. Вы можете узнать о причинах развития данного недуга, какие основные симптомы, а также какие есть методы лечения.
Кроме исследования антител к ЦМВ медики применяют следующие способы диагностики:
- ПЦР. Позволяет выявить ДНК инфекционного агента, но высокой точностью не отличается. Впрочем, в большинстве случаев и этих результатов хватает для выбора пути лечения.
- Биопосев. В искусственной среде специалисты выращивают образец штамма вируса, который детально изучается. Самый точный, но и самый дорогой метод.
- Выделение вируса. Сопоставим по точности с биопосевом, по времени проводится столько же, но стоит несколько дешевле (не во всех клиниках).
Чем раньше будет начата диагностика, тем больше шансов подавить неприятную болезнь.
Лечение
- Фоксарнет;
- Панавир (стоит от 110 до 3 705 рублей);
- Ганцикловир (около 1 700 рублей);
- Валганцикловир (около 30 000 рублей).

Самостоятельно выбирать препарат, и тем более, определять схему его приема нельзя. В лучшем случае такой подход к лечению просто не принесет результата.
Кроме приема антибактериальных лекарств следует повышать способность иммунитета к противостоянию инфекции. Для этого врачи назначают витаминные комплексы и иммуномодуляторы:
- витамины группы В;
- магний;
- антиоксиданты.
Также не помешают нейропротекторы, особенно если речь идет о борьбе с ЦМВ на поздней стадии, когда инфекция поражает ЦНС и другие жизненно важные системы организма.
Не остается в стороне и народное лечение вируса. Чаще всего используются отвары трав:
- ромашки;
- мелиссы;
- можжевельника;
- шиповника;
- корня солодки.
Раздобыть их легко, такие сборы продаются во многих аптеках. Эти народные препараты не только подавляют активность вируса, но и укрепляют иммунитет. Без развитых защитных сил организма борьба с ЦМВ практически бессмысленна, ведь медикаменты лишь помогают в борьбе с микробами, но не обеспечивают ее со 100% гарантией, невзирая на образ жизни пациента и общее состояние его здоровья.
Опасность и осложнения ЦМВ
Для женщин ЦМВ особенно опасен. Причина этого кроется в особенностях строения половой системы. Со временем вирус вызывает воспалительный процесс матки, половых желез, яичников и т. п. Кстати, это провоцирует пахучие вагинальные выделения, что является дополнительным симптомом болезни. Если не принять срочных мер, то болезнь охватит весь организм, поразив:
- кишечник;
- ЦНС;
- сердце и сосуды;
- глаза и органы слуха.
Запущенный цитомегаловирус может привести к бесплодию. Происходит подобное только в случае полного отсутствия терапии и очень слабого иммунитета. Также риски увеличивают попутные заболевания, например, СПИД, онкология и проблемы с мочеполовой системы.
Профилактика ЦМВ
Помните, выше мы говорили о слабой вероятности передачи инфекции от матери к плоду? Так вот, если такое все же произойдет, то последствия будут плачевными, особенно для будущего ребенка. Вывод прост — нужно регулярно обследоваться во время беременности, а в случае обнаружения ЦМВ не отказываться от лечения. Но не только период вынашивания ребенка несет опасность, профилактические меры нужно осуществлять постоянно:
- исключите незащищенные половые контакты;
- регулярно посещайте душ и мойте руки, особенно перед приемом пищи и после контакта с загрязненными предметами и поверхностями;
- занимайтесь спортом;
- установите правильный режим дня;
- добавьте в рацион побольше продуктов, богатыми витаминами, например, овощи и фрукты (это нужно для укрепления иммунитета);
- не используйте чужое белье и грязную кухонную посуду.
Соблюдение этих простых правил действительно может спасти от ЦМВ. Те женщины, которые не избегают профилактики, очень редко сталкиваются с вирусом.
Также вы можете ознакомится с мнением специалиста, посмотрев данный видеоролик, что из себя представляет ЦМВ у женщин, основные причины и симптомы, а также какие есть методы лечения.
Промежность – область, расположенная между ягодицами. Она постоянно подвергается влиянию внешних факторов, которые провоцируют зуд в промежности.
Что такое зуд, предпосылки появления
Многие женщины знакомы с таким патологическим состоянием, при котором интимная область начинает сильно чесаться. Столкнувшись этим состоянием впервые, человек часто впадает в панику, так как изменения в области половой системы могут сигнализировать о появлении венерических болезней.

Но зуд не всегда связан с патологиями, которые передаются половым путем. Среди предпосылок подобного состояния можно выделить следующие явления:
- Недостаточное соблюдение гигиены в области интимной зоны, что влечет за собой размножение патогенной среды и вызывает образование опрелости, чесотки.
- Неправильная эпиляция/депиляция, сопровождающаяся механическими нарушениями, порезами. Причины кроются в небольших ранках, в которые проникает инфекция, вызывая развитие процесса.
- Регулярная носка низкокачественного нижнего белья, сделанного из синтетических тканей. Оно преграждает поступление во влагалище воздуха, что приводит к нарушению микросреды и к сильнейшему зуду в интимной части.
- Слишком тщательные гигиенические процедуры также влекут за собой развитие неприятных ощущений в области ног и способствуют формированию неприятных ощущений, нарушая кислотно-щелочной баланс.
- Постоянное пользование ежедневными средствами интимной гигиены, содержащими ароматические вещества и другие добавки.
- Резкие температурные перепады, затрагивающие интимную зону, также могут спровоцировать ее чесание и зуд. Эта проблема наблюдается у девушек и женщин всех возрастов.

Также признаки могут указать на истинную причину и природу заболевания. Ряд симптомов, на которые стоит обратить внимание, чтобы грамотно диагностировать болезнь:
- цвет влагалищных выделений,
- образование налета на промежности,
- боли при мочеиспускании,
- неприятный запах в промежности,
- сыпь,
- возникновение трещинок,
- формирование зудящих бугорков.
Нужно также определиться с локализацией – в зоне волосистой части, на слизистых оболочках или снаружи. Место расположения зуда может оказать врачу помощь в поиске причин формирования заболевания.
Распространенные причины зуда промежности

Существует ряд серьезных причинных факторов зуда в области промежности:
- Зуд, который сопровождается образованием налета белого или серого оттенка. Он связан с аллергической реакцией.
- Нередко зуд выступает в качестве следствия заболеваний внутренних органов и систем. Наиболее частым провоцирующим фактором является сахарный диабет, нарушение работы печени, селезенки, желчного пузыря.
- Зуд сопровождается белым налетом в преддверии влагалища, в области клитора, половых губ. Это воспалительный процесс, требующий незамедлительной консультации врача-гинеколога и оперативного лечения.
Инфекционные процессы, провоцирующие зуд
Возникать ощущение почесывания и зуда может в связи с формированием в женском и мужском теле инфекций. Их провоцирует патогенная микрофлора влагалища, конечностей и слизистых оболочек. Наиболее сильно проявление поражает кожу между бедер, слизистую оболочку влагалища, в частности у людей, которые сильно подвержены воздействию нервных перенапряжений, стрессов.

Какие заболевания могут сопровождаться зудом в интимной зоне
Есть целый комплекс заболеваний, влекущих за собой возникновение зуда в интимной области у женщин и мужчин. Некоторые из них связаны с функциями половой системы, а какие-то являются сторонними и поражают кожные покровы всего тела. Наиболее распространенными возбудителями этого состояния являются следующие заболевания:
- Кандидоз (молочница) – совместно с чесоткой на влагалище образуются белесоватые творожистые выделения.
- Герпес – вирус герпеса человека активируется, проявляется кожными реакциями, появляется зуд в области промежности.
- Трихомониаз – состояние провоцирует ощущение зуда, повышение температуры.
- Инфекционные поражения – вызывается неблагоприятным состоянием микросреды в области половых органов и за их пределами.
- Паразитарные патологии – заражение гельминтами и другими паразитами.
- Аутоиммунные формы патологических процессов.
- Болезни репродуктивной системы.
- Сахарный диабет.
- Гепатит.
- Заболевания, сформировавшиеся в области мочевыводящей системы.
- Проблемы с функционированием желез внутренней секреции.
- Опухолевые процессы в организме.
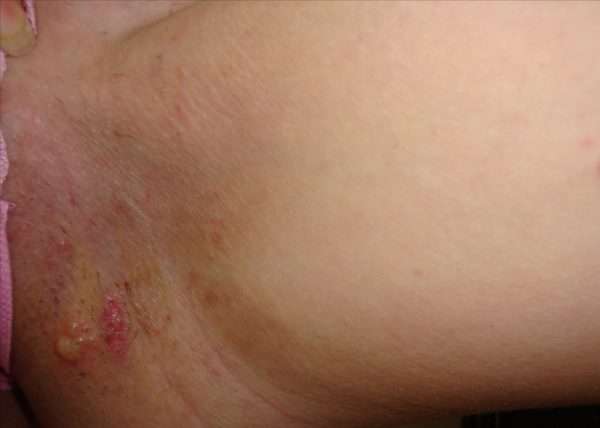
Как бороться с зудом в домашних условиях
Обеспечить определение общей тактики и схемы терапии можно после консультации с лечащим врачом. В ряде ситуаций причина поражения определяется после дополнительных обследований и диагностик. В первую очередь медик подтверждает или исключает проявление венерических процессов. Для этого пациент направляется к венерологу и в лабораторию для сдачи анализов.
Побороть сильный зуд можно с помощью медикаментозных препаратов и народной терапии.
Если у пациента образовалось зудящее ощущение в области промежности, терапия проводится после установления основной причины проблемы. Выявляется фактор гинекологом на базе результатов проведенных исследований. Методика включает в себя несколько направлений:
- мазок из влагалища,
- опрос пациента.

На базе полученных сведений делается назначение индивидуального медикаментозного лечения.
- При инфекционных процессах и поражениях, пациенткам показано пероральное использование антибактериальных средств. При необходимости они вводятся внутривенно.
- В случае кандидоза с выделениями и без выделений зуд может поражать область промежности. В качестве терапевтического средства используется лекарство местного действия. Но кремы, мази и гели против зуда должны назначаться строго лечащим специалистом после проведения обследования.
- Если причинным фактором является аллергическая реакция показано использование седативных препаратов. К ним рекомендуется использовать определенные лекарства, включая противовоспалительные составы.
- При гормональных изменениях все мероприятия осуществляются посредством гормональных препаратов. Медики прописывают прием Метронидазол, Доксициклин.
- Обмывание наружных половых органов отваром зверобоя. Для этого потребуется 1 ст. л. травы залить 1 ст. кипятка. Настоять 30 минут и использовать для подмывания.
- Сидячие ванночки на основе отвара аптечной ромашки, шалфея. Рецепт аналогичен по приготовлению, только необходимо взять 2 ст. л. цветков на 2 л воды.
- Вместо воды пить благородный тысячелистник. Рецепт его приготовления: делается отвар по принципу чая, по вкусу в готовый настой можно добавить мед или сахар.
- Мятный отвар для ополаскивания наружных половых органов. Готовится он по той же схеме, что и все перечисленные домашние средства.
Избавиться от зуда и покраснения в промежности у мужчин и женщин можно просто. Используются медикаментозные составы и проверенные домашние средства.
Цитомегаловирусная инфекция – это один из видов герпеса, обитающий в организме большинства людей. Согласно статистике, патогенные клетки диагностированы у 70% жителей развитых стран. Более трети пациентов заражаются внутриутробно и рождаются уже носителями вирусами.

Пути заражения
Цитомегалия – это заболевание, возникающее в интимной зоне девушек по вине ЦМВ, а его проявления спровоцированы ослаблением природной защиты организма. Заражению подвержены люди всех возрастов и социальных групп, включая новорожденных младенцев. Внутриутробное инфицирование – один из самых популярных путей передачи инфекции, так как патогенные клетки легко проходят плацентарный барьер и проникают к плоду. Инфицированные малыши обычно рождаются с аномалиями развития, нарушениями слуха, заметно отстают в развитии.
ВАЖНО! Первичное заражение происходит при контакте с носителем вируса, а вторичная патология развивается под действием негативных внутренних и внешних факторов.

Кроме внутриутробного, есть следующие пути первичного инфицирования
Клетки ЦМВ находятся во всех биологических жидкостях человеческого тела, и легко разносятся по воздуху вместе с каплями слюны. Самый популярный путь такого заражения – поцелуи.
- Прямое переливание крови.
Обычно донорская кровь проходит тщательную диагностику после инкубационного периода, поэтому риски минимальны. Но в экстренных случаях, когда переливание проводят напрямую, ЦМВ способен проникнуть к здоровому реципиенту.
Уберечь от патологии неспособен даже презерватив, так как передача возможна при оральных или предварительных ласках, а незащищенный вагинальный или анальный контакт повышает риски в несколько раз.

Вылечить цитомегаловирус полностью невозможно: он встраивается в ДНК клеток и остается в теле навсегда. Проявиться он может только при определенных условиях: острое или осложненное течение другого инфекционного или венерического заболевания, развитие злокачественных опухолей, аутоиммунные патологии (ВИЧ, СПИД).
Ослабляет иммунную систему и терапия подобных недугов: прием антибиотиков, гормональных препаратов, химиотерапия при онкологии, а также проводимые хирургические операции, в том числе пересадка донорских органов от носителя вируса.
Также признаки инфекции начинают появляться при серьезных заболеваниях желудочно-кишечного тракта, при переохлаждении тела, угнетении центральной нервной системы и нарушенном психоэмоциональном состоянии: усталость, стрессы, депрессии.
Проявления патологии
Симптомы и лечение цитомегаловируса у женщин хорошо знакомы инфекционистам, но обычный человек часто принимает их за проявления простудных заболеваний или аллергию. Инкубационный период клеток составляет от 20 до 60 дней, после этого они готовы к атаке иммунной системы.

Если природная защита крепкая, инкубация затянется на неопределенный срок. Первичные признаки похожи на симптомы гриппа: лихорадочное состояние, мигрени и боли в голове, ломота в суставах и мышцах, заложенность носа, ринит, отек горла, выражающийся в затрудненном, болезненном глотании. Температура тела поднимается до 37,0- 37,5 градусов, увеличиваются лимфоузлы в паху и на шее. Отличительным симптомом ЦМВ являются высыпания на кожных покровах тела, напоминающие краснуху – именно они позволяют врачам предположить наличие цитомегалии и назначить правильные анализы.
ВАЖНО! Если цитомегаловирусная инфекция у женщин проявляет себя симптомами в мочеполовых органах, лечение будет включать применение дополнительных препаратов.
Воспалительный процесс во влагалище, на половых губах и вокруг ануса могут обнаружить гинекологи при прохождении медицинского осмотра. Так проявляет себя инфекция, первичный контакт с которой произошел половым путем. Если недуг не лечить, очень быстро он приведет к серьезным осложнениям: эрозии цервикального канала, эндометриозу, вагинозу, аднекситу и другим воспалениям, характерным для области гинекологии.

Клиническая картина болезни
Первые признаки у женщин схожи с симптомами многих мочеполовых патологий: дискомфортные ощущения в интимной зоне, выражающиеся зудом, жжением, покраснение наружных половых органов. Вскоре появляются выделения, цвет которых отличается от большинства белей – они имеют голубой оттенок.
При поражениях органов желудочно-кишечного тракта клиническая картина дополняется диспепсическими проявлениями: тошнотой, рвотой, отвращением к еде, несварением желудка, острыми или тянущими болями в животе. Если инфекционный процесс затрагивает печень, развивается гепатит.
Легкие и бронхи реагируют на патогенные клетки удушающим, сухим кашлем, температурой выше 38,0 градусов, болями в груди. Таковы проявления только первичного, острого синдрома, а при рецидивах, свойственных хронической форме заболевания, симптомы имеют слабовыраженный характер. Еще одна форма клинического течения – признаки мононуклеозной инфекции. Это высокая температура (39-40 градусов), сильная лихорадка, увеличенные лимфатические узлы, увеличение размеров миндалин.
Поскольку симптомы болезни схожи с признаками многих инфекционных болезней, выявить ее удается не сразу. Одни пациенты пытаются лечиться противопростудными препаратами, другие – антибиотиками и противовоспалительными средствами. Это стирает клиническую картину недуга и откладывает поход к специалисту.
Спустя несколько недель иммунитет начинает вырабатывать лимфоциты, блокирующие патогенные клетки, и симптомы заболевания исчезают самостоятельно. Девушка считает, что избавилась от недуга, но он переходит в хроническую форму, и его рецидивы случаются снова и снова. Если не пройти полное медицинское обследование, которое сможет определить причину частых вирусных явлений, справиться с патологией не удастся.

Методы диагностики
После периода инкубации, в теле начинают вырабатываться иммуноглобулины класса G(IgG), указывающие на наличие вируса, и M(IgG), характерные для обострения или первичного проявления недуга. При цитомегаловирусе IgG, антитела могут быть обнаружены при помощи иммуноферментного анализа, причем первый вид иммуноглобулинов можно обнаружить на любой стадии недуга, а второй – только при его активизации. О вступлении вируса в активную фазу свидетельствует превышение допустимой нормы антител в четыре и более раза.
Если ИФА не выявил патогенные клетки, а подозрение на цитомегалию присутствует, лечащий врач может назначить дополнительные обследования. Это исследование крови методом полимеразной цепной реакции (самый дорогой анализ), выделение вируса (недостаток – длительный период посева – до трех недель), цитологические исследования тканей тела – самый точный анализ.
Цитомегаловирус при беременности
Исследование на ЦМВ является обязательным при постановке на учет по беременности. Согласно медицинской статистике, вирус обнаруживается у каждой четвертой беременной. Опасность таит в себе обострение недуга в деликатном положении или первичное инфицирование им. Как проявляются обострения цитомегаловируса у женщин при беременности?
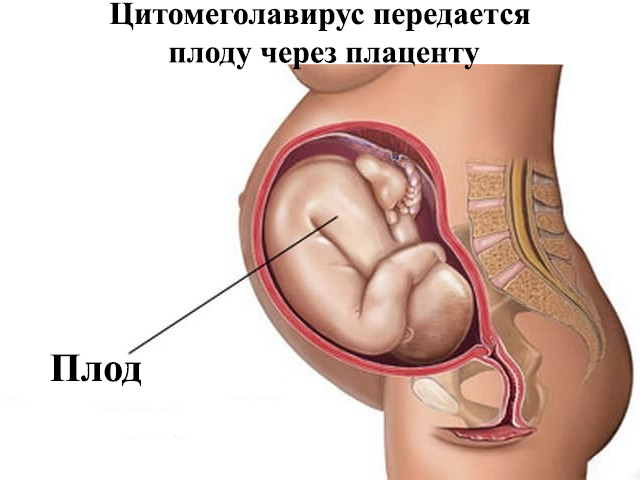
У 85% новорожденных наблюдаются внутриутробные аномалии развития, выражающиеся:
- в умственной отсталости;
- в задержке роста;
- патологиями кожных покровов;
- нарушениями работы органов зрения и слуха;
- аномалиями внутренних органов и систем.
Первичное инфицирование или рецидив в первом триместре оборачивается самопроизвольным абортом. Если женщина планирует беременность, ей следует пройти полное медицинское обследования и определить наличие у нее ЦМВ. Если он присутствует, потребуется пройти курс лечения, направленный на его блокировку, а при отсутствии следует принять все меры, чтобы не допустить инфицирования им.
Лекарственная терапия
Лечение проводится, когда латентный период сменяется обострением и появляются признаки инфекции. Терапия направлена на снижение яркости проявлений болезни, уменьшение периода обострения и блокировку патогенных клеток. Дополнительно назначаются лекарства для повышения иммунной защиты больной.

Лечение медикаментами проводится только в определенных случаях:
- при беременности или ее планировании;
- если девушка имеет ВИЧ-положительный статус;
- перед хирургическими вмешательствами, в том числе пересадке внутренних органов;
- если пациент страдает дисфункцией почек или проходит процедуры гемодиализа;
- при онкотерапии;
- при приеме сильнодействующих и гормональных препаратов.
В остальных случаях от применения фармацевтических продуктов воздерживаются, позволяя биологической защите организма самостоятельно справиться с вредоносными клетками. Основу медикаментозного лечения составляют противовирусные средства (Панавир, Неопринозин, Ацикловир), иммуноглобулины, подавляющие активность вируса, иммуномодуляторы на основе интерферона, симптоматические лекарства (жаропонижающие, антигистаминные, противовоспалительные и т.д.).
Нетрадиционная терапия
Методы народной терапии неспособны справиться с вредоносными клетками и полностью избавить девушку от инфекции, но их применение разрешено при данной инфекции. Как лечить цитомегаловирус у женщин нетрадиционными рецептами? Используя дары природы для повышения сопротивляемости организма бактериям и вирусам, и уменьшая проявления инфекции.
Общеукрепляющее действие оказывают отвары, настои и настойки таких растений, как шиповник, женьшень, облепиха, эхинацея, череда, тысячелистник. Антисептическим эффектом обладают ромашка лекарственная, календула, чабрец, зверобой.

Лечебный эффект, направленный на блокировку ЦМВ, оказывают бессмертник, березовые почки, можжевельник, полынь и многие другие дары природы. Из них можно готовить сборы или заваривать отдельно, заменяя такими отварами привычные чай и кофе. Также настои показаны для местного лечения: из них готовят сидячие ванночки, компрессы, примочки, тампоны для введения во влагалище.
Меры профилактики
Уберечься от тяжелой инфекции очень тяжело, так как она передается воздушно-капельным путем, но патогенные клетки обладают слабой способностью к заражению, поэтому женщины с крепким иммунитетом могут не заразиться. Основными превентивными мерами являются: чистота половых контактов, соблюдение правил личной гигиены и избегание контакта с зараженными людьми.
Если заражение произошло, следует принять все меры, чтобы не допустить обострения недуга, а это возможно только методом повышения сопротивляемости организма. Принцип этого способа – ведение активного и здорового образа жизни, регулярное прохождение медосмотра и лечение всех возникающих болезней на ранних стадиях.

Журналист-практик, рецепты проверяет на себе.
Знает все про мужчин и народную медицину.
Читайте также:


