Возбудитель гепатита с обеззараживанием
Гепатит С: особенности заболевания
Возбудители заболевания — особый род в семействе флавовирусов. Инфекционные агенты существуют в виде генетического материала рибонуклеиновой кислоты (РНК), заключенного в белковую оболочку. Сокращенные названия патогенов: русское — ВГС, английское — HCV.
Вирусы размножаются только в клетках организма-хозяина, преимущественно в гепатоцитах печени. От количества возбудителей (вирусной нагрузки), силы иммунной защиты зависит степень поражения органа. Ответ на вопрос, можно ли умереть от гепатита С, утвердительный, но с оговорками. Иммунная система начинает борьбу с патогенами, но убить вирусы в организме можно только вместе с зараженными клетками.

Особенность вируса гепатита С:
- высокая вероятность хронического процесса после острой формы заболевания (до 90%);
- повторные заражения, инфицирование одновременно несколькими генотипами;
- большая скорость мутаций (генетическая изменчивость);
- приобретение устойчивости к применяемым лекарствам;
- длительное сохранение в окружающей среде.
Каждая зараженная клетка печени ежедневно производит около 50 вирионов. Основной вид передачи возбудителя — с кровью больного, инфицированного человека. Такой путь заражения называют парентеральным. Патогены при высокой вирусной нагрузке попадают в другие биологические жидкости: слюну, пот, сперму, грудное молоко, фекалии.
Случаи заражения в основном вызваны злоупотреблением внутривенными наркотиками, совместным использованием шприцев. Остается риск передачи ВГС при переливании крови, гемодиализе. Может распространяться инфекция в медицинском учреждении, если не соблюдаются правила гигиены и стерилизации. Также риск представляют пирсинг и татуаж в сомнительных салонах, совместное использование загрязненных бритв, зубных щеток.
Потенциальные способы заражения — обрезание, частые укусы кровососущих насекомых, особенно в теплых странах. Относительно низкий риск передачи инфекции при половых контактах и от матери к ребенку. Частицы вируса не обязательно существуют в слюне или молоке, даже при обнаружении в крови.
Изменения в состоянии здоровья не всегда появляются у носителя инфекции, хотя такой человек распространяет вирусы в своем окружении. Температура при гепатите С примерно в 75% случаев может повышаться как при простуде, гриппе, либо остается нормальной. Характерные симптомы отмечаются у 15% пациентов. Возникают тошнота, рвота, боли в правом подреберье. Моча темнеет, стул приобретает глинистый цвет.
Если повышается температура при гепатите С, что делать в этом случае? Жар — признак развития инфекционно-воспалительного процесса в печени. Лечение симптоматическое, принимают противолихорадочные средства из группы нестероидных противовоспалительных препаратов. Жаропонижающее лекарство с ацетилсалициловой кислотой не подходит — негативно влияет на печень.
Наиболее изучены генотипы вируса гепатита С 1–7. Распространен в мире ВГС-1 (46%), на втором месте вариант 2 (30%). Иммунная система организма подавляет инфекцию в 10–30% случаев. Вероятность развития опасных осложнений увеличивается с возрастом. Многолетний хронический гепатит С — ведущая причина фиброза, цирроза и рака печени у 10–20% пациентов. Повышает риск осложнений алкогольная зависимость у больного.

Умирают ли от гепатита С, зависит от возбудителя, иммунитета пациента. Успешнее противовирусная терапия ВГС 2, 3 (подтипы a и b). Вирусы, относящиеся к генотипу 1, отличаются невосприимчивостью к лекарствам. Выздоравливает каждый второй инфицированный взрослый, до 60% больных детей. Высокий риск острой печеночной недостаточности, фульминантного гепатита с летальным исходом.
Если у пациента алкогольная зависимость или повторное заражение гепатитом С, то от цирроза отделяет примерно 10–15 лет. Сравнительно недавно ученые выяснили, что при одновременном заражении один из генотипов ВГС удаляет другие из организма человека. Исследование открывает путь к замене резистентных штаммов, на другие, легче поддающиеся лечению.
Сколько живет вирус гепатита С на воздухе и насколько он устойчив
Инфекция может сохраняться в свежей и засохшей крови, на иглах, хирургических инструментах. Ученые долго не могли определить, сколько живет вирус гепатита С на воздухе, в различных жидкостях. Сравнительно недавно исследователи выяснили, что при комнатной температуре вирионы сохраняются на окружающих поверхностях до 16 часов, максимально — 4 дня.
Ранее было неизвестно, насколько стабилен вирус по отношению к дезинфицирующим средствам, при какой температуре гибнет гепатит (возбудитель заболевания). Новый способ выращивания зараженных клеток впервые позволил основательно изучить чувствительность ВГС к температуре и различным антисептикам.
Проблемный вопрос, сколько живет на воздухе вирус гепатита С, окончательно не разрешен. Поэтому сохраняется высокий риск внутрибольничной передачи ВГС — до 67% от общего количества новых случаев заболевания (в европейских странах).
Что убивает вирус гепатита С
Возбудитель выживает в видимых частичках крови человека, на пластиковых, стальных поверхностях, которые кажутся чистыми. Поэтому старые рекомендации, чем убить вирус гепатита С, грешат неточностями. Если с помощью генетического теста не обнаруживают ВГС, то опасность заражения все равно существует. Следует убирать любые брызги крови, включая высохшие капли.
Ученые выяснили, что убивает вирус гепатита С на окружающих предметах. Дезинфекция при выборе нужной концентрации и времени воздействия средства значительно снижает риск заражения. Вирусы чувствительны к спиртам (этанолу и пропанолу), альдегидам, соединениям йода и хлора. Эти вещества растворяют оболочку, препятствуют проникновению возбудителей в клетки организма. Кислоты и основания менее эффективны.
Вирус гепатита С погибает в хлорсодержащих препаратах. Можно использовать для дезинфекции раствор бытового отбеливателя. Надо пользоваться перчатками при очистке поверхностей, загрязненных кровью.
Пропановый спирт убивает гепатит С быстрее, чем этиловый с концентрацией 30% или 40%. Доказана эффективность использования 1-пропанола для профилактики внутрибольничной инфекции.
При какой температуре погибает вирус гепатита С
Тепло и холод, другие свойства окружающей среды влияют на жизнеспособность патогенов. При комнатной температуре возбудитель сохраняет заразность через 28 дней. В жидкости при температуре до 4°С вирионы стабильны до 5 месяцев.
Важно не только, при какой температуре погибает гепатит, но и в каком объеме содержится вирус. В небольших шприцах ВГС сохраняется при комнатной температуре не более 3 дней. В туберкулиновых шприцах большого объема инфекцию обнаруживают более чем 60 дней.
При какой температуре погибает гепатит С, за какое время:
- Заразность возбудителя снижается на 99% при температуре 37°С через 2 дня.
- Вирионы разрушаются при кипячении за 2 минуты.
- ВГС умирает за полчаса при стирке в воде 60°С.

Нагревание — эффективный и безопасный способ дезинфекции. Надежный результат дает воздействие на гепатит температуры 90°С в течение не менее 5 минут. Кипячение используют для дезинфекции медицинских изделий, посуды, белья, инструментов для различных процедур.
Что нужно делать при контакте с зараженным предметом?
Опасность сохранения инфекции в/на загрязненной игле для инъекций относительно высока. Для гепатита С риск составляет от 2 до 10% в течение 8 месяцев хранения. Если был контакт с кровью больного или носителя вируса рекомендуется провести обследование. После травмы от зараженной кровью иглой, инструментами пострадавшему нужно сдать кровь на анализ почти сразу же, затем с месячными перерывами до 6 месяцев.
Легче предотвратить заражение, чем лечить опасное инфекционное заболевание. Есть дезинфицирующие средства, эффективные против вирусов гепатита С и В, ВИЧ. Важно не только знать, убивает ли спирт вирус гепатита С, но и какой концентрации должен быть раствор. Разбавление снижает эффективность этанола. Другие средства для дезинфекции: повидон-йод, хлоргексидин-диглюконат, триклозан.
Профилактические мероприятия
Надежная вакцина для иммунизации против гепатита С не создана. Даже после успешного лечения возможны рецидивы, повторные заражения ВГС. Реинфекция чаще происходит в возрасте до 45 лет. Более подвержены подростки, юноши, молодые мужчины, употребляющие наркотики, имеющие ВИЧ, практикующие однополые сексуальные контакты.

- Избегайте совместного использования зубных щеток, маникюрных наборов, бритвенных принадлежностей, на которых сохраняется кровь.
- Смазывайте ссадины, ранки, порезы йодом, медицинским спиртом.
- Практикуйте безопасный секс (используйте презервативы).
- Заклеивайте повреждения на коже пластырем.
Переболевшему человеку, носителю вирусного гепатита С, больному жизненно важно прекратить употреблять алкоголь, чтобы защитить печень от разрушения. Нельзя начинать прием новых лекарств, трав без консультации с врачом.
Профилактика заражения в медицинских учреждениях заключается в тщательном отборе доноров, дезинфекции инструментов. Применяются карантинное хранение препаратов крови, спирт, который убивает гепатит С и другие методы воздействия. Медицинским работникам рекомендуется носить двойные перчатки при работе с инструментами, если необходимо, пользоваться защитными очками, специальной одеждой.
Гепатит С погибает при температуре, кипячении, обработке спиртом, йодом, протирании различных поверхностей хлорными отбеливателями. Однако дезинфекции может быть недостаточно. Надо соблюдать личную гигиену, особенно, если в семье больной или носитель ВГС. При инфицировании следует сдать кровь на анализ, своевременно начать медикаментозное лечение.

Возбудитель гепатита С – это РНК-содержащий флавивирус. По данным ВОЗ, в настоящее время 71 миллион человек инфицированы им. Первые микробиологические признаки гепатита С были открыты в 70-х годах. Проведенные в то время анализы крови выделили патоген, который не соответствует вирусному гепатиту групп А и В. В 1987 году ученым из американской корпорации Хирон удалось выделить фрагмент РНК, который принадлежал возбудителю С-гепатита.
Возбудитель гепатита С – актуальный предмет изучения микробиологии, ведь несмотря на все, что известно сегодня о ВГС, вакцина от него не изобретена. Микроорганизм относится к группе РНК-содержащих вирусов, имеет сферическую форму, защищен оболочкой. У гепатита С маленький геном, в котором зашифрована структура 9 белков. В нем много участков мутаций, благодаря которым возбудитель ускользает от иммунного контроля.
Таксономическая принадлежность
Возбудитель гепатита С принадлежит к семейству Flaviviridae. По данным Международного комитета по таксономии вирусов, семейство подразделяется на 4 рода:
- Flavivirus, куда входят 53 вируса человека и животных, в том числе вирус желтой лихорадки и лихорадки Западного Нила, денге, клещевого энцефалита, Зика;
- Hepacivirus, куда входят 14 видов, в том числе возбудитель гепатита C;
- Pegivirus, 11 видов микроорганизмов;
- Pestivirus, 4 вида, которые поражают млекопитающих кроме человека, в том числе вирус диареи крупного рогатого скота и классической чумы свиней.
Структура
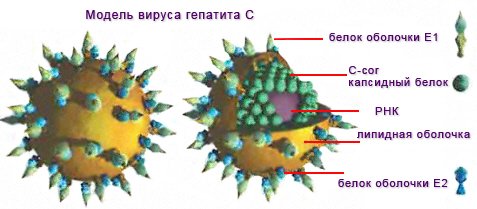
Вирусный гепатит С вызывается сферическим вирусом с размером вириона около 30-75 нанометров. Возбудитель имеет белковую оболочку (капсид), которая защищает РНК и имеет строго упорядоченную структуру.
У вирионов гепатита С также имеется суперкапсид – внешняя оболочка, которая состоит из мембранного белка и липидов. Она имеет выросты – гликопротеиновые шипы. Суперкапсид выполняет защитную функцию, связывает микроорганизм с клеткой-мишенью и помогает ему проникать через мембрану.

РНК и генотипы
Геном возбудителя гепатита С представлен однонитевой РКН длиной до 10000 нуклеотидов. При репликации вируса образуется 9 белков – нуклеопротеин, 2 белка оболочки и 6 неструктурных белков, предназначенных для регуляции репродукции микроорганизма. Все гены ВГС характеризуются изменчивостью, и это определяет способность возбудителя длительно сохраняться в активном состоянии в клетках организма-носителя. Такой механизм называют персистенцией.
Во время репликации ВГС активно мутирует. Он воспроизводит измененные копии себя, не видимые для клеток иммунной системы больного человека. Неизменным остается участок из 321-341 нуклекотидов. Это свойство учитывается при постановке диагноза в ПЦР-анализе.
Из-за генетической неоднородности возбудитель гепатита С имеет 11 генотипов и 100 подтипов.
Антигены
Возбудитель гепатита С имеет следующие преобладающие антигены:
- структурные протеины оболочки E1 и E2;
- протеин С (core, ядерный);
- неструктурные белки-ферменты NS2, NS3, NS4 (a и b), NS5 (a и b).
К каждому из антигенов вырабатываются антитела, что обычно происходит через 6-8 недель после инфицирования. Причем антитела не обедают нейтрализующими качествами, достаточными для уничтожения вируса. Против этого у возбудителя есть механизм самозащиты: белки внешней оболочки вируса E1 и E2 имеют участки с высокой частотой мутации, за счет чего образуется множество генотипов и субтипов. Ученые считают, что таким образом подавляется выработка антител, и инфекция перетекает в хроническую форму с постоянной репликацией ВГС в клетках печени.
В ответ на активность возбудителя заболевания происходит изменение белковых фракций гамма-глобулинов в крови. Значительная гипергаммаглобулинемия соответствует воспалительному процессу и характерна для хронически активных гепатитов и циррозов печени.
Устойчивость
Возбудитель достаточно устойчив во внешней среде. Несколько капель высохшей крови больного с высокой вирусной нагрузкой остаются заразными для окружающих при стандартной температуре и влажности в течение 4 суток. При кипячении (температура 95-100°С) возбудитель погибает за 5-10 минут, при температуре 60°С остается активным в течение 20 минут. Вирус не выживает под действием ультрафиолета.
По этой причине больным нужно соблюдать особую осторожность, чтобы не заразить окружающих. Инфицирование может произойти при контакте со следующими личными вещами больного:
- полотенце;
- бритва;
- зубная щетка;
- медицинские и косметологические инструменты;
- поварские ножи при случайных порезах;
- белье, в том числе постельное.
Чтобы продезинфицировать белье, его достаточно пропустить через стандартный цикл автоматической стирки с высокой температурой, а перед использованием прогладить утюгом с двух сторон.
Для дезинфекции предметов обихода можно использовать антисептические растворы – спирт, Хлоргексидин, Мирамистин.
Существует два способа передачи ВГС – естественный и искусственный. Механизм естественной передачи возбудителя гепатита С включает половой, вертикальный и бытовой пути.
Вертикальный путь (от инфицированной матери к ребенку) фигурирует в 19% случаев. Такой способ возможен при высокой вирусной нагрузке либо когда вирус гепатита С у матери выявляется одновременно с ВИЧ-инфекцией.
Половой путь определяется в 4-8% случаев. Возбудитель гепатита C может концентрироваться не только в крови, но и в вагинальном секрете женщин, а также сперме мужчин. Чаще всего гепатит С регистрируется у проституированных женщин, гомосексуалов и партнеров ВГС-позитивных людей (носителей антител). Риск заражения повышается в зависимости от количества сексуальных партнеров и продолжительности контакта.
В 40-50% случаев отследить способ передачи невозможно.
Искусственный механизм передачи возбудителя – парентеральный. Источником гепатита может выступает инфицированная кровь или ее продукты, поэтому уязвимыми оказываются пациенты, которым необходимо переливание крови. Заражение возможно при инвазивных медицинских и косметологических процедурах.
Первые в группе риска – парентеральные (инъекционные) наркоманы. На их долю в разных странах приходится от 30 до 70% случаев гепатита С. В группе риска находятся больные, которые получают лечение гемиодиализом, пациенты с гемофилией, медработники, которые осуществляют гемодиализ и другие медицинские процедуры.

Высокому риску подвергаются те, кто делает пирсинг, татуировки, прокол мочек ушей нестерильными инструментами. Заражение возможно в стоматологическом кабинете или на сеансе обрезного маникюра и педикюра.
Восприимчивость к вирусу во многом зависит от полученной дозы возбудителя.
Главная особенность возбудителя в том, что он не провоцирует острых симптомов и признаков желтухи. Из-за этого гепатит протекает незамеченным. Часто болезнь диагностируют уже на стадии цирроза печени или даже раковой опухоли.
Как выявляют возбудителя
Диагностика гепатита С проводится по следующей схеме:
- Биохимический анализ крови на билирубин и уровень печеночных трансаминаз.
- Иммуноферментный анализ на уровень специфических антител IgM и IgG.
- Качественный, количественный ПЦР и генотипирование.
Результат ИФА не считается 100% гарантией отсутствия или наличия гепатита. ПЦР дает гораздо более точный результат, но его чувствительность позволяет выявить возбудителя лишь через 1,5-2 недели после заражения.
Симптомы
Характерные симптомы вирусного гепатита С включают слабость, апатию, утомляемость, пониженный аппетит. Возможна боль в области печени и диспепсический синдром. Температура тела поднимается редко и не выше 37,5 °С. Обычно таким симптомам больные не придают значения.
В 1% случаев течение гепатита острое и тяжелое. Тогда развивается агранулоцитоз, апластическая анемия, невриты периферических нервов.
Лечение
Терапия вирусного гепатита С включает следующие меры:
- комбинированное лечение препаратами Софосбувир, Ледипасвир, Даклатасвир или их дженериками;
- если инфекция рецидивирует или предшествующие меры оказались неэффективны, терапия дополняется Рибавирином или Интерфероном;
- диета с ограничением жиров, алкоголя и продуктов, стимулирующих секрецию желчи и печеночных ферментов;
- по показаниям – дезинтоксикационная терапия.
Образуется ли иммунитет
В настоящее время постинфекционный иммунитет недостаточно изучен. Считается, к возбудителю не формируется защитный иммунитет. После успешного излечения больной может заразиться повторно тем же или другим генотипом.
Инфекционное заболевание провоцирует опасные осложнения. Репликация (размножение) ВГС приводит к некрозу клеток печени и замещению их соединительной тканью. В дальнейшем фиброз сменяется циррозом. Гепатит С склонен к хронизации и озлокачествлению (в 5-6% случаев подтвержденного гепатита).
Особенно сложная ситуация у ВИЧ-инфицированных. Возбудителя можно победить при помощи современных медикаментов, репликацию вируса сдерживает только постоянный прием антиретровирусных препаратов. На фоне ВИЧ-инфекции осложнения гепатита развиваются стремительно. У здорового человека с момента инфицирования до формирования карциномы проходит в среднем 20-30 лет, у человека с ВИЧ-инфекцией – всего 10-15 лет.
Отличия от других типов гепатовирусов
Возбудитель вирусного гепатита С имеет ряд отличий от других гепатовирусов:
- По способу заражения. В отличие от гепатитов А и Е с энтеральным механизмом заражения, гепатит С передается парентерально (с кровью, спермой, вагинальными выделениями).
- По поведению. Попадая в организм, возбудитель гепатита С повреждает клетки печени, но, в отличие от гепатита А, ускользает от иммунной системы из-за непрерывной мутации.
- По симптоматике. Если гепатит А и Е проявляет себя через 15-50 дней, тип В – через 3-6 месяцев, то тип С имеет инкубационный период около 2-3 месяцев и далее проявляется умеренно, почти не вызывая подозрений у носителя.
В настоящее время изучение возбудителя гепатита С остается актуальной проблемой, поскольку вакцины от заболевания не существует.
Представление об этиологии, патогенезе, клинической картине, которую провоцирует вирус гепатита С, формировалось на протяжении многих лет. Досконально изучить сам возбудитель патологии, выделить его РНК и разработать технику скрининга удалось только после 1992 года с появлением новых иммунохимических и молекулярно-биологических методов исследования.
На сегодняшний день известны 9 ДНК- и РНК-содержащих вирусов, способных вызвать гепатит. В основу их клинической классификации положены различия в путях передачи. Фекально-оральный механизм заражения характерен для А и Е разновидностей заболевания. Hepatitis C Virus (вирус HCV) передается преимущественно через кровь.
По данным ВОЗ, гепатит С является одной из самых распространенных парентеральных инфекций.
До начала 1990-х годов основным способом заражения было переливание крови и/или пересадка донорских органов. Однако с появлением эффективных методик скрининга зарегистрированы единицы случаев инфицирования таким путем. Передача возбудителя возможно только при трансфузионных процедурах, проведенных с использованием не проверенного должным образом биологического материала.
В настоящее время инфицирование возможно при:
- посещении стоматолога, косметолога, медицинской лаборатории (вирус гепатита C попадает в кровь здорового человека с недостаточно и/или неправильно продезинфицированных инструментов);
- проведении эндоскопии и других инвазивных процедур;
- выполнении гемодиализа;
- частых медицинских манипуляциях (например, при длительном пребывании в больнице, необходимостью постоянного внутривенного или внутримышечного введения лекарственных препаратов, выполнение различных диагностических процедур);
- наличии ВИЧ (неадекватный иммунный ответ приводит к значительному повышению риска инфицирования при малейшем контакте с возбудителем);
- использовании одного шприца несколькими людьми для внутривенного введения наркотических средств;
- незащищенном половом контакте с носителем HCV;
- использовании общих с больным человеком предметов обихода (при условии наличия высохшей крови, реже – других биологических жидкостей, в которых вирус может долгое время сохранять жизнеспособность).
В такой форме заболевание протекает годами, в то время как в тканях печени происходят изменения, не поддающиеся ни лечению, ни восстановлению хирургическим путем, за исключением трансплантации. Первым этапом осложнений считают фиброз: замещение участков некроза гепатоцитов соединительнотканными структурами. Затем почти у половины пациентов развивается цирроз, сопровождающийся яркими нарушениями функциональной активности печени. У 7% больных конечным этапом HCV служит гепатоцеллюлярная карцинома, злокачественное новообразование, которое крайне сложно поддается терапии, особенно на фоне прогрессирующей вирусной инфекции.
История открытия HCV и эпидемиология
Практически сразу разработаны методики скрининга вируса, особенно важным были тесты, способные определять наличие РНК HCV в донорском биологическом материале. Таким образом удалось существенно снизить уровень заболеваемости в ходе трансфузионных процедур.
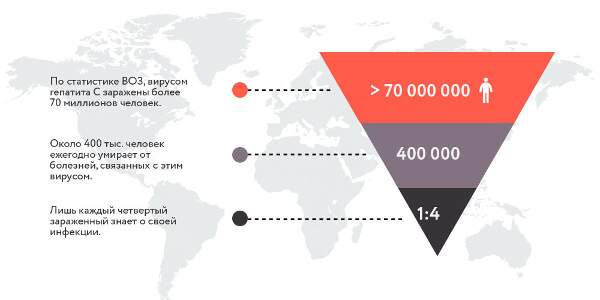
Но на сегодняшний день точных данных относительно эпидемиологии гепатита С нет. Имеется лишь информация из официальных статистических источников, в соответствии с которой HCV диагностирован почти у 200 млн. человек. Ежегодный прирост числа инфицированных составляет от 3 до 5 млн. человек. Однако при этом учитываются только известные случаи гепатита С, предполагают, что с учетом бессимптомного носительства, широкого распространения заболевания среди асоциальных категорий населения, реальные цифры гораздо выше официальных.
По мнению специалистов, долгое время занимающихся молекулярным изучением HCV, история болезни начинается на Африканском континенте. Передача вируса происходила в процессе проведения различных религиозных ритуалов, связанных с обменом кровью. Позже, при развитии мореплавания, HCV появился на Европейском и Американском континентах.
В настоящее время вирусный гепатит С встречается повсеместно. Однако отмечают четкую связь распространенности генотипа патологии и региона. В России и странах бывшего СНГ преимущественно диагностируют 1 и 3 разновидности, 1 и 2 – на территории Северной Америки, 4 и 5 – в Африке, 2 и 6 – в странах Азии. Но миграция населения создает условия для повсеместного распространения генотипов и их мутации.
Показатели заболеваемости HCV-инфекцией напрямую зависят от уровня среднего дохода населения. Чем ниже количество людей, употребляющих наркотики, чем лучше качество и доступность медицинской помощи, тем реже диагностируются случаи вирусного гепатита С. Инфекция поддается терапии, в отличие от вызываемых HCV осложнений. Поэтому доктора рекомендуют регулярно выполнять соответствующие исследования для своевременной диагностики заболевания.
Строение РНК вируса гепатита С
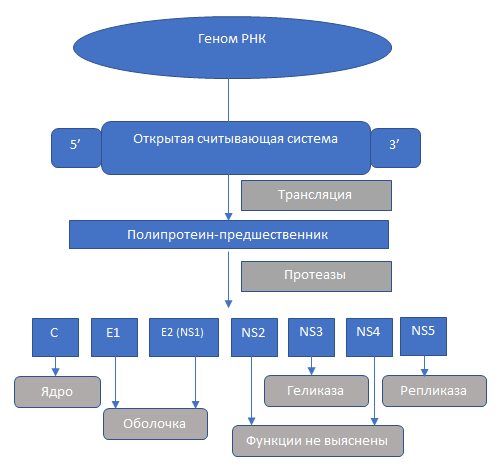
Основу генома вирусного гепатита С составляет 5’нетранслируемый участок с кодом для протеина-предшественника из 3000 аминокислот и 3’некодируемого региона.
После протеолитического расщепления протеина-предшественника клеточными и вирусными протеазами образуются 3 структурообразущие белковые структуры:
- ядерный С-core протеин;
- протеины оболочки Е1 и Е2;
- неструктурные белки NS2–NS5B.
Репликация вируса происходит при изменении полярности (транскрипции) РНК-нити генома с положительную на отрицательную. Как и другие РНК-содержащие вирусы, HCV склонен к мутациям, происходящим на уровне Е1 и Е2. Специалисты предполагают, что таким образом подавляется выработка антител (АТ), и это сопровождается хроническим течением патологии и постоянной репликации HCV в клетках печени.
Специалисты дают точное объяснение, что значит РНК вируса гепатита С. HCV относится к семейству Flaviviridae, роду Hepacivirus. Сама патогенная частица представляет собой сферу размером порядка 50 нм. Включает однонитевую линейную молекулу рибонуклеиновой кислоты (РНК), протяженность которой составляет более 9500 нуклеотидных остатков.
Кратко строение и жизненный цикл вируса представлены на схеме:
Структурные белки возбудителя гепатита С представлены:
Доктора сравнили образцы крови одного и того же пациента с гепатитом С, взятые в разные периоды заболевания. В процессе исследования обнаружен гипервариабельный регион в участке гена Е2. Именно его изменчивостью и объясняют ускользание вируса от иммунной системы человека и переход заболевания в хроническое течение.
В неструктурной зоне РНК HCV выделяют:
Большинство из этих белков необходимы для репликации вируса. Вырабатываемые на неструктурные протеины АТ не обладают протективными качествами.
Определение РНК вируса гепатита С – цель одного из основных диагностических тестов – полимеразной цепной реакции (ПЦР). А продуцируемые на структурные и неструктурные протеины антитела выявляют иммуноферментным анализом (ИФА). Если при проведении двух исследований HCV не обнаружен, повторное определение вируса либо не делается, либо выполняется через 4–6 недель.
Устойчивость возбудителя
Такой вопрос, как устойчивость вируса гепатита С во внешней среде, часто беспокоит родственников и членов семьи инфицированного человека. При комнатной температуре (стандартной влажности и прочих условиях) HCV остается заразным до 4 суток в высохшей крови (при высокой вирусологической нагрузке у больного достаточно нескольких капель).
Особенно в плане инфицирования (при условии совместного использования с зараженным человеком) опасны:
- полотенца;
- бритвы;
- зубные щетки;
- медицинские и косметологические инструменты;
- ножи (после случайных порезов в процессе приготовления блюд);
- постельное и нательное белье.
При кипячении (температурный режим 95–100°С) инактивация вируса происходит за 5–10 минут. Для уничтожения патогена при 60°С требуется не менее 20 минут. Поэтому для дезинфекции белья достаточно постирать его в автоматической машине в полноценном режиме, а затем с двух сторон прогладить утюгом.
Для обработки поверхностей и предметов обихода пользуются стандартными дезинфицирующими растворами. На вопрос, погибает ли от спирта возбудитель гепатита С, доктора дают положительный ответ. Кроме того, жизнедеятельность HCV останавливается под влиянием раствора хлорки и других средств, применяемых для обеззараживания и дезинфекции.
В донорской крови HCV остается заразным на протяжении длительного времени, в том числе и под влиянием низких температур: для сохранности биологический материал замораживают. Поэтому, начиная с 1992 года, кровь проверяют дважды: непосредственно после забора и спустя полгода. Таким образом практически полностью исключается риск инфицирования здорового человека при трансфузионных процедурах.
Где содержится HCV кроме крови? Вирус разносится по всему организму. Однако концентрации в слюне, сперме, менструальных выделениях незначительны. Исключение составляют пациенты с высокой вирусологической нагрузкой.
Поэтому для предупреждения заражения необходимо соответствующим образом обрабатывать предметы личной гигиены, постель, нательное белье инфицированного человека. После постановки диагноза, врач подробно объясняет пациенту, убивает ли спирт вирус, перечисляет меры профилактики заражения других людей.
Способы заражения
Основной путь инфицирования HCV – парентеральный. Здоровый человек может заразиться при любом контакте с контаминированной кровью: при медицинских манипуляциях, случайном порезе при проведении косметологических процедур и т.д. Также возможна передача инфекции при использовании общих с зараженным человеком предметов гигиены, на которых сохранились капли крови (слюны и спермы – в крайне редких случаях).
Существует 15–20% вероятность инфицирования при половом контакте, особенно, если партнеры отдают предпочтение нетрадиционному сексу и не пользуются презервативами. В настоящее время установлено, что HCV не способен пройти через плацентарный барьер, поэтому заражение ребенка происходит через кровь больной матери при прохождении по родовым путям.
Что происходит в организме после инфицирования
С момента обнаружения HCV, строение вируса, его жизнедеятельность и патогенез гепатита С изучались в образцах крови как инфицированных людей, так и шимпанзе. После заражения патоген выделяют не только в гепатоцитах, но и в гемопоэтических клетках.
Специалисты не могут с уверенностью сказать, осуществляется ли репликация вируса вне печени. Однако случаи повторного возникновения заболевания после тотальной трансплантации печени указывают на такую возможность. О внепеченочном развитии патологии свидетельствуют криоглобулинемия, поздняя кожная порфирия, гломерулонефрит и ряд других болезней.
Отдельные звенья развития вируса и иммунного ответа человека изучены не до конца. Вскоре после заражения в крови обнаруживаются антитела против структурных и неструктурных протеинов HCV: core, Е1, Е2, NS3–NS4. Данный физиологический защитный механизм лежит в основе одного из методов диагностики гепатита С.
Перенесенный HCV не приводит к формированию защитного иммунитета. После лечения возможно или реинфицирование, или заражение другим генотипом.
Опасны осложнения вирусной инфекции. Установлено, что репликация HCV приводит к некрозу клеток печени, а отмершие участки замещаются соединительной тканью. Впоследствии фиброз сменяется циррозом. У 5–6 человек из 100 с подтвержденным диагнозом гепатита С приблизительно через 20–25 лет (иногда раньше, т. к. многое зависит от генотипа) выявляют злокачественное новообразование в печени.
Чтобы подтвердить наличие инфекции в организме, доктора назначают специфические исследования, которые проводятся в несколько этапов.
Принципы диагностического процесса приведены на схеме:
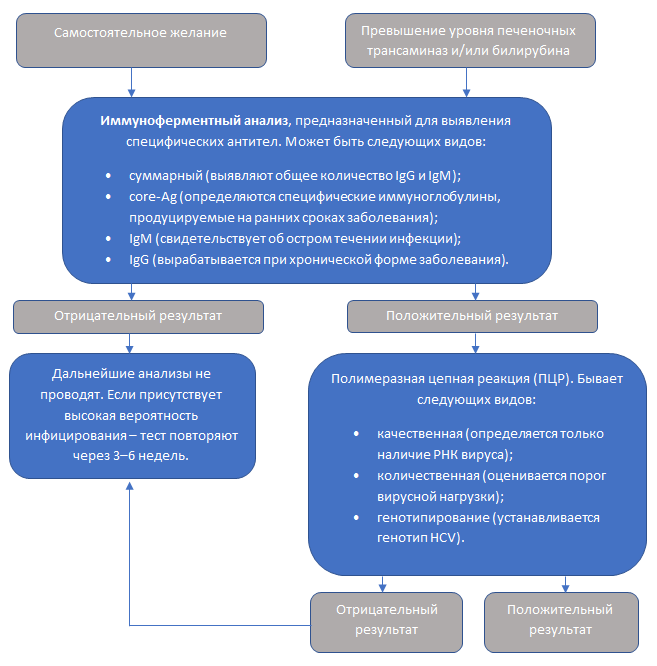
В соответствии с общепринятым протоколом, диагностировать гепатит С начинают с серологического иммуноферментного анализа (ИФА). Данное исследование заключается в выявлении специфических иммуноглобулинов (IgG и IgM), которые являются реакцией организма на определенные протеины HCV.
Однако результаты ИФА нельзя считать 100% гарантией наличия или отсутствия гепатита С. Для подтверждения инфицирования (или же при сомнительных данных) в обязательном порядке проводят качественный анализ методом полимеразной цепной реакции. Исследование позволяет установить, есть ли в крови РНК возбудителя заболевания.
Если HCV не обнаружен, дальнейшее обследование пациента прекращают. Но если риск заражения высок (например, при контакте с кровью, половой акт с инфицированным, рождение ребенка от больной матери и т.д.) перечисленные исследования выполняют заново через несколько недель. При положительном результате качественной ПЦР необходим количественный анализ для определения РНК вируса, выяснение генотипа и ряд других тестов.
Аналитическая чувствительность РНК HCV современных тест-систем ПЦР позволяет выявить возбудителя через 1,5–2 недели после заражения.
Генотипирование вируса гепатита С
Генотипирование вируса гепатита С – обязательная часть обследования больного. Анализ проводится до начала курса лечения. В России и странах СНГ чаще всего выявляют 1 или 3 генотип HCV. Разновидность вируса – один из основных показателей, определяющих ход терапии и риск развития осложнений.
Первый генотип отличается склонностью к бессимптомному течению и быстрой хронизации патологического процесса. Третий характеризуется высоким риском серьезных осложнений. Гепатоцеллюлярная карцинома чаще встречается у пациентов именно с данной разновидностью HCV.
Но в некоторых случаях генотипирование непоказательно. Если не определился генотип вирусной инфекции, это означает, что РНК вируса либо отсутствует, либо его недостаточно для определения разновидности HCV.
Эффективные методы борьбы с вирусом
Возбудитель HCV – это вирус или бактерия? Специалисты дают однозначный ответ на этот вопрос. Гепатит С – поражение печени исключительно вирусной природы, требующее длительной терапии. При этом лечение подбирают после проведения всех диагностических тестов. Только квалифицированный специалист может объяснить пациенту, как убить вирус гепатита С. Самостоятельный прием каких-либо препаратов противопоказан.
Для предотвращения инфицирования необходимо избегать возможного контакта с кровью больного человека. С этой целью рекомендуют:
- тщательно подходить к выбору стоматологической клиники;
- по возможности следить, чтобы медицинские манипуляции проводились стерильными и/или одноразовыми инструментами;
- делать маникюр и педикюр с использованием стерильного инструментария;
- при половых контактах пользоваться презервативами;
- не применять бывшие в использовании шприцы, иголки и т.д.
Особенно важно соблюдать меры профилактики при постоянном проживании с больным человеком.
Правила дезинфекции и стерилизации
Для обработки поверхностей подходят стандартные дезинфицирующие растворы. Можно приобрести специальные средства в аптеке либо пользоваться хлоркой. Стирку одежды, белья, полотенец выполняют при максимально допустимой для ткани температуре с последующей обязательной глажкой. Необходимо регулярно кипятить предметы личной гигиены инфицированного.
Современные рекомендации ВОЗ подробно описывают, как лечить вирус гепатита С. Существующие на сегодняшний день медикаменты могут полностью вывести из организма инфекцию за несколько недель. В большинстве случаев при использовании комбинации из двух и более противовирусных средств положительный результат лабораторно подтверждается через 4 недели.
Для эффективного лечения назначают Софосбувир, Ледипасвир, Даклатасвир и другие средства. Иногда при реинфекции, резистентности, отсутствии результата от предшествующей терапии дополнительно прописывают Рибавирин либо Интерферон. Курс лечения в среднем продолжается 12 или 24 недели. Отрицательный результат качественной ПЦР на 48 неделе после окончания терапии характеризует полное выздоровление.
Читайте также:



