Внешний покров у вирусов
Морфология: вирус Rabies virus, включенный в род Lyssavirus семейства Rhabdoviridae .
Путь передачи: со слюной при укусе больным животным.
Лабораторная диагностика: метод обнаружения антигена вируса бешенства в отпечатках с поверхностной оболочки глаза.
Профилактика: заключается в борьбе с бешенством среди животных: вакцинации (домашних, бездомных и диких животных), установлении карантина и т. д. Людям, укушенным бешеными или неизвестными животными, местную обработку раны необходимо проводить немедленно или как можно раньше после укуса или повреждения; рану обильно промывают водой с мылом (детергентом) и обрабатывают 40-70-градусным спиртом или настойкой йода, при наличии показаний вводят антирабиче- ский иммуноглобулин вглубь раны и в мягкие ткани вокруг нее, после местной обработки раны немедленно проводят специфическое лечение, которое заключается в лечебно-профилактической иммунизации антирабической вакциной. Вакцины, используемые в настоящее время, как правило, вводятся 6 раз: инъекции делаются в день обращения к врачу (0 день), а затем на 3-й, 7-й, 14-й, 30-й и 90-й дни. Если за укусившим животным удалось установить наблюдение и в течение 10 суток после укуса оно осталось здоровым, то дальнейшие инъекции прекращают.
Цитомегалия. Цитомегалия — вирусная болезнь слюнных желез, инклюзионная цитомегалия, болезнь с включениями; Speicheldrusen viruskrankheit — нем.) — широко распрост- ранная вирусная инфекция, характеризующаяся многообразными проявлениями от бессимптомного течения до генерализованных форм с поражением внутренних органов и ЦНС. Возможна трансплацентарная передача вируса с внутриутробным поражением плода. ЦМВИ — хроническая антропонозная болезнь вирусной этиологии, характеризующаяся многообразием форм от латентной инфекции до клинически выраженного заболевания.
Морфология: возбудитель ЦМВИ Cytomegalovirus hominis отнесен к семейству Herpesviridae ,подсемейству Betaherpesviridae , роду Cytomegalovirus .
Источник инфекции: больной человек.
Пути передачи: половой, парентеральный, вертикальный, контактно-бытовой.
Патогенез: ЦМВИ — классическая врожденная инфекция среди родившихся младенцев. Основной путь заражения ребенка в возрасте до года — передача вируса через грудное молоко. Дети серопозитивных матерей, находящиеся на грудном вскармливании более одного месяца, становятся инфицированными в 40- 76% случаев.
Около 3% новорожденных заражаются ЦМВ в период внутриутробного развития, а к первому году жизни количество инфицированных детей составляет 10-60%. С ЦМВИ связан широкий спектр органных поражений: легких,пищеварительного тракта, надпочечников, почек, головного и спинного мозга, сетчатки глаза. Инкубационный период составляет 2—12 недель. Появляются кашель, одышка, интоксикация, развивается дыхательная недостаточность.
Гепатит — одна из основных клинических форм ЦМВИ при трансплацентарном заражении ребенка, реципиентов после пересадки печени, больных, инфицированных вирусом во время гемотрансфузий. Высокой чувствительностью к ЦМВ обладают клетки эпителия мелких протоков слюнных желез, околоушных.
Диагностика: культуральный метод обнаружения вирусного антигена в биологических материалах путем анализа инфицированных клеток культуры. Наиболее важное диагностическое значение имеет обнаружение ДНК или антигена вируса в цельной крови.
Лечение: противовирусные препараты, иммуноглобулин человека антицитомегаловирусный.
Ящур — острое вирусное заболевание из группы антропозоонозов (инфекционных болезней животных, которыми болеет также и человек).
Морфология: возбудителем ящура является РНК-содержащий вирус из семейства пикорнавирусов, его размеры составляют от 27 до 30 нм. По антигенной структуре подразделяется на 7 серо- типов, в каждом из которых различают несколько антигенных вариантов.
Устойчивость: возбудитель ящура устойчив к высушиванию и замораживанию, но быстро погибает при нагревании до 60 °С, действии ультрафиолетовых лучей и обычных дезинфицирующих веществ, дезинфектантов.
Культивирование: вирусы культивируют на тканевых культурах.
Пути передачи: воздушно-капельный, пищевой.
Источник инфекции: животные.
Патогенез: продолжительность инкубационного периода — 4 дня, характеризуется интоксикацией и везикулезно-эрозивным (пузырьково-язвенным) поражением слизистых оболочек ротовой и носовой полостей, а также кожи межпальцевых складок и околоногтевого ложа.
Вирус проникает в организм через слизистые оболочки полости рта (реже — пищеварительного и дыхательного тракта) и поврежденную кожу. В месте внедрения возбудителя возникает первичный аффект (очаг поражения) — небольшая везикула (пузырек), где вирус размножается и накапливается. Следующим этапом является вирусемия (проникновение вируса в кровь), приводящая к интоксикации. Выраженная дерматотропность вируса обусловливает его фиксацию в эпителии слизистых оболочек (полость рта, носа и уретры) и кожи (кисти и стопы), где отмечаются вторичные везикулы. С их появлением вирус в крови не обнаруживается.
Через 1 -2 суток пузырьки вскрываются, а на их месте остаются эрозии, обладающие тенденцией к слиянию и образованию обширных очагов изъязвления. При прощупывании регионарных лимфоузлов отмечаются их увеличение и болезненность. Больные не в состоянии разговаривать и глотать, что переносится ими тяжело, возникает обильное слюнотечение (до 2-4 л в сутки). Поражения слизистых оболочек носа, уретры, влагалища и конъюнктив характеризуются соответствующей симптоматикой. При неосложненном течении заращение эрозий наступает к 5-му дню заболевания, общая продолжительность болезни составляет 5—7 дней. В ряде случаев могут встречаться затяжные формы инфекции (до нескольких месяцев) с повторными волнами высыпаний. У детей ящур характеризуется обычно тяжелым течением с явлениями гастроэнтерита. Прогноз обычно благоприятный.
Лабораторная диагностика: вирус выделяют из крови, слюны, афтозных элементов и фекалий. Идентификация вируса осуществляется при помощи РСК и PH ГА в парных сыворотках с интервалом в 6—8 дней.
Лечение: госпитализация, щадящая диета, противовирусная терапия, применение мазей, дезинтоксикационные, сердечнососудистые, болеутоляющие, антигистаминные препараты и витамины.
Профилактика: заключается в соблюдении мер личной предосторожности в очаге и санитарно-ветеринарных мероприятиях. В эндемичных районах обязательны пастеризация и кипячение молока, приготовление масла из обработанных сливок, а также тщательное соблюдение мер безопасности при уходе за больными животными. Важная роль принадлежит регулярной санитар- но-просветительной работе среди населения.
Онкогенные вирусы человека.
К настоящему времени известно несколько вирусов, которые ответственны за возникновение около 15% всех опухолей человека. Значительная часть онкогенных вирусов принадлежит к семейству ретровирусов, геном которых представлен одноцепочечной РНК. После проникновения вируса в клетку на матрице вирусной РНК при участии обратной транскриптазы образуется двухцепочечная ДНК — провирус, который встраивается в ДНК клетки-хозяина. Изредка встроенный провирус затем освобождается, захватывая смежный участок клеточной ДНК клетки-хозяина. Если такой участок содержит ген, стимулирующий пролиферацию клетки, то ретровирус приобретает трансформирующие свойства.
К числу вирусов, ответственных за возникновение опухолей человека, следует отнести вирусы прямого действия — вирусы папиллом, которые являются этиологическим фактором опухолей шейки матки и содержат собственные трансформирующие гены, два типа ДНК- содержащих вирусов — вирус гепатита В, ассоциированный с опухолями печени, и два герпес-вируса — Эпштайна—Барр, ассоциированный с раком носоглотки и лимфомой Беркитта, а на фоне иммунодефицита обусловливающий развитие лимфом, и вирус герпеса типа 8, связанный с саркомой Капоши. Известно, что Т-лимфотропный вирус человека (HTLV) индуцирует Т-клеточный лейкоз у взрослых.
Вирусы гепатита В (HBV) и вирусы гепатита С (HCV) способствуют развитию карциномы печени, они относятся к числу вирусов непрямого действия, поскольку не содержат в своем составе онкогена, а онкогенный потенциал проявляет путем активации клеточных генов, участвующих в процессах пролиферации. Что касается обоих герпес-вирусов, то их структура настолько сложна, что все имеющиеся экспериментальные данные об он- когенном потенциале отдельных участков генома этих вирусов носят пока еще предварительный характер, но выяснено, что герпес-вирус, ассоциированный с саркомой Капоши (KSHV), — рет- роперитональный фиброматоз.
Идентифицирован также один PH К-содержащий ретровирус — вирус Т-клеточного лейкоза взрослых (HTLVI), который охарактеризован как этиологический фактор у больных со сравнительно редким и эндемичным видом лейкоза (Т-клеточный лейкоз взрослых — ATL). В отличие от онкогенных ретровирусов животных, Т-лимфотропный вирус человека типа 1 связывают с белком Tax (цитокины, стимулирующие клетки к активной пролиферации).
Медленные вирусные инфекции
Медленные вирусные инфекции — группа вирусных заболеваний человека и животных, характеризующихся продолжительным инкубационным периодом, своеобразием поражений органов и тканей, медленным течением со смертельным исходом.
Группа медленных вирусных инфекций, вызываемых вирионами, включает около 30 заболеваний человека и животных. Вторая группа объединяет так называемые подострые трансмиссивные губкообразные энцефалопатии, включающие четыре медленные вирусные инфекции человека (куру, болезнь Крейтц-фельдта — Якоба, синдром Герстманна — Штраусслера, амиотрофический лейкоспонгиоз).
Кроме упомянутых существует группа заболеваний человека, каждое из которых по клиническому симптомокомплексу, характеру течения и исходу соответствует признакам медленных вирусных инфекций, однако причины этих заболеваний точно не установлены, и поэтому их причисляют к категории медленных вирусных инфекций с предполагаемой этиологией. К ним относят вилюйский энцефаломиелит, рассеянный склероз, амиотрофический боковой склероз, болезнь Паркинсона и ряд других.
Патогистологические изменения при медленных вирусных инфекциях можно подразделить на ряд характерных процессов, среди которых прежде всего следует назвать дегенеративные изменения в ЦНС (у человека — при куру, болезни Крейтцфельдта — Якоба, амиотрофическом лейкоспонгиозе, амиотрофическом боковом склерозе, болезни Паркинсона, вилюйском энцефаломиелите).
Нередко поражения ЦНС сопровождаются процессом деми-елинизации, особенно ярко выраженным при прогрессирующей многоочаговой лейкоэнцефалопатии. Ряд вирусов (вирусы кори, краснухи, герпеса, цитомегалии и др.) способны вызывать медленные вирусные инфекции в результате внутриутробного заражения плода. Клиническому проявлению медленных вирусных инфекций иногда (куру, рассеянный склероз, вилюйский энцефаломиелит) предшествует период предвестников. В большинстве же случаев медленные вирусные инфекции возникают и развиваются без температурной реакции организма. Все подострые трансмиссивные губкообразные энцефалопатии, прогрессирующая многоочаговая лейкоэнцефалопатия, болезнь Паркинсона, висна и другие проявляются нарушениями походки и координации движений. Нередко эти симптомы оказываются наиболее ранними, позднее к ним присоединяются гемипарезы и параличи. При куру и болезни Паркинсона характерно дрожание конечностей; при висне, прогрессирующей врожденной краснухе — отставание в массе тела и росте. Течение медленных вирусных инфекций, как правило, прогрессирующее, без ремиссий, хотя при рассеянном склерозе и болезни Паркинсона могут наблюдаться ремиссии, увеличивающие продолжительность заболеваний до 10—20 лет.
Лечение не разработано. Прогноз при медленных вирусных инфекциях неблагоприятный.
Бешенство(rabies) - острое инфекционное заболевание, возникающее после укуса зараженного животного, протекающее с тяжелым поражением нервной системы и заканчивающееся, как правило, смертельным исходом.
Возбудитель – РНК-содержащий вирус, принадлежит семейству рабдовирусов. Вирион имеет форму пули, покрыт оболочкой, содержит одну спираль рибонуклеиновой кислоты (РНК). Диаметр вириона 75—80 нм. Поверхность вириона покрыта гликопротеидными наростами длиной 6—7 нм, имеющими булавовидные утолщения на дистальном конце. Вирусные гликопротеиды способны связываться с ацетилхолиновыми рецепторами и обусловливают нейровирулентность вируса бешенстваИсточниками инфекции являются больные бешенством животные, для 60% больных источником служат собаки, для 24% - лисицы, для 10% - кошки, для 3% - волки и для 3% - другие животные. Заражение человека происходит при укусе или ослюнении больными бешенством животным. Вирус бешенства передается со слюной.
Особенно опасны укусы в голову и кисти рук. Заболевания людей в основном связаны с поздним обращением укушенных за медицинской помощью, с нарушением режима во время прививок или незавершенностью их курса. Большинство заболевших после контакта с больным животным не обращались в медицинские учреждения. Среди заболевших четверть случаев составляют дети в возрасте 4-14 лет. Заболевшие, как правило, имели контакт с больными животными в сельской местности в весенне-летние месяцы.
Человек, больной бешенством, заразен.
Заболевание начинается с общего недомогания, головной боли, сухости во рту, снижения аппетита, небольшого повышения температуры тела, мышечных болей, болей в горле, сухого кашля, может быть тошнота и рвота. У 50-80% больных в месте укуса появляются неприятные ощущения (жжение, тянущие боли с иррадиацией к центру, зуд, повышенная чувствительность). Иногда рубец на месте бывшего укуса вновь становится красным и припухает. Больной подавлен, замкнут, отказывается от еды, у него возникает бессонница, кошмарные сновидения, он испытывает беспричинный страх, чувство тоски.
Через 1-3 дня у больного появляется беспокойство, тревога и водобоязнь. При попытке питья, а вскоре и при виде воды, даже при упоминании о ней у больного появляется чувство ужаса и болезненные спазмы мышц глотки и гортани, дыхание становится шумным в виде коротких судорожных вздохов. Подобные судороги затем возникают при звуке льющейся воды. Судороги могут развиться от дуновения в лицо струи воздуха, от яркого света, шума, прикосновения к коже. Больной становится агрессивным, буйным. У него нарушается сознание, появляются судороги, параличи. Смерть наступает от паралича дыхания. Продолжительность болезни не более недели.
Мерами предупреждения бешенства среди животных являются регулирование плотности диких животных; отлов бездомных собак и кошек; соблюдение правил содержания домашних собак (регистрация, применение намордников, содержание на привязи и т. п.); обязательная ежегодная профилактическая иммунизация против бешенства собак. Курс профилактической иммунизации проводится лицам, профессионально связанным с риском заражения бешенством (собаколовы, охотники-промысловики, ветеринарные работники и др.).
Собаки, кошки и другие животные, покусавшие людей или животных, подлежат немедленной доставке владельцем в ближайшее ветеринарное лечебное учреждение для осмотра и карантинирования под наблюдением специалистов в течение 10 дней.
Первая медицинская помощь пострадавшему- раны, царапины, ссадины, места ослюнения следует обильно промыть струей воды с мылом, обработать края раны 40-70% cпиртом или йодной настойкой, наложить стерильную повязку. Затем необходимо следовать в травматологический пункт (кабинет), а при его отсутствии – в хирургический кабинет для назначения и проведения курса прививок против бешенства. Чем раньше эти прививки начаты, тем успех более вероятен. Антитела после введения вакцины появляются через 12-14 дней. В квартире, где находился больной бешенством, проводится заключительная дезинфекция. Лицам, на кожу или слизистые оболочки которых попала слюна больного человека, проводится курс прививок против бешенства.
Цитомегаловирусная инфекция – это заболевание, возбудителем которого является цитомегаловирус – вирус из подсемейства герпесвирусов, к которому также относятся вирусы простого герпеса 1 и 2, вирус ветряной оспы и опоясывающего лишая, вирус Эбштейна-Барр и герпесвирусы человека типов 6,7 и 8. Наибольшую опасность представляет врожденная цитомегаловирусная инфекция. Вирус цитомегалии (от греч. cytos - клетка, megas - большой) вызывает инфекцию человека, характеризующуюся поражением многих органов и тканей, протекающую разнообразно - от пожизненной латентной инфекции до тяжелой острой генерализованной формы с летальным исходом.
Вирус имеет самый большой геномсреди герпесвирусов. Реплицируется только в клетках человека (фибробластах, эпителиоцитах и макрофагах). Вызывает латентную инфекцию в мононуклеарных лимфоцитах, клетках стромы костного мозга и других клетках.
Распространенность цитомегаловирусной инфекции крайне высока. Однажды проникнув в организм, цитомегаловирусная инфекция не покидает его – чаще всего она существует в латентном виде и проявляется только при снижении иммунитета.
Жертвами цитомегаловирусной инфекции становятся ВИЧ-инфицированные, а также люди, перенесшие трансплантацию внутренних органов или костного мозга и принимающие препараты, подавляющие иммунный ответ.
Однако при первичном заражении может возникнуть острое инфекционное заболевание. Часто заражение происходит еще в период новорожденности и в раннем детстве, особенно часто это встречается в развивающихся странах, где распространенность цитомегаловирусной инфекции среди молодых людей значительно выше, чем в развитых странах.
Наиболее опасна внутриутробная форма цитомегаловирусной инфекции, которая характерна для детей, матери которых во время беременности перенесли первичную цитомегаловирусную инфекцию. Врожденная цитомегаловирусная инфекция часто приводит к задержке развития, а также к многочисленным неблагоприятным последствиям, в том числе к задержке умственного развития и тугоухости.
Цитомегаловирусная инфекция не очень заразна. Для ее передачи требуется длительное тесное общение или многократные контакты.
Воздушно-капельный путь: при разговоре, кашле, чихании, поцелуях и т.д.
Половой путь: при половых контактах риск передачи вируса весьма велик, поскольку вирус выделяется со спермой, влагалищной и шеечной слизью.
При переливании крови и ее компонентов, содержащих лейкоциты.
От матери плоду – чаще всего при первичной цитомегаловирусной инфекции или реактивации латентной инфекции во время беременности.
Вирус попадает в кровь здорового человека и вызывает выраженный иммунный ответ, который заключается в образовании антител – специфических защитных белков – иммуноглобулинов М ( Anti - CMV - IgM ), а также основной защитной реакции против вирусов – клеточной.
Лимфоциты CD 4 и CD 8 обладают мощной активностью против цитомегаловирусов. Поэтому при угнетении клеточного иммунного ответа, например при нарушении образования лимфоцитов CD 4 при СПИДе, цитомегаловирусная инфекция активно развивается и приводит к реактивации ранее латентной инфекции.
Иммуноглобулины М против цитомегаловируса образуются примерно через 4-7 недель после заражения и находятся в крови на протяжении 16-20 недель. Обнаружение их в крови в эти сроки может быть свидетельством первичной цитомегаловирусной инфекции. Затем иммуноглобулины М заменяются на иммуноглобулины G ( Anti - CMV - IgG ), которые присутствуют в крови в той или иной степени на протяжении всей последующей жизни.
В большинстве случаев при нормальном иммунитете цитомегаловирусная инфекция протекает бессимптомно, хоть и остается в организме надолго в виде латентной инфекции. Где именно хранится вирус неизвестно, предполагается его наличие во многих органах и тканях.
Даже бессимптомные носители способны передавать вирус неинфицированным лицам. Исключение представляет передача вируса от матери плоду, которая осуществляется в основном только при активном инфекционном процессе, но только в 5% случаев приводит к врожденной цитомегалии, у остальных новорожденных цитомегаловирусная инфекция также протекает бессимптомно.
Мононуклеозоподобный синдром – это самая частая форма цитомегаловирусной инфекции у лиц с нормальным иммунитетом, вышедших из периода новорожденности. Мононуклеозоподобный синдром по клиническим проявлениям нельзя отличить от инфекционного мононуклеоза, причиной которого является другой герпесвирус – вирус Эбштейна-Барр.
Инкубационный период составляет 20-60 суток. Заболевание протекает в виде гриппоподобного заболевания:
- Длительная высокая лихорадка, иногда с ознобами;
- Выраженная утомляемость, недомогание;
- Боли в мышцах, суставах, головная боль;
- Боли в горле;
- Увеличение лимфоузлов;
· Кожная сыпь, похожая на сыпь при краснухе, встречается редко, чаще при лечении ампициллином.
Иногда первичная цитомегаловирусная инфекция сопровождается признаками гепатита – желтуха встречается редко, однако повышение печеночных ферментов в крови нередко имеет место.
Редко (в 0-6% случаев) мононуклеозоподобный синдром осложняется пневмонией. Однако у иммунологически здоровых людей она протекает бессимптомно и выявляется только при рентгенографии грудной клетки.
Заболевание продолжается в течение 9-60 дней. Большинство больных выздоравливает полностью, хотя остаточные явления в виде слабости и недомогания, иногда увеличения лимфоузлов, сохраняются в течение нескольких месяцев. Рецидивы инфекции, сопровождающиеся лихорадкой, недомоганием, приливами, потливостью возникают редко.
Внутриутробное заражение плода далеко не всегда является причиной врожденной цитомегалии, в большинстве случаев оно протекает бессимптомно, и только у 5% новорожденных приводит к развитию заболевания. Врожденная цитомегалия встречается у новорожденных, матери которых перенесли первичную цитомегаловирусную инфекцию.
Проявления врожденной цитомегалии варьируют в широких пределах:
- Петехии – кожные высыпания, представляющие собой мелкие кровоизлияния встречается в 60-80% случаев;
- Желтуха;
- Внутриутробная задержка развития, недоношенность встречается в 30-50% случаев;
- Хориоретинит – воспаление сетчатки глаза, что часто приводит к снижению и потере зрения
Летальность при врожденной цитомегаловирусной инфекции составляет 20-30%. Большинство выживших детей отстают в умственном развитии или плохо слышат.
При заражении цитомегаловирусом во время родов (при прохождении родовых путей) или после рождения (при грудном вскармливании или обычном контакте) в большинстве случаев инфекция остается бессимптомной.
Однако у некоторых, особенно у недоношенных и маловесных младенцев цитомегаловирусная инфекция проявляется развитием затяжной пневмонии, которая часто сопровождается присоединением сопутствующей бактериальной инфекцией.
Кроме того, возможно замедление физического развития, сыпь, увеличение лимфоузлов, гепатит.
К лицам с ослабленным иммунитетом относятся:
- лица с различными вариантами врожденного иммунодефицита.
- лица с синдромом приобретенного иммунодефицита (СПИД).
- лица, перенесшие трансплантацию внутренних органов: почки, сердца, печени, легких, а также костного мозга.
Тяжесть клинических проявлений зависит от степени подавления иммунитета, однако постоянный прием иммунодепрессантов приводит к более тяжелым проявлениям.
Цитомегаловирусная инфекция после перенесенной трансплантации:
- Особенно часто цитомегаловирус поражает сами трансплантированные органы, вызывая гепатит трансплантированной печени, пневмонию трансплантированных легких и т.д.
- После пересадки костного мозга у 15-20% больных развивается цитомегаловирусная пневмония, от которой погибают 84-88% больных.
- Наибольший риск развития цитомегаловирусной инфекции имеется в том случае, если донор инфицирован, а реципиент - нет.
Цитомегаловирусная инфекция у ВИЧ-инфицированных больных:
Цитомегаловирусной инфекцией страдают практически все больные СПИДом.
- Начало инфекции обычно подострое: развивается лихорадка, недомогание, потливость по ночам, боли в мышцах и суставах
- Пневмония – к начальным признакам заболевания присоединяются кашель, учащение дыхания
- Язвы пищевода, желудка, кишечника, которые могут приводить к кровотечению и разрыву стенки
- Гепатит
- Энцефалит – воспаление вещества мозга. Может проявляться СПИД-дементным синдромом или поражением черепных нервов, сонливостью, дезориентацией, нистагмом (ритмичные движения глазных яблок)
- Ритинит – воспаление сетчатки глаза – распространенная причина потери зрения у больных со сниженным иммунитетом.
- Полиорганное поражение – поражение вирусом практически всех органов, приводящее к их дисфункции. Часто является причиной смерти от цитомегаловирусной инфекции.
Профилактику цитомегаловирусной инфекции целесообразно проводить у людей, относящихся к группе риска. К ним относятся ВИЧ-инфицированные лица, особенно со СПИДом; лица, перенесшие трансплантацию внутренних органов; лица, страдающие иммунодефицитом в результате других причин.
Соблюдение правил личной гигиены, даже самое тщательное, не позволяет избежать заражения цитомегаловирусами, поскольку вирусы распространены повсеместно и передаются воздушно-капельным путем. Поэтому профилактика у больных групп риска проводится противовирусными препаратами: ганцикловиром, фоскарнетом, ацикловиром.
Кроме того, для снижения вероятности возникновения цитомегаловирусной инфекции среди реципиентов внутренних органов и костного мозга рекомендуется тщательный подбор доноров с учетом их инфицированности цитомегаловирусной инфекцией.
Что Вы знаете про наружных покровов инфекционные заболевания?
Местные и общие проявления
Это будет касаться только тех изменений на коже, которые происходят вследствие размножения возбудителя в ней.
Именно этот орган в этих случаях подвергается воздействию микроорганизмов в первую очередь. Потом уже проявляются общие проявления. Отмечается интоксикация, лихорадка, изменения во внутренних органах, нервной системе.
Данное развитие болезни характерно для всех инфекционных недугов. Поэтому и называется общеинтоксикационным синдромом. Но для каждого отдельного заболевания свойственна определенная клиническая симптоматика. Отмечается преимущественное поражение какого то органа.
Так при кишечных инфекциях воспаление происходит в желудочно кишечном тракте.
При вирусных гепатитах — в печени, при менингитах — в оболочках мозга и так далее.
А сейчас мы будем обсуждать те болезни, которые локализуются в коже.
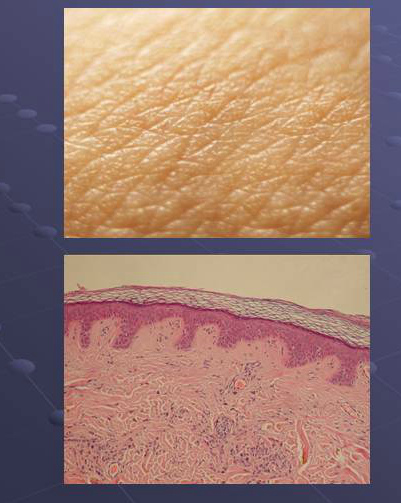
Функции кожи
Дерма человека является самым большим органом, который выполняет множество функций. Имеет определенную структуру.

Общая площадь ее 1.4-1.9 квадратных метра. Выполняет следующее предназначение.
Это касается перегрева и охлаждения. Бактериальных и вирусных агентов.Химических и физических воздействий.
Определяет течение обменных процессов. Участвует в синтезе активные вещества и витамины.Несет определенную роль в синтезе антител. Регулирует теплообмен. Выполняет дыхательную функцию. Именно здесь осуществляется около 1.8% газообмена.
По состоянию кожи, а следовательно внешнему виду человека, можно судить о состоянии его здоровья. Определять возраст, наличие хронических заболеваний.

Инфекционные болезни
Конечно, микроорганизмы не могли пройти мимо такого значимого органа. Некоторые из них выбрали местом своего обитания именно кожу!
К таким болезням относится рожа и опоясывающий герпес.
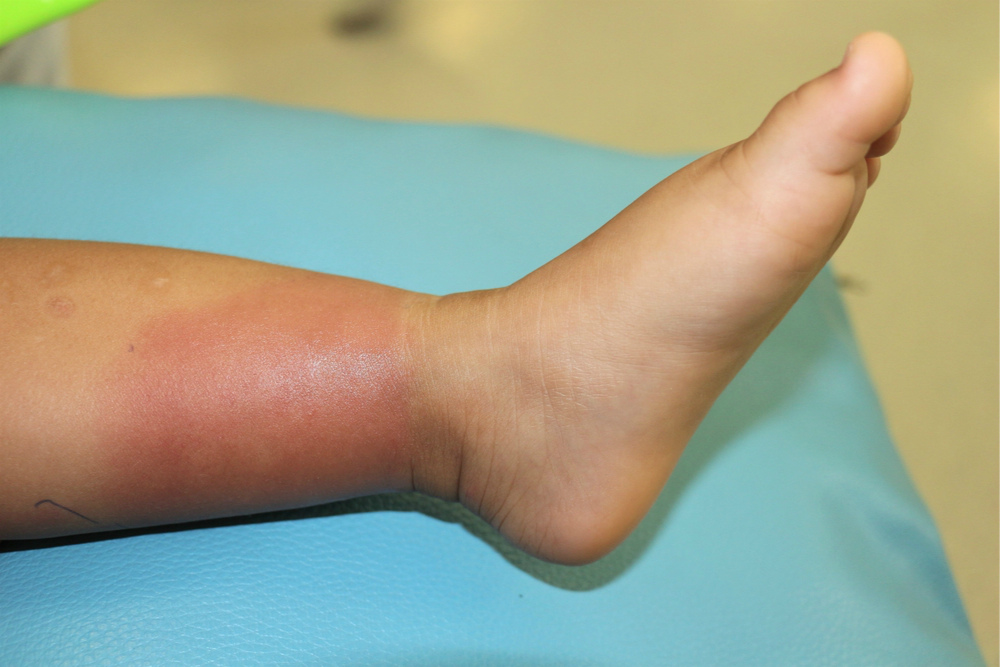
Это стрептококковая инфекция, которая проявляется местным воспалением и общими симптомами. Стрептококк попадает внутрь дермы через микротравмы. Возможность развития бактерий повышается при понижении местного иммунитета. Это происходит при грибковых заболеваниях кожи и ногтей, при сосудистой недостаточности, когда уменьшается кровоток на периферии, на фоне лимфостаза, после травм и операций.
Болезнь начинается с повышения температуры, озноба, затем ( к концу первых суток) выступают локальные изменения. Появляются участки гиперемии, горячие на ощупь, с четкими границами. Отмечается инфильтрация . Увеличиваются и становятся болезненными регионарные участку поражения лимфоузлы. Самая излюбленная локализация — нижние конечности, на втором месте лицо, затем руки и грудная клетка, потом все остальные участки тела. Рожа может быть эритематозной, эритематозно-геморрагической, буллезной, некротической.
Эритематозная рожа
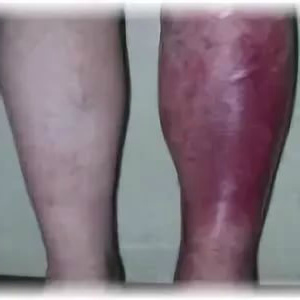
Геморрагическая рожа
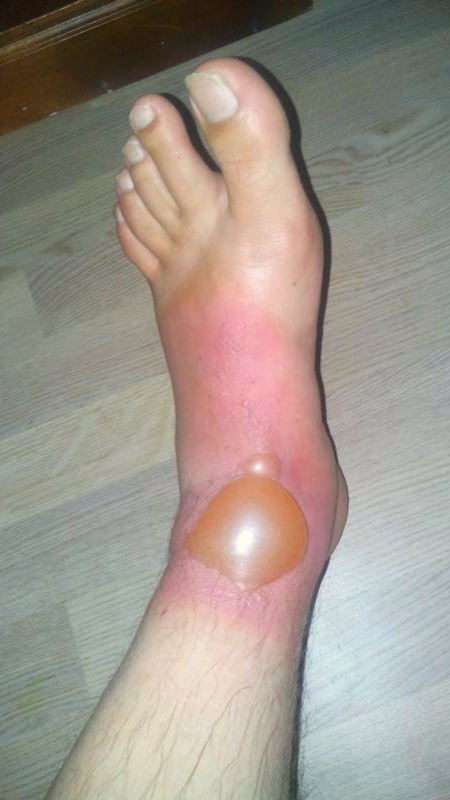
Буллезная рожа

Некротическая рожа
Болезнь склонна к рецидивам.
Вирусная инфекция. Возбудитель вирус ветряной оспы. Проявляется герпетическими высыпаниями по ходу нервных стволов, умеренными симптомами интоксикации, выраженными болевыми ощущениями.
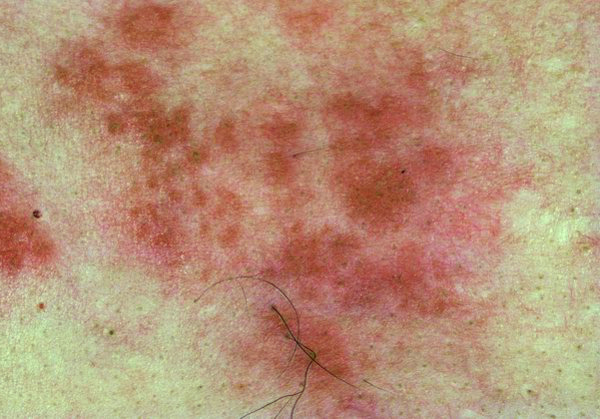
Самая излюбленная локализация межреберные промежутки, затем по частоте поражения страдает голова, потом остальные части тела.
Опоясывающий герпес развивается на фоне иммунодефицитных состояний. Часто является первым проявлением ВИЧ инфекции.
Кожные заразные болезни
Если рассматривать инфекционные болезни в ракурсе заразности. То к этой категории можно отнести две дерматологические патологии: чесотку и микроспорию.
Эти заболевания передаются от больного здоровому при контакте.
Чесотка вызывается чесоточным клещом.

Заражение происходит контактным путем. Самка паразита откладывает яйца в ходах, сделанных ей внутри рогового слоя дермы.
Вокруг ходов возникают аллергическая и воспалительная реакции в виде гиперемии и зуда. Одним из проявлений чесотки является нестерпимый кожный зуд. Местно видны чесоточные ходы, особенно заметные между пальцами кистей. Также отмечается неровность , шероховатость и легкая гиперемия.
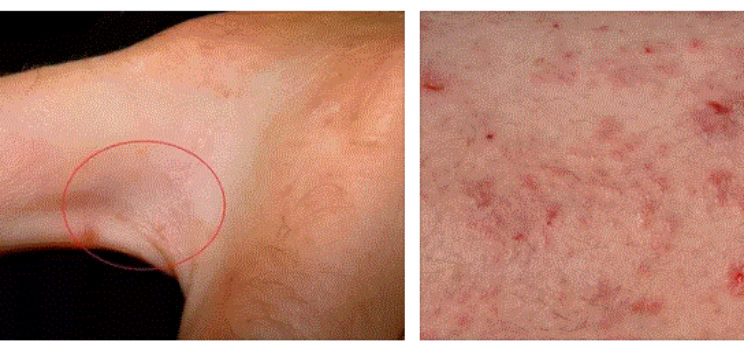
Микроспория грибковое поражение . Источниками могут быть как больные животные, так и пораженные люди.
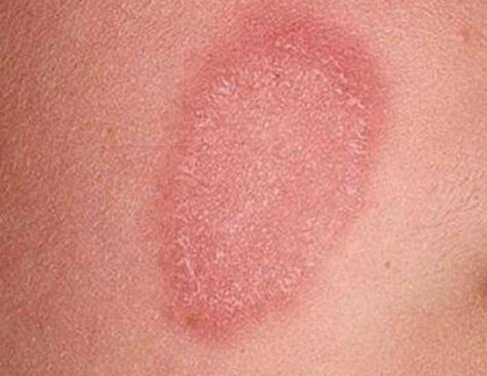
Появляются круглые шелушащиеся пятна. На волосистой части головы в месте локализации агента отмечается изменение волос. Они выглядят тусклыми и обломаны почти у кожи. Создается впечатление проплешин.
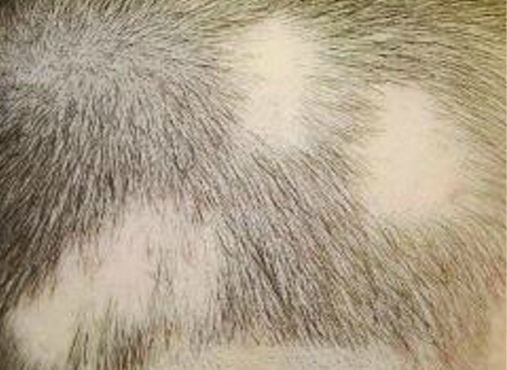
Не осложненные кожные поражения протекают без симптомов интоксикации.
Лечение подбирается индивидуально, в зависимости от возбудителя.
Рожа — антибиотики, опоясывающий герпес — ацикловир, микроспория — противогрибковые средства, чесотка — противопаразитарные.
Кожа — это то, что всегда на виду! Следите за изменениями этого органа!
Читайте также:


