Вирусы возбудители парентеральных инфекций

Для инфекции ВИЧ характерно заражение дополнительными инфекционными заболеваниями. Так как организм больного в значительной мере ослаблен, появление сопутствующих заболеваний остается лишь вопросом времени. Нередко при ВИЧ обнаруживается и воспаление печени, причиной которого становится появление в организме одного из штаммов гепатита.
Но как происходит парентеральное заражение вирусными гепатитами? Каковы основные пути инфицирования? Как протекают ВИЧ-инфекция и парентеральные вирусные гепатиты? Какие штаммы рассматриваемого заболевания передаются подобным путем? Каковы меры по экстренной профилактике парентеральных вирусных при наличии вируса иммунодефицита человека? Ответ на каждый из этих вопросов вы сможете найти в нашей статье.
Парентеральное заражение вирусными гепатитами
Вирусные гепатиты с парентеральной передачей достаточно распространены во всем мире. В настоящее время от этих заболеваний в общем страдает порядка 5% из общего числа населения земного шара. Но что это за заболевания?
Парентеральный способ передачи инфекции – вариант инфицирования организма, при котором патоген проникает в организм, минуя пищеварительный тракт. В этом случае вирус или бактерия поступает преимущественно через зараженную кровь пациента. В зависимости от заболевания и уровня вирусной нагрузки, патоген также может содержаться в слюне, сперме и вагинальных выделениях больных.
В свою очередь, вирусные гепатиты – это инфекционные заболевания, характеризующиеся длительными воспалительными процессами в печени. Течение у данных болезней может быть острым или хроническим. При ко-инфекции с ВИЧ вирусные гепатиты развиваются стремительно и чаще становятся причиной летального исхода. Поэтому данные заболевания требуют своевременной терапии.
Таким образом, парентеральные вирусные гепатиты – это инфекционные заболевания печени, передающиеся через кровь и другие биологические жидкости человеческого организма. Все эти заболевания передаются исключительно от человека к человеку. Это означает, что заразится ими от какого-либо животного нельзя. К подобным недугам относятся гепатиты В, С и D. Рассмотрим подробнее особенности этих инфекций.
Возбудителем вирусного гепатита В является ДНК-содержащий патоген из семейства гепаднавирусов. Этот вирус чрезвычайно устойчив к внешней среде, склонен к мутациям и быстро адаптируется к особенностям человеческого организма. Болезнь, возбудителем которой является гепандавирус, чрезвычайно заразна. Заразиться ВГВ возможно:
- В процессе переливания крови или процедуры диализа
- При инъекции одноразовым шприцем который до этого неоднократно использовался
- При близком контакте с кровью зараженного пациента
- В случае несоблюдения мер личной гигиены при уходе за зараженными
- При использовании чужой зубной щетки или бритвенного станка
- Во время нанесения татуировки или пирсинга нестерильными инструментами
- Во время хирургического вмешательства или стоматологических операций
- При незащищенном сексуальном контакте
- Перинатально, если носителем патогена является мать
Вирусный гепатит В при ВИЧ часто протекает в хронической форме, однако для этой болезни характерна и острая фаза, сопровождающаяся следующими симптомами:
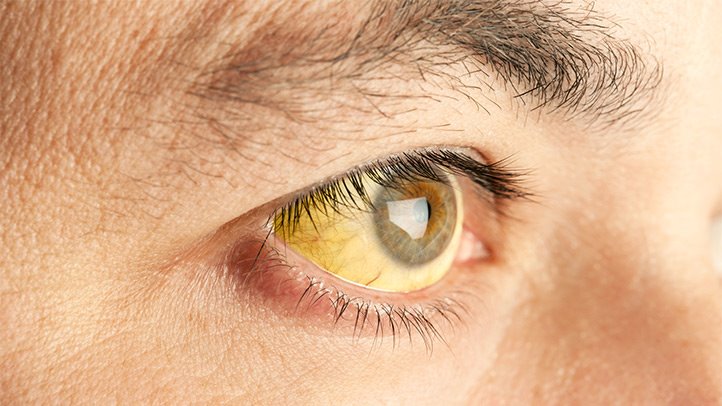
- Желтушность кожных покровов и глазных яблок
- Болезненные ощущения в области печени
- Приступы тошноты и рвоты
- Головные боли и спутанность сознания
- Обесцвечивание стула и потемнение мочи
- Апатия и депрессивное состояние
- Общее недомогание, напоминающее гриппозное
Так как при наличии ВИЧ гепатит В развивается стремительно, необходимо принять своевременные меры по борьбе с этой болезнью. Полностью ВГВ в настоящее время не лечится, однако курс Тенофовира и Энтекавира может помочь купировать воспалительные процессы и избежать появления таких тяжелых осложнений, как фиброз, цирроз и злокачественные новообразования в пораженном органе.
Также не следует забывать о том, что от ВГВ существует вакцина. Сделать ее настоятельно рекомендуется. Прививка не защитит пациента от других вирусных заболеваний, однако значительно снизит риск возникновения опасной ко-инфекции.
Передается ВГС, как и ВГВ, преимущественно через кровь. Вирус содержится также в слюне, сперме и вагинальной жидкости. Но патоген гепатита С не настолько устойчив, как в случае штамма В. Поэтому заболевание не настолько заразно. Если любой контакт с зараженной кровью может привести к инфицированию, то незащищенный секс, например, совершенно безопасен при условии отсутствия у женщины, месячных во время полового акта. Перинатальное заражение ВГС также встречается довольно редко.
В отличие от предыдущего заболевания, вирусный гепатит С полностью излечим даже при ко-инфекции с ВИЧ. Наиболее эффективным методом борьбы с заболеванием являются препараты противовирусные препараты прямого действия. В первую очередь, для лечения ВГС применяется Софосбувир, нуклеотидное химическое соединение, ингибирующее РНК-полимеразу гепатовируса. В зависимости от генотипа патогена, вместе с Софосбувиром назначаются:
- Ледипасвир, при 1, 4, 5 или 6 генетическом типа
- Даклатасвир, при 1, 2, 3 или 4 генотипе
- Велпатасвир, назначается для терапии основных 6 известных генотипов ВГС
Вакцины от вирусного гепатита С не существует.
Из всех вирусных гепатитов с парентеральной передачей штамм D считается наиболее неполноценным. Дело в том, что этот патоген может развиваться исключительно при наличии вируса группы В. Однако конфекция в данном случая может вызвать значительное осложнение течения заболевания. К тому же может понадобиться дополнительная терапия Интерфероном и Рибавирином, негативно влияющая на биохимический состав крови.
Для того, чтобы избежать ко-инфекции парентеральными вирусными гепатитами, следует своевременно проводить вакцинацию от штамма В. В этом случае пациенту удастся избавиться сразу от двух угроз – ВГВ и вируса типа D.
Экстренная профилактика парентеральных вирусных гепатитов
Сочетание ВИЧ-инфекции и парентеральных вирусных гепатитов весьма опасно, так как при дефиците иммунитета любая инфекция развивается стремительно. Поэтому важно не только начать своевременно лечить уже имеющиеся болезни, но и своевременно огородиться от возможных заболеваний.
В нормы экстренной профилактики парентеральных вирусных гепатитов при ВИЧ входят:
- Отказ от посещения тату-, пирсинг- и маникюрных салонов.
- Внимательное отношение к предметам личной гигиеной. Нельзя пользоваться чужой бритвой или зубной щеткой, или отдавать в пользование собственные.
- Слежение за стерильностью инструментов в медицинских кабинетах, где пациент проходит различные процедуры.
- Работа с чужими биологическими жидкостями (к примеру, лабораторные исследования) исключительно в перчатках и защитных очках.
- Регулярная сдача анализов крови для проверки наличия рассматриваемых инфекций.
Парентеральные вирусные гепатиты являются опасными заболеваниями. Поэтому их важно вовремя диагностировать. Диагностика гепатовируса относится к мерам профилактики осложнений воспалительных процессов в печени.
Гепатит В(прежнее название – сывороточный гепатит). Его возбудитель – вирус гепатита В, обозначаемый как HBV (Hepatitis Bvirus), - относится к семейству Hepadnaviridae (гепаднавирусов), роду Orthohepadnavirus. Нуклеиновая кислота этого ДНК-содержащего вируса представлена кольцевой двунитевой молекулой ДНК, причем одна нить разомкнута, дефектна. Длина ее непостоянна и может составлять от 15 до 60% длинной цепи. Кольцевая молекула может принимать линейную форму. Геном связан с ферментами: протеинкиназой, ДНК-зависимой ДНК-полимеразой, которая достраивает короткую цепь ДНК до полной длины при попадании вируса в клетку, и обратной транскриптазой, которая обнаруживается в инфицированных HBV клетках печени при раковом перерождении.
Вирон HBV имеет диаметр 42-52 нм, а его нуклеокапсид – 27 нм. Тип симметрии нуклеокапсида – кубический.
Вирус гепатита В имеет суперкапсидную оболочку, представленную липидами и полипептидами. Белки суперкапсидной оболочки могут отличаться по антигенной специфичности, а полипептид, содержащийсыя в этой оболочке, обладает группоспецифичностью.
Из всех вирусов гепатита человека этот имеет наиболее сложное антигенное строение:
· Поверхностный НВs-АГ супекапсидной оболочки – основной антигенный маркер НВV, ранее называемый австралийским антигеном. Он состоит из двух полипептидных субъединиц. Первая ответственна за адсорбцию вируса на клетке и способн6а связываться с полиальбуминами сыворотки больного, что приводит к появлению в оболочкевмруса таких же белков, как у человека. Это обусловливает возникновение аутоимунных конфликтов и переход в хронические формы инфекции. Вторая фракция НВs-АГ является сильным иммуногеном и используется для создания генно-инженерных вакцин. НВs-АГ обнаруживается в крови больных и носителей;
· Глубокий НВс-АГ связан с белками капсидной оболочки вируса и обычно в кровь не поступает;
· Нве-АГ – особый антиген вируса, который отщепляется при прохождении через мембрану гепатоцитов. Егго обнаружение в крови больного свидетельствует об активном размножении вируса. Ассоциирован с ДНК-полимеразой вируса;
· НВх-АГ мало изучен, но есть основание пологать, что он связан с онкогенным действием вируса гепатита В и развитием первичной гепатоклеточной карциномы.
Вирус гепатита В не размножается в культурных тканей, в куриных эмбрионах, в организме лабораторных животных. Он патогенен для человекообразных обезьян.
Источник инфекции – больной и вирусоноситель.
Эпидемиология гепатита В характеризуется отсутствием сензонности заболевания, высокой частотой вирусоносительства как основного резервуара вируса в природе, наличием групп лиц с высоким риском заболеваемости (персонал медицинских учреждений, лица, отбывающие на длительный срок в страны Африки, Южной Америки, среднего и Дальнего Востока, наркоманы, лица с заболеваниями крови, пациенты, подвергавшиеся гемотрансфузии, оперативным вмешательствам).
Для вирусного гепатита В характерны следующие пути передачи: парентеральный, половой, вертикальный (внутриутробно от матери к ребенку), но необходимо отметить, что вирус гепатита В может также выделяться с биологическими жидкостями – слюной (при поцелуе, укусе), потом, слезами и грудным молоком.
Инкубационный период гепатита В колеблется от 3 до 6 месяцев. Заболевание характеризуется постепенным началом. Клинические проявления вызваны иммунообусловленным повреждением печеночных клеток связаны не с цитопатическим действием вируса, а сцитоттоксическим действием Т-киллеров, узнающих и атакующих мембраны инфицированных клеток, на которых содержатся антигены вируса.
В пораженных клетках возможны два пути репродукции вируса: репликация и интеграция. При репликации ДНК-полимераза вируса достраивает дефектную нить ДНК, обеспечивая процесс ее удвоения. На матрице ДНК образуются и-РНК, которые идут на рибосомы и обеспечивают синтез всех вирусных компонентов. Геномы вируса и клетки автономны, и возможна полная элиминация вируса из организма. При интеграции происходит встраивание генома вируса в клеточный геном, после чего генетическая информация может реаизоваться полностью или частично. В частности, активно синтезируется НВs-АГ. Элиминация вируса невозможна.
Гепатит В протекает белее тяжело, чем гепатит а. У 10% больных он переходит в хронические формы. Эти люди длительно, иногда годами, являются носителями НВs-АГ и основными источниками инфекции. На фоне хронических форм возможно последующее развитие цирроза и первичного рака печени.
Микробиологическая диагностика гепатита В основана на выявлении специфических антигенов и антител в крови обследуемого с использованием иммуноферментного анализа.
Определяющим является обнаружение НВs-АГ, который выявляется в сыворотке больных через 3-5 недель с момента инфицирования и сохраняется в течение всей болезни. Его наличие после 6 месяцев – показатель хронического заболевания, а в более поздние сроки на фоне клинического здоровья – носительства. При полном выздоровлении НВs-АГ исчезает.
При острой инфекции в сыворотке одновременно обнаруживаются НВs- и НВе-антигены, что обусловлено активной репродукцией вируса.
По наличию антител к тем или иным антигенам вируса можно судить о периоде заболевания. В разные сроки болезни обнаруживают антитела к НВс-, Нве-, НВs-антигенам классов иммуноглобулинов М и G.
Специфическая профилактика проводится генноинженерной вакциной Энджерикс В, иммунитет после вакцинации сохраняется в течение 3-5 лет. Вакцинации подлежат дети, а также лица группы риска – медицинские работники (хирурги, акушеры, врачи-лаборанты).
Гепатит D. Возбудителем гепатита D является дельта-вирус (Hepatitis delta virus), который в настоящее время не классифицирован. Этот вирус рассматривают как сателлит вируса гепатита В. Он представляет собой дефектный РНК-вирус размером 35-37 нм. Вирион имеет однонитевую РНК, покрытую внешней оболочкой. Антигены вируса – это внутренние белки оболочки (D-антиген) и НВs-АГ вируса гепатита В, который также содержится в оболочке вируса. Этот вирус не способен к самостоятельной репликацмм в организме хозяина, так как синтез белков его внешней оболочки обеспечивает вирус гепатита В. Таким образом, гепатит D развивается только при одновременном инфицировании вирусом гепатита В и дельта-вирусом и может протекать в виде суперинфекции или коинфекции.
Вирус гепатита как высокопатогенный гепатотропный агент обладает прямым цитопатическим действием на клетки печени. Присоединение дельта-инфекции у больных гепатитом В ведет к развитию тяжелых форм патологического процесса и переходу острого гепатита в хронический.
Передается вирус гепатита D парентеральным путем.
Микробиологическая диагностика гепатита D основана на обнаружении антител к D-АГ дельта-вируса в сыворотке крови больного с помощью метода иммуноферментного анализа.
Первый маркер инфекции – вирусоспецифические антитела класса IgM – появляются на 10-15-й день болезни. Через 4-11 недель их сменяют антитела класса IgG, постоянно циркулирующие у инфицированных лиц.
В микробиологической диагностике гепатита D также используют ПЦР или метод молекулярой гибридизации для выявления вирусной нуклеиновой кислоты.
Средства специфической иммунопрофилактики не разработаны.
Гепатит С распространен повсеместно. Основной путь заражения – парентеральный. Для заражения необходима большая инфицирующая доза, чем при гепатите В. инкубационный период от 2 до 26 недель.
Для гепатита С характерны высокая частота безжелтушных форм (до 75%) и более легкое течение, чем для гепатита В. но в 20-50% случаев заболевание переходит в хроническое с последующим развитием цирроза печени и первичной гепатокарциномы. Редко встречаются молниеносные (фульминантные) формы гепатита.
Основные методы микробиологической диагностики – иммуноиндикация и серологическое исследование (ИФА). Выявление антигенов вируса возможно в ранние сроки болезни, а антител к вирусу – в сравнительно поздние сроки заболевания.
Специфическая профилактика гепатита С не разработана.
Парентеральные гепатиты по праву считаются одним из самых опасных заболеваний, которые распространяются все больше с каждым годом. Статистические исследования показывают, что гепатитом В на данный момент в мире заражены 2 миллиарда человек, а гепатитом С инфицирован каждый третий человек из ста. В статье подробнее поговорим о болезни, а также о профилактике парентеральных гепатитов и ВИЧ-инфекций.
О заболевании
Под парентеральными инфекциями печени понимают воспалительные заболевания, которые развиваются под воздействием разных факторов. Болезнь распространяется через повреждения на коже и слизистой оболочке. Вирус проникает в организм человека через кровь, реже через другие биологические жидкости инфицированного человека.

Парентеральные вирусные гепатиты очень опасны, ведь для инфицирования достаточно небольшого количества зараженного материала. Помимо парентеральных, есть и энтеральные гепатиты, которые способствуют возникновению таких заболеваний, как гепатиты А и Е. Парентеральные возбудители способствуют развитию вирусов B, D, С, F, G. Болезнетворные микроорганизмы провоцируют появление опасных заболеваний, которые нередко ведут к смерти человека.
Что такое парентеральный путь заражения
Этот путь считается лидером в распространении таких заболеваний, как СПИД, ВИЧ-инфекция и парентеральные гепатиты. Это означает, что заражение происходит через кровь, а также при повреждении слизистых и кожных покровов. Примером могут быть:
- заражение через шприц;
- половые контакты с инфицированными;
- переливание крови;
- хирургическое вмешательство и другие способы.
Возбудители
Гепатиты и парентеральные инфекции развиваются после проникновения в организм человека множества вирусов, которые классифицируют по группам. Специалисты выделяют следующие виды патогенных микроорганизмов, которые способствуют развитию заболеваний:
- HBV. Вызывает гепатит В, имеет сложную структуру и относится к группе гепаднавирусов. Эта инфекция устойчива к физическому и химическому воздействию. Может выживать в кислой среде, при кипячении в течение 30 минут и при температуре до минус двадцати градусов.
- HCV. Относится к группе флавивирусов. Основной путь заражения - кровь. Возбудитель склонен к постоянным мутациям, он может самовоспроизводиться в разных вариациях. Именно из-за этой особенности возникают сложности в создании вакцины против вируса. Зачастую заболевание протекает в скрытой форме и переходит в хроническую стадию.
Это основные виды возбудителей.
По медицинской статистике, инфекции HFV и HGV встречаются редко. К наиболее распространенным видам вирусных гепатитов относят B, D, C. При развитии последних повышается вероятность опасных последствий, вплоть до летального исхода.
Пути передачи
Парентеральные вирусы гепатита получили свое название, потому что распространяются через гемоконтакты. Сюда относят инфицирование через кровь, слюну или сперму. Во время контакта должен произойти обмен жидкостями для того, чтобы инфекция перешла от носителя к зараженному.
Примерами могут быть: неоднократное использование шприца носителем вируса, половой контакт, использование носового платка или бритвы, передача заболевания от матери к плоду во время вынашивания или кормления грудью.
Среди всех видов возбудителей особенно распространен гепатит В. Его отличием от других вирусов является агрессивная форма развития и устойчивость к выживанию при нахождении вне носителя. Это заболевание по распространенности приравнивают к таким инфекциям, как ВИЧ и СПИД.

Выделяют два вида заражения гепатитом:
- энтеральный (орально-фекальный): характерен для гепатита А, им можно заразиться через воду, продукты, грязные руки;
- парентеральный гепатит: характерен для формы В, C, D, F и G.
Важной особенностью в заражении энтеральной инфекцией считается то, что больной должен находиться в острой степени заболевания. В этот период в его слюне содержится повышенное количество вируса. Обычно при такой форме заболевания больных изолируют на какое-то время от здоровых людей.
Гепатиты В и С передаются только через хронических носителей вируса. Способы заражения хорошо изучены, и выявлены эффективные методы предотвращения болезни, но полного излечения от таких форм не существует.
Что вирус может переносить
Парентеральные гепатиты отличаются тем, что во многих выделениях человека содержание возбудителя инфекции завышено, из-за этого возможность заражения серьезно возрастает. Итак, гепатит распространяется через такие жидкости:
Самыми опасными биологическими жидкостями являются кровь и сперма, они почти со 100%-й вероятностью передают инфекцию. В слюне содержится наименьшее количество возбудителей гепатита, это говорит о том, что при контакте с зараженным слюна не является продуктом особого риска.
Распространению болезни способствует возросший уровень наркомании, ведь для ввода наркотиков необходимо пользоваться одноразовыми шприцами и иглами, чем обычно пренебрегают наркозависимые. Намного реже можно получить инфекцию путем переливания крови, такие случаи засвидетельствованы в медицинской практике. Еще одним путем заражения являются половые контакты, во время которых выделения из половых органов попадают в кровь через микротрещены.
Риск заразиться во время полового акта значительно ниже, чем через кровь, но все же он считается вторым по количеству заражений. Благодаря пропаганде контрацептивов, инфицирование гепатитом через половые контакты значительно снизилось.
При нанесении татуировок или татуажа необходимо убедиться, что все иглы являются одноразовыми, так как через них может произойти заражение.
Для профилактики парентеральных вирусных гепатитов и ВИЧ каждый человек должен соблюдать гигиенические нормы: пользоваться индивидуальными бритвами, зубными щетками, полотенцами, наборами для маникюра и средствами личной гигиены.
Симптомы
Парентеральные гепатиты В и С имеют похожую симптоматику. Начало заболевания может быть хорошо выраженным, а может быть скрытым. Инкубационный период длится при заражении гепатитом В от двух до шести месяцев, гепатитом С - от 1,5 до 2 месяцев. После его завершения появляются первые симптомы, которые сказываются на самочувствии инфицированного.
К ним относятся:
- тошнота и рвота;
- повышенная температура;
- потеря аппетита;
- озноб;
- лихорадка;
- боли в области живота и правом подреберье;
- тяжесть в правой части тела.
Многие считают, что инфекция должна проходить по мере угасания признаков желтухи. Но это не так. Часто желтуха может не проявляться вовсе, а пожелтение кожи наблюдается не при всех видах гепатита.
Вовремя обнаруженные признаки помогают провести необходимое лечение, в запущенной стадии возникают серьезные осложнения. Несвоевременное обращение к врачу вызывает переход острой стадии в хроническую, что бывает в большинстве случаев. Практически при всех формах парентеральных гепатитов можно жить полноценной жизнью, если проводить постоянную поддерживающую терапию.
Осложнения
Самым опасным заболеванием считается гепатит В. Отсутствие лечения может привести к серьезным осложнениям в здоровье человека, в том числе и к летальному исходу. К основным осложнениям относятся:
- цирроз;
- тяжелая недостаточность печени;
- печеночная кома;
- преобразование функциональной ткани органа в жировую;
- фиброз тканей;
- рак печени.
Особенно опасно для больного развитие сразу нескольких форм инфекции. Это сильно осложняет работу печени, вызывает моментальное поражение органа.
Сочетание нескольких видов гепатитов невозможно вылечить, поэтому больному придется на протяжении всей жизни проходить поддерживающую терапию. В тех случаях, когда структура печени полностью заменяется жировой или соединительной тканью, необходима пересадка органа.

Диагностика
Назначение лечения при вирусных гепатитах возможно только после проведения диагностических процедур, после чего будет видно, какая степень, вид и тяжесть инфекции. Помимо этого, при помощи диагностики можно выявить пораженные участки печени. Без проведения таких процедур медицинский работник не имеет права назначать лечение. Предварительный диагноз ставится после определения симптомов, беспокоящих пациента. Более точно определить болезнь помогают лабораторные исследования, которые включают в себя:
- выявление маркеров инфекции;
- определение уровня трансаминазы и билирубина;
- анализ белкового состава крови;
- изучение антигенов и антител.
Помимо этого, врач может назначить дополнительные обследования: МРТ, УЗИ или КТ. После того, как диагноз будет известен, больному назначается комплексное лечение.
Лечение
Больным с таким подтвержденным диагнозом, как парентеральный гепатит, проводят комплексное лечение. Во время средней и тяжелой стадии инфицированному проводят терапию в медицинском учреждении. В этот период необходимо соблюдать постельный режим и отказаться от алкоголя, так как он вызывает гибель клеток печени. При назначении лечения специалист учитывает индивидуальные особенности больного и его состояние здоровья. В основном лечение проводится следующим образом:
- противовирусные лекарства;
- строгая диета, ограничивающая употребление жира и белков;
- прием витаминов;
- прием медикаментов, восстанавливающих клетки печени;
- препараты, нормализующие обмен веществ;
- желчегонные средства;
- при интоксикации организма ставятся капельницы.
Профилактика парентеральных гепатитов
При помощи профилактических мероприятий можно предупредить инфицирование, тем самым спасти себе жизнь.
Самым распространенным методом считается вакцинация. В ней нуждаются: новорожденные, студенты медицинских вузов, сотрудники лабораторий, а так же люди, тесно контактирующие с зараженными.
Помимо вакцинации существует еще несколько способов профилактики парентеральных вирусных гепатитов:
- отказ от приема наркотических препаратов;
- использование индивидуальных средств личной гигиены;
- отказ от случайных половых контактов;
- использование новых или стерильных инструментов во время косметологических мероприятий;
- обращение за помощью к медикам в случае возникновения тяжелой травмы.
Экстренная профилактика парентеральных гепатитов и ВИЧ-инфекций: кому необходима
Ее основной целью является уничтожение и блокирование инфекции на раннем сроке. Для этого необходимо вовремя узнать о контакте с зараженным лицом и принять нужные меры.
Выделяют несколько групп людей, которые находятся в группе риска и нуждаются в профилактике экстренного характера:
- работники медицинских учреждений, а также студенты, проходящие там практику;
- новорожденные от инфицированных матерей;
- лица с нетрадиционной сексуальной ориентацией;
- наркозависимые;
- родственники, проживающие на одной территории с зараженным;
- лица, пережившие сексуальное насилие;
- больные, нуждающиеся в постоянном переливании крови.
Как проводится
Экстренная профилактика парентеральных гепатитов и ВИЧ-инфекций заключается в следующих мероприятиях:
- в случае укола либо пореза необходимо выдавить кровь из раны, затем промыть руки и обработать их 70 процентным спиртом, после чего смазать ранку йодом;
- при попадании биологических жидкостей или крови на кожу это место обрабатывают 70%-м спиртом, затем промывают и заново обрабатывают спиртом;
- если кровь попадает в слизистые глаз, их промывают 1%-м раствором борной кислоты;
- для слизистых носа используется 1%-й раствор протаргола;
- для рта - 70-процентный раствор спирта или 1%-й раствор борной кислоты.
С целью экстренной профилактики назначают азидотимидин в течение первого месяца. Этот препарат улучшает антивирусную защиту организма человека. При высоких рисках заражения необходимо обратиться к специалисту, который объяснит все необходимые процедуры.
Медицинским сотрудникам, у которых произошел контакт с биоматериалом зараженного человека, вводят иммуноглобулин и вакцину против гепатита В.
Прогнозы
Парентеральные гепатиты редко приводят к летальному исходу, только в случаях тяжелого течения. Прогноз может ухудшиться при имеющихся в организме заболеваниях печени или при сочетании двух разных форм гепатита. Как правило, больные живут несколько десятков лет, а смерть возникает в результате цирроза или рака печени.
Возбудители острых респираторных инфекций попадают в дыхательные пути при вдыхании мельчайших капель, содержащих вирусные или бактериальные частицы.
Источники инфекции – заболевшие или носители инфекций.
Возбудители острых респираторных инфекций, в основном, вирусы, бактерии. Определить природу инфекции и назначить адекватное лечение может только врач.
Знать причину инфекции важно для предупреждения различных осложнений, порой опасных для жизни.
Наибольшую опасность для жизни по частоте осложнений представляет вирус гриппа, но стоит помнить, что для людей с иммунодефицитными состояниями, а также новорожденных детей, беременных женщин и пожилых людей опасность может представлять даже безобидная инфекция.
Наиболее распространённые возбудители острых респираторных инфекций в осенне-зимний период – вирусы гриппа А,В,С , вирусы парагриппа, аденовирусы, коронавирусы и др.

Грипп – начинается внезапно, температура тела, как правило, высокая, осложнения развиваются часто и быстро, в некоторых случаях молниеносно. Среди осложнений чаще всего выявляются пневмония, отит, миокардит и перикардит.
Все эти осложнения опасны для жизни и требуют немедленного лечения.

Респираторно-синцитиальный вирус (Human orthopneumovirus) вызывает инфекции легких и дыхательных путей. Большинство детей хотя бы один раз были заражены вирусом к 2 годам. Респираторно-синцитиальный вирус также может инфицировать взрослых.
Симптомы заболевания у взрослых, а также детей обычно легкие и имитируют простуду, но в некоторых случаях инфицирование этим вирусом может вызвать тяжелую инфекцию. В группе риска недоношенные дети, пожилые люди, новорожденные и взрослые с заболеваниями сердца и легких, а также с иммунодефицитными состояниями.

Метапневмовирус (Human metapneumovirus) вызывает инфицирование верхних дыхательных путей у людей всех возрастов, но чаще всего встречается у детей, особенно в возрасте до 5 лет.
Симптомы включают насморк, заложенность носа, кашель, боль в горле, головную боль и лихорадку. У очень небольшого числа людей может появиться одышка.
В большинстве случаев симптомы проходят самостоятельно через несколько дней.
Риску развития пневмонии после этой инфекции, особенно подвержены лица старше 75 лет или с ослабленной иммунной системой.

Риновирус (Rhinovirus) - наиболее распространенная причина инфекции верхних дыхательных путей.
Часто как осложнение риновирусной инфекции развиваются ангины, отиты и инфекции пазух носа. Также риновирусы могут вызывать пневмонию и бронхиолит.
Осложнения риновирусной инфекции, как правило, возникают среди ослабленных лиц, особенно у пациентов с астмой, младенцев, пожилых пациентов и пациентов с ослабленным иммунитетом. В большинстве случаев риновирусная инфекция запускает обострение хронических заболеваний.

Аденовирусная инфекция (Adenoviridae) — группа острых вирусных заболеваний, проявляющихся поражением слизистых оболочек дыхательных путей, глаз, кишечника и лимфоидной ткани преимущественно у детей и лиц молодого возраста.
Дети чаще болеют аденовирусной инфекцией, чем взрослые. Большинство детей переболеют, по крайней мере, одним типом аденовирусной инфекции к тому времени, когда им исполнится 10 лет.
Аденовирусная инфекция быстро распространяется среди детей, дети часто касаются руками лица, берут пальцы в рот, игрушки.
Взрослый может заразиться во время смены подгузника ребенку. Также инфицирование аденовирусной инфекцией возможно при употреблении пищи, приготовленной кем-то, кто не вымыл руки после посещения туалета, или, плавая в воде бассейна, который плохо обрабатывается.
Аденовирусная инфекция обычно протекает без осложнений, симптомы проходят через несколько дней. Но клиническая картина может быть более серьезной у людей со слабой иммунной системой, особенно у детей.
Среди вирусных инфекций, вызывающих респираторные инфекции также выделяют коронавирусную, бокавирусную инфекцию. Все перечисленные вирусные инфекции имеют схожую клиническую картину и риск развития осложнений среди ослабленных лиц.
Среди бактериальных возбудителей острых респираторных инфекций особую эпидемическую опасность представляют следующие:


Инфекция, вызванная Сhlamydia pneumoniae - существенная причина острых респираторных заболеваний как нижних, так и верхних отделов органов дыхания, и составляет примерно 10% случаев внебольничных пневмоний.
Бактерии вызывают заболевание, повреждая слизистую оболочку дыхательных путей, включая горло, дыхательные пути и легкие.
Пожилые люди подвергаются повышенному риску тяжелого заболевания, вызванного инфекцией C. pneumoniae , включая пневмонию.
Места повышенного риска инфицирования:

Симптомы пневмококковой инфекции зависят от локализации возбудителя. Симптомы могут включать лихорадку, кашель, одышку, боль в груди, скованность шеи, спутанность сознания и дезориентацию, чувствительность к свету, боль в суставах, озноб, боль в ушах, бессонницу и раздражительность. В тяжелых случаях пневмококковая инфекция может привести к потере слуха, повреждению мозга и летальному исходу.
Большему риску инфицирования подвержены путешественники, при посещении стран, где пневмококковая вакцина не используется регулярно.
Некоторые люди чаще заболевают пневмококковой инфекцией. Это взрослые в возрасте 65 лет и старше и дети младше 2 лет. Люди с заболеваниями, которые ослабляют иммунную систему, такие как диабет, болезни сердца, заболевания легких и ВИЧ / СПИД, а также лица, которые курят или страдают астмой, также подвергаются повышенному риску заболеть пневмококковой инфекцией.

Возбудитель гемофильной инфекции - Haemophilus influenzaе.
Гемофильная инфекция характеризуется поражением
-
органов дыхания (развитие тяжелейших пневмоний);
центральной нервной системы;
развитием гнойных очагов в различных органах.
В детском возрасте гемофильная инфекция протекает часто с поражением верхних дыхательных путей, нервной системы, у взрослых чаще встречается пневмония, вызванная гемофильной палочкой.
Летальность вследствие гнойного менингита достигает 16-20% (даже при своевременной диагностике и правильном лечении!).
Профилактика острых респираторных заболеваний
Наиболее эффективным методом профилактики является специфическая профилактика, а именно введение вакцин.
Путем вакцинации возможно предупреждение пневмококковой, гемофильной инфекций, а также гриппа.
Вакцинация детей против пневмококковой инфекции проводится в плановом порядке, в соответствии с национальным календарем профилактических прививок, в возрасте 2 месяца (первая вакцинация), 4,5 месяца (вторая вакцинация), 15 месяцев – ревакцинация, а также в рамках календаря профилактических прививок по эпидемическим показаниям - детей в возрасте от 2 до 5 лет. Также вакцинация против пневмококковой инфекции показана призывникам (во время осеннего призыва).
Вакцинация против гемофильной инфекции:
Первая вакцинация детей групп риска проводится в возрасте 3 месяцев, вторая в 4,5 месяцев, третья – 6 месяцев. Ревакцинация проводится детям в возрасте 18 месяцев.
Вакцинация против гриппа проводится ежегодно в предэпидемический период.
Неспецифическая профилактика заключается в соблюдении правил личной гигиены, а также в соблюдении принципов здорового образа жизни.
Принципы здорового образа жизни:
-
здоровое (оптимальное) питание
достаточная физическая активность соответствующая возрастной группе
отсутствие вредных привычек
Для профилактики респираторных инфекций в период подъема заболеваемости целесообразно использовать барьерные средства предотвращения инфекций, а именно медицинские маски или респираторы.
В очагах инфекции необходимо проводить дезинфекционные мероприятия – влажную уборку с дезраствором.
Заболевший должен быть изолирован, контакты с заболевшим должны быть сведены к минимуму.
Правила личной гигиены
Регулярное мытье рук, особенно после посещения общественных мест, поездок в общественном транспорте, перед приемом пищи.
Если мыло и вода недоступны, необходимо использовать антибактериальные средства для рук (содержащим не менее 60% спирта) - влажные салфетки или гель.
Не следует прикасаться к глазам, носу или рту. Если в этом есть необходимость, - убедитесь, что ваши руки чисты.
При кашле или чихании важно прикрывать рот и нос одноразовой салфеткой (после чего она должна быть выброшена) или рукавом (не руками).
Важно избегать близких контактов, таких как поцелуи, объятия или совместное использование посудой и полотенцами с больными людьми.
Во избежание распространения инфекции, в случае инфицирования – вызовите врача и оставайтесь дома!
Читайте также:


