Вирусы которые ослабляют иммунитет у ребенка
Оппортунистические инфекции ЦНС могут возникать у иммуноослабленных детей, и спектр инфекций зависит от особенностей нарушения клеточного иммунитета, врожденных или ятрогенных (Cunha, 2001). Все большее число детей появляется с ятрогенной этиологией иммунной недостаточности различной степени выраженности — от тяжелого иммунного подавления при трансплантации органов до хронического применения стероидов при воспалительных состояниях.
Инфицирование оппортунистическими возбудителями, обычно непатогенными для человеческого организма, может быть необычным нарушением, вторичным при обычных вирусных патогенах. В целом большему риску подвержены дети с Т-клеточной лимфоцитарной недостаточностью, у которых может встречаться широкий спектр вирусных, бактериальных, грибковых и протозойных инфекций. Дети с В-клеточным дефицитом в меньшей степени повержены риску инфицирования ЦНС, однако возможен общеизвестный синдром хронической энтеровирусной инфекции.
а) Замедленный тип острого коревого энцефалита при ослабленном иммунитете. Острый замедленный коревой энцефалит наблюдался в основном у пациентов с ослабленным иммунитетом (Murphy и Yunis, 1976), хотя изредка он встречается у детей с явно нормальными иммунными механизмами. В отличие от обычного постинфекционного энцефаломиелита, вирус кори в большом количестве выявляется в тканях мозга, а нуклеокапсиды видны при электронной микроскопии в ядрах глии и нейронах. Воспалительная реакция выражена в различной степени, но чаще слабая (Lacroix et al, 1995). Заболевание развивается через 2-6 месяцев после кори или контакта со случаями кори. Наиболее явным симптомом часто являются эпилептические припадки и во многих случаях первыми проявлениями является epilepsia partialis continua (Aicardi et al., 1977; Luna et al., 1990; Barthez Carpentier et al., 1992).
Быстро развивается прогрессирующее ухудшение с оглушенностью и комой и характерными очаговыми симптомами, особенно гемиплегией.
Продолжают появляться новые неврологические симптомы разной продолжительности. У некоторых пациентов отмечается ретинопатия (Haltia et al., 1977). Диагностика может быть затруднена, в связи с нормальными или слегка измененными показателями ликвора. В большинстве случаев отмечают интратекальный синтез специфических противокоревых антител и высокий титр антител против вируса кори в плазме крови и СМЖ. У детей с наиболее тяжелым подавлением иммунитета выработка антител, однако, может быть ослаблена.
КТ обычно дает нормальные результаты. Были сообщения о наличии пониженной плотности в центральном сером веществе (Colamaria et al., 1989). НА MPT могут быть участки интенсивного сигнала при Т2-режиме (Barthez Carpentier et al., 1992). ЭЭГ может показать замедление сигнала от базальных ядер с повторяющимися медленно-волновыми комплексами на уровне 1 Hz (Aicardi et al., 1977; Colamaria et al., 1989). Течение болезни имеет фатальный исход. Может произойти приостановление болезни, но у редких выживших остаются тяжелые последствия (Mustafa et al., 1993).
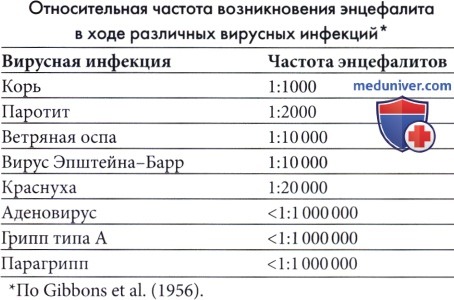
б) Герпесвирусные инфекции человека. Все герпесвирусные инфекции могут стать причиной тяжелого заболевания у иммунодефицитных детей с ослабленной функцией Т-лимфоцитов, включая реципиентов органов при трансплантации, ВИЧ-инфицированных детей и детей с врожденным иммунодефицитом. Заболевание может возникать в результате первичной инфекции у неиммуннизированных детей или как результат реактивации латентной инфекции в период иммунной недостаточности. Болезнь может ограничиваться одним органом или распространяться, вовлекая многие органы с высоким уровнем вирусемии в плазме. Несмотря на доступность противовирусной терапии, полное выздоровление часто зависит от улучшения функции иммунной системы.
Нарушающие зрение вирусные ретиниты вызываются в первую очередь представителями семейства вирусов герпеса; в клинические синдромы входят острый ретинальный некроз (ОРН) (Bonfioli и Eller, 2005), прогрессирующий наружный ретинальный некроз (ПНРН) (Purdy et al., 2003), мультифокальный хориоидит, серпигинозный хориоидит и другие вирусные ретинопатии (ЦМВ ретинит, смотри ниже). При активном иммунитете наиболее распространенным считается ВПГ ретинит, тогда как вирус ветряной оспы в равной степени поражает пациентов с нормальным и ослабленным иммунитетом.
В связи с плохим проникновением лекарственных форм в ткани глаза при системной терапии из-за ограниченного кровоснабжения, при лечении тяжелых заболеваний необходимы как системные назначения, так и прямое внутриглазное введение противовирусных препаратов (Scott et al., 2002).
• Цитомегаловирус. При тяжелой иммунной депрессии может развиваться диссеминированная форма цитомегаловирусной инфекции. Обычно наблюдается высокий уровень вирусемии в крови. Инфекция может поражать головной мозг, сетчатку глаза, легкие, костный мозг, печень и кишечник. При лечении могут быть эффективны ганцикловир, фоскарнет или цидофовир; однако из-за их токсичности требуется тщательный метаболический контроль. Ганцикловир относится к средствам первого выбора после фоскарнета и цидофовира; для более долгосрочной поддерживающей иммуносупрессивной терапии подходит пероральный прием валганцикловира (Kimberlin, 2002; Griffiths, 2004).
ЦМВ ретинит хорошо распознается при прогрессировании ВИЧ-инфекции; при ее наличии у новорожденных, в отличие от взрослых или более старших детей, в первую очередь поражается макула, а не периферическая сетчатка, тем самым непосредственно угрожая центральному зрению (Wren et al., 2004). Другие проявления ЦМВ инфекции в центральной нервной системе у детей с иммунодефицитом включают очаговый или генерализованный энцефалит, паралич черепных нервов, поперечный миелит, радикулит и синдром Гийена-Барре. Успех терапии зависит от ответа вовлеченного органа, также как от уровня вирусемии. У ВИЧ-инфицированных пациентов цитомегаловирусное заболевание ЦНС, включая ретинит, может принять остро симптоматическое течение, в момент начала противовирусной терапии, как проявление синдрома восстановления воспалительного иммунитета (IRIS). IRIS наиболее характерен для пациентов, которые начали лечение в стадии прогрессирующей болезни и с очень низким уровнем CD4, что требует тщательного наблюдения при лечении ЦМВ, ВИЧ и иммунной перестройке для уменьшения симптомов (Griffiths, 2004).
• Вирус простого герпеса. Тяжелая инфекция ВПГ может иметь место у детей с ослабленным иммунитетом. Чаще всего поражаются ротовая полость, кожа, легкие и кишечник, в то время специфическое поражение ЦНС редко. Высокие дозы внутривенного ацикловира должны иметь эффект, хотя возможно развитие резистентности при повторной экспозиции, особенно при низких оральных дозах. ПЦР-исследование ликвора на ВПГ имеет важное значение в постановке диагноза и контроле лечения у иммуносупрессивных пациентов (Cinque et al., 1998).
• Вирус ветряной оспы. Имеются сообщения о диссеминированном энцефаломиелите у взрослых и детей с недостаточностью иммунитета, вызванном ВВО инфекцией (Carmack et al., 1993; Herrold и Hahn, 1994). Заболевание может протекать с сыпью или без нее. Реактивация латентной инфекции ВОГ характерна при иммунной недостаточности и кожный опоясывающий герпес может иметь тяжелое течение, вплоть до диссеминированного заболевания. Диссеминированная инфекция ВОГ может привести к полиорганной недостаточности и синдрому диссеминированного внутрисосудистого свертывания.
• Вирус герпеса человека 6 и 7 типов. Реактивация ВГЧ-6 встречается приблизительно в 50% всех пересадок костного мозга и у 20-30% реципиентов паренхиматозных органов через 2-3 недели после процедуры. Клинические симптомы заключаются в лихорадке, кожной сыпи, пневмонии, подавлении костного мозга, энцефалите и отторжении трансплантата (Yoshikawa, 2003). Развитие лимбического энцефалита связано с высокой вирусной нагрузкой в крови ДНК ВГЧ-6 после трансплантации (Ogata et al., 2006). ВГЧ-7 виремия после пересадки стволовых клеток также была ассоциирована с энцефалитом (Chan et al., 2004). Эффект может быть от применения ганцикловира.
• Вирус Эпштейна-Барр. Инфекция ВЭБ способна вызывать тяжелые, часто заканчивающиеся смертью заболевания в некоторых семьях с потенциально фатальной чувствительностью к ВЭБ, передаваемой по наследству как Х-сцепленный ген. Это заболевание, известное как Х-сцепленный лимфопролиферативный синдром (ХЛС) (Grierson и Purtilo, 1987), может принимать форму смертельного инфекционного мононуклеоза, злокачественной лимфомы, приобретенной гипо- и агаммаглобулинемии и вирус-ассоциированного гемофагоцитарного синдрома (Tiab et al., 2000, Gilmour и Gaspar, 2003). Поврежденный ген XLP был определен и обозначен SH2D1A; он кодирует адаптерный белок SAP (белок сигнальной лимфоцитарной молекулосвязанной активации — SLAM-ассоциированный); измерение этого белка может быть использовано в диагностике состояния (Gilmour et al., 2000).
С XLP связан высокий уровень заболеваемости, и во всех случаях исход неблагоприятный. В настоящее время аллогенная трансплантация стволовых клеток остается единственным лечебным мероприятием (Lankester et al., 2005).
Похожий синдром моно- и поликлональной лимфоцитарной пролиферации, обусловленный ВЭБ, известный как посттрансплантационное лимфопролиферативное заболевание (ПТЛЗ), может развиваться при ослабленном иммунитете, особенно у реципиентов пересаженных органов (Randhawa et al., 1992). ПТЛЗ может проявляться полиорганными поражениями, нечасто вовлекая ЦНС. Поражение мозга у реципиентов с ПТЛЗ дает неблагоприятный прогноз; однако изолированное вовлечение ЦНС имеет лучший прогноз, чем одновременное поражение ЦНС и внечерепных органов (Buell et al., 2005). Исследование детей после трансплантации печени показало, что мониторинг вирусной нагрузки ВЭБ при раннем вмешательстве может уменьшить количество случаев ПТЛЗ (Lee et al., 2005).
Комбинированное лечение с иммунной модуляцией, противовирусными средствами и анти-В-клеточными моноклональными антителами ритуксимаба обеспечивает определенный эффект (Nozzoli et al., 2006).
У пациентов с более прогрессирующей ВИЧ-иммуносупрессией ВЭБ может привести к развитию лимфомы. Это может быть изолированная лимфома ЦНС или же поражение ЦНС при более распространенном заболевании (Nadal et al., 1994). В настоящее время проводится разработка более эффективного лечения вызываемой ВЭБ лимфомы у пациентов с ВИЧ, включая противовирусную терапию, химиотерапию и иммуномодулирующее лечение.
в) Полиомавирусная инфекция человека. JC-вирус — это человеческий нейротропный полиомавирус, который вызывает прогрессивную мультифокальную лейкоэнцефалопатию (ПМЛ), смертельное демиелинизирующее заболевание у иммунодефицитных пациентов. Сообщалось о случаях у детей с ВИЧ, после лечения злокачественных новообразований и у детей с врожденной иммунной недостаточностью (Redfearn et al., 1993; Bezrodnik et al., 1998; Angelini et al., 2001; Nuttall et al., 2004; Demir et al., 2005). Заболевание может начинаться медленно как расстройство с когнитивным нарушением или быстро прогрессировать с припадками, гемипарезом, нарушениями двигательных функций или с утратой зрения. На МРТ черепа могут быть распространенные повреждения белого и серого вещества. Исход без лечения и восстановления иммунитета обычно смертельный через несколько месяцев. Пациенты с прогрессирующей формой ВИЧ могут развить острую симптоматику ПМЛ вскоре после начала противовирусной терапии, что рассматривается как еще одно проявление синдрома воспалительного восстановления иммунитета (Nuttall et al., 2004).
г) Полиовирусная инфекция (дикий и поствакцинальный тип). Полиовирус у пациентов с ослабленным иммунитетом может вызвать развитие типичной картины паралитического полиомиелита. Имеются описания случаев при Х-сцепленной гипогаммаглобулинемии (Wright et al., 1977) и нарушении Т-клеточного звена иммунитета. В качестве исключения может иметь место более диффузное заболевание с вовлечением головного мозга и очагами кальцификации в зрительном бугре после вакцинации живым аттенуированным вирусом (Davis et al., 1977).
д) Хроническая энтеровирусная инфекция у детей с Х-сцепленной гипогаммаглобулинемией. Дети с Х-сцепленной гипогаммаглобулинемией (болезнью Брутона) часто страдают от вирусных инфекций ЦНС в сочетании с бактериальными осложнениями (гнойным менингитом). Наиболее распространенными возбудителями этих инфекций являются энтеровирусы (Cooper et al., 1983). Характерным клиническим проявлением является хронический лимфоцитарный менингит с различными признаками поражения мозга, такими как нарушение сознания и очаговые припадки или неврологический дефицит. Другие симптомы включают в себя прогрессирующую миелопатию, миелопатию, прогрессирующую до энцефалопатии, простую энцефалопатию, ретинопатию, нейросенсорную тугоухость и дерматомиозит (Rudge et al., 1996). Течение хроническое, нередко с летальным исходом. Диагностика по результатам ПЦР-исследования ликвора или же по биопсии ткани в некоторых случаях, а для контроля эффективности можно использовать количественную оценку ПЦР (Quartier et al., 2000).
Интратекальное и внутрижелудочковое введение гаммаглобулинов может помочь уменьшить симптомы, но не выводит инфекцию (Erlendsson et al., 1985; Johnson et al., 1985).
Редактор: Искандер Милевски. Дата публикации: 23.12.2018
Редакция The Village вместе с экспертами отвечает на актуальные вопросы, которые волнуют современных родителей

Зима — традиционный пик заболеваемости ОРВИ и гриппом, причем не только среди детей, которые ходят в детский сад и в школу, но и среди взрослых. The Village задал иммунологу Умару Хасанову самые частые вопросы, которые волнуют родителей: почему один ребенок болеет часто, а другой редко, существует ли надежная профилактика ОРВИ, что означает цвет выделений из носа, стоит ли опасаться кашляющих людей в транспорте, когда нужны антибиотики.

Смотря как болеть. Если болезни протекают без бактериальных и грибковых осложнений, заложенность носа и кашель продолжаются не больше двух недель, ребенок выглядит здоровым вне болезни, педиатр не выявил хронических заболеваний, связанных с повышенной склонностью к инфекциям, то норма. Нередко родители постоянными болезнями считают длительный насморк, храп во сне, кашель в течение нескольких недель без температуры. Бытует даже миф, что если температура не повышается, то с иммунной системой что-то не так. На самом деле в подавляющем большинстве случаев это аллергический (но чаще неаллергический) ринит, так что необходим осмотр ребенка для дифференциальной диагностики и подбора правильной терапии.
Еще очень важно обращать внимание на периодичность болезни. Например, у ребенка может быть лихорадка день в день каждый месяц. Если есть периодичность, то необходимо исключить синдром Маршалла, периодическую болезнь, гипер-IgD-синдром и некоторые другие аутовоспалительные заболевания. При такой лихорадке редко закладывает нос или появляется кашель.
Примерно у половины детей нет хронических заболеваний, которые способствовали бы частым респираторным инфекциям, и они практически здоровы. В остальных случаях необходим осмотр для того, чтобы понять, есть ли сопутствующие причины болезней. Повышенная склонность к инфекциям, например, развивается при некоторых лор-заболеваниях из-за аллергического или вазомоторного ринита. При бронхиальной астме, муковисцидозе, заболеваниях, ассоциированных с потерей белка (целиакия, гломерулонефрит или поражение кишечника при болезни Крона и НЯК) и эндокринных заболеваниях (сахарный диабет, нарушения работы щитовидной железы) также растут риски ОРВИ.
Частые ларингиты, пневмонии и длительный кашель могут возникать из-за гастроэзофагеальной рефлюксной болезни. Довольно распространен латентный дефицит железа (или, как его еще называют, анемия без анемии), когда гемоглобин хороший, но при этом все признаки его снижения: бледность и сухость кожных покровов, голубоватые склеры, учащенное сердцебиение, повышенная утомляемость, эмоциональность, плаксивость, раздражительность и бесконечные инфекции от ОРВИ до частых рецидивов везикулярного герпетического дерматита.
Чтобы исключить эти и другие причины, не нужен взвод врачей и бесчисленное количество анализов. Необходим грамотный педиатр и — в некоторых случаях — небольшой объем лабораторных обследований. Если врач выявит тревожные симптомы или красные флаги, то направит к узким специалистам.
Не существует более эффективных способов профилактики ОРВИ, чем тщательная гигиена, регулярные орошения носа физиологическим раствором, постоянные проветривания помещения с сохранением нормальных условий (влажность 40–50 %, температура воздуха не выше 22 градусов) и, разумеется, современная иммунопрофилактика для защиты от гриппа.
На сегодняшний день нет качественных исследований, которые показали бы эффективность и безопасность дезинфицирующих спреев для носа и ротовой полости в качестве профилактики ОРВИ. Это, кстати, естественно: любое вещество довольно быстро смывается слюной, его концентрация физически не может поддерживаться. Правда, недавние исследования показали, что обработка рук дезинфицирующими средствами снижает заболеваемость и является эффективной профилактикой.
Гораздо хуже обстоит ситуация с мазями для носа: нанося вяжущее средство, вы парализуете миллионы ресничек носовой полости, которые улавливают на себя вирусы, бактерии и пыль. Получается, мы сами даем зеленый свет болезнетворным микроорганизмам, устраняя защиту от них. По этой же причине бесполезны препараты, которые создают пленку, которая якобы защищает от вирусов и аллергенов.
Нет, остерегаться стоит вовсе не их: человек наиболее заразен за два-три дня до появления слизи и заложенности носа, когда выглядит абсолютно здоровым. Вообще, крайне важно с раннего детства привыкать правильно чихать и кашлять (в локоть), соблюдать тщательную гигиену и мыть не только руки после общественных мест, но и лицо, а также избегать любых видов курения. Даже если кто-то, покурив на улице, подойдет к ребенку, то остатки дыма на коже и одежде могут способствовать частым респираторным инфекциям, особенно в раннем возрасте.
Если кто-то придумает универсальное лечение ОРВИ, это будет переворот в медицине, и вряд ли этот человек отделается только одной Нобелевской премией. К сожалению, такими обещаниями пестрит только лживая реклама. То, что называется лечением ОРВИ в России, на самом деле равносильно бездействию: проблема в том, что родители (да и многие врачи) верят в эффективность пустышек, а в итоге болезнь пускают на самотек. Ребенок ослаблен, обезвожен, жаропонижающие принимаются в очень маленькой дозе (в России в инструкции указывают неправильные дозировки ибупрофена и парацетамола) или, наоборот, слишком большой, так как температура не снижается. Зато якобы противовирусные свечки при этом вставляют с завидной регулярностью.
Чтобы ребенок болел гораздо легче и без осложнений, необходимо его активно отпаивать — опаснее всего при ОРВИ именно обезвоживание. Нужно давать жаропонижающие, исходя из состояния ребенка, а не цифр на градуснике, и в правильной дозе: для ибупрофена — 10 миллиграммов на килограмм массы тела до трех-четырех раз в сутки, а для парацетамола — 15 миллиграммов на килограмм до четырех раз. Необходимо активно орошать нос физиологическим раствором и не использовать сосудосуживающие средства без крайней необходимости и не дольше трех дней (а последние исследования рекомендуют ограничить использование их у детей младше шести лет). Важно купать ребенка минимум два раза в день вне лихорадки, выходить гулять сразу после улучшения самочувствия, создать дома комфортные условия (чтобы было прохладно и влажно).
Если насморк длится не дольше двух недель и не осложняется синуситами, то нет повода для беспокойства. Можно обойтись прогулками на свежем воздухе, частыми орошениями носа физиологическим раствором. Сосудосуживающими препаратами надо пользоваться исключительно при тяжелой заложенности, когда насморк мешает заснуть или поесть. Цвет соплей не является признаком бактериальной инфекции и зависит от этапа вирусной инфекции. Назначение в этом случае бесполезных (а иногда и вредных) антибактериальных капель в нос неэффективно и небезопасно. Обращаться же к врачу необходимо только в том случае, если заложенность носа длится больше двух недель.
Что касается бактериальных осложнений, то у нас принята ужасная практика назначений антибиотиков при лихорадке на третий день. Надо знать, что температура может быть гораздо дольше, а антибактериальные препараты должны назначаться строго при подтвержденной бактериальной инфекции, и никак иначе. Доказано, что даже если в первый день ОРВИ начать прием антибиотиков, то это не профилактирует ни пневмонию, ни гнойный отит. Но своевременная вакцинация от пневмококковой инфекции защитит от бактерий, которые в 80 % случаев являются причиной бактериальных осложнений.
Как вариант — при стрептококковом тонзиллите и фарингите. Важным отличием таких заболеваний является то, что нос практически не закладывает, а боль в горле такой силы, что невозможно глотать. Именно так выглядит настоящий тонзиллит: диагностировать ангину из-за скопления казеозных пробок — в высшей степени безграмотно. Руководствуясь шкалами МакАйзека, критериями диагностики Сentor, а также результатами экспресс-теста, врач примет решение о необходимости антибиотика, который в данном случае нужен для профилактики осложнений на суставы и сердце. Вообще, антибиотики нужны при многих инфекционных заболеваниях, но только в тех случаях, когда без них не обойтись.
Опасность для жизни представляют гепатит А и В, грипп, корь, паротит, краснуха, коклюш, ветряная оспа, пневмококковая и менингококковая инфекция, туберкулез и многие другие заболевания, которые уже являются управляемыми (существуют способы их профилактики, а в некоторых случаях и лечение, или активно ведутся исследования). Самый эффективный метод профилактики очевиден — вакцинация.
Вопреки расхожему мнению, прививка от гриппа не будет защищать от других респираторных инфекций — мало того, вероятность заболеть гриппом тоже остается. Но прививка необходима в первую очередь для профилактики угрожающих жизни осложнений. Есть только одно условие: вакцина должна быть полноценной, то есть отвечать строгим международным требованиям и содержать необходимое количество антигена.
Негативно на иммунную систему влияют заболевания, о которых я уже говорил, а также ВИЧ, корь, прием иммунодепрессантов, длительное воздействие ионизирующего облучения, многие онкологические заболевания (особенно лейкозы), цирроз печени. Важно не забывать, что физиологическая иммуносупрессия развивается у детей, пожилых людей, а также при беременности. Поэтому иммунопрофилактика необходима в этих группах в первую очередь.
Не стоит покупать препараты, которые рекомендуют как повышающие иммунитет. Препараты, которые действительно положительно влияют на иммунную систему, относятся к реанимационным и вводятся в исключительно тяжелых случаях.
Прямого влияния сладкого на иммунную систему нет, но большое количество быстрых углеводов в рационе повышает риск развития ожирения и сахарного диабета второго типа, а также может быть причиной серьезного нарушения пищевого поведения.
Кстати, сладкое может даже послужить лекарством: если у ребенка из-за стрессовых факторов (а инфекция является таким фактором), развилась диарея или интенсивная рвота, появилось обезвоживание и повысился ацетон, то большое количество углеводов просто необходимо для нормализации состояния. Недавно родители привели ко мне на прием ребенка, ослабленного из-за сильной инфекции (в его моче наблюдалось значительное повышение уровня кетоновых тел). Прямо на приеме было решено начать терапию, которая включала в себя конфеты, печенье и сок. Результат — ребенок ожил прямо на глазах. Но, разумеется, во всем нужна мера, в том числе со сладостями.
Ребенок, который посещает детский сад, может болеть 10–15 раз в год (особенно если есть старшие братья или сестры). Как я упоминал, все зависит от того, как болезни протекают.
В ГИБДД посоветовали при поездке на транспорте между регионами внимательно следить за оперативной информацией на .
Они будут закрыты с 26 апреля.
А также владельцы Hyundai и Volkswagen.
Вирусные заболевания могут проходить очень тяжело, привести к осложнениям и прочим, весьма неприятным, последствиям. Лучше всего помочь своему чаду правиться с болезнью — профилактика заболевания и укрепление детского иммунитета. Об укреплении иммунитета ребенка и пойдет речь в этой статье.
Содержание
Зима, весна и осень — время гриппа и прочих вирусных заболеваний, а также ОРВИ и ОРЗ. Больше всего вирусам и сезонным недугам подвержены люди с пониженным иммунитетом, в том числе дети.
Иммунитет ребенка — это многоуровневая защитная система. С годами иммунитет человека претерпевает ряд значительных изменений. К 15 годам иммунная система ребенка достигает уже пика своего развития.
Иммунную систему можно подорвать воздействием болезней (в том числе недолеченных), плохого питания, экологических факторов, постоянным стрессом. Например, у детей до 3–5 лет иммунная система плохо справляется со своими обязанностями, а потом как бы созревает: ее развитию способствует окружающая среда (и экология, и социум), и, в том числе, детские болезни.
Как определить, что иммунитет ребенка ослаб?↑
Если ребенка регулярно сопровождают ринит (он же насморк), тонзиллит (воспаление глоточных и небных миндалин), кашель или ангины, диарея или герпес, нагноение царапин… и, кстати — аллергия (это аутоиммунное заболевание обуславливает сверхчувствительность иммунной системы организма к какому-либо раздражителю). Перечисленное, не обязательно все сразу — одной-двух болячек достаточно, говорит о том, что иммунная система ребенка не справляется с вызовами извне.
Также об ухудшении работы иммунной системы говорит повышенная утомляемость ребенка при прежней нагрузке; сонливость с беспокойным сном; частые простуды (4 и более раз в год) и длительный период выздоровления после перенесенных простуд; возникновение нескольких вирусных заболеваний одновременно; грибковые поражения ЖКТ и дыхательных путей.
После перенесенных заболеваний иммунитет ребенка также в той или иной степени оказывается истощенным. И тогда риск заболеть простудой или гриппом становится еще более высоким.
Повышаем иммунитет!↑
Улучшить иммунитет ребенка можно только укрепив организм целиком. И делать это нужно постоянно, а не от случая к случаю. Особо внимательно к иммунитету ребенка стоит относиться родителям, которые сами не могут похвастаться отличным здоровьем, ведь по наследству передаются и особенности иммунитета.
Чем повысить иммунитет?
Диета, пожалуй, один из самых важных и основных компонентов. Хорошо, если в дополнение к хорошему питанию в рацион ребенка будут добавлены витамины. Не увлекайтесь таблетками. Вместо того, чтобы кормить ребенка лекарствами, лучше ежедневно подпитывать организм вкусной и полезной пищей: тогда его сопротивляемость заболеваниям повысится. Из витаминов в таблетках организмом усваивается не более 30% полезных веществ, остальное выводится через кишечник.
В диете ребенка должно быть достаточно сырых овощей и кисломолочных продуктов и — минимум химических продуктов (газировки, сухарики, чипсы, ярко окрашенные конфеты и т.п.).
В зимне-весенний период рекомендуется принимать комплексы, содержащие необходимые организму витамины, укрепляющие иммунитет ребенка. Среди витаминов есть жирорастворимые (A, Д, E, C), которые могут накапливаться в организме и водорастворимые (витамины группы B), которые должны поступать с пищей ежедневно. Запас жирорастворимых микроэлементов создаются за летний период, но организм не запасает водорастворимые. И получить их в осенне-зимне-весенний период в достаточном количестве из пищи организму вряд ли удастся.
Выбирая витаминный комплекс для ребенка стоит помнить, что упор нужно делать на витамины A, B, C, E (способствуют росту и общей сопротивляемости организма) и кальций (для прочности костей и зубов). Однако имейте в виду, что кальций нельзя пить вместе с магнием, который также необходим ребенку для полноценного развития. Эти витамины не усваиваются вместе. Поэтому лучше выбирать двух или трехфазные витамины, где кальций и магний находятся в разных таблетках.
Первый совет родителям: Следите за состоянием кишечника ребенка. Кишечник — мощный иммунный орган. От его деятельности зависит поступление в организм питательных веществ, витаминов, минералов, а также проникновение микроорганизмов и возникновение аллергических реакций. Регулярно, минимум раз в год, делайте анализы.
Второй совет родителям: не перекармливайте ребенка, и не впихивайте в него еду, если он съел полпорции и больше не хочет. Голод — один из трех стимуляторов иммунитета. Если ваше чадо иногда бывает голодным — это нормально.
Витамины A, B, C, E, Д, необходимые минералы, и их суточные дозы для укрепления иммунитета↑
Все перечисленные ниже витамины — отдельно, в составе диеты или в качестве витаминных комплексов — нужно принимать в течение 3–4 недель.
Особенно хорош против вирусных болезней, а также улучшает зрение, снижает сухость кожи, помогает при аллергии, ускоряет реакцию нервной системы.
Содержится в моркови, листьях салата, капусте, печени животных, печени морских рыб, яичном желтке, сливочном масле, сливах, молоке.
Наиболее эффективен в сочетании с витаминами E и C.
Суточная доза — от 450 мкг для детей 1–3 лет и до 800–1000 мкг в подростковом возрасте.
- ВитаминC
Применяется для профилактики простудных заболеваний. Повышает эластичность кровеносных сосудов. Необходим для укрепления зубов и десен.
Содержится в цитрусовых, плодах шиповника, крестоцветных (все виды капусты), зелени, помидорах, черной смородине, красном перце.
Суточная доза — от 45 мг для детей 1–3 лет и до 70 мг в подростковом возрасте.
- ВитаминE
Дает противовирусную и противомикробную защиту.
Наиболее эффективен в сочетании с витаминами A, C, B и минералом селеном.
Содержится в печени, яичном желтке, листьях салата, масле подсолнечника, в оливковом и кукурузном маслах, свежей пророщенной пшенице, кашах из гречки-ядрицы, риса и др. круп.
Суточная доза — от 6 мг для детей 1–3 лет и до 12 мг в подростковом возрасте.
- Витамины группыB
B1 способствует улучшению иммунитета. Содержится в отрубях, хлебе из муки грубого помола, овсянке, бобовых, орехах (лесных, грецких, арахиса), печени, почках, картофеле. Суточная доза — от 0,8 мг для детей 1–3 лет и до 1,3 мг в подростковом возрасте.
B2 — при недостатке этого витамина не только снижается иммунитет, но и появляются болезни ЖКТ. Содержится в крестоцветных (все виды капусты), свежем горохе, яблоках, бобовых, помидорах, репе, печени, говядине, яйцах, молочных продуктах. Суточная доза — от 0,9 мг для детей 1–3 лет и до 1,6 мг в подростковом возрасте.
B6 способствует устранению нагноений. Содержится в кашах из недробленых круп, черном хлебе, мясе, рыбе, печени, отрубях, молоке. Суточная доза — от 1,0 мг для детей 1–3 лет и до 1,8 мг в подростковом возрасте.
B9 и B12 необходимы для образования клеток крови, важны при частых простудах. Содержатся в: молоке, яйцах, сое, говяжьей печени, почках, салате, редисе, редьке, репе. Суточная доза — от 1,0 мг для детей 1–3 лет и до 1,8 мг в подростковом возрасте.
Необходим для нормального свертывания крови, работы сердца, регуляции нервной и иммунной систем. Содержится в яйцах, молоке, сливочном масле, печени животных и рыб (особенно в печени трески или палтуса). Суточная доза — от 10 мкг для детей 1–3 лет и до 2,5 мкг в подростковом возрасте.
- Необходимые минералы
Калий — содержится в крестоцветных, картофеле, кураге, овсяной крупе, огурцах, помидорах, грейпфруте, редисе, петрушке, бобовых, черносливе, изюме, ржаном хлебе. Суточная доза — от 0,7-1,0 мг для детей 1–3 лет до 1,5–2,5 мг в подростковом возрасте.
Магний (не усваивается в сочетании с кальцием) — содержится в печени, грецких орехах, сливах, тыкве, картофеле, мяте, цикории, петрушке. Суточная доза иммунитета — от 150 мг для детей 1–3 лет и до 300 мг в подростковом возрасте.
Медь — содержится в молоке, ржаном хлебе, пророщенной пшенице, орехах, ячмене, петрушке, грибах. Суточная доза — от 0,7-1,0 мг для детей 1–3 лет до 1,5–2,5 мг в подростковом возрасте.
Цинк — содержится в пшеничных отрубях, пророщенной пшенице, семечках подсолнечника. Лекарственные формы — оротат цинка и лактат цинка. Суточная доза — от 5 мг для детей 1–3 лет и до 15 мг в подростковом возрасте.
Йод — его детям и подросткам нужно больше, чем взрослым. Содержится в свекле, всех ягодах темного цвета, океанической рыбе и ее печени, морской капусте, луке, грибах, зеленом горошке, редисе, репе, помидорах, дыне. Суточная доза — от 70 мкг для детей 1–3 лет и до 80–140 мкг в подростковом возрасте.
Германий и селен — содержатся в морепродуктах, почках и печени животных и рыб. Суточная доза для повышения иммунитета — от 15 мкг для детей 1–3 лет и до 50 мкг в подростковом возрасте
Содержится с мясе, птице, рыбе, молочных продуктах, бобовых, яйцах. У детей с ослабленным иммунитетом как минимум 1 раз в неделю должны быть блюда из бобовых. Суточная доза — от 53 г (в том числе 37 г животных белков) для детей 1–3 лет и до 100 г в подростковом возрасте.
Важно! Не занимайтесь самолечением. Советуйтесь с врачом о необходимости приема того или иного препарата.
Питание+ ↑
- Спорт
Иммунитет укрепляет не только полноценное сбалансированное питание, но и спорт. В целом, достаточно общей физической подготовки (ОФП). Подойдут утренняя гимнастика, пробежка, занятие танцами, йогой, оздоровительными практиками (тай-цзы, цигун), да и просто уроки физкультуры в школе. Нагрузки должны быть регулярными (2 раза в неделю) и умеренными.
Можно заняться и закаливанием, только лучше начинать летом, когда риск простудиться ниже.
- Минимизация стресса
Крайне разрушительно на иммунитет ребенка действуют стрессы. Т.н. школьная усталость — один из факторов частых болезней (в т.ч. влияют на развитие ипохондрии). Поэтому старайтесь рационально планировать режим труда и отдыха ребенка, не перегружайте его тренировками, школьной учебой, курсами и дополнительными занятиями.
Нельзя сказать, что диета, спорт, отсутствие стрессов полностью предотвратят возникновение детских хворей — это не так. Каждый человек встречается в своей жизни с огромным количеством микробов. И не со всяким микробом организм может справиться. Однако важно предотвратить то, что можно предотвратить, и следить за профилактикой собственных заболеваний и болезней своих детей. Вот тут и помогут диета, спорт и минимизация стрессов.
Напоминание родителям: избыточные еда и тепло, ограничение двигательной активности очень быстро приводят к угнетению иммунитета.
Читайте также:


