Вирусы гепатита дельта относится к семейству
Вирус гепатита D (HDV) вызывает воспаление печеночной ткани и выступает “сателлитом” вируса гепатита B. В мире 15 миллионов людей заражены инфекцией HDV и HBV. Риску подвержены люди, инфицированные HBV и те, кто не имеет иммунитета к этому вирусу.
О чем я узнаю? Содержание статьи.
Что такое гепатит дельта?
Гепатит дельта (D) – инфекционное заболевание, вызываемое вирусом гепатита дельта и прогрессирующее при заражении человека гепатитом В. Инфицирование развивается на фоне HBV и при одновременном заражении этими вирусами.
Это обуславливает скорое развитие печёночной недостаточности, цирроза печени и гепатоцеллюлярной карциномы.
Как передается вирус гепатита дельта?
РНК HDV подобен вириодоподобным РНК растений. Поскольку вирус гепатита дельта использует белковую капсулу у вируса гепатита B для построения своего генома, его размножение без инфицирования HBV невозможно.
Заражение вирусом осуществляется половым путем, но может происходить через контакт человека с биологическими жидкостями (кровь) и контактно (через кожу). Попадая в кровеносное русло, а затем в печень, вирус вызывает развитие острого воспалительного процесса.
Существует 2 основных механизма развития инфекции:
- суперинфекция подразумевает под собой уже имеющийся хронический процесс течения гепатита B, который усугубляется присоединением гепатита D;
- коинфекция – одновременное заражение вирусом гепатита B и D.
Вертикальный способ передачи (от матери к ребенку) встречается относительно редко.
Симптомы
Заболевание протекает чаще остро, крайне редко развиваются хронические формы и, как показывает статистика, они не составляют более 5%. Симптоматика при гепатите дельта выражена ярче, чем при гепатите B и обусловлена развитием иммунного ответа организма на попавший в него антиген. Кроме того, при HDV риск развития цирроза печени больше.
Развитие гепатоцеллюлярной карциномы происходит при изменении вирусными белками структур, находящихся в клетках печени и их злокачественном перерождении.
Клиническая картина имеет несколько периодов.
- Преджелтушный период длится не более одной недели.
- Период желтухи при гепатите D выражен сильнее.
Также к симптомам заболевания относят развитие отечности (вплоть до асцита), появление признаков интоксикации и лабораторных изменений.
Диагностика
Диагностика гепатита дельта заключается в нескольких методах. Возможно проведение серологического анализа, направленного на выявление антител к вирусу (анти-HDV). В острую фазу заболевания первыми, как правило, появляются IgM, далее возрастает титр иммуноглобулинов класса G.
К лабораторным методам также относят проведение биохимического анализа крови, в котором особую диагностическую значимость имеют печеночные ферменты (АСТ и АЛТ) и билирубин (непрямая и прямая фракции).
ПЦР-анализ направлен на обнаружение РНК вируса.
Среди инструментальных методов активно используют УЗИ органов брюшной полости. Это исследование позволяет оценить структурные изменения в печени и при котором может быть выявлена гепато- и спленомегалия, скопление жидкости (асцит) в брюшной полости.
Биопсия печени не относится к рутинным методам, однако позволяет выявить изменения в структуре печени уже на ранних стадиях.
Тенденция такова, что доступ к диагностике HDV ограничен в своем распространении. Это определяет меры профилактики заболевания.
Лечение гепатита дельта
Лечение гепатита неспецифично и проходит тяжелее лечения других поражений печеночной ткани. Оправдано использование интерфероновой терапии, но при прекращении использования интерферона-альфа период ремиссии вновь сменяется обострением заболевания.
Лечить вирусную инфекцию можно с помощью противовирусных препаратов. Такая терапия предполагает применение ингибиторов обратной транскриптазы вируса гепатита B.
Недавно клинические испытания прошел препарат “мирклудекс”, механизм действия которого основан на ингибировании проникновения вирусных частиц в печеночные клетки.
Продолжительность лечения не имеет четких границ и в некоторых случаях может составлять более 1 года. После прекращения терапии у пациентов зачастую возникают рецидивы, что связано с отсутствием длительно действующего иммунного ответа против вирусной инфекции.
Оправдано и использование симптоматической терапии:
- гепатопротекторные препараты (эссенциале форте, гептрал) оказывают регенерирующий эффект и защищают клетки печени от повреждения;
- активная инфузионная терапия с целью дезинтоксикации организма (физиологический раствор, раствор глюкозы);
- нестероидные анальгетики (НПВС) и спазмолитики используются для снятия болевого синдрома;
- НПВС, а в тяжелых случаях глюкокортикостероиды, применяются для подавления воспалительного процесса;
- витаминотерапия для укрепления иммунитета;
- желчегонные средства для улучшения прохождения желчи по желчевыводящим путям.
Немедикаментозное лечение подразумевает соблюдение диеты – используют лечебный стол №5:
- из рациона питания исключаются алкогольные напитки, жирная, жареная и соленая пища, а также газировки и мучные изделия;
- рекомендуется употреблять вареную или приготовленную на пару пищу;
- каши на воде, нежирные молочные продукты, нежирное мясо, супы;
Питаться рекомендуется маленькими порциями 5-6 раз в день. Употребление жидкости в сутки должно составлять не менее 1,5 л.
Профилактика
Меры профилактики, используемые для предотвращения поражения ткани печени, направлены на коррекцию образа жизни человека, устранение факторов риска повторного инфицирования и улучшение качества здоровья и жизни пациента.
- ограничение незащищенных половых контактов как у женщин, так и у мужчин;
- использование контрацепции;
- борьба с наркоманией;
- безопасное проведение инвазивных манипуляций достигается с помощью использования одноразового материала (иглы, шприцы) не только в условиях лечебного учреждения, но и в других организациях (студия тату, косметологический кабинет);
- использование средств личной гигиены;
- улучшение методов проверки образцов переливаемой крови;
- вакцинация против HBV обеспечивает защиту и от гепатита D (особенно иммунизация важна у детей);
- витаминотерапия;
- улучшение социально-бытовых и жилищных условий.
Прогноз
Вирус гепатита дельта, в отличие от гепатита B, имеет более выраженную способность к цирротическому повреждению печени. У подавляющего количества вирусоносителей цирроз печени выявляется уже в течение 5 лет от момента первичного инфицирования.
При отсутствии полноценного лечения у больных развивается печеночная энцефалопатия и печеночная недостаточность.
Повышенный риск развития скоротечного воспаления печени и смертельного исхода отмечается в районах Амазонки и в некоторых частях Тихого океана.
HDV – заболевание печени, протекающее в острой и в хронической формах. Инфицирование этим вирусом реализуется непосредственно в присутствии HBV. И поэтому единственным эффективным способом профилактики признана вакцинация от гепатита B.
Наибольшую значимость имеет микст-инфекция гепатита В и гепатита D, так как имеется этиопатогенетическая связь этих двух инфекций, а сочетанное инфицирование ведет к неблагоприятным исходам.
Вирусный гепатит D (ВГD, hepatitis Delta) – острое или хроническое инфекционно-воспалительное заболевание печени, вызываемое первично-гепатотропным вирусом-сателлитом – Дельта-вирусом (HDV), требующим для репликации присутствия НВ-вируса, которое представляет ко– или суперинфекцию и характеризуется тяжелым течением часто с неблагоприятным исходом.
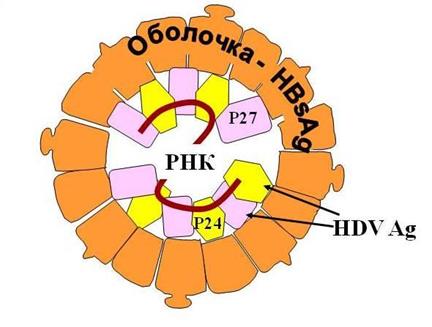
Рис. Схема строения вируса гепатита D.
Известно, по мнению разных автров, от 3-х до 7-ми генотипов HDV (обозначаемых римскими цифрами). HDV устойчив к нагреванию и действию кислот. Денатурация достигается обработкой щелочами и протеазами.
Эпидемиология. Источником инфекции являются больные острыми и хроническими формами ВГD, в том числе с инаппарантной формой процесса. Кровь потенциально опасна во всех фазах ВГD, однако при острой форме – преимущественно в конце инкубационного периода и в начале периода клинических проявлений. Передача HDV происходит главным образом парентеральным путем при гемотрансфузиях, использовании инструментов, контаминированных кровью. Возможен половой путь передачи. Может быть инфицирование плода от матери (вертикальный путь).
К HDV восприимчивы все лица, инфицированные ВГВ. Заболевание регистрируется повсеместно. Особенно восприимчиво население территорий гиперэндемического распространения ВГВ. В группу риска входят больные гемофилией, наркоманы.
Патогенез и патологоанатомическая картина. Изучены недостаточно полно. При проникновении в организм HDV заносится током крови в печень, являющуюся, по-видимому, первичным и единственным местом его репликации. Антиген локализуется в ядрах гепатоцитов. Механизм повреждающего действия HDV на гепатоциты не изучен, предполагается наличие у него цитопатических свойств. Репликация HDV в гепатоцитах оказывает супрессивное действие на синтез HВV. Известно существование двух вариантов инфекции: коинфекция (одновременное заражение HВV и HDV) и суперинфекция (заражение НВsАg–позитивных пациентов). Сочетание ВГВ и HDV-инфекции сопровождается развитием более тяжелых форм, патологического процесса, что определяется главным образом действием HDV.
По мере выздоровления при остром ВГD происходят элиминация вируса из печени и исчезновение анти- HDV IgМ при персистировании анти- HDV IgG в крови с постепенным снижением их титра в течение нескольких месяцев. При хронизации процесса наблюдается персистирование HВV в ткани печени и анти- HDV IgМ в высоком титре в крови.
Наиболее типичными морфологическими изменениями являются некроз и дистрофия паренхимы печени.
Клиническая картина.
При коинфекции ВГВ+D (одновременном инфицировании HВV и HDV) инфекция, как правило, протекает в острой форме, часто с двухволновым течением. Инкубационный период длится 1,5–3 месяца. Основные клинико-биохимические проявления смешанной инфекции не отличаются от таковых при остром ВГВ, вместе с тем смешанная инфекция характеризуется преобладанием тяжелых форм заболевания. Высокий процент смешанной HВV– и HDV–инфекции отмечают при фульминантной форме гепатита (от 5–10% до 35-75%).
При HDV-суперинфекции (присоединение ВГD к ХГВ) закономерно приводит к прогрессированию патологического процесса в печени, резкому ухудшению состояния больных, формированию хронического активного гепатита с признаками печеночной недостаточности и быстропрогрессирующего цирроза печени (75-80% случаев).
Прогноз. Часто неблагоприятный.
ВИРУСНЫЙ ГЕПАТИТ С.
Вирусный гепатит С (ВГС) –гепатит с парентеральным механизмом передачи, отличающийся полиморфизмом клинических форм – от бессимптомного носительства до фульминантных форм, хронического гепатита, цирроза печени и первичной гепатоцеллюлярной карциномы.
Этиология. Вирус гепатита С (HСV, Hepatitis С virus) – мелкий РНК-содержащий вирус, относящийся к семейству флавивирусов.

Рис. Схема строения вируса гепатита С.
Согласно существующим классификациям выделяют не менее шести, а возможно одинадцати, генотипов HСV и более 100 его субтипов. Наиболее распространена классификация по P. Simmonds.
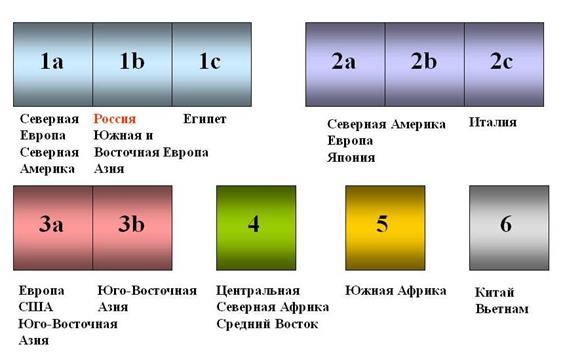
Рис. Генотипы вируса гепатита С (по P. Simmonds, 1993).
Установлены существенные географические различия в их распространенности. В России чаще всего обнаруживаются генотипы: 1 (а и b), 2а и 3а. С генотипом 1b большинство исследователей связывают случаи заболеваний с высоким уровнем виремии и низким ответом на интерферонотерапию.
Эпидемиология. Источники инфекции, механизм и пути передачи во многом соответствуют ВГВ. Источники ВГС – больные хроническими и острыми формами инфекции. Наибольшее эпидемиологическое значение имеет парентеральный путь передачи. Чаще всего заражение HСV происходит при переливании крови и ее препаратов. Считают, что возбудитель ВГС является одним из основных этиологических факторов посттрансфузионного гепатита. Нередко инфекция встречается у больных гемофилией. Тестирование доноров, консервированной крови и ее дериватов на HСV является обязательным. Особое значение ВГС имеет у наркоманов, использующих наркотики парентерально. В настоящее время это одна из самых многочисленных и эпидемиологически значимых групп риска инфицирования HСV. В разных регионах России обнаружение анти-HCV среди внутривенных пользователей наркотиков составляет 75-83%.
Передача возбудителя в быту при гетеро- и гомосексуальных контактах, от инфицированной матери к новорожденному может иметь место, но реализуется значительно реже, чем при ВГВ.
Клиника. Инкубационный период от 2 до 26 недель (в среднем – 6-8 недель). В течении ВГС выделяют острую и хроническую стадии болезни. Последняя включает две фазы: латентную и реактивации.
Острая стадия ВГС чаще всего протекает в бессимптомной (инаппарантный и субклинический варианты) форме. Своевременная диагностика ее значительно затруднена. Диагноз может быть верифицирован путем индикации РНК HCV методом ПЦР при наличии серьезных эпидемиологических предпосылок. Манифестное течение острой стадии ВГС наблюдается лишь в 10-20% случаев.
Для продромального периода характерны диспепсический синдром (снижение аппетита, тошнота), нередко слабость, недомогание. В периоде разгара желтуха часто отсутствует, а если и развивается, то она умеренно выражена, интоксикация незначительная. Острый ВГС протекает гораздо легче, чем ВГВ и даже ВГА, преимущественно в легкой, редко в среднетяжелой форме, с умеренным повышением активности аминотрансфераз (в 5-20 раз). Однако имеются сведения о фульминантном течении инфекции, особенно у хронических носителей HBsAg. Описаны случаи ВГС, осложнившиеся апластической анемией. Острая стадия ВГС может закончиться выздоровлением со стабильным исчезновением РНК HCV. Однако у большинства больных (в 75-80%) развивается хроническая стадия ВГС, при которой латентная фаза чаще всего предшествует фазе реактивации. Продолжительность латентной фазы составляет 10-20 лет. В этот период какие-либо объективные признаки хронического гепатита отсутствуют. В крови больных обнаруживают анти-HCVcore IgG, анти-HCV NS, периодически – РНК HCV.
Фаза реактивации обусловлена повышением репликативной активности ВГС и клинически соответствует манифестному течению острой стадии болезни. У больных отмечают признаки астеновегетативного синдрома, нередко субфебрилитет. Определяются гепатоспленомегалия, волнообразное 2-5-кратное повышение активности аминотрансфераз сыворотки крови и в ряде случаев с внепеченочными проявлениями. Течение фазы реактивации характеризуется повторными, умеренно выраженными клинико-биохимическими обострениями. В крови определяются IgM и IgG Anti–HCVcore (с преобладанием IgM), Anti–HCV NS и РНК HCV. Так же, как и HВV, HCV играет роль в формировании цирроза печени и возникновении гепатоцеллюлярной карциномы.
ВИРУСНЫЙ ГЕПАТИТ G.
Вирусный гепатит G (ВГG) –гепатит с парентеральным механизмом передачи, протекающий как в виде острого, преимущественно атипичного,
реже типичных лёгких и среднетяжёлых форм, с нередким исходом в хронический гепатит. Для гепатита G характерна частая коинфекция с гепатитом С, реже с гепатитом В.
История изучения. Источником, из которого был клонирован HGV, послужила плазма (из серологического банка Центра по контролю за заболеваемостью, США) человека, у которого имелся хронический гепатит “ни А, ни B”. Этой плазмой заражали обезьян тамаринов, что приводило к развитию у них гепатита. Серологическое тестирование показало, что плазма пациента и сыворотки зараженных обезьян были отрицательными на вирусы гепатитов А, В, Д, С и Е. Следующим был этап поиска генетического аппарата нового гепатотропного агента. На основании сложных методических подходов, т.н. библиотечного конструирования и иммуноскрининга, было установлено, что в плазме данного больного присутствуют иммунореактивные клоны, имеющие родство с нуклеотидными последовательностями HG-вируса, и в то же время обладающие несколькими нуклеотидными вариантами, которых нет в данных Генетического банка.
Далее было показано, что геном HGV представлен РНК. Последующая наработка иммунореактивного клона комплиментарной ДНК позволила получить полный геном вируса (состоящий из 9392 нуклеотидов), кодирующих полипротеин из 2873 аминокислот.
Параллельно другой группой исследователей из США был клонирован неизвестный еще гепатотропный агент GB- вирус (HGBV-C). Источником этого вируса послужила хранящаяся в серологическом банке плазма крови хирурга с инициалами GB, болевшего гепатитом в 60-е годы. В связи с этим новый гипотетический вирус гепатита был обозначен как HGBV.
При заражении этой плазмой обезьян тамаринов у последних развивался гепатит. Далее 11-й пассаж сыворотки болевших обезьян был использован для клонирования предполагаемого вируса. В результате клонирования были получены три варианта HGB-агента. При этом HGBV-A и HGBV-B представляли вирусы обезьяны тамарина, а HGVB-C – вирус человека. Последний был идентифицирован с помощью генной амплификации с праймерами, образованными от совместных нуклеотидных последовательностей вирусов HGBV-A, HGBV-B и HGBV-C (HGV).
На следующем этапе было показано, что последовательности HGV и HGBV-C обладали гомологичностью более чем на 95%, что позволило считать их тесно связанными (идентичными) изолятами одного вируса. В результате огромной работы по анализу нуклеотидных, аминокислотных последовательностей удалось установить, что HGV и его аналог HGBV-C наряду с HCV образует группу гепатит – ассоциированных вирусов внутри семейства флавивирусов (Flaviviridae).
Этиология.
Вирус гепатита G (HGV, Hepatitis G virus) относится к семейству флавивирусов. Геном вируса представлен одноцепочечной РНК “+” нитью, состоящей из примерно 9400 нуклеотидов. РНК HGV построена по схеме, характерной для всего семейства флавивирусов: на 5`конце находится зона, кодирующая структурные белки, на 3`конце - зона, кодирующая неструктурные белки.

NCR - некодирующий участок (non-coding region)
С - core (белок сердцевины)
E1, E2 - поверхностные (envelope) белки
NS - неструктурные (non-structural) белки: NS2 - цинк-протеаза, NS3 - геликаза, NS4 - кофактор NS3-зависимого протеолиза, NS5 - РНК-зависимая РНК-полимераза.
Рис. Структура генома HGV.
Вирус генетически неоднороден; существует множество субтипов и изолятов HGV. Вместе с тем отдельные авторы считают, что существуют различные генотипы HGV: 1 - западно-африканский, 2 - европейский, американский и восточно-африканский, 3 - южно-азиатский и, возможно, 4 - южно-африканский
Эпидемиология.
HGV имеет повсеместное распространение в человеческой популяции без значимых возрастных и половых различий. Источники инфекции, механизм и пути передачи во многом соответствуют ВГС.
Передача вируса осуществляется исключительно парентеральным механизмом, который реализуется при переливании препаратов крови, оперативных вмешательствах, использовании аппаратуры для проведения гемодиализа, парентеральном применении наркотиков и т.п. Имеются свидетельства существования полового (как гомо-, так и гетеросексуального) пути передачи инфекции. Кроме того, инфицирование может происходить вертикальным путем.
Патогенез.
Попадая в организм парентеральным путем, вирус циркулирует в крови. РНК HGV начинает выявляться в сыворотке крови в сроки от 1 недели до 6 месяцев после переливания инфицированных компонентов крови. Гепатотропность HGV подтверждается определением РНК в гепатоцитах; кроме того вирус обнаруживается в периферических мононуклеарах, селезенке, костном мозге, слюне, сперме.
Гуморальный иммунный ответ, возникающий при инфицировании HGV, выражается в синтезе антител к структурным и неструктурным белкам вируса. Считается, что циркулирующие анти-E2 антитела оказывают защитное действие, предохраняя от последующего инфицирования HGV.
Патоморфология.
Экспериментальная инфекция у приматов приводит к возникновению внутридольковых некрозо-воспалительных изменений и воспалительной инфильтрации портальных трактов. У больных ХГG изменения в ткани печени проявляются дистрофией и некрозами гепатоцитов, лимфогистиоцитарной инфильтраций по ходу портальных трактов и в дольках, а также разрастанием соединительной ткани вплоть до формирования цирроза печени.
Клиника. Выделяют острый, хронический гепатит G и вирусоносительство.
Острый гепатит G.
Протекает в основном в виде атипичных (безжелтушных, стертых, бессимптомных, инаппарантных) и, реже, типичных (чаще легких) форм. Первоначальные сообщения о том, что HGV является причиной развития злокачественных форм гепатита не нашли убедительного подтверждения. Острый гепатит может заканчиваться выздоровлением или принимать хроническое течение.
Лабораторная диагностика. Маркером текущей HGV-инфекции является РНК HGV, определяемая методом ПЦР. Анти-Е2-антитела, детектируемые методом ИФА, появляются после исчезновения РНК HGV из сыворотки крови и свидетельствуют о выздоровлении и формировании иммунитета к HGV.
Медицинский справочник болезней
Вирусные гепатиты А, В, С, Д, Е.
Вирусный гепатит -- инфекционное заболевание печени, вызывающее диффузное воспаление печеночной ткани.
При гепатите в воспалительный процесс вовлекается вся печень и в результате нарушаются функции печени, что проявляется различными клиническими симптомами. Гепатиты могут быть инфекционными, токсическими, лекарственными и другими.
Вирусные гепатиты относятся к самым распространенным заболеваниям в мире.
В большинстве случаев протекает субклинически и диагностируется только на основании дополнительных исследований, включая лабораторные данные. Спектр клинических проявлений очень варьирует.
Острые вирусные гепатиты могут быть вызваны разными типами вирусов.
К ним относятся -- вирус гепатита А, В, С, Е, Д и другие вирусы.
Причины Гепатитов.
Частые причины гепатитов:
- Вирусный гепатит А (энтеральный, через рот),
- Вирусный гепатит В и С(парентеральные, через кровь),
- Алкоголь.
Менее частые причины гепатитов:
- Вирус гепатита Е ( энтеральный) ,
- Вирус Эпштейна-Барра,
- Лекарства.
Редкие причины гепатитов:
- Вирус гепатита Д (дельта), цитомегаловирус, вирус простого герпеса, вирусы Коксаки А и В, эховирус,аденовирус (Ласса), флавивирус (желтая лихорадка), лептоспироз, риккетсия (тифус), химические вещества, токсины грибов.
Пути заражения.
Инфекции передаются от больного человека к здоровому.
Гепатит А – кал, слюна;
Гепатит В – кровь, сперма, слюна, перинатальный (заражение ребенка от матери);
Гепатит С – кровь;
Гепатит Е – кал, слюна;
Гепатит Д – кровь, сперма.
Инкубационный период по продолжительности значительно варьирует.
Гепатит А – от 2 до 6 недель;
Гепатит В – от 8 до 24 недель;
Гепатит С – от 6 до 12 недель;
Гепатит Е – от 2 до 8 недель;
Гепатит Д – не установлен.
Симптомы Острых Вирусных Гепатитов .
Эпидемичность характерна для гепатита А и Е.
Продромальный (инкубационный) период характеризуется слабостью, анорексией, отвращением к табаку, тошнотой, миалгией, лихорадкой. Эти симптомы более типичны для острых вирусных гепатитов и редко встречается при других гепатитах.
При появлении желтухи симптомы продромального периода обычно ослабевают, часто моча становится темной, стул светлым, иногда появляется кожный зуд, чаще при алкогольном гепатите с холестазом.
Внепеченочные проявления, включая артралгию, артриты и уртикарную сыпь --- встречается обычно только при вирусном гепатите В. При этой форме в желтушном периоде, как правило, также ухудшается общее самочувствие, в отличие от вирусного гепатита А, при котором в желтушном периоде в состоянии больных наступает улучшение.
Обьективные физикальные данные.
Диагностика Вирусных Гепатитов.
Исследования.
Повышение уровня АлАТ и АсАТ более, чем в 10 раз выше нормы является надежным тестом острого гепатита.
Билирубин повышается при тяжелом течении.
Нейтропения часто выявляется при вирусных гепатитах, особенно в продромальный период.
Гемолитическая анемия иногда наблюдается при остром вирусном гепатите В.
Выраженный холестаз, характеризующийся желтухой и кожным зудом, не является характерным для острых вирусных гепатитов, часто втречается при алкогольном гепатите. Надо исследовать уровень ЩФ в крови. При холестазе ее уровень возрастает в 3 раза и более нормы.
Ферментная диагностика.
Определение уровня сывороточных ферментов: трансаминазы, лактатдегидрогеназы, амилазы.
Уровень этих ферментов повышается при острых диффузных поражениях, острых гепатитах, постнекротическом циррозе.Существенное повышение этих ферментов наблюдается также и при некоторых хронических гепатитах, при портальном и билиарном циррозе.
Серологические исследования.
- Всем больным необходимо исследовать антитела к вирусу гепатита А класса Ig M и HBsAg.
- HBeAg должен быть исследован у HBsAg положительных больных для оценки инфекциозности (фазы релаксации вируса).
- Д-антиген необходимо исследовать у HBsAg положительных больных, у наркоманов и при тяжелом течении гепатита.
- Тесты для вируса гепатита С проводятся, если отсутствуют сывороточные маркеры на вирус гепатита А и В.
Есть предположение о существовании других форм вирусных гепатитов (F, G ), т.е. ни А ни В ни С.
Инструментальная диагностика.
- Ультразвуковая: диффузные поражения, очаговые изменения.
- Лапараскопия. В тяжелых случаях, при острой необходимости вводят и под контролем берется биоптат.
- Рентген имеет меньшее значение, но в некоторых случаях проводится.
- Пальпация, определение контуров.
Доля Риделя. У астеников краевая часть правой доли в виде язычка свисает вниз. Это доля Риделя, которую можно принять за опухоль, блуждающую почку, желчный пузырь.
В диагностике решающее имеет клиника: осмотр, пальпация, перкуссия, жалобы.
Исходы.
Полное выздоровление при острых гепатитах обычно наступает в течение нескольких недель, реже месяцев. Усталость и анорексия (отсутствие аппетита) часто сохраняется у большинства больных на длительный период. Острый вирусный гепатит В, С и Д нередко переходят в хроническую форму .
Фульминантная печеночная недостаточность, обусловленная массивными некрозами, почти никогда не бывает при вирусном гепатите А и втречается примерно в 1% случаев при вирусном гепатите В, в 2% при вирусном гепатите С и более часто при вирусном гепатите Д. Острые гепатиты иногда характеризуются рецидивирующим течением.
Наиболее неблагоприятный исход острого гепатита — хронизация болезни.
ЛЕЧЕНИЕ ОСТРОГО ГЕПАТИТА.
Специфических методов лечения не существует и поэтому большинству больных проводится базисное лечение (см.лечение хронических вирусных гепатитов, ниже).
- Постельный режим не является обязательным для большинства больных.
- Тщательное соблюдение личной гигиены (мытье рук, раздельная посуда и т.д.).
- Госпитализация необходима при тяжелом течении болезни и при отсутствии возможности обеспечения режима в домашних условиях. Уход за больным должен предусматривать меры, исключающие передачу инфекции (дезинфекция, работа в перчатках и т.д.)
- Строгая Диета не обязательна, но нужно исключить из рациона жиры, пить соки.
Контактные с больными лица.
- При вирусном гепатите А лица, находящиеся в контакте с больным, обычно к моменту появления желтухи уже могут быть инфицированы и потому в изоляции и лечении не нуждаются. С профилактической целью возможно введение в/м введение им человеческого Ig (5 мл однократно).
- Сексуальные партнеры больных вирусным гепатитом В подлежат обследованию с определению сывороточных маркеров и при их отсутствии этим лицам показано введение Рекомбинированной HBV вакцины. Возможно введение Гипериммунного HBVиммуноглобулина в течение 2-4 недель.
Наблюдения за больными, перенесшими острый гепатит.
- Воздержание от приема алкоголя до полной нормализации функции печени (нормализация АлАТ, АсАТ, ГГТП и др.), но небольшое количество алкоголя (4-8 порций в неделю) не оказывает отрицательное влияние на течение восстановительного периода. Полное воздержание от алкоголя необходимо только при алкогольных гепатитах.
- Умеренная физическая активность может возобновлена после исчезновения симптомов болезни.
- Повторное исследование печеночных ферментов, в основном АлАТ и АсАТ проводят через 4-6 недель от начала болезни, и если они остаются неизмененными, то в дальнейшем их повторяют через 6 месяцев. Увеличение уровня трансаминаз более, чем в 2 раза через 6 месяцев, является основанием для проведения углубленного исследования, включая биопсию печени.
Иммунизация.
Гепатит А.
Пассивная иммунизация в/м введением 5 мл нормального человеческого Ig является эффективным в течении 4 месяцев. Она проводится с профилактической целью.
1. Лицам, отправляющимся в эпидемиологические регионы (Индонезия, Средний Восток, Южная Америка, Мексика и др.).
2. Лицам, находящемся в; тесном контакте с больными.
Гепатит В.
Пассивная иммунизация проводится лицам находящемся в тесном контакте с больными. В/м введение гипериммунного HBV иммуноглобулина по 500 ЕД дважды с интервалом в 1 месяц.
ХРОНИЧЕСКИЕ ВИРУСНЫЕ ГЕПАТИТЫ.
Хронический Вирусный Гепатит В.
Развивается в исходе острого вирусного гепатита В.
Вирус гепатита В (ВГВ) не оказывает цитопатогенного эффекта на гепатоциты, а их повреждение связано с иммунопатологическими реакциями. Резкое усиление иммунного ответа приводит не только к массивным повреждениям паренхимы печени, но и к мутации генома вируса, что приводит в дальнейшем к деструкции гепатоцитов в течении продолжительного времени. Возможно воздействие вируса и вне печени: мононуклеарные клетки, половые железы, щитовидная железа, слюнные железы (иммунологическая агрессия).
Хронический Вирусный Гепатит С.
Развивается в исходе острого вирусного гепатита С, хронизация у 50% больных. Вирус оказывает на гепатоциты цитапатогенный эффект.
Симптомы ХВГ- С.
У большинства больных характеризуется умеренно выраженным астеническим и диспептическим синдромами, гепатомегалией. Течение болезни волнообразное с эпизидами ухудшения, когда на этом фоне появляются геморрагические проявления (носовые кровотечения, геморрагическая сыпь), умеренная желтуха, боли в правом подреберье и др. ХВГ-С может оставаться в активной форме до 10 и более лет без трансформации в ЦП. Внепеченочные проявления могут быть обычно при переходе в ЦП.
Отмечается увеличение активности аминотрансаминаз, уровень которых колеблется, не достигая 10-кратного увеличения даже в период заметного ухудшения состояния больного, изредка отмечается умереная и транзиторная гипербилирубинемия. Выявление РНК-вируса и антител к нему потверждает этиологическую роль вируса гепатита С.
Хронический Вирусный Гепатит Дельта (Д).
Заболевание является исходом ОВГ-Д, протекающего в виде суперинфекции у больных ХВГ-В.
Вирус Д оказывает на гепатоциты цитопатогенный эффект, непрерывно поддерживает активность, а следовательно, и прогрессиривание патологического процесса в печени, подавляет репликацию вируса гепатита В.
Симптомы ХВГ- Д.
У большинства характеризуется тяжелым течением с выраженными симптомами печеночно-клеточной недостаточности (выраженная слабость, сонливость днем, бессоница ночью, кровоточивость, падение мссы тела и др.). У большинства появляется желтуха, кожный зуд. Печень, как правило, увеличена, но при высокой степени активности ее размеры уменьшаются. Нередко убольных появляются системные поражения. В большинстве случаев заболевание приобретает прогрессирующее течение с быстрым формированием ЦП.
При исследовании обнаруживаются некрозы паренхимы. В крови отмечается постоянное повышение активности активности аминотрансфераз, билирубина, реже щелочной фосфотазы (обычно не боле 2-х норм). У большинства выявляются умеренная гипергаммаглобулинемия, дисиммуноглобулинемия, увеличение СОЭ.
При переходе в ЦП в крови выавляются маркеры интеграции вируса гепатита Д и антитела к нему (Ig G, Ig M).
ЛЕЧЕНИЕ ХРОНИЧЕСКИХ ВИРУСНЫХ ГЕПАТИТОВ.
Всем больным проводится базисная терапия, протививирусная терапия.
Основные компоненты базисной терапии являются диета, режим, исключение приема алкоголя, гепатотоксических лекарств, вакцинации, сауны, профессиональных и бытовых вредностей, лечение сопутствующих заболеваний органов пищеварения и других органов и систем.
- Диетадолжна быть полноценной: 100-120 г белка, 80-90 г жиров, из них 50% растительного происхождения, 400-500 г углеводов. При назначении диеты необходимо учитывать индивидуальные привычки больного, переносимость пищевых продуктов и сопутствующие заболевания органов пищеварения.
- Курсовое лечение Антибактериальными препаратами , невсасывающимися и не оказывающими гепатотоксический эффект (один из следующих препаратов — стрептомицина сульфат, левомицетина стеарат, канамицина моносульфат, фталазол, сульгин внутрь, 5-7 дней).
- С последующим приемом Биологических прапаратов(бификол, лактобактерин, бифидум-бактерин, бактисубтил - один из препаратов) в течении 3-4 недель.
- Одновременно назначают Ферментные препараты, не содержащие желчные кислоты, которые оказывают повреждающее действие на гепатоциты.
- Дезинтоксикационные мероприятия.
1) Внутривенное капельное введение по 200-400 мл Гемодеза в течение 2-3 дней,
2) Внутрь Лактулозу (нормазу) по 30-40 мл 1-2 раза в день,
3) Возможно 500 мл 5% в/в раствора Глюкозы с Витамином С по 2-4 мл и с Эссенциале 5,0 мл.
Продолжительность базисной терапии в среднем 1-2 месяца. - Противовирусная терапия.
В противовирусной терапии ведущая роль принадлежит Альфа-Интерферону, который оказывает иммуномоделирующий и противовирусный эффекты -- угнетает синтез белков вируса, усиливает активность естественных киллеров. Показан при гепатитах В и С.
Показания для назначения Альфа-Интерферона:
Абсолютные: хроническое течение, наличие в сыворотке крови маркеров репликации HBV (HbeAg и HBV- ДНК), повышение уровня сывороточных аминотрансфераз более чем в 2 раза. Дозы и схемы лечения зависят от активности процесса, уровня сывороточной ДНК HBV. - Пегасиспоказан при вирусных гепатитах В и С. Применяют и при комбинированной и при монотерапии.
- Зеффикс (Ламивудин) высокоактивен при вирусном гепатите В.
- Ребетол, в комбинированной терапии с Альфа-Интерфероном при вирусном гепатите С.
- Копегус,в комбинированной терапии при вирусном гепатите С с Альфа-Интерфероном и Пегасисом.
Читайте также:


