Вирусный синусит что делать
Люди, сталкивавшиеся с таким заболеванием, как синусит, знают, что самой частой его причиной становится вирусная инфекция. Как подтверждается медицинской статистикой, практически все известные виды респираторных вирусов могут спровоцировать возникновение в околоносовых пазухах патологического состояния. Возникающий при этом вирусный синусит (ВС) не только нарушает качество жизни человека, но и приносит ему большое количество проблем со здоровьем.
Вирусный синусит: особенности заболевания у взрослых, детей и беременных
Патологическое состояние околоносовых пазух развивается обычно на фоне ОРВИ, через несколько дней после произошедшего инфицирования. Инфекционными агентами являются те же самые патогенные микроорганизмы, которые провоцируют развитие острого респираторного заболевания – вирусы гриппа, коронавирусы, риновирусы, энтеровирусы. Эти болезнетворные микроорганизмы поражают эпителиальные ткани верхних дыхательных путей, что провоцирует отёк слизистой, покрывающей околоносовые синусы, назальные ходы и лабиринты.
В зависимости от места локализации вируса выделяется несколько разновидностей патологического состояния:
- Гайморит. Поражению подвергаются гайморовы пазухи, что даёт ощущение подглазничной боли.
- Этмоидит. Воспаляются решетчатые синусы. Это приносит человеку явную болезненность, локализовавшуюся в глубине назальной полости.
- Фронтит. Воспалительный процесс протекает в одной или обеих лобных полостях, а боль ощущается в области лба.
- Сфеноидит. Патогенные микроорганизмы поражают клиновидную пазуху, вследствие чего появляются не имеющие локализации распирающие головные боли.
Отёчная эпителиальная ткань, покрывающая околоносовые синусы, начинает производить слизистый экссудат в чрезмерном количестве, что приводит к заложенности носа и отсутствию носового дыхания. Непосредственно от того, какие именно вирусы спровоцировали заболевание, зависит и присоединение к нему других патологических явлений ОРВИ, а именно тонзиллита, ларингита, фарингита или бронхита.
Особое внимание следует обращать на лечение респираторных болезней у малышей, так как вирусный синусит у детей может наступить после обычного насморка, как осложнение банальной простуды. У маленького ребёнка инфекция достаточно легко проникает через воспалённую слизистую в околоносовые пазухи, причём поражению подвергаются не одна из них, а несколько, провоцируя развитие наиболее трудно поддающейся излечению болезни – полисинусита.
Отдельно следует сказать про вирусный синусит у беременных женщин. Он несёт прямую угрозу развивающемуся плоду, так как способен спровоцировать у него гипоксию (кислородное голодание). Чаще всего назальная отёчность у пациенток в положении возникает в третьем триместре, что связывается специалистами с гормональным фактором, а именно практически полным закрытием околоносовых воздушных полостей из-за нарушений в процессе обмена жидкости.
Виды и формы вирусного синусита
Заболевание имеет несколько форм, что бы избавиться от каждой из них требуется свой, специфический курс терапии.
Разработана определённая классификация синуситов, в первую очередь болезнь подразделяют по этиологическому фактору:
- Вирусный тип патологии. Возникает непосредственно на фоне острых респираторных инфекций.
- Аллергический синусит. Его этиологическая причина кроется в воздействии на околоносовые пазухи опасных для человека веществ – аллергенов. Они провоцируют разбухание назальной слизистой, чем облегчают доступ вирусам. АС такой этиологии носит затяжной характер.
- Травматичный синусит. Возникновение этой разновидности патологии возможно после механических повреждений лицевых костей, что также способствует дальнейшему вирусному поражению. Избавиться от ТС можно только посредством оперативного вмешательства.
- Бактериальный синусит. Развивается как осложнение ВС. В случае отсутствия адекватного лечения возможно появление в околоносовых синусах нагноений. Переносится данная форма заболевания очень тяжело, так как в клинической картине присутствуют ярко выраженный болевой синдром и лихорадка.
- Грибковый синусит. Чаще всего его называют суперинфекцией. Появление такой разновидности ВС возможно исключительно у людей с ослабленным иммунитетом, или пациентов, имеющих в анамнезе такие заболевания, как СПИД или диабет. Также ГС может быть спровоцирован нерациональным лечением антибиотиками.
Также по этиологическому фактору выделяется и смешанная форма недуга. Причины её появления связаны с одновременным влиянием на человека нескольких из вышеперечисленных предпосылок. Классифицируют заболевание и по характеру течения, а также длительности проявлений.
В таком подразделении болезни различают:
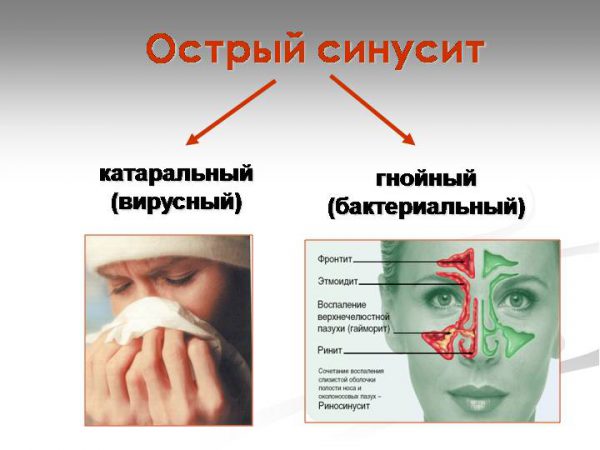
- Острый вирусный синусит. Он протекает на протяжении 2-3 месяцев и не оставляет после себя каких-либо последствий. В случае, когда человек проигнорирует несложные терапевтические мероприятия по купированию негативной симптоматики, у него развивается рецидивирующая форма недуга.
- Хронический синусит — это рецидивирующая форма болезни, негативные признаки которой при несоблюдении профилактических мероприятий преследуют подверженных ей людей всю жизнь.
Если говорить о механизме развития этого респираторного заболевания, то, как отмечают специалисты, в первую очередь у человека возникает вирусный катаральный синусит. Это более лёгкая и хорошо поддающаяся излечению форма патологии. Но только при том условии, что терапевтические мероприятия будут начаты своевременно и проведены без погрешностей. Если же их проигнорировать, к протекающему в околоносовых синусах процессу воспаления присоединятся бактерии и начнёт развиваться вирусный бактериальный синусит. Данная форма заболевания наиболее опасна, так как всегда протекает с нагноениями и приводит к развитию серьёзных, зачастую опасных для жизни осложнений.
От чего возникает вирусный синусит?
Основной предпосылкой для возникновения недуга является вирусная инфекция. После поражения каким — либо из вирусов околоносовой пазухи в ней начинает отекать слизистая оболочка, что приводит к чрезмерному выделению слизи. В результате этого в параназальных пазухах происходит ещё большее сужение соустий и заполнение их густым патологическим экссудатом.
Помимо разнообразных заболеваний инфекционного характера причины вирусного синусита могут быть связаны со следующими негативными факторами:
- Аллергический насморк. Риниты, вызванные воздействием аллергенов, приводят к отёкам назальной слизистой, что в свою очередь провоцирует развитие ВС.
- Сниженный иммунитет. На фоне нарушений иммунной системы часто возникают ОРВИ, которые впоследствии и переходят в данную разновидность патологического состояния.
- Врождённые или приобретённые патологические состояния носовой полости, например, искривлённая перегородка носа.
- Полипоз. Полипы, появившиеся в носовых лабиринтах, способствуют нарушению нормальной циркуляции воздуха и провоцируют дополнительную отёчность слизистой, сопровождающуюся чрезмерным образованием патологического экссудата.
Немаловажной предпосылкой для возникновения ВС считается и гипотермия (переохлаждение организма). В этом случае происходит угнетение защитных функций иммунной системы, и, как следствие, организм становится неспособен эффективно отражать атаки патогенных микроорганизмов.
Симптомы и признаки вирусного синусита
Практически любое проявление ВС напоминает банальную простуду или ОРВИ, но всё-таки имеет незначительные отличия. Для того, чтобы вовремя среагировать на развитие в околоносовых пазухах патологического состояния, специалисты рекомендуют не игнорировать посещение доктора, занимаясь самолечением, а посетить поликлинику при первом появлении негативной симптоматики.
Все признаки вирусного синусита имеют непосредственную связь со степенью тяжести протекания болезни и выражаются в следующем:
- Лёгкая. На начальном этапе развития данное вирусное заболевание верхних дыхательных путей проявляет себя достаточно слабо. Основным признаком, свидетельствующим о развитии недуга, является заложенность носа и появление из него полужидкого экссудата в больших количествах. Головная боль, которая локализуется со стороны поражённой пазухи, слабо выражена, а температура не поднимается выше 37,5°C. Также на этой стадии отмечается отсутствие рентгенологических признаков.
- Средней тяжести. Этот период развития патологического состояния характеризуется повышением температуры тела до 38-38,5 °С и усилением респираторной симптоматики. Насморк и заложенность носа становятся настолько явными, что начинают нарушать качество жизни человека. Выраженные боли, локализовавшиеся в непосредственной близости от поражённых околоносовых синусов, усиливаются при любом движении головой.
- Тяжёлая. После того, как развитие заболевания достигает этого этапа, у пациента помимо высокой, зачастую достигающей критических отметок температуры и невыносимых головных болей появляются признаки интоксикации организма, выражающиеся в частых рвотных позывах. Эта степень тяжести считается самой опасной, так как способна привести к развитию на фоне инфекционного процесса серьёзных осложнений.
Важно! Вышеперечисленные симптомы вирусного синусита, которые непосредственно зависят от стадии заболевания, должен знать любой человек, так как это поможет своевременно заподозрить развитие недуга и обратиться за квалифицированной помощью. Помимо этого, мамам рекомендуется запомнить, что у маленьких детишек основным проявлением болезни может стать не проходящая отёчность в области поражённой пазухи.
Диагностика заболевания
Из дополнительных диагностических методик пациентам с ВС назначаются следующие:
- Рентгенография в прямой (носоподбородочная, носолобная) и боковой проекциях. Основным признаком острой формы патологического состояния является видимая на рентгенограмме низкая пневматизация (заполнение воздухом) околоносовых пазух. Иногда на снимке специалист может увидеть и находящийся в полости горизонтальный уровень жидкости.
- КТ и МРТ. Данные методы исследования позволяют выявить в околоносовых пазухах наличие ограниченного воспалительного процесса. Также эти методы исследования бывают, необходимы в том случае, когда у специалиста появляется подозрение на развитие внутричерепных или орбитальных осложнений болезни.
- Эндоскопическое обследование. Его проведение необходимо в тех случаях, когда наблюдаются явные расхождения в рентгенограмме и клинической картине болезни.
После того, как пациенту по результатам проведённых исследований поставили диагноз вирусный синусит, симптомы и лечение недуга рассматриваются отоларингологом в совокупности. Именно на основании присутствующих у человека негативных признаков и будет назначен адекватный курс терапии, позволяющий в короткие сроки купировать патологическое состояние.
Как и чем лечить вирусный синусит у взрослых и детей?
Как уже говорилось, присутствующая у пациента симптоматика является основополагающим фактором при назначении терапевтического курса. Лечение вирусного синусита в первую очередь заключается в купировании провоцирующей заболевание причины, устранении назальной отёчности и удалении из околоносовых пазух скопившегося в них экссудата. Для того, чтобы вымыть из носа излишнюю слизь, аллергены, пыль и патогенные микроорганизмы, проводят промывание ноздрей солевым раствором.
Медикаментозное лечение ВС проводится с помощью следующих групп лекарственных средств:
- Сосудосуживающие капли и спреи. Наибольшую эффективность оказывают назальные препараты, выпускаемые на основе Ксилометазолина, Оксиметазолина и Фенилэфрина. Альтернативой местных форм этих лекарств являются применяемые перорально порошки, таблетки и комплексные чаи, устраняющие простудную симптоматику. Но следует запомнить, что дольше недели препараты из этой группы не применяются.
- Кортикостероиды. Данные средства также предназначаются для устранения негативной симптоматики, особенно в тех случаях, когда ВС спровоцирован грибковым или аллергическим компонентом.
- Обезболивающие, противовоспалительные и жаропонижающие средства. Препаратами выбора в этом случае являются Диклоберл, Панадол, Нурофен. Если болевой синдром выражен значительно, специалистами допускается приём кодеинсодержащих средств (Солпадеин) и наркотических анальгетиков, например Бупрена и Трамадола.
- Комплексные препараты местного действия. Они одновременно оказывают регенерирующее, противовоспалительное, иммуномодулирующее, противоотечное и противоаллергическое действие. Лучшим средством из этой лекарственной группы считается Пиносол. Но препараты с комплексным действием используют с большой осторожностью и непродолжительный срок, так как они способны спровоцировать развитие в носу застойных явлений.
А вот антибиотик при вирусном синусите не оказывает никакого эффекта. Именно поэтому их назначение считается безосновательным. Чаще всего ВС протекает в лёгкой степени и устраняется с помощью антивирусной терапии, используемой для купирования основной инфекции.
Лечение у детей и беременных должно быть более щадящим, нежели у остальных пациентов и только после обязательной консультации отоларинголога. Также женщинам в положении и маленьким детям для ускорения процесса выздоровления рекомендуется придерживаться витаминизированной молочно-растительной диеты и усилить питьевой режим, используя для этого подкислённые жидкости.
Осложнения и последствия
Хотя эта разновидность заболевания и считается достаточно лёгкой, она не так безобидна, как может показаться на первый взгляд. Осложнения вирусного синусита, возникающие по большей части из-за допущения погрешностей в терапевтических мероприятиях, могут оказаться довольно серьезными. Как отмечает медицинская статистика, самые частые последствия, спровоцированные отсутствием лечения воспалительного процесса, протекающего в околоносовых пазухах, заключаются в том, что в них появляются нагноения, которые легко могут проникнуть в мозг и спровоцировать его абсцесс или развитие гнойного менингита.
Следствием этих патологий становятся следующие патологические изменения физиологического состояния человека:
- нарушение координации движений;
- тремор верхних и нижних конечностей;
- асимметрия лицевых мышц;
- светобоязнь;
- помрачения рассудка.
Также отмечается появление невралгических нарушений, которые характеризуются бессонницей, постоянным утомлением, рассеянностью, частыми обмороками и суставной или мышечной болью. Прогнозы лечения мозговых осложнений ВС самые неблагоприятные.
Профилактика заболевания
Лор-заболевания возникают у людей достаточно часто и по большей части трудно поддаются излечению. Именно поэтому их легче предупредить. Профилактика вирусного синусита в первую очередь заключается в поддержании в тонусе иммунной системы. Особенно важно это для детей, так как в неокрепших организмах даже обычный насморк способен спровоцировать развитие серьёзных последствий. Для предупреждения этого следует особое внимание оказывать адекватному лечению простудных заболеваний на самых первых этапах их развития.
Также необходимо всегда придерживаться следующих простых правил, позволяющих избежать развития респираторного заболевания:
- не забывать про закаливающие водные и воздушные процедуры;
- в достаточной мере витаминизировать рацион питания;
- регулярно санировать ротовую полость;
- не допускать развития аллергий;
- избегать переохлаждений и сквозняков.
Вирусный синусит – это не банальный насморк, сопровождающийся заложенностью носа. Он представляет для человека серьёзную опасность, так как способен привести к серьёзным, угрожающим жизни осложнениям. Именно поэтому при появлении первой подозрительной симптоматики следует обратиться за консультацией к опытному специалисту. Только с его помощью возможно установление точного диагноза и проведение адекватного курса терапии.
Информативное видео:
Если вы нашли ошибку просто выделите ее и нажмите Shift + Enter или нажмите здесь. Большое спасибо!



Синусит относят к числу самых распространенных заболеваний. Чаще всего синусит развивается в качестве осложнения острой респираторной вирусной инфекции. Это заболевание одинаково часто встречается во всех возрастных группах. По длительности синусит разделяют на острый (менее 3 месяцев), острый рецидивирующий ( 2-4 эпизода в год), хронический синуситы (более 3 месяцев).
Среди причин развития синуситов выделяют следующие:
- Аномалии строения носовых структур;
- Приобретенные деформации носа, например, искривление перегородки;
- Острые вирусные инфекции;
- Аденоиды;
- Полипоз носа;
- Хронические воспалительные заболевания дыхательных органов;
- Аллергические реакции;
- Частые переохлаждения;
- Нелеченый кариес.
Симптомы синусита у взрослых
Синусит развивается из-за попадания вредных микроорганизмов в пазухи носа. В результате может возникнуть воспаление одной пазухи или сразу нескольких.
Симптомы синусита зависят от формы, вида и распространенности воспалительного процесса. Их делят на местные и общие.
К местным симптомам синусита относят:
- Заложенность носа;
- Затруднение дыхания через нос;
- Болезненность над поверхностью пораженной пазухи носа;
- Отечность век, области носа.
Общие симптомы включают:
- Общая слабость;
- Повышение температуры;
- Головная боль.
Лечение синусита у взрослых
Какие капли можно применять при синусите?
Для снятия отека слизистой оболочки и облегчения дыхания через нос назначаются сосудосуживающие средства, такие как:
- Назол;
- Тизин;
- Виброцил;
- Отривин;
- Длянос.
Большой популярностью пользуются капли для промывания носа на основе морской воды. Солевые растворы очищают слизистую оболочку и увлажняют ее. Эти препараты не содержат каких-либо лекарственных компонентов и поэтому не имеют противопоказаний и побочных эффектов. Их можно применять у детей, беременных женщин и при кормлении грудью. К этим препаратам относят:
При синуситах аллергической природы назначают капли противоаллергического действия - Кромогексал, Аллергодил и др.
При особо сложных и неподдающихся лечению синуситах применяют капли с содержанием глюкортикостероидов - гормонов, обладающих противовоспалительным действием. Эти препараты снимают отек и воспаление слизистой оболочки. Назначить эти препараты может только лечащий врач из-за возможных побочных эффектов. К этим препаратам относят:
- Назонекс;
- Авамис;
- Фликсоназе;
- Насобек.
Народные средства лечения
Одним из наиболее эффективных народных средств для лечения синусита является алоэ. Сок этого растения обладает противовоспалительным и бактерицидным действием. Для приготовления сока листья алоэ держат около 3 дней в холодильнике, затем промывают в воде, а затем отжимают через марлю. Сок закапывают в нос по 2-3 капли в каждую ноздрю.
Полезными свойствами обладает и облепиха. Для приготовления сока необходимо тщательно измельчить около 50 г плодов и смешать с таким же количеством оливкового масла.
Эффективными для лечения синусита являются средства на основе цикламена. Сок корня этого растения раздражает слизистую оболочку носа и улучшает секрецию. При этом количество отходящей слизи увеличивается, что способствует очищению пазух.
Вирусный гайморит – это довольно распространенное заболевание, которое возникает на фоне ОРВИ И ОРЗ. На первый взгляд может показаться, что лечить его совсем необязательно, вместе с простудой пройдет и заложенность носа. Но, такое отношение может привести к тому, что эта болезнь перейдет в хроническую стадию и избавиться от него уже будет невозможно.
Характеристика болезни
Вирусная форма гайморита – одно из самых распространенных форм острых респираторных вирусных инфекций. Характеризуется недуг воспалением верхнечелюстных пазух. Наиболее сильно симптомы проявляются на 3-4 сутки после начала болезни.
Выделяют две формы:
- вирусный;
- бактериальный.
Возбудителями этого заболевания являются:
- риновирусы;
- энтеровирусы;
- респираторно-синцитиальные вирусы;
- вирусы гриппа, а также парагриппа.
- коронавирусы.
Данные вирусы поражают эпителий верхних дыхательных путей, вследствие чего отекает слизистая оболочка носа, носовых проходов, трахеи, а также бронхов. Отек провоцирует выделение слизи, из-за чего и развивается насморк и заложенность носа.
Отечность не позволяет слизи свободно выходить, отчего и возникает чувство сдавленности в носу и болезненность. Все это, как правило, сопровождается и сильным увеличением температуры тела.
Причины появления вирусного гайморита
Установить точную причину, почему возник вирусный гайморит очень важно. Только после этого врач сможет подобрать необходимую терапию. На первый взгляд может показаться, что спровоцировать недуг может только простуда, но на самом деле это далеко не так.
Причин развития гайморита может быть множество. В первую очередь, это отсутствие терапии при простудных заболеваниях и гриппе, либо неправильное лечение.
Также причиной вирусного гайморита может быть нарушение оттока слизи по гайморовой пазухе. Довольно часто воспалительные процессы в организме, которые могут быть вызваны проникновениями вирусов, становятся причиной развития и этого заболевания тоже.
Полипы и кисты в носу могут также спровоцировать воспалительный процесс.
Основные симптомы болезни
Для того чтобы точно определить любую патологию необходимо точно знать все симптомы, которыми она сопровождается. Ведь симптоматика многих заболеваний очень похожа. Именно поэтому не стоит заниматься самолечением и при первых признаках вирусного гайморита обратиться к отоларингологу.
Как и вирусный синусит, вирусная форма гайморита сопровождается практически такими же симптомами. Появляются они чаще всего на 3-5 сутки после проникновения вирусов в организм человека.
Основные признаки, по которым можно диагностировать болезнь:
- обильные прозрачные слизистые выделения из носовой полости, неприятного запаха не должно присутствовать;
- ощущение сдавленности в носу и переносице, может также быть болезненности в носовой полости;
- затрудненное дыхание (носом дышать практически невозможно), усиливается этот симптом очень часто в ночное время, из-за чего может отмечаться нарушения сна;
- больной практически не чувствует запахи;
- сильная головная боль, которая отдает в височную долю;
- слабость, повышенная температура, боль в мышцах всего тела;
- в некоторых случаях может появляться кашель.

Как вылечить болезнь быстро
Симптомы и лечение данной болезни у взрослых и детей различаются.
Лечение вирусного гайморита должно быть правильно подобранным. Сделать это может только врач-отоларинголог или терапевт.
В любой аптеке можно найти большое количество лекарственных препаратов, направленных на борьбу с вирусным гайморитом. Все они продаются без рецепта врача.
Медикаменты подразделяются на несколько основных групп:
- Антибиотики.
Антибиотики можно применять для лечения только после консультации с врачом и если природа происхождения гайморита бактериальная. Довольно часто эта болезнь может привести к серьезным осложнениям, а антибиотики это предотвращают. Чаще всего назначают такие лекарственные препараты, как Амоксициллин или же Сумамед. Принимать антибиотики без назначения врача не следует.
- Местные лекарства с содержанием антибиотиков в составе.
Для того, чтобы усилить действие антибиотиков, очень часто доктора назначают их и для местного использования. Например, это препарат Изофра. Выпускается это лекарство в виде назального спрея. Очень эффективно борется с причиной и симптомами вирусного гайморита. Взрослым достаточно будет использовать спрей около четырех раз в сутки.
- Сосудосуживающие лекарственные препараты.
Самым распространенным симптомом этого заболевания является отечность, из-за которой трудно дышать. Справиться с этим неприятным симптомом можно с помощью сосудосуживающих препаратов. Например, это может быть Тизин, Називин или Ринонорм. Но этими лекарствами нельзя пользоваться в течение очень долгого периода времени, иначе может возникнуть привыкание.
Лечение заболевания народными средствами
Лечить такую болезнь, как вирусный гайморит можно не только лекарственными препаратами, но и методами народной медицины. Конечно, перед применением того или иного народного метода необходимо проконсультироваться с лечащим врачом, чтобы не усугублять состояние больного.
Как вылечить гайморит народными средствами?
Очень эффективны при лечении болезни ингаляции. Например, можно отварить несколько картофелин, накрыться полотенцем и подышать над ним 10 минут. Также для ингаляций можно использовать эфирное масло пихты, эвкалипта или настойку прополиса.
Очень эффективное средство при лечении недуга – это солевые растворы, которые можно приготовить самостоятельно в домашних условиях. Для приготовления нужно взять поваренную соль мелкого помола (можно использовать натуральную морскую соль без красителей) и воду. Развести 1 ч. л. в стакане теплой воды и промывать этим раствором носовую полость. Такой раствор можно приготовить и с добавлением меда.
Для снятия заложенности, нос можно полоскать различными отварами трав. Например, это может быть отвар тысячелистника, ромашки аптечной, календулы (ноготки) или гвоздики. 50 гр. травы залить 2 стаканами води и варить 10 минут, затем отвару дать настояться в течение 35 минут. Отвар должен быть теплым, и ни в коем случае не горячим. Так можно обжечь слизистую.

Ментоловые масляные капли также помогут снять отечность и улучшить состояние. В каждую ноздрю поочередно закапывают по 2 капли, можно смазывать и область вокруг, крылья носа и переносицу. Снимает все симптомы облепиховое масло или масло из ягод шиповника.
Смешать облепиховое и пихтовое эфирное масло, смочить ватный тампон и вставить его в обе ноздри на 15 минут.
Снять неприятные ощущения поможет и масло черного тмина или чернушки дамасской. Маслом необходимо смазывать носовые проходы два раза в сутки.
Очень часто, после капель для носа может возникать ощущение сухости. Чтобы их устранить, нужно смешать 2 ст. л. глицерина и 1 ч. л. меда. Этой смесью смазывать полость носа три раза в день.
Лечение этого заболевания, точно такое же, как и вирусного гайморита.
Редьку используют не только в пищу, но и при лечении вирусного гайморита. Черную редьку измельчить в мясорубке или в блендере. Размешать полученную кашицу с 1 ч. л. меда и прикладывать эту смесь на область носовых крыльев и переносицу. Избегать попадания кашица в глаза.
Можно прогревать носовые пазухи, чтобы снять заложенности и отек. Для этого используется поваренная соль. Соль раскалить на сковороде, насыпать в тканевый мешочек или платок и прикладывать к носу несколько раз в день. Также можно использовать и сваренные вкрутую яйца.
- Препараты с содержанием растительных экстрактов.
Одними из самых распространенных лекарств на растительной основе можно отнести Синуфорте, Синус Лифт либо Ихтиоловую мазь. Первые два средства содержат в своем составе экстракт цикламена, который способствует прочищению носовых пазух, снимает отечность и воспаление. При использовании лекарственных препаратов на основе натуральных компонентов, важно помнить о том, что они могут спровоцировать аллергические реакции.
Самыми популярными антисептическими средствами при лечении вирусного гайморита являются такие лекарственные препараты, как Мирамистин и Протаргол (в состав входят ионы серебра). Эти средства помогают внять отечность и воспаление, уничтожает большую часть вирусов и бактерий. Медикаментозные средствами, которые относятся к антисептикам, можно сочетать с другими лекарствами местного применения.
Читайте также:


