Вирусные заболевания мочеполовой системы у женщин
Вирусный цистит — достаточно распространенное заболевание мочеполовой системы, спровоцированное инфекциями разного типа. Патологический процесс сопровождается рядом симптомов. После их проявления человеку следует незамедлительно обратиться к врачу для постановки диагноза и последующего лечения. Недуг чаще поражает мужчин, поскольку для женщин более характерна бактериальная форма патологии. Особенности вирусного цистита, симптомы, причины, диагностика и специфика течения болезни — далее в этой статье.
Чем отличается недуг?
Вирусный цистит — это небактериальная форма патологии. Причинами ее возникновения служат вирусы, которые попадают в организм из внешней среды, а затем перемещаются с током крови в органы мочеполовой системы.

Клинические проявления не сильно отличаются от бактериального типа заболевания, но существует разница в характере течения недугов: болезненные ощущения менее выражены, урина может изменить оттенок и приобрести розовый цвет, но суточные объемы выделений незначительны.
В то же время количество позывов к мочеиспусканию сильно увеличено и может достигать сорока раз в сутки.
Высокие риски возникновения болезни отмечаются именно у детей.
В случае поражения организма ребёнку необходима комплексная терапия для предотвращения возможных осложнений. Также часто заболеванию подвержены молодые люди (в среднем от восемнадцати до двадцати пяти лет). У пациентов с систематическим снижением иммунитета патология может проявиться независимо от возраста.
Причины возникновения
Вирусы являются основной причиной, способной вызвать развитие патологии. Возбудители могут принадлежать к самым разным видам, но после попадания в область мочевого пузыря способствуют возникновению воспалительных процессов, выделяя токсины.
Чаще всего инфицирование вызывает длительное пребывание в холодном сыром помещении, что приводит к переохлаждению организма.
Также основными факторами может стать снижение иммунной защиты или генерализованный тип инфекции.
Существуют и другие причины. Это заболевания мочевыводящих путей хронического характера, длительные инфекционные болезни, неправильная система питания и образ жизни, которые приводят к авитаминозу. В ряде случаев факторами могут послужить травмы и воздействие постоянных стрессов.
Нередко на частоту развития цистита вирусного характера влияет и неблагоприятный эпидемиологический фактор. Например, если человек пребывает в регионе, где есть вспышка гриппа, то вероятность поражения организма гриппозным циститом вырастает в несколько раз.
Основные симптомы
Клинические проявления зависят от типа вируса. Обычно для всех пациентов характерен ряд общих признаков, но степень их выраженности обусловлена спецификой течения болезни и стадией ее развития.
Чаще всего люди, обратившиеся за помощью к доктору, жалуются на такие симптомы:
- обилие прозрачных выделений;
- болевой синдром средней интенсивности;
- учащенные позывы и чувство жжения при мочеиспускании;
- повышенную температуру тела;
- заметное уменьшение количества выделяемой мочи.
Такие изменения происходят на фоне развития воспалительного процесса в слизистых оболочках. Их чувствительность сильно повышена, что вызвано высоким взаимодействием с химическими возбудителями, которое содержит урина.
Некоторые формы вирусов могут спровоцировать развитие воспаления некротического или геморрагического (геморроидального) типа. При таких обстоятельствах моча выделяется с примесями крови, а пациентов беспокоят сильные болезненные ощущения.
Эта форма патологии составляет высокий риск для человека, поскольку может спровоцировать перфорацию мочевого пузыря.

Если не лечить болезнь вовремя, возникает угроза анемии, прогрессирование которой затрагивает все системы организма.
Чаще всего причина цистита геморрагической формы — это развитие осложнений после простудных заболеваний. Практически всегда сопровождается повышенной температурой тела, чувством общей слабости и сонливости, ознобом, лихорадочным состоянием.
В большинстве случаев недуг поражает представителей мужского пола старшего возраста, которые страдают аденомой предстательной железы.
При попадании в мочу кровь придает ей розовый оттенок. При обильном выделении кровяных сгустков существует риск перекрытия ими путей мочеиспускательного канала, что может сильно растянуть мочевой пузырь. Этот тип болезни тяжело поддается терапии.
Лечение должно быть эффективным, а врачам и пациентам надо делать все возможное, чтобы заболевание не переросло в хроническую стадию, которая сопровождается повторными обострениями симптомов.
Вирус может привести к остановке функции выделения, что обусловлено разрастанием соединительной ткани, постепенно замещающей мышечные волокна.

Выделяют еще один тип заболевания — герпетический. Сопутствующая патология — генитальный герпес. Для такого цистита характерен неприятный резкий запах мочи.
В большинстве случаев основной причиной болезни является снижение иммунной защиты.
Диагностика патологии
Основная цель диагностических манипуляций направлена на установление причины патологического процесса. Именно от фактора, который поспособствовал возникновению недуга, зависит последующее лечение и прогноз. Основные методы обследования включают:
- проведение экскреторной урографии;
- магнитно-резонансную томографию;
- ультразвуковое исследование;
- уроцистографию.
По результатам анализа устанавливается тип вируса, что позволяет назначить своевременное и эффективное лечение. Пациентов также направляют на сдачу анализа мочи и крови.
Эти методы лабораторного исследования дают возможность установить точное состояние всего организма, поскольку некоторые инфекционные процессы могут распространяться и на другие системы, что грозит человеку серьезными осложнениями.
Лечение
После определения возбудителя начинается комплексное лечение вирусного цистита. Основная терапия всегда направлена на устранение причины заболевания. Грамотно подобранные препараты помогут ликвидировать воспалительный процесс, образовавшийся в стенках мочевого пузыря.
Часто врачи назначают специальную диету и оптимальный режим дня. Если недуг был спровоцирован грибками, прописываются противогрибковые средства и антибиотики. В том случае, когда заболевание имеет опухолевую этиологию, терапию назначает онколог, учитывая применение химиотерапии или облучение в будущем.

Симптоматический метод лечения основан на приеме:
- витаминных комплексов, минералов;
- противовоспалительных препаратов;
- лекарственных средств, укрепляющих иммунную систему;
- антибиотиков, которые относятся к группе нитрофуранов и цефалоспоринов.
Под методами нетрадиционной медицины часто подразумевают использование народных средств.
Самостоятельно вылечить патологию с их помощью нельзя, но они играют важную роль вспомогательной терапии.
Обычно пациентам рекомендуют употреблять большое количество теплой жидкости, которая способствует вымыванию токсинов.
Хорошо зарекомендовали себя напитки, оказывающие мочегонный эффект. Это компоты, приготовленные из сухих или свежих фруктов, минеральная вода, морс из клюквы. Чтобы уменьшить неприятные ощущения, проявляющиеся в виде болей, применяется теплая (но не горячая) грелка.
Остановить распространение сопутствующих бактериальных инфекций помогают отвары и настои, приготовленные на основе лечебных трав ромашки, крапивы или зверобоя.

Диетотерапия подразумевает исключение из рациона копченой, жирной, соленой и жареной пищи. Те вещества, которые содержит подобная еда, выводятся из организма вместе с мочой. Их концентрация в урине плохо влияет на среду, делая ее более агрессивной. Это приводит к негативному воздействию на слизистую оболочку, которая поражена воспалительным процессом.
Операция требуется в случае некротических изменений или формирования язв.
При таких обстоятельствах врачи восстанавливают нормальные структуры стенок в мочевике. Также может понадобиться полное удаление пораженных областей или мочевого пузыря.
Возможные последствия и профилактика
Без должного лечения развитие вирусного цистита способствует возникновению серьезных нарушений в функционировании мочеполовой системы. Так, вирусы быстро распространяются по всему организму, провоцируя формирование других патологических процессов.
В то же время простые типы заболевания редко приводят к осложнениям. Но некротическая или язвенная формы часто становятся причиной перитонита, по мере развития которого происходят серьезные нарушения в брюшной полости.
Меры профилактики основаны на системе правильного питания и здорового образа жизни. Также рекомендуется постоянно укреплять иммунитет, дополнительно принимая необходимые витамины или минералы, искоренить все вредные привычки.

Мочевыделительная система играет важную роль в правильном функционировании организма.
Фильтрация крови почками, выведение излишков жидкости с продуктами обмена веществ, поддержание водно-солевого баланса в организме, регуляция артериального давление – далеко не все процессы, которые могут быть нарушены при появлении воспаления.
Инфекции мочевыводящих путей могут поразить и взрослых, и детей, вызывая функциональные расстройства и значительно снижая качество жизни.
Инфекции мочевыводящих путей
К органам мочевыделительной системы относятся:
- почки — парный орган, отвечающий за фильтрацию крови и образование мочи;
- мочеточники — полые трубки, через которые моча оттекает в мочевой пузырь;
- мочевой пузырь — полый орган, гладкомышечный резервуар, в котором происходит скопление мочи;
- уретра (или мочеиспускательный канал) — трубчатый орган, осуществляющий выведение мочи из организма.
Несмотря на то, что в норме мочевыводящие пути стерильны, любой из органов может быть подвержен развитию инфекционного процесса. Особенностью являются то, что в большинстве случаев воспаление передается между органами по восходящему (от уретры вверх к почкам) или нисходящему пути (от инфицированных почек к мочевому пузырю).
Классификация болезни

Существует несколько классификаций инфекционных заболеваний мочевыделительной системы.
- инфекции верхних мочевых путей, к ним относятся воспаление почек (пиелонефрит), мочеточников;
- нижних мочевых путей – мочевого пузыря (циститы) и уретры (уретриты).
По характеру течения заболевания:
- Неосложненные. Протекают без структурных изменений в тканях органов мочевыводящего аппарата, при отсутствии обструктивных уропатий или других сопутствующих заболеваний.
- Осложнённые. Возникают на фоне затрудненного мочеиспускания, при применении инструментальных методов исследования или лечения (катетеризация).
В зависимости от места заражения возбудителем:
- Госпитальные. Также известны как внутрибольничные или нозокомиальные. Развиваются при попадании в организм инфекционного возбудителя при нахождении в лечебном учреждении.
- Внебольничные. Развиваются в амбулаторных условиях при благоприятных для инфекции обстоятельствах.
По характеры проявления симптомов:
- Клинически выраженные инфекции. Характеризуются явной, часто интенсивно выраженной симптоматикой.
- Бессимптомные инфекции. Клиническая картина проявляется слабо, симптомы незначительно ухудшают качество жизни больного.
Факторы способствующие развитию заболевания
Инфекции мочевыводящих путей относятся к широко распространенным заболеваниям, они входят в пятерку наиболее часто встречающихся инфекционных болезней. Вот несколько признаков:
![]()
Несоблюдение правил личной гигиены. Зона промежности анатомически устроена таким образом, что возможна миграция по коже патогенных возбудителей от анального отверстия или влагалища (у женщин). Игнорирование гигиенических правил, нечистоплотность рук при мочеиспускании могут привести к микробной контаминации.- Переохлаждение. Простуда мочеточника, один из главных врагов всей мочевой системы.
- Снижение иммунитета. Такое состояние свойственно людям старшего возраста, пациентам, страдающим иммунодефицитными, тяжелыми хроническими заболеваниями.
- Наличие других инфекционных заболеваний. Например, возбудитель ангины — стрептококк — при попадании в почки с кровью может вызвать тяжёлый пиелонефрит.
- Стационарное лечение или оперативное вмешательство. В случае реанимационных мероприятий или интенсивной терапии возникает необходимость катетеризации мочевого пузыря, что нарушает стерильность мочевыводящей системы, открывает ворота инфекции.
- Аномалии развития органов мочевыделительной системы. Диагностировать патологи можно еще при вынашивании ребенка.
- Обструктивная уропатия — затруднение выведения мочи вследствие мочекаменной болезни, простатита или других причин.
- Незащищенные сексуальные контакты. Некоторые половые инфекции способны к размножению в мочевыделительной системе и могут спровоцировать появление уретрита или цистита.
Течение ИМВП характеризуется рядом особенностей в зависимости от пола и возраста больного:
- Женщины болеют инфекционными заболеваниями мочевыделительной системы гораздо чаще мужчин. Это объясняется близостью расположения уретры, влагалища и анального отверстия, что способствует распространению патогенной микрофлоры. Также длина уретры у женщин значительно меньше, чем у мужчин, потому микроорганизмы при несвоевременно начатом лечении легко достигают мочевого пузыря, провоцируя развитие цистита.
- Мужчины болеют ИМВП реже женщин. В силу физиологических особенностей мочеиспускательный канал у мужчин значительно длиннее, чем женский. Поэтому инфекционные возбудители с меньшей частотой достигают мочевого пузыря или почек. Но течение болезни практически всегда более тяжёлое, с интенсивно-выраженным болевым синдромом, высоким риском развития осложнений в виде простатита и др.
![]()
В возрастной группе от 20 до 50 лет с проблемами ИМВП чаще сталкиваются женщины. Но в категории после 50 лет ситуация меняется: в этом возрасте увеличивается частота “мужских” заболеваний (простатит, аденома), которые могут дать осложнение и распространение инфекции на органы мочевыделительной системы.
Возбудители и пути их проникновения в организм

Спровоцировать появление и развитие воспаления в органах мочевыделительного аппарата могут разные виды микроорганизмов:
- бактерии (кишечная палочка, уреаплазмы, гонококки, стрептококки, трихомонада, листерии, стафилококки);
- грибы (дрожжевые грибки рода Candida);
- вирусы (герпетичные, папилломавирусы, цитомегаловирус).
Самым частым возбудителем ИМВП является грамотрицательная бактерия — кишечная палочка Escherichia coli (Е. coli). Эта бактерия относится к условно-патогенным, является нормальной составляющей кишечной микрофлоры.
При пренебрежении гигиеническими процедурами, неправильном мытье промежности (от заднего прохода вперед), в случае падения защитных сил организма (при переохлаждении, наличии вирусных заболеваний), тяжелых формах дисбактериоза, Е. coli начинают активно размножаться по коже и могут мигрировать на слизистую уретры, развиваясь на которой вызывает воспаление.
Существует несколько возможных путей проникновения и распространения возбудителей в мочевыводящих путях:
- Контактный. Незащищенный половой контакт (вагинальный или анальный), миграция по коже от заднего прохода, катетеризация, цистоскопия.
- Геморрагический и лимфогенный. Попадание возбудителя по системе жидкостей организма (из крови или лимфы) в случае наличия в организме инфекционных очагов. Например, кариозные зубы, ангина, гайморит, воспаление легких (на фоне запущенной вирусной инфекции патогенный возбудитель может проникнуть в слизистую мочевого пузыря – развивается геморрагический цистит).
- Нисходящий. Перемещение возбудителя от почек через мочеточники, мочевой пузырь к уретре.
- Восходящий. Инфекционное воспаление распространяется снизу-вверх: от мочеиспускательного канала к почкам.
Новорожденные склонны к развитию ИМВП из-за возможных врожденных дефектов, недоразвитости или позднего формирования некоторых частей мочевой системы (уретральных клапанов, мочеточникового устья). Возникновение инфекционно-воспалительных заболеваний возможно при неправильном использовании подгузников.
Проявление симптоматики

Клинические проявления ИМВП могут проявиться уже на начальном этапе заболевания. Но также процесс инфекционного воспаления длительное время может протекать бессимптомно.
При инфекции мочевыводящих путей могут проявляться различные симптомы:
- болезненные ощущения в области малого таза, нижней части спины, боку;
- зуд в области мочеиспускательного канала;
- чувство жжения, боли, затруднения при мочеиспускании;
- учащение позывов к мочеиспусканию;
- нехарактерные жидкие выделения из мочевого пузыря (прозрачные, серозные, зеленовато-гнойные);
- гипертермия, озноб, лихорадка;
- изменение запаха, цвета мочи.
У детей, особенно младшего возраста, симптоматика ИМВП может быть еще более смазанная, чем у взрослых.
Родители могут заметить учащение мочеиспусканий, следы мочи необычного цвета на подгузнике, повышение температуры тела.
Методы диагностики

Предварительный диагноз ставится после анализа жалоб пациента терапевтом или урологом. Для подтверждения диагноза и составления комплекса лечебных мероприятий назначают:
- общий клинический анализ крови и мочи;
- биохимический анализ крови и мочи (такие показатели обмена веществ, как содержание мочевины, креатинина, некоторых ферментов характеризуют деятельность почек);
- бактериологический посев мочи или ПЦР-анализ (для установления природы возбудителя заболевания);
- инструментальные методы исследования (цистоскопию, биопсию, урографию, рентгеноконтрастные исследования, УЗИ почек и мочевого пузыря).
Своевременная и комплексная диагностика позволяет выявить заболевание на ранней стадии и предупредить распространение воспалительного процесса.
Способы терапии
Главная задача лечебных мероприятий при инфекции мочевыводящих путей- подавление инфекционно-воспалительного процесса и ликвидация возбудителя. В терапии ИМВП используют препараты разных групп антибактериальных средств:
![]()
Сульфаниламидные препараты. К этой группе относятся Этазол, Уросульфан, комбинированные лекарственные средства (Бисептол). Применение сульфаниламидов показывает высокую эффективность, они выводятся с мочой, показывая высокие клинические концентрации в мочевыделительной системе, и малотоксичны для почек.- Нитрофурановые производные. Фуразолидон, Неграм, Невиграмон, Фурагин применяют внутрь, растворы Фурацилина используют для подмываний. Нитрофураны широко используются при лечении ИМВП, особенно, если установлена устойчивость микроорганизмов к другим антибактериальным препаратам. Они проявляют активность в отношении грамположительных и грамотрицательных бактерий, блокируя их клеточное дыхание. Однако при лечении хронических вялотекущих форм нитрофураны показывают более слабую эффективность.
- Антибиотики. Эта группа лекарственных средств является препаратом выбора при составлении лечебной программы врачом. С момента сдачи образцов на анализ до получения результатов, выявляющих возбудителя, может пройти 3-7 дней. Чтобы не терять время, врач назначает антибиотик широкого спектра действия. Чаще всего при лечении ИМВП применяют фторхинолоны. К препаратам этой группы относят Норфлоксацин (Номицин), Офлоксацин (Офлобак, Заноцин), Ципрофлоксацин. Кроме этого для лечения ИМВП назначают пенициллины (Аугментин), тетрацинкины (Доксициклин), цефалоспорины II, III поколений (Цефтриаксон, Цефиксим).
С целью предупреждения развития грибковой инфекции добавляют противомикозные средства (Флюконазол).
В составе лечебного комплекса назначают спазмолитические препараты (для восстановления мочеиспускательной функции), нестероидные противовоспалительные средства, комбинированные препараты растительного происхождения (Канефрон).
Во время лечения обязательно соблюдение диеты с ограничением употребления кислых, пряных, соленых продуктов, спиртных и газированных напитков, кофе и шоколада. Эти продукты питания, меняя рН мочи, могут вызвать раздражение слизистой органов мочевыводящей системы.
Последствия недуга
Инфекции мочевыводящих путей, поражая слизистую, могут вызвать тяжелые последствия для всего организма. Болевые ощущения, частые позывы к мочеиспусканию сильно ухудшают качество жизни больного.
На фоне прогрессирующего пиелонефрита может развиться почечная недостаточность, деформация мочеточников (опущение почки), нарушение выведение мочи (рефлюкс). Перенесение ИМВП при вынашивании ребенка может вызвать самопроизвольное прерывание беременности на любом сроке.
Профилактические меры
Профилактические меры для предупреждения ИМВП состоят в коррекции образа жизни и выполнении некоторых правил:
- своевременное лечение инфекционных очагов в организме;
- соблюдение гигиенических норм;
- не допускать переохлаждение организма;
- вовремя опорожнять мочевой пузырь;
- использование презервативов во время полового акта.
Но не выполняя медицинские назначения, игнорируя симптомы заболевания, можно вызвать распространение заболевания на соседние органы, спровоцировать переход ИМВП в хроническую форму.

Вагинит, сальпингит, вагиноз, цистит, пиелонефрит, уретрит, гонорея, хламидиоз, сифилис – и это еще не весь перечень инфекций мочеполовой системы у женщин. Какое лечение поможет выздороветь? Обязательно ли пить антибиотики? Тема неприятная, но для женщин очень актуальная.
Удар ниже пояса: признаки заражения
Хотя картина болезни при каждом заболевании имеет свои особенности, существуют общие характерные симптомы инфекций мочеполовой системы. К ним относятся:
- боль в нижней части живота;
- учащенное мочеиспускание;
- ощущение дискомфорта со стороны мочеполовых органов;
- зуд;
- покалывание и жжение после опорожнения мочевого пузыря;
- проблемы при мочеиспускании;
- сыпь в области гениталий;
- выделения с мочой (кровь, гной, слизь);
- налет и новообразования на половых органах – кондилломы, папилломы;
- темная, мутная моча, иногда со зловонным запахом;
- увеличенные паховые лимфоузлы.
Присутствуют и общие симптомы интоксикации: может подскочить температура, беспокоит тошнота, рвота, бьет озноб.
Важно! Многие инфекции протекают бессимптомно.
Антибиотики в борьбе с инфекцией
То, чем лечить инфекцию мочеполовой системы, зависит от диагноза. Но в любом случае придется принимать антибактериальные препараты. Они снимут воспаление и уничтожат возбудителей инфекции – бактерии.
Сегодня при инфекциях мочеполовой системы используются антибиотики широкого спектра. Чаще всего лист назначений включает один из таких препаратов:
- пенициллиновые – Амоксициллин, Оксациллин, Ампиокс, Амоксиклав, Аугментин;
- фторхинолоны – Офлоксацин, Норфлоксацин, Левофлоксацин, Гатифлоксацин, Ципрофлоксацин;
- цефалоспорины — Цефтриаксон, Цефуроксим, Цефепим, Цефиксим;
- макролиды – Азитромицин, Кларитромицин;
- тетрациклины – Окситетрациклин, Тетрациклин;
- аминогликозиды – Неомицин, Стрептомицин, Гентамицин.
Длительность антибиотикотерапии – от 7 дней. В комплексном лечении также используют сульфаниламидные средства – Уросульфан, Бисептол.
Какие препараты придется принимать?
Даже такие сильные средства, как антибиотики, в одиночку не справятся с инфекцией. Для победы над недугом придется пить и другие таблетки от инфекции мочеполовой системы:

Канефрон – эффективное средство на основе натуральных компонентов, производит противомикробное действие, устраняет воспаление;
Фитолизин. Очищает мочевой тракт от патологических агентов, купирует воспалительный процесс. Содержит мятное, апельсиновое, сосновое, шалфейное масла, ванилин;
Цистон. Ликвидирует патогенные микроорганизмы, выводит продукты их жизнедеятельности.
- противовоспалительные — Парацетамол, Ибупрофен, Нимесулид, Цефекон, Баралгин, Кетанов;
- спазмолитики — Папаверин с Но-шпа, Бенциклан с Дротаверином.
- диуретики — Гипотиазид, Диувер, Фуросемид, Альдактон.
Важно! Чтобы мочегонные не спровоцировали больших проблем с почками и другие осложнения, параллельно необходимо подстраховаться соляными растворами, калием, кальцием.
- поливитамины – Аскорутин, Аэровит, Мильгамма, Тетрафолевит.
Читайте также:
Далеко не каждая женщина, обнаружив у себя признаки мочеполовой инфекции, спешит к доктору: слишком уж неприятно делиться такой проблемой. Но последствия стеснительности хорошо известны урологам и нефрологам: у 50% пациенток болезнь приобретает хроническое течение. Чтобы она не осталась с вами навсегда, лечиться надо основательно и правильно.
Большая часть патологий, которые возникают у людей, ведущие активную половую жизнь, обусловлены поражением урогенитального комплекса.
Воспалительные процессы, поражающие мочеполовую систему, приводят к неприятным отдаленным последствиям, таким как бесплодие.
Анатомия
Мочеполовая система — это сочетание мочевыделительной системы, а также внутренних, наружных половых органов. 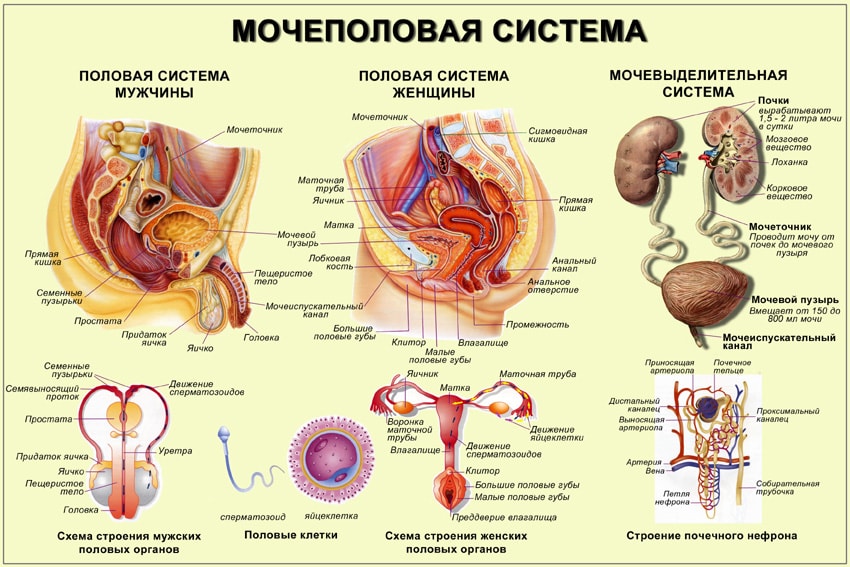
Органы, относящиеся к мочевыделительной системе у мужчины и женщины одинаковые. Состоят из таких органов, анатомических образований:
Единственным отличием женской и мужской мочевыделительной системы является то, что уретра у женщин гораздо короче и шире, нежели у мужчин.
Из-за этой особенности строения, воспалительные процессы нижних отделов мочевыделительных путей гораздо чаще встречаются у представительниц женского пола.
Мужская репродуктивная система состоит из таких органов:
- Половой член.
- Яички.
- Придатки яичка.
- Предстательная железа.
Яички с придатками располагаются в мошонке — многослойном мешочке, который вынесен за пределы тела.
Благодаря такому расположению, в яичках поддерживается низкая температура, чтобы сперматозоиды сохраняли активность.
Женский комплекс половых органов имеет сложное строение. Относится большее количество органов:
- Матка.
- Маточные трубы.
- Яичники.
- Шейка матки.
- Влагалище.
- Вульва.
- Малые, большие половые губы.
- Бартолиновы железы.
Воспалительные болезни мочеполовой системы у женщин чаще встречаются в репродуктивном возрасте, когда ведут половую жизнь. Патологии носят острый или хронический характер.
У мужчин болезни проявляются в старшем возрасте. Для них характерно хроническое течение. Простата и яички расположены далеко от внешнего отверстия уретры, и патогенным факторам тяжело достичь.
Причины
В большинстве случаев воспалительные патологии урогенитального комплекса вызываются бактериями.
Принято выделять специфических, неспецифических возбудителей. К неспецифическим относятся те микроорганизмы, которые вызывают поражение органов.
Например, стафилококк вызывает воспаление мочевого пузыря, почек, матки, простаты. А вот бледная трепонема вызывает исключительно сифилис. 
Кроме бактерий, воспаление мочеполовой системы вызывается такими факторами:
- Вирусы.
- Грибки.
- Травмы.
- Аутоиммунные, аллергические процессы.
Бактерии вызывают большую часть патологий, к провоцирующим факторам относят:
- Половые акты без использования барьерных контрацептивов.
- Нарушение норм интимной гигиены.
- Наличие в организме хронических инфекционных очагов.
- Переохлаждение.
- Сильные эмоциональные стрессы.
Клиническая картина воспалительного процесса зависит от локализации пораженных органов.
Классификация
Исходя из локализации патологического процесса, выделяют такие разновидности воспаления мочеполовой системы:
- Болезни мочевыводящих путей: уретрит, цистит, пиелонефрит, гломерулонефрит.
- Патологии мужских половых органов: простатит, орхит, эпидидимит, баланопостит.
- Болезни женских половых органов: вульвовагинит, цервицит, эндометрит, сальпингит, оофорит.
Эти патологии сопровождаются симптомами, на основании которых ставят предположительный диагноз.
Обособленный уретрит встречается крайне редко. Развивается при наличии травмирующего фактора.
Травматическое воспаление мочеиспускательного канала возникает при проведении такой манипуляции, как катетеризация мочевого пузыря.
При введении мочевого катетера происходит травматизация слизистой оболочки. Поврежденный участок становится входными воротами для инфекции.
В большинстве уретрит сочетается с циститом. Воспаление мочевых путей вызывает появление частого, болезненного мочеиспускания, болезненность внизу живота, а также изменение цвета мочи.
Моча меняет цвет из-за примеси гноя, образуемого в результате жизнедеятельности, гибели бактерий. 
Цистит считается распространенной патологией урогенитального комплекса у женщин. У мужчин встречается редко, чаще как осложнение простатита или аденомы простаты.
Благодаря развитию фармакологии, болезни мочевыводящих путей вылечивают за несколько дней, если выбрать эффективный препарат и вовремя начать лечение.
Пиелонефрит — это бактериальное поражение почечных лоханок, которое развивается как самостоятельная патология, или же осложнение цистита.
Течение пиелонефрита тяжелое, так как наблюдается умеренная почечная недостаточность. Характерным симптомом пиелонефрита является выраженная пиурия.
Гной растворен в моче, и выводится хлопьями. Пиелонефрит вызывает лихорадку, боли в поясничной области.
Если цистит можно лечить в домашних условиях, то пациентов с пиелонефритом рекомендуется госпитализировать в терапевтический или урологический стационар.
Отсутствие лечения приводит к острой почечной недостаточности, а также хронизации патологического процесса. Хронический пиелонефрит будет рецидивировать при наличии провоцирующих факторов. 
Если пиелонефрит связан с занесением инфекции в мочевыводящие пути, то гломерулонефрит является результатом наличия других инфекционных очагов. Гломерулонефрит относится к группе аутоиммунных болезней.
Развивается на фоне того, что вырабатываемые иммунной системой циркулирующие иммунные комплексы к стрептококку оседают в клубочках. Организм воспринимает как чужеродное тело и атакует, из-за чего развивается абсцесс.
Лечение гломерулонефрита сложное. Проводится по специальным схемам, которые останавливают агрессию организма к собственным тканям.
Для гломерулонефрита характерно повышение артериального давления, так как почки теряют функцию — выработку мочи. 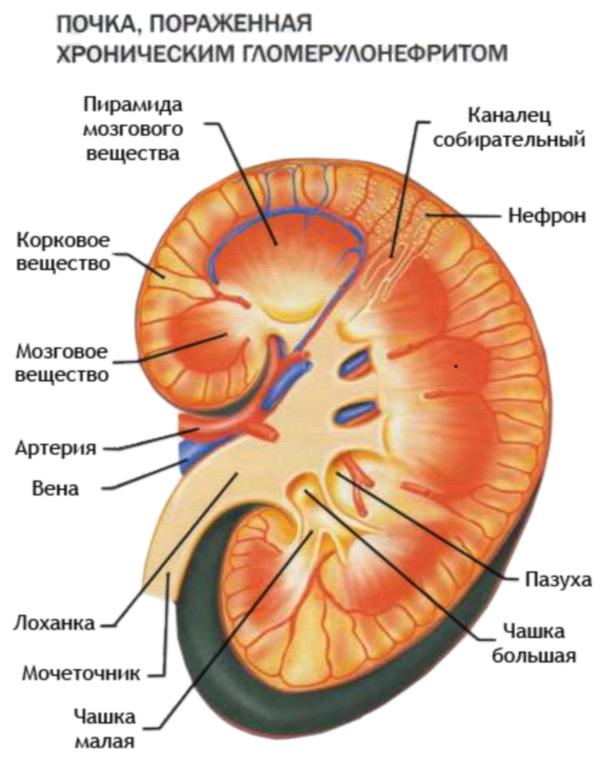
Простатит — болезнь при которой страдают мужчины старше 40 лет.
Опасность в том, что болезнь носит хронический характер. Частые рецидивы приводят к образованию аденомы простаты, которая относится к предраковым болезням.
По статистике, от простатита страдает каждый четвертый мужчина 40-50 лет, и каждый мужчина старше 60.
Воспаление простаты сопровождается увеличением, что приводит к пережатию уретры. Нарушение оттока мочи один из признаков простатита. 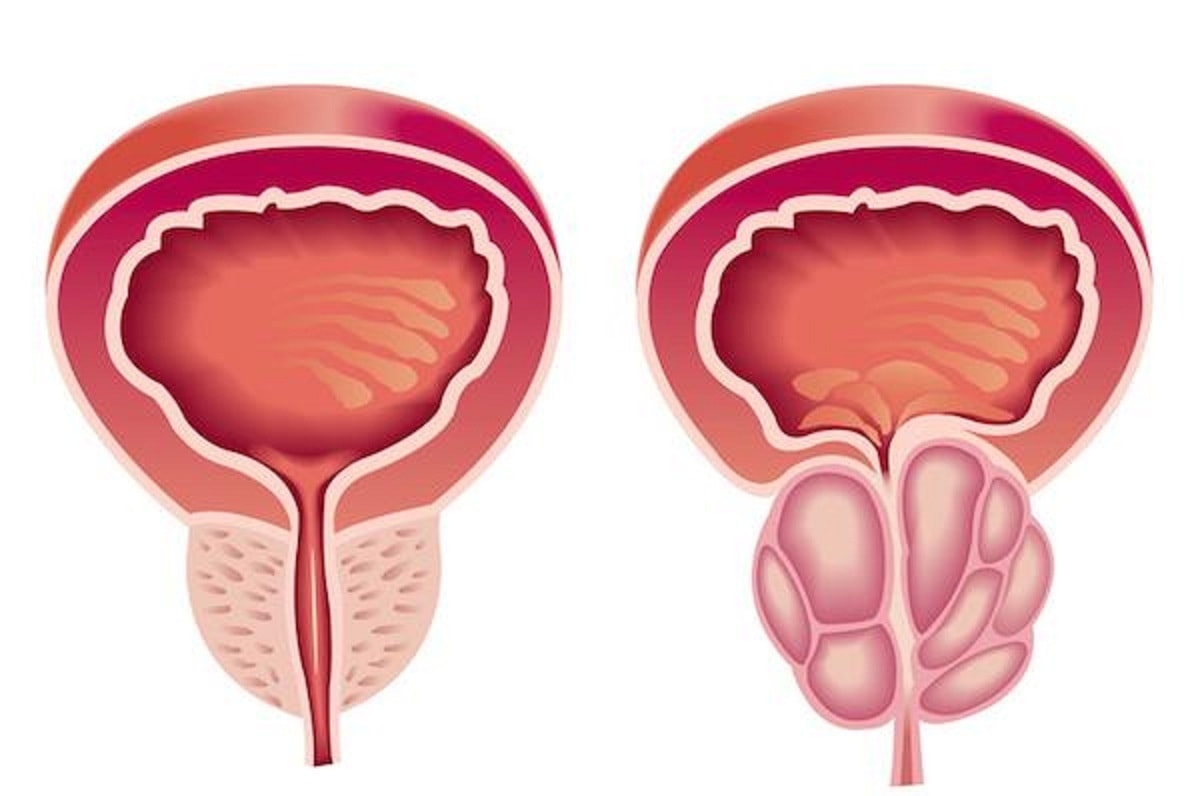
Баланопостит, эпидидимит, орхит — болезни которые чаще возникают на фоне травм, или же связаны со специфическими бактериями.
Баланопостит не несет угрозы здоровью мужчины, но вызывает такие неприятные симптомы как боль, жжение, дискомфорт в области головки члена.
Эпидидимит, орхит — грозные патологии, возникновение которых чревато опаснейшими последствиями, такими как мужское бесплодие или ампутация яичка.
Орхит — это воспаление самого яичка. Так как придаточный аппарат находится близко к органу, то болезнь быстро распространяется на него.
Такое состояние называется орхоэпидидимит. Для него характерно увеличение мошонки в размерах, болезненность при ходьбе, во время полового акта, а также повышение температуры тела.
Отсутствие медицинской помощи становится причиной острого нарушения кровоснабжения яичка. 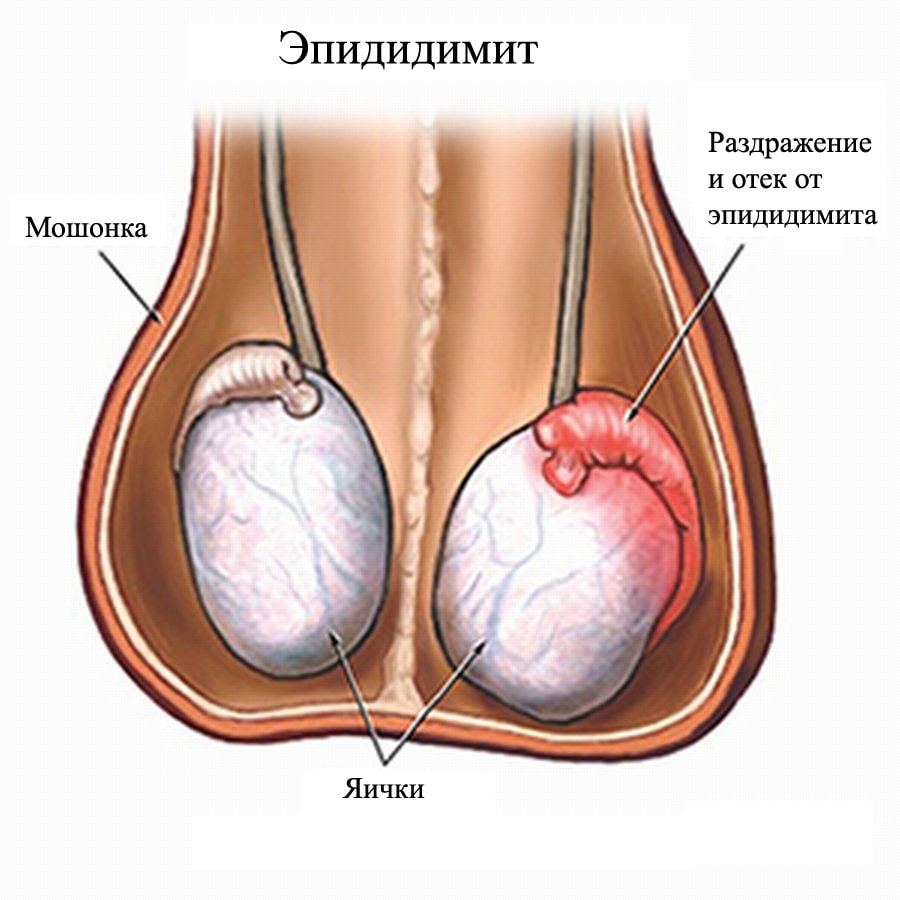
Воспаление влагалища, вульвы — это распространенное явление среди женщин, которое проявляется после половых актов, инфицирования или дефлорации.
К симптомам вульвовагинита относится зуд, патологические выделения, а также боль при половом акте.
Лечение вульвовагинита ограничивается спринцеваниями, не требует проведения лечения. 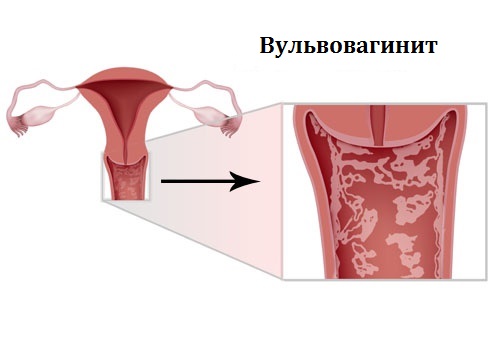
Воспаление слизистой матки встречается чаще в послеродовом периоде, после медицинских вмешательств, таких как выскабливание, или при генерализованных формах половой инфекции.
Эндометрит вызывает повышение температуры, появление гнойного выделяемого из матки, а также боль внизу живота. Эти симптомы выражены ярко, так как площадь слизистой оболочки большая.
Лечить эндометрит нужно в стационаре. Использование народных средств или неправильное лечение становится причиной бесплодия.
Это вызвано тем, что на месте воспаления образуется соединительная ткань, которая препятствует закреплению оплодотворенной яйцеклетки. 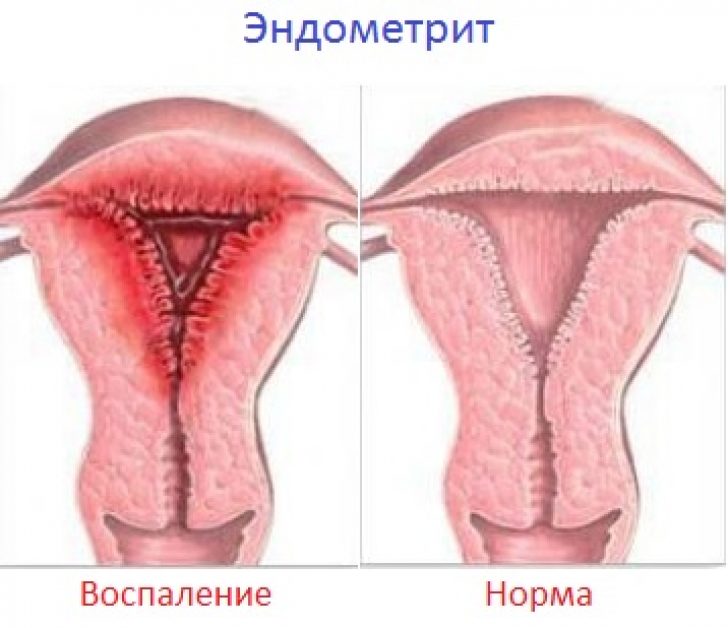
Сальпингит, оофорит — болезни которые вызываются факторами, такими как бактерии, травмы, переохлаждения.
Частые воспаления маточных труб становится причиной нарушения фертильной функции у женщин, так как нарушается проходимость.
Эти патологии требуют внимательной диагностики, так как можно спутать с такими болезнями аппендицит или сигмоидит.
Симптомом сальпингита и оофорита является боль в подвздошной области с одной, или же обеих сторон. 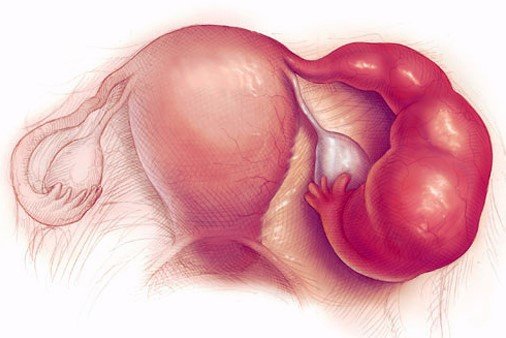
Независимо какая патология мочеполовой системы возникла у человека, обращаются к врачу, чтобы пройти обследование и начать полноценное лечение.
Видео
Читайте также:





