Вирусные инфекции как биотический фактор
Биологические факторы (живые возбудители заболеваний, инфекция и инфекционный процесс)
Понятие об инфекции. Под инфекцией 1 понимают проникновение в организм болезнетворных (патогенных) микробов. Взаимодействие их с организмом в конкретных условиях внешней среды, реакция макроорганизма на действие болезнетворных микробов, проявляющаяся определенными симптомами, лежит в основе инфекционного процесса.
1 ( От латинского слова inficio - заражаю.)
В инфекционном процессе играют роль: микроорганизм - возбудитель инфекции, макроорганизм, в котором микроб проявляет свою жизнедеятельность, и внешняя среда, которая влияет на свойства макро- и микроорганизмов.
Возбудителями инфекционного процесса являются патогенные микробы, а также фильтрующиеся вирусы, которые вызывают ряд заболеваний (корь, краснуха, грипп, полиомиелит, оспа и др.). Вирусы, по-видимому, способны проникать даже через неповрежденные кожу и слизистые оболочки.
Инфекционное заболевание вызывается не всяким патогенным возбудителем. Например, микроорганизмы, живущие на коже и слизистых оболочках, обычно не причиняют вреда (так называемые сапрофиты).
Возбудители инфекционных заболеваний обладают основным свойством патогенности, или болезнетворности. Некоторые микробы, не относящиеся к патогенным, в известных условиях могут приобретать это свойство. Так, при общем истощении организма сапрофиты иногда становятся патогенными. С другой стороны, человек может быть носителем патогенного микроба и при этом не заболевать. Например, во рту некоторых людей можно обнаружить патогенные дифтерийные палочки или менингококки, причем эти люди все же не заболевают дифтерией или менингитом (так называемое бациллоносительство здоровых). Это объясняется свойствами как патогенного микроба, так и сопротивляемостью организма.
Для того чтобы патогенный микроб вызвал инфекционное заболевание, он должен обладать вирулентностью, т. е. способностью преодолевать сопротивляемость организма и проявлять токсическое действие. Степень вирулентности микробов зависит от свойств макро- и микроорганизма. Повышение вирулентности микробов наблюдается при их проведении (пассажах) через восприимчивый к ним животный организм. Так, вирулентность стрептококков резко возрастает вследствие повторных пассажей через организм кролика.
Вирулентность микробов возрастает в связи с выработкой ими агрессинов и антипептолитических ферментов, подавляющих иммунные свойства организма, а также фактора распространения, увеличивающего проницаемость тканей. Последний является ферментом гиалуронидазой, расщепляющей гиалуроновую кислоту - составную часть соединительной ткани.
В других случаях проведение микробов через невосприимчивый к ним организм делает их менее вирулентными.
При культивировании на искусственных средах (с прибавлением иммунных сывороток) вирулентность микробов падает.
Изменение свойств микробов под влиянием факторов среды, вызывающих ослабление их вирулентности, может быть использовано в практических целях для приготовления ослабленных вакцин, с помощью которых легче достигается иммунизация организма.
Одни микробы вызывают отравление организма вследствие выработки и выделения ими токсических веществ - экзотоксины. Последние легко диффундируют из тела бактерий, всасываются и наводняют весь организм (так называемая бактериальная интоксикация), например при тетанусе или дифтерии. В других случаях имеет место собственно бактериальная инфекция, вызывающая реакцию организма на воздействие самих бактерий, например при сибирской язве. Однако четкую границу между этими двумя видами токсигенности установить не всегда удается. Наконец, токсины могут освобождаться из тел бактерий при их разрушении - эндотоксины, например эндотоксины брюшного тифа, холеры.
Экзо- и эндотоксины являются специфическими продуктами жизнедеятельности микробов.
К неспецифическим веществам, отравляющим организм при инфекционном процессе, следует отнести продукты распада тел бактерий (например, бактериопротеины, ферменты), а также продукты клеточного обмена и распада тканей пораженного макроорганизма (например, протеиногенные амины). Все указанные вещества, особенно микробного происхождения, способны вызывать интоксикацию организма.
Особенностью инфекционных процессов является их заразительность. В зависимости от источника заражения и путей проникновения микробов инфекционные заболевания человека возникают в результате непосредственного соприкосновения с больными (через слизь, мокроту), через воздух и пищевые вещества либо через промежуточных хозяев-переносчиков инфекции, например через клещей, клопов, блох, комаров (пищевой энцефалит, туляремия, сыпной тиф, возвратный тиф, малярия).
Входные ворота инфекции. Это те пути, по которым микробы попадают в организм с воздухом, пищевыми веществами, водой, путем контакта с заболевшим или укуса насекомых. Места проникновения микробов - это дыхательные пути, желудочно-кишечный тракт, поврежденная кожа, слизистые оболочки, миндалины, выводные протоки желез и т. д. Место проникновения микробов имеет большое значение в развитии инфекционных заболеваний. Так, холерный вибрион попадает в организм через рот и не проникает через кожу. Гонококки действуют только через слизистые оболочки мочеполовых путей или слизистую глаза. Даже для тех микробов, в отношении которых существует несколько путей проникновения в организм, способ проникновения имеет большое значение в возникновении и развитии болезни. Например, палочки сибирской язвы менее вирулентны при попадании через кожу, чем в случае проникновения их через легкие или кишечник.
Входные ворота являются не только исходным пунктом для проникновения, распространения или размножения микробов, но и обширной рефлексогенной зоной. Инфекционный агент или токсин, приходя в соприкосновение с рецепторным аппаратом пораженной ткани, способен вызывать рефлекторные реакции. Например, эндотоксин дизентерии Флекснера, воздействуя на интерорецепцию тонкого кишечника, вызывает изменение кровообращения в толстом кишечнике, падение кровяного давления, нарушение дыхания.
Взаимодействие организма с инфекцией. Проникновение патогенных микробов в организм может иметь различные последствия.
1. Патогенные микробы могут поселяться на его покровах или в различных органах, размножаться и выделяться из организма. Однако при этом видимой реакции организма и нарушений жизнедеятельности не наблюдается. В этих случаях организм является как бы резервуаром для проникших в него микробов (бактерионосительство). Поселяясь в определенных местах организма, микробы могут даже иметь большое физиологическое значение. Например, В. coli в толстых кишках играют роль в синтезе простатических групп коферментов и витаминов (например, В12). Но те же микробы становятся патогенными при их проникновении в желчный пузырь.
2. Скрытая, или латентная, инфекция возникает в результате заражения, но вызывает лишь малые отклонения в жизненных функциях организма, который постепенно освобождается от микробов благодаря выделению их или выработке иммунитета. Такие инфекционные заболевания ("бессимптомные") наблюдаются иногда при заражении сыпным или брюшным тифом, скарлатиной и другими инфекциями. При вирусных инфекциях также может быть скрытое течение, например так называемые инапарантные инфекции (корь у мышей, сыпной тиф у морских свинок). Наконец, по ходу развития инфекционного процесса могут наступать бессимптомные фазы. К ним относится, например, инкубационный период, т. е. время с момента заражения до проявления болезни, а также отдельные периоды бессимптомного течения заболевания. К собственно латентным инфекциям могут быть отнесены некоторые формы туберкулеза, которые характеризуются бессимптомным течением, но организм реагирует на экстракты из туберкулезных палочек и нередко в нем можно обнаружить очаги инфекции (например, в легких). При травмах и других патогенных воздействиях скрытая инфекция может становиться явной.
3. Проникновение патогенных микробов вызывает развернутое инфекционное заболевание. Оно характеризуется определенными симптомами в виде повышения температуры, изменения морфологического и химического состава крови, чаще увеличения количества лейкоцитов, ускорения реакции оседания эритроцитов, падения активности ряда ферментов, выработки антител. Нередко инфекционные заболевания характеризуются поражением тех или иных органов, развитием в них воспалительного процесса. При этом вид воспаления зависит от возбудителя и состояния организма. Например, стрепто- и стафилококки обычно вызывают гнойное, туберкулезная инфекция - продуктивное, корь и скарлатина - серозное воспаление. Различна и локализация воспаления, например при холере - в тонких кишках, при дизентерии - в толстых кишках, при крупозной пневмонии - в отдельных долях легкого. Генерализация инфекции возможна по четырем путям (по продолжению, через соприкосновение, лимфогенным или гематогенным путем).
Развитие инфекционного процесса чаще всего вызывает ослабление приспособляемости организма, ощущение недомогания или боли, ограничение или потерю трудоспособности. Взаимодействия микроба-возбудителя и организма очень разнообразны и определяются многими факторами внешней и внутренней среды. По мере развития инфекционного процесса подвергается также изменениям характер взаимодействия. Судьба инфекции зависит не только от количества и вирулентности микробов, но и от состояния организма, его иммунитета, восприимчивости к данной инфекции, питания, климата и других внешних влияний.
Распространение инфекции. Поражая организм в целом, возбудители инфекции вместе с тем вызывают характерные патологические изменения в отдельных органах, например при гонорее, пневмонии или брюшном тифе.
Из зараженного очага микробы могут проникать в другие органы и ткани, обусловливая появление в них вторичных очагов. В качестве примера можно привести перенос гноеродных кокков, сопровождающийся возникновением в разных участках тела гнойных процессов (пиемия). Инфекционные возбудители могут наводнять кровь (бактериемия) и, распространяясь по всему организму, поражать одновременно многие органы (явления сепсиса).
Пути выделения микробов из организма различны. Чаще всего они выделяются кишечником (преимущественно при кишечных инфекциях). Попавшие в кровь микробы выделяются нередко с мочой (например, при брюшном тифе, гонорее), молоком (при общих септических заболеваниях), слюной (вирус бешенства) и мокротой (при заболеваниях дыхательных путей).
Паразиты как возбудители заболеваний. К группе заболеваний, возникающих в результате действия биологических факторов, следует отнести паразитарные заболевания. Последние вызываются как животными (простейшие, черви, членистоногие), так и растительными паразитами (грибки). Паразитарные заболевания возникают вследствие попадания в организм паразитов через пищеварительный тракт с пищей (например, трихины, эхинококки) или с помощью переносчиков (например, малярийный плазмодий переносится при укусах комаров).
Паразитические простейшие (Protozoa) являются причинами протозойных заболеваний, например малярии и амебной дизентерии. Паразитирующие черви - глисты - вызывают заболевания, именуемые гельминтозами. Гельминтозы вызываются плоскими глистами (широкий лентец, эхинококк и др.) и круглыми (аскарида, острица и др.). К паразитирующим членистоногим относятся: возбудитель чесотки - клещ, переносчики некоторых возбудителей инфекций - вши, площицы, блохи и др.
Ядовитые вещества, выделяемые змеями, скорпионами и пчелами, вызывают отек, некроз ткани, а при воздействии на центральную нервную систему - нередко тошноту, рвоту, сильную одышку, вплоть до паралича дыхательного центра. Действующим началом указанных ядовитых веществ, по-видимому, являются соединения типа гистамина, ацетилхолин и энзимы, от соприкосновения которых с плазмой крови образуются активные полипептиды, например брадикинин и др.
Грибки могут вызывать заболевания кожи (стригущий лишай, парша, бластомикоз и др.) и внутренних органов (актиномикоз).
Возбудителей различных заболеваний (вирусы, бактерии, спирохеты, простейшие) клещи достают, питаясь на диких животных, а возможность перехода клещей с одного хозяина на другого обеспечивает циркуляцию этих болезнетворных организмов в природе. (В. О. Догель, российский зоолог).
К важнейших биотических факторов, которые влияют на здоровье человека, относятся те из них, что определяют санитарно-эпидемиологическую ситуацию. Согласно учению о природные очаги инфекций, возбудители многих болезней сохраняются в окружающей среде через их развитие в диких животных-хозяевах. Например, возбудитель туляремии (острое инфекционное заболевание) может бесконечно долго передаваться от поколения к поколению в популяциях норки, а при благоприятных условиях - заразить человека. Природные очаги инфекций связаны с определенными биогеоценозами, и в этих биогеоценозах возбудители, переносчики и животные-хозяева эволюционируют вместе, приспосабливаясь друг к другу. При этом возбудитель обычно не уничтожает хозяина. Именно такой характер имеют природные очаги чумы, туляремии, желтой лихорадки, малярии, вирусного гепатита, клещевого энцефалита. Переносчиками многих болезней являются насекомые-кровососы - москиты, комары, блохи, клещи. Возбудители некоторых инфекционных заболеваний (например, бешенства, холеры, лептоспироза, бруцеллеза) не имеют переносчика.
Благодаря развитию в XVII-XIX ст. гигиены и медицины вероятность эпидемий снизилась. Однако плотность человеческих популяций, особенно в городах, не только не уменьшилась, а наоборот возросла. Через это биологический фактор время от времени дает о себе знать - случаются вспышки туляремии, холеры, гепатита, не ликвидированы очаги малярии, энцефалита, распространяются венерические заболевания, появляются новые заболевания, например СПИД.
Сегодня во всем мире степень распространения Спида оценивается как фактор национальной безопасности государства (США, Китай, Эфиопия, Нигерия, Индия, Россия и др.), а в некоторых странах (Африка) темпы распространения ВИЧ-инфекции настолько высокие, что эпидемия приобретает признаки национальных катастроф.
В начале XXI в. общее количество ВИЧ-инфицированных в странах, где СПИД уже является угрозой национальной безопасности, по данным специалистов ООН, составляет 14-20 млн. человек, а в 2010 г. прогнозируется увеличение числа ВИЧ-инфицированных до 50-75 млн. человек! Только в 2001 г. в мире появилось 5 млн. новых носителей вируса иммунодефицита человека. Такая ужасная пандемия существенно повлияет на социальные, экономические, политические и даже оборонные аспекты жизни этих стран. Например, в России каждый третий юноша призывного возраста будет признан негодным для службы в армии. А в Нигерии, где СПИД свирепствует сильнее, вполне возможно значительное сокращение объемов добычи и экспорта нефти (на сегодня Нигерия является одним из главных поставщиков нефти на мировой рынок), а также ослабление миротворческой роли этой страны на Африканском континенте. В России основным источником распространения Спида являются инфицированные заключенные и подпольные проститутки, в Китае - рабочие, мигрируют. Негативную роль играют также запатентованные и не-сертифицированные лекарственные препараты. Не лучше положение и в Индии, где, по прогнозам, количество ВИЧ-инфицированных в 2010 г. составит около 25 млн. человек. Всего в мире за последние 25 лет от Спида умерло около 22 млн. человек.
К сожалению, Украина сейчас тоже оказалась на грани общенациональной эпидемии Спида. За последние пять лет количество ВИЧ-инфицированных увеличилось в 20 раз, а общее их число приближается к 500 тыс. (это преимущественно молодые люди в возрасте 20 - 39 лет, причем за последние 20 лет умерло уже почти 2000 взрослых, больных СПИДОМ, а также около 100 детей). По самому оптимистичному прогнозу, к 2010 г. количество ВИЧ-инфицированных составит 600 тыс. человек. Президент Украины объявил 2002 г. годом борьбы со Спидом. Подавляющее большинство ВИЧ-инфицированных - это наркоманы (которые вводят наркотики внутривенно). Даже по неполным официальным статистическим данным, ежемесячно регистрируется более 500 новых случаев ВИЧ-инфекции. Наибольшее количество ВИЧ-инфицированных зарегистрировано в Донецке, Днепропетровске, Одессе, Симферополе, Николаеве.
Сейчас перед Украиной стоит очень важная, сложная и трудная задача - выявить истинное количество ВИЧ-инфицированных в государстве, наладить качественное обследование, чтобы точно определять момент, когда нужно начать лечение, оценить степень риска. Как утверждают специалисты, несмотря на наличие новейших лекарств, методик лечения и финансов, шансы на выздоровление у больных Спидом - один на 10 тыс. В Украине, по прогнозам специалистов, в ближайшее время ежегодно от Спида будет умирать около 44 тыс. человек, а к 2010 г. - почти 90 тыс. человек ежегодно.
Исследования эпидемиологов, паразитологов, медиков свидетельствуют, что сегодня увеличивается вероятность возникновения неожиданных эпидемиологических ситуаций через антропогенные изменения природной среды и возрастает количество инфекционных заболеваний.
Эти примеры показывают, что биота человеком не покорена, и природа имеет богатый арсенал для укрощения вида-агрессора - гомо сарпіенз.
В основе патогенеза вирусных инфекций лежит взаимодействие генома вируса с генетическим аппаратом чувствительной клетки. Исключая поражения, вызываемые вирусами, распространяющимися по нервной ткани, патогенез вирусных инфекций сопровождает вирусемия (виремия)— циркуляция возбудителя в крови. В кровоток возбудитель проникает прямым путем или из лимфатической системы. Многие вирусы (например, ВИЧ, вирусы гриппа, кори, герпеса) поражают иммунокомпетентные клетки, что чаще проявляется в нарушении функций и уменьшении числа Т-хелперов, увеличении содержания и активации Т-супрессоров или В-клеток. Некоторые возбудители образуют внутриядерные или цитоплазматические тельца включений (например, тельца Бабеша
Нёгри). имеющие диагностическое значение.
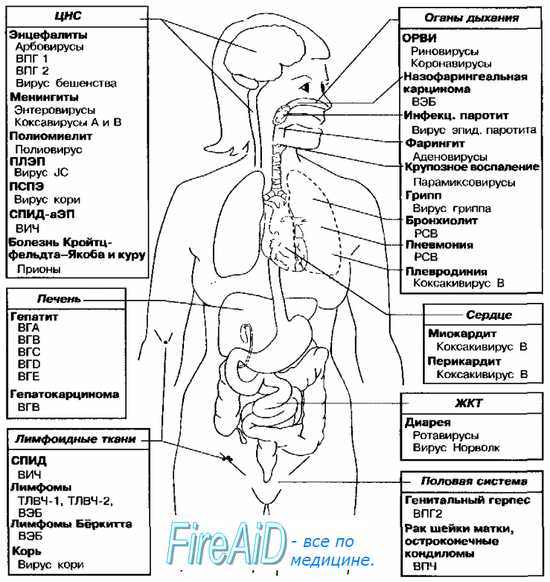
Рис. 5-9. Органы-мишени наиболее распространённых вирусных инфекций человека. ВЭБ — вирус Эпстайна-Барр, ВГА — вирус гепатита А, ВГВ — вирус гепатита В, ВГС — вирус гепатита С, BID — вирус гепатита D, ВГЕ — вирус гепатита Е, ВПЧ — вирус папилломы человека, ВПГ — вирус простого герпеса, ТЛВЧ — Т-пимфотропный вирус человека, ВИЧ — вирус иммунодефицита человека, ПЛЭП — прогрессирующая лейкоэнцефалопатия, РСВ — респираторно-синцитиальный вирус, ПСПЭ — подострый склерозирующий панэнцефалит, ОРВИ — острая респираторная вирусная инфекция, СПИД-аЭП — СПИД-ассоциированная энцефалопатия.
Проникновение вируса в организм. Основные входные ворота для возбудителей вирусных инфекции человека — дыхательные пути и ЖКТ, реже — кожные покровы. В некоторых случаях развиваются локальные поражения, но чаще в месте проникновения не возникает каких-либо проявлений или они носят стёртый характер, а возбудитель мигрирует в чувствительные ткани. Распространение возбудителя в организме может носить локальный или системный характер.
Локальные поражения вирусами типичны для возбудителей респираторных и кишечных инфекций, а также для некоторых кожных заболеваний. Продолжительность инкубационного периода большинства подобных инфекций составляет 2-3 сут. Первичную репликацию часто сопровождает вирусемия. Она обычно протекает бессимптомно или по типу продромальных явлений, но может возникать и на фоне выраженной клинической картины, не вызывая развития дополнительной симптоматики. Для подобных заболеваний характерно повторное заражение, так как циркулирующие AT не проявляют протективный эффект, а секреторный иммуноглобулин А (IgA) оказывает лишь кратковременное нейтрализующее действие на слизистой оболочке. Системные поражения. Из места проникновения возбудители попадают в кровоток, вызывая вирусемию, и постепенно фиксируются в чувствительных тканях. Первичное распространение обычно вызывает продромальные явления. Поскольку вирусемия предшествует поражению чувствительных тканей, то продолжительность инкубационного и продромального периодов подобных инфекций могут увеличиваться до 2-3 нед. Вирусемия при системных инфекциях обычно носит двухэтапный характер. Первый этап заканчивается поглощением циркулирующих вирусов клетками ретикулоэндотелиальной системы.
В дальнейшем возможно несколько вариантов:
• полная элиминация возбудителя (абортивная инфекция);
• размножение вирусов в фагоцитах с последующим выходом и развитием выраженной вторичной вирусемии, сопровождающейся появлением характерных клинических признаков заболевания (например, энцефалитов);
• некоторые вирусы (например, вирус гепатита В, пикорна- и тогавирусы) слабо поглощаются фагоцитами и могут циркулировать в крови в свободном состоянии, а возбудители колорадской клещевой лихорадки и лихорадки долины Рифт внедряются в эритроциты.
Основные органы-мишени наиболее распространённых вирусных инфекций представлены на рис. 5-9. Многие из указанных на рисунке возбудителей могут поражать, кроме названных, и другие ткани (так, полиовирусы способны вызывать поражения ЖКТ, а вирус эпидемического паротита обладает тропностью к эпителию извитых канальцев яичек).
Лекция 9
В основу классификации вирусных инфекций на уровне организма положены четыре фактора: 1) генерализация вируса; 2) продолжительность инфекции; 3) проявление клинических симптомов; 4) выделение вируса в окружающую среду. Основанная на этих признаках классификация инфекций, как и любая другая, в известной мере условна, поскольку одна форма может перейти в другую, например, очаговая инфекция — в генерализованную, острая инфекция — в хроническую, латентная — в хроническую и т. д.
Очаговая и генерализованная инфекции. Вирусные инфекции можно разделить на две большие группы: 1) очаговые, когда действие вируса проявляется у входных ворот инфекции в связи с его локальной репродукцией, и 2) генерализованные, при которых после ограниченного периода репродукции вируса в первичных очагах происходит генерализация инфекции, и вирус достигает чувствительных тканей, формируя вторичные очаги инфекции. Очаговые инфекции имеют более короткий инкубационный период, чем генерализованные, защитными факторами организма при этих инфекциях являются скорее секреторные антитела класса IgA, чем антитела гуморальные, а эффективными вакцинами - те, которые стимулируют образование секреторных антител. При генерализованных инфекциях большее значение в защите организма имеют гуморальные антитела. Примером очаговых инфекций являются респираторные и кишечные вирусные инфекции, примером генерализованных — оспа, корь, полиомиелит. Примером генерализованной инфекции является корь, а очаговой — заболевания, вызываемые респираторно-синцитиальным вирусом, и другие острые респираторные вирусные инфекции.
Острая и персистентная инфекции. Острая инфекция длится относительно непродолжительный период времени и протекает с выделением вирусов в окружающую среду. Окончание инфекции сопровождается элиминацией вирусов благодаря иммунным механизмам. Инфекция может протекать как в клинической, так и в инаппарантной форме. Острая инфекция может завершиться выздоровлением или гибелью организма. Она соответствует продуктивной инфекции на уровне клетки. При продолжительном взаимодействии вируса с организмом возникает персистентная форма инфекции (от лат. persistentia — упорство, постоянство).
Один и тот же вирус может вызвать как острую, так и персистентную инфекцию в зависимости от состояния организма и в первую очередь его иммунной системы. Например, вирус кори может вызвать как острую инфекцию, так и медленную (длительно текущую) — подострый склерозирующий панэнцефалит. Вирусы герпеса, гепатита В и аденовирусы могут вызвать острую и персистентную инфекции и т. д.
Персистентные инфекции могут быть латентными, хроническими или медленными в зависимости от выделения вируса в среду и проявления симптомов заболевания.
Латентная инфекция — это скрытая инфекция, не сопровождающаяся выделением вирусов в окружающую среду. При латентных инфекциях вирус не всегда удается обнаружить либо в связи с его дефектным состоянием, либо в связи с персистенцией субвирусных компонентов, либо в связи с интеграцией клеточным геномом. При воздействии ряда активирующих инфекцию факторов может произойти активация вируса, и латентная инфекция может перейти в острую или хроническую. Латентные инфекции могут вызывать аденовирусы, вирусы герпеса, онкогенные вирусы, вирус СПИД и др.
Хронической инфекцией называется длительно текущий патологический процесс, характеризующийся периодами ремиссий, перемежающимися с периодами обострения, когда вирус выделяется в окружающую среду. Примерами хронической инфекции являются герпетическая, аденовирусная инфекции, хроническая форма вирусных гепатитов и т. д.
Медленные инфекции - это своеобразное взаимодействие определенных вирусов с организмом, характеризующееся длительным инкубационным периодом, тянущимся многие месяцы и даже годы, и последующим медленным, но неуклонным развитием симптомов заболевания, ведущим к тяжелому нарушению функций органов и летальному исходу. К медленным инфекциям относятся медленно прогрессирующие заболевания, в частности, заболевания ЦНС со спонгиоформными энцефалопатиями у человека - куру, болезнь Крейтцфельдта — Якоба (пресенильная деменция), а у животных - трансмиссивная энцефалопатия норок и скрепи у овец.
К медленным инфекциям относят также подострый склерозирующий панэнцефалит, который вызывается вирусом кори, рассеянный склероз, амиотрофический боковой склероз и некоторые другие заболевания человека и животных.
При некоторых медленных инфекциях существенную роль играют генетические механизмы (скрепи, куру, амиотрофический боковой склероз), при других - иммунопатологические механизмы (подострый склерозирующий панэнцефалит, алеутская болезнь норок, лимфоцитарный хориоменингит).
Большую роль персистенция вирусов играет в перинатальной патологии. Вертикальная передача персистирующего вируса от инфицированной матери плоду и активная репродукция вируса в его тканях особенно опасны в первые месяцы беременности, так как приводят к аномалиям развития плода или его гибели. К числу таких вирусов относятся вирусы краснухи, простого герпеса, ветряной оспы, цитомегалии, Коксаки В и ряд других.
Борьба с персистентными инфекциями затруднена из-за отсутствия адекватных подходов к их лечению и профилактике.
ПАТОГЕНЕЗ ВИРУСНЫХ ИНФЕКЦИЙ
Под патогенезом следует понимать совокупность процессов, вызывающих заболевание и определяющих его развитие и исход. Патогенез вирусного заболевания определяется следующими факторами: 1) тропизмом вируса; 2) скоростью репродукции вируса и количеством инфекционных частиц в потомстве; 3) реакцией клетки на инфекцию; 4) реакцией организма на вызванные инфекцией изменения клеток и тканей.
Тропизм вируса к определенным клеткам и органам характерен для большинства вирусных инфекций. В зависимости от поражения тех или иных органов и тканей различают нейроинфекции, инфекции дыхательных путей, кишечные и др.
В основе тропизма вирусов лежит чувствительность к вирусу определенных клеток, а, следовательно, тканей и органов. Это свойство вирусов заражать лишь определенные клетки называется зависимым от хозяина ограничением. Патогенность вируса является генетическим признаком, обусловленным соотношением (констелляцией) вирусных генов. Фенотипическим проявлением патогенности является вирулентность. Этот признак значительно варьирует в разных системах. Вирулентность не идентична зависимому от хозяина ограничению, однако при некоторых инфекциях причины, обусловливающие вирулентность вируса, могут определить и возникновение инфекции. Например, вирулентность вируса гриппа в разных клеточных системах обусловлена степенью нарезания гемагглютинина-предшественника на две субъединицы — большую и малую, которое осуществляют клеточные протеазы. Нарезание зависит как от величины, структуры и конформации участка белка, так и от наличия и концентрации специфических клеточных протеаз. При отсутствии нарезания инфекция не возникает, а разная степень его определит вирулентность вируса в данной клеточной системе.
Вирулентность вируса определяется многими факторами организма: конституция, возраст, питание, наличие стресса, естественный и приобретенный иммунитет, интерферон, которые могут определить течение инфекции и ее исход.
Пути проникновения вируса в организм.Вирус проникает в организм разными путями, которые определяются локализацией чувствительных клеток в организме и механизмом передачи вирусов от одного хозяина к другому.
Одни вирусы используют строго определенный путь проникновения в организм. Например, ортомиксовирусы, ряд парамиксовирусов, коронавирусов, аденовирусов, риновирусы способны репродуцироваться только в клетках слизистых оболочек дыхательных путей человека и животных, и, следовательно, единственным путем проникновения в организм является воздушно-капельный. Другие вирусы способны к репродукции в разных клеточных системах. Например, вирусы герпеса и оспы способны вызвать заболевание при внутрикожном, внутривенном, интраназальном, внутримозговом введении.
В естественных условиях возможны следующие пути проникновения вируса в организм:
· Воздушно-капельный. Вирус проникает в дыхательные пути в составе капель, попавших в воздух из дыхательных путей больного. Чем меньше капли, тем легче и глубже они туда проникают. Вирусные частицы могут попадать также с частицами пыли. Крупные частицы пыли оседают на слизистой оболочке носа, а мелкие (не более 2 мкм) могут проникнуть глубоко в дыхательные пути и достичь альвеол. Воздушно-капельным путем в организм попадают две группы вирусов: 1) респираторные вирусы, которые репродуцируются в эпителии слизистых оболочек дыхательных путей, вызывают местную (реже генерализованную) инфекцию и затем выводятся из организма; 2) вирусы, для которых дыхательные пути являются только входными воротами инфекции. Не вызывая местных поражений ткани, эти вирусы обусловливают генерализованную инфекцию, часто со вторичным поражением дыхательных путей. К таким вирусам относятся вирусы натуральной и ветряной оспы, кори, свинки.
· Пищевой. Этим путем в пищеварительный тракт попадают энтеровирусы, реовирусы, многие альфа-вирусы, аденовирусы, некоторые парвовирусы и др.
· Трансмиссивный. Вирус проникает в организм при укусе кровососущего насекомого (возбудители трансмиссивных инфекций - арбовирусы и некоторые вирусы семейства рабдовирусов).
· Через кожу. Некоторые вирусы проникают в организм через поврежденную или даже неповрежденную кожу, например, вирусы бешенства (при укусе животных), коровьей оспы, папилломы.
· Половой. Таким путем в организм проникают вирусы герпеса, бородавок человека (семейство паповавирусов). Парентеральный. Этим путем в организм попадает вирус гепатита В. Заражение вирусом может произойти при всякого рода парентеральных манипуляциях - хирургических вмешательствах, переливании крови, стоматологических операциях, при маникюре и педикюре и т. д.
· Вертикальный. Этот путь передачи встречается, в частности, при интеграционных инфекциях, когда в дочерние клетки попадает клеточный геном с интегрированными последовательностями вирусного генома, и при инфекциях с внутриутробным заражением плода, что характерно для вируса краснухи при заболевании женщин, особенно в первые 3 месяца беременности. Поражения плода могут вызывать вирусы цитомегалии, простого герпеса, вируса Коксаки и др.
Распространение вирусов в организме
Лимфатическая система. Лимфатические сосуды являются одним из основных путей, по которым вирус распространяется от места первоначальной локализации (кожа, слизистая оболочка дыхательных путей и пищеварительный аппарат). Примером распространения вирусов по лимфатической системе является поражение лимфатических узлов после подкожной противооспенной вакцинации, при кори и краснухе, инфицирование миндалин и аденоидной ткани при аденовирусной инфекции. Инфицированные лимфатические узлы могут быть вторичным очагом инфекции.
Кровеносная система. Гематогенный путь является основным путем распространения вируса в организме, и вирусемия является обычным симптомом при большинстве вирусных инфекций. В кровь вирусы могут поступать из лимфатической системы, переноситься с помощью лейкоцитов, проникать в кровеносные капилляры из первично инфицированных тканей. Вирусемия поддерживается путем постоянного поступления вирусов в кровь или же при нарушении механизмов элиминации вирусов из крови. Длительность нахождения вируса в токе крови может определяться размером вирусной частицы: более крупные вирусные частицы быстрее устраняются из тока крови, чем мелкие, поэтому вирусемия обычно имеет место при энтеровирусных инфекциях. Однако даже такие относительно мелкие вирусы, как тогавирусы менее чем за один час на 90% выводятся из крови. Поэтому ряд вирусов использует специальные механизмы для длительной вирусемии. Некоторые вирусы (например, вирусы оспы) обладают способностью репродуцироваться в клетках сосудистого эндотелия, откуда непосредственно попадают в кровь; многие вирусы фагоцитируются макрофагами, которые разносят их по организму и защищают от иммунных факторов. Доставка вируса макрофагами в лимфоузлы может лишь благоприятствовать инфекции, если вирус размножается в клетках лимфоцитов, поступая оттуда в кровь. Помимо макрофагов, вирус может связываться с другими клетками крови. Так, вирусы гриппа и парагриппозные вирусы адсорбируются на эритроцитах, вирусы кори, паротита, герпеса, полиомиелита, клещевого энцефалита и др. адсорбируются на лейкоцитах, а некоторые вирусы способны репродуцироваться в лейкоцитах.
Нервные стволы. Нейрогенный путь распространения вирусов вдоль периферических нервов присущ вирусам бешенства, простого герпеса, полиомиелита. Вирус бешенства распространяется от входных ворот инфекции — места укуса — по нервам центростремительно к ЦНС, а оттуда — в слюнные железы, из которых вирус выделяется в слюну. Распространение вирусов герпеса в организме при опоясывающем герпесе происходит не только гематогенным, но и нейрогенным путем, при этом вирус может персистировать в дорсальных ганглиях и при определенных условиях может активироваться и распространяться по чувствительному нерву в обратном направлении. Рецепторы для вирусов герпеса обнаружены в синапсах нервных клеток. Вирус может распространяться по аксонам центробежно и центростремительно со скоростью 200—400 мм в сутки.
Скорость распространения вирусов в организме и достижения чувствительных тканей определяет длительность инкубационного периода. Короткий инкубационный период имеют очаговые инфекции (грипп и другие респираторные инфекции, вирусные гастроэнтериты и др.), длительный — инфекции, возбудители которых попадают в чувствительные ткани после генерализации процесса (вирусные гепатиты).
СБОРНЫЕ ГРУППЫ ВИРУСОВ, ВЫЗЫВАЮЩИХ МАССОВЫЕ ИНФЕКЦИИ
Вирусы, вызывающие респираторные инфекции.Виновниками острых респираторных заболеваний, помимо вирусов гриппа типов А, В и С, являются более 200 вирусов (включая их разные серотипы) и более 50 различных микроорганизмов — стафилококки, стрептококки, микоплазмы, хламидии и др. Заболевания дыхательных путей, так называемые острые респираторные заболевания (ОРЗ), вызывают парагриппозные, респираторно-синцитиальные вирусы (семейство парамиксовирусов), риновирусы, вирусы Коксаки и ECHO (семейство пикорнавирусов), коронавирусы, аденовирусы. Наибольший удельный вес среди этих вирусов занимают риновирусы, которые не вызывают никаких других заболеваний, и коронавирусы; наиболее тяжелые заболевания с вовлечением нижних дыхательных путей вызывают респираторно-синцитиальный вирус и вирус парагриппа типа 3.
Вирусы, вызывающие гастроэнтериты.Большинство вирусов не вызывают первичной инфекции желудочно-кишечного тракта, поскольку они гибнут при контакте с кислой средой желудка и желчью двенадцатиперстной
кишки. Однако есть вирусы, которые не разрушаются при этих условиях и вызывают первичные поражения слизистой оболочки пищеварительного тракта.
К вирусам, вызывающим гастроэнтериты у человека, относятся ротавирусы (семейство реовирусов), вирус Норфолка, кишечные аденовирусы, калицивирусы, астро-вирусы, коронавирусы и неидентифицированные мелкие сферические вирусные частицы.
Энтеровирусы, включая вирусы полиомиелита, Коксаки и ECHO, обычно не являются возбудителями гастроэнтеритов. После первоначальной репродукции в пищеварительном тракте они вызывают генерализованную инфекцию с поражением ЦНС.
Острые вирусные гастроэнтериты являются широко распространенной инфекцией, которая встречается как в эпидемической, так и эндемической форме. Эти инфекции поражают разные возрастные группы и занимают второе место по частоте заболеваемости после респираторных вирусных инфекций. Болезнь имеет острое начало и сопровождается поносом, тошнотой, рвотой, падением температуры, болями в желудке, головной болью, недомоганием, миалгией.
Основной трудностью в изучении этих вирусов является отсутствие адекватных методов их накопления и пассирования в лабораторных условиях. Для культивирования ротавируса человека требуются специальные условия, хотя ротавирусы животных сравнительно легко культивируются в культурах клеток. Вирус Норфолка, калицивирусы, астровирусы, коронавирусы, серотипы 40 и 41 аденовирусов не культивируются в обычных условиях. Даже кишечные аденовирусы отличаются отсутствием способности репродуцироваться в обычных культурах клеток. Поэтому основным методом изучения этих вирусов является ЭМ экстрактов фекалий больных гастроэнтеритами, а основным способом изучения их патогенеза — заражение добровольцев (в США и других странах). Возникла новая область вирусологии, изучающая эти вирусы,— фекальная вирусология, основанная на методах ЭМ и ИЭМ. В последнее время разработаны ИФА и РИА, позволяющие выявлять антигены кишечных вирусов в фекалиях. Наибольшее значение имеют ротавирусы, вирус Норфолка и аденовирусы.
Вирусы, вызывающие гепатиты.Первичное поражение печени вызывают следующие вирусы: вирус гепатита А, относящийся к семейству пикорнавирусов (энтеро-вирус типа 72), вирус гепатита В, относящийся к семейству гепаднавирусов, и сборная группа неклассифицированных вирусов, вызывающих гепатиты ни А ни В. По клиническому течению заболевания, вызванные разными вирусами, не всегда легко отличить друг от друга. Из числа больных гепатитами в нашей стране около 30% приходится на долю больных гепатитом В, около 70% — гепатитом А и около 10% — гепатитом ни А ни В. Наиболее тяжелые формы гепатита, сопровождающиеся высокой летальностью, переходом в хроническую форму, длительным носительством антигена, первичным раком печени, вызывает вирус гепатита В.
Проектное задание к модулю
В качестве проектного задания студентам предлагается написание рефератов по следующим темам:
1. Санитарно-вирусологические исследования объектов окружающей среды
2. Эпидемиология вирусных инфекций
3. Природная очаговость трансмиссивных вирусных инфекций
4. Передача вирусов членистоногими
5. Вирусная интерференция
6. Необычные свойства ретровирусов
7. Трансформация клетки опухолеродными ДНК-вирусами
8. Классификация и основные свойства вирусов гриппа
9. Вирус клещевого энцефалита.
10. Вирус бешенства
11. Вирусная персистенция
12. Вирусные гепатиты
13. Эпидемический паротит. Биология возбудителя. Особенности патогенеза.
14. Вирус кори. Биология возбудителя. Особенности патогенеза
15. Медленные вирусные инфекции
16. Хронические вирусные инфекции
17. Латентные вирусные инфекции
18. Вирус натуральной оспы. Биология возбудителя. Особенности патогенеза
19. Что такое птичий грипп ? Мифы и реальность
20. Аденовирусы, их репликация и связь с другими вирусами
21. Вирусы, вызывающие респираторные инфекции. Сравнительная характеристика
22. Вирусы – возбудители лейкозов человека
23. Герпетические вирусные инфекции. Возбудители. Пути распространения. Клиника.
24. Вирусы. Вызывающие подострые спонгиозные энцефалопатии.
25. Эпидемиология вирусных инфекций (возникновение и распространение)
26. Роль вирусов в возникновении злокачественных опухолей
Тест рубежного контроля
Читайте также:


