Вирусная пневмония или рак
Главный внештатный пульмонолог комитета по здравоохранению Мингорисполкома, заведующая пульмонологическим отделением 2-й городской клинической больницы столицы Ирина Волынец за свою профессиональную жизнь пневмоний видела немало. Она застала и 2009 год, когда к нам пришел свиной грипп, который тоже вызывал пневмонии, спасает пациентов и сейчас — во время пандемии коронавируса. В интервью TUT.BY она рассказала об особенностях пневмоний при COVID-19.
— Какие особенности пневмонии у пациентов с подтвержденным коронавирусом?
— Мы уже давно работаем с вирусно-бактериальными пневмониями, и они встречаются ежегодно. Пневмотропных вирусов, способных вызвать пневмонию, много, и COVID-19 пополнил этот перечень.
Пневмония может возникать в любые сроки инфицирования, как в первые дни — это вирусная пневмония, на пятый-шестой день — вирусно-бактериальная, через две недели — бактериальная. Но чаще пневмония возникает на пятый-шестой день.
Степень тяжести, распространенность процесса зависят от состояния иммунной системы, количества полученных вирусов или вирусной нагрузки, а также генетических факторов.
Пневмония при коронавирусе похожа на все другие вирусные пневмонии. Это интерстициальная пневмония, и какой-то морфологической особенности у нее нет. Она протекает наподобие пневмонии при Н1N1 (свином гриппе. — Прим. TUT.BY): та же картина в легких. Это двухсторонние пневмонии, которые поражают интерстиций (альвеолы представляют собой воздушные мешочки, между каждым — межальвеолярная перегородка, которая состоит из двух слоев тонкого плоского эпителия, а между этими двумя слоями есть капилляры, эластические и ретикулярные волокна, а также межклеточное вещество и клетки соединительной ткани. Капилляры и соединительная ткань образуют интерстиций. В интерстиции межальвеолярных перегородок — самая богатая капиллярная сеть во всем организме. — Прим. TUT.BY)
Вирусный агент внедряется в слизистую верхних дыхательных путей и повреждает ее. Она становится проницаемой для бактерий, а у нас во рту их много. И если слизистая повреждена, то бактерии могут хорошо внедриться, потому что для них вся почва подготовлена. Важно, сколько вируса человек получил: если много, то иммунитет может не справиться.
— То есть коронавирусная пневмония такая же, как и другие вирусные пневмонии?
— В принципе да, она такая же, единственное, что мы раньше не сталкивались с этой коронавирусной инфекцией и еще не накопился опыт. Но то, что мы видим у себя в клинике, — пневмонии в основном нетяжелые. Но заболевание чаще протекает тяжело у пожилых людей с массой сопутствующих заболеваний.
— Как человек сам по симптомам может у себя заметить коронавирусную пневмонию?
— При коронавирусной инфекции есть заложенность носа, головная боль, боль в мышцах — но эти все симптомы характерны и для других инфекций. Пишут, что бывает потеря обоняния — но это не у всех. Я, например, встретила только одну пациентку с потерей обоняния. Коронавирусная инфекция протекает как фарингит, бронхит, обычная боль в горле, головная боль, озноб. Но самый главный симптом — это кашель, особенно когда вместе с ним повышается температура.

Фотография используется в качестве иллюстрации. Фото: Вадим Замировский, TUT.BY
При пневмонии, как правило, кашель сухой — он начинается, как будто какое-то першение в горле, при этом сам по себе приступообразный — человек кашляет и не может остановиться. Если у вас кашель, высокая температура, ломота в мышцах и суставах, появилась одышка, то надо вызывать скорую.
В первые дни интерстициальную пневмонию сложно выслушать и она не видна на рентгенограмме. Когда присоединяется альвеолярный компонент, можно выслушать хрипы. Как правило, очень часто именно компьютерная томография (КТ) помогает в диагностике этих интерстициальных пневмоний. Это более достоверный метод исследования — там идут срезы легких по слоям, и все лучше видно.
Сами по себе тесты на COVID-19 порой могут быть ложно отрицательными, компьютерная томография в этом смысле более чувствительный метод диагностики.
— Что вы видите на таком снимке?
— Это двусторонние изменения по типу интерстициальных. Рентгенологи поражение интерстиция называют матовым стеклом. Инфильтративные изменения межальвеолярных перегородок и воздухосодержащих альвеол создают эффект полупрозрачности — это и есть симптом матового стекла.
Преимущественно поражаются нижние доли легких, но бывает по-всякому. Мы сейчас видим, что затрагиваются и верхние доли.

Снимок используется в качестве иллюстрации. Фото: Reuters
— Может ли такая пневмония быть при температуре 37 градусов?
— Может быть, вполне небольшая температура — 37,2−37,4 градуса, необязательно это будет 38−39 градусов. У людей с ослабленным иммунитетом может быть даже низкая температура — меньше 36 градусов, и это не очень хороший признак.
— Может ли такая пневмония протекать бессимптомно: ни кашля нет, ни повышенной температуры?
— Многие пневмонии люди переносят на ногах, они не знают, что ими болели, но когда делают снимки, там видны следы перенесенного заболевания. Люди говорят, что этого не может быть, что они пневмонией не болели, но вспоминают, что у них была длительная простуда, они лечились две недели или три, потом она прошла, или что-то еще было затяжное, к врачу они не обращались, и оно само прошло. На самом деле человек мог в таком виде перенести коронавирусную инфекцию в легкой форме. А легкие и бессимптомные случаи чреваты тем, что могут заразиться другие люди, особенно это опасно для пожилых — в общей массе у них заболевание протекает тяжелее. Но в целом не все пожилые пациенты болеют тяжело вирусными пневмониями. Еще до ситуации с коронавирусом у нас была пациентка в возрасте 90 лет и очень нормально все перенесла и выздоровела.
— Как долго люди болеют пневмонией?
— Это индивидуально и зависит от иммунной системы человека, от того, как быстро человек обратился к врачу. Если человек обращается поздно, то могут быть осложнения.
В среднем болеют две недели, но людям с ослабленным иммунитетом на выздоровление нужно больше времени.

Фото: Reuters
— Вовремя обратиться к доктору — это когда?
— Если у человека повысилась температура и появился кашель — значит, надо срочно обращаться.
— Если человек заболел, лежит в клинике — могут ли быть внезапные ухудшения его состояния при коронавирусной пневмонии?
— Внезапными бывают осложнения, может быть волнообразное течение заболевания, как правило, осложнения возникают со стороны легких, сердца, почек и головного мозга.
— Я читала материал в российском издании, что это на самом деле не коронавирусная пневмония, а какое-то специфическое поражение легких. Вы согласны с этим?
— Не могу сказать, что это специфическое поражение легких — это интерстициальная пневмония. Каждый может высказать свое мнение, но это не значит, что это истина в последней инстанции.

Фотография используется в качестве иллюстрации. Фото: Вадим Замировский, TUT.BY
— Какие могут быть последствия после того, как человек переболел пневмонией?
— Все зависит от того, какая была степень тяжести у пневмонии. Но в некоторых случаях могут возникнуть фиброзные изменения в легких, хотя этот вопрос еще нам предстоит изучать.
Фиброз — это разрастание соединительной ткани. Образно говоря, вот вы поранили палец и зажило рубцом — это уже неживая рубцовая ткань. Это и есть фиброз. В итоге уменьшается дыхательная поверхность легких, и человек может страдать от одышки.
— Какая после перенесенной пневмонии нужна реабилитация?
— Человек должен хорошо и сбалансировано питаться, ложиться спать пораньше, не переутомляться — и тогда организм сделает все необходимое, чтобы восстановиться. Ему не надо мешать, просто помочь.
— У меня в деревне говорят, что для того, чтобы с легкими все было хорошо, нужно есть сало.
— Сало? Самое главное, чтобы человек хорошо питался, чтобы в рационе был белок, витамины, особенно, А и С, а не только растительные продукты. Но кто любит сало, может есть сало.
— А какие меры профилактики предпринимаете лично вы в повседневной жизни, чтобы не заболеть?
— Надо следить за гигиеной полости рта и носа и полоскать их обычной чистой водой три раза в сутки. В транспорте надо носить маску, и хотя она не защищает от вируса, но оберегает от капелек, которые могут распространиться с кашлем. Между людьми надо сохранять дистанцию два метра, обязательно мыть руки и обрабатывать антисептиком не только их, но и поверхности предметов.

Фото: Вадим Замировский, TUT.BY
— Вы всю жизнь работаете во 2-й городской больнице, сейчас этот период пандемии в вашей личной практике — самый сложный?
— Я помню 2009 год, когда у нас впервые появился свиной грипп. Тогда было тяжело и было много больных, думали, как лечить, потом оказалось, что есть прекрасные противовирусные препараты.
По поводу коронавирусной инфекции — пока у нас нет ни вакцины, ни противовирусного препарата, и это немного все усложняет. Нет одного лекарства, которое принял, и все прошло. При этом человек может быть защищен от коронавирусной пневмонии, только если переболеет 80% населения и выработается коллективный иммунитет. Поскольку мы столкнулись с этим вирусом впервые, то у людей нет иммунитета и большой прослойки переболевших тоже нет.
Но судя по тому, как люди сейчас болеют, можно и эти пневмонии перенести, выздороветь — и все будет нормально. Люди просто на будущее должны понимать, что до того, как придет вирус, нужно заниматься своим здоровьем всю жизнь — нужно прививаться, соблюдать меры гигиены и работать над своим иммунитетом. У нас некоторые, к сожалению, этого не понимают.
Фиброз, туберкулёз или рак?
Многие исследователи и врачи-практики указывают на данные, что 65 – 90 пациентов из ста, страдающих раком легкого, особенно на первых стадиях, подвергаются неграмотному лечению по поводу банальной простуды, пневмонии, астмы, фиброза легких, туберкулёза и других патологий, имеющих сходную симптоматику.

Первичные признаки напоминают проявления обычного воспаления, которые часто игнорируют, и время для полного излечения онкологии оказывается упущенным. Даже явные симптомы рака 3 – 4 стадии, когда нарушается дренажная функция бронхов, спадаются стенки легкого, а воспаление становится агрессивным, путают с проявлениями фиброза лёгких.
Поэтому точная дифференциальная диагностика рака легкого имеет ключевое значение для раннего начала лечения.
Основные методы диагностики
При подозрении на раковые изменения в легочной ткани проводят обязательный стандартный комплекс диагностических исследований:
Физическое обследование и анализ всех, даже слабых признаков, указывающих на легочную патологию;
Цитологическое исследование образца мокроты. Клетки опухоли обычно выявляют при раке центрального отдела (при периферической онкологии их обнаруживают только при многократных анализах).
- Рентгенография грудной клетки в двух проекциях, прицельная рентгенография.
- Крупнокадровая флюорография.
- НСКТ — компьютерная низкодозированная спиральная томография.
- Магнитно-резонансное обследование (томография МРТ)
- ПЭТ или позитронная эмиссионная томография (выполняется при решении вопроса о хирургическом вмешательстве).
- Бронхоскопия (непосредственное визуальное исследование слизистой и бронхов с помощью бронхофиброскопа или эндоскопа).
- Биопсия (морфологическое исследование под микроскопом фрагмента ткани бронха). Применяется для подтверждения диагноза. Назначают после проведения рентгенографии и КТ.
- Трансторакальная плевральная пункция.
- Анализ крови на содержание специфических онкомаркеров.
- Исследование клеток в смывах после проведения бронхоальвеолярного лаважа. По диагностической ценности приравнивается к биопсии.
Отличия новообразований лёгких от других болезней
Чем отличается туберкулез от рака и как распознать болезни по внешним признакам?
Туберкулез и рак легких – совершенно разные патологии, хотя внешние проявления этих заболеваний очень похожи. Злокачественное образование возникает по причине клеточных мутаций и не является заразным, а туберкулез вызван микобактерией (палочкой Коха) и крайне заразен.
Симптомы, свойственные обеим патологиям:
- выраженная потеря веса;
- сильная слабость в мышцах, общая утомляемость;
- кашель разной степени интенсивности, одышка;
- присутствие в мокроте кровянистых включений;
- болезненность в грудной клетке;
- нарушение частоты и ритма биения сердца.

Как же отличить туберкулез от легочной онкологии? Имеется определенная разница в симптомах, которую замечает опытный врач.
Чтобы дифференцировать туберкулез легких и рак, обращают внимание на следующие особенности:
- раковые изменения в клетках при цитологическом исследовании фрагмента ткани очага поражения и лимфоузлов;
- при онкологии наблюдают заметное снижение концентрации лимфоцитов, при туберкулезе, наоборот — увеличенное содержание лимфоцитов;
- при злокачественном процессе существенно снижается количество альбуминов в сыворотке и увеличивается уровень белков-глобулинов;
- диагностика туберкулеза предусматривает также исследование не менее трех проб мокроты под микроскопом по Цилю-Нильсену;
- при туберкулезе проба Манту дает яркую положительную реакцию, при этом отмечается уменьшение фракций альбуминов и увеличение глобулинов; при раке реакция на туберкулин отрицательная или слабоположительная, а изменений в составе белковых фракций не происходит.
Специалисты утверждают, что нередко в результате неверно поставленного диагноза – воспаления легких, больному с начальной стадией легочной онкологии назначаются физиопроцедуры с глубоким прогреванием. Подобные роковые ошибки во много раз усиливают агрессию опухоли.
Обычно для уточнения диагноза начинают лечение противобактериальными средствами, меняя антибиотик через 3 – 5 дней. При этом считается, что если за 10 – 14 дней не выявляется значительного улучшения, то есть основания для онкологического диагноза.
По итогам лечения и обследования, пневмонию подтверждают такие факторы, как:
- острое начало;
- выраженные признаки воспалительных явлений (могут присутствовать и при онкологии);
- выслушивание влажных хрипов;
- более высокий уровень лейкоцитов и СОЭ, которые снижаются в процессе лечения пневмонии;
быстрый лечебный эффект на фоне антибактериальной терапии (но в начальной стадии ракового процесса у 25 – 40 пациентов из ста антибиотики также дают ложноположительный результат); - положительные изменения на рентгенограмме спустя 10 – 14 дней на фоне лечения антибиотиками.
Последний фактор имеет в дифференциации онкологической патологии наибольшее диагностическое значение. Признаки рака и воспаления легких при рентгенографии очень схожи, затемнения при обоих диагнозах бывают однородными и неоднородными.
Но при анализе особенностей рентгенограммы, отмечается:
Фиброз легких – аномальный процесс в легких, при котором их стенки спадаются (сжимаются), а вместо нормальной функционирующей ткани формируется соединительная. Чем агрессивнее она разрастается, тем сильнее выражено развитие фиброателектаза – сближение стенок органа, замена спавшейся ткани фиброзной и нарушение дыхательной функции вплоть до удушья, как при астме.
Внешние симптомы онкологии и фиброза легких почти не отличаются, и многие считают, что фиброз легкого это рак, хотя патологии имеют разную природу.
Хотя базовые признаки на первых стадиях обоих заболеваний аналогичны, однако при прогрессировании фиброза легких и масштабных поражениях ткани наблюдается:

Однако эти признаки не специфичны. Бронхоскопия в случае фиброза также не рассматривается, как показательное диагностическое исследование.
Чтобы точно определить, что это фиброз лёгких, а не рак, среди исследований выделяют:
- Рентгенографию, при которой изменения при фиброзе обнаруживаются с обеих сторон, чаще в нижних сегментах.
- Компьютерную томографию (как второй значимый метод).
- Ангиопульмонографию, позволяющую выявить расширение центральных ветвей в легочных сосудах и сужение периферических.
- Биопсию. Этот метод, применяемый для дифференциации рака от фиброза легких, считают самым достоверным.
Рак легкого тяжелое онкологическое заболевание, которое занимает одно из лидирующих мест в структуре раковых патологий. Несмотря на свою высокую распространенность и летальность, диагностика данного заболевания до сих пор весьма затруднена.
Более чем в половине случаев (55-60%) при раке легких выставляется неверный диагноз пневмония. Причины развития и клиническая картина этих заболеваний могут сильно различаться, однако, не всегда.
Рак очень коварное заболевание, способное длительное время протекать бессимптомно, а когда проявляется, имитировать другие патологии легких. Это и является основными причинами диагностических ошибок.
Как отличить воспаления легких от онкологии?
Причины развития пневмонии и рака легких сильно различаются. Но, в некоторых случаях они могут провоцировать развитие друг друга или являться осложнением. Следует учитывать этот факт во время диагностики и лечения.
Причины развития пневмонии очень просты инфекционные агенты, которые проникают в респираторные отделы легких. В организм возбудитель попадает чаще всего аспирационным путем.
Менее встречающимися являются гематогенный и лимфогенный пути. Еще реже встречается прямой занос, который осуществляется посредством каких-либо инородных предметов, находящихся в легком или бронхе (интубационные трубки, ранящий снаряд и другие).
Возбудителями пневмонии могут быть любые микроорганизмы, которые попадают в легкие, если для развития инфекции созданы благоприятные условия. Такие условия появляются при возникновении факторов риска у человека. К ним относятся:
- курение,
- снижение иммунитета (как местного, так и системного),
- вредные экологические и производственные факторы,
- острые и хронические заболевания (особенно дыхательной системы),
- хирургические вмешательства на органах грудной клетки,
- врожденные и приобретенные пороки развития легких,
- залеживание (длительное нахождение в горизонтальном положении, как правило, характерно для стариков, после хирургических операций, тяжелых травм),
- злоупотребление алкоголем, наркомания.
Более подробно о факторах развития пневмонии >,>,
В некоторых случаях наблюдается бактериально-вирусная ассоциация, когда на фоне бактериальной пневмонии присоединяется вирусная инфекция. Существуют и другие формы смешанной этиологии (бактерии-грибы, вирусы-грибы и другие).
На протяжении многих лет проводятся исследования, посвященные выяснению причин развития рака легких и способов предотвращения его появления. Однако, до сих пор не всегда можно точно установить этиологический фактор. Многие исследователи высказывают мнения о том, что развитие данного заболевания носит генетическую предрасположенность.
Это подтверждают и многие исследования, которые показывают, что онкология легких чаще возникает у лиц имеющих отягощенный анамнез по данной патологии. Причем что для реализации такой наследственной предрасположенности не всегда нужен пусковой фактор, это может произойти самостоятельно.
К распространенным причинам развития онкологического заболевания легких относятся:
- курение (80% пациентов курят или курили),
- производственные вредности (вдыхание частиц пыли, асбеста и других веществ),
- лучевое излучение (радон, уран, рентген),
- вирусы (папилломы человека, цитомегаловирус и другие),
- хронические заболевания легких,
- фиброз и цирроз легкого,
- метастазы.
Справка! Курение считается основной причиной на данный момент. Производственные факторы составляют 15%, а вирусные около 5%. Все остальные встречаются реже.
Можно сделать вывод, что основной причиной в развитии пневмонии являются микроорганизмы, без которых невозможно развития заболевания (за исключением редких случаев асептической пневмонии). Что касается онкологии, то здесь в качестве основных причин выступают курение и процессы приводящие к образованию фиброзной ткани.
Патогенез пневмонии состоит из трех последовательных стадий:
- Разгар (прилив) после проникновения в легкое возбудитель повреждает альвеолоциты, что приводит к еще большему угнетению местного иммунитета. Это способствует скорейшему распространению бактерий и поражению новых участков ткани. Эта стадия продолжается в течении первых 3-х суток.
- Опеченение (гепатизация) характеризуется полным заполнением и пропитыванием пораженного участка экссудатом, содержащим огромное количество фибрина. Легкое в этом случае становится плотным. Эта стадия протекает в два этапа: 1. красное опеченение вследствие поражения стенок сосудов происходит миграция эритроцитов в полость альвеол, при этом легкое приобретает бурое окрашивание (напоминает печень), 2. серое опеченение происходит разрушение эритроцитов и миграция большого количества лейкоцитов к месту поражения. Легкое приобретает белую окраску. Вторая стадия длится около недели, после чего наступает третья.
- Разрешение (реконвалесценция) на этой стадии происходит постепенное очищение легких и их восстановление. Её длительность зависит от тяжести заболевания, наличия осложнений, состояния организма больного.
Патогенез рака легкого также состоит из трех этапов:
- Инициация проникновение в легкие концерогенного фактора и осуществления его вредного воздействия. На этом этапе происходит повреждение эпителиальных клеток с изменением их структуры ДНК. При этом клетка становится дефектной и способной к перерождению в атипичную. Эту стадию еще можно назвать предраковой, так как на этом этапе, если прекратить действие онкогенного фактора еще можно избежать развития опухолевого процесса.
- Промоция приходит на смену инициации, если продолжается поступление онкогенных факторов. Это приводит к накоплению в клетках повреждений ДНК и активации раковых генов. Клетка становитося атипичной, утрачивает дифференцировку и приобретает возможность к неукротимому делению.
- Прогрессия характеризуется прогрессированием уже сформированной опухоли. Она разрастается, захватывая близлежащие ткани и органы, дает метастазы. В этом момент, как правило, рак переходит на 4 стадию (ступень).
Клиническая картина является очень плохим сравнительным признаком, так как при каждом заболевании она индивидуальна, а при онкологии длительное время может отсутствовать. Но, симптомы это то, что позволяет заподозрить и диагностировать болезнь, по этому необходимо знать и уметь проанализировать их.
Клиника при пневмонии включает в себя острое начало со следующими симптомами: 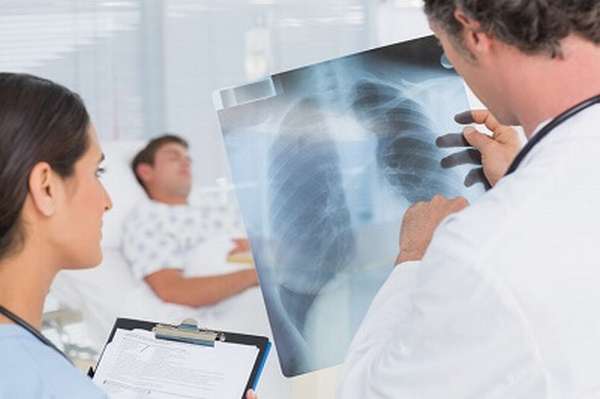
- высокая лихорадка (38-39оС),
- кашель (сначала сухой, затем продуктивный),
- боль в грудной клетке,
- слабость, утомляемость,
- при перкуссии притупление перкуторного звука над участком поражения,
- при аускультации мелкопузырчатые хрипы и крепитация,
- при рентгенографии инфильтрат (чаще в нижней доли).
Подробнее о симптоматике >,>,
Последствия пневмонии могут быть разными, как правило, погибшие клетки легких заменяются соединительной тканью (пневмосклероз). Соединительная ткань, под действием тригерных факторов, имеет высокую склонность к злокачественному перерождению.
Рак легких длительное время (годами) может никак не проявляться или сигналить какими-то незначительными, малозаметными симптомами, на которые не обращают внимания. Наиболее частыми проявлениями опухоли легкого являются:
- кашель (встречается у 75% пациентов),
- кровохарканье (57%),
- боль в груди (50%),
- одышка,
- желтый или землистый оттенок кожи,
- воспаление периферических лимфоузлов,
- изменение голоса (осиплость, огрубление),
- потеря веса.
Важно! При длительном кашле (несколько месяцев) без других симптомов необходимо пройти скрининговое обследование на рак легких.
Существует еще множество симптомов, которые появляются при прорастании опухоли в другие ткани и органы. Как правило, на этот период и диагностируется заболевание. К таким симптомам относятся:
- боль в сердце,
- парестезии,
- слабость в верхних конечностях,
- синдром Горнера (миоз, энофтальм, сужение глазной щели),
- отечность лица.

Как видно из перечисленного, симптомы не специфичны, что очень сильно затрудняет диагностику, особенно на ранних этапах, когда никаких проявлений не наблюдается.
Течение ракового процесса может осложняться присоединением инфекции, что приводит к развитию параканкрозной пневмонии, при которой очаг воспаления локализуется в злокачественной опухоли.
При этом симптомы изначального заболевания могут перейти в другое или наложиться друг на друга, что также запутывает диагностику.
Лечение
Отличия в лечении пневмонии и рака огромные. По этой причине очень важна правильная диагностика, так как диагностическая ошибка приведет к неверному лечению, которое может ускорить развитие заболевания и вызвать осложнения.
В терапии воспаления легких ключевым звеном является антибактериальное лечение. Оно устраняет этиологический фактор развития болезни. Вся остальная терапия направлена на подавления патогенеза, симптомов и на реабилитацию пациента.
В некоторых случаях рак легких дает положительную динамику на прием антибиотиков, это связано с тем, что после приема антибиотиков может восстановиться проходимость бронхов и исчезает воспаление.
Подробнее о лечении пневмонии >,>,
В лечении онкологических заболеваний используют:
- лучевую терапию,
- химиотерапию,
- хирургическое вмешательство.
Метод лечения зависит от стадии заболевания. Но чаще всего используют все три способа.
Заключение
Рак легких и пневмония совершенно разные заболевания. Однако, количество диагностических ошибок все равно остается большим. С чем же это связано? Скорее всего с увеличением количества атипичных форм заболеваний, которые протекают не в соответствии с классической клинической картиной.
Также это может быть связано с многогранным проявлением онкологического процесса. Поэтому необходимо тщательно обследовать пациентов с неясной симптоматикой, прибегая, при необходимости, к новейшим диагностическим методам.
— Мало того, что вы один из лучших пульмонологов Европы, вы ещё и в главной группе риска сейчас по коронавирусу. Дайте, пожалуйста, рекомендации для людей вашего поколения и чуть помладше, то есть для тех, кто, как мы видим, действительно подвержен высокой летальности — и в Китае, и в Италии, и в Иране.
— Для того чтобы понять группы риска при этом заболевании: в первую очередь это люди, которые контактируют с животными, представляющими биологический резервуар. Скажем, 2002 год — это были африканские кошечки, в 2012 году это были верблюды, а сейчас немножко путается наука, до конца не установлено. Больше данных, что это определённый сорт летучей мыши — тот, который китайцы употребляют в пищу.
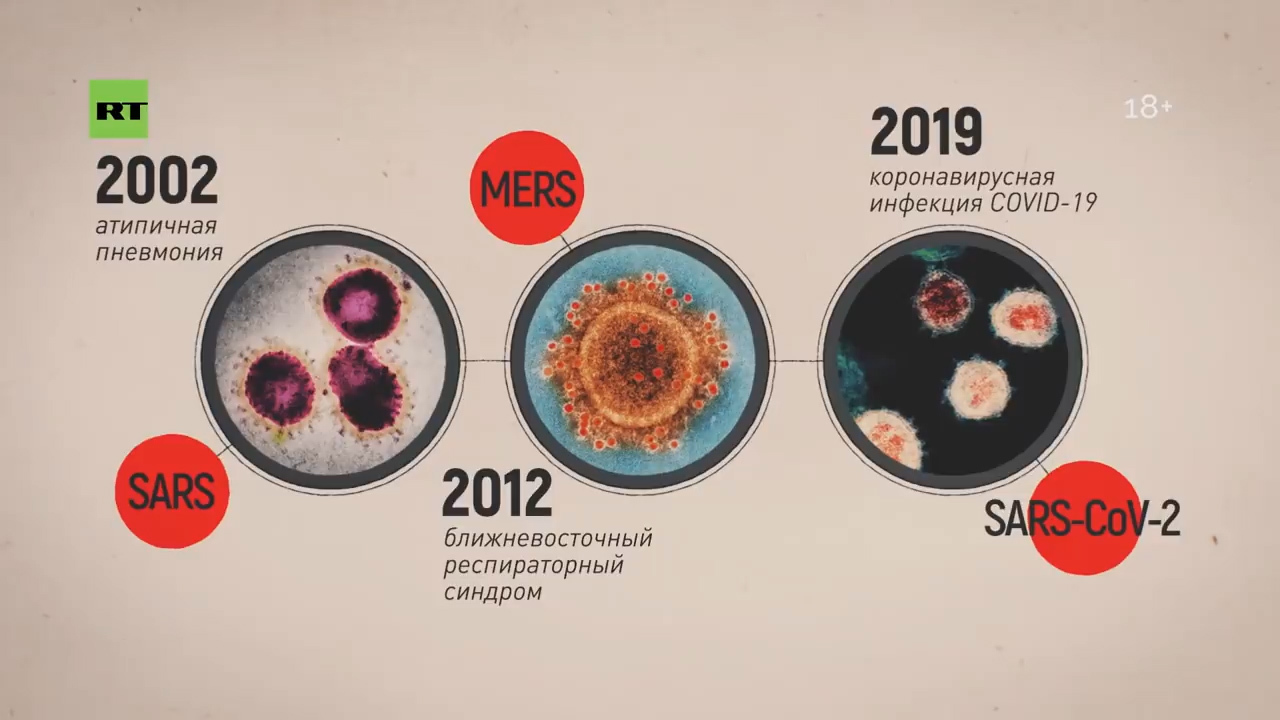
Вот эта летучая мышь распространяет коронавирус через испражнения. Поэтому идёт обсеменение. Допустим, рынок — морепродукты или какие-то другие продукты и так далее. Но когда мы говорим об эпидемии, то человек заражает человека. Поэтому эта фаза уже пройдена. Сейчас человек заражает человека.
Коронавирусы — очень-очень распространённая вирусная инфекция, и человек с ней встречается в жизни много-много раз. Ребёнок в течение года до десяти раз переносит заболевания, которые мы называем острой простудой. А за этой острой простудой стоят определённые вирусы.
И второе место по своей распространённости занимает как раз коронавирус. Проблема в том, что от этих вроде бы безобидных возбудителей отмахивались, никогда не могли понять причинно-следственных отношений. Если, скажем, ребёнок простыл, у него насморк, что за этим пойдёт? И так далее. Где-то в течение двух недель малыш или взрослый болеет — и всё это бесследно исчезало.
А вот в 2002-м, 2012-м и теперь уже в 2020 году ситуация качественно изменилась. Потому что те серотипы, которые стали циркулировать… они поражают эпителиальные клетки.

Эпителиальные клетки — клетки, которые выстилают дыхательные пути, желудочно-кишечный тракт и мочевыводящую систему. Поэтому у человека симптомы лёгочные, симптомы кишечные. И при исследовании анализов мочи тоже выделяют… такую нагрузку.
Но эти новые штаммы, о которых мы сейчас с вами ведём беседу, у них есть такие свойства — вступить в контакт с рецептором второго типа, ангиотензин-превращающего фермента. А с этим рецептором связано такое серьёзное проявление, как кашель.
Поэтому у больного, у которого появляются симптомы поражения нижнего отдела дыхательных путей, характерный признак — кашель. Это поражаются эпителиальные клетки самых-самых дистальных отделов дыхательных путей. Эти дыхательные трубочки очень маленькие.
— Дистальных — дальних, вы имеете в виду?
— Дальних. Маленького диаметра.
— Значит, это то, что рядом с бронхами находится у нас?
— Это бронхи, потом уже бронхиолы, респираторные бронхиолы. И когда воздух, диффузия газов идёт на поверхности альвеол, то они проходят как раз этот участок дыхательных путей.
— То есть первичный. Первое — это кашель.
— Нет, первое — это насморк, першение в горле.
— Вот говорят, что насморка как раз нет.
— Нет, это проблемы больших данных. Обработаны 74 тыс. историй болезни, и у всех ринорея (насморк. — RT) была. Когда вам так говорят — там действительно есть некоторые нюансы. Биология такая. Биологическая мишень вируса — эпителиальные клетки. Нос, орофарингеальная область, трахея, и потом мелкие бронхиолы, которые являются особенно опасными для человека. А оказалось, что, имея этот механизм, они приводят к резкому срыву иммунитета.
— Почему?
— Объяснение, которое сегодня даёт наука, — вовлекается в процесс белок, который называется интерферониндуцированный протеин-10. Вот именно с этим белком связана регуляция врождённого иммунитета и приобретённого иммунитета. Как это увидеть? Это очень глубокое поражение лимфоцитов.
— То есть у вас падают лимфоциты сразу на общем анализе?
— Да. И если там лейкоциты повысятся, тромбоциты повысятся, а более устойчивой является именно лимфопения, то есть лимфотоксический эффект самих вирусов. Поэтому сама болезнь имеет как минимум четыре очерченных этапа. Первый этап — это вирусемия. Безобидная простуда, ничего особого нет. Семь дней, девять — приблизительно в этом интервале.
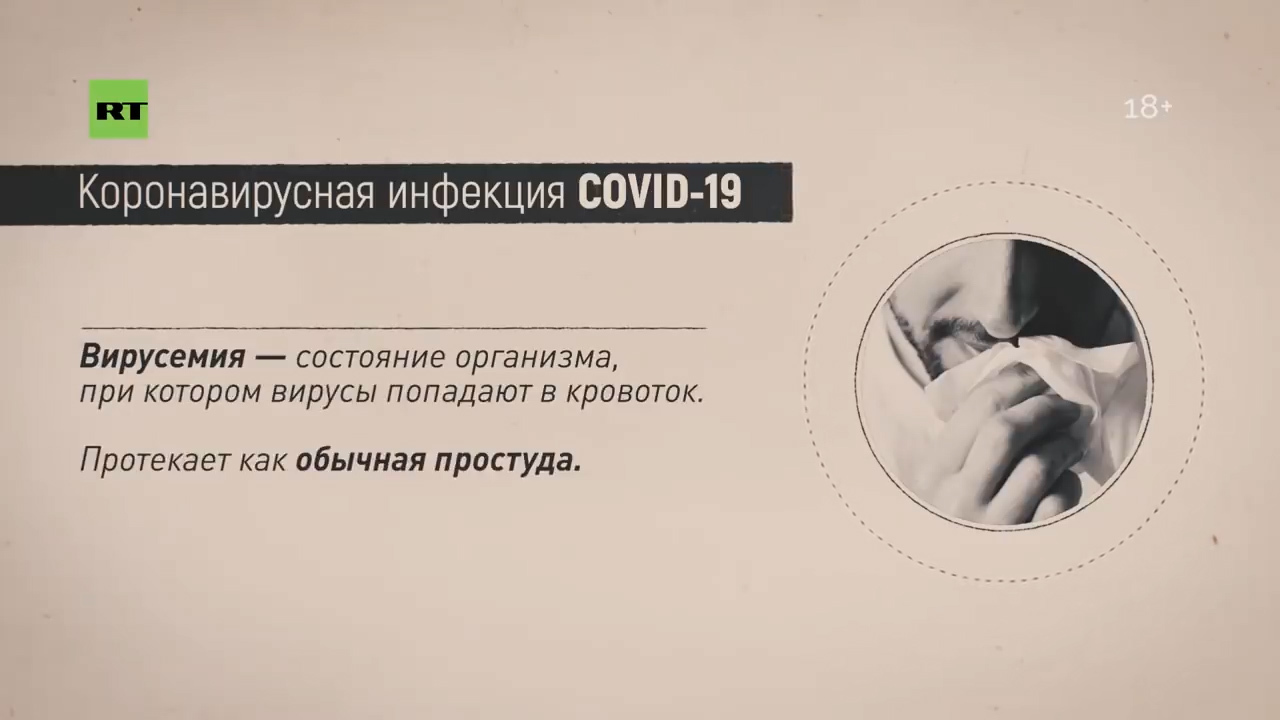
А вот начиная с девятого дня по 14-й ситуация качественно меняется, потому что именно в этот период формируется вирусно-бактериальная пневмония. После поражения эпителиальных клеток в анатомическом пространстве дыхательных путей происходит колонизация микроорганизмов, в первую очередь тех, которые населяют у человека орофарингеальную область.
— То есть уже бактерии?
— Бактерии, да. Поэтому эти пневмонии всегда вирусно-бактериальные.
— Значит, вирус, так сказать, наполняет альвеолы, где всё время живут какие-то бактерии? И они сами по себе где-то живут, в каком-то количестве?
— Вообще, мы считаем, что нижний отдел дыхательных путей стерилен. Вот так устроен механизм защиты, что именно нижний отдел дыхательных путей.
— Там ничего нет.
— Не заселён. Когда вирус внедрился и он нарушил этот барьер, там, где была стерильная среда в лёгких, начинают колонизироваться, размножаться микроорганизмы.
— То есть не вирус вызывает пневмонию? Всё равно пневмонию вызывают бактерии, конечно.
— Ассоциации: вирус — бактерии.
— Да.
— Окно, где врач должен проявить своё искусство. Потому что часто вирусемический период — как лёгкое заболевание, как лёгкая простуда, недомогание, насморк, лёгкая температура небольшая, субфебрильная. А вот период, когда кашель усилился и когда появилась одышка, — это два признака, которые говорят: стоп, это уже качественно другой пациент.
Если эта ситуация не контролируется и болезнь прогрессирует, то наступают уже более серьёзные осложнения. Мы называем это респираторным дистресс-синдромом, шоком. Человек дышать самостоятельно не может.

— Отёк лёгких?
— Понимаете, отёков лёгкого много, на самом деле, бывает. Если быть точными, мы это называем некардиогенный отёк лёгкого. Если, скажем, кардиогенный отёк лёгкого мы можем лечить с помощью определённых лекарственных препаратов, то этот отёк лёгкого можно лечить только с помощью машины механической вентиляции лёгких или продвинутых методов, таких как экстракорпоральная гемоксигенация.
Если человек переносит эту фазу, то иммуносупрессия, вызванная поражением приобретённого и врождённого иммунитета, становится губительной и у больного присоединяются такие агрессивные возбудители, как синегнойная палочка, грибы. И те случаи смерти, которые произошли, — у 50%, которые длительно находились на искусственной вентиляции лёгких, альвеолы все заполнены грибами.
Грибы появляются тогда, когда глубокая иммуносупрессия. Какая же судьба человека, который перенес всё это? То есть он перенёс вирусемию, он перенёс вирусно-бактериальную пневмонию, он перенёс респираторный дистресс-синдром, некардиогенный отёк лёгкого и он перенёс септическую пневмонию. Он будет здоров или нет? И вот, собственно говоря, сегодня мир озабочен именно этим: какая судьба у человека, у тех вот 90 тыс. китайцев, которые перенесли коронавирусную инфекцию?

— 90 тыс. — они сами по себе перенесли, они на ИВЛ не лежали, грибов у них не было. ОРЗ и ОРЗ.
— Но сама проблема — она очень важна. Потому что практическая медицина стоит перед фактом резкого роста так называемых лёгочных фиброзов. И вот у этой группы лиц, перенёсших коронарную инфекцию, в течение года формируется фиброз лёгкого.
— То есть когда лёгочная ткань уплотняется?
— Да. Как жжёная резина. Лёгкое становится как жжёная резина, если аналогию проводить.
— К вам попадает пожилой человек, у него точно диагностирован коронавирус. И он ещё не на девятом дне, то есть его ещё не надо на ИВЛ класть. Как вы его будете лечить?
— Вы знаете, в чём дело: мы таких больных пока не лечим, потому что нет лекарственных препаратов, лекарственных средств, которые надо применять в этой фазе. Панацеи нет. Потому что лекарство, которое бы действовало на вирусемию, на вирусно-бактериальную фазу, на некардиогенный отёк лёгкого, на сепсис, — панацея, такого не может быть.
Потому что, если вернуться к опыту 2002 года, когда увидели уязвимость медицинского персонала, врачам, сёстрам рекомендовали применять тамифлю и озельтамивир — антигриппозный препарат. И при определённых серотипах коронавируса, действительно, механизм внедрения в клетку тот же, как при вирусах гриппа. Поэтому показали, что эти препараты могут защитить лиц, где высокий риск развития этого заболевания.
Или же у него выявляется носительство вируса, ему дают эти препараты и так далее. Но это, я ещё раз хочу сказать, серьёзной доказательной базы не имеет. Ситуация, которая наиболее грозная, потому что она определяет судьбу человека. Простудное состояние — одно дело. А другое дело — когда вирусно-бактериальная пневмония, это принципиально другая вещь.
И здесь очень важно подчеркнуть, что только антибиотиками помочь такому больному проблематично. Здесь должна быть обязательно комбинированная терапия, которая включает средства, стимулирующие иммунитет. Это очень важный момент.
— А что вы имеете в виду? То есть, условно говоря, вы ему пропишете амоксиклав с каким-то иммуномодулятором?
— Да, обычно назначают цефалоспорины четвёртого поколения, не амоксиклав, в комбинации с ванкомицином. Такая комбинация — широкая, потому что очень быстро идёт смена грамположительной и грамотрицательной флоры. А вот какой иммуномодулирующий препарат назначить — это вопрос для научного исследования.
Итак, мы понимаем, что резко пострадает иммунитет. Мы понимаем высокую уязвимость человека к той инфекции, которая у него начинает колонизироваться в дыхательных путях. Поэтому, к сожалению, мы как бы чёткой линии не имеем. Но то, что реально может помогать таким больным в такой ситуации, — это иммуноглобулины. Потому что это заместительная терапия.
И поэтому таким больным, чтобы не разыгрался сепсис, по крайней мере, они не вошли в фазу сепсиса, назначают высокие иммуноглобулины. Американские врачи применили средство у своего больного, которое применяют при лихорадке Эбола. Это препарат группы, аналог нуклеозидов. Это группа препаратов, которые применяют при герпесе, при цитомегаловирусе и так далее.
— То есть это противовирусная или поддерживающая антивирусную терапию, да?
— Нет, это препарат, который действует всё-таки на те механизмы в клетке, которые противостоят репликации вируса. Вот у меня в руках (фотография президента США Дональда Трампа. — RT). Он собрал всю верхушку, которая могла бы высказаться по препаратам перспективным. Два вопроса, которые он поставил, он готовился к этой конференции. Первый вопрос: насколько учёные Соединенных Штатов Америки готовы к внедрению вакцины?
— Полтора года.
— Да, совершенно точно. Это два года. Он говорит: что в таком случае? Есть ли у страны препараты, которые могли бы защитить? И, собственно говоря, они сказали: да, такой препарат есть.
— Что?
— Что это за препарат? Он называется ремдесивир.

— Давайте посмотрим его.
— Вот учёные сказали, учитывая тот опыт, который есть, и обсуждения и так далее. Хотя, конечно, есть другие препараты, которые активно изучаются. Вообще, это направление очень интересное: что, собственно говоря, считается перспективным. Перспективным считается применение стволовых мезенхимальных клеток. Но в какой стадии?
— Слушайте, вот вы, как человек, который много лет этим занимается, от астмы до пневмонии, можете как-то попытаться спрогнозировать развитие этой эпидемии, например, в России?
— Вы знаете, в чём дело? Я хочу сказать, что, если Россию сравнивать с окружающим миром и брать коронавирус 2002 года, там ни одного больного не было.
— Может, мы просто не диагностировали?
— Он у нас вообще единственный сертифицированный, да?
— Вирус уже в России, как бы санэпидемслужба ни старалась. Как вы считаете, как он будет развиваться? Закончится ли он весной, например, с приходом лета?
— Знаете, мне кажется, картинка повторяет то, что было тогда. Это, если вы помните.
— Тогда — в 2002 году? То есть когда был SARS?
— Он отличается на 16, по-моему, нуклеозидов.
— Если пойдёт по этому сценарию, то нужно сказать, что где-то в апреле-мае эта проблема уже остро, по крайней мере, стоять не будет.
— Просто из-за сезонного прекращения респираторных инфекций?
— Да. Климатический фактор, целый ряд других факторов. Сейчас, когда беда, конечно, к нам приходит не из Китая, а из Европы. Те, кто возвращается из этих стран, в первую очередь из Италии, сегодня, запомните: Урбани. Это он сделал очень многое. Я считаю, это просто подвиг врача, который так много сделал. Это был вирусолог из Милана.

— Тогда, в 2002 году?
— Он эксперт ВОЗ, я с ним встречался по линии Всемирной организации здравоохранения. Он в списке был эксперт по коронавирусам. И тогда его направили в Ханой. Они распределились, ему достался Вьетнам. И во Вьетнаме, когда он приехал, была паника. Врачи перестали выходить на работу. Медицинский персонал тоже. Больные есть, а врачебного и медицинского персонала нет.
Он оценил ситуацию. С трудом ему удалось переломить её, снять эту паническую ситуацию, которая была тогда в госпитале. Ну а самое главное — он стал общаться с правительством и сказал: закрыть страну на карантин. Вот откуда всё это пошло. Это пошло от Урбани. Они начали артачиться.
— Вьетнамцы?
— Да, Вьетнам. Что это экономика, туризм и так далее. В общем, он нашёл эти слова, он убедил. И Вьетнам — первая страна, которая вышла из этого. И он посчитал, что его работа закончена. Он набрал материал для вирусологического обследования и сел в самолёт, который летел в Бангкок.
Там американские вирусологи, они должны были встретиться. А когда уже полетел, понял, что заболел. Заболел так же, как эти несчастные вьетнамцы в том госпитале. И он стал всё записывать, описывать. Вот время такое-то — моё самочувствие такое-то.
— Лететь три часа?
— Какие рекомендации вы можете дать человеку, который обнаруживает у себя… Ну то есть мы уже договорились, что вирус в общей популяции. Мы уже не можем, на самом деле, его контролировать.
— Да. Значит, такие обывательские рекомендации?
— Да, именно так.
— В первую очередь — это всё-таки хороший уход за слизистой носа и орофарингеальной областью.
— То есть покупаешь морскую воду и себе…
— Да, и промываешь тщательно. Но лоры — они очень хорошо показывают эффективный лаваж. То есть должно прийти всё-таки ощущение свободного дыхания. Второе место — это орофарингеальная область за увулой. И там тоже нужно хорошо сделать лаваж орофарингеальной области.
— То есть надо прыскать не только в нос, но и глубоко в гортань?
— Да, и прополаскивать. И не лениться делать до тех пор, пока не придёт чувство чистых, хороших дыхательных путей. Из всех путей это средство самое эффективное. Я бы посоветовал тем людям, которые могут себе позволить, приобрести небулайзер или.
— То есть такой аэрозольный, да? С ультразвуком?
— Да. И он позволяет гигиену именно верхней части дыхательных путей доводить до хорошего состояния. Когда присоединяется кашель — желательно всё-таки применить те лекарства, которые мы прописываем больным бронхиальной астмой. Это или беродуал, или вентолин, или сальбутамол. Потому что именно эти препараты улучшают мукоцилиарный клиренс, снимают спазм.
— То есть отхаркивающий? АЦЦ?
— Да, АЦЦ и флуимуцил. И чего нельзя делать — это применять глюкокортикостероиды. Этот вирус, его репликация резко нарастает.
— Что это значит?
— Глюкокортикостероиды — это преднизолон, метилпреднизолон, дексаметазон, метаметазон.
— То есть не надо колоть гормоны, условно говоря, если у вас вирусная инфекция?
— Есть ингаляционные стероиды. Но есть больные с астмой, которые заболели, находятся на этой терапии. Это уже как бы индивидуальные решения. Конечно, 2020-й войдёт в историю медицины как новая болезнь. Мы должны это признать, что мы поняли новую болезнь. Две новые пневмонии пришли. Это пневмония, которая вызывается электронными сигаретами, вейпами, и сейчас в Соединённых Штатах от этого умерли.
— . несколько тысяч подростков. Да, это известный факт, и чем лечить — непонятно. Сажаешь на ИВЛ — они умирают сразу.
— Да. Вы понимаете, в чём проблема-то? Вот у них развиваются те изменения в лёгких, которые возникают при этом. Они вроде бы схожие. Это респираторный дистресс-синдром, о котором мы с вами ведём разговор. В литературе поднимаются очень серьёзные вопросы: роль коронавирусов в трансплантологии. Одна из проблем — это облитерирующий бронхиолит, который возникает особенно при пересадке.
— Пересадке лёгких?
— Да, лёгких и костного мозга. Стволовых клеток. Вот, собственно говоря, всё хорошо сделано, всё нормально, человек ответил на эту терапию, а начинает нарастать проблема дыхательной недостаточности. И причину этих бронхиолитов поймали — это коронавирус. То есть новое знание пришло.
Читайте также:


