Вирус папилломы может вызвать увеличение лимфоузлов
- 4683
- 3,9
- 0
- 2
Обратите внимание!
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Исследования в области происхождения злокачественных опухолей, ежегодно уносящих миллионы человеческих жизней, ведутся с XIX века. Работая в области молекулярной вирусологии, Вармус совместно с Дж. М. Бишопом в исследованиях 1970-х гг. сделали открытие, которое по-новому осветило долго остававшуюся дискуссионной проблему этиологии опухолей у человека и животных. Согласно полученным результатам, неконтролируемый рост клеток, образующих опухоль, вызывается не только проникающим в клетку извне онковирусом, но и внутренними процессами в самой клетке. Вармус доказал, что нормальные гены роста клетки вследствие случайных спонтанных мутаций под воздействием химических канцерогенов или, порой, процесса старения могут изменять свою молекулярную структуру и таким образом превращаться в протовирусы онкогенной природы. За открытие клеточного происхождения онкогенных протовирусов Вармус совместно с Дж. М. Бишопом в 1989 г. были удостоены Нобелевской премии по физиологии и медицине [1].
Один из самых распространённых вирусов в человеческой популяции — вирус Эпштейна-Барр (рис. 1) — был открыт и описан в 1964 году двумя английскими вирусологами: Майклом Эпштейном и Ивонной Барр. Вирус Эпштейна-Барр (ВЭБ) — член семейства герпесвирусов [6, 7]. В инфицированных клетках вирусная ДНК, как правило, не встроена в клеточный геном, а находится в ядре в виде замкнутого кольца (эписомы). Биологическое значение интеграции ВЭБ в геном клетки остается неясным. Высказываются предположения, что эписомная ДНК необходима для реализации полноценной репликации ВЭБ, завершающейся формированием вирусных частиц [8].

Рисунок 1. Структура вириона вируса Эпштейна-Барр. Вирион ВЭБ построен таким образом, что вирусная нуклеиновая кислота окружена белковой оболочкой (капсидом), образуя вместе с ней структуру, получившую название нуклеокапсид. Капсид имеет 25 граней и состоит из 162 субъединиц (так называемых капсомеров). Средние размеры вириона — около 150 нанометров. Снаружи вирусная частица покрыта двухслойной мембраноподобной оболочкой, именуемой суперкапсидом, или пеплосом. При этом между внешней мембраноподобной структурой и нуклеокапсидом располагается так называемая волокнистая оболочка, имеющая белковую природу и получившая название тегумент [8]. Рисунок с сайта viralzone.expasy.org.
В отличие от многих других герпесвирусов, вирус Эпштейна-Барр поражает в первую очередь эпителиальные клетки ротовой полости, глотки, миндалин. Здесь он размножается наиболее активно, и поэтому главным путём заражения вирусом являются поцелуи (вот и приехали). Наибольшее количество вирусных частиц находится в клетках эпителия около слюнных желез, и со слюной выделяется большое количество их. Не удивительно, что инфекционный мононуклеоз — самое распространённое заболевание, вызываемое вирусом Эпштейна-Барр, — называют ещё болезнью поцелуев [9].
Входными воротами инфекции являются клетки ротовой полости и носоглотки [10]. ВЭБ проникает в В-лимфоидную ткань ротоглотки, а затем происходит его распространение по всей лимфатической системе организма. ДНК вируса попадает в ядро клеток, при этом белки ВЭБ предоставляют инфицированным В-лимфоцитам способность непрерывно размножаться в культуре. Вирус может делать клетки бессмертными [11].
После первой встречи человека с ВЭБ вирус в незначительном количестве сохраняется в организме хозяина в течение всей жизни. Однако если любой элемент иммунного ответа нарушен, даже незначительное количество ВЭБ-инфицированных клеток может преумножиться колоссально [12].
Инфицированные В-клетки могут значительное время находиться в миндалинах, что позволяет вирусу выделяться во внешнюю среду со слюной. С зараженными клетками ВЭБ распространяется по другим органам. В пораженных вирусом клетках возможно два вида развития: литический, приводящий к разрушению клетки-хозяина, и латентный (клетка заражена, но ничего не выдает нахождения вируса), когда число вирусных копий небольшое и клетка не разрушается. ВЭБ может длительно находиться в В-лимфоцитах, эпителии носоглотки и слюнных железах. Кроме того, он способен проникать и в другие клетки: Т-лимфоциты, NK-клетки, макрофаги, нейтрофилы, эпителиоциты сосудов (рис. 2а, 2б) [13].

Злокачественные лимфомы (например, увеличение лимфоузлов), согласно данным Международного агентства по изучению рака, составляют 3–4% среди всех регистрируемых в мире злокачественных новообразований [14]. Лимфомы делят на две основные группы: лимфома Ходжкина (20–30 % всех лимфом) и неходжкинские лимфомы (около 70%) [14, 15].
Неходжикинские лимфомы — это совокупность новообразований, в возникновении которых принимают участие различные агенты [18]. Первая группа — это вирусы, трансформирующие лимфоциты и другие клетки (ВЭБ, HHV-8). Вторая группа представлена факторами различной природы, вызывающими иммунодефицитные состояния. К таким факторам в первую очередь относится ВИЧ (вирус иммунодефицита человека), вызывающий у инфицированного лица подавление иммунитета в результате истощения пула Т-лимфоцитов CD4+ и возникновение СПИДа. В третью группу входят некоторые инфекции, (например, H. pylori), которые увеличивают риск возникновения лимфом на фоне вызываемой ими хронической стимуляции иммунной системы и постоянной активации лимфоцитов [17].
Исследования последних лет свидетельствуют о том, что в патогенезе ВЭБ-ассоциированных патологий чрезвычайно важную роль играет вредный LMP1 — латентный мембранный белок 1, кодируемый одноименным геном (LMP1). Он обладает свойствами онкобелка и функционирует как постоянно активный псевдорецептор. Он способен изменять В-лимфоциты человека [19].
Есть предположение, что аминокислотные замены, накапливающиеся в LMP1, по-видимому, также вносят свой вклад в возникновение опухолей. Механизм этого процесса окончательно не установлен, но предполагается, что усиленный трансформирующий эффект мутированных LMP1 может представлять важную составляющую этого процесса. При этом показано, что различия в последовательности гена LMP1 могут определять агрессивный географически локализованный генотип ВЭБ [21].
Из известных механизмов действия LMP-2 (второй из братьев семейства LMP), расположенного на противоположном конце линейного генома, упоминается лишь способность этих белков совместно повышать сигнальную трансдукцию в ВЭБ (+) клетках [19].
По данным Харальда цур Хаузена, связь между вирусом и раковым заболеванием считается установленной при определении следующих критериев:
- эпидемиологические доказательства того, что вирусная инфекция является фактором риска для развития специфической опухоли;
- присутствие и сохранение генома вируса в клетках опухоли;
- стимуляция пролиферации клеток после введения генома (или его части) вируса в ткани культуры клеток;
- демонстрация того, что геном возбудителя индуцирует пролиферацию и злокачественный фенотип опухоли [19].
Однако канцерогенность ВЭБ далеко не однозначна. Несмотря на то, что кодируемые вирусом продукты способны вызывать пролиферацию инфицированных клеток, ведущую к возникновению лимфом у больных с иммунодефицитом, эти клинически агрессивные опухоли довольно часто поликлональны и подвергаются регрессии при восстановлении иммунного ответа на ВЭБ. Такие опухоли как лимфома Беркитта (ЛБ) и лимфома Ходжкина (ЛХ) встречаются не только в ВЭБ-ассоциированных, но и в ВЭБ-неассоциированных вариантах, что говорит о том, что патогенез этих новообразований связан не только с ВЭБ. Кроме того, злокачественные клетки больных ЛБ и ЛХ отличаются фенотипически от клеток ЛКЛ, полученных под воздействием ВЭБ in vitro, и не экспрессируют ряд белков, необходимых для трансформирующего роста. Эти находки позволяют предположить, что опухолевые клетки могут возникать и под воздействием факторов невирусного происхождения, а также зависеть от различных усиливающих рост клеток стимулов [17].
Лабораторная диагностика ВЭБ-инфекции базируется на цитологическом исследовании крови или костного мозга, серологических исследованиях и ПЦР. С помощью метода ПЦР можно определить ДНК вируса в плазме до клинических проявлений болезни, а репликация вируса в организме является показанием к противовирусной терапии и критерием эффективности проведенного лечения. Материалом для исследования служат слюна или рото- и носоглоточная слизь, соскоб эпителиальных клеток урогенитального тракта, кровь, спинномозговая жидкость, ткани опухоли и костный мозг. Как у больных ВЭБ, так и у носителей может быть получен положительный результат в ПЦР. Поэтому для их дифференцировки проводится количественный ПЦР-анализ для определения количества копий вирусного генома. У маленьких детей (до 1–3-х лет) по причине недостаточно сформированного иммунитета диагностика по антителам затруднительна, поэтому в данной группе пациентов в помощь приходит именно ПЦР. Однако в силу того, что ПЦР-анализ информативен только при размножении (репликации) вируса, то существует и определенный процент ложноотрицательных результатов (до 30%), связанный именно с отсутствием репликации в момент исследования. При этом важно сопоставление результатов клинических, серологических и молекулярных обследований в определении ВЭБ-инфекции, как причины имеющегося заболевания [1].
Специфическая профилактика (вакцинация) против ВЭБ не разработана, но проводятся клинические испытания. Основной проблемой при разработке вакцины является большое отличие в белковом составе вируса на разных фазах его существования. Впрочем, в настоящее время разрабатывается вакцина, которая содержит рекомбинантный поверхностный антиген gp350. После вакцинации первичная инфекция протекает субклинически, но собственно инфицирование человека не предупреждается. Кроме того, вырабатывающиеся нейтрализующие антитела не влияют на течение различных форм латентной инфекции, в том числе опухолей. Профилактические меры сводятся к укреплению иммунитета, закаливанию детей, мерам предосторожности при появлении больного в окружении, соблюдение правил личной гигиены.
Заключение
Широкое распространение ВЭБ с выраженным трансформирующим потенциалом среди населения планеты и редкого возникновения в инфицированной популяции связанных с этим вирусом опухолей с преимущественной их локализацией в определенных географических регионах позволяет сделать важный вывод. Подобно большинству опухолей иной вирусной природы, в патогенезе ВЭБ-ассоциированных новообразований важную роль играют дополнительные факторы, и одного ВЭБ недостаточно для возникновения опухоли. ВЭБ лишь инициирует пролиферацию инфицированных им клеток, а последующие события влияют на гистопатологический спектр возникающих неоплазий. Одним из важнейших факторов, в значительной степени определяющих возникновение ВЭБ-ассоциированных опухолей, служит выраженная иммуносупрессия (врожденная, ятрогенная или индуцированная любой вирусной инфекцией, и в первую очередь ВИЧ), приводящая к утрате функции иммунного распознавания клеток, инфицированных ВЭБ.
Таким образом, несмотря на многолетнее изучение связи ВЭБ с опухолями человека, вопрос о роли вируса в их возникновении до конца не изучен. Раскрытие механизма злокачественной трансформации вирусом, персистирующим в латентном состоянии более чем у 90% населения планеты, — задача чрезвычайно сложная. Однако технические достижения последних лет, существенно повысившие специфичность исследований, позволяют надеяться, что детали ВЭБ-ассоциированного канцерогенеза будут выяснены.
Воспаление лимфоузлов в паховой области называется паховый лимфаденит.
Этот процесс практически всегда сигнализирует об остром воспалении в районе наружных и внутренних половых органов.
Наличие клинических признаков такого воспаления (плотные болезненные узлы внизу живота в области паховых связок) требует углубленного обследования, установления причин лимфаденита и их лечения.
Он в большинстве случаев он является следствием патологического процесса в области наружных и внутренних половых органов.
Наличие клинических признаков такого воспаления (плотные болезненные узлы внизу живота в области паховых связок) требует углубленного обследования, установления причин лимфаденита и их лечения.
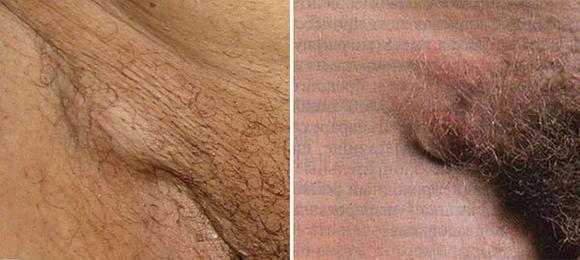
С целью выявления причин и последующего эффективного лечения, направленного на устранение воздействия основного этиологического фактора.
Основные причины воспаление паховых лимфоузлов
Лимфатические узлы представлены лимфоидной тканью, которая содержит клетки иммунной системы.
Они выполняют защитную функцию, собирая и очищая лимфу, которая по лимфатическим сосудам оттекает от определенных областей тела.
То есть эти важные органы лимфатической системы служат чем-то вроде фильтров, которые не дают патогенным агентам распространяться по органам и системам тела.
Воспаление паховых лимфоузлов развивается вследствие наличия чужеродных агентов (бактерии, вирусы, простейшие одноклеточные микроорганизмы, раковые клетки) или токсинов в лимфе, отток которой происходит из:
- органов малого таза, в первую очередь – из внутренних половых органов
- прямой кишки
- тканей области паха (наружные половые органы, кожа, подкожная клетчатка и соединительнотканная клетчатка)
Частой причиной воспалительного патологического процесса тканей и органов такой локализации является инфекция с половым путем передачи.
Очаг заражения может находиться на любом участке половых органов, в прямой кишке, в области паха, бедер.

Воспаление паховых лимфоузлов может быть вызвана несколькими группами возбудителей венерических инфекций:
- Специфические бактерии – хламидии, бледные трепонемы, микоплазмы, уреаплазмы.
- Вирус простого герпеса, вирус папилломы человека.
- Простейшие одноклеточные микроорганизмы – трихомонады.
- Грибки, в частности – дрожжевые, кандиды.
Особенностью этих болезнетворных микроорганизмов является их локализация в структурах урогенитального тракта.
Кроме таких микробов, воспаление в паху вызывается и неспецифической флорой – стрепто и стафилококками, кишечной и синегнойной палочками, клебсиеллой, протеем и другими.
В процессе их жизнедеятельности токсины, а также сами микроорганизмы, могут с током лимфы попадать в паховые лимфатические узлы, вызывая их воспаление.
Паховый лимфаденит может быть результатом инфекционного процесса, вызванного неспецифической бактериальной инфекцией (стафилококки, стрептококки, кишечная палочка).
Которая не имеет строгой специфичности в отношении органов мочеполовой системы.
Иногда воспаление лимфатических узлов развивается вследствие онкологического процесса (формирование злокачественного новообразования) в органах урогенитального тракта.
Клинические проявления
Паховый лимфаденит, как правило, протекает остро. Процесс может быть одно и двусторонним.
При этом воспаление лимфоузлов сопровождается такими симптомами:
- Появление в районе паха под кожей увеличенных образований.
- Размер разный – от крупной фасолины до голубиного яйца.
- Болезненность при движениях бедрами, прощупывании лимфоузлов.
- Покраснение кожи над увеличенными лимфоузлами.
- Может меняться общее состояние – повышается температура, появляется слабость.
При тяжелом течении воспаление приводит к тому, что эти иммунные фильтры спаиваются между собой в крупные конгломераты.
Затем следует их абсцедирование и формирование полостей, заполненных гноем.
Иногда воспаление паховых лимфоузлов отмечается раньше, чем появляются признаки самой инфекции, такое характерно для сифилиса и герпеса.
Но чаще все происходит наоборот – в области паха, промежности или бедер возникает очаг инфекции, который затем приводит к развитию пахового лимфаденита.
Венерические инфекции
Это – наиболее частая причина появления описанных выше симптомов.
Паховые лимфоузлы воспаляются при таких венерологических заболеваниях:
- Первичный сифилис с локализацией на наружных половых органах.
- Генитальный герпес.
- Трихомонозный вульвит у женщин.
- Гонорея.
- Кандидозные поражения.
- Гарднереллезные баланопоститы у мужчин.
Неспецифические инфекции
Область паха далеко не стерильна.
Паховый лимфаденит сопровождает:
- Гнойные инфекции кожи (стрептодермию и пиодермию) паха.
- Фурункулы лобка, промежности.
- Карбункулы.
- Вросшие волосы.
Нельзя забывать о неспецифических инфекциях половых органов.
Гноеродная флора у женщин приводит к воспалению желез преддверия влагалища (бартолиниту), у мужчин – вызывает инфекционные поражения крайней плоти, венечной борозды.
Для неспецифических инфекций практически всегда характерно, что симптомы воспаления паховых лимфоузлов появляются уже после или одновременно с развитием острого процесса – ранки, язвы, гнойника.
Неинфекционные процессы
Иногда в паху появляются увеличенные подкожные образования без видимой внешне причины, более того – часто отсутствуют болевые или воспалительные явления.
Такое бывает при патологических состояниях, которые не связаны с активным инфекционным процессом:
- Опухолевые процессы половых органов, прямой кишки и нижних конечностей.
- Имуннопролиферативные (онкологические) болезни кроветворной системы.
- Паховая грыжа.
- Тромбозы вен.
Каждая из этих патологий – очень серьезная и требует немедленной врачебной консультации.
Опухоли проявляют себя одно или двусторонним лимфаденитом, лимфаденопатией.
Воспаление паховых лимфоузлов на фоне болезней крови сопровождается подобными симптомами и в других областях – в подмышечной впадине, на шее.
Паховая грыжа отличается тем, что появляется одномоментно, может вправляться. Всегда является единичным образованием, хотя бывает и двухсторонней.
Спутать ее с воспалением лимфоузла можно при ущемлении – когда возникает резкая боль и отек.
В таких случаях нужна экстренная помощь.
Так же настороженно нужно относиться к тромбозам паховых вен.
При облитерации этих сосудов возникают симптомы, схожие с воспалением паховых лимфоузлов.
А лечение необходимо совершенно особое.

О том что такое воспаление
паховых лимфоузлов рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
| ВИЧ (антитела и антигены) | 1 д. | 450.00 руб. |
В большинстве случаев поставить первичный диагноз несложно, так как опытный врач венеролог быстро обнаруживает очаг инфекции, который послужил причиной воспаления паховых лимфоузлов.
Но более точная и достоверная диагностика причин воспаления паховых лимфатических узлов проводится при помощи объективных методов.
Они включают лабораторные и инструментальные методики.
При помощи, которого выявляется и идентифицируется возбудитель инфекционного процесса.
Для этого проводится:
- забор мазка из уретры (у женщин дополнительно из влагалища и шейки матки) с его микроскопией.

- бактериологическое исследование (культуральный бакпосев собранного материала)
- выполнением ПЦР мазка (полимеразная цепная реакция, позволяющая идентифицировать генетический материал патогенных микроорганизмов)
- анализы крови на предмет венерических инфекций
В некоторых случаях проводится пункция (прокол) воспаленного лимфоузла с последующим исследованием его содержимого.
Так подтверждают диагнозы болезней крови, опухолей и некоторых инфекций (туберкулеза лимфатических узлов).
По результатам анализов устанавливается конкретная причина и возбудитель инфекции, которые вызвали воспаление паховых лимфоузлов.
Затем врач разрабатывает план лечения пациента.
Затягивать с обращением к медикам не следует, так как активное острое воспаление лимфатических узлов паха может привести к разлитым гнойным процессам подкожной и тазовой жировой клетчатки.
Это очень серьезные процессы, которые могут приводить к тяжелейшим осложнениям.
При обращении на ранних стадиях заболевания, основой лечения является терапевтический подход – таблетки, уколы и местное лечение.
Для этого применяются те препараты, которые признаны наиболее эффективными в отношении причины воспаления:
- В случае выявления бактериальной инфекции используется антибиотикотерапия.
- Для лечения воспаления, вызванного вирусами, могут применяться противовирусные препараты или иммуномодуляторы.
- Венерологические болезни лечатся по типу выявленного возбудителя – противогрибковыми, противопаразитарными и противомикробными средствами.
- Радикальная терапия онкологического процесса проводится при помощи хирургического вмешательства с целью удаления опухоли, лучевой и химиотерапии.
- При выявлении паховой грыжи, пациент направляется к хирургам и те решают – необходима ли операция в данный период времени.
Опытный врач дерматовенеролог также может проводить несложные вмешательства для того, чтоб помочь быстрее вылечиться от симптомов воспаления паховых лимфоузлов:
- У женщин – пунктируют и восстанавливают проходимость протоков бартолиниевых желез.
- У мужчин – осуществляют инстилляции лекарственных растворов в уретру при уретритах.
- Проводят местные процедуры (ванночки, обработку пораженных инфекцией участков кожи паха).
- Накладывают специальные противовоспалительные компрессына область воспаленного лимфоузла.
В таком комбинировании местного и адекватного, патогенетически обоснованного системного лечения заключается эффективность терапии.
Если же процесс не имеет отношения к венерологии, врач поможет найти профильного специалиста – хирурга, онколога, гематолога.
Учитывая, что воспаление паховых лимфоузлов может служить маской для очень серьезных и опасных патологий, категорически не рекомендуется самостоятельное лечение.
Так как это может привести к развитию осложнений, в частности – формированию разлитого гнойного процесса, диссеминации инфекции и ее хронизации, ущемлению грыжи, прогрессированию пролиферативных процессов.
А так же дальнейшему распространению инфекции или ее хронизации.
При появлении воспаления паховых лимфоузлов, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.

Можно ли заразиться раком? Да, если речь идет о папилломавирусной инфекции человека. Доказано, что ВПЧ приводит к раку шейки матки и передается при незащищенном сексе.
Вирусом папилломы человека (ВПЧ), по данным статистики, инфицированы до 90% взрослого населения планеты. Однако среди более 100 разновидностей вируса только несколько типов вредят здоровью человека. Самое безобидное заболевание, вызванное ВПЧ, – это бородавки. Бородавки могут причинять лишь косметический дискомфорт и способны самопроизвольно исчезать.
Неприятным проявлением папилломавирусной инфекции являются остроконечные кондиломы, разрастающиеся на органах мочеполовой системы у мужчин и женщин. Кондиломы, увеличиваясь в размерах, легко травмируются, кровоточат, воспаляются и причиняют серьезные неприятности, являясь помехой в интимной жизни.
Самым опасным видом проявления папилломавирусной инфекции является рак шейки матки. К злокачественным изменениям приводят ВПЧ высокого онкогенного риска, главным образом: 16-го, 18-го, 45-го и 56-го серотипов. Внедряясь в ДНК клетки, эти вирусы вызывают предраковые изменения в ней, а окончательно решают исход заболевания женские половые гормоны. Именно поэтому ВПЧ вызывает рак только у женщин.
Факторы риска заражения вирусом папилломы человека (ВПЧ):
- раннее начало половой жизни и наличие нескольких половых партнеров;
- беременность, роды, аборты до 18 лет;
- отказ от использования презерватива;
- если партнер имеет остроконечные кондиломы или имел связь с женщиной, больной раком шейки матки;
- инфекции, передаваемые половым путем;
- курение, алкоголизм;
- тяжелые хронические заболевания, иммунодефицит;
- возраст старше 25 лет.
Симптомы папилломавирусной инфекции (ВПЧ)
Чаще всего папилломавирусная инфекция протекает бессимптомно, без заметных проявлений. В большинстве случаев организм самостоятельно справляется с вирусом без посторонней помощи.
Появление остроконечных кондилом или дисплазии шейки матки является поводом к началу лечения. Остроконечная кондилома – это мясистое образование слизистой половых органов телесного цвета. Разрастаясь, кондиломы напоминают по форме петушиный гребень или цветную капусту, легко травмируются, кровоточат, передаются половым путем.
Дисплазию шейки матки можно выявить только при влагалищном исследовании. Неспецифическими признаками могут быть патологические выделения из половых путей, зуд, жжение и другие проявления половой инфекции.
Вирус папилломы человека (ВПЧ): диагностика рака шейки матки
- Для раннего обнаружения опухолевых изменений, связанный с папилломавирусом, все женщины, живущие половой жизнью, раз в 6–12 месяцев должны посещать смотровой кабинет для взятием мазков на онкоцитологию. После цитологического исследования специалист дает заключение об отсутствии или наличии предраковых изменений в мазках.
- Для женщин старше 30 лет, а также при наличии остроконечных кондилом рекомендуется проходить ПЦР-диагностику (метод полимеразной цепной реакции) или ВПЧ Digene-тест. Эти тесты позволяют однозначно судить о наличии в организме ВПЧ и определить его тип онкогенности.
- Если у врача, проводящего осмотр, возникают сомнения в диагнозе или биохимические тесты дают положительный результат, назначается кольпоскопия с биопсией шейки матки. После гистологического исследования биопсийного материала (крохотные кусочки слизистой, взятые при кольпоскопии) врач делает окончательное заключение о наличии или отсутствии опасных клеток.
Вирус папилломы человека (ВПЧ) и рак шейки матки: в чем опасность?
По данным ВОЗ, ежегодно от рака шейки матки умирают более 240 тысяч женщин во всем мире. При этом в 93% случаев причиной рака становится вирус папилломы человека. Такие данные позволяют утверждать, что цервикальный рак передается половым путем, подобно венерическому заболеванию. Заразиться ВПЧ можно даже при первом половом контакте. Опасность рака возрастает при наличии фоновых заболеваний женской половой системы и ЗППП.
Лечение вируса папилломы человека (ВПЧ)
Особенности жизненного цикла вируса настолько сложны, что поймать и уничтожить его может только собственная иммунная система, а современные лекарственные препараты ей всего лишь помогают.
- Первым этапом лечения является борьба с инфекцией и воспалительным процессом во влагалище: для этого применяются антибактериальные, противогрибковые и противовоспалительные препараты.
- При наличии кондилом или дисплазии шейки матки пораженные ткани удаляют одним из методов: криодеструкция, диатермокоагуляция, лазеротерапия, прижигание химическими реагентами (трихлоруксусной кислотой, солкодермом), радиоволновое или хирургическое иссечение. Вспомогательным этапом лечения является применение цитостатиков, противоопухолевых препаратов, которые останавливают деление патологических клеток. Прибегать к удалению кондилом иногда приходится повторно, так как они могут появляться вновь (рецидивировать) до тех пор, пока вирус сохраняет активность в организме.
- Основным этапом уничтожения ВПЧ является иммунологическое лечение и применение специфических противовирусных препаратов. Широко используются иммуномодуляторы, препараты интерферона и его индукторы, которые усиливают противовирусный иммунитет, витамины, общеукрепляющие средства.
Эффективность лечения зависит от многих факторов, главным образом от индивидуальных особенностей организма, поэтому ни один специалист не сможет точно прогнозировать результат. Однако в большинстве случаев достигается стойкая ремиссия (вирус остается в организме, но не причиняет вреда). Латентное носительство ВПЧ не влияет на продолжительность и качество жизни, однако требует ежегодных плановых осмотров у гинеколога.
Nota Bene!
В результате нескольких независимых исследований получены данные о том, что витамины А, С и фолиевая кислота способны останавливать злокачественное перерождение клеток под действием ВПЧ. Этот феномен еще находится в стадии изучения. Однако, дополнив традиционное лечение продуктами, богатыми этими витаминами, мы, возможно, повысим свои шансы на успех!
Интересный факт
Связь рака шейки матки и вируса папилломы человека была доказана немецким ученым Харальдом цур Хаузеном еще в 80-х годах. В 2008 году за свое открытие он получил Нобелевскую премию.
Профилактика папилломавирусной инфекции (ВПЧ)
По данным различных исследований, презерватив не является надежной защитой от папилломавирусной инфекции (в то время как от многих других инфекций, передающихся половым путем, он способен защитить).
Эксперт: Кобозева Е.И. дерматовенеролог
Подготовлено по материалам:
- Иванян А. Н., Мелехова Н. Ю., Шкредова И. Н., Калоева З. В. Оптимизация комплексной терапии патологии шейки матки, обусловленной вирусом папилломы человека // Гинекология. 2004. Т. 6, № 1.
- Левин Д. В. Лечение инфекции ВПЧ: настоящее и будущее (обзор зарубежной литературы) // Инфекции, передающиеся половым путем. 2004. № 4.
- Прилепская В. Н., Кондриков Н. И., Бебнева Т. Н. Значение вируса папилломы человека в развитии диспластических процессов шейки матки // Гинекология. 2000. Т. 2, № 3.
Читайте также:


