Вирус обитает на слизистых
Вирусные заболевания в настоящее время – одни из самых частых поражений в стоматологической клинике.
Многочисленные вирусные инфекции приводят к изменениям в ротовой полости. В частности, при инфекционном мононуклеозе, если он протекает с ангиной, на слизистой ротовой полости практически всегда обнаруживается петехиальная сыпь.
При тяжелом течении гриппа наблюдается гиперемия и цианоз зева. Гиперемия носит разлитой характер, обычно более яркой она бывает в области дужек, распространяется на мягкое небо и заднюю стенку глотки. Иногда у больных отмечается мелкая зернистость мягкого неба, реже язычка и дужек. К 3-4 дню болезни гиперемия слизистых уменьшается, остается лишь инъекция сосудов. На этом фоне более заметной становится зернистость мягкого неба, нередко видны точечные кровоизлияния.
Вирусы простого герпеса, ветряной оспы и опоясывающего лишая, вирусы Коксаки группы А, везикулярного стоматита могут протекать остро, хронически и латентно часто дают сходную клиническую картину в ротовой полости. Основной морфологический элемент поражения – везикула, которая переходит в эрозию – афту.
Простой герпес – самое распространенное вирусное заболевание. Вирус простого герпеса обнаруживается чувствительными методами у почти 90% взрослых людей. Наиболее восприимчивы дети в возрасте от 6 месяцев до 3 лет. Возможны вспышки острого герпетического стоматита (вирус простого герпеса первого типа) в детских дошкольных учреждениях.
Клинически герпетическая инфекция (герпетический гингивостоматит) в полости рта проявляются в двух формах: острого герпетического (афтозного) стоматита и хронического рецидивирующего герпеса (рецидивирующий герпетический стоматит).
Острый герпетический стоматит начинается остро после инкубационного периода, длящегося в среднем 4 дня. Температура повышается от 37 до 41 0 С, через 1-2 дня возникает боль в полости рта, которая усиливается при еде или разговоре. Визуально слизистая оболочка гиперемирована, отечна. Мелкие везикулы, единичные или группами в количестве от 2 до несколько десятков. Везикулы часто пропускают при осмотре, но они быстро переходят в эрозию (афту). Эрозии могут переходить в язвы, которые при присоединении вторичной инфекции становятся глубокими некротическими. Характерно диффузное поражение десен в виде катарального гингивита. Клиническое выздоровление без интенсивной терапии наступает через одну-три недели, при этом афты заживают без рубцов.
Клинический диагноз подтверждают с помощью исследования содержимого пузырьков методом иммунофлуоресценции, ПЦР, реже электронной микроскопии.
В начале заболевания антитела не обнаруживают, но через несколько недель титр их нарастает. Диагностическое значение имеет рост титра антител в ИФА или выявление при первичной инфекции IgM. Вирусологический метод на культуре клеток используют редко.
Лечение. Острый герпетический стоматит излечивается часто спонтанно, но терапия улучшает течение болезни, предотвращает вторичные осложнения. Препаратом выбора являтся ацикловир. Можно местно применять интерферон. Для профилактики вторичной инфекции используют антисептические препараты, например 0,5% перекись водорода.
Хронический рецидивирующий герпес возникает на фоне ослабления макроорганизма после заболеваний, травм, интоксикации, стресса и т.п. у лиц в любом возрасте ранее инфицированных вирусом простого герпеса.
Частота и тяжесть клинических проявлений варьирует в широких пределах. Наиболее часто рецидив протекает с высыпанием мелких групп везикул, диаметром 1-2 мм на гиперемированном фоне без общих проявлений. Наиболее часто везикулы появляются на красной кайме губ, коже вокруг губ, твердом небе, языке, щеке.
При вирусологической диагностике исследуют содержимое пузырьков и соскобов, мазков-отпечатков, где обнаруживают в большом количестве гигантские клетки. Остальные методы такие же, как и при диагностике острого герпетического стоматита.
Лечение направлено на предотвращение рецидивов. Используют местную аппликацию противовирусных препаратов. Можно вводить противогерпетическую вакцину (содержит инактивированный вирус простого герпеса первого типа). Также применяют человеческий нормальный гамма-глобулин.
Опоясывающий герпес (herpes zoster, опоясывающий лишай) вызывается вирусом герпеса 3 типа. Различают две клинические формы заболевания: ветряная оспа (первичный контакт с вирусом) и опоясывающий герпес (у ранее болевших ветряной оспой). Инфекция передается контактным или воздушно-капельным путем. Изолированно слизистая полости рта поражается редко, в процесс вовлекаются ганглии некоторых черепных и межпозвоночных нервов, соответствующие участки кожи.
После инкубационного периода от одной до двух недель на фоне общих симптомов (недомогание, головная боль, озноб, температура до 39 0 С) появляются жгучие приступообразные боли по ходу пораженных нервов. Обычно через 1-5 дней на отечной гиперемированной коже высыпают везикулы диаметром от 1 до 6 мм в виде цепочки или гирлянд. Одновременно множественные везикулы появляются в полости рта на фоне гиперемированной слизистой. Везикулы вскрываются и образуют эрозии, покрытые фибринозным налетом. Заболевание протекает в среднем две-три недели с обычно благополучным исходом. После заболевания возникает стойкий длительный иммунитет.
Диагностика герпетической инфекции обычно проводится по типичной клинической картине заболевания.
Вирусологическая диагностика базируется на выделении вируса в культуре клеток с последующей идентификацией в РН, РИФ, РСК. Серологические методы основаны на определения нарастания титра антител в ИФА, а также определении класса антител (IgM – при ветряной оспе и IgG – при опоясывающем лишае)
Лечение. Назначают противовирусные препараты: ацикловир или видарабин в больших дозах, используют интерферон. Местно применяют антисептические растворы.
Профилактика. Неспецифическая профилактика – изоляция больных. Детям в возрасте до года вводят вакцину, а контактным лицам – донорский гамма-глобулин.
Герпангина (везикулярный фагингит, афтозный фарингит) вызывается вирусом Коксаки группы А. Заражение чаще происходит воздушно-капельным путем. Заболевание протекает остро. На фоне общей слабости, головной боли, температуры до 40 0 С возможны миалгические боли в области живота. На слизистой оболочке язычка, миндалин, передних небных дужек, задней стенке глотки появляются гиперемия, высыпание мелких везикул герпетического типа, которые быстро вскрываются, переходя в эрозии, отмечается болезненность при глотании. Заболевание протекает обычно не более одной недели.
Диагностика проводится вирусологическим методом с выделением вируса из носоглоточного смыва путем заражения материалом мышей сосунков и культур клеток. Идентификацию проводят в реакции нейтрализации по биопробе и на культуре клеток со специфическими типовыми антисыворотками. Серологическую диагностику проводят по нарастанию титра антител в парных сыворотках в ИФА, РПГА, РН.
Лечение. На фоне симптоматической терапии назначают противовирусные препараты и растворы антисептиков для полоскания рта.
ВИЧ–инфекция.
Большинство поражений полости рта при ВИЧ-инфекции сопровождается образованием изъязвлений, которые развиваются у 50% инфицированных и у 80% больных на стадии СПИДа.
Среди возбудителей, поражающих слизистые оболочки полости рта, основное значение имеют вирусы семейства Herpesviridae: вирусы простого герпеса, опоясывающего лишая, цитомегалии, вирус Эпштейна- Барр.
Вирусные стоматиты у ВИЧ-инфицированных протекают в тяжелой форме и часто осложняются бактериальными суперинфекциями. Из-за сильных болей при изъязвлении слизистых оболочек нарушаются процессы жевания и проглатывания пищи, что усугубляет истощение.
У 40-60 % ВИЧ-инфицированных выявляются грибковые поражения слизистой ротовой полости. Основной возбудитель – Candida albicans, часто он обнаруживается в ассоциациях с другими видами – С. tropicalis, C. parapsilosis и др. Кандидозные инфекции протекают в виде молочницы, ангулярного хейлита, атрофического и хронического гиперпластического кандидозов. При атрофическом кандидозе на твердом небе и спинке языка формируются ярко-красные очаги поражения. Хронический гиперпластический кандидоз характеризуется симметричным расположением красных и белах пятен на слизистой оболочке щек. При ангулярном хейлите в углах рта появляются покраснения и трещины.
У ВИЧ-инфицированных помимо банальных стафилококковых и стрептококковых инфекций, развиваются некротизирующие гингивиты и периодонтиты, вызываемые видами микроорганизмов из различных родов и семейств: Mycoplasma salivarium, Pseudomonas spp., Klebsiella spp., Enterobacter spp.
У трети больных СПИДом слизистая полости рта является местом первичной сосудистой опухоли – саркомы Капоши. В процесс часто вовлекаются твердое небо и прилегающие к нему десны, однако язык, губы и слизистая щек поражаются редко. Поражения обычно безболезненны, некоторые очаги могут изъязвляться и кровоточить. Саркома Капоши может сочетаться с кандидозным стоматитом.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Вирусы, представленные в данном разделе, объединены на основании общего тропизма к эпителиальным клеткам кожи, слизистых оболочек, железистому эпителию, а также лимфо-идной ткани. Они относятся к разным семействам ДНК- и РНК-содержащих вирусов, патогенных для человека (табл. 21.1). Наиболее типичными для них являются контактный и воздушно-капельный механизмы передачи. Входными воротами для многих из них служат респираторный (слизистая оболочка носоглотки), реже урогенитальный тракт. Большинство вызывают генерализованную инфекцию с периодом первичной ви-русемии, предшествующим достижению возбудителем клеток-мишеней и развитию клинических проявлений заболевания. Вирусемия определяет также возможность внутриутробного заражения плода при беременности.
Для многих представителей данной группы характерна способность к персистенции в организме в латентной форме. Такие вирусы (в частности, герпесвирусы) являются возбудителями хронических (пожизненных) инфекций с периодичес-
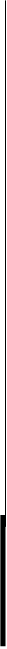 |
| Таблица 21.1. Вирусы, поражающие кожу, слизистые оболочки, лим-фоидную и железистые ткани |
| Название вируса |
| РНК-вирусы СЕМЕЙСТВО Paramyxoviridae РОД Paramyxovirus вирус паротита |
| ДНК-вирусы |
РОД Morbillivirus вирус кори
Orthopoxvirus вирус натуральной оспы вирус оспы обезьян РОД Molluscipoxvirus
вирус контагиозного моллюска
вирус простого герпеса 1-го типа (HSV-1) [герпесвирус человека 1-го типа]
вирус простого герпеса 2-го типа (HSV-2) [герпесвирус человека 2-го типа]
вирус ветряной оспы и опоясывающего лишая (VZV) [герпесвирус человека 4-го типа]
Паротит эпидемический (см. также главу 19)
Корь (см. также главу 19)
Краснуха, врожденные уродства плода (см. также главу 19)
Натуральная оспа Оспа обезьян
Гингивостоматит, фарингит, тонзиллит, трахеобронхит; эзо-фагит, кератоконъюнктивит; герпетическая экзема (преимущественно HSV-Y) Генитальный герпес, проктит (преимущественно HSV-2) Менингит, энцефалит; висцеральный герпес. Системные инфекции плода и новорожденных (см. также главу 19)
Ветряная оспа у детей. Опоясывающий лишай у взрослых, энцефалит; висцеральный герпес при иммунодефицитах. Системные инфекции плода (см. также главу 19)
| Название вируса |
цитомегаловирус (CMV) [гер- Системные инфекции плода, песвирус человека 5-го типа] Атипичный инфекционный
Системные инфекции, энцефалит, ретинит, эзофагит, колит при иммунодефиците (см. также главу 22) РОД Roseolovirus
герпесвирус человека 6-го ти- Внезапная экзантема (roseola
па (HHV-6) infantum, erythema subitum)
герпесвирус человека 7-го типа (HHV-7)
вирус Эпштейна—Барр (EBV) Инфекционный мононуклеоз; [герпесвирус человека 3-го типа] неоплазии (см. также главу 22)
аденовирусы серотипы 1—39
Конъюнктивиты; гепатиты и другие системные инфекции при иммунодефицитах; ОРВИ, пневмонии, отиты; гастроэнтерит и диарея (см. также главы 18, 20)
| СЕМЕЙСТВО Parvoviridae РОД Erythrovirus парвовирус серотипа В-19 |
Инфекционная эритема Чамера Апластический криз при хронической анемии
СЕМЕЙСТВО Papovaviridae РОД Polyomavirus вирус ВК
Поражения почек (см. также главу 22)
кими рецидивами (реактивацией и активной репродукцией вирусов), которые могут протекать как в манифестной, так и в субклинической форме. Герпесвирусные инфекции чрезвычайно широко распространены среди населения: носительство составляет от 50 (EBV) до 90-100 % (HHV-6, HHV-1). Необходимо иметь в виду, что в период рецидива вирусоноситель активно вьщеляет возбудитель во внешнюю среду и может являться источником заражения, независимо от наличия симптомов заболевания. Характерным проявлением инфекций является появление сыпи на коже (экзантемы) и (или) слизистых

оболочках (энантемы), причем материал из высыпных элементов содержит значительные количества возбудителя и используется для его лабораторного выявления.
Так называемые детские инфекции (паротит, корь, краснуха, ветряная оспа) имеют характерные клинические проявления, которые являются основой диагностики. Лабораторную диагностику этих инфекций проводят только в случаях атипичного течения заболевания или при тяжелых формах, угрожающих жизни пациента.
Натуральная оспа относится к числу ООИ (уровень биологической опасности IV). Диагностика осуществляется в специализированных лабораториях (см. главу 11).
Тема 21.1. МИКРОБИОЛОГИЧЕСКАЯ ДИАГНОСТИКА ВИРУСНЫХ ПОРАЖЕНИЙ КОЖИ, СЛИЗИСТЫХ ОБОЛОЧЕК, ЛИМФОИДНОЙ И ЖЕЛЕЗИСТЫХ ТКАНЕЙ
1. Биологические свойства возбудителей вирусных инфекций кожных покровов и желез, их патогенность, экология, особенность инфекций и эпидемиология вызываемых заболеваний.
2. Микробиологическая диагностика.
3. Диагностические и лечебно-профилактические препараты.
1. Культура фибробластов человека, зараженных вирусом простого герпеса (окраска по методу Романовского— Гимзы).
2. Вирус простого герпеса 2-го типа в клетках цилиндрического эпителия мочеиспускательного канала (окраска по методу Романовского—Гимзы).
3. Диагностические и лечебно-профилактические препараты.
1. Указать материал для исследования при подозрении на вирусную инфекцию кожных покровов и желез.
2. Ознакомиться с бланками-направлениями на исследование материала в вирусологическую лабораторию.
3. Ознакомиться с диагностическими и лечебно-профилактическими препаратами, указать механизм действия.
• Микробиологическая диагностика эпидемического паротита
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: смывы из носоглотки (первые дни болезни), слюна, отделяемое из области околоуш-
ного (стенонова) протока, кровь, моча, спинномозговая жидкость (при менингите), биоптат пораженных органов.
Вирусоскопическое исследование. Вирусы в исследуемом материале (слюне, отделяемом околоушного протока, моче, спинномозговой жидкости) могут быть обнаружены методом электронной микроскопии. Необходимо помнить, что метод обладает сравнительно низкой чувствительностью и не позволяет дифференцировать между собой разных представителей семейства Paramyxoviridae.
Вирусологическое исследование. Выделение чистой культуры вируса из исследуемого материала является ведущим методом диагностики эпидемического паротита. Вирус паротита легко удается культивировать в клеточных культурах приматов, а также в куриных эмбрионах. Наиболее часто для выделения вируса используют первичные культуры клеток почки макаки-резус. Индикацию вируса производят по характерному ЦПД (появление гигантских многоядерных клеток), которое обычно развивается в течение 1-й недели, а также на основании реакции гемадсорбции, которая становится положительной в более ранние сроки — до появления ЦПД. Для идентификации используют методы ИФ, РТГА, РСК, РН и др., позволяющие обнаружить вирусные антигены в клетках зараженной культуры.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические исследования. Иммунохимические исследования. Присутствие антигенов вируса в клетках носоглоточных смывов, секрета околоушного протока, осадка мочи, спинномозговой жидкости может быть выявлено методом ИФ. Присутствие вирусных белков (антигенов) в исследуемом материале может быть выявлено с помощью чувствительных серологических реакций: ИФА, РИА и др.
Молекулярно-биологические исследования. Вирусные НК в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика. Обнаружение специфических противовирусных антител в крови используется для подтверждения диагноза эпидемического паротита. Наличие антител в крови определяют с помощью различных серологических реакций, включая РТГА, РСК, ИФА, непрямой ИФ и др. Серодиагностику осуществляют методом парных сывороток (диагностическое значение имеет нарастание титра антител в поздней сыворотке не менее чем в 4 раза) или на основании выявления методом ИФА специфических противовирусных иммуноглобулинов класса М (IgM), свидетельствующих об активной инфекции.
В различные периоды заболевания в крови пациентов по-
являются антитела к разным антигенам вируса паротита. В начале болезни присутствуют преимущественно антитела к S-антигену нуклеопротеида, которые можно выявить в РСК. Титр этих антител постепенно снижается к концу заболевания. Через 2—3 нед появляются антитела к V-антигену (гемагглю-тинин суперкапсида), которые выявляют в РТГА. Вируснейт-рализующие антитела, определяемые в РН, присутствуют в период реконвалесценции, а также в крови вакцинированных лиц.
• Микробиологическая диагностика кори
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: кровь, отделяемое, смывы из носоглотки, конъюнктивы, моча; спинномозговая жидкость, биоптат тканей ЦНС (при поражении ЦНС).
Цитологическое исследование. Исследуемый материал (смывы из носоглотки, конъюнктивы, мочу, спинномозговую жидкость) центрифугируют, из осадка, содержащего слущенные клетки, готовят мазки и окрашивают по методу Романовского—Гимзы. В положительном случае удается обнаружить признаки ЦПД — гигантские многоядерные клетки, часто содержащие внутрицитоплазматические включения. На поздних стадиях заболевания типично появление внутриядерных включений. Метод обладает низкой чувствительностью и специфичностью.
Вирусологическое исследование.Вирус кори с трудом удается культивировать in vitro, поэтому выделение чистой культуры возбудителя из исследуемого материала редко применяют с диагностической целью. Для заражения используют первичные культуры эмбриональных клеток почки человека или обезьян. Признаки ЦПД (см. выше) появляются не ранее чем через 2 нед. Ведущим методом идентификации выделенного вируса является реакция ИФ с противокоревыми флюоресцирующими антителами, позволяющая обнаружить вирусные антигены в клетках зараженной культуры.
Экспресс-методы диагностики: иммунохимические и молеку-лярно-биологические исследования.Иммунохимические исследования. Присутствие антигенов вируса в клетках исследуемого материала (носоглоточных смывах, осадке мочи, спинномозговой жидкости) выявляют методом ИФ. В положительном случае в цитоплазме зараженных клеток, обработанных противокоревыми флюоресцирующими антителами, наблюдается специфическое свечение в виде мелкой зернистости или крупных флюоресцирующих телец. Присутствие вирусных белков (антигенов) в исследуемом материале может быть выявлено с помощью чувствительных серологических реакций: ИФА, РИА и др.
Молекулярно-биологические исследования. Вирусные НК в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика.Наличие противокоревых антител в крови и спинномозговой жидкости определяют с помощью различных серологических реакций, включая РТГА, РСК, ИФА, непрямой ИФ и др. Последние 2 являются наиболее чувствительными. Серодиагностику осуществляют методом парных сывороток. Нарастание титра антител в поздней сыворотке не менее чем в 4 раза позволяет подтвердить диагноз. В первые дни болезни в крови определяют наличие специфических противовирусных иммуноглобулинов класса М (IgM) с помощью ИФА. Присутствие последних свидетельствует об активной инфекции. Серодиагностику применяют также для оценки эффективности иммунизации.
• Микробиологическая диагностика краснухи
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: кровь; мазки, отделяемое, смывы из носоглотки и конъюнктивы, моча, испражнения, синовиальная жидкость, грудное молоко, отделяемое матки, спинномозговая жидкость (при поражении ЦНС).
Вирусологическое исследование.Вирус краснухи плохо репродуцируется in vitro и не оказывает видимого ЦПД, поэтому выделение чистой культуры возбудителя из исследуемого материала редко применяют с диагностической целью. Основным показанием является внутриутробная инфекция плода. Для заражения используют первичные культуры клеток почки африканской зеленой мартышки. О присутствии вируса судят по его способности подавлять ЦПД вируса ECHO-W вследствие интерференции.
Экспресс-методы диагностики: иммунохимические и молекулярно-биологические исследования.Иммунохимические исследования. Присутствие антигенов вируса в клетках исследуемого материала (мазках из носоглотки, осадке мочи и др.) выявляют методом ИФ. В положительном случае в цитоплазме зараженных клеток, обработанных противокраснушными флюоресцирующими антителами, наблюдается специфическое свечение. Присутствие вирусных белков (антигенов) в исследуемом материале может быть выявлено с помощью чувствительных серологических реакций: ИФА, РИА и др.
Молекулярно-биологические исследования. Вирусные нуклеиновые кислоты в исследуемом материале обнаруживают с помощью ПЦР или метода ДНК-зондов.
Серодиагностика.Является оптимальным методом лабораторной диагностики краснухи. Диагноз ставят на основании выявления (методом ИФА) специфических противовирусных
иммуноглобулинов класса М (IgM), свидетельствующих об активной инфекции. Присутствие последних в крови новорожденных является показателем внутриутробного заражения. Четырехкратное нарастание титра специфических антител, выявляемое методом парных сывороток, позволяет подтвердить недавно перенесенное заболевание. Наличие противокраснуш-ных антител в крови и спинномозговой жидкости определяют с помощью различных серологических реакций, включая РТГА, РСК, ИФА, непрямой ИФ и др. Серодиагностику применяют также для оценки активности специфического иммунитета при беременности.
• Микробиологическая диагностика ящура
МАТЕРИАЛ ДЛЯ ИССЛЕДОВАНИЯ: отделяемое из высыпных элементов (афт), мазки, соскобы с пораженных участков кожи ислизистых оболочек.
Биопроба.Материал вводят морским свинкам.
В связи с действием неблагоприятных факторов окружающей среды, в последнее время стали чаще диагностировать случаи поражения кожных покровов. Однако выделяют и множество других причин, они могут быть как эндо-, так и экзогенного характера, иметь инфекционную или же неинфекционную природу. Для эффективного лечения любой болезни, важно своевременно поставить верный диагноз, исключив при этом клинически схожие состояния.
Классификация кожных патологий
Заболевания кожи инфекционной природы включают большое количество нозологий, которые, в зависимости от вида возбудителя, относят к следующим группам:
- Вызванные бактериями. Сюда вошли фурункул, карбункул, фолликулит, импетиго и рожистое воспаление.
- Вызванные паразитами (чесотка и педикулез).
- Грибкового происхождения (кандидоз, отрубевидный лишай, микозы).
- Вирусные (остроконечные кондиломы, контагиозный моллюск, герпес и опоясывающий лишай).
Также существуют и другие вирусные заболевания, при которых наблюдаются изменения со стороны кожных покровов. К ним относятся корь, краснуха, скарлатина, ветряная оспа, детская розеола и инфекционная эритема.
Болезни, вызванные действием вируса
Инфицирование может произойти несколькими способами. Чаще всего вирус проникает через поврежденные кожные покровы и слизистые. Иногда происходит внедрение возбудителя из системного кровотока, а также местное распространение, в случае реактивации его латентной формы. Развивается заболевание всегда на фоне ослабленного иммунитета.
По морфологическому строению элементов кожные высыпания принято делить на экссудативные и пролиферативные.
Для этих элементов характерно наличие полости, заполненной серозной, геморрагической или гнойной жидкостью.
Образования бывают в виде пузырьков, пузырей и гнойничков.
Все описанные элементы возвышаются над поверхностью кожи. В данную группу заболеваний входят простой герпес и опоясывающий лишай.
Вызывает данное заболевание ДНК-содержащие ВПГ 1 и 2 типа. Впервые его выявляют еще в детском возрасте. При наличии определенных факторов (низкая температура воздуха, простудные заболевания, травмы), герпес часто рецидивирует.
Впервые возникшая патология развивается остро, сопровождается значительным повышением температуры тела, увеличением и болезненностью лимфатических узлов. Но основным симптомом является появление высыпаний, занимающих большой участок кожных покровов.
Для заболевания характерно несколько стадий:
- Эритематозная. Проявляется покраснением кожных покровов.
- Везикулезная. На гиперемированном фоне образуется группа пузырьков.
- Корковая. Происходит высыхание пузырьков и появление корок.
- Клиническое выздоровление. Проявляется в виде отторжения корок и побледнения красных пятен.
При рецидивирующей форме простого герпеса в воспалительном процессе задействован не такой обширный участок кожи. Как правило, данный вид патологии не сопровождается фебрилитетом и выраженными изменениями со стороны лимфатических узлов. Высыпания в ходе болезни изменяются по тому же принципу, что и при впервые возникшем простом герпесе.
Возбудителем является ВПГ3 типа. Опоясывающий лишай развивается только при активации латентной формы вируса, соответственно болеть им могут только те, кто ранее перенес ветряную оспу.
Инфекция распространяется по организму лимфогенным и гематогенным путем, и поражает не только кожные покровы, но и нервную систему.
Поэтому в клинической картине заболевания превалируют жгучие, пульсирующие боли, которые часто локализуются в межреберных промежутках, по ходу нервов. Спустя несколько дней в пораженных местах начинают появляться плотные по структуре, тесно прилегающие друг к другу красные пузыри, которые наполняются серозным содержимым. Через время жидкость мутнеет, исчезает покраснение кожи.
В стадии выздоровления образуются корочки, которые после себя оставляют легкую пигментацию. По окончании заболевания формируется стойкий иммунитет.
Главной особенностью этих морфологических элементов является то, что они не имеют полости и образованы из клеточного инфильтрата, который и отвечает за изменение цвета кожи.
При вирусной инфекции высыпания чаще визуализируются в виде:
- Пятен. Образования, которые отличаются от здоровых участков кожи только цветом. Могут исчезать при надавливании.
- Бугорков. Синюшно-багровые элементы с четкими границами, выступающие над кожей.
- Узелков. Образования, имеющего различную форму и возвышающегося над поверхностью кожи.
- Узлов. Схожи по структуре с другими видами элемента, но отличаются своим более глубоким проникновением.
Большинство из указанных образований заживают путем рубцевания.
Данные морфологические элементы обнаруживают при папилломе, остроконечной кондиломе и контагиозном моллюске.
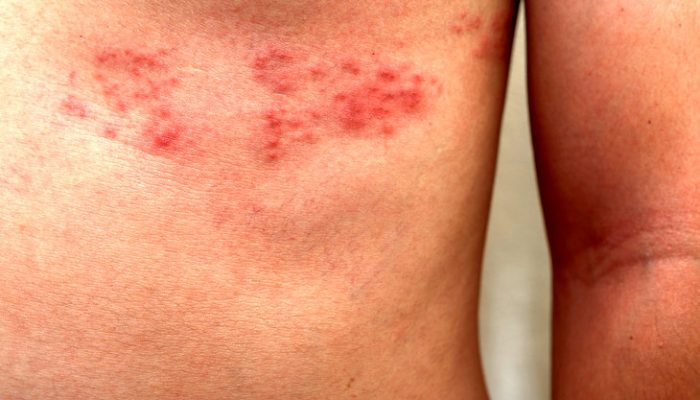
Возбудителем является ВПЧ, который проникает в организм контактным путем, через поврежденную поверхность эпидермиса.
Появившиеся на теле образования не вызывают каких-либо патологических симптомов и являются исключительно косметическим дефектом. Визуально элементы схожи по структуре с цветной капустой, они имеют неровную поверхность и выглядят в виде нароста на ножке.
Образования могут располагаться на любом участке тела в виде единичных бородавок или же группами.
Папилломы могут исчезнуть и без специализированного лечения, но только при неизмененной иммунной реакции организма.
Заболевание вызвано ВПЧ. Инфицирование происходит в основном половым путем. Мать может заразить ребенка во время родов. На обширном участке кожи и слизистых в области рта, а также половых органов, появляются мягкие, мясистые по структуре образования, которые по строению напоминают цветную капусту.
Заболевание склонно рецидивировать в результате реактивации вируса. Без лечения остроконечные кондиломы склонны перерождаться в злокачественные образования.
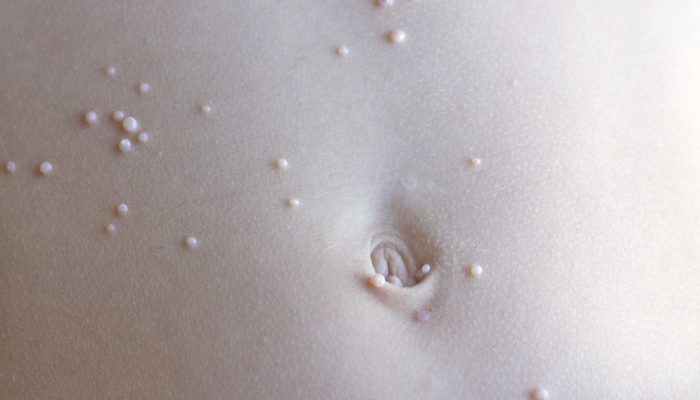
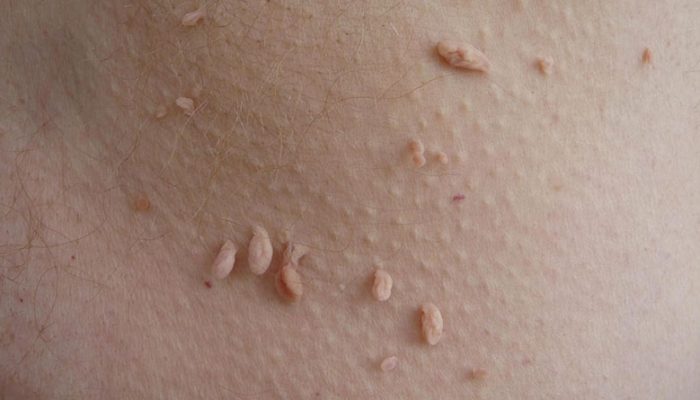
Заболевание вызвано возбудителем из семейства поксвирусов. Превалирует контактное и половое инфицирование, в ходе которого сыпь появляется на лице, в области половых органов и кожи промежности, а также на нижней части живота.
Высыпания представлены папулами, которые имеют полусферическую форму и бледно-розовый оттенок. По центру образования визуализируется пупковидное вдавление, имеющее отверстие. При надавливании из него выступает творожистая масса.
Болезнь протекает бессимптомно и только в случае присоединения инфекции может появиться болезненность и зуд измененных кожных покровов.
Другие болезни с кожными проявлениями
В эту группу вошли вирусные инфекции, для которых также свойственно наличие изменений со стороны кожных покровов. Сыпь часто выступает не единственным симптомом.
При этом вирус не оказывает прямое повреждающее действие именно на кожные покровы, а различные по характеру высыпания появляются в ответ на действие токсинов, продуцируемых вирусом.
В группу заболеваний, при которых наблюдаются изменения со стороны кожных покровов, вошли корь, краснуха, ветряная оспа, инфекционный мононуклеоз, инфекционная эритема и детская розеола.
Стоит помнить о том, что в некоторых случаях детские инфекционные болезни могут не сопровождаться появлением высыпаний на коже. Поэтому важно знать все характерные черты заболевания и суметь отличить его от схожих патологических состояний.
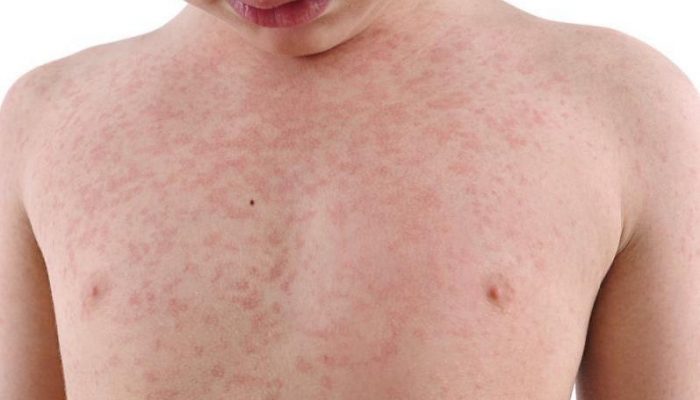
Заболевание вызывает РНК-содержащий возбудитель из рода морбилливирусов. Изменения со стороны кожи проявляются в виде крупнопятнистых, сливающихся высыпаний. Визуализируются они на 5–6 день от возникновения первых симптомов.
Сыпь появляется поэтапно – вначале на лице и за ушами, а затем распространяется вниз по телу.
Помимо высыпаний на коже, у ребенка повышается температура тела (до 40 °С) и возникают специфические пятна Филатова-Коплика, которые располагаются на слизистой оболочке щек в области моляров. Их наличие облегчает постановку верного диагноза.
Заболевание развивается при инфицировании тогавирусом. При нем часто наблюдается значительное повышение температуры тела и всегда – увеличение в размерах заднешейных лимфатических узлов.
Высыпания на коже появляются на теле через 1–2 дня с момента возникновения описанных симптомов и распространяются по телу стремительно. Сыпь мелкопятнистая, бледно-розового цвета, не сливающаяся, располагающаяся на неизмененной коже. Она обильно покрывает:
- Разгибательную поверхность рук.
- Поясничную область спины.
- Боковые стороны ног.
- Ягодицы.
Исчезает сыпь на 2–7 день, не оставляя после себя каких-либо видимых следов.
Заболевание, вызванное действием вируса Варицелла-Зостер. Для патологии свойственно повышение температуры тела, сопровождающееся появлением разных по характеру высыпаний (пятен, папул, пузырей), что связано с волнообразным течением болезни.
Сыпь возникает даже на волосистой части головы и слизистых ротоглотки. При этом ребенка беспокоит сильный зуд кожи. Исчезает сыпь путем подсыхания и образования корочек.
Ребенок остается заразным для окружающих еще в течение 5 дней с момента появления последнего элемента.
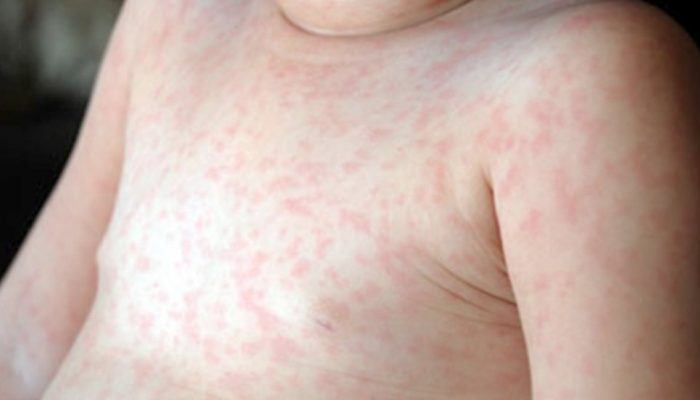
Заболевание иначе известно как энтеровирусная экзантема, возникает при инфицировании вирусом Коксаки. По характеру высыпания похожи на те, что наблюдаются при краснухе. Сыпь мелкопятнистая, локализуется преимущественно на туловище.
Спустя 3–7 дня от начала заболевания высыпания бесследно исчезают.
Известна, как внезапная экзантема. Вызывает заболевание вирус герпеса 6 типа. Начинается болезнь с повышения температуры тела, которая спустя 5 дней нормализуется. В этот период на коже появляются мелко- и среднепятнистые высыпания. Локализуются они в основном на туловище и не сопровождаются болезненностью или зудом кожи.
Исчезает сыпь бесследно на 5 сутки.
Зоонозные заболевания
Данные вирусные болезни кожных покровов вызваны возбудителями, которые передаются человеку от больного животного.
В группу риска входят фермеры, ветеринары и другие люди, которые пребывают в тесном контакте с животными.
Иначе болезнь известна, как контагиозный пустулезный дерматит. Возбудителем является поксвирус, который часто поражает коз и овец.
Образующиеся на коже высыпания проходят несколько этапов:
- Вначале на указательном пальце появляется единичная красного цвета папула.
- Возникает узелок, в центре которого визуализируется зона гиперемии, а по периферии – белое кольцо с красной каймой.
- Образование увеличивается в размерах, нарастают признаки воспаления.
- На узелке появляются черные точки. Его покрывает тонкая, прозрачная корочка.
- На поверхности образования появляются маленькие выросты.
- Узелок регрессирует, приобретает плоскую форму и покрывается толстой коркой.
Высыпания проходят спонтанно, без специализированного лечения.
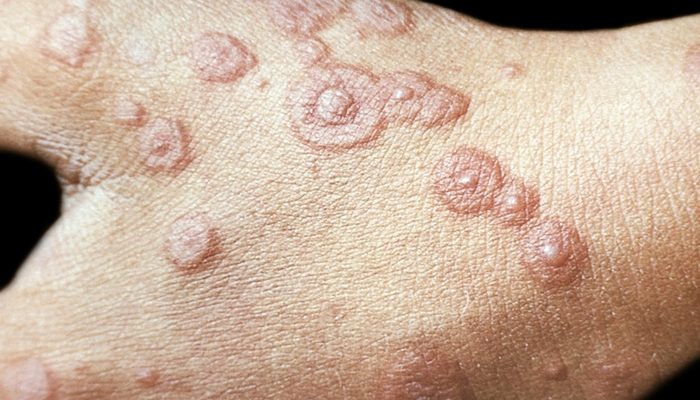
Возбудителем являются паравакцинии, парапоксвирусы. Заболеванием чаще страдают доильщицы, поскольку вирус поражает коров, а инфекция локализуется у них в области вымени.
Высыпания по морфологической картине и стадийности процесса идентичны контагиозной эктиме. Отличительной чертой является отсутствие лихорадки и увеличенных лимфатических узлов.
Читайте также:


