Вирус марбурга что это такое
Вирусы Марбурга и Эбола сходны по своей морфологии, но отличаются по антигенной структуре. Характерен полиморфизм, вирионы могут быть червеобразной, спиралевидной и округлой формы. Длина их колеблется от 665 до 1200 нм, диаметр поперечного сечения — 70-80 нм. По ультраструктуре и антигенному составу отличаются от всех известных вирусов. Вирусные частицы содержат РНК, липопротеин; присутствия гемагглютининов и гемолизинов не выявлено. Антигенная активность связана с вирусными частицами, существования растворимого антигена не доказано. Вирусы выделяются и пассируются на морских свинках и в культуре перевиваемых клеток почки зелёной мартышки (Vero). При пассировании в культурах тканей вирус оказывает неполный цитопатический эффект или вовсе его не вызывает. Относится к семейству Filoviridae, роду Marburgvirus.
Эпидемиология
Больной человек представляет опасность для окружающих. Выделение вируса происходит с носоглоточным содержимым, мочой, заразна также кровь больных. Инфицирование людей может происходить воздушно-капельным путём, при попадании вируса на конъюнктивы, а также на кожу (случайные уколы иглой или порезы), не исключается возможность полового пути передачи инфекции (вирус обнаруживался в семенной жидкости). Вирус в организме переболевшего человека может сохраняться до 3 месяцев.
Способы передачи вируса Марбург в природных условиях твердо не установлены. Предполагается участие в передаче обезьян, в частности, африканских зеленых мартышек, но резервуаров возбудителей инфекции среди этого вида животных пока не найдено. Внутрибольничная инфекция существует, хотя стабильной циркуляции вируса в человеческой популяции нет.
Патогенез
Воротами инфекции служат повреждённая кожа, слизистые оболочки (ротовая полость, глаза). Характерна диссеминация вируса. Размножение его может происходить в различных органах и тканях (печень, селезенка, легкие, костный мозг, яички и др.). Вирус длительно обнаруживается в крови, сперме (до 12 недель). Патогистологические изменения отмечаются в печени (ожирение печёночных клеток, некробиоз отдельных клеток, клеточная инфильтрация), почках (поражение эпителия почечных канальцев), селезёнке, миокарде, лёгких. Множественные мелкие кровоизлияния в различных органах (головной мозг и другие).
Симптомы и течение
Инкубационный период 2-16 суток. Клинические симптомы, тяжесть течения и исходы при заболеваниях, описанных как лихорадка Марбург и геморрагическая лихорадка Мариди, ничем не различаются. Продромальный период отсутствует. Болезнь начинается остро с быстрым повышением температуры тела до высокого уровня, часто с ознобом. С первых дней болезни отмечаются признаки общей интоксикации (головная боль, разбитость, мышечные и суставные боли), через несколько дней присоединяются поражения желудочно-кишечного тракта, геморрагический синдром; развивается обезвоживание, нарушается сознание.
В начальный период больной жалуется на головную боль разлитого характера или более выраженную в лобной области, боли в груди колющего характера, усиливающиеся при дыхании, загрудинные боли, иногда сухой кашель. Появляется ощущение сухости и боль в горле. Отмечается гиперемия слизистой оболочки глотки, кончик и края языка красные; на твёрдом и мягком нёбе, языке появляются везикулы, при вскрытии которых образуются поверхностные эрозии; в отличие от лихорадки Ласса, выраженного некроза не наблюдается. Тонус мышц, особенно спины, шеи, жевательных мышц повышен, пальпация их болезненна. С 3-4-го дня болезни присоединяются боли в животе схваткообразного характера. Стул жидкий, водянистый, у половины больных отмечается примесь крови в стуле (иногда сгустками) или наблюдаются признаки желудочно-кишечного кровотечения (мелена). У отдельных больных появляется рвота с примесью желчи и крови в рвотных массах. Понос наблюдается почти у всех больных (83%), длится около недели; рвота бывает реже (68%), продолжается 4-5 дней.
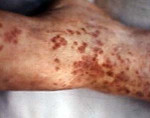
У половины больных на 4-5-й день болезни на туловище появляется сыпь (иногда кореподобная), у некоторых больных на фоне макулопапулезной сыпи могут отмечаться везикулезные элементы. Сыпь распространяется на верхние конечности, шею, лицо. Иногда беспокоит кожный зуд. При развитии геморрагического синдрома появляются кровоизлияния в кожу (у 62% больных), в конъюнктиву, слизистую оболочку полости рта. В это время появляются носовые, маточные, желудочно-кишечные кровотечения. В конце 1-й, иногда на 2-й неделе признаки токсикоза достигают максимальной выраженности. Появляются симптомы дегидратации, инфекционно-токсического шока. Иногда наблюдаются судороги, потеря сознания. В этот период больные нередко умирают.
При исследовании крови отмечаются лейкопения, тромбоцитопения, анизоцитоз, пойкилоцитоз, базофильная зернистость эритроцитов. Цереброспинальная жидкость даже у больных с признаками раздражения мозговых оболочек остаётся без изменений. Период выздоровления затягивается на 3-4 недели. В это время отмечается облысение, периодические боли в животе, ухудшение аппетита и длительные психические расстройства. К поздним осложнениям относят поперечный миелит и увеит.
Диагноз и дифференциальный диагноз
При распознавании болезни важное значение имеют эпидемиологические предпосылки (пребывание в местностях с природными очагами лихорадки Марбург, работа с тканями африканских мартышек, контакт с больными). Характерна клиническая картина: острое начало заболевания, тяжёлое течение, наличие везикулезно-эрозивных изменений слизистой оболочки полости рта, геморрагический синдром, экзантема, понос, рвота, обезвоживание, тяжёлое поражение центральной нервной системы (расстройства сознания, менингеальный синдром), характерные изменения периферической крови. Имеют некоторое значение отсутствие эффекта от применения антибиотиков, химиотерапевтических и противомалярийных препаратов, отрицательные результаты обычных бактериологических и паразитологических исследований.
Специфические методы лабораторных исследований позволяют выявить вирус или антитела к нему. Работа с вируссодержащим материалом проводится с соблюдением мер профилактики только в специально оборудованных лабораториях. При взятии материала для лабораторных исследований соблюдают правила упаковки и пересылки, рекомендуемых для особо опасных инфекций (помещать в металлические биксы, направлять в лаборатории нарочным). Антитела в сыворотке крови больных определяют с помощью иммунофлюоресцентного метода.

История
В 1967 году работники лаборатории, расположенной в Марбурге, Германия, были госпитализированы с симптомами неизвестной болезни. Среди госпитализированных пациентов врачи наблюдали лихорадку, диарею, рвоту, массивные внутренние кровотечения, шок и коллапс системы кровообращения. Во время этой вспышки инфицированными оказались 31 человек, из которых семеро умерли. Предполагаемым источником инфекции оказались африканские зеленые мартышки, которые были привезены из Уганды для проведения экспериментов с вакцинами против полиомиелита.
Обнаруженный вирус был назван в честь города Марбурга и в конечном итоге оказался первым выявленным вирусом из семейства Filoviridae. Другими членами этого семейства являются пять видов вирусов Эбола.
Возбудитель и эпидемиология
Представители Filoviridae состоят из одной нити РНК, покрытой конвертом из липидной мембраны.
Возбудители геморрагических лихорадок Марбурга и Эбола считаются зоонозными инфекциями, то есть передаются человеку от животных, седи которых циркулируют в процессе жизненного цикла. До конца не ясно какие животные являются резервуаром этих вирусов, однако ученые считают, что оба они могут передаваться человеку от обезьян и летучих мышей (Африканский крылан и Летучие собаки).
Сведений, доказывающих участие в передаче вирусов тех или иных насекомых в настоящее время нет.
Как происходит заражение от животных пока не известно (возможно при употреблении в пищу их мяса или в результате попадания на тело человека биологических жидкостей животного), но ясно, что от человека к человеку вирус передается при непосредственном контакте с инфицированными биологическими материалами, например, со слюной, слезой, выделениями, рвотными массами и кровью. Воздушно-капельный путь передачи считается маловероятным.
Кто рискует заболеть?
В группы риска Марбургской лихорадки входят:
- Люди, контактирующие с африканскими обезьянами и летучими мышами, например, ветеринары. Также были зарегистрированы несколько вспышек среди африканских шахтеров, которые во время работы находились вблизи мест обитания летучих мышей.
- Ученые, проводящие исследования Марбургского вируса.
- Медицинские работники, ухаживающие за пациентами с Марбургской геморрагической лихорадкой.
- Сотрудники лабораторий, исследующих биологические материалы и органы больных лихорадкой.
Симптомы
Симптомы Марбургской геморрагической лихорадки, как правило, появляются внезапно после инкубационного периода от пяти до 10 дней.
Первые проявления болезни – это лихорадка, озноб, головная боль и боли в мышцах.
Примерно через пять дней после начала заболевания у некоторых пациентов появляется сыпь на груди, спине и животе. Кроме того, наблюдается тошнота, рвота, диарея, боли в горле, животе и груди.
Со временем симптомы становятся более серьезными – развивается желтуха, признаки панкреатита, стремительная потеря веса, печеночная недостаточность, дисфункция внутренних органов, бред, галлюцинации и массивные внутренние кровотечения.
Показатели смертности среди инфицированных Марбургским вирусом варьируют от 23% до 90%.
Большинство симптомов этой болезни сходи с другими инфекционными заболеваниями, такими как лихорадка Эбола, малярия, брюшной тиф и др. Поэтому для идентификации возбудителя и дифференциальной диагностики большое значение имеют специфические диагностические тесты.
У больных Марбургской геморрагической лихорадкой первые признаки инфекции появляются не позднее 14 дней с момента заражения, но изоляция и наблюдение за всеми контактными продолжается в течении 21 дня, поскольку клинические проявления болезни практически идентичны проявлением лихорадки Эбола, инкубационный период которой может достигать трех недель.
Диагностика и лечение
Клинические проявления заболевания малоинформативны, однако во время вспышек вышеперечисленные симптомы должны насторожить врачей и послужить поводом для изоляции пациентов с подозрением на Марбургскую геморрагическую лихорадку.
Возбудитель определяется с помощью полимеразной цепной реакции (ПЦР) и твердофазного иммуноферментного анализа (ELISA).
Специфические методы лечения Марбургской лихорадки отсутствуют. В условиях стационара больным назначается поддерживающая терапия, включающая инфузии водно-солевых растворов, переливания крови, оксигенотерапию.
Профилактика
Одобренные вакцины против Марбургского вируса пока не существуют.
Профилактика распространения инфекции основывается на своевременной изоляции потенциальных больных людей, а также использовании медработниками барьерных средств защиты, таких как халаты, маски, перчатки, очки, обувь и т.п.
По словам экспертов, лучшее средство профилактики Марбургской геморрагической лихорадки – общевойсковой защитный комплект (ОЗК) и человек, который умеет им пользоваться.
Что дальше?
Исследования вирусов лихорадок Марбурга и Эбола продолжаются.
Sarepta Therapeutics разрабатывает препарат, называемый AVI-7288. Действие препарата направлено против нуклеокапсидного белка вируса, и представители компании сообщили об эффективности у обезьян (повышение защиты на 83-100% при введении через четыре дня после заражения вирусом лихорадки Эбола). С мая 2014 года этот препарат проходит испытания безопасности.
Компания Tekmira Pharmaceuticals из Британской Колумбии разрабатывает липидную наночастицу, препятствующую репликации вирусов (препарат имеет названия TKM-Marburg, NP-718m-LNP). Средство на ее основе также показало эффективность в экспериментах на обезьянах.
Почему в Африке наблюдаются вспышки относительно редких лихорадок Эбола и Марбурга?
По мнению исследователей для этого есть несколько причин:
- Уничтожены и уничтожаются места обитания летучих мышей и обезьян, что увеличило число контактов между этими животными и людьми.
- Бедность и нищета большинства африканцев заставляет их охотиться с целью пропитания на диких животных, в том числе обезьян.
- В больницы крупных африканских городов поступаю пациенты из отдаленных деревень, у которых не был своевременно поставлен диагноз и которых просто не изолировали от других людей, что способствует непреднамеренному распространению инфекции.
В настоящее время Африка переживает страшную эпидемию геморрагической лихорадки Эбола. Кроме того, как минимум у одного человека заражение произошло за пределами Африки (медсестра в Испании). Ученые опасаются, что остановить распространение опасной вирусной инфекции станет трудно, если на арену выйдет еще один участник – геморрагическая лихорадка, вызываемая вирусом Марбург.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Геморрагическая лихорадка Марбург – острое инфекционное заболевание, вызываемое РНК-содержащим филовирусом (марбургским вирусом), протекающее с тяжелым капилляротоксикозом и высокой летальностью. Симптомы геморрагической лихорадки Марбург включают высокую лихорадку, выраженную интоксикацию, тяжелую диарею и рвоту, кожные геморрагии, внутренние кровотечения, поражение печени, сердца, почек, ЦНС. При диагностике учитываются эпидемиологические и клинические данные, результаты лабораторных (вирусологических, серологических, электронно-микроскопических) исследований. Больные с геморрагической лихорадкой Марбург подлежат госпитализации и изоляции; лечение, в основном, симптоматическое; иногда эффективны интерферонотерапия, введение плазмы реконвалесцентов.

Общие сведения

Причины
Возбудитель геморрагической лихорадки Марбург (Marburgvirus) относится к семейству филовирусов. Вирионы имеют спиралевидную, червеобразную или округлую форму; длину 665-1200 нм и диаметр 70-80 нм; содержат РНК и липопротеин. Устойчивость вируса во внешней среде средняя. По своей морфологии и свойствам марбургский вирус сходен с вирусами, вызывающими лихорадку Эбола, однако между ними имеются некоторые различия в антигенной структуре.
Источником европейской вспышки геморрагической лихорадки Марбург в 1967 г. послужили завезенные из Африки зеленые мартышки, большая часть которых погибла от неизвестного заболевания. Геморрагическая лихорадка тогда развилась у людей, контактировавших с приматами, а также у медицинского персонала, ухаживающего за больными. Всего из 25 заболевших геморрагической лихорадкой Марбург скончалось 7 человек. Позже аналогичные случаи заболевания регистрировались в природных местах обитаниях африканских зеленых мартышек, что дало основание рассматривать их как основной источник инфекции и резервуар марбургского вируса.
Инфицирование человека возможно контактным путем при соприкосновении с кровью и другими выделениями больного; воздушно-капельным путем при попадании вируса на слизистые ротовой полости и конъюнктиву; инъекционным путем при уколах. Известен случай заражения геморрагической лихорадкой Марбург половым путем. После перенесенной инфекции формируется длительный иммунитет; случаи повторного заболевания не известны. После проникновения и первичной репликации вируса в клетках моноцитарно-макрофагальной системы развивается массивная вирусемия, подавляющая иммунные реакции. Это приводит к генерализованным нарушениям микроциркуляции и развитию ДВС-синдрома, капилляротоксикоза и полиорганным поражениям. Очаги кровоизлияний и некрозов при геморрагической лихорадке Марбург образуются в миокарде, легких, печени, почках, надпочечниках, селезенке и других органах.
Симптомы лихорадки Марбург
От момента инфицирования до появления первых симптомов проходит от 2 дней до 3-х недель. Манифестация заболевания острая, без продромальных явлений. Характерными признаками геморрагической лихорадки Марбург служат длительная (в течение 2-х недель) и высокая лихорадка (до 39-40°С), ознобы, выраженная интоксикация, сопровождающаяся головной болью, разбитостью, миалгиями и артралгиями. С первых суток у больного обнаруживается энантема, конъюнктивит, эрозии на слизистой полости рта. На 3-4 сутки течение геморрагической лихорадки Марбург отягощается схваткообразными болями в животе, рвотой, водянистой диареей, в результате чего развивается быстрое обезвоживание организма.
На 5-6 день заболевания на туловище, верхних конечностей, шее и лице появляется макулопапулезная сыпь, нередко сопровождающаяся кожным зудом и шелушением кожи. В дальнейшем развивается геморрагический синдром: кровоизлияния в кожу и конъюнктиву; десневые, носовые, маточные, желудочно-кишечные кровотечения. К исходу первой недели у больных геморрагической лихорадкой Марбург определяются признаки гепатита, миокардита, поражения почек. Изменения со стороны ЦНС характеризуются адинамией, заторможенностью, судорогами, потерей сознания.
Максимальной выраженности признаки токсикоза, дегидратации, геморрагических проявлений и полиорганных нарушений достигают на второй недели заболевания. Гибель больных геморрагической лихорадкой Марбург может наступить от отека легких или мозга, гиповолемического шока, ДВС-синдрома, острой почечной недостаточности. У выживших пациентов период реконвалесценции имеет затяжной характер: долго сохраняется астенизация, головные и мышечные боли, периодические абдоминалгии; часто развивается алопеция. К числу осложнений и остаточных явлений геморрагической лихорадки Марбург относятся увеит, энцефалит, миелит, орхит, атрофия яичек, пневмония, психические и интеллектуальные нарушения.
Диагностика
Диагностика геморрагической лихорадки Марбург основывается на клинико-эпидемиологических и лабораторных данных. При сборе анамнеза выясняется факт пребывания пациента в природно-очаговой местности, контакт с переносчиками заболеваниями и больными людьми. Неспецифические изменения крови включают лейкопению, тромбоцитопению, повышение уровня печеночных ферментов. С целью подтверждения диагноза геморрагической лихорадки Марбург используются молекулярно-биологические и серологические (ОТ-ПЦР, РИФ, ИФА, РСК, РН), электронно-микроскопические исследования. Тестирование биоматериала проводится в специальных лабораториях с соблюдением требований максимальной безопасности.
Для оценки поражения внутренних органов выполняется ЭКГ, УЗИ почек и УЗИ печени, исследование коагулограммы, общего анализа мочи, КОС. В связи с развитием полиорганных нарушений больные нуждаются в консультации нефролога, невролога, гастроэнтеролога, кардиолога, гематолога, офтальмолога.
Дифференциальная диагностика проводится с другими геморрагическими лихорадками (желтой, геморрагической с почечным синдромом, крымской, омской, боливийской, аргентинской геморрагической, лихорадкой Ласа, лихорадкой Эбола и др.). Также исключается малярия, холера, шигеллез, брюшной и возвратный тиф, лептоспироз, гепатит, менингит и пр.
Лечение геморрагической лихорадки Марбург
Пациенты с подозрением на геморрагическую лихорадку Марбург должны быть немедленно госпитализированы в инфекционный стационар и изолированы в отдельные боксы. При организации ухода за пациентами предпринимаются меры повышенного санитарно-эпидемиологического контроля: усиливаются дезинфекционные мероприятия, защита медицинского персонала, организуется безопасное проведение лечебно-диагностических манипуляций и процедур.
Этиотропная терапия геморрагической лихорадки Марбург не разработана, поэтому основное внимание уделяется патогенетическим и симптоматическим мероприятиям. Проводится парентеральная дезинтоксикационная терапия и оральная регидратация, внутривенное введение тромбоцитной массы. Есть сведения об эффективности введения плазмы реконвалесцентов, проведения интерферонотерапии, плазмафереза. При развитии бактериальных осложнений назначается антибиотикотерапия.
Прогноз и профилактика
Заболевание имеет серьезный прогноз и представляет повышенную опасность в плане возникновения эпидемических вспышек. Смертность среди заболевших геморрагической лихорадкой Марбург составляет 25-70%. При выявлении случаев марбургской геморрагической лихорадки необходимо строгое соблюдение мер предосторожности, рекомендуемых при работе с особо опасными инфекциями. Транспортировка и лечение больных производится в специальных изоляторах. Уход за пациентами должен осуществлять специально подготовленный персонал, использующий индивидуальные средства защиты. Специфической профилактики геморрагической лихорадкой Марбург не разработано. Целесообразно организовывать эпидемический контроль за лицами, приезжающими из эндемичных регионов.
В истории немецкого города Марбурга одной из печальных страниц является 1967 год. Именно тогда некоторых работников фармацевтической фирмы, занятой производством многих редких препаратов, неожиданно поразила неизвестная болезнь.
Ей сопутствовали высокая температура, ужасные боли головы, суставов и мышц, рвота и кровавый понос. Но еще одним — и самым страшным — симптомом болезни являлись многочисленные точечные кровотечения, наблюдаемые во всех внутренних органах.
Кроме того, кровь выделялась и наружу через язвы на слизистых оболочках и коже. При этом она абсолютно не сворачивалась, хотя, в то же время, кровеносные сосуды были буквально нашпигованы хлопьями свернувшейся крови. Тела больных, как утверждали очевидцы, превращались в губку, пропитанную кровью.
Вирус Марбург 
Странным в этой истории, помимо симптомов болезни, был и тот факт, что почти все жертвы являлись специалистами по инфекционным заболеваниям и хорошо разбирались в болезнях такого ти па. Кроме того, они могли воспользоваться и самыми современными лекарственными препаратами того времени.
И все же в течение короткого времени семь человек стали жертвами странного заболевания, которое к тому же очень быстро развивалось, разрушая при этом практически любую ткань организма: кровь, мышцы, мозг и т.д.
Странная болезнь была также зафиксирована во Франкфурте-на-Майне, и даже в Белграде. У специалистов появилось ощущение, что в Европе вспыхнула новая чудовищная эпидемия. Но все вроде закончилось благополучно: болезнь также внезапно исчезла, как и появилась.
Исследования показали, что причиной болезни является вирус неизвестной природы, имеющий палочковидную форму. По месту, где его впервые обнаружили, вирусу дали название Марбург.
Его геном состоит из одной цепочки РНК, в которой закодирована информация о строении семи белков. И если большинство микроорганизмов проникают в организм человека через слизистые оболочки или посредством паразитов, для нового вируса определенных путей проникновения не было: он мог передаваться и по воздуху, и через уколы, и даже при телесных контактах. Открытой дверью для проникновения в организм для него является любая, даже самая ничтожная рана на коже человека, а также слизистые поверхности, например, глаз.
Прошло восемь лет. И вдруг в 1975 году вирус Марбурга заявил о себе в Зимбабве, Кении, Конго. В июле 1976 года в малонаселенном поселении Нзара на юге Судана вспыхнула настоящая эпидемия болезни Марбурга. В городке Мариди, в больницу которого поступили первые пациенты из Нзары, заболело полторы сотни жителей, большую часть из которых (53%) спасти не удалось.

А в сентябре того же года еще более страшная эпидемия ужасной болезни вспыхнула в Заире. За очень короткий период в 55 деревнях заболело приблизительно 400 жителей, 88% из которых умерли.
В ходе тщательного изучения заболеваний, вспыхнувших на африканском континенте в 1976 году, бактериологи со временем объединили их в одно заболевание — лихорадку Эбола. А вот вопрос — относить ли лихорадку Марбурга к этой группе или считать ее отдельной болезнью, до сих пор остается открытым.
Впрочем, это не единственный и не самый главный нерешенный вопрос, относящийся к данным заболеваниям.
Например, ученые до сих пор не знают, природные популяции каких животных являются резервуаром вирусов этих страшных заболеваний. Одно время считали, что их носителями являются обезьяны.

Действительно, почти всегда, когда находили источник первичного заражения, выяснялось, что им является определенный вид африканских мартышек. По этой причине ученые одно время стали склоняться к мнению, что эти животные являются естественным резервуаром вируса. Но, тем не менее, даже при очень тщательных обследованиях обезьян соответствующих вирусов обнаружить не удалось.
В настоящее время ученые не отказались от версии, что носителями данных вирусов в природных условиях являются какие-то другие животные. В 2007 году вирус Марбург был обнаружен у экземпляров египетских летучих собак, подтвердив подозрение, что этот вид может быть естественным резервуаром вируса.
Неизвестны ответы и на многие другие вопросы, касающиеся этих вирусов. Например: какие механизмы обеспечивают циркуляцию вируса в этих сообществах?
Какими путями он проникает в организм обезьян? Почему некоторые штаммы вируса поражают человеческий организм, а другие, почти идентичные им, для людей абсолютно безвредны? Почему смертельные лихорадки, вспыхнув на короткое время на ограниченной территории, никогда больших пространств не охватывают?
Однако, вероятно, самый животрепещущий вопрос из всего этого перечня: почему этот вирус проявил свои убийственные качества лишь во второй половине XX века?
Ведь симптомы этих лихорадок хорошо заметны. И если бы эпидемии этих болезней случались в Африке раньше, жители континента наверняка бы помнили о них. Да и европейские врачи уже более сотни лет постоянно находятся в Экваториальной Африке.
И, тем не менее, изучение архивов, а также исследование образцов крови и тканей, взятых у пациентов в разные годы, показало, что до начала 1970-х годов заболеваний такого рода у африканцев не наблюдалось.
Вирус Эбола 
Иначе говоря, в Африке люди начали болеть лихорадками этого типа лишь после того, как они случились в Европе.
Но вот откуда появились эти вирусы, до сих пор неизвестно. Одно время даже существовала версия, что они имеют искусственное происхождение и являются одним из видов биологического оружия.
А ряд относящихся к этой группе заболеваний был описан под другими названиями еще раньше. К тому же многие из них неплохо изучены.
Основные факты
- Марбургская вирусная болезнь (MVD), ранее известная как марбургская геморрагическая лихорадка, представляет собой тяжелую болезнь человека, нередко приводящую к летальному исходу.
- Естественными хозяевами марбургского вируса считаются Rousettus aegypti, плодоядные летучие мыши из семейства Pteropodidae. Марбургский вирус передается людям от плодоядных летучих мышей и распространяется среди людей путем передачи от человека человеку.
- Марбургский вирус приводит к развитию тяжелой геморрагической лихорадки у людей.
- В среднем летальность MVD составляет порядка 50%. Коэффициенты летальности во время вспышек марбургской геморрагической лихорадки варьируются в пределах от 24% до 88%.
- Важнейшим условием для успешной борьбы со вспышками является активное участие населения.
- Повышению выживаемости пациентов способствует ранняя поддерживающая терапия с регидратацией и симптоматическим лечением. Лицензированного лечения с доказанной способностью нейтрализовать вирус пока не существует, однако в настоящее время ведется разработка ряда терапевтических средств на основе крови, а также иммунологических и лекарственных методов терапии.
Марбургский вирус является возбудителем Марбургской вирусной болезни (МВБ), болезни с коэффициентом летальности, достигающим 88%. Марбургская вирусная болезнь была впервые выявлена в 1967 году после одновременных вспышек болезни в Марбурге и во Франкфурте, Германия, и в Белграде, Сербия.
Марбургский вирус и вирус Эбола входят в семейство Filoviridae (филовирусов). Эти две болезни клинически схожи, несмотря на то, что их возбудителями являются разные вирусы. Обе эти болезни редкие и обладают потенциалом вызывать тяжелые вспышки болезни с высокими коэффициентами летальности.
Две крупные вспышки болезни, произошедшие одновременно в Марбурге и Франкфурте, Германия, и в Белграде, Сербия, в 1967 году, привели к первоначальному признанию болезни. Эта вспышки болезни были связаны с лабораторной работой с африканскими зелеными мартышками (Cercopithecus aethiops), ввезенными из Уганды. Впоследствии вспышки болезни и отдельные случаи заболевания регистрировались в Анголе, Демократической Республике Конго, Кении, Уганде и Южной Африке (у человека, который незадолго до этого совершил поездку в Зимбабве). В 2008 году было зарегистрировано два не связанных между собой случая заболевания людей, посещавших пещеру, где обитают колонии летучих мышей Rousettus, в Уганде.
Передача инфекции
Первичная инфекция человека происходит после длительного пребывания в рудниках или пещерах, где обитают колонии летучих мышей Rousettus.
Передача инфекции происходит, в основном, от человека человеку в результате тесного контакта с поврежденной кожей, кровью, выделениями, органами или другими физиологическими жидкостями инфицированных людей и с поверхностями и материалами (например, постельными принадлежностями, одеждой), загрязненными этими жидкостями.
Передаче марбургского вируса могут способствовать погребальные церемонии, предполагающие прямой контакт участников с телом умершего человека.
Опасность передачи инфекции человеком существует до тех пор, пока вирус сохраняется в его крови.
Передача половым путем
Документально подтверждено, что передача марбургского вируса через инфицированную сперму может происходить в период до семи недель после клинического выздоровления. Необходимо больше данных эпиднадзора и исследований о риске передачи вируса половым путем, особенно о персистенции жизнеспособного трансмиссивного вируса в сперме с течением времени. На сегодняшний день, исходя из имеющихся фактических данных, ВОЗ рекомендует следующее:
Симптомы марбургской вирусной болезни
Инкубационный период (интервал между инфицированием и появлением симптомов) варьируется в пределах от 2 до 21 дня.
Болезнь, вызываемая марбургским вирусом, начинается внезапно с появления высокой температуры, сильной головной боли и тяжелого недомогания. Характерным признаком являются мышечные боли. На третий день появляются тяжелая водянистая диарея, боли и колики в области живота, тошнота и рвота. Диарея может длиться неделю. На этой стадии болезни больные люди похожи на призраков с глубоко ввалившимися глазами, лицами с отсутствием какого-либо выражения и крайней апатией. Во время вспышки болезни в Европе в 1967 году через 2-7 дней после появления симптомов болезни у многих пациентов наблюдалась не вызывающая зуд сыпь.
На 5-7 день заболевания у многих пациентов наблюдаются тяжелые геморрагические проявления, а в смертельных случаях обычно происходят какие-либо кровотечения, часто множественные. В рвотных массах и фекалиях присутствует свежая кровь, часто происходят кровотечения из носа, десен и влагалища. Особенно мучительными могут быть спонтанные кровотечения из мест венопункций (мест внутривенного доступа для вливания жидкостей или взятия образцов крови). Во время тяжелой стадии болезни у пациентов может держаться высокая температура. Поражение центральной нервной системы может проявляться в спутанности сознания, раздражительности и агрессивности. В некоторых случаях на поздней стадии болезни (15 день заболевания) развивается орхит. В некоторых случаях сообщалось о появлении орхита (воспаления одного или обоих яичек) на поздней стадии заболевания (15 дней).
В смертельных случаях заболевания смерть чаще всего наступает через 8-9 дней после появления симптомов, и ей обычно предшествуют тяжелая кровопотеря и шоковое состояние.
Персистенция вируса у людей, перенесших марбургскую вирусную болезнь
Известно, что у некоторых людей, выздоровевших после марбургской вирусной болезни, марбургский вирус персистирует в иммунно привилегированных органах. К таким органам относятся яички и внутриглазное пространство.
- У женщин, которые были инфицированы во время беременности, вирус персистирует в плаценте, амниотической жидкости и у плода.
- У женщин, инфицированных во время кормления грудью, вирус может персистировать в грудном молоке.
Повторное возникновение симптомов болезни в отсутствие повторного инфицирования у людей, выздоровевших после марбургской вирусной болезни, отмечается редко, но такие случаи были документально подтверждены. Причины этого явления на данный момент до конца не выяснены.
Диагностика
Дифференцированная диагностика обычно охватывает малярию, брюшной тиф, шигеллез, холеру, лептоспироз, чуму, риккетсиоз, возвратный тиф, менингит, гепатит и другие вирусные геморрагические лихорадки.
Марбургская вирусная инфекция может быть окончательно диагностирована только в лабораториях путем проведения целого ряда различных тестов, таких как:
- иммуносорбентный анализ с применением фиксированных ферментов (ELISA);
- тесты для выявления антигенов;
- реакция сывороточной нейтрализации;
- полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР);
- изолирование вируса в культурах клеток.
Образцы биоматериалов, собранных у пациентов, представляют чрезвычайно высокую биологическую опасность; лабораторное тестирование образцов, не прошедших инактивацию, должно проводиться в условиях максимальной биоизоляции. Для перевозки внутри страны и международных перевозок все биологические материалы должны быть упакованы с использованием системы тройной упаковки.
Лечение и вакцина
В тяжелых случаях заболевания необходима симптоматическая терапия в связи с тем, что пациентам часто требуются внутривенные вливания или оральная регидратация с помощью растворов, содержащих электролиты.
На сегодняшний день не существует какого-либо специального лечения МГЛ или вакцины против нее. Проводится тестирование ряда кандидатных вакцин, но они могут стать доступными только через несколько лет. Лабораторные исследования новых видов медикаментозной терапии дают обнадеживающие результаты, которые в настоящее время оцениваются.
Марбургский вирус у животных
Летучие мыши, принадлежащие роду Rousettus aegyptiacus, считаются естественными носителями марбургского вируса. Очевидной болезни среди плодоядных летучих мышей не наблюдается. В результате географическое распределение марбургского вируса может совпадать с ареалом летучих мышей Rousettus.
Африканские зеленые мартышки (Cercopithecus aethiops), ввезенные из Уганды, стали источником инфекции людей во время первой вспышки марбургской лихорадки.
В экспериментальных целях проводилась инокуляция различных вирусов Эбола свиньям. Эти исследования показали, что свиньи чувствительны к филовирусной инфекции и выделяют вирус. Поэтому, во время вспышек МГЛ свиней следует рассматривать в качестве потенциальных хозяев, усиливающих вирус. Несмотря на то, что связь каких-либо других домашних животных со вспышками филовирусных инфекций не подтверждена, в целях предосторожности их следует рассматривать в качестве потенциальных носителей, усиливающих вирус, до тех пор, пока не будет доказано обратное.
На свинофермах в Африке необходимо принимать меры предосторожности для предотвращения инфицирования свиней в результате контакта с плодоядными летучими мышами. Такая инфекция может потенциально усилить вирус и вызвать или усугубить вспышки МГЛ.
Профилактика и контроль
В основе эффективной борьбы со вспышками лежит применение комплекса мер, таких как ведение случаев заболевания, эпиднадзор и отслеживание контактов, эффективные лабораторные услуги, безопасное и достойное захоронение и социальная мобилизация. Важнейшим условием для успешной борьбы со вспышками является активное участие населения. Повышение информированности о факторах риска инфицирования марбургским вирусом и защитных мерах, которые может принимать население, представляет собой эффективный способ сокращения передачи вируса от человека к человеку.
Во время вспышек МГЛ в Африке сообщения в области санитарного просвещения для снижения риска должны быть направлены на:
- Снижение риска передачи инфекции от летучих мышей человеку в результате длительного пребывания в рудниках или пещерах, где обитают колонии плодоядных летучих мышей. Во время работы, научной деятельности или туристических посещений рудников и пещер, где обитают колонии плодоядных летучих мышей, люди должны надевать перчатки и другую соответствующую защитную одежду (включая маски). Во время вспышек все продукты животного происхождения (кровь и мясо) необходимо перед употреблением подвергать тщательной тепловой обработке.
- Снижение риска передачи инфекции от человека человеку в местных сообществах в результате прямого или тесного контакта с инфицированными пациентами, особенно с их физиологическими жидкостями. Необходимо избегать тесных физических контактов с пациентами с марбургской лихорадкой. При уходе за больными людьми в домашних условиях необходимо надевать перчатки и надлежащие средства индивидуальной защиты. Необходимо регулярно мыть руки после посещения больных родственников в больницах, а также после ухода за больными людьми в домашних условиях.
- Местные сообщества, пораженные марбургской лихорадкой, должны прилагать усилия для обеспечения надлежащей информированности населения как о природе самой болезни, так и о необходимых мерах по сдерживанию распространения вспышки болезни.
- К мерам по сдерживанию распространения вспышек относятся быстрое и безопасное захоронение умерших, выявление людей, которые могли находиться в контакте с кем-либо из инфицированных марбургским вирусом, и мониторинг их состояния здоровья в течение 21 дня, отделение здоровых людей от заболевших во избежание дальнейшего распространения инфекции, а также тщательное соблюдение требований личной гигиены и чистоты в окружающей обстановке.
- Сокращение риска возможной передачи инфекции половым путем. Основываясь на дальнейшем анализе проводимых в настоящее время научных исследований, ВОЗ рекомендует, чтобы мужчины, перенесшие марбургскую вирусную болезнь, придерживались практики безопасного секса и соблюдали правила гигиены в течение 12 месяцев после появления симптомов, или пока анализы их спермы на марбургский вирус дважды не покажут отрицательный результат. Необходимо избегать контакта с физиологическими жидкостями. Рекомендуется гигиена с помощью мыла и воды. ВОЗ не рекомендует изолировать выздоравливающих пациентов, мужчин или женщин, анализы крови которых на марбургский вирус показали отрицательный результат.
Борьба с инфекцией в учреждениях здравоохранения
Работникам здравоохранения следует всегда принимать стандартные меры предосторожности при оказании помощи пациентам, вне зависимости от их предполагаемого диагноза. Сюда относится базовая гигиена рук, респираторная гигиена, использование средств индивидуальной защиты (для защиты от брызг или другого контакта с инфицированным материалом), практика безопасных инъекций и безопасные и достойные похороны.
Работники здравоохранения, оказывающие помощь пациентам с подозрением на марбургский вирус или с соответствующим подтвержденным диагнозом, должны принимать дополнительные меры инфекционного контроля во избежание контакта с кровью и физиологическими жидкостями пациента, а также с загрязненными поверхностями или материалами, такими как одежда или постельные принадлежности. При тесном контакте (на расстоянии менее 1 метра) с пациентами с марбургской вирусной болезнью работникам здравоохранения следует использовать защитные средства для лица (защитную маску или медицинскую маску и очки), чистый, не стерильный медицинский халат с длинными рукавами и перчатки (стерильные перчатки для некоторых процедур).
Лабораторные работники также подвергаются риску. С образцами, взятыми для диагностирования у людей и животных с предполагаемой марбургской лихорадкой, должен работать специально подготовленный персонал в надлежащим образом оборудованных лабораториях.
Деятельность ВОЗ
ВОЗ преследует цель предотвращать вспышки марбургской вирусной болезни, осуществляя непрерывный эпиднадзор и оказывая поддержку странам, подвергающимся риску, в разработке планов обеспечения готовности. Общие рекомендации по борьбе со вспышками вируса Эбола и марбургского вируса приведены в следующем документе:
ВОЗ реагирует на выявленные вспышки, оказывая помощь в эпиднадзоре, привлечению к участию населения, ведении случаев заболевания, лабораторном обслуживании, отслеживании контактов, осуществлении инфекционного контроля и обучения, а также логистическую поддержку и содействие в применении безопасных методов захоронения.
ВОЗ разработала подробные рекомендации по профилактике инфицирования марбургским вирусом и борьбе с ним:
Читайте также:


