Вирус гепатита в на клеточном уровне
Вирус гепатита В - что это такое? Заболевание это вирусное антропонозное, т. е. его возбудитель может паразитировать исключительно в организме человека. Вирус гепатита В обладает выраженным гепатотропным действием. Цирроз и онкологию печени чаще всего провоцирует именно этот патоген.
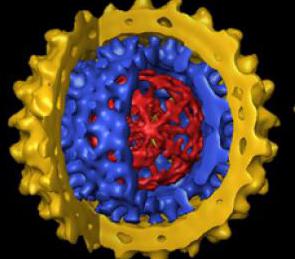
Согласно статистике, в России ежегодно регистрируется до 50 тыс. выявленных случаев заболевания гепатита В, а хронических носителей - более 5 млн человек. Распространенность этой болезни во всем мире очень велика - насчитывается более 350 млн носителей вируса, из них 250 тысяч ежегодно умирают от различных патологий печени.
Вирус гепатита В: характеристика
Такая распространенность заболевания объясняется невероятной устойчивостью патогена к различным факторам химического и физического воздействия. Вирус гепатита В устойчив к низким температурным воздействиям и даже многократное замораживание и размораживание его не убивает. Кипячение тоже на HBV (обозначение в специальной литературе) не действует.
В сухой капле крови при комнатной температуре вирус сохраняется до месяца и более, в сухой сыворотке он хранится до 25 лет, а в замороженной (при температуре -20 градусов) - до 15 лет.
Обезвредить (инактивировать) его может автоклавирование в течение 30 минут или стерилизация в сухожаровом шкафу на протяжении часа при температурном режиме 180 градусов.
Формы гепатита В
Чем опасен вирус гепатита В? Что это такое и как проявляется недуг? Ниже постараемся как можно полнее ответить на эти вопросы.
Гепатит В может иметь острую и хроническую форму. Острая развивается непосредственно после заражения и окончания инкубационного периода. Он может длиться от нескольких недель до полугода. При этом симптоматика четко выражена только в половине случаев:
- боль в животе справа, в области реберной дуги;
- тошнота и рвота;
- повышение температуры тела (лихорадка);
- головная боль;
- слабость;
- боль в суставах;
- желтушность кожных покровов и склер глаз;
- темная моча (цвет пива);
- обесцвеченный кал.
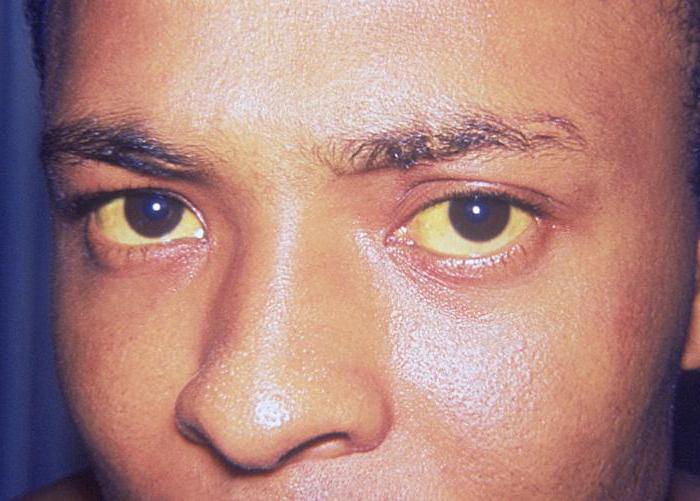
Острая (желтушная) форма гепатита В, как правило, в 80 % случаев заканчивается выздоровлением больного.
У детей, а иногда и у взрослых, может быть бессимптомная форма гепатита В. При таком течении болезни выраженной симптоматики не наблюдается. Может отмечаться легкое недомогание и быстрая утомляемость, на что больные зачастую не обращают внимания. В этом случае чаще всего наличие вируса гепатита В в крови обнаруживается абсолютно случайно, например, при очередном медосмотре. Такое легкое течение болезни очень часто переходит в хроническую форму. Заражение ребенка вирусом во время родов от больной матери тоже часто заканчивается хронической формой.
В некоторых случаях развивается фульминантный (злокачественный) гепатит - это очень тяжелое течение заболевания, которое может привести к циррозу или онкологии печени.
Как происходит заражение?
Передача гепатита В может произойти разными путями. Источником заражения служат больные люди или - при несоблюдении определенных правил - носители. Сам носитель гепатита В от этого заболевания не страдает (симптоматика отсутствует), но в его крови есть вирус.
Наиболее распространенный путь заражения этим недугом - через кровь. Например, через иглы одноразовых шприцев у наркоманов при их вторичном использовании, через плохо стерилизованные инструменты маникюрных или парикмахерских салонов. Для заражения достаточно совсем небольшого количества крови, в которой находится антиген гепатита В. Даже микроскопическая доза, равная 0,00004 мл, может стать причиной инфицирования. Выше уже говорилось о том, что данный вирус очень устойчив, и даже в сухой кровяной капле при комнатной температуре он сохраняется более месяца.
Кроме того, гепатит В передается половым путем. Он содержится абсолютно во всех биологических материалах, в том числе и в сперме.
Также вероятно и внутриутробное инфицирование плода (от больной матери). Но тут следует уточнить, что перинатальное заражение, т. е. до наступления родов, случается крайне редко. Чаще всего заражение ребенка происходит именно во время родов, т. е. интранатально. После появления крохи на свет инфицирование возможно при кормлении грудью.
Что происходит после инфицирования?
После того как вирус гепатита В попал в кровь еще здорового человека, он с кровотоком достигает гепатоцитов (клеток печени). В них происходит репликация (размножение) вируса, который поражает все большее количество новых клеток, при этом некоторые участки ДНК вируса встраиваются в ДНК гепатоцитов. Иммунная система не узнает измененные клетки и воспринимает их как чужеродные. Начинается выработка антител для уничтожения измененных гепатоцитов. Таким образом, происходит разрушение печени, что приводит к воспалительному процессу и гепатиту.
Диагностика
Для диагностики этого заболевания, кроме обычного биохимического анализа на билирубин и АЛТ, используют специфические маркеры гепатита В:
Кроме этого, в специфической диагностике используют выявление антител к этим антигенам и к специфическому белку HBcore, которые появляется при остром гепатите В:
Перечисленные антигены и антитела в разные периоды заболевания находятся в определенных соотношениях. Их комплексное исследование помогает определить стадию ВГВ, что позволяет спрогнозировать дальнейшее течение болезни и построить схему лечения.
Какие факторы повышают риск заражения?
Статистика свидетельствует, что чаще всего заражение вирусом происходит в возрасте от 15 до 30 лет. Кто подвержен такому заболеванию, как гепатит В? Что это такое - мы уже поняли, теперь обсудим, какие факторы способствуют заражению. Итак, в группу риска входят:
- пациенты стоматологических кабинетов;
- люди, прибегающие к услугам маникюрных и парикмахерских салонов;
- клиенты салонов пирсинга и тату;
- наркоманы;
- больные люди, лечение которых подразумевает частое переливание крови или использование гемодиализа (аппарат "искусственная почка");
- гомосексуалисты;
- люди, которые часто меняют половых партнеров.
Значительно снизить риск заболевания поможет прививка против гепатита В. Ее можно сделать в прививочном кабинете любой поликлиники.
Как лечить гепатита В вирус?
Терапия направлена на предотвращение развития цирроза и онкологии печени. Это достигается путем подавления размножения вируса в клетках печени и нормализации уровня трансаминаз.
Решение о том, как лечить гепатита В вирус, принимает врач-инфекционист. Выздоровление - процесс длительный. Выбор метода лечения зависит от активности вируса и риска развития цирроза и онкологии печени.
Острый вирусный гепатит В чаще всего проходит самостоятельно, наступает полное выздоровление больного. Исключение составляет тяжелая фульминантная форма ГВ, но это, к счастью, случается крайне редко. Терапия острого ГВ направлена на выведение из организма токсинов (дезинтоксикация) и восстановление гепатоцитов.

Для лечения хронического ГВ используют противовирусные препараты. Например, медикамент "Интерферон альфа-2а" применяют 1 раз в неделю, в течение одного года (для взрослых доза составляет 180 мкг). Широко используются аналоги нуклеозидов: "Энтекавир", "Ламувидин", "Адефовир". Эти препараты останавливают распространение вируса в клетках печени и способствуют их восстановлению.
Для поддерживающей терапии используют гепатопротекторы и иммуномодуляторы, например, лекарственное средство "Задаксин" (инъекции).
При лечении вирусного ГВ, как правило, назначается диета № 5. Она заключается в отказе от любой жирной, острой, соленой и консервированной пищи. Полуфабрикаты и колбасы тоже лучше исключить из рациона.
Если хронический гепатит В принимает тяжелое течение, и существует серьезный риск развития цирроза или онкологии печени, может быть принято решение о пересадке органа.
Профилактика
Можно ли как-то уберечь организм от такого патогена, как вирус гепатита В? Что это такое, мы выяснили. Самое время поговорить о профилактике. Она делится на специфическую и неспецифическую. Первая осуществляется путем вакцинации. От заболевания защищены только прошедшие вакцинацию люди и переболевшие гепатитом В. Неспецифическая профилактика подразумевает проведение ряда глобальных эпидемиологических мероприятий, препятствующих передаче вирусного ГВ. Например, обязательное тестирование доноров крови и ее препаратов на маркеры HBV, выполнение комплексной программы по борьбе с наркоманией, в конце концов, банальное соблюдение правил личной гигиены. Об этом мы поговорим чуть ниже. Сейчас же заметим только, что профилактика вирусного гепатита В имеет огромное значение в борьбе с распространенностью этого заболевания.
Специфическая профилактика ГВ
Прививка против гепатита В в обязательном порядке делается:
- всем детям в возрасте 0-1-6 месяцев (плановое вакцинирование);
- всем членам семьи больных хроническим ГВ;
- медикам;
- студентам медицинских вузов;
- лицам, работающим с препаратами крови;
- пациентам, вынужденным систематически проходить гемодиализ;
- больным, получающим препараты крови.
Такую прививку может сделать любой взрослый человек. Раньше она не входила в число обязательных. Для того чтобы вакцинироваться, достаточно обратиться в поликлинику своего района. Все дети и взрослые до 55 лет могут получить такую прививку бесплатно. Люди более старшего возраста могут вакцинироваться за свой счет.
Процедура доступна в любой выбранный вами день. После первой прививки понадобится сделать еще две. Одну - через месяц, вторую - через полгода. Вакцинация является самым надежным способом защиты от вирусного ГВ.
Неспецифическая профилактика ГВ
К неспецифической профилактике ВГВ можно отнести тщательное соблюдение правил личной гигиены:
- пользоваться только своей зубной щеткой, маникюрными инструментами, бритвой, расческой и т. п;
- даже личные принадлежности (тот же маникюрный набор) необходимо периодически дезинфицировать;
- применять эффективные дезсредства;
- прокалывать уши, делать тату и пирсинг только в проверенных салонах с хорошей репутацией;
- защищенный секс, хотя 100 % гарантии он не дает (слюна, пот и все биологические жидкости являются средой обитания вируса), поэтому не следует вести беспорядочную половую жизнь;
- использовать только одноразовые шприцы при инъекциях.
Мы с вами обсудили, какую опасность представляет вирус гепатита В. Что это такое - теперь понятно. Как и любое другое заболевание, его проще предупредить, чем потом проходить длительный курс лечения. Соблюдение несложных профилактических мер поможет защититься от вирусного гепатита В. Будьте здоровы!
Медицинский эксперт статьи

Гепатит В - инфекционное заболевание человека, характеризующееся избирательным поражением печени вирусом. Эта форма гепатита является наиболее опасной по своим последствиям среди всех известных форм вирусных гепатитов. Его возбудителем является вирус гепатита В (HBV).
Впервые антиген вируса гепатита В был обнаружен Б. Блюмбергом в 1964 г. в сыворотке крови австралийского аборигена, а сам возбудитель был обнаружен в 1970 г. Д. Дейном (и др.) и получил название частиц Дейна, поскольку не было полной уверенности в том, что это действительно вирус, а не его компоненты. В последующем все сомнения отпали, так как в составе частиц Дейна были обнаружены геномная ДНК и вирусная ДНК-зависимая ДНК-полимераза. В составе вириона имеются три основных антигена, для которых в 1974 г. были введены следующие обозначения:
- HBsAg - поверхностный (superficial), или растворимый (soluble), или австралийский антиген.
- HBcAg - сердцевинный антиген (сог-антиген).
- HBeAg - антиген е, локализован в сердцевине вириона и, в отличие от HBcAg, не только присутствует в составе вириона, но и циркулирует в крови в свободном виде или в виде комплекса с антителом анти-HBeAg. Он выделяется в кровь из гепатоцитов при активной репликации HBV.
Поверхностный антиген - HBsAg - существует в виде трех морфологически различных вариантов: 1) представляет суперкапсид цельного вириона; 2) в большом количестве встречается в виде частиц диаметром 20 нм, имеющих сферическую форму; 3) в виде нитей длиной 230 нм. Химически они идентичны. В составе HBsAg имеется один общий антиген а и две пары взаимоисключающих типоспецифических детерминантов: d/y и w/r, поэтому существуют четыре основных субтипа HBsAg (и соответственно HBV): adw, adr, ayw и ауr. Антиген а обеспечивает формирование общего перекрестного иммунитета ко всем субтипам вируса.
Собственно вирион - частица Дейна - имеет сферическую форму и диаметр 42 нм. Суперкапсид вириона состоит из трех белков: главного (основного), большого и среднего. Геном заключен в капсид и представлен двунитевой кольцевидной ДНК с м. м. 1,6 МД. ДНК состоит приблизительно из 3200 нуклеотидов, однако ее "плюс"-нить на 20-50 % короче "минус"-нити. С 5'-концом длинной нити ковалентно связан вирусспецифический белок. 5'-концы обеих нитей комплементарны и образуют "липкие" последовательности длиной в 300 нуклеотидов, благодаря чему нити замыкаются в кольцо. Содержание Г + Ц в вирионной ДНК 48-49 мол %. В сердцевине вириона находится кроме геномной ДНК-вирусная ДНК-зависимая ДНК-полимераза. "Минус"-нить ДНК HBV содержит всего четыре гена (S, С, Р и X), но они организованы очень компактно. Гены S, С, Р, X сильно перекрываются и контролируют синтез следующих продуктов. Ген S кодирует синтез главного белка оболочки и содержит всю информацию о поверхностном антигене HBsAg. Кроме того, он кодирует синтез среднего и большого белков оболочки. Белки содержат общий СООН-конец, но их трансляция начинается с трех различных инициаторных кодонов. Ген С кодирует синтез капсидных белков (HBcAg и HBeAg); хотя эти белки кодируются одним геном, пути их трансляции различны. Ген Р - самый большой. Он включает в себя часть всех трех других генов и кодирует ферменты, необходимые для репликации вируса. В частности, он кодирует обратную транскриптазу, домен фермента РНК-азы Н, 5'-концевой белок "минус"-цепи. Ген X кодирует белки, регулирующие экспрессию (выражение) всех вирусных генов, в частности белок с м. м. 17 кД, который является трансактиватором транскрипции генов.
Белки, образующие поверхностный антиген, существуют в гликозилированной (gp) и негликозилированной форме. Гликозилированными являются gp27, gp33, gp36 и gp42 (цифры обозначают м. м. в кД). Суперкапсид HBV состоит из главного, или основного, S-белка (92 %); среднего М-белка (4 %) и большого, или длинного, L-белка (1 %).
- Главный белок - p24/gp27, или основной белок (белок S), является основным компонентом оболочки HBV. В отсутствие других оболочечных белков он полиме-ризуется и образует сферические частицы диаметром 20 нм, которые состоят из 100 полипептидных молекул.
- Большой белок - p39/gp42, или длинный белок (белок L), присутствует во всех трех формах HBsAg. Он играет важную роль в морфогенезе вирионов и в выходе их из клетки. L-белок содержит последовательность белка М, которая на N-конце дополнена последовательностями из 108 (ayw) или 119 (adw, adr, ayr) аминокислотных остатков, кодируемых npe-Sl-областью S-гена.
- Средний белок - gp33/gp36, или белок М, также присутствует во всех трех морфологических формах HBsAg. Белок М содержит на N-конце участок из 55 аминокислотных остатков, кодируемых пре-52-областью S-гена. Предполагается, что этот участок играет важную роль в распознавании вирусом гепатита В клеток печени ограниченного круга хозяев (человек, обезьяна шимпанзе). Последовательности белков, кодируемых npe-S-областями S-гена, обладают высокой иммуногенностью, а их детерминанты расположены на поверхности вириона. Поэтому антитела против этих антигенов играют важную роль в формировании иммунитета против гепатита В.
Синтез вирусных белков жестко контролируется на уровне транскрипции и трансляции. При транскрипции вирусного генома синтезируются два типа мРНК:
- меньшая - 2100 нуклеотидов - кодирует главный и средний белки оболочки;
- большая - 3500 нуклеотидов, т. е. длиннее самой геномной ДНК; она содер жит концевые повторы длиной 100 нуклеотидов.
Этот вид мРНК кодирует белок капсида и продукты гена Р. Она также является матрицей для репликации вирусной ДНК. В составе генома есть энхансеры (усилители транскрипции) - регуляторные элементы, которые активируют экспрессию всех вирусных генов и действуют пре имущественно в клетках печени. В частности, ген S экспрессируется на очень высо ком уровне только в клетках печени и под влиянием стероидных гормонов. Это об стоятельство и объясняет, почему хронический гепатит В и рак печени (гепатома) Наблюдаются у мужчин чаще, чем у женщин, у которых уровень стероидных гормонов ниже.
Другие регуляторные элементы вируса гепатита В модулируют (контролируют) уровни синтеза отдельных белков. Например, большой белок синтезируется лишь в малом количестве. Больше всего его на поверхности инфекционных вирионов. А главный белок и, в меньшей степени, средний белок синтезируются в огромном количестве и покидают клетки в составе частиц поверхностного антигена, которых в сыворотке крови содержится во много раз больше, чем зрелых вирионов. Количество частиц поверхностного антигена может составлять 1011 -1013 на 1 мл крови (несколько сотен мкг).
Вирус гепатита В выделен в новое семейство вирусов - Hepadnaviridae, род Orthohepadnavirus. Сходные с ним гепаднавирусы обнаружены у различных животных (земляных белок, сурков, бурундуков, пекинских уток).
Репродукция гепаднавирусов происходит несколько необычным образом. В частности, репликация геномной ДНК происходит через промежуточное звено - РНК, т. е. с механизмом обратной транскрипции.
Жизненный цикл вируса гепатита В.
- Адсорбция на клетке.
- Проникновение в клетку с помощью механизма рецепторопосредованного эндоцитоза (окаймленная ямка -> окаймленный пузырек -> лизосома -> выход нуклеокапсида и проникновение вирусного генома в ядро гепатоцита).
- Внутриклеточное размножение.
В ходе проникновения в клетку происходит удлинение (достраивание) короткой ("плюс") цепи ДНК. В ядре клеточная ДНК-зависимая РНК-полимераза синтезирует РНК размером 3500 нуклеотидов (прегеном) и мРНК, меньшие по размерам, для синтеза вирусных белков. Затем прегеном и вирусная ДНК-полимераза упаковываются во вновь синтезированный капсид, который переносится в цитоплазму. Здесь и происходит обратная транскрипция прегенома. На нем синтезируется новая "минус"-нить ДНК. После завершения синтеза "минус"-нити ДНК прегеномная РНК разрушается. Вирионная ДНК-полимераза на "минус"-цепи синтезирует "плюс"-цепь. Вирусная ДНК, теперь уже двухцепочечная, может существовать в клетке довольно долго и возвращаться в ядро для следующего цикла репликации. Если новая вирусная частица не подвергается дальнейшей репликации, то сформировавшийся нуклеокапсид, проходя через мембрану клетки, покрывается суперкапсидом, отпочковывается от клетки, и в нем немедленно прекращается удлинение короткой "плюс"-цепи ДНК. Вот почему длина этой нити варьирует. При типичной острой форме гепатита В в крови последовательно появляются следующие серологические маркеры: HBsAg, HBeAg и антитела (IgM, IgG): анти-HBcAg. анти-HBeAg и анти-HBsAg.
В составе вируса гепатита В нет онкогена, однако установлено, что, внедряясь в клеточную хромосому (в разные ее участки), вирусная ДНК может индуцировать в них различные генетические перестройки - делеции, транслокации, амплификации, которые и могут стать причиной развития рака печени - одного из самых тяжких последствий вирусного гепатита В.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Резистентность вируса гепатита В
Вирус гепатита В обладает высокой устойчивостью. При комнатной температуре сохраняет жизнеспособность в течение 3 мес, в замороженном состоянии - несколько лет. Вирус полностью инактивируется при автоклавировании (120 °С), при кипячении в течение 30 мин, сухим жаром при температуре 180 "С в течение 60 мин, при 60 °С - в течение 10 ч. Устойчив в кислой среде, но разрушается в щелочной. Вирус погибает при обработке Н202, хлорамином, формалином, фенолом и при УФ-облучении.
Патогенез и симптомы гепатита В
Вирус гематогенным путем заносится непосредственно в печень. В патогенезе гепатита важную роль играют аутоиммунные гуморальные и клеточные реакции. Предполагается, что поражение гепатоцитов связано не столько с непосредственным действием самого вируса, сколько с иммунологическими реакциями хозяина, возникающими в связи с модификацией клеточной мембраны вирусными белками, которые индуцируют появление аутоантител к клеткам печени. Поэтому развивающийся хронический гепатит и цирроз печени можно рассматривать как аутоиммунное заболевание.
Клеточные аутоиммунные реакции к вирусным белкам, содержащимся в мембране гепатоцитов, опосредуются Т-цитотоксическими лимфоцитами и другими киллерными клетками печени. Поэтому острую дистрофию печени можно рассматривать как реакцию отторжения своеобразного гетеротрансплантата.
Инкубационный период длится от 45 до 180 дней, в среднем составляет 60- 90 дней. Клиническое течение гепатита В характеризуется большим разнообразием; болезнь может протекать: в латентной форме, выявляемой лишь лабораторными методами, в типичной желтушной форме и в злокачественной форме, заканчивающейся летально. Продолжительность преджелтушной стадии составляет от одного дня до нескольких недель. Желтушный период, как правило, длительный и характеризуется хорошо выраженными симптомами (желтуха, гипербилирубинемия, потемнение мочи, желтушность склер). Затяжная форма наблюдается у 15-20 % больных, а у 90 % из них развивается хронический гепатит В. У больных с затяжной формой нередко наблюдаются аутоиммунные процессы, сопровождающиеся повышенным содержанием противопеченочных антител, которые выявляются с помощью иммуносорбентного анализа (ИФМ). У детей гепатит В протекает в более легкой форме и часто без развития желтухи, у детей младшего возраста - преимущественно бессимптомно.
Постинфекционный иммунитет (гуморальный и клеточный) длительный, пожизненный, обусловлен вируснейтрализующими антителами (анти-HBsAg) при отсутствии в крови поверхностного антигена. Нередко наблюдается скрытая иммунизация вследствие повторного контакта с HBV, которая является причиной широкого распространения иммунитета к вирусу среди населения. Обычно больные с острой формой гепатита В выздоравливают полностью по мере накопления антител к нему. Однако в некоторых случаях, несмотря на высокий уровень вирусного антигена в крови (обстоятельство, объясняющее, почему парентеральное заражение происходит наиболее часто), антитела к нему не вырабатываются. Вирус сохраняется в печени, и человек на долгое время, иногда пожизненно, становится хроническим носителем. Это обстоятельство связано, очевидно, со слабым иммунным ответом. Одним из наиболее частых исходов хронического гепатита В является цирроз печени и рак печени, который развивается по истечении латентного периода продолжительностью до 30-50 лет.
Эпидемиология гепатита В
Источником заражения вирусом гепатита В является только человек. Вопреки прошлым представлениям о том, что заражение вирусом гепатита В происходит исключительно парентеральным путем, теперь доказано, что он обнаруживается в различных секретах и экскретах: в слюне, носоглоточных выделениях, испражнениях, слезной жидкости, в сперме, менструальной крови и пр. Таким образом, заражение происходит не только парентеральным путем, но и половым, и вертикальным (от матери плоду), т. е. практически заражение вирусом гепатита В возможно разными способами.
От гепатита В в мире погибло столько же людей, сколько за все годы Второй мировой войны. Число носителей HBV, по данным ВОЗ, составляет от 0,1 до 20 % населения разных стран или регионов.

[15], [16], [17], [18], [19], [20], [21], [22], [23], [24], [25]
Диагностика гепатита В
В настоящее время основным методом диагностики гепатита В является использование реакции обратной пассивной гемагглютинации (РОПГА) для обнаружения вируса или его поверхностного антигена - HBsAg. Как уже отмечалось, в крови поверхностного антигена содержится во много раз больше, чем самого вируса (в 100-1000 раз). Для реакции РОПГА используют сенсибилизированные антителами против вируса гепатита В эритроциты. При наличии антигена в крови происходит реакция гемагглютинации. РОПГА проста, удобна, очень специфична. Для обнаружения антител к вирусному антигену HBsAg используют различные иммунологические методы (РСК, РПГА, ИФМ, РИМ и др.). Кроме того, для обнаружения HBV и его антигенов используют варианты ПЦР.
Для обнаружения в сыворотке больного антител к вирусному антигену (HBsAg) могут быть использованы различные иммунологические методы (РСК, РПГА, реакция преципитации, ИФМ, РИМ и др.).

[26], [27], [28], [29], [30], [31], [32], [33], [34], [35], [36]
Специфическая профилактика гепатита В
Принимая во внимание высокий уровень заболеваемости гепатитом В, а также, что в мире очень много носителей HBV, по рекомендации ВОЗ прививки против гепатита В являются обязательными и должны проводиться на первом году жизни. Для вакцинации предложено два типа вакцин. Для приготовления одной из них в качестве сырья используют плазму вирусоносителей, поскольку в ней вирусный антиген содержится в количествах, достаточных для приготовления вакцины. Главное условие для приготовления этого типа вакцин - их полная безопасность, т. е. полная инактивация вируса, что и предусматривается технологией приготовления вакцины. Для изготовления вакцины другого типа применяют методы генной инженерии, в частности, для получения антигенного материала используют рекомбинантный клон дрожжей, вырабатывающих поверхностный антиген вируса гепатита В.
Обе вакцины обладают высокой эффективностью (защищают 95 % привитых). Продолжительность поствакцинального иммунитета не менее 5-6 лет. Созданы вакцины как для взрослых людей, так и для новорожденных и детей раннего возраста - наиболее важный компонент борьбы с гепатитом В в глобальном плане. Полный курс прививки состоит из трех инъекций:
I доза - сразу после рождения; II доза - через 1-2 мес; III доза - до конца 1-го года жизни.
Эти прививки включены в расширенную программу иммунизации ВОЗ и совмещаются с календарем ее проведения (по рекомендации ВОЗ, на 1-м году жизни проводят прививки против туберкулеза, полиомиелита, гепатита В, кори, столбняка, дифтерии, коклюша).
Гаммаглобулин, содержащий антитела против HBV, применяют для экстренной пассивной иммунопрофилактики лицам, имевшим контакт с больным гепатитом В.
Для лечения гепатита В (острой и хронической форм) используют интерферон и амиксин (для индукции его эндогенного синтеза). При лечении хронического гепатита В эффективен новый препарат ламивудин (синтетический нуклеозид).
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер. Достаточная для заражения концентрация вируса находится только в биологических жидкостях больного. Поэтому заражение гепатитом В может произойти парентерально при гемотрансфузии и проведении различных травматичных процедур (стоматологических манипуляций, татуировок, педикюра, пирсинга), а также половым путем. В диагностике гепатита В решающую роль играет выявление в крови HbsAg антигена и HbcIgM антител. Лечение вирусного гепатита В включает базисную противовирусную терапию, обязательное соблюдение диеты, дезинтоксикацию и симптоматическое лечение.
Общие сведения
Вирусный гепатит В (сывороточный гепатит) – инфекционное заболевание печени, протекающее в различных клинических вариантах (от бессимптомного носительства до деструкции печеночной паренхимы). При гепатите В поражение клеток печени носит аутоиммунный характер.
Характеристика возбудителя
Вирус гепатита В – ДНК-содержащий, относится к роду Orthohepadnavirus. У инфицированных лиц в крови обнаруживают вирусы трех типов, различающиеся по морфологическим признакам. Сферические и нитевидные формы вирусных частиц не обладают вирулентностью, инфекционные свойства проявляют частицы Дейна – двухслойные округлые полноструктурные вирусные формы. Их популяция в крови редко превышает 7 %. Частица вируса гепатита В обладает поверхностным антигеном HbsAg, и тремя внутренними антигенами: HBeAg, HBcAg и HbxAg.
Устойчивость вируса к условиям внешней среды весьма высока. В крови и ее препаратах вирус сохраняет жизнеспособность годами, может несколько месяцев существовать при комнатной температуре на белье, медицинских инструментах, предметах, загрязнённых кровью больного. Инактивация вируса осуществляется при обработке в автоклавах при нагревании до 120°С с течение 45 минут, либо в сухожаровом шкафу при 180 °С в течение 60 минут. Вирус погибает при воздействии химических дезинфицирующих средств: хлорамина, формалина, перекиси водорода.
Источником и резервуаром вирусного гепатита В являются больные люди, а также здоровые вирусоносители. Кровь зараженных гепатитом В людей становиться заразной намного раньше, чем отмечаются первые клинические проявления. В 5-10% случаев развивается хроническое бессимптомное носительство. Вирус гепатита В передается при контакте с различными биологическими жидкостями (кровь, сперма, моча, слюна, желчь, слезы, молоко). Основную эпидемиологическую опасность представляют кровь, сперма и, в некоторой степени, слюна, поскольку обычно только в этих жидкостях концентрация вируса достаточна для заражения.
Передача инфекции происходит преимущественно парентерально: при гемотрансфузиях, медицинских процедурах с использованием нестерильного инструментария, при проведении лечебных манипуляций в стоматологии, а также при травматичных процессах: нанесении татуировки и пирсинга. Существует вероятность заражения в маникюрных салонах при проведении обрезного маникюра или педикюра. Контактный путь передачи реализуется при половых контактах и в быту при совместном пользовании предметов индивидуальной гигиены. Вирус внедряется в организм человека через микроповреждения кожных покровов и слизистых оболочек.
Вертикальный путь передачи реализуется интранатально, в ходе нормальной беременности плацентарный барьер для вируса не проходим, однако в случае разрыва плаценты возможна передача вируса до родов. Вероятность инфицирования плода многократно увеличивается при выявлении у беременной HbeAg помимо HbsAg. Люди обладают достаточно высокой восприимчивостью к инфекции. При трансфузионной передаче гепатит развивается в 50-90% случаев. Вероятность развития заболевания после инфицирования напрямую зависит от полученной дозы возбудителя и состояния общего иммунитета. После перенесения заболевания формируется продолжительный, вероятно пожизненный иммунитет.
Подавляющее большинство заболевающих гепатитом В – это лица в возрасте 15-30 лет. Среди умерших от этого заболевания доля наркоманов составляет 80 %. Лица, осуществляющие инъекции наркотических веществ, имеют наиболее большой риск заражения гепатитом В. Ввиду частого непосредственного соприкосновения с кровью, медицинские работники (хирурги и операционные сестры, лаборанты, стоматологи, сотрудники станций переливания крови и др.) также входят в группу риска по вирусному гепатиту В.
Симптомы вирусного гепатита В
Инкубационный период вирусного гепатита В колеблется в довольно широких пределах, промежуток от момента заражения до развития клинической симптоматики может составлять от 30 до 180 дней. Оценить инкубационный период хронической формы гепатита В зачастую невозможно. Острый вирусный гепатит В начинается нередко аналогично вирусному гепатиту А, однако его преджелтушный период может протекать и артралгической форме, а также по астеновегетативному или диспепсическому варианту.
Диспепсический вариант течения характеризуется потерей аппетита (вплоть до анорексии), непрекращающейся тошнотой, эпизодами беспричинной рвоты. Для гриппоподобной формы клинического течения дожелтушного периода гепатита В характерно повышение температуры и общеинтоксикационная симптоматика, обычно без катаральных признаков, но с нередкими, преимущественно ночными и утренними, артралгиями (при этом визуально суставы не изменены). После движения в суставе боль обычно на некоторое время стихает.
В случае, если в этот период отмечается артралгия, сочетанная с высыпаниями по типу крапивницы, течение заболевания обещает быть более тяжелым. Чаще всего такая симптоматика сопровождается лихорадкой. В преджелтушной фазе может отмечаться выраженная слабость, сонливость, головокружение, кровоточивость десен и эпизоды носовых кровотечений (геморрагический синдром).
При появлении желтухи улучшения самочувствия не наблюдается, чаще общая симптоматика усугубляется: нарастает диспепсия, астения, появляется кожный зуд, усиливаются геморрагии (у женщин геморрагический синдром может способствовать раннему наступлению и интенсивности менструации). Артралгии и экзантема в желтушном периоде исчезают. Кожные покровы и слизистые оболочки имеют интенсивный охряной оттенок, отмечаются петехии и округлые кровоизлияния, моча темнеет, кал становится светлее вплоть до полного обесцвечивания. Печень больных увеличивается в размерах, край ее выступает из под реберной дуги, на ощупь – болезненная. Если при интенсивной иктеричности кожных покровов печень сохраняет нормальные размеры, это предвестник более тяжелого течения инфекции.
В половине и более случаев гепатомегалия сопровождается увеличением селезенки. Со стороны сердечно-сосудистой системы: брадикардия (либо тахикардия при тяжело протекающем гепатите), умеренная гипотония. Общее состояние характеризуется апатией, слабостью, головокружениями, отмечается бессонница. Желтушный период может длиться месяц и более, после чего наступает период реконвалесценции: сначала исчезают диспепсические явления, затем происходит постепенный регресс желтушной симптоматики и нормализация уровня билирубина. Возвращение печени к нормальным размерам нередко занимает несколько месяцев.
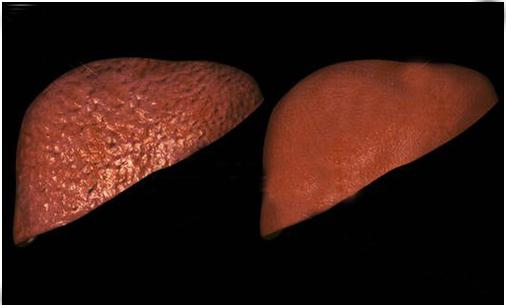
В случае склонности к холестазу, гепатит может приобретать вялотекущий (торпидный) характер. При этом интоксикация слабовыраженная, устойчиво повышенный уровень билирубина и активности печеночных ферментов, кал ахоличный, моча темная, печень стойко увеличена, температура тела держится в субфебрильных пределах. В 5-10% случаев вирусный гепатит В протекает в хронической форме и способствует развитию вирусного цирроза печени.
Осложнения вирусного гепатита В
Самым опасным осложнением вирусного гепатита В, характеризующимся высокой степенью летальности, является острая печеночная недостаточность (гепатаргия, печеночная кома). В случае массированной гибели гепатоцитов, значительных потерь функциональности печени, развивается тяжелый геморрагический синдром, сопровождающийся токсическим воздействием высвобожденных в результате цитолиза веществ на центральную нервную систему. Печеночная энцефалопатия развивается, проходя последовательно следующие стадии.
- Прекома I: состояние пациента резко ухудшается, усугубляется желтуха и диспепсия (тошнота, многократная рвота), проявляется геморрагическая симптоматика, у больных отмечается специфический печеночный запах изо рта (тошнотворно сладковатый). Ориентация в пространстве и времени нарушена, отмечается эмоциональная лабильность (апатия и вялость сменяется гипервозбуждением, эйфорией, повышена тревожность). Мышление замедлено, имеет место инверсия сна (ночью больные не могут заснуть, днем чувствуют непреодолимую сонливость). На этой стадии отмечаются нарушения мелкой моторики (промахивания при пальценосовой пробе, искажение почерка). В области печени больные могут отмечать боли, температура тела повышается, пульс нестабильный.
- Прекома II (угрожающая кома): прогрессируют нарушения сознания, нередко оно бывает спутано, отмечается полная дезориентация в пространстве и времени, кратковременные вспышки эйфории и агрессивности сменяются апатией, интоксикационный и геморрагический синдромы прогрессируют. На этой стадии развиваются признаки отечно-асцитического синдрома, печень становится меньше и скрывается под ребрами. Отмечают мелкий тремор конечностей, языка. Стадии прекомы могут продолжаться от нескольких часов до 1-2 суток. В дальнейшем усугубляется неврологическая симптоматика (могут отмечаться патологические рефлексы, менингеальные симптомы, нарушения дыхания по типу Куссмуля, Чейна-Стокса) и развивается собственно печеночная кома.
- Терминальная стадия – кома, характеризуется угнетением сознания (ступор, сопор) и в дальнейшем его полной потерей. Первоначально сохраняются рефлексы (роговичный, глотательный), больные могут реагировать на интенсивные раздражающие действия (болезненная пальпация, громкий звук), в дальнейшем рефлексы угнетаются, реакция на раздражители теряется (глубокая кома). Смерть больных наступает в результате развития острой сердечно-сосудистой недостаточности.
При тяжелом течении вирусного гепатита В (молниеносная кома), в особенности в случае сочетания его с гепатитом D и гепатитом C, печеночная кома часто развивается в ранние сроки и заканчивается летально в 90% случаев. Острая печеночная энцефалопатия в свою очередь способствует вторичному инфицированию с развитием сепсиса, а также угрожает развитием почечного синдрома. Интенсивный геморрагический синдром может стать причиной значительной кровопотери при внутренних кровотечениях. Хронический вирусный гепатит В развивается в цирроз печени.
Диагностика вирусного гепатита В
Диагностика осуществляется путем выявления в крови пациентов специфических антигенов вируса в сыворотке крови, а также иммуноглобулинов к ним. С помощью ПЦР можно выделить ДНК вируса, что позволяет определиться в степени его активности. Решающее значение при постановке диагноза играет выявление поверхностного антигена HbsAg и антител HbcIgM. Серологическая диагностика производится с помощью ИФА и РИА.
Для определения функционального состояния печени в динамике заболевания производят регулярные лабораторные исследования: биохимический анализ крови и мочи, коагулограмму, УЗИ печени. Значительную роль имеет значение протромбинового индекса, падение которого до 40% и ниже говорит о критическом состоянии пациента. По отдельным показаниям может быть проведена биопсия печени.
Лечение вирусного гепатита В
Комплексная терапия вирусного гепатита В включает диетическое питание (назначается щадящая для печени диета №5 в вариациях в зависимости от фазы заболевания и тяжести течения), базисную противовирусную терапию, а также патогенетические и симптоматические средства. Острая фаза заболевания является показанием к стационарному лечению. Рекомендован постельный режим, обильное питье, категорический отказ от алкоголя. Базисная терапия подразумевает назначение интерферонов (наиболее эффективен альфа-интерферон) в сочетании с рибавирином. Курс лечения и дозировки рассчитываются индивидуально.
В качестве вспомогательной терапии применяются дезинтоксикационные растворы (при тяжелом течении проводят инфузии кристаллоидных растворов, декстрана, по показаниям назначаются кортикостероиды), средства для нормализации водно-солевого баланса, препараты калия, лактулозу. Для снятия спазмов желчевыводящей системы и сосудистой сети печени – дротаверин, эуфиллин. При развитии холестаза показаны препараты УДХК. В случае возникновения тяжелых осложнений (печеночной энцефалопатии) – интенсивная терапия.
Прогноз и профилактика вирусного гепатита В
Острый вирусный гепатит В редко приводит к летальному исходу (только в случаях тяжелого молниеносного течения), прогноз значительно ухудшается при сопутствующих хронических патологиях печени, при сочетанном поражении вирусами гепатита С и D. Смерть инфицированных гепатитом В чаще наступает спустя несколько десятков лет в результате хронического течения и развития цирроза и рака печени.
Общая профилактика вирусного гепатита В подразумевает комплекс санитарно-эпидемиологических мероприятий, направленных на снижение риска заражения при переливании крови, контроль за стерильностью медицинского инструментария, введение в массовую практику одноразовых игл, катетеров и т. п. Меры индивидуальной профилактики подразумевают пользование отдельными предметами личной гигиены (бритвы, зубные щетки), предупреждение травмирования кожных покровов, безопасный секс, отказ от наркотиков. Лицам, входящим в профессиональную группу риска, показано вакцинирование. Иммунитет после прививки против гепатита В сохраняется около 15 лет.
Читайте также:


