Значение при гепатите G
60 – 65 г/л и ниже
8,6 – 20,5 мкмоль/л
25,5 – 40,0 мкм/л и выше
9,0 – 12,5 мкмоль/л и выше
30 – 60 МЕ/л и выше
40 – 55 МЕ/л и выше
120 – 260 МЕ/л и выше
0,8 – 4,0 пирувата/мл-ч
4,0 пирувата/мл-ч и выше
34 – 45 г/л и ниже
2 – 4 ед. и более
Это специфические методы диагностики вирусного гепатита G, которые дают возможность выставить окончательный диагноз и назначить адекватное заболеванию лечение:
- ИФА (иммуноферментный анализ);
- РФА (рентгенофлуоресцентный анализ);
- РСК (реакция связывания комплемента);
- ПЦР (полимеразная цепная реакция).
При проведении данных анализов в крови определяется титр HGV-вируса, что не только определяет заболевание, но и указывает на фазу процесса (обострение, ремиссию), форму (острый, хронический) и выявляет вирусоносителей.
Лечение вирусного гепатита G
Этиотропная терапия – направленная на ослабление или полное уничтожение вируса гепатита G:
![]()
интерферон по 3 – 6 млн МЕ вводят в каждый носовой ход 3 раз в неделю. Курс лечения 6 – 12 месяцев.
Симптоматическая терапия – направленная на снижение воспалительного процесса в паренхиме печени и облегчения течения заболевания:
- Детоксикационная терапия:
- реосорбилакт 200,0 мл внутривенно капельно 1 раз в сутки;
- раствор Рингера или физиологический раствор 200,0 мл внутривенно капельно 1 раз в сутки.
- Сорбенты:
- полисорб по 1 столовой ложке, предварительно растворенной в ½ стакане прохладной кипяченой воды 3 раза в сутки меду приемами пищи;
- дуфалак или нормазе по 30 – 40 мг (в зависимости от массы тела) 3 раза в сутки за 15 – 20 минут до приема еды.
- Ферменты:
- креон по 20 000 – 25 000 ЕД 3 раза в сутки с едой;
- мезим-форте по 20 000 ЕД 3 раза в сутки вместе с приемом пищи.
- Желчегонные препараты:
- холосас по 1 столовой ложке 3 раза в сутки;
- аллохол по 2 таблетке 3 раза в сутки.
- Спазмолитики при боли:
- но-шпа или баралгин по 1 таблетке 3 раза в сутки.
- Общеукрепляющая и витаминотерапия:
- стимол по 1 пакетику 3 раза в сутки;
- витамины группы В (В1, В6, В12) – нейрорубин-форте-лактаб или нейробион по 1 таблетке 1 – 2 раза в сутки;
- витамин С по 1 таблетке (500мг) 2 раза в сутки или комплекс поливитаминов и минералов.
![]()
Взять в равных пропорциях траву хвоща полевого, цветки зверобоя, пижму, тысячелистник, цветки ромашки, корень лопуха, плоды шиповника, листья шалфея, корень девясила, листья лопуха и траву гребешка обыкновенного. Полученную смесь измельчить при помощи блендера. 4 столовые ложки полученной смеси засыпать в термос и залить 1 литром крутого кипятка. Дать настояться 4 – 6 часов. Принимать по ½ стакана 3 раза в день через 1 – 1,5 часа после приема пищи.- Принять ½ стакана оливкового масла второго отжима и положить на правое подреберье согревающий компресс или грелку. Оливковое масло можно заменить 2мя столовыми ложками растворенного в подогретой воде сорбита. Противопоказанием к данному методу лечения является наличие камней в желчном пузыре.
- 1 килограмм помытой клюквы измельчить через мясорубку и добавить ½ стакана меда. Смесь принимать по 1 столовой ложке 3 раза в день через 1 час после еды. Клюкву можно заменить калиной.
При вирусном гепатите G следует строго придерживаться диеты.
Продукты, разрешенные к употреблению:
- овощные супы на воде;
- отварное, не жирное мясо курицы и говядины;
![]()
отварная рыба не жирных сортов;- каши (преимущество отдается рисовой, овсяной и манной);
- тушеные овощи;
- фрукты (бананы, запеченные яблоки);
- курага, изюм;
- кисломолочные продукты (не жирный сыр, небольшое количество сливочного масла утром);
- подсушенный белый хлеб;
- морсы, компоты, шиповник, черный и зеленый чай.
Продукты, которые следует исключить из рациона:
- борщи, щи, солянка, супы на мясных бульонах;
- жирное, жареное мясо, птица или рыба;
- макаронные изделия;
- маринованные, квашеные овощи и другие соленья;
- яйца;
- свежие овощи и фрукты;
- цельное молоко, сливки, сметана;
- алкогольные напитки, сладкая газированная вода, кофе.
Вирусный гепатит G (ВГG) является инфекционным заболеванием преимущественно с парентеральным путем распространения (через кровь) и контактным механизмом передачи инфекции. Вирус гепатита G (HGV) описан совсем недавно — в 1995 году, болезнь находится в стадии изучения. Заболевание распространено повсеместно и неравномерно. В РФ частота выявления РНК (наследственного материала вируса) колеблется от 2% (г. Москва) до 8% (Якутия). Высокий уровень ВГG регистрируется в регионах с большим распространением вирусных гепатитов В и С.
Известно, что заболевание чаще всего протекает на фоне гепатита С, существенно не влияя на его течение. На репликацию ВИЧ вирусы гепатита G оказывают супрессивное влияние. Клиника заболевания во многом сходна с клиникой гепатита С, но патологический процесс протекает менее агрессивно. Описаны случаи острого и хронического течения заболевания. Нарушения иммунного статуса способствует развитию длительного носительства вируса ВГG. Резервуаром и источником возбудителей является больной человек, вирусы у которого обнаруживаются в сыворотке крови, мононуклеарных клетках периферической крови и слюне. Основным методом диагностики текущей активной инфекции является полимеразная цепная реакция (ПЦР). Для выявления антител в сыворотке крови используются сывороточные пробы. Подходы к лечению и профилактике данного заболевания находятся в стадии разработки.
Рис. 1. При заболевании в печени развивается воспалительный процесс. Цирроз органа является грозным осложнением HGV-инфекции.
Вирус гепатита G
Биологические свойства HGV изучены недостаточно. Установлено, что они являются РНК-содержащими вирусами. Имеют не более 30% идентичности с другими вирусами этой группы. Известно, что возбудители часто встречаются при микст-инфекции с гепатитами В, С и Д. На репликацию ВИЧ оказывают супрессивное воздействие.
Таксономическое положение HGV окончательно не выяснено. Условно вирусы относят к семейству Flaviviridae (род Hepacivirus).
Вирусы имеют сферическую форму размером от 20 до 60 нм в диаметре. Нуклеокапсид имеет икосаэдрический тип строения. Суперкапсид покрыт шипиками.
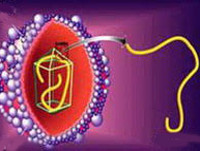
Рис. 2. Строение HGV (модель). 1 — внешний вирусный оболочечный белок гликопротеин (Е1). 2 — гликопротеин капсидной оболочки (С). 3 — нуклеиновая кислота. 4 — липиды внешней оболочки. 5 — внешний вирусный оболочечный белок гликопротеин (Е2).
Геном вируса представлен однонитевой линейной несегментированной молекулой +РНК, содержащий 2800 аминокислотных остатков. Состоит из структурных (Е1 и Е2) и неструктурных ( NS2 — NS5) участков.
Гены, кодирующие структурные белки (cor и env), сосредоточены в 5-й области, неструктурные белки (протеазы, хеликазы, полимеразы) — в 3-й области.
Различают 3 генотипа и 5 субтипов генома. 1А и 1Б субтипы встречаются чаще в странах Африки, 2А и 2 Б — в странах Америки, 3 — в странах Юго-восточной Азии. В РФ, Казахстане и Киргизии доминирует генотип 2А.
Геном HGV менее изменчив, чем геном HCV.
Местом репликации вирусов являются мононуклеарные клетки, клетки селезенки и костного мозга. Предполагается, что HGV является дефектным вирусом, репродукция которого происходит в присутствии вирусов C.
На культурах клеток вирус не культивируется. HGV персистируют в клетках печени и почек, извлеченных из организмов экспериментально зараженных животных на высоте заболевания.
Устойчивость и способность к мутациям вирусов недостаточно изучена. Возбудители обладают выраженной канцерогенностью.
Рис. 3. Вирус гепатита G (рисунок).
Эпидемиология заболевания
Эпидемиология гепатита G мало изучена. Эпидемиологическая характеристика HGV-инфекции во многом схожа с таковой других сывороточных гепатитов, в том числе ВГС. Среди лиц с острым вирусным гепатитом неуточненной этиологии находки РНК HGV составляют от 3 до 45%. На основании исследований, проведенных в США и Европе HGV-инфекция в 20% случаев встречается у больных хроническим ВГС, в 10% случаев — хроническим ВГВ, в 10% случаев у больных с аутоиммунным гепатитом, в 10% случаев у больных с алкогольным гепатитом. По другим данным частота определения РНК HGV у больных с ВГВ составляет 24%, ВГС — 37%. При этом установлено, что вирусы HGV не отягощают течение этих заболеваний.
Распространенность HGV-инфекции повсеместная и неравномерная. В РФ частота выявления РНК (наследственного материала вируса) колеблется от 2% (г. Москва) до 8% (Якутия). Большая распространенность заболеваний регистрируется в Странах Западной Африки.
Вирусный гепатит G чаще регистрируется среди жителей городов, в 1,5 — 2 раза чаще у мужчин, чем у женщин. Высокий уровень ВГG регистрируется в регионах с большим распространением ВГВ и ВГС.
Источником и резервуаром инфекции является только носители HGV и больные с острым и хроническим гепатитом G. Возбудители обнаруживаются в сыворотке крови, периферической крови (в мононуклеарных клетках), слюне и сперме.
HGV передаются парентеральным путем. Кровоконтактный является основным механизмом передачи инфекции.
К факторам передачи HGV-инфекции относятся: переливание крови или ее компонентов, хирургические вмешательства, использование многоразовых шприцов, гемодиализ, беспорядочные половые связи, лечение иммунодепрессантами.
При передаче HGV-инфекции имеют место искусственные пути передачи инфекции (использование загрязненных инфицированной кровью шприцов и медицинских инструментов) и естественные (половой, вертикальный, контактно-бытовой).
Рис. 4. Кровоконтактный является основным механизмом передачи инфекции.
Симптомы гепатита G
- Вирус гепатита G ассоциируют с поражением клеток печени. Однако при обследовании инфицированных больных было выявлено, что у большой их части уровень трансаминаз оставался в пределах нормы.
- Гепатит G часто протекает бессимптомно. Для заболевания характерны субклинические и безжелтушные формы.
- Острый период ВГG протекает бессимптомно или малосимптомно.
- Переход в хроническую форму происходит незаметно, с частотой 2 — 9%, чаще при смешанной инфекции.
- Прогрессирование заболевания с последующим развитием хронического гепатита, цирроза печени и гепатоцеллюлярной карциномы, так характерных для гепатита С, для ВГG не характерны.
- Хроническая форма заболевания часто протекает по типу здорового носительства.
Инкубационный период заболевания длится от 7 до 11 дней.
Острая фаза ВГG протекает в клинически слабовыраженной форме или бессимптомно. АЛТ умеренно повышена, что говорит о малой степени цитолиза (разрушения) печеночных клеток. В ряде случаев при моноинфекции регистрируются признаки внутрипеченочного холестаза: увеличивается активность ГГТ (гамма-глутамилтранспептидазы) и щелочной фосфатазы, что указывает на возможное поражение желчевыводящих протоков.
Острая фаза незаметно переходит в хроническую форму, протекающую в виде вирусоносительства. Внепеченочные проявления при заболевании не отмечены.
Сочетание ВГG с гепатитами В и С регистрируется чаще, чем моноинфекция. У больных с ВГD РНК HGV выявляются в 40% случаев. Существенного влияния на течение ВГС HGV не оказывают.
Симптомы фульминантного гепатита при HGV-инфекции развиваются медленно. Печеночная недостаточность развивается в течение 16 — 45 дней, отмечаются высокие показатели трансаминаз. Тяжелая форма заболевания развивается чаще при сочетанной инфекции и нередко заканчивается смертельным исходом.
- Выздоровление (полное исчезновение РНК HGV из сыворотки крови и появление специфических антител).
- Формирование хронической формы заболевания (РНК HGV выявляются длительно, в течение нескольких лет и далее исчезают, после чего в сыворотке крови появляются вирус специфические антитела).
- Длительное носительство HGV.
Рис. 5. Тяжелая форма заболевания развивается при сочетанной инфекции и часто заканчивается смертельным исходом.
Диагностика гепатита G
- На первом этапе диагностики HGV-инфекции исключаются все другие сывороточные гепатиты с использованием доступных клинических и лабораторных методов.
- Полимеразная цепная реакция (ПЦР) для выявления РНК HGV является основным методом диагностики HGV-инфицирования. РНК возбудителей можно выявить уже с первых суток заболевания. В желтушном периоде РНК выявить невозможно. Часто РНК HGV выявляются у больных с гепатитом C. У больных с патологией печени неустановленной этиологии РНК HGV выявляется в 9% случаев.
- Антитела к HGV вырабатываются в организме больного в более поздние сроки. Выявляются они методом ИФА. Иммуноглобулины класса М появляются в сыворотке крови на 10 — 12 сутки после заражения и сохраняются у больного 1 — 2 месяца. Антитела класса G начинают определяться в крови через один месяц после выздоровления — исчезновения РНК возбудителей и служат маркером выздоровления.
- Разрабатываются методики выявления HGV в фекалиях больного с помощью ПЦР и иммунной электронной микроскопии.
Рис. 6. Полимеразная цепная реакция (ПЦР) — основной метод диагностики гепатита G.
Лечение и профилактика
Сведения о специфической (противовирусной) терапии скудные и противоречивые. В настоящее время данный вид лечения не получил должного распространения. Подходы к лечению гепатита G продолжают разрабатываться. Учитывая тот факт, что в большинстве случаев HGV-инфекция сочетается с HCV-инфекцией, предпринимаются попытки использование схем лечения с применением интерферонов, применяемых при лечении ВГС.
Система эпидемиологического надзора, противоэпидемических и профилактических мероприятий, а также средства специфической иммунопрофилактики при гепатите G не разработаны. Предпринимаются попытки по созданию противовирусной вакцины.
Рис. 7. Профилактические мероприятия в отношении гепатита G сходны с таковыми при гепатитах В и С.
![]()
Гепатит G – это инфекционное поражение печеночной ткани, вызываемое гепатотропным HGV-вирусом. Ведущим симптомом в клинике заболевания является длительная (до трёх недель) желтуха, связанная, в том числе, с поражением желчевыводящих путей и формированием внутрипеченочного застоя желчи. Характерны лихорадка, повышенная утомляемость и значительное снижение аппетита. Диагностические методы, применяемые для подтверждения инфицирования, заключаются в выделении РНК вируса, а также антител к возбудителю из крови. Для лечения применяются интерфероны, обладающие противовирусной активностью, симптоматическая терапия (дезинтоксикация, ферменты, желчегонные и другие препараты).
МКБ-10
![]()
Общие сведения
![]()
Причины гепатита G
Возбудителем инфекции является РНК-содержащий вирус (HGV-вирус, GBV-C, HPgV-вирус), относящийся к семейству флавивирусов. На сегодня вирус включает в себя три генотипа и несколько субтипов. По своим свойствам возбудитель сходен с вирусом гепатита С, но способен, в отличие от него, воспроизводить инфекцию на нечеловекообразных обезьянах (что потенциально может удешевить и упростить исследование патогенеза гепатита С, ответа организма на применяемые противовирусные препараты). Заражение инфекцией происходит парентеральным путём при контакте с инфицированной кровью. Известны случаи инфицирования при незащищенных половых контактах и передачи вируса от матери плоду.
Группами риска по заболеванию считаются пациенты гемодиализных отделений, реципиенты внутренних органов, лица, перенесшие гемотрансфузии, больные гемофилией, ВИЧ-инфекцией, медицинский персонал, люди, имеющие многочисленные гомосексуальные и бисексуальные контакты, практикующие внутривенное употребление наркотических средств. Распространенность заболевания повсеместная, для Западной Африки HGV-инфекция считается эндемичной болезнью. Вирус неустойчив в окружающей среде, погибает при кипячении и воздействии стандартных доз дезинфицирующих растворов.
Патогенез
Патогенез гепатита G изучен недостаточно. Считается, что вирус не обладает первичными гепатотропными свойствами, но имеет сродство к мононуклеарам, клеткам селезёнки, костного мозга, а также выступает супрессором репликации вируса иммунодефицита человека. При проникновении в организм человека возбудитель поражает лимфоциты, с током крови попадает в различные органы и системы, длительно персистируя в лимфе. Попадание в печень происходит пассивно, вместе с лимфоцитарными клетками, при этом воспалительные изменения выражены только во внутрипеченочных желчных протоках и желчевыводящей системе. Вероятно, вирус обладает специфичным повреждающим действием на желчные пути, поскольку описано возникновение холангита с феноменом билиарного сладжа. Также имеются исследования по определению триггерной роли HGV-вируса в аутоиммунных поражениях печени и формировании таких патологий, как апластическая анемия, талассемия, кожная порфирия Тарда, однако четкого описания механизма влияния не было получено из-за малого числа наблюдений.
Классификация
Клиника HGV-инфекции сходна с симптомами HCV-инфекции, но при этом цирротические изменения печеночной ткани, внепеченочные проявления практически не встречаются; однако это утверждение справедливо только для моноинфекции. При наличии одновременно более двух вирусов, поражающих печеночную ткань, происходит взаимное усугубление патологических процессов в организме. Выделяют острое и первично хроническое течение болезни, а также две клинические формы:
- Безжелтушная. Наиболее часто встречающаяся картина болезни. Больные предъявляют жалобы на интоксикационные симптомы и резкое недомогание, при лабораторном обследовании может быть выявлены антитела к вирусу, умеренное повышение печеночных ферментов.
- Желтушная. Проявляется желтушным окрашиванием слизистых оболочек, кожных покровов, темным цветом мочи (сходным по окраске с чайной заваркой), кожным зудом.
Симптомы гепатита G
Период инкубации при инфекции составляет от 9 дней до 3 месяцев. Часто болезнь протекает бессимптомно, и пациенты могут быть выявлены случайно: на профосмотре, перед донацией крови или органов, в ходе обследования для плановых оперативных вмешательств. Начало заболевания острое, с подъема температуры тела до 38-39 0 С, озноба, мышечных и суставных болей, слабости, резкого снижения аппетита, сонливости, тошноты, реже рвоты, вздутия живота. Возникают тяжесть, ноющие боли в правом подреберье, горечь во рту, кожный зуд с тенденцией к нарастанию его интенсивности.
Пациенты отмечают изменение окраски мочи (с соломенно-желтого на темно-коричневый), а затем появление желтушного окраса кожи, склер; но при наиболее распространенном течении кожные покровы остаются прежнего оттенка. Симптомами, предвещающими развитие фульминантного воспаления печени, можно считать усиление и длительное течение лихорадки, нарастание желтухи, появление десневых и носовых кровотечений, тремора кистей, прогрессирующее нарастание слабости, головной боли, инверсии сна, эпизодов провалов в памяти, адинамичности, снижения либо отсутствия продуктивного контакта с больным.
Осложнения
HGV-моноинфекция при своевременном выявлении практически не вызывает осложнений; чаще всего происходит формирование хронического поражения желчного пузыря и желчевыводящих путей (холецистит, холангит, холелитиаз). При молниеносном течении возможно появление острой печеночной недостаточности, ДВС-синдрома, острой печеночной энцефалопатии. При необходимости инвазивных диагностических, лечебных процедур (инъекции, катетеризация, тонкоигольная биопсия и другие) высока вероятность появления бактериальных осложнений в диапазоне от местных до мультисистемных поражений и сепсиса.
Диагностика
На диагностическом этапе обязательны осмотры больного инфекционистом, терапевтом, гастроэнтерологом, хирургом. При выявлении нарушений и изменения сознания необходима консультация невролога, психиатра. Пациенты в критическом состоянии требуют незамедлительной реанимационной помощи. Диагностические процедуры, необходимые для верификации нозологии, включают в себя:
Дифференциальную диагностику проводят с такими заболеваниями, как вирусные гепатиты (А, В, С, D, Е, F, TTV и другие), лептоспироз, ОРВИ, альвеококкоз, сепсис, ГЛПС, описторхоз, туберкулёз, эхинококкоз, грипп. Подобную клиническую картину могут давать механические желтухи, первичный склерозирующий холангит, злокачественные новообразования гепатобилиарной системы, метастатические поражения печени, редко – гнойные процессы (карбункулы внутренних органов). Симптомы, сходные с гепатитом G, могут встречаться при стеатозе печени, лекарственном поражении печени, панкреатите, патологиях кишечника, длительном злоупотреблении алкоголем и наркотическими веществами, отравлениях грибами, метиловым спиртом, солями тяжелых металлов.
Лечение гепатита G
Пациенты с подозрением на патологию госпитализируются в инфекционное отделение. Партнеры по сексу и внутривенному употреблению наркотических средств должны быть выявлены, информированы, приглашены для исключения либо подтверждения диагноза. Новорожденные, находящиеся на грудном вскармливании, отлучаются от груди и обследуются. Дети старшего возраста также однократно сдают кровь для определения антител к возбудителям парентеральных инфекций.
Терапия гепатита G подразумевает обязательную щадящую диету (строго запрещены алкоголь, газированные напитки, свежая выпечка, жареные и жирные блюда, кондитерские изделия, приправы, маринады, кофе), увеличение питьевого режима (кипяченая вода), постельный режим до устойчивого снижения температуры дела в течение 2-3 суток. Не рекомендуются подъем тяжестей более 10 кг, спортивные упражнения, бег, резкие перепады температуры, давления (сауна, бассейн). В качестве этиотропной терапии лучшие результаты показали препараты альфа-интерферона. Медикаментозное лечение также состоит из дезинтоксикации (хлосоль, трисоль, глюкоза, реамберин), приема сорбентов (активированный уголь, диосмектит, полиметилсилоксана полигидрат), ферментов (панкреатин), желчегонных препаратов (урсодезоксихолевая кислота) и симптоматической терапии.
Прогноз и профилактика
Прогноз при данной инфекции считается более благоприятным, чем при гепатите С. Это связано с минимальным повреждением печени и малой изменчивостью вируса. Однако, учитывая небольшой процент моноинфекции (2-8%), и преимущественное ее сосуществование с другими вирусными поражениями печени, прогноз заболевания будет зависеть от раннего выявления и регулярного диспансерного наблюдения. Доказанного влияния на частоту фульминантного течения HGV-вирус не оказывает, хотя мутантные формы вируса обнаруживались в 12-50% случаев. Желтуха чаще всего длится три недели, печеночная недостаточность в случае молниеносного протекания моноинфекции нарастает в течение 6-45 дней.
Методы специфической профилактики нозологии на сегодняшний день находятся в стадии разработки. Перспективным направлением в создании вакцины может оказаться использование белков Е2 генома HCV-вируса, поскольку среди лиц, имеющих антитела к данным белкам, не наблюдается случаев заражения гепатитом G. Дополнительной мерой защиты может стать доступная вакцинация взрослого населения против вирусного гепатита В (особенно групп риска). Существующие способы лечения хронических вирусных воспалений печени (этиотропные противовирусные препараты) также могут рассматриваться как профилактические методы.
К мерам неспецифической защиты следует отнести строгий контроль показаний и техники проведения гемотрансфузий и трансплантаций, тщательную проверку препаратов крови, доноров органов, внедрение в медицинскую практику современных способов стерилизации инструментов, одноразовые расходные материалы, планирование беременности, учёт и обследование в женской консультации во время гестации, использование презервативов, избегание травматичных видов сексуальных практик и внутривенного введения наркотиков.
Читайте также:
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.