Вирус эпштейн барр рак шейки матки
К микроорганизмам, способным вызывать рак, относится вирус Эпштейна-Барр (ВЭБ). Широко распространенный среди людей, герпесвирус 4 типа (ГВЧ-4) чаще всего провоцирует хроническое воспаление, но при определенных условиях становится фактором канцерогенеза. Предотвратить заражение практически невозможно, поэтому реальной профилактикой осложнений является поддержание оптимальной иммунной защиты.
Один из канцерогенных вирусов – ВЭБ провоцирует рак лимфоидной системы
Вирус Эпштейна-Барр
Чаще всего высококонтагиозный микроб легко передается от человека к человеку воздушно-капельным путем, поэтому можно смело утверждать, что у тотального большинства людей имеется этот вирус. Носительство совершенно безопасно – неактивный герпесвирус бесконечно долго и бессимптомно может находиться в лимфоидной системе. Кроме воздушно-капельного, возможны следующие пути передачи микроорганизма:
- через поцелуи (контакт слюны);
- с грязных рук;
- бытовой через предметы общего пользования (у детей – игрушки);
- от матери к плоду (трансплацентарно).
Вирус Эпштейна-Барр провоцирует заболевания в том случае, когда для этого создаются условия: резкое и выраженное снижение иммунной защиты является первым фактором, стимулирующим активацию и размножение микроба. Подавление иммунитета происходит в следующих ситуациях:
- частые тяжело протекающие общие инфекционные заболевания;
- длительный и бесконтрольный прием антибактериальных препаратов;
- прогрессирующая ВИЧ-инфекция без лечения;
- онкология в поздних стадиях;
- гормонотерапия;
- химиотерапия;
- курсы лучевого воздействия;
- прием препаратов-иммунодепрессантов при пересадке органов.
Иногда банальные ОРВИ с осложнениями могут стать причиной активации герпесвируса, но чаще следует опасаться тяжелых и хронических заболеваний, негативно влияющих на весь организм человека.
Заболевания, возникающие при заражении ГВЧ-4
Типичной болезнью, связанной с герпесвирусом 4 типа, является мононуклеоз. Заболевание неприятное, но излечимое: при своевременном обращении и правильно поставленном диагнозе никаких проблем не будет. Но если терапия начата с отсрочкой и вирус Эпштейна-Барр успел размножиться, сформировав множественные очаги в лимфатических узлах и распространившись по организму, то возникает реальный риск осложнений:
- менингит;
- энцефалит;
- миокардит;
- рассеянный склероз;
- гепатит;
- тяжелая форма анемии.
Вирус Эпштейна-Барр является доказанным канцерогеном, поэтому активные микробы могут спровоцировать следующие виды онкологии:
- карцинома слизистой оболочки носоглотки;
- лимфогранулематоз;
- злокачественная лимфома.
Многое зависит от иммунной защиты – в здоровом организме ВЭБ ведет себя тише травы, ниже воды. При иммунодефиците микроорганизм один из первых проявляет активность, создавая условия для серьезных и опасных болезней.
Методы диагностики
Для выявления инфекции используются 2 основных метода:
- анализ крови на антитела (следует опасаться наличия иммуноглобулинов M (IgM), указывающих на острую фазу заболевания);
- ПЦР-диагностика по любым биологическим жидкостям человеческого организма (чаще всего в слюне).
Дополнительно проводятся следующие исследования:
- общеклинические анализы;
- оценка состояния иммунной защиты (по иммунограмме);
- рентген грудной клетки (для исключения патологии легких и бронхов);
- консультация отоларинголога.
Вовремя выявив болезнь, можно вылечить малыша без опасных последствий
Обнаружив активную форму ВЭБ, надо в обязательном порядке провести курс лечения, основная цель которого подавить активность микробов: полностью убрать вирус Эпштейна-Барр не получиться, но можно вернуть его обратно в неактивное состояние.
Тактика лечения
Основа курсовой терапии – препараты для противовирусного и иммуномодулирующего воздействия. Важно строго следовать назначениям специалиста, не снижая дозировки, и не заменяя лекарства на дешевые аналоги. Дополнительно проводится симптоматическая терапия, включающая медикаментозные средства противовоспалительного и жаропонижающего действия. Гарантированно избавиться от герпесвирусов невозможно, поэтому все виды лечения предусматривают обязательное повышение иммунной защиты (к сожалению, в некоторых случаях это нереально, поэтому далеко не всегда можно победить вирус Эпштейна-Барр).
Доказанный канцероген ГВЧ-4 способен оказать крайне негативное влияние на жизнедеятельность человеческого организма. Особенно опасен вирус Эпштейна-Барр для ослабленных часто болеющих детей, для ВИЧ-инфицированных и при онкопатологии. Единственный реальный путь профилактики – поддержание оптимальной иммунной защиты.
Ученые нашли причину появления рака. Можно ли от него защититься?
Известно, что основными причинами рака являются курение, нездоровое питание, а также воздействие инфекционных агентов, включая вирусы, бактерии и паразитов. Инфекции стоят на третьем месте среди лидирующих факторов развития опухолей и отвечают за 10 процентов смертей от этой болезни. В то же время на поверхности и внутри человеческого тела обитают миллионы микроорганизмов, чей состав уникален для каждого человека и составляет его микробиом. Микробиом влияет на здоровье человека, защищает его, но при нарушениях может спровоцировать развитие целого ряда заболеваний, включая онкологические. Микробы отвечают за уязвимость к раку, его прогрессирование и восприимчивость к лечению.
Важную роль в защите от бактерий играет слизистая оболочка, выстилающая внутреннюю поверхность пищеварительных, дыхательных и других органов. Она содержит гликопротеины — соединения, пронизывающие мембраны клеток эпителия. Эти молекулы формируют защитный слой. Степень гликозилирования (то есть уровень гликопротеинов) слизистой оболочки определяет уровень невосприимчивости к инфекциям. Однако во время заражения происходят изменения в гликопротеинах, затрагивающие как ту часть (домен), что находится внутри клетки, так и наружную. Это может либо способствовать ликвидации микроба, либо привести к инфекции и воспалению.
Когда наружная часть MUC1 связывается с бактерией, происходит отделение внутреннего домена. К нему присоединяются фосфорные остатки, что запускает целый ряд разных процессов: синтез провоспалительных факторов, адгезию (сцепление) эпителиальных клеток, их дифференциацию и программируемую клеточную смерть, называемую апоптозом.
Пока бактерии не рассматриваются как основная причина раковых заболеваний в отличие от тех же вирусов. Лишь для нескольких бактерий показано, что они могут спровоцировать развитие злокачественных опухолей через провоцирование воспалительных процессов, выделение токсинов и других повреждающих ДНК метаболитов или нарушение сигнальных путей клеток. Известны две широко распространенные бактериальные инфекции, которые могут вызывать рак. Это Helicobacter pylori, связанная с раком желудка и лимфомой, и Salmonella typhi, связанная с карциномой желчного пузыря у тех, кто страдает от хронического тифа. Но могут быть и другие инфекции, повышающие риск.
Campylobacter jejuni — одна из самых частых причин инфекционных отравлений, возбудитель кампилобактериоза. Бактерия проникает через слизистый слой в эпителиальную ткань пищеварительного тракта, провоцируя гастроэнтерит. Когда микроорганизм связывается с MUC1, гликопротеин высвобождается вместе с микробом в слой слизи. Пока неизвестно, предотвращает ли это развитие рака. Сама бактерия попадает в организм человека через загрязненную пищу и воду. В группу риска входят дети, пожилые люди, пациенты с ослабленным иммунитетом. Методом профилактики является правильное приготовление пищи.
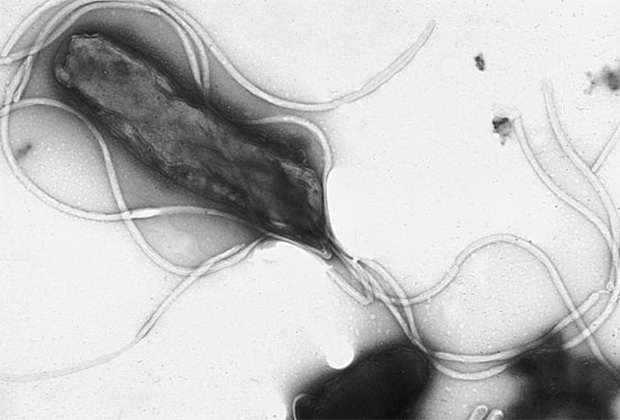
Хроническая инфекция Helicobacter pylori приводит к язвам и раку. Показано, что муцины являются важным препятствием для бактерии. Однако внутриклеточный домен MUC1 при связывании с бактерией способен взаимодействовать с NF-kB — транскрипционным фактором, который отвечает за регулирование апоптоза и клеточного цикла. Нарушение регуляции данного сигнального пути приводит к воспалениям, аутоиммунным заболеваниям и развитию опухолей. Для профилактики инфекции специалисты рекомендуют соблюдать гигиену рук. Заражение происходит через контакт с загрязненными предметами и людьми — носителями инфекции.
Haemophilus influenzae вызывает инфекции дыхательных путей, в том числе пневмонию. При хронической обструктивной болезни легких (ХОБЛ) дыхательные пути часто колонизируются этой бактерией. Кроме того, ХОБЛ является одним из факторов риска рака легких. Показано, что взаимодействие микроба с MUC1 вызывает изменения в регуляции специфических рецепторов, которые, в свою очередь, участвуют в прогрессировании легочных аденокарцином.
Еще одним потенциальным виновником опухолей является кишечная палочка Escherichia coli, возбудитель заболеваний кишечника. При взаимодействии микроба с MUC1 возникает воспалительный процесс. Показано, что инфекции связаны с колоректальным раком и раком мочевого пузыря, но пока не совсем понятно, могут ли они быть онкогенным фактором.
Среди онкогенных вирусов достаточно известны вирус Эпштейна-Барр (вирус герпеса) и вирус папилломы человека. Первый ассоциирован с крайне агрессивной назофарингеальной карциномой (рак носоглотки), лимфомой Ходжкина (рак лимфатической системы), лимфомой Беркитта, Т-клеточной лимфомой и раком желудка. Второй может вызвать рак шейки матки, а также опухоли на гениталиях, в заднем проходе, горле и голове. При отсутствии вируса рак шейки матки не развивается, то есть это заболевание четко связано с хронической инфекцией.
Опасность представляют и другие вирусы, в том числе возбудитель гриппа, однако при подобных инфекциях MUC1 эффективно защищает слизистую от патогена. Вирус гепатита часто становится причиной рака печени.
Что касается паразитов, то к онкологическим заболеваниям могут привести заражение кровяной шистосомой, которая проникает в организм человека через мочевыводящие пути. Червь провоцирует развитие плоскоклеточного рака мочевого пузыря, являясь второй ведущей причиной этого заболевания. Заражение обычно происходит в тропических регионах планеты при купании в естественных водоемах. Часто жертвами паразита становятся туристы и жители развивающихся стран с неблагополучной санитарной обстановкой. По подсчетам, во всем мире инфицировано более 207 миллионов человек.
Еще одним онкогенным паразитом является червь Opisthorchis viverrini, заражающий желчный пузырь и способствующий развитию холангиокарциномы. Этот тип опухолей редко встречается в западных странах, но распространен в Юго-Восточной Азии.
Некоторое время назад исследователи из Американского онкологического общества (ACS) пришли к выводу, что причиной половины случаев заболевания раком является нездоровый образ жизни. В целом внешние факторы среды отвечают за львиную долю онкологических заболеваний, неподконтрольными остаются лишь генетические факторы и просто случайные мутации в ДНК, на которые мы никак не можем повлиять.
Многие из воздействий можно исключить, другие — снизить до минимума. Среди этих мер обычно называют поддержание здорового веса, физические упражнения, отказ от курения и алкоголя, избегание длительного воздействия солнечных лучей и контакта с различными химическими загрязнителями. Однако теперь к этому можно добавить прививки (особенно, от ВИЧ и гепатита) и другие типы профилактики инфекционных и паразитарных заболеваний.

Вирус Эпштейна-Барр (ВЭБ) – один из самых распространенных в теле человека. Фактически, около 50% детей получают его в очень молодом возрасте, а к взрослому возрасту 95% людей являются носителями.
Наряду с герпесом, опоясывающим лишаем и ветряной оспой, вирус Эпштейна-Барр является частью герпесвирусов (герпес HHV-4). В редких случаях ВЭБ может вызывать инфекционный мононуклеоз (“болезнь поцелуя”). Проблема в том, что большинство заражений ВЭБ протекают бессимптомно, даже при его активности в организме.
Для большинства людей он не создает серьезных трудностей (не считая симптомов обычной простуды и усталости), что может повлечь серьезные последствия для здоровья…
При первичном попадании в организм ВЭБ остается в нем навсегда. Он остается в пассивном состоянии на всю оставшуюся жизнь. Однако существует множество спусковых механизмов, которые могут обеспечить благоприятные условия для развития вирусов и других патогенов в теле, что может привести к повторной активации вируса. Эти механизмы запускает воздействие радиации, пестицидов, гербицидов, паров краски и плесени.
Они также могут быть связаны с недостаточностью питания, физическими травмами, токсичным воздействием тяжелых металлов и эмоциональными травмами. Вирус эпштейн-барра может повторно активироваться, если снижается иммунная защита.
Женщины, пережившие серьезные жизненные потрясения, такие как смерть супруга, или менопаузу, могут быть особенно восприимчивы к повторной активации вируса. Повторная активация может проходить бессимптомно, вы можете испытывать усталость, боль в мышцах и суставах, воспаление лимфатических узлов и другие симптомы гриппа. Люди с ослабленной иммунной системой чаще подвержены появлению симптомов при повторной активации вируса Эпштейна-Барр.
Вирус Эпштейна-Барр и рак: какая связь?
Необходимо знать, что герпетические вирусы, такие как вирус Эпштейна-Барр, часто связаны с аутоиммунными заболеваниями, такими как волчанка, рассеянный склероз, тиреоидит Хашимото. Этот вирус может даже способствовать развитию рака молочной железы.
Врачи редко рассматривают ВЭБ как причину заболевания, поскольку у пациента не наблюдается никаких симптомов. Тем не менее, люди, страдающие тиреоидитом, аутоиммунными заболеваниями или раком, часто в молодости болели инфекционным мононуклеозом, который навсегда остается в организме. Заболевание просто осталось в теле и начало вызывать более серьезные проблемы. И это не только мононуклеоз, но и опоясывающий лишай, герпес и множество других вирусов.
Многие годы исследователи связывали вирусы с развитием рака, например различными лимфомами. Однако в последние годы была обнаружена сильная связь с раком молочной железы.
Исследователи обнаружили, что 30-50% пациентов с раком молочной железы также заражены вирусом Эпштейна-Барр. Другие обнаружили заражение до 90%. Некоторые исследования указывают на то, что в большинстве случаев рак частично вызван вирусом.
Однако слишком часто пациентам говорят, что ВЭБ или другие вирусы не нужно рассматривать как проблему. Это может быть связано с тем, что анализы крови показывают антитела, которые указывают на заражение в прошлом, а не на существующую болезнь, или что врачи просто не хотят их искать.
Вирус Эпштейна-Барр и рак груди
В исследовании, опубликованном в EBioMedicine в 2016 году, исследователи во главе с Гербери Вульфом, доктором медицинских наук отделения гематологии и онкологии в медицинском центре Beth Israel Deaconess, говорится, что вирус Эпштейна-Барр может ускорить развитие злокачественных опухолей молочной железы. Исследователи обнаружили, что клетки молочной железы сцеплены с вирусом Эпштейна-Барр, и что вирус снижает порог для преобразования в более агрессивную форму рака.
“Мы считаем, что если у молодой женщины развивается вирус Эпштейна-Барр, то эпителиальные клетки ее груди будут подвергаться воздействию вируса и могут быть инфицированы. В то время, как для большинства людей не будет долгосрочных последствий, в некоторых случаях инфекция может оставить генетический след и изменить метаболизм этих клеток,” – пояснил Вульф, – “Хотя эти изменения небольшие, однако они могут способствовать образованию рака молочной железы спустя десятилетия.”
Исследование, проведенное в 2014 году, показало
“сильную связь между вирусом Эпштейна-Барр и карциномой (раком) молочной железы у суданских пациенток, и значительное эпигенетическое подавление опухолевых супрессоров, которое наиболее вероятно является результатом или связано с вирусным онкогенезом”.
Исследователи обнаружили вирус Эпштейна-Барр во всех пробах ткани молочной железы, пораженной раком, и ни в одной биопсии здоровой молочной железы. Рак груди является самым распространенным типом рака в Судане, и, что интересно, у больных раком груди в Судане очень низкая частота мутации гена BRCA.
В другом исследовании, опубликованном в 2015 году, была обнаружена связь между ВЭБ и развитием рака молочной железы. Хотя исследование имело противоречивые результаты, исследователи пришли к выводу, что вирус Эпштейна-Барр и другие вирусы могли оказать влияние на более поздних стадиях рака груди. Они также предположили, что этим можно объяснить увеличение уровня иммуноглобулина G, связанного с раком груди.
Другие предположили, что борьба с вирусом может привести к истощению и ослаблению иммунного ответа, которые способствуют тому, что рак не подвергается иммунному разрушению.
Многочисленные исследователи пришли к выводу, что влияние ВЭБ в развитии и прогрессировании рака молочной железы, а также аутоиммунных заболеваний, не может игнорироваться и должно быть дополнительно исследовано.
Заболевание раком имеет определенные причины, и данный вирус относится к ним. Поэтому, если ваш доктор не осведомлен об этой связи, вам следует самостоятельно изучить материалы и взять под контроль свое лечение. Это правильное решение.
Что вы можете сделать, чтобы снизить риск заболевания раком груди?
Многие природные соединения обладают способностью подавлять вирусную активность. Любая пища, добавка или эфирное масло, которые считаются антивирусными, антибактериальным или оказывают поддержку иммунной системе и печени, будут полезны.
Скорее всего, у вас дома есть большинство из этих полезных трав и специй, эфирных масел и добавок:
- Кошачий коготь – мощное средство против патогенов и вирусов.
- Кинза – превосходное средство для выведения тяжелых металлов. Это также антибактериальное и противовирусное средство, поэтому подавляет вирус Эпштейна-Барр.
- Мелисса – антипаразитарное, противовирусное и антибактериальное средство, очень сильное в борьбе с вирусом Эпштейна-Барр.
- Корень солодки является сильным противовирусным средством и останавливает размножение вирусов. Он также способствует выведению вируса из организма, создавая неблагоприятную для подобных вирусов среду.
- Петрушка является сильным средством против патогенов и поражает паразитов, бактерии и грибки.
- Куркума является мощным противовоспалительным средством, включая воспаления в головном мозге, возникающие в результате заражения вирусом Эпштейна-Барр.
- Алоэ вера – антивирусное, антибактериальное, противогрибковое и противопаразитарное средство. Исследования доказали его эффективность в борьбе с патогенами, связанными с раком желудка, толстой и прямой кишки.
- Йод защищает щитовидную железу от вирусов, таких как ВЭБ, поэтому включайте богатые йодом продукты в свой рацион.
- Корень лопуха защищает печень и помогает ей выводить патогены.
- Дикорастущая пища (продукты, которые растут в природе без участия человека). Такие продукты наполнены адаптогенами, которые помогают нашим телам адаптироваться к различным условиям жизни. Дикорастущие продукты не только содержат повышенный уровень витаминов и минералов, но и несут важную информацию о механизмах выживания внутри своих клеток. Когда мы питаемся ими, мы получает пользу и защиту организма.
- Астаксантин, лютеин, кверцетин и селен значительно защищают от повторной активации вируса Эпштейна-Барр.
- Витамин Е и добавки селена полезны для организма, поскольку вирусы обычно истощают запасы этих питательных веществ.
- Витамин В12 помогает защитить нервные клетки и клетки мозга от вируса Эпштейна-Барр.
- Вирус Эпштейна-Барр является одним из вирусов, которые запускают транскрипционный фактор NF-kB. А его запуск связан с различными видами рака. Альфа-липоевая кислота подавляет фактор NF-kB
- Ацетилцистеин также обладает противовирусными свойствами и способствует значительному снижению транскрипционного фактора NF-kB.
- Витамин Д подавляет вирус Эпштейна-Барр. И подобно ацетилцистеину и альфа-липоевой кислоте ингибирует транскрипционный фактор NF-kB и уменьшает общее воспаление, вызванное ВЭБ. (В конце статьи можно увидеть список лекарств). Важно отметить, что низкий уровень витамина Д снижает иммунный ответ на ВЭБ и рак. Кроме того, молодые люди с низким уровнем витамина Д и высокой активностью антител к вирусу Эпштейна-Барр имеют повышенный риск развития рассеянного склероза.
- Было обнаружено, что цедра цитрусовых фруктов эффективна против активного вируса Эпштейна-Барр. Исследователи обнаружили, что d-лимонен, взятый из цедры, подавляет 12-0-тетрадеканоил-форбол-13-ацетат (ТФА), который является опухолевым промотором, связанным с ВЭБ. Поэтому эфирные масла мирта и лимона могут быть полезны из-за содержащегося в нем d-лимонена.
- Мирт также является противовирусным и противовоспалительным средством и содержит другие профилактические химические соединения.
- Имбирь блокирует ТФА и развитие антигенов ВЭБ, тем самым блокируя вирусную и опухолевую активность, связанную с вирусом Эпштейна-Барр.
Чего стоит избегать, чтобы минимизировать риск развития вируса Эпштейна-Барр и рака
Важно не только “то, что ты ешь”, но и то, чего есть не следует. Если у вас есть симптомы или подтверждение заражения ВЭБ, вам необходимо исключить из своего рациона молочные продукты, яйца, кукурузу и пшеницу, до проведения обследования. Обычно независимо от состояния здоровья я рекомендую исключить пшеницу и кукурузу из питания.
Всегда избегайте нездоровых жиров и растительных масел, таких как рапсовое и соевые масла. И помните, что генетическая предрасположенность включается или выключается в зависимости от условий жизни. То, что вы едите, пьете, делаете и о чем думаете, влияет на генетическую предрасположенность. Возьмите ответственность за свое здоровье на себя, и ваше тело отблагодарит вас.
Помните, после первичного заражения вирус Эпштейна-Барр остается в организме на всю жизнь. Он может находиться в спящем состоянии или повторно активироваться. И поскольку наиболее вероятно, что вы им заражены, было бы разумно включить приведенные выше рекомендации в ежедневный или еженедельный рацион.Вы можете снизить риск того, что ВЭБ будет разрушать ваше здоровье.
Источник: The Truth About Cancer
Перевод: Юлия Тонких специально для проекта МедАльтернатива.инфо
Благодарим Юлию за безвозмездно оказанную помощь!
Внимание! Предоставленная информация не является официально признанным методом лечения и несёт общеобразовательный и ознакомительный характер. Мнения, выраженные здесь, могут не совпадать с точкой зрения авторов или сотрудников МедАльтернатива.инфо. Данная информация не может подменить собой советы и назначение врачей. Авторы МедАльтернатива.инфо не отвечают за возможные негативные последствия употребления каких-либо препаратов или применения процедур, описанных в статье/видео. Вопрос о возможности применения описанных средств или методов к своим индивидуальным проблемам читатели/зрители должны решить сами после консультации с лечащим врачом.
Чтобы максимально быстро войти в тему альтернативной медицины, а также узнать всю правду о раке и традиционной онкологии, рекомендуем бесплатно почитать на нашем сайте книгу "Диагноз – рак: лечиться или жить. Альтернативный взгляд на онкологию"

Самый распространённый вирус на планете
Вирус Эпштейна-Барр (ВЭБ) - один из наиболее распространенных вирусов человека. По результатам недавнего исследования выяснилось, что вирус играет роль в заболевании раком молочной железы. По некоторым данным, 90% людей заражены ВЭБ. Большинство сексуально активных взрослых заражаются этим вирусом, и у половины 5-летних детей есть признаки перенесенной инфекции.
Хотя у большинства носителей не проявляется каких-либо симптомов инфекции, у некоторых людей заражение вирусом может привести к осложнениям, чаще всего, к инфекционному мононуклеозу, также известному как железистая лихорадка.
ВЭБ поражает два основных типа клеток: В-клетки (компоненты иммунной системы) и эпителиальные клетки, которые выстилают поверхность полости внутренних органов, кровеносные сосуды и оболочки слизистых.
Ранее ВЭБ связывался с целым рядом типов рака, таких как:
- африканская лимфома Беркитта (рак лимфатических сосудов),
- болезнь Ходжкина,
- опухоль носоглотки,
- аденокарцинома желудка,
- леймиосаркома.
Вирус Эпштейна-Барр вызывает приблизительно 200 тысяч злокачественных новообразований каждый год.
Вирус Эпштейна-Барр и рак груди
Обнаружена связь и между ВЭБ и раком молочной железы. Исследования проводились в Индии, Северной Африке, Китае и Южной Европе, и ученые подтвердили эту взаимосвязь.
Несмотря на то, что связь лежит на поверхности, сложно установить, что происходит на самом деле. С момента заражения рак молочной железы не проявляется в течение многих лет, что затрудняет определение причины заболевания.
Группа исследователей из отделения Гематологии и Онкологии из Beth Israel Deaconess Medical Center (BIDMC) в штате Массачусетс во главе с доктором Гербарг Вульф и исследователи из Гарвардской Медицинской школы в Бостоне объединились, чтобы разгадать эту загадку. Результаты исследования опубликованы на этой неделе в журнале EBioMedicine.
Исследователи искусственно вырастили клетки молочных желез, а именно первичные эпителиальные клетки, и поместили к ним вирус.
Оказалось, что ВЭБ связывается со специфическим рецептором нормальных клеток молочной железы (CD21), что и приводит к инфекции. Вирусная инфекция заставляет клетки молочной железы вести себя как стволовые клетки и делиться.
Изучение ВЭБ и ценность полученных данных
Доктор Вульф и ее команда ученых имплантировали инфицированные клетки молочных желез мышам. Они отметили, что ВЭБ ускоряет развитие некоторых типов рака, воздействуя на определенные виды белков, а по генетическим характеристикам инфицированных клеток можно судить о высоком риске заболевания особенно агрессивным видом рака - эстроген-рецептор негативным раком молочной железы.
Проблема исследована не до конца и рассмотрены еще не все аспекты, но полученные данные позволили расширить наше понимание причин и последствий рака молочной железы.
«Мы считаем, что, если у молодой женщины развивается ВЭБ в подростковом возрасте или позже, ее эпителиальные клетки груди подвергнутся воздействию вируса и могут быть инфицированы.
В то время, как у большинства людей заражение не приведет к каким-либо последствиям, в некоторых случаях инфекция может повлечь за собой генетические изменения метаболизма этих клеток.
По-видимому, ВЭБ может влиять на развитие рака, предрасполагая к этому первичные эпителиальные клетки молочных желез. Однако, это влияние однократно и ВЭБ не усугубляет заболевание. Авторы исследования отмечают, что результаты говорят в пользу вакцинации детей ВЭБ, при которой дальнейшее обследование может не проводиться.
- 4689
- 3,9
- 0
- 2
Обратите внимание!
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Исследования в области происхождения злокачественных опухолей, ежегодно уносящих миллионы человеческих жизней, ведутся с XIX века. Работая в области молекулярной вирусологии, Вармус совместно с Дж. М. Бишопом в исследованиях 1970-х гг. сделали открытие, которое по-новому осветило долго остававшуюся дискуссионной проблему этиологии опухолей у человека и животных. Согласно полученным результатам, неконтролируемый рост клеток, образующих опухоль, вызывается не только проникающим в клетку извне онковирусом, но и внутренними процессами в самой клетке. Вармус доказал, что нормальные гены роста клетки вследствие случайных спонтанных мутаций под воздействием химических канцерогенов или, порой, процесса старения могут изменять свою молекулярную структуру и таким образом превращаться в протовирусы онкогенной природы. За открытие клеточного происхождения онкогенных протовирусов Вармус совместно с Дж. М. Бишопом в 1989 г. были удостоены Нобелевской премии по физиологии и медицине [1].
Один из самых распространённых вирусов в человеческой популяции — вирус Эпштейна-Барр (рис. 1) — был открыт и описан в 1964 году двумя английскими вирусологами: Майклом Эпштейном и Ивонной Барр. Вирус Эпштейна-Барр (ВЭБ) — член семейства герпесвирусов [6, 7]. В инфицированных клетках вирусная ДНК, как правило, не встроена в клеточный геном, а находится в ядре в виде замкнутого кольца (эписомы). Биологическое значение интеграции ВЭБ в геном клетки остается неясным. Высказываются предположения, что эписомная ДНК необходима для реализации полноценной репликации ВЭБ, завершающейся формированием вирусных частиц [8].

Рисунок 1. Структура вириона вируса Эпштейна-Барр. Вирион ВЭБ построен таким образом, что вирусная нуклеиновая кислота окружена белковой оболочкой (капсидом), образуя вместе с ней структуру, получившую название нуклеокапсид. Капсид имеет 25 граней и состоит из 162 субъединиц (так называемых капсомеров). Средние размеры вириона — около 150 нанометров. Снаружи вирусная частица покрыта двухслойной мембраноподобной оболочкой, именуемой суперкапсидом, или пеплосом. При этом между внешней мембраноподобной структурой и нуклеокапсидом располагается так называемая волокнистая оболочка, имеющая белковую природу и получившая название тегумент [8]. Рисунок с сайта viralzone.expasy.org.
В отличие от многих других герпесвирусов, вирус Эпштейна-Барр поражает в первую очередь эпителиальные клетки ротовой полости, глотки, миндалин. Здесь он размножается наиболее активно, и поэтому главным путём заражения вирусом являются поцелуи (вот и приехали). Наибольшее количество вирусных частиц находится в клетках эпителия около слюнных желез, и со слюной выделяется большое количество их. Не удивительно, что инфекционный мононуклеоз — самое распространённое заболевание, вызываемое вирусом Эпштейна-Барр, — называют ещё болезнью поцелуев [9].
Входными воротами инфекции являются клетки ротовой полости и носоглотки [10]. ВЭБ проникает в В-лимфоидную ткань ротоглотки, а затем происходит его распространение по всей лимфатической системе организма. ДНК вируса попадает в ядро клеток, при этом белки ВЭБ предоставляют инфицированным В-лимфоцитам способность непрерывно размножаться в культуре. Вирус может делать клетки бессмертными [11].
После первой встречи человека с ВЭБ вирус в незначительном количестве сохраняется в организме хозяина в течение всей жизни. Однако если любой элемент иммунного ответа нарушен, даже незначительное количество ВЭБ-инфицированных клеток может преумножиться колоссально [12].
Инфицированные В-клетки могут значительное время находиться в миндалинах, что позволяет вирусу выделяться во внешнюю среду со слюной. С зараженными клетками ВЭБ распространяется по другим органам. В пораженных вирусом клетках возможно два вида развития: литический, приводящий к разрушению клетки-хозяина, и латентный (клетка заражена, но ничего не выдает нахождения вируса), когда число вирусных копий небольшое и клетка не разрушается. ВЭБ может длительно находиться в В-лимфоцитах, эпителии носоглотки и слюнных железах. Кроме того, он способен проникать и в другие клетки: Т-лимфоциты, NK-клетки, макрофаги, нейтрофилы, эпителиоциты сосудов (рис. 2а, 2б) [13].

Злокачественные лимфомы (например, увеличение лимфоузлов), согласно данным Международного агентства по изучению рака, составляют 3–4% среди всех регистрируемых в мире злокачественных новообразований [14]. Лимфомы делят на две основные группы: лимфома Ходжкина (20–30 % всех лимфом) и неходжкинские лимфомы (около 70%) [14, 15].
Неходжикинские лимфомы — это совокупность новообразований, в возникновении которых принимают участие различные агенты [18]. Первая группа — это вирусы, трансформирующие лимфоциты и другие клетки (ВЭБ, HHV-8). Вторая группа представлена факторами различной природы, вызывающими иммунодефицитные состояния. К таким факторам в первую очередь относится ВИЧ (вирус иммунодефицита человека), вызывающий у инфицированного лица подавление иммунитета в результате истощения пула Т-лимфоцитов CD4+ и возникновение СПИДа. В третью группу входят некоторые инфекции, (например, H. pylori), которые увеличивают риск возникновения лимфом на фоне вызываемой ими хронической стимуляции иммунной системы и постоянной активации лимфоцитов [17].
Исследования последних лет свидетельствуют о том, что в патогенезе ВЭБ-ассоциированных патологий чрезвычайно важную роль играет вредный LMP1 — латентный мембранный белок 1, кодируемый одноименным геном (LMP1). Он обладает свойствами онкобелка и функционирует как постоянно активный псевдорецептор. Он способен изменять В-лимфоциты человека [19].
Есть предположение, что аминокислотные замены, накапливающиеся в LMP1, по-видимому, также вносят свой вклад в возникновение опухолей. Механизм этого процесса окончательно не установлен, но предполагается, что усиленный трансформирующий эффект мутированных LMP1 может представлять важную составляющую этого процесса. При этом показано, что различия в последовательности гена LMP1 могут определять агрессивный географически локализованный генотип ВЭБ [21].
Из известных механизмов действия LMP-2 (второй из братьев семейства LMP), расположенного на противоположном конце линейного генома, упоминается лишь способность этих белков совместно повышать сигнальную трансдукцию в ВЭБ (+) клетках [19].
По данным Харальда цур Хаузена, связь между вирусом и раковым заболеванием считается установленной при определении следующих критериев:
- эпидемиологические доказательства того, что вирусная инфекция является фактором риска для развития специфической опухоли;
- присутствие и сохранение генома вируса в клетках опухоли;
- стимуляция пролиферации клеток после введения генома (или его части) вируса в ткани культуры клеток;
- демонстрация того, что геном возбудителя индуцирует пролиферацию и злокачественный фенотип опухоли [19].
Однако канцерогенность ВЭБ далеко не однозначна. Несмотря на то, что кодируемые вирусом продукты способны вызывать пролиферацию инфицированных клеток, ведущую к возникновению лимфом у больных с иммунодефицитом, эти клинически агрессивные опухоли довольно часто поликлональны и подвергаются регрессии при восстановлении иммунного ответа на ВЭБ. Такие опухоли как лимфома Беркитта (ЛБ) и лимфома Ходжкина (ЛХ) встречаются не только в ВЭБ-ассоциированных, но и в ВЭБ-неассоциированных вариантах, что говорит о том, что патогенез этих новообразований связан не только с ВЭБ. Кроме того, злокачественные клетки больных ЛБ и ЛХ отличаются фенотипически от клеток ЛКЛ, полученных под воздействием ВЭБ in vitro, и не экспрессируют ряд белков, необходимых для трансформирующего роста. Эти находки позволяют предположить, что опухолевые клетки могут возникать и под воздействием факторов невирусного происхождения, а также зависеть от различных усиливающих рост клеток стимулов [17].
Лабораторная диагностика ВЭБ-инфекции базируется на цитологическом исследовании крови или костного мозга, серологических исследованиях и ПЦР. С помощью метода ПЦР можно определить ДНК вируса в плазме до клинических проявлений болезни, а репликация вируса в организме является показанием к противовирусной терапии и критерием эффективности проведенного лечения. Материалом для исследования служат слюна или рото- и носоглоточная слизь, соскоб эпителиальных клеток урогенитального тракта, кровь, спинномозговая жидкость, ткани опухоли и костный мозг. Как у больных ВЭБ, так и у носителей может быть получен положительный результат в ПЦР. Поэтому для их дифференцировки проводится количественный ПЦР-анализ для определения количества копий вирусного генома. У маленьких детей (до 1–3-х лет) по причине недостаточно сформированного иммунитета диагностика по антителам затруднительна, поэтому в данной группе пациентов в помощь приходит именно ПЦР. Однако в силу того, что ПЦР-анализ информативен только при размножении (репликации) вируса, то существует и определенный процент ложноотрицательных результатов (до 30%), связанный именно с отсутствием репликации в момент исследования. При этом важно сопоставление результатов клинических, серологических и молекулярных обследований в определении ВЭБ-инфекции, как причины имеющегося заболевания [1].
Специфическая профилактика (вакцинация) против ВЭБ не разработана, но проводятся клинические испытания. Основной проблемой при разработке вакцины является большое отличие в белковом составе вируса на разных фазах его существования. Впрочем, в настоящее время разрабатывается вакцина, которая содержит рекомбинантный поверхностный антиген gp350. После вакцинации первичная инфекция протекает субклинически, но собственно инфицирование человека не предупреждается. Кроме того, вырабатывающиеся нейтрализующие антитела не влияют на течение различных форм латентной инфекции, в том числе опухолей. Профилактические меры сводятся к укреплению иммунитета, закаливанию детей, мерам предосторожности при появлении больного в окружении, соблюдение правил личной гигиены.
Заключение
Широкое распространение ВЭБ с выраженным трансформирующим потенциалом среди населения планеты и редкого возникновения в инфицированной популяции связанных с этим вирусом опухолей с преимущественной их локализацией в определенных географических регионах позволяет сделать важный вывод. Подобно большинству опухолей иной вирусной природы, в патогенезе ВЭБ-ассоциированных новообразований важную роль играют дополнительные факторы, и одного ВЭБ недостаточно для возникновения опухоли. ВЭБ лишь инициирует пролиферацию инфицированных им клеток, а последующие события влияют на гистопатологический спектр возникающих неоплазий. Одним из важнейших факторов, в значительной степени определяющих возникновение ВЭБ-ассоциированных опухолей, служит выраженная иммуносупрессия (врожденная, ятрогенная или индуцированная любой вирусной инфекцией, и в первую очередь ВИЧ), приводящая к утрате функции иммунного распознавания клеток, инфицированных ВЭБ.
Таким образом, несмотря на многолетнее изучение связи ВЭБ с опухолями человека, вопрос о роли вируса в их возникновении до конца не изучен. Раскрытие механизма злокачественной трансформации вирусом, персистирующим в латентном состоянии более чем у 90% населения планеты, — задача чрезвычайно сложная. Однако технические достижения последних лет, существенно повысившие специфичность исследований, позволяют надеяться, что детали ВЭБ-ассоциированного канцерогенеза будут выяснены.
Читайте также:






