Узловатая эритема при гепатите с
Как проявляется гепатит С? Симптомы острого гепатита С могут проявляться через 6 - 7 недель после заражения, хотя срок может варьироваться от 2 недель до 6 месяцев с момента инфицирования. Это зависит от способа инфицирования и особенностей иммунной системы человека. Большинство инфицированных вообще не отмечают каких-либо симптомов заболевания, поэтому острая фаза часто не диагностируется. Больной может отмечать:
экзантему — кожные высыпания (по типу крапивницы);
гриппоподобный синдром (лихорадка, кратковременное повышение температуры, боль в мышцах, суставах);
общее недомогание (усталость, потеря аппетита);
диспепсический синдром (тошнота, рвота, тяжесть в желудке, боль в правом подреберье);
синдром желтухи (желтый цвет кожи или склер глаз, осветление кала, потемнение мочи);
при пальпации отмечается умеренное увеличение размеров печени, иногда, селезенки.
Лабораторная диагностика показывает повышение активности АлАТ и АсАТ больше 10 норм, уровня общего билирубина при желтушном варианте течения болезни, обнаружение маркёров HСV-инфекции (наличие впервые выявленных маркёров гепатита С – анти-HCV, РНК HCV).
Стоит заметить, что у беременных женщин без гепатита С могут ложно определяться анти-HCV.
Хронический вирусный гепатит С — симптомы
Симптомы хронического гепатита С можно разделить на симптомы, связанные с наличием самого вируса и связанные с поражением печени. Обычно на ранних стадиях гепатита С, когда печень не повреждена и нормально функционирует, пациентов ничего не беспокоит. Некоторые больные на этой стадии отмечают:
стабильно повышенную (субфебрильную) температуру тела — от 37 ° до 37.5 ° C;
синдром хронической усталости;
быструю утомляемость, боли в суставах, мышцах, головные боли;
тяжесть в правом подреберье;
ухудшение зрения, памяти;
хронический гепатит С может иметь симптомы у женщин, связанные с более обильными кровотечениями во время менструаций;
синдром желтухи (бывает очень редко — во время резкого обострения болезни или на стадии декомпенсированного цирроза печени).
Важно понимать, что наличие симптомов хронического гепатита С не всегда означает болезнь. Указанные симптомы характерны и для других заболеваний. Более половины больных вообще не отмечают никаких симптомов до момента выявления у них вируса гепатита.
Вирус гепатита С поражает не только печень, но и другие органы человека. Если человек болеет уже давно (10 лет и более), то у него могут проявляться, так называемые, внепеченочные симптомы гепатита С. Более половины этих симптомов связаны с криоглобулинемией — болезнью, иногда вызываемой вирусом гепатита С, при которой в крови больного обнаруживаются особые белки — криоглобулины. К внепеченочным симптомам хронического гепатита С можно отнести:
Гломерулонефрит (заболевания почек, как правило, связанное с криоглобулинемией).
Поражение кожи (кожный некротизирующий васкулит, узловатая эритема, крапивница, кожная порфирия часто связаны с криоглобулинемией). Кожные изменения выглядят различно: могут быть красно-коричневые точечные высыпания, красноватые пятна более 2 см в диаметре.
Нарушения в системе крови (анемия — снижение гемоглобина и красных клеток крови эритроцитов, тромбоцитопения — снижение уровня тромбоцитов крови, В-клеточная неходжкинская лимфома — относится к злокачественным заболеваниям).
Заболевания щитовидной железы. Гипотиреоз — сниженная деятельность щитовидной железы, проявляющийся сухостью кожи, ломкостью волос, инертным поведением, усталостью, Гипертиреоз — избыточная деятельность железы, проявляющийся сердцебиением, повышением артериального давления, потливостью, возбудимостью, нервной дрожью, чувство жара, тремор).
Неврологические проблемы. В последних исследованиях было установлено, что вирус гепатита С может поражать клетки головного мозга. Это выражается в ухудшении памяти и снижении концентрации внимания.
Желтуха — окрашивание кожи и белков глаз в желтый цвет. Это связано с накоплением в них билирубина. При хроническом гепатите С желтуха бывает как при выраженном воспалении печени (например, вызванном токсичными веществами), так и на стадии декомпенсированного цирроза печени.
Зуд кожи. Постоянный зуд днем и ночью, может быть связан с желтухой или циррозом печени. Объясняется это накоплением желчных кислот, которые у здорового человека выводятся печенью. Зуд кожи может быть где угодно, но чаще всего это ладони, стопы, голени, ротовая полость, слуховой проход. Применение лосьонов, кремов, противоаллергических средств в таких случаях не эффективно.
Потеря в весе. Печень участвует во многих процессах в организме. Когда она не справляется со своей функцией, нарушается обмен веществ и пациент теряет в весе. Нарушение белкового обмена приводит к снижению мышечной массы больного. Некоторых больные отмечают потерю веса после определения у них маркеров гепатита. Это обычно связано с переживаниями, связанными с болезнью.
Остеопороз и переломы костей. В результате тяжелого заболевания печени может начаться остеопороз (снижение плотности костной ткани) и даже переломы костей. Это связано с плохим усвоением витамина D, кальция.
Нарушение свертывания крови. У больных с выраженным фиброзом печени мот нарушаться свертываемость крови. Это выражается в снижении числа тромбоцитов в общем анализе крови и отклонение от нормы коагулограммы (протромбинового индекса, МНО и других показателей).
![]()
Является общей реакцией гиперчувствительности кожного покрова, состоящей из эритематозных, чувствительных узелков, наиболее часто расположенных на голенях, но также наблюдающихся на бедрах, верхних конечностях, задней части голени, ягодицах и лице. Также может наблюдаться лихорадка и артралгия.
Поражения возникают как одиночные чувствительные пятна, так и в виде скоплений, а затем в течение нескольких дней перерастают в болезненные узлы.
В отдельных случаях эти узлы связаны с пропотеванием крови, что приводит к возникновению пурпуры. Эти экхимотические области постепенно превращаются в различно пигментированные пятна перед разрешением. Поскольку новые массы узлов могут образовываться через несколько недель после начального проявления, могут сосуществовать поражения на разных стадиях разрешения. Микроскопическое исследование этих поражений демонстрирует септальный панникулит без васкулита.
Поскольку узловатая эритема также связана с различными системными микозами, ключевыми факторами являются географическая локализация пациента и путешествия в анамнезе. Узловатая эритема, связанная с гистоплазмозом, наблюдается главным образом в южной и среднезападной части США, долине Миссисипи, Центральной Америке и частях Южной Америки, тогда как кокцидиоидомикоз преобладает в западных и юго-западных районах США. Бластомикоз может быть причиной возникновения заболевания в долинах реки Миссисипи и Огайо, среднезападной части США и в некоторых частях Канады. В тропических странах основной причиной является туберкулез, а болезнь Бехчета является важным фактором в Турции и в районах вдоль побережья Средиземного моря. Бруцеллез наблюдается у рабочих и фермеров молочных ферм, а орнитоз четко связан с контактом с птицами.
Независимо от причины, поражения аналогичны по своему явному и микроскопическому внешнему виду, что указывает на общий, но неясный патогенез. Наблюдается активация макрофагов в сыворотке и отложение иммунных комплексов в подкожном жире. Развитие поражений может быть вторичным эффектом первичной реакции клеток.
У пациентов с туберкулезом и кокцидиоидомикозом эти поражения не развиваются до тех пор, пока кожные пробы у них не станут положительными. Антиген Фрея провоцирует подобные поражения у пациентов с венерической лимфогранулемой. При саркоидозе поражения связаны с HLA-DRB1*0301 и HLA-DQB1*0201.
-
Бактериальная
-
Стрептококковая инфекция Туберкулез Лепра Туляремия Yersinia enterocolitica Микоплазменная пневмония Лептоспироз Бруцеллез
-
Кокцидиоидомикоз ГистоплазмозБластомикоз Дерматомикоз.
-
Орнитоз Венерическая лимфогранулемаИнфекционный мононуклеозБолезнь кошачьих царапинГепатит В Ложная коровья оспа.
-
Сульфаниламидные препараты Оральные контрацептивы Бромиды и йодиды.
-
Болезнь Крона Язвенный колитБолезнь Бехчета
-
Лимфома Лейкемия Паранеопластика, связанная с внутренней карциномой.
-
Саркоидоз Синдром Уипла Синдром Свита.
Мигрирующая узловатая эритема, хроническая узловатая эритема и нодозная эритема являются редкими вариантами узловатой эритемы, которые составляют очень низкий процент от всех случаев узловатой эритемы.
Мигрирующая узелковая эритема, также называемая подострым мигрирующим узелковым панникулитом, состоит из нескольких меньших узелков, которые мигрируют центробежно и проявляют области соединений.
Тогда как хроническая узелковая эритема относится к клинически типичным, но постоянным поражениям, нодозная эритема относится к тем поражениям, которые имеют атипичную клиническую картину.
Узловатая эритема преимущественно поражает женщин в возрасте от 20 до 40 лет. Диагноз является клиническим, но может быть подтвержден биопсией и должен сопровождаться выяснением первопричины. Первоначальные исследования проводятся для выявления наиболее распространенных и важных причин, в частности стрептококковых инфекций, саркоидоза и туберкулеза, а также любых дополнительных заболеваний, преобладающих в географическом районе. Однако у 60% пациентов с узловатой эритемой не обнаружено никаких причин.
Поражения, как правило, красные, чувствительные, не язвенные, неподвижные узелки на голенях, как правило, рассасываются в течение восьми недель после проявления.
Поражения могут также возникать в других частях, кроме голени, хотя таковые являются менее распространенными.
Наблюдаются покраснение кожи в области суставов, отечность и боль. В идиопатических случаях результаты обследования органов грудной клетки, сердечно-сосудистой системы, брюшной полости и других физикальных обследований являются нормальными. Пациенты с бруцеллезом или гистоплазмозом могут иметь увеличенную селезенку и отклонения от нормы при осмотре сетчатки.
Титры ОАК, СОЭ и антистрептолизин О (АСО) должны быть определены при проявлении заболевания и через 2–4 недели. Также первоначально для всех пациентов назначаются рентгенография органов грудной клетки и туберкулиновая проба. Воспаление горла и миндалин может указывать на стрептококковую инфекцию, даже при отсутствии повышенных значений титров АСО.
Дальнейшее исследование основано на клиническом подозрении отдельных первичных заболеваний на основе рентгенографии органов грудной клетки и результатов других исследований и различных характерных признаков анамнеза и физикального осмотра:
-
На рентгенографии органов грудной клетки типично выявляется двусторонняя прикорневая лимфаденопатия при саркоидозе и одностороннее увеличение прикорневых лимфатических узлов при туберкулезе, кокцидиоидомикозе и бруцеллезе. При орнитозной пневмонии на рентгене органов грудной клетки проявляется пневмонический инфильтрат в нижних долях. При саркоидозе диагноз может быть поставлен клинически. Синдром Лефгрена относится к проявлениям увеита, артралгии и лихорадки с узелками узловатой эритемы (ЭУ). АПФ сыворотки повышен примерно у 60% пациентов с саркоидозом. Если результат теста с применением туберкулина или QuantiFERON®gold является отрицательным и туберкулез больше не подозревается, одностороннее увеличение прикорневых лимфатических узлов на рентгенографии органов грудной клетки может побудить к дальнейшему исследованию ряда возможных этиологий в зависимости от дополнительных характерных признаков анамнеза, географического расположения и физикального осмотра. Могут быть назначены кожные пробы с кокцидиоидином или гистоплазмином, серологический анализ на бластомикоз, бруцеллез или орнитоз. Сопутствующие желудочно-кишечные симптомы вызывают подозрение на первичное воспалительное заболевание кишечника, болезнь Бехчета или иерсиниоз. Воспалительное заболевание кишечника можно исследовать при помощи эндоскопии. Уровень иммуноглобулина D сыворотки высок при болезни Бехчета. Агглютинины сыворотки и бактериологическое исследование являются положительными при иерсиниозе. Наличие симптомов или признаков со стороны суставов может указывать на ревматологическое заболевание как первопричину. Может быть дополнительно исследовано с помощью рентгенографии пораженных суставов, анализа крови на РФ или другого исследования, как указано клинической картиной. Рак является еще одной возможной этиологией УЭ. Для определения дальнейших исследований на наличие возможного первичного злокачественного новообразования должны использоваться анамнез и результаты физикального осмотра пациента.
Узловая эритема — это прежде всего клинический диагноз, но при атипичных поражениях, таких, при которых проявляется изъязвление или которые имеют атипичную локализацию, может быть назначена биопсия. В этих случаях биопсия может помочь отличить узловатую эритему от других заболеваний, характеризующихся лобулярным панникулитом, таких, как экзематозный панникулит, панкреатический жировой некроз, узелковый васкулит, болезнь Вебера–Кристиана, поверхностный тромбофлебит, симулятивное заболевание и дефицит альфа-1-антитрипсина.
Необходимо отметить, что важно иметь удовлетворительные образцы подкожного жира и это может быть достигнуто в большинстве случаев при помощи щипковой биопсии; однако, если результаты неопределенны, может потребоваться небольшая инцизионная биопсия.
-
Стрептококковая инфекция
-
Большинство случаев приходится на первую половину года, что отражает более высокий уровень стрептококковой инфекции в этот период.
-
Наблюдается при двусторонней прикорневой лимфаденопатии, чаще всего в Северной Европе.
-
Факторы риска различны, в том числе контакт с источником заражения, пребывание в специальных учреждениях (в США), сопутствующая ВИЧ-инфекция.
-
Наиболее распространена в районе долины Сан-Хоакин в Калифорнии и среди пациентов, отдыхавших в палатках в пустыне, или занимавшихся земляными работами в анамнезе.
-
Наиболее распространено в южной части США, Центральной Америке и некоторых частях Южной Америки.
-
Эндемичные регионы включают бассейны реки Миссисипи и Огайо, среднезападную часть США и районы Канады вдоль реки Святого Лаврентия и Великих озер. Также регистрируется в Африке.
-
Наиболее распространено в Турции и средиземноморском регионе.
-
Малораспространенная причина, поскольку концентрация гормонов является низкой.
-
Наиболее распространено в тропических странах, Индии.
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
|
|
|
Поражения редко нуждаются в лечении. Основная задача лечащего врача – выявить и лечить первичную причину. Молодые пациенты выздоравливают после множества поражений спонтанно через 1–2 месяца.
У пациентов с лихорадкой и болезненной артралгией симптомы могут контролироваться постельным режимом, размещением ног на возвышении и приемом нестероидных противовоспалительных препаратов (НПВП). При необходимости следует оценить риск возникновения тромбоза глубоких вен (ТГВ) и носить компрессионные чулки, если это необходимо.
В более тяжелых или неподдающихся лечению случаях успешно применяется йодид калия орально. Хотя механизм действия иодида калия неизвестен, можно предположить, что он влияет на хемотаксис или хемотоксичность нейтрофилов.
При постоянных болезненных поражениях полезными могут быть внутривенные инъекции кортикостероидов, но их применение ограничено дискомфортом. При тяжелых или не поддающихся лечению симптомах может потребоваться применение системных кортикостероидов, но необходимо избегать их приема до установления первопричины, а затем применять курсами с постепенным снижением дозы в течение нескольких недель. Кортикостероиды могут не только реактивировать туберкулез и грибковые заболевания, но также и привести к сепсису, если не учитывается первичная бактериальная инфекция.
У людей старше 35 лет узловатая эритема может быть хронической, и может быть вызванной более серьезным первичным заболеванием, таким как ревматоидный артрит или язвенный колит.
Пациенты с туберкулезом, бруцеллезом или другими первичными инфекциями, должны пройти соответствующую терапию. Пациенты с саркоидозом, у которых развивается узловатая эритема, имеют хороший прогноз и обычно нет необходимости в приеме кортикостероидов, но им необходимо проводить частый контроль для оценивания течения заболевания.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Узловатая эритема (синоним: эритема нодозная) - синдром, в основе которого лежит аллергическое или гранулематозное воспаление подкожной клетчатки. Заболевание относится к группе васкулитов. Узловатая эритема - полиэтиологическая форма глубокого васкулита.
Узловатая эритема - самостоятельная форма панникулита, которая характеризуется образованием красных или фиолетовых пальпируемых подкожных узлов на голенях и иногда на других участках. Часто развивается при наличии системного заболевания, особенно при стрептококковых инфекциях, саркоидозе и туберкулезе.

[1], [2], [3], [4], [5], [6], [7]
Код по МКБ-10
Чем вызывается узловатая эритема?
Узловатая эритема чаще всего развивается в 20-30 лет у женщин, но также возможна в любом возрасте. Этиология неизвестна, но подозревается связь с другими болезнями: стрептококковой инфекцией (особенно у детей), саркоидозом и туберкулезом. Другими возможными пусковыми механизмами являются бактериальные инфекции (Yersinia, Salmonella, микоплазма, хламидии, лепра, венерическая лимфогранулема), грибковые инфекции (кокцидиоидоз, бластомикоз, гистоплазмоз) и вирусные инфекции (Эпштейна-Барр, гепатит В); использование лекарств (сульфаниламиды, йодиды, бромиды, оральные противозачаточные средства); воспалительные заболевания кишечника; злокачественные новообразования, беременность. 1/3 случаев являются идиопатическими.
Причина узловатой эритемы - первичный туберкулез, проказа, иерсиниоз, венерическая лимфогранулема и другие инфекции. Описано возникновение заболевания после приема препаратов, содержащих сульфаниламидную группу, контрацептивов. У половины больных причину заболевания выявить не удается. В патогенезе заболевания отмечается гиперэргическая реакция организма па инфекционные агенты и лекарства. Развивается при многих острых и хронических, преимущественно инфекционных, заболеваниях (ангина, вирусные, иерсиниозные инфекции, туберкулез, лепра, ревматизм, саркоидоз и др.), непереносимости лекарственных средств (препараты йода, брома, сульфаниламиды), некоторых системных лимфопролиферативных заболеваниях (лейкоз, лимфогранулематоз и др.), злокачественных новообразованиях внутренних органов (гипернефроидный рак).
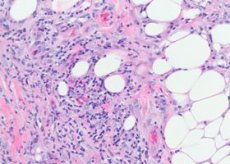
Патоморфология узловатой эритемы
Поражаются в основном сосуды подкожной клетчатки - мелкие артерии, артериолы, венулы и капилляры. В дерме изменения менее выражены, проявляются лишь небольшими периваскулярными инфильтратами. В свежих очагax поражения между дольками жировых клеток появляются скопления лимфоцитов и различное количество нейтрофильных гранулошпов. Местами можно видеть более массивные инфильтраты лимфогистиоцитарного характера с примесью эозинофильных гранулоцитов. Отмечают капиллярит, деструктивно-пролиферативные артериолиты и венулиты. В более крупных сосудах наряду с дистрофическими изменениями эндотелия обнаруживают инфильтрацию их воспалительными элементами, в связи с чем некоторые авторы считают, что в основе поражения кожи при этом заболевании лежит васкулит с первичными изменениями в сосудах. В старых элементах нейтрофильные гранулоциты, как правило, отсутствуют, преобладают грануляционные изменения с наличием клеток инородных тел. Характерным для этого заболевания является наличие мелких гистиоцитарных узелков, расположенных радиально вокруг центральной трещины. Иногда эти узелки пронизаны нейтрофнльными гранулоцитами.
Гистогенез узловатой эритемы мало изучен. Несмотря на несомненную ассоциацию заболевания с большим разнообразием инфекционных, воспалительных и неопластических процессов, во многих случаях не удается выявить этиологический фактор. У части пациентов в крови обнаруживают циркулирующие иммунные комплексы, увеличенное содержание IgG, IgM и С3-компонента комплемента.

[8], [9], [10], [11], [12], [13], [14], [15], [16]
Гистологически субстратом узловатой эритемы является периваскулярный инфильтрат, состоящий из лимфоцитов, нейтрофилов, большого числа гистиоцитов, эндотелиальной пролиферации подкожных вен, артериола капилляров, отечности дермы вследствие повышенной проницаемости сосудистой мембраны, острого узловатого дермогиподермита.

[17], [18], [19], [20]
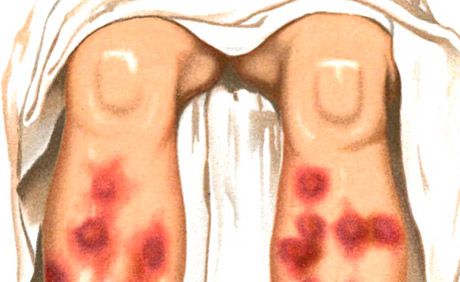
Симптомы узловатой эритемы
Узловатая эритема характеризуется образованием эритематозных мягких бляшек и узлов, что сопровождается лихорадкой, общим недомоганием и артралгией.
Высыпания типа узловатой эритемы являются одним из основных проявлений синдрома Свита (острого лихорадочного нейтрофильного дерматоза), характеризующегося, кроме того, высокой температурой, нейтрофильным лейкоцитозом, артралгиями, наличием других высыпаний полиморфного характера (везикуло-пустулезных, буллезных, типа многоформной экссудативной эритемы, эритематозных, бляшечных, язвенных), располагающихся преимущественно на лице, шее, конечностях, в развитии которых придается значение иммунокомплексному васкулиту. Различают острую и хроническую узловатую эритему. Острая узловатая эритема обычно возникает на фоне лихорадки, недомогания, проявляется быстро развивающимися, чаще множественными, довольно крупными дермогиподермальными узлами овальных очертаний, полушаровидной формы, слегка приподнятых над окружающей кожей, болезненными при пальпации. Границы их нечеткие. Преимущественная локализация - передняя поверхность голеней, коленные и голеностопные суставы, высыпания могут быть и распространенными, Кожа над узлами сначала ярко-розовая, затем окраска становится синюшной. Характерно изменение цвета в течение нескольких дней по типу "цветения" кровоподтека - от ярко-красного до желто-зеленого. Рассасывание узлов происходит в течение 2-3 нед, реже позднее; возможны рецидивы.

[21], [22], [23], [24], [25]
Диагностика узловатой эритемы
Диагноз узловатая эритема определяется по клиническим проявлениям, но следует провести и другие исследования для определения причинных факторов развития заболевания, например биопсию, кожные пробы (очищенный дериват протеина), клинический анализ крови, рентген грудной клетки, анализ мазка зева. Скорость оседания эритроцитов обычно повышена.
Дифференцировать заболевание следует с уплотненной эритемой Базена, узловатым васкулитом Монтгомери-О'Лири-Баркера, подострым мигрирующим тромбофлебитом при сифилисе, первичным коликвативным туберкулезом кожи, подкожным саркоидом Дарье Русси, новообразованиями кожи.

[26], [27], [28], [29], [30], [31], [32]
Узловатая эритема поражает лиц всех рас и обоего пола, генетически не наследуется. Считается идиопатическим заболеванием. Предположение о том, что заболевание - кожное проявление иммунного ответа, все еще требует уточнений. Узловатую эритему можно рассматривать как реакцию, возникшую в результате ряда причин. Считается, что эту реакцию опосредуют иммунные механизмы, а развивается она в ответ на различные антигенные стимулы: вирусные, бактериальные (стрептококки), микобактериальные, глубокие грибковые инфекции (кокцидиоидоз и бластомикоз), саркоидоз, лимфомы, воспалительные заболевания кишечника и лекарства (особенно оральные контрацептивы и, возможно, галогены).
Часто основным заболеванием при этом является иерсиниозная инфекция. Типичный патогенетический механизм в этом случае представляет собой иммунный ответ организма-хозяина на циркулирующие иммунные тела. При этом могут возникать иммунные комплексы, которые способствуют развитию болезни. При воспалительных заболеваниях кишечника узловатая эритема является результатом повышенной проницаемости кишечника для эндо- и экзогенных антигенов.
Заболевание может быть и результатом нарушенной функции клеточного иммунитета. Недавние исследования показали разницу в использовании p-цепи вариабельного домена молекул Т-клеточного рецептора при узловатой эритеме, ассоциированной с воспалительным заболеванием кишечника, что предполагает потенциальную роль суперантигенов.
Узловатая эритема может также вызываться лучевой терапией. Продукты распада раковых клеток, разрушенных облучением, могут активировать циркулирующие антитела и комплемент, что способствует образованию иммунных комплексов и, следовательно, запуску соответствующей реакции.Лучевая терапия, как известно, активизирует еще некоторые реактивные дерматозы.
Заболевание представляет собой септальный гранулематозный панникулит.
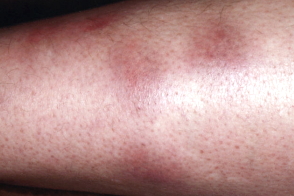
Хроническая узловатая эритема отличается упорным рецидивирующим течением, возникает обычно у женщин зрелого возраста. Обострения чаще возникают весной и осенью, характеризуются появлением небольшого числа синюшно-розовых плотных, подкожных, малоболезненных узлов величиной с лесной или грецкий орех, сливающихся в бляшки с разрешением в центре и персистирующих в течение нескольких месяцев В начале своего развития узлы могут не изменять окраску кожи, не возвышаться над ней, а определяться только при пальпации. Почти исключительная локализация узлов - голени (обычно их передняя и боковая поверхности). Отмечают умеренную отечность голеней и стоп. Общие явления непостоянны и слабо выражены. Рецидивы длятся несколько месяцев, в течение которых одни узлы могут рассасываться, а на смену им появляются другие.
Выделяют также поверхностно-инфильтративную форму мигрирующей узловатой эритемы, характеризующуюся плоскими поверхностными склеродермоподобными инфильтратами, склонными к периферическому увеличению.
(Реактивные состояния II типа). Возникает у половины больных лепроматозной проказой, как правило, в первые 2 года после начала лечения. На коже появляются множественные воспаленные подкожные узлы.
Для постановки диагноза, как правило, достаточно клинических данных. Биопсия кожи показывает септальный панникулит и помогает исключить лобулярный панникулит, узловатый васкулит и узелковый периартериит. Биоптат берут из центрального участка очага и достаточно глубоко, чтобы захватить подкожную жировую ткань.
- Индуративная эритема (болезнь Базена) отличается от узловатой клинически и характеризуется наличием рецидивирующих групп фиолетовых узелков на задней поверхности нижних конечностей, часто имеются чувствительность к туберкулину и реакция на противотуберкулезные препараты.
- Поверхностный мигрирующий тромбофлебит можно ошибочно принять за узловатую эритему.
- При заболевании с тяжелым поражением сосудов в гистологической картине следует исключить возможность кожного узелкового периартериита.
- Синдром Свита (острый лихорадочный нейтрофильный дерматоз) также проявляется высыпаниями типа узловатой эритемы, высокой температурой, нейтрофильным лейкоцитозом, артралгиями. Преимущественная локализация узлов и высыпаний полиморфного характера (везикул, пузырей, эритемы, бляшек) - лицо и шея, а также конечности.
Общие терапевтические рекомендации
- Рекомендуется постельный режим, что может привести к спонтанному разрешению заболевания в течение сравнительно короткого периода времени. Поскольку заболевание разрешается самостоятельно, самым важным является идентификация и лечение провоцирующей заболевание причины.
- В целом узловатая эритема является сравнительно распространенным состоянием и чаще всего доброкачественным. Как правило, диагноз ставят клинически. Лечение носит главным образом симптоматический характер и состоит в соблюдении постельного режима и приеме нестероидных противовоспалительных препаратов и йодида калия. Поскольку заболевание разрешается самостоятельно, основной проблемой является идентификация и лечение причины этого состояния.
Лечение острой формы
Йодид калия (препарат, состоящий из 76% йода и 23% калия) является лечением выбора.После попадания внутрь йодид калия быстро всасывается в пищеварительном тракте и распределяется по межклеточному пространству. Йод концентрируется в щитовидной железе, а также в других тканях, таких как слюнные железы, слизистая оболочка желудка и молочная железа.Йодид калия может оказывать свое действие достаточно быстро, так что бывает легко оценить эффективность лечения. Препарат назначают внутрь по 300 мг 3 раза в день. Полная ремиссия очагов происходит за 10-14 дней после назначения лекарства, особенно если препарат начинают принимать сразу после начала заболевания. Самый лучший ответ наблюдают у пациентов с ЭУ, которая ассоциируется с системными симптомами, такими как лихорадка, боли в суставах и присутствие С-реактивного белка. Иногда бывают тошнота и рвота, но обычно при этом нет необходимости прекращать лечение. Нежелательные кожные реакции могут включать эритематозные, пурпуроподобные, уртикарные, акнеформные, узловатые, пустулезные и вегетативные очаги. Кроме этих довольно незначительных побочных эффектов, могут быть более существенные побочные реакции у беременных женщин и у пациентов с заболеваниями почек и щитовидной железы в анамнезе. Сообщалось о развитии выраженного гипотиреоидизма вторично к экзогенному приему йодида. Блокировка органического его связывания в щитовидной железе при избытке йодида, результатом которой является прекращение синтеза тиреоидных гормонов, известна как эффект Вольфа-Чайкоффа (Wolf- Chaikoff).
Механизм, посредством которого йодид калия оказывает свое действие не выяснен. Одна из гипотез предполагает, что йодид калия может вызывать высвобождение гепарина из тучных клеток, а гепарин, в свою очередь, подавляет клеточный иммунитет. Лекарство может также модулировать функцию нейтрофилов, подавляя производство перекиси водорода и гидроксильных радикалов. Эти промежуточные продукты кислорода являются до такой степени реактивными, что могут повреждать ткань. Йодид калия, препятствуя производству промежуточных продуктов кислорода, осуществляет защиту ткани от повреждения вследствие самоокисления.
- При острой форме независимо от ее этиологии рекомендуются постельный режим и йодид калия.
- В случае острой формы с лихорадкой и артралгиями проводится лечение колхицином в дозе 1 мг/день в течение 1 мес.
- Узловатая эритема может предполагать наличие саркоидоза. У 80% пациентов саркоидоз разрешается спонтанно, и терапия бывает показана редко. Лечение при этом проводится такое же, как при острой несимптоматической форме, как описано выше.
- Узловатую эритему как симптом инфекций ЖКТ лечат эритромицином в дозе 250 мг 4 раза в день в течение 4-6 нед.
- При заболевании, вызванном грибковой инфекцией, особенно керионом волосистой части головы, заболевание реагирует на гризеофульвин, который назначают на период 6 нед.
- Узловатая эритема, косвенно вызванная оральными контрацептивами, часто регрессирует при прекращении их приема.
- Острые формы гепатитов В и С иногда ассоциируются с узловатой эритемой. Узлы обычно медленно разрешаются после острой фазы заболевания. Сообщалось о тесной связи между вакцинацией от гепатита В и возникновением заболевания, причем очаги исчезали спонтанно.
Лечение хронической формы
Узловатая эритема является изнурительным хроническим заболеванием, для которого было предложено много вариантов лечения, но ни один из них не является универсально эффективным. Хотя пациенты быстро реагируют на кортикостероиды, риск их хронического применения вынуждает к поискам альтернативного подхода.
В хронических случаях часто не реагирует на большие дозы аспирина, но может драматически отвечать на противовоспалительное действие индометацина в дозах 100-150 мг/день. Подавление процесса индометацином связано с блокировкой активности синтеза простагландина в подкожной жировой ткани, что влияет как на клеточный, так и на гуморальный иммунный ответ.
Хроническую форму можно также успешно лечить напроксеном. Однако индометацин превосходит системные кортикостероиды и, возможно, имеет также преимущества над другими, менее мощными нестероидными противовоспалительными препаратами.
Гидроксихлорохин является эффективной и безопасной альтернативной терапией для некоторых пациентов в дозе 200 мг 2 раза в день, которую затем снижают до 200 мг 1 раз в день в течение 4 мес.
Лечение лепрозной узловатой эритемы
Талидомид рекомендуется в настоящее время как терапия первой линии для лечения лепрозной ЭУ. Sheskin проанализировал данные о 4522 случаях лепрозной узловатой эритемы и обнаружил эффективность препарата в 99%, хотя талидомид не оказывает прямого действия на Mycobacterium leprae. Разрешение происходит через 24-48 ч после начала терапии талидомидом. Также сообщалось о благоприятном воздействии препарата на реактивный полиневрит .Лепрозная узловатая эритема ассоциируется с повышенными уровнями ФНО-а и интерферона-у. После терапии талидомидом уровень ФНО-а в сыворотке пациентов снижался, уменьшалось и количество хелперных Т-клеток. Талидомид известен своим ингибирующим действием на ФНО-а. Оптимальной дозой для получения быстрого эффекта является 400 мг/день при последующей поддерживающей терапии в дозе 100 мг/день. Продолжительность лечения колеблется от нескольких недель до нескольких лет.Сообщалось также об эффективности замещения плазмы и отсутствии рецидивов. Этот метод применяли, когда традиционные способы лечения не давали эффекта.
Читайте также:


