Уход за больными с гриппом менингитом дифтерией

Менингит – это опасная болезнь, которая проявляется в виде воспаления спинного и головного мозга. Она может появляться самостоятельно или быть осложнением другого процесса. Оказание экстренной помощи при менингите может не только облегчить состояние больного, но и спасти ему жизнь.
Если у пациента не скоротечная форма заболевания, то первая помощь и сестринский уход – это шанс вернуть человека к нормальной жизни.
Неотложная помощь при менингите

При инфекционном шоке лечение начинают с введения реополиглюкина внутривенно. Если на фоне такой терапии артериальное давление резко опустится, то нужно ввести раствор норадреналина. Если же давление повысится, то инфузия растворов кристаллоидного типа будет продолжаться.
Отёк мозга может начинаться и при нормальном давлении. В таком случае, в качестве первой помощи внутривенно вводят лазикс, а также эуфиллин. После чего, при необходимости вводят раствор натрия хлорида.
Если течение менигококкового менингита будет неосложнённым, то внутримышечно вводят лишь пенициллин. Чтобы купировать судороги и успокоить психомоторное возбуждение, нужно ввести диазепам внутривенно. Если это не поможет, то инъекцию через некоторое время повторяют, а после используют раствор глюкозы и натрия оксибутирата.
Больных менингитом сразу же госпитализируют в инфекционное отделение, где и проходит дальнейшее лечение.
План сестринского ухода
Сестринский уход при менингите – это проведение мероприятий по отношению к пациенту с целью обеспечить ему правильное лечение. В этот уход включено правильное питание по режиму, приём специальных лекарств, а также полноценный сон. Оказывают такие мероприятия медицинские сёстры.
План сестринского процесса, включает в себя следующие моменты:
- Нарушенные потребности. Поддержание нормальной температуры. Соблюдение режима сна, питания, приёма лекарств. Сестра следит за безопасностью больного.
![]()
Проблемы настоящие. Вследствие заболевания может начаться головная боль, насморк, сухой кашель, слабость, нарушение сна, потеря аппетита, озноб, лихорадка. Сестра облегчит состояние.- Проблемы потенциальные. Судороги, рвота, отёк мозга, токсический шок. В случае их возникновения, медсестра оказывает первую помощь и зовёт доктора.
- Долгосрочная цель. Выписка пациента и его возвращение к привычной жизни с соблюдением рекомендаций врача.
Построение процесса
Также важно объяснить:
- Цель приёма лекарства.
- Побочные эффекты при их возникновении.
- Способ и время приёма лекарства.
- Правила хранения лекарства.
- Срок лечения.
- Последствия при несоблюдении рекомендаций.
Что входит в него?
Он включает в себя:
![]()
Обеспечение режима тишины.- Занавешивание окон плотными шторами.
- Бережное переворачивание больного.
- Проведение ежедневных обтираний тела при помощи воды.
- Протирание кожи камфорным спиртом при наличии покрасневших участков.
- Предупреждение болезненных ощущений, а также профилактика нарушений покровов кожи[A1].
- Накладывание стерильных, сухих повязок при некрозе.
- Обеспечение ухода за полостью рта (зубы, язык, десна).
- Безболезненная подача судна.
- Наблюдение за режимом мочеиспускания.
- Создание комфортных условий пребывания в стационаре.
- Вызов врача при появлении резких изменений в состоянии больного.
Сколько стоит в клиниках России?
Цена варьируется в пределах 1500-3000 рублей. Однако, нельзя сказать, что этот показатель точный. Во многом стоимость зависит от сложности ухода и от того, как долго больной находится под наблюдением.
Заключение
В заключении стоит отметить, что неотложная помощь при менингите и сестринский уход – это те вещи, без которых пациент не обойдётся. Всё это помогает облегчить состояние и даже спасти жизнь больному.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
ВНИМАНИЕ! САЙТ ЛЕКЦИИ.ОРГ проводит недельный опрос. ПРИМИТЕ УЧАСТИЕ. ВСЕГО 1 МИНУТА.
1.Обеспечить режим тишины (пациент болезненно реагирует на звук).
2.Занавесить окна плотными шторами (пациент не переносит дневной свет)
3.Поварачивать пациента очень бережно (каждое прикосновение приносит болезненные ощущения).
4. Проводить ежедневно обтирания тела теплой водой с добавлением спирта. (при менингококцемии нарушается питание кожи, у больных могут быстро образовываться пролежни).
5. Протирать кожу камфарным спиртом при наличии покраснения (профилактика пролежней)
6. Следить за тем, чтобы под спиной больного простыня не собиралась в складки (предупреждение болезненных ощущений, профилактика нарушений целостности кожных покровов)
7. Накладывать стерильные сухие повязки в случае образования на коже участков некроза.
8. Обеспечить хороший уход за полостью рта: язык, зубы, десны несколько раз в день протирать ватным тампоном, смоченным слабым дезинфицирующим раствором (например, 1 чайная ложка 2 % раствора гидрокарбоната натрия на стакан воды).
9.Уложить таз больного на надувной резиновый круг (обеспечение безболезненной подачи судна)
10. Следить за мочеиспусканием, измерять количество мочи у больного, так как при этом заболевании нередко наблюдается рефлекторная задержка мочеиспускания.
11.При психомоторном возбуждении следить за тем, чтобы больной не выбежал из бокса, не нанёс себе увечий.
12. Если температура тела высокая, подвесить над головой больного пузырь со льдом, раскрыть больного, положить холодные компрессы на шею, локтевой сгиб, паховую область.
13. При появлении возбуждения, бледности кожи, цианоза губ и ногтей, учащения пульса и снижения артериального давления (признаки инфекционно-токсического шока) немедленно вызвать врача для решения вопроса о переводе больного в палату интенсивной терапии с целью проведения специального лечения.
Правила выписки: реконвалесценты после генерализованных форм выписываются при соблюдении условий:
1. клиническое выздоровление, сроки которого индивидуальны
2. двукратное бакисследование слизи из носовой части глотки на возбудителя с отрицательным результатом (проводится не ранее, чем через 3 дня после окончания АБ терапии с интервалом 1-2 дня).
Сроки временной нетрудоспособности:при выписке реконвалесцентов после генерализованных форм больничный лист продлевается на 7-10 дней. В дальнейшем вопрос о допуске к работе решается невропатологом поликлиники.
Диспансеризация: только лица после генерализованной формы инфекции; длительность наблюдения 2-3 года с периодичностью осмотров 1 раз в 3 мес в течение первого года с обязательным осмотром окулиста и сурдолога (возможны поздние нарушения зрения и речи), в последующем - 1 раз в полгода.
26.Бруцеллёз: этиология, патогенез, клиника, особенности сестринского ухода. Диспансерное наблюдение за реконвалесцентами.
Бруцеллёз (лат. brucellosis) — зоонозная инфекция, передающаяся от больных животных человеку, характеризующаяся множественным поражением органов и систем организма человека. Возбудитель заболевания — группа микроорганизмов рода бруцелл. Источником опасных для человека бруцелл являются:
1. козы, овцы (B. melitensis),
2. коровы (B. abortus)
3. свиньи (B. suis)
4. собаки (В.canis)
Животные выделяют возбудителя с молоком, мочой, околоплодными водами. Заражение человека происходит при непосредственном контакте с животными-носителями или при употреблении в пищу заражённых продуктов — сырого молока, сыра, изготовленного из не пастеризованного молока.
Ворота — микротравмы кожи, слизистые оболочки органов пищеварения и респираторного тракта. На месте ворот изменений нет. По лимфатическим путям регионарных лимфоузлов изменений нет.
Инкубационный период при остром начале 3 нед, если начинается как первично-латентный - несколько месяцев.
Различают клинические формы:
1) форма первично-латентная;
2) форма остросептическая;
3) форма первично-хроническая метастатическая;
4) форма вторично-хроническая метастатическая;
5) форма вторично-латентная.
Первично-латентная состояние практического здоровья. Больные считают себя здоровыми и сохраняют работоспособность.
Остросептическая форма лихорадкой (39—40 С), повторные ознобы и поты.. Самочувствие остается хорошим (при температуре 39 °C и выше может читать книги, играть в шахматы, смотреть телевизор). Отсутствуют и другие признаки общей интоксикации. Не угрожает жизни больного, даже без этиотропного лечения она заканчивается выздоровлением.
Хронические формы, иногда развиваются сразу, минуя острую, иногда спустя время после остросептической формы. По клинике первично-хроническая метастатическая и вторично-хроническая метастатическая формы не различаются. Отличие — наличие или отсутствие остросептической формы в анамнезе.
Клиника:
Ø длительная субфебрильная температура
Ø слабость, повышенную раздражительность, плохой сон
Ø нарушение аппетита, снижение работоспособности.
Ø мелкие очень плотные безболезненные склерозированные лимфоузлы (0,5—0,7 см в диаметре)
Ø увеличение печени и селезенки
Ø боли в мышцах и сустава
Ø суставы опухают, подвижность в них ограничена, кожа над ними нормальной окраски.
Симптом Эриксена: на стол на спину или на бок и производят давление на гребень верхней подвздошной кости при положении на боку или сдавливают обеими руками передние верхние гребни подвздошных костей в положении на спине. При одностороннем сакроилеите боли на пораженной стороне, при двухстороннем — боли в крестце с двух сторон).
Диагностика.
1.При массовых диагностических исследованиях ставят пробирочную РА, РСК.
2.При единичных –ставится проба Бюрне (0,1 мл бруцеллина внутрикожно на внутреннюю сторону предлечья. Если через 24 часа гиперемия и отёк больше 1 см, реакция считается положительной, а диагноз подтверждённым).
3.Для окончательного диагноза берут кровь на гемокультуру из локтевой вены. Сбор материала можно проводить с 1-го дня болезни и в течение всего лихорадочного периода. Кровь берут до лечения антибиотиками.
Особенности сестринского ухода:
1.Соблюдение комфорта постельного режима: своевременная смена постельного и нательного белья, тщательное расправление постельных складок и комков.
2.Организация ежедневного обтирания кожи тёплой кипячёной водой с добавлением уксуса или пищевой соды для поддержания гигиенической чистоты и удаления пота.
3.Обработка проблемных мест салициловым или камфорным спиртом с целью профилактики пролежней.
4.Уменьшение болей в суставах с помощью сухого тепла.
5.При сильных болях в пояснично-крестцовом отделе использовать надувной резиновый круг с разъёмом в области промежности для быстрой и безболезненной подачи судна.
6. Обеспечение контроля за своевременным приёмом пациентом в присутствии медсестры фторхинолонов (ципрофлоксацин, норфлоксацин, офлоксацин) с обязательным запиванием не менее 0,5 стакана кипячёной воды.
7.Ежедневное сестринское обследование, выявление проблем пациента и решение их путём выполнения независимых сестринских вмешательств.
Правила выписки из стационара: выписка проводится после выздоровления пациента или улучшения состояния и окончания курса антибиотикотерапии. При подостром и хроническом бруцеллезе выписка осуществляется после завершения курса антибиотико- и вакцинотерапии.
Диспансеризация: переболевшие острым и подострым бруцеллезом находятся под наблюдением в течение 2 лет с момента заболевания при отсутствии клинико-иммунологических признаков хронизации процесса. Переболевшие обследуются врачом КИЗа в первый год через 1, 2, 3, 6, 9, 12 мес, во второй год - ежеквартально. В период диспансерного наблюдения проводится профилактическое противорецидивное лечение в первый год при каждом обследовании, в течение 2 года - весной и осенью. Если в течение 2 лет нет признаков хронизации процесса, больные снимаются с учета.

Забота о близких, перенесших инфекционное заболевание – достаточно непростая задача. По этой причине все эти больные должны проходить терапию в стационаре инфекционной больницы. Тем не менее – необходимо знать некоторые особенности, сопровождающие уход за этой группой пациентов.
Несколько советов
Уход за инфекционными больными включает в себя целую гамму санитарно-гигиенических, воспитательных и диагностических мероприятий. Важно не только помочь пациенту (родственнику), но и предупредить саму возможность распространения инфекции;
Для того, чтобы успешно (и безопасно для окружающих) ухаживать за инфекционным больным необходимо знать основные характеристики возбудителя, течение конкретного заболевания и пути передачи инфекции;
У больных этой группы нередко развиваются реактивные психозы и другие неврологические симптомы на фоне длительной интоксикации. Необходимо понимать происходящее для нормального диалога с больным, а также уметь объяснить происходящее окружающим. Позитивно настроенные больные выздоравливают значительно быстрее, поэтому данный момент является одним из ключевых в уходе за инфекционным больным;
Тяжёлые инфекционные заболевания чреваты быстрыми патологическими изменениями в состоянии больного. Нужно уметь распознавать симптомы начавшегося криза и правильно на них реагировать;
Инфекционным больным нередко кажется, что они уже вполне здоровы и хорошо себя чувствуют. Частично это связано с воздействием токсинов на центральную нервную систему, частично – из-за природы самих заболеваний. Организм не всегда может оценить угрозу, т.к. в природной среде от таких массивных отравлений млекопитающие, как правило, просто погибают, и обратные механизмы контроля поведения эволюционно не выработаны. Необходимо знать эту особенность и убеждать больного не нарушать постельный режим.
Полезные фото-инструкции по уходу за инфекционными больными
Группы инфекционных больных
Все инфекционные заболевания разделены на определённые группы. Это делается именно в связи с особенностями ухода за каждой из этих групп:
Кишечные инфекции. Путь передачи возбудителя фекально-оральный, т.е. инфекция проникает в организм через желудочно-кишечный тракт;
Инфекции, поражающие дыхательные пути. Передаются, преимущественно, воздушно капельным путём;
Инфекции, передающиеся кровососущими насекомыми;
Инфекции, поражающие кожу и слизистую. Передаются контактным путём.
Принято выделять антропонозные и зоонозные инфекции, т.е. передающиеся от человека или от животного (антропозоонозные могут передаваться и от человека, и от животного).
Нюансы ухода при основных инфекционных заболеваниях

Одним из ключевых моментов ухода является неукоснительное соблюдение санитарных норм и постоянная дезинфекция помещения. Эта группа больных достаточно часто страдает инфекционными психозами, кишечными осложнениями в виде перфораций и кровотечений.
Инфекционный психоз появляется в период максимальной интоксикации, т.е. в разгар заболевания. Характеризуется повышенной двигательной активностью, бессонницей, продуктивными бредовыми состояниями. Галлюцинации, как правило, пугающие. Больной пытается выбегать из помещения, может прыгать из окон, выбивать стёкла и ломать двери;
Если больной, за которым осуществляется уход, страдает острыми психозами – желательно проконсультироваться у психиатра. Назначают, как правило, инъекции аминазина с димедролом (в острый период).
Острая боль в животе может указывать на перфорацию. Если у больного есть признаки острого живота, то его необходимо срочно проконсультировать у хирурга, поскольку данное состояние чревато летальным исходом;
Кровь в каловых массах может быть как признаком перфорации, так и проявлением других сопутствующих патологий. Является показанием к немедленной консультации хирурга. Если кровь алая – кровотечение происходит в нижних отделах (возможно геморрой или трещина ануса). Чёрный кал – признак кровотечения в тонком кишечнике. Больному с кровотечением запрещено двигаться, к животу прикладывают лёд. В этом состоянии показаны инфузии хлористого кальция (10%) и аминокапроновой кислоты. Категорически противопоказаны обезболивающие группы НПВС в любом виде – диклофенак, аспирин, нимесулид и т.п. Применение данных средств усугубит кишечное кровотечение. Кормить в период желудочного кровотечения нельзя (первые 12 часов – нельзя категорически), больному дают немного подсоленной воды. Лучше – производить инфузии растворами.
Если после первого эпизода кровотечений больше не последовало – через 12 часов можно предложить больному яйцо всмятку, желе или кисель. Через 5 дней диета расширяется до стола №2 (с учётом показаний со стороны пищеварительной системы).
Садиться больному можно только с 10 дня после того, как была достигнута нормальная температура тела и исчезли другие симптомы интоксикации. Ходить можно через две недели с этого же момента. Необходимо учесть, что больные тифом или паратифом в период выздоровления склонны к перееданию, эти порывы необходимо строго пресекать.

Упор делается на санитарную обработку помещений, дезинфекцию туалетов, а в летний период – борьбу с мухами. Мытьё рук с мылом должно быть на этот период возведено в культ у всех – больных, здоровых, знакомых и просто проходящих мимо. Руки моют перед каждым приёмом пищи, после еды, после контакта с любыми предметами, находящимися в непосредственной близости от больного. Бельё на больном и постельное меняется ежедневно, а также при загрязнении любой степени;
Необходимо ежедневно наблюдать характер стула у больного и всех лиц, контактирующих с больным и быстро реагировать на изменения консистенции, цвета и запаха (вызывать врача);
У этой группы больных наблюдается существенные расстройства терморегуляции, поэтому они часто мёрзнут. Желательно согревать больных грелками, другими подручными средствами.
Обезвоживание плюс интоксикация являются основной проблемой в данном случае. Необходимо строго учитывать объём жидкости, который теряет больной и своевременно восполнять её в виде солевых растворов.
Второй особенностью ухода за больным холерой является повышенная заразность заболевания, в связи с чем существуют специальные протоколы обеззараживания помещений, белья и т.п.
В острый период пищу при холере вообще не дают. После разрешения острого периода 3 дня рекомендована диета №4, а после этого — № 13. После выписки больному показан стол № 15.
Имеет значение правильное положение тела в постели, поскольку данная группа патологий чревата развитием сердечной недостаточности, а также затруднением дыхания. Подголовник кровати приподымается, под голову и верхнюю часть туловища необходимо подложить несколько подушек.
Нужно контролировать проходимость дыхательных путей, очищая при необходимости, их от слизи и корок. Если слизистые сохнут – можно смазать их глицерином.
При тяжёлых респираторных инфекциях нередко развиваются энцефалиты, а при тяжёлых гриппах возможны микроинсульты. Больные при этом могут впасть в кому, а могут и переживать эпизоды острого психоза с галлюцинациями. В этом случае (кроме обязательной консультации невропатолога) необходимо дежурить у постели больного круглосуточно, т.к. могут развиться нарушения дыхания и перебои в работе сердца.
Постоянным симптомом скарлатины является рвота. Выделите специальную ёмкость для рвотных масс. Необходимо обращать внимание на состояние глотки и ротовой полости, своевременно производя туалет этих областей. Для этого можно использовать 0,5% р-р марганцовки ил 0,2% фурацилина.
На шею больным скарлатин ой часто накладывают ватно-марлевый компресс. Это помогает разрешиться воспалительным процессам шейных лимфоузлов.
Скарлатина часто сопровождается кожными проявлениями, поэтому нужно беречь кожу больного. Постельное бельё должно быть из натуральных материалов, матрац – достаточно мягким.
Заболевание часто даёт токсические осложнения в виде миокардитов, поэтому необходимо внимательно наблюдать за больным. При возникновении болей в сердце или других признаков сосудистой недостаточности – необходимо оказать помощь в указанных кардиологом (у которого нужно предварительно проконсультироваться) объёмах.

Важно вовремя очищать ротовую полость, носовые ходы и глотку от отслоившихся корок и слизи. Процесс осуществляется с помощью ватных тампонов и полосканий специальными растворами.
Не пытайтесь отдирать плёнки – это значительно ухудшит местный процесс и общее состояние пациенты. Больной должен пребывать в полусидячем положении постоянно. Если, несмотря на это он задыхается – необходимо произвести катетеризацию воздухоносных ходов, в которые подаётся кислород.
В некоторых случаях врачом производится трахеостомия, т.е. вставляется трубка в трахею (с фиксацией). Эта манипуляция спасает жизнь больному, но требует постоянного контроля, т.к. если трубка забьётся или выскользнет – пациент погибнет.
Инструкция по правильной обработке рук (видео)
Дифтерия (греч. διφθέρα — кожа), устар. дифтерит — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae (бацилла Лёффлера, дифтерийная палочка). Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передаётся воздушно-капельным путём. Возможен контактно-бытовой путь передачи, особенно в жарких странах, где часты кожные формы дифтерии. Тяжесть болезни обусловлена крайне ядовитым токсином, который выделяет дифтерийная палочка[en]. Встречаются и доброкачественные формы, например дифтерия носа, которая протекает без выраженной интоксикации.

Лекция № 7. Сестринский уход при воздушно-капельных инфекциях. Дифтерия, менингококковый менингит
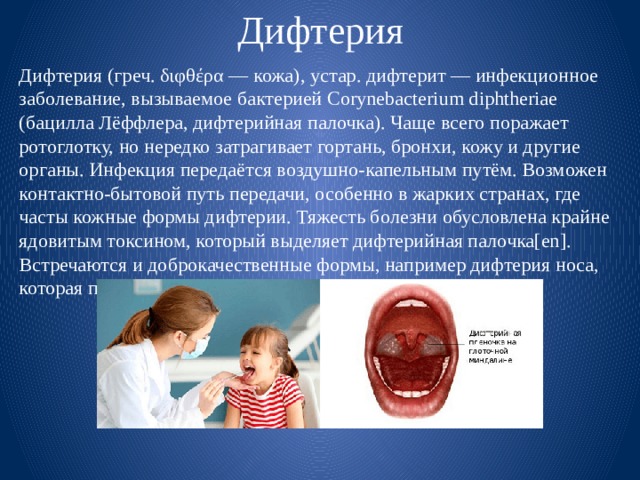
Дифтерия (греч. διφθέρα — кожа), устар. дифтерит — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae (бацилла Лёффлера, дифтерийная палочка). Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передаётся воздушно-капельным путём. Возможен контактно-бытовой путь передачи, особенно в жарких странах, где часты кожные формы дифтерии. Тяжесть болезни обусловлена крайне ядовитым токсином, который выделяет дифтерийная палочка[en]. Встречаются и доброкачественные формы, например дифтерия носа, которая протекает без выраженной интоксикации.

Во время эпидемии первой половины 90-х гг. на территории стран СНГ, возникшей по причине низкого охвата прививками, дифтерией заболели около 120 тыс. человек, Погибли около 6 тыс. человек. ВВ настоящее время статистика заболеваемости дифтерией не столь устрашающая, благодаря своевременной вакцинации.
Статистика дифтерии по России говорит о том, что начиная с 2002 г., вновь отмечается рост заболеваемости, сопровождающийся увеличением доли тяжелых токсических форм до 25% и смещением заболеваемости на взрослых, что также вызвано снижением охвата ревакцинациями взрослого населения. По данным 2003 г., лишь около 50% взрослых имеют иммунитет к этой инфекции. Вероятно, сейчас эти проценты еще ниже.

Возбудитель: Дифтерийная палочка
Инкубационный период: время от момента заражения до появления первых признаков заболевания составляет 2-10 дней
Источники: Больной человек,
Клиника: Повышение температуры, озноб, слабость, налет на гландах, боль в горле, увеличение лимфатических узлов и отек вокруг них, выделение из носа
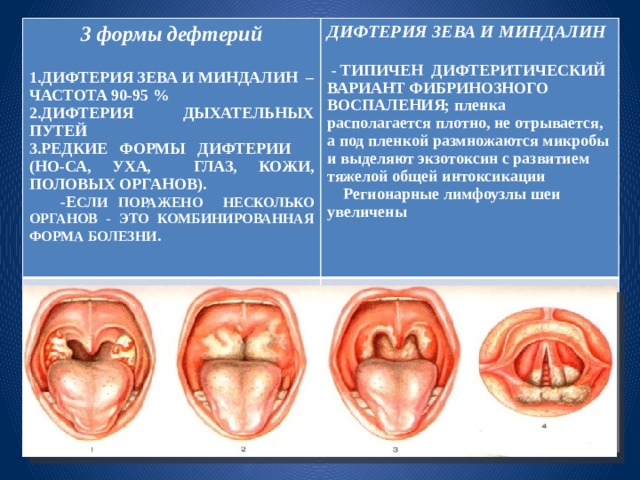
ДИФТЕРИЯ ЗЕВА И МИНДАЛИН
- ДИФТЕРИЯ ЗЕВА И МИНДАЛИН – ЧАСТОТА 90-95 %
- ДИФТЕРИЯ ДЫХАТЕЛЬНЫХ ПУТЕЙ
- РЕДКИЕ ФОРМЫ ДИФТЕРИИ (НО-СА, УХА, ГЛАЗ, КОЖИ, ПОЛОВЫХ ОРГАНОВ).
-Е СЛИ ПОРАЖЕНО НЕСКОЛЬКО ОРГАНОВ - ЭТО КОМБИНИРОВАННАЯ ФОРМА БОЛЕЗНИ .
- ТИПИЧЕН ДИФТЕРИТИЧЕСКИЙ ВАРИАНТ ФИБРИНОЗНОГО ВОСПАЛЕНИЯ; пленка располагается плотно, не отрывается, а под пленкой размножаются микробы и выделяют экзотоксин с развитием тяжелой общей интоксикации
Регионарные лимфоузлы шеи увеличены

- Соблюдение правил личной гигиены
- Своевременное выявление и лечение гельминтозов, а также всех очагов хронической инфекции (кариес, гайморит)
- Закаливание организма
- Лекарственные средства (Бронхомунал, Рибомунил)
- Связаны с действие экзотоксина:
Менингококковая инфекция — острое инфекционное заболевание, вызываемое менингококком, протекающее с разнообразными клиническими проявлениями — от бессимптомного носительства и назофарингита до генерализованных форм (гнойного менингита, менингоэнцефалита и менингококцемии с поражением различных органов и систем).
- Самые высокие показатели этой болезни отмечаются в менингитном поясе в Африке к югу от Сахары, протянувшемся от Сенегала на западе до Эфиопии на востоке.
- До 2010 года и до проведения массовых кампаний вакцинации, согласно оценкам, 80-85% всех случаев заболевания в менингитном поясе были вызваны менингококком группы А, при этом эпидемии происходили через каждые 7-14 лет. С тех пор доля серогруппы А резко снизилась.
- За время эпидемического сезона 2014 года в 19 африканских странах, осуществляющих усиленный эпиднадзор, было зарегистрировано 11 908 предполагаемых случаев заболевания, включая 1 146 случаев смерти. Это самый низкий показатель с момента введения в действие усиленного эпиднадзора с помощью функциональной сети (2004 г.).
- Для борьбы с этой болезнью имеется целый ряд вакцин: менингококковая конъюгированная вакцина А, конъюгированные вакцины С, четырехвалентные вакцины A, C, Y и W конъюгированные вакцины и менингококковые полисахаридные вакцины.
- По состоянию на июнь 2015 года в 16 странах Африканского менингитного пояса менингококковая конъюгированная вакцина А была введена более 220 миллионам человек в возрасте от 1 до 29 лет.

Эпидемиология Менингококкового менингита
Возбудитель: грамотрицательный менингококк
Симптомы: рвота, головная боль, боли в шеи, сонливость, светобоязнь, зуд, боли в суставах, повышенная температура
Источник: Больной человек
Острая надпочечниковая недостаточность
время от момента заражения до появления первых признаков заболевания составляет 2-10 дней
Острая почечная недостаточность
Менингит или септикопиемия

Различают 3 формы менингококковой инфекции: 1. Назофарингит 2. Гнойный менингит 3. Менингококцемия
ХАРАКТЕРИСТИКА МЕНИНГОКОККОВОГО МЕНИНГИТА: поражаются выпуклые поверхности преимущественно передних отделов полушарий головного мозга.
-В ПЕРВЫЕ СУТКИ – СЕРОЗНЫЙ ЭКССУДАТ,
-К КОНЦУ ВТОРЫХ СУТОК - ГНОЙНЫЙ,
-К 5-6 СУТКАМ - ГНОЙНО-ФИБРИНОЗЫЙ.
- Сестринский уход при менингококковом менингите
- Цель: предупредить развитие осложнений и обеспечить благоприятный исход заболевания.
План сестринского вмешательства:
- 1.Изоляция ребенка до выздоровления.
- 2. Регулярное проветривание помещения, влажная уборка не менее 2-х раз в день, масочный режим при контакте с больным.
- 3. Организовать питьевой режим, витаминизацию пищи, кормить небольшими порциями.
- 4. Организовать охранительный режим, прикосновение к ребенку должно быть бережным.
- 5 Организовать строгий постельный режим.
- 6. Взять мазок из зева и носа на менингококк.
- 7. Мониторинг жизненно-важных функций (измерение температуры, пульса, ЧДД).
- 8. Гигиенический уход за кожей, полостью рта.
- 9. При необходимости приготовить все необходимое для проведения спиномозговой пункции.
- 10. Вакцинация против гепатита В: жидкая убитая- 0.5 мл, по 0.5 мл в переднюю латеральную поверхность бедра в/м, нормальной ре-ии нет, патол. ре-ии: 5-10 % м.б. боль, эритема и уплотнение в месте инъекции. Редко жалобы на недомогание, усталость, боль в суставах, мышцах, в области живота, рвота, гол. боль, головокружение, м.б. в первые 2-3 дня после прививки – отек квинке, анаф. шок – первые 30 мин.

1. К какой группе относится возбудитель дифтерии:
2. Крупозное фибринозное воспаление при дифтерии развивается:
В.)На небных дужках
Г)На мягком небе
3. Для менингококковой инфекции характерны все изменения периферической крови, кроме :
С).Сдвиг лейкоформулы влево
4. К редким формам менингококковой инфекции относится все, кроме:

4. К редким формам менингококковой инфекции относится все, кроме:
5. Для лечения менингококкового менингита применяются все антибиотики кроме:

- А
- А
- В
- А
- Е

Читайте также:




