Течение хронического гепатита вирусом в
Особенности структуры и репликации вируса гепатита В описаны в главе 3.
Эпидемиология. Примерно 5% населения Земли – это хронические носители HBV. Распространенность этого вируса широко варьирует в различных отделах земного шара и составляет от 8% до 15% на Дальнем, Среднем Востоке и в Африке и только 0,2% - 1% - в Западной Европе и США (рис.4.1). Россия относится к странам со средней степенью распространенности HBV инфекции (
7%). Заболеваемость гепатитом В в России растет: в 1991 г. она составляла 17.9 на 100 тыс. населения, а к 1999 г. увеличилась до 43.5 на 100 тыс. населения. Параллельно увеличивается частота носительства HBV инфекции: с 2.1. на 100 тыс. в 1992 г. до 82.0 на 100 тыс. в 1999г. В эпидемический процесс интенсивно вовлекаются люди молодого возраста (15 - 30 лет), на долю которых приходится около 90% от общего количества заболевших этой инфекцией. Объяснить такой возрастной состав могут доминирующие пути передачи HBV инфекции в настоящее время: внутривенная наркомания и половой путь. В 1999 г. половым путем заразилось 51.5%, при внутривенном введении наркотиков – 30.1% лиц. Молодые люди в возрасте до 30 лет по данным формы Госстатучета №2 составляют 80% умерших от гепатита В. 42% летальных исходов обусловлено одновременным инфицированием HBV, HCV и HDV. Следует отметить, что удельный вес внутрибольничной заболеваемости HBV-инфекцией в структуре общей заболеваемости населения ежегодно снижается: от 34.1% в 1993г. до 3.3% в 1999г.

Рис. 4.1. Географическое распределение хронических носителей HBC-инфекции
Пути передачи HBV и группы риска инфицирования описаны в главе 3.
Риск хронизации острого гепатита В напрямую связан с возрастом пациента в момент инфицирования. У взрослых с нормальной иммунной системой ХГВ развивается менее, чем в 5% случаев. Среди детей, инфицированных в возрасте от 1 до 5 лет, хронический процесс возникает в 30% случаев, для новорожденных эта цифра возрастает до 90%. Приблизительно у 0,1 – 0,5% больных с острым гепатитом В развивается фульминантная печеночная недостаточность, смертность от которой без трансплантации печени составляет 80%.
Течение HBV инфекции. Естественное течение HBV-инфекции определяется взаимоотношениями вируса и иммунного ответа организма. Дополнительное значение имеет возраст пациента в момент его инфицирования. Прогрессированию заболевания могут способствовать пол (см. ниже), употребление алкоголя и сочетание HBV с другими вирусами гепатитов.
В целом, хроническая HBV инфекция разделяется на две фазы: ранняя репликативная фаза с острым процессом в печени и поздняя нерепликативная фаза с ремиссией заболевания (рис. 4.2).

Рис. 4.2. Естественное течение хронической HBV-инфекции
Для детей, инфицированных внутриутробно, выделяют дополнительную фазу - иммунной толерантности, при которой репликация вируса не сопровождается какими-либо симптомами заболевания.
У внутриутробно инфицированных больных первая фаза инфекции характеризуется высоким уровнем репликации HBV (наличие HBeAg и HBV DNA в сыворотке крови) без клинических признаков болезни, с нормальным уровнем АЛТ и минимальными изменениями при биопсии печени. Это объясняется иммунной толерантностью организма к HBV, причины которой окончательно не известны.
Переход ко второй фазе (иммунного клиренса) у этих больных происходит в возрасте от 15 до 35 лет. Данный процесс сопровождается спонтанным клиренсом HBeAg, средняя частота которого составляет 10% -20% в год (рис. 4.2, б). Иммунный клиренс может протекать бессимптомно, или сопровождаться клиническими признаками ОГВ. Иногда в этот период появляются антитела класса IgM к HBcAg, что может быть причиной неправильной диагностики ОГВ у ранее нераспознанных носителей инфекции. Такие обострения заболевания приблизительно в 2,5% случаев приводят к его декомпенсации или фульминантной печеночной недостаточности. Предполагается, что пусковым фактором иммунного клиренса инфекции является увеличение вирусной нагрузки или изменения в презентации вирусных антигенов иммунокомпетентным клеткам.
Клинические обострения не всегда сопровождаются сероконверсией HBeAg и исчезновением HBV DNA. Недостаточный иммунный ответ в некоторых случаях приводит к прекращению иммунного клиренса инфекции, в результате чего формируется хроническое рецидивирующее заболевание. Повторные эпизоды некровоспалительной активности могут приводить к формированию цирроза печени и повышать риск развития гепатоцеллюлярной карциномы (ГЦК). Рецидивирующее течение заболевания чаще встречается у мужчин, чем у женщин. Причина этого факта не ясна.
Инфицированные во взрослом возрасте пациенты чаще имеют следующий тип течения хронической инфекции (рис. 4.2, а): во время первой репликативной фазы имеются клинические признаки заболевания, повышение уровня АЛТ и наличие HBeAg и HBV DNA в сыворотке крови; при гистологическом исследовании ткани печени - картина хронического гепатита. Частота спонтанной сероконверсии HBeAg также составляет в среднем 10 – 20% в год. Однако, рецидивы обострений значительно реже сопровождаются сероконвесией HBeAg в anti-HBe.
Во время третьей фазы заболевания у перинатально инфицированных и второй фазы у инфицированных взрослых происходит сероконверсия, т.е. пациенты становятся HBeAg-негативными и у них появляются anti-HBe. В этот период заболевание входит в фазу ремиссии, хотя в сыворотке крови может сохраняться и циркулировать HBsAg. Частота отсроченного клиренса HBsAg в среднем составляет 0,5 – 2% в год.
В целом, при заражении HBV последовательность событий такова: из числа всех инфицированных лиц приблизительно 70% - 80% становятся бессимптомными носителями, у 10 – 30% формируется хронический гепатит; самостоятельное разрешение хронической HBV инфекции также возможно. За 10 – 50 лет существования хронического гепатита у пациента может сформироваться цирроз печени, что служит фоном для развития ГЦК. Риск развития ГЦК составляет, в среднем, 4% в год у больных с ЦП (рис. 4.3).

Рис. 4.3. Течение гепатита B
Клиническая картина. В странах с низкой и средней частотой распространенности HBV инфекции приблизительно 1/3 –1/2 больных ХГВ в прошлом переносят клинически манифестный ОГВ, который постепенно прогрессирует в хроническую форму. Оставшиеся пациенты, а также лица с ХГВ, проживающие в эндемичных для этой инфекции зонах, часто не имеют анамнестических указаний на острую фазу инфекции.
В эндемичных районах основной путь заражения HBV – вертикальный: от инфицированной матери к ребенку. В результате в таких регионах у 9 человек из 10 от всех инфицированных к моменту достижения ими взрослого состояния уже имеется хроническая инфекция.
Специфических симптомов хронической HBV инфекции не существует (табл. 4.1). У большинства больных вообще отсутствуют какие-либо клинические признаки заболевания.
Таблица 4.1. Симптомы HBV инфекции (большинство пациентов с ХГВ не имеют никаких клинических симптомов заболевания)
| Острый гепатит В | Хронический гепатит В |
|---|---|
| Утомляемость или гриппоподобный синдром | Симптомы, аналогичные ОГВ |
| Тошнота, эпигастральная боль | Мышечные и суставные боли |
| Диарея | Слабость |
| Кожная сыпь | Симптомы и стигмы цирроза печени |
| Желтуха | Симптомы и стигмы рака печени |
| Темная моча, светлый кал |
Основной симптом хронического гепатита – немотивированная слабость или недомогание. Иногда пациенты ощущают боль или дискомфорт в правом верхнем отделе живота или эпигастральной области. ХГВ в фазе репликации HBV по своему течению может походить на острый гепатит В. В таких случаях больные ощущают утомляемость, отсутствие аппетита, тошноту, появляется желтуха. Иногда развивается печеночная декомпенсация.
При физикальном осмотре можно не обнаружить никаких специфических признаков или выявить стигмы хронического заболевания печени, например, пальмарную эритему, сосудистые звездочки или умеренную гепатомегалию. Для больных с циррозом печени характерна спленомегалия. Прогрессирование заболевания приводит к появлению осложнений цирроза печени в виде варикозного расширения вен пищевода и желудка с возможностью кровотечений из них, асцита, периферических отеков, энцефалопатии.
Внепеченочные проявления хронической HBV инфекции. Приблизительно у 10-20% больных встречаются внепеченочные проявления хронической HBV инфекции. Считается, что они вызываются циркулирующими иммунными комплексами, хотя их истинное происхождение окончательно не известно.
Сывороточная болезнь. Иногда начало острого гепатита В подобно сывороточной болезни с лихорадкой, артралгиями, артритами и кожной сыпью. При кожной и суставной манифестации болезни быстро присоединяется желтуха.
Нодозный периартериит. У 10 – 50% больных с нодозным периартериитом обнаруживается HBsAg. Иммунные комплексы, содержащие антигены и антитела к HBV рассматриваются в качестве триггера поражения сосудов. В патологический процесс могут вовлекаться крупные, средние и мелкие артерии с поражением сердечно-сосудистой системы (перикардит, артериальная гипертензия, сердечная недостаточность), почек (гематурия, протеинурия), гастроинтестинального тракта (васкулит мезентериальных сосудов с болями в животе), костно-мышечной системы (артралгии и артриты), нервной системы (мононевриты или поражения ЦНС), кожи (сыпь).
Гломерулонефрит. HBV-опосредованный гломерулонефрит чаще встречается у детей. Морфологически это мембранозная, мембранознопролиферативная формы или IgA-опосредованная нефропатия. При манифестации заболевания поражением почек изменения в печени редко бывают тяжелыми. Приблизительно у 30 – 60% детей с HBV опосредованным мембранозным гломерулонефритом развиваются спонтанные ремиссии. Лечение кортикостероидами, как правило, неэффективно и способствуют репликации HBV. Положительные результаты лечения интерфероном показаны в нескольких клинических исследованиях, но они значительно ниже у взрослых, чем у детей. Приблизительно у 30% больных заболевание может прогрессировать с развитием почечной недостаточности, в среднем,10% их них будут требовать постоянного гемодиализа.
Эссенциальная смешанная криоглобулинемия. Смешанная крио-
глобулинемия – системное заболевание с вовлечением в патологический процесс преимущественно мелких сосудов, проявляющееся гломерулонефритом, артритом и пурпурой. В криоглобулинах обнаруживают HBsAg, HBsAb и HBV -подобные частицы. Однако, последние исследования ставят под сомнение связь эссенциальной смешанной криоглобулинемии с HBV и указывают на строгую ассоциацию между этим состоянием и хронической HCV инфекцией.
Болезнь Джанотти (папулезный акродерматит). Клинически проявляется симметричной макулопапулезной эритематозной сыпью на ногах, ягодицах, предплечьях, сохраняющейся от 15 до 20 дней, иногда сопровождающейся лимфоаденопатией. В патогенезе патологического процесса играют роль циркулирующие иммунные комплексы, содержащие HBsAg и антитела к нему. У детей эта форма заболевания всегда строго ассоциируется с выявлением HBsAg в сыворотке крови.
Апластическая анемия. В литературе описаны тяжелые случаи апластической анемии в ранней фазе ОГВ. Однако, результаты недавних исследований показали, что ассоциированная с гепатитом апластическая анемия развивается по иммунопатологическому механизму и патогенетически напрямую не связана с вирусом.
Хронический вирусный гепатит – это группа инфекционных поражений печени, протекающих с воспалительными дистрофически-пролиферативными изменениями паренхимы органа. Клиническими проявлениями хронических вирусных гепатитов служат диспепсический, астеновегетативный и геморрагический синдромы, стойкая гепатоспленомегалия, нарушения функции печени. Диагностика включает определение в сыворотке маркеров гепатитов В, С, D, F и G; оценку биохимических проб печени, УЗИ печени, реогепатографию, пункционную биопсию печени, гепатосцинтиграфию. Лечение хронических вирусных гепатитов консервативное, включающее диету, прием эубиотиков, ферментов, гепатопротекторов, противовирусных препаратов.
МКБ-10

Общие сведения
Под хроническими вирусными гепатитами в клинической гастроэнтерологии понимают этиологически неоднородные антропонозные заболевания, вызываемые гепатотропными вирусами (A, B, C, D, E, G), имеющие манифестное течение продолжительностью свыше 6 месяцев. Хронические вирусные гепатиты чаще встречаются в молодом возрасте и при отсутствии адекватной терапии приводят к раннему развитию цирроза, рака печени и гибели пациентов. Прогрессирование заболевания ускоряется при злоупотреблении наркотиками, алкоголем, одновременном инфицировании несколькими вирусами гепатита или ВИЧ.

Причины
Хронические гепатиты этиологически тесно связаны с острыми формами вирусных гепатитов В, С, D, Е, G, особенно протекающими в легком желтушном, безжелтушном или субклиническом варианте и принимающими затяжной характер. Хронический вирусный гепатит обычно развивается на фоне неблагоприятных факторов – неправильного лечения острого гепатита, неполной реконвалесценции на момент выписки, отягощенного преморбидного фона, алкогольной или наркотической интоксикаций, инфицирования другими вирусами (в т. ч. гепатотропными) и т. д.
Патогенез
Ведущим патогенетическим механизмом при хроническом вирусном гепатите служит нарушение взаимодействия иммунных клеток с содержащими вирус гепатоцитами. При этом отмечается дефицит Т-системы, депрессия макрофагов, ослабление системы интерфероногенеза, отсутствие специфического антителогенеза в отношении антигенов вирусов, что в конечном итоге нарушает адекватное распознавание и элиминацию иммунной системой антигенов вирусов на поверхности гепатоцитов.
Классификация
С учетом этиологии различают хронические вирусные гепатиты В, С, D, G; сочетания В и D, В и С и др., а также неверифицированный хронический вирусный гепатит (неясной этиологии).
В зависимости от степени активности инфекционного процесса выделяют хронические вирусные гепатиты с минимальной, слабо выраженной, умеренно выраженной, выраженной активностью, фульминантный гепатит с печеночной энцефалопатией. Минимальная степень активности (хроническая персистенция вирусного гепатита) развивается при генетически обусловленном слабом иммунном ответе, когда отмечается пропорциональное угнетение всех показателей клеточного иммунитета (Т-лимфоцитов, Т-супрессоров, Т-хелперов, Т-киллеров и др.). Низкая, умеренная и выраженная активность хронического вирусного гепатита имеет место при резком дисбалансе иммунной регуляции.
В течении хронического вирусного гепатита различают стадии:
- с отсутствием фиброза;
- с наличием слабовыраженного перипортального фиброза;
- с наличием умеренного фиброза с портопортальными септами;
- с наличием выраженного фиброза с портоцентральными септами;
- с развитием цирроза печени;
- с развитием первичной гепатоцеллюлярной карциномы.
Хронический вирусный гепатит может протекать с ведущим цитолитическим, холестатическим, аутоиммунным синдромом. Цитолитический синдром характеризуется интоксикацией, повышением активности трансаминаз, снижением ПТИ, диспротеинемией. При холестатическом синдроме преимущественными проявлениями служат кожный зуд, увеличение активности ЩФ, ГГТП, билирубина. Аутоиммунный синдром протекает с астеновегетативными явлениями, артралгиями, диспротеинемией, гипергаммаглобулинемией, повышением активности АлАТ, наличием различных аутоантител.
В зависимости от развивающихся осложнений различают хронический вирусный гепатит, отягощенный печеночной энцефалопатией, отечно-асцитическим синдром, геморрагическим синдромом, бактериальными осложнениями (пневмонией, флегмоной кишки, перитонитом, сепсисом).
Симптомы
Клиника хронического вирусного гепатита определяется степенью активности, этиологией заболевания, а выраженность симптоматики – сопутствующим фоном и длительностью поражения. Наиболее характерными проявлениями служат астеновегетативный, диспепсический и геморрагический синдромы, гепато- и спеномегалия.
Астеновегетативные проявления при хроническом вирусном гепатите характеризуются повышенной утомляемостью, слабостью, эмоциональной лабильностью, раздражительностью, агрессивностью. Иногда отмечаются жалобы на нарушение сна, головную боль, потливость, субфебрилитет.
Явления диспепсии связаны как с нарушением нормального функционирования печени, так и с частыми сопутствующими поражениями билиарного тракта, 12-перстной кишки и поджелудочной железы, поэтому сопровождают большинство случаев хронического вирусного гепатита. Диспепсический синдром включает ощущения тяжести в эпигастрии и подреберье, метеоризм, тошноту, отрыжку, непереносимость жирной пищи, ухудшение аппетита, неустойчивость стула (склонность к поносам). Желтуха не является патогномоничным симптомом хронического вирусного гепатита; в отдельных случаях может отмечаться субиктеричность склер. Явная желтуха чаще появляется и нарастает по мере развития цирроза и печеночной недостаточности.
В половине наблюдений у больных с хроническим вирусным гепатитом отмечается геморрагический синдром, характеризующийся склонностью к кожным кровоизлияниям, носовым кровотечениям, петехиальным высыпаниям. Геморрагии обусловлены тромбоцитопенией, нарушением синтеза факторов свертываемости. У 70 % пациентов отмечается появление внепеченочных знаков: телеангиэктазий (сосудистых звездочек), пальмарной эритемы, капиллярита (расширения капилляров), усиленного сосудистого рисунка на груди.
К внепеченочным проявлениям хронического вирусного гепатита относятся миалгии и артралгии, периферическая полинейропатия, аменорея, гинекомастия, снижение либидо, поражение глаз и слюнных желез. При преобладающем аутоиммунном синдроме могут присоединяться узелковый периартериит, кардиомиопатия, антифосфолипидный синдром, дерматомиозит, гранулематоз, болезнь Такаясу, аутоиммунный гепатит, хронический гломерулонефрит, сахарный диабет и др.
При хроническом вирусном гепатите отмечается гепатомегалия: печень может выступать из-под реберной дуги на 0,5-8 см; верхняя граница определяться перкуторно на уровне VI—IV межреберий. Консистенция печени становится плотноэластической или плотной, может отмечаться повышенная чувствительность или болезненность при пальпации. У большинства пациентов также выявляется спленомегалия. Расширение вен пищевода, геморроидальных вен, развитие асцита свидетельствуют о запущенности хронического вирусного гепатита и формировании цирроза печени.
Диагностика
Диагноз хронического вирусного гепатита устанавливается при длительно текущем (свыше 6 месяцев) инфекционном процессе, вызванном вирусами гепатита В, С, D, F, G; наличии гепатоспленомегалии, астенического, диспепсического и геморрагического синдромов. Для подтверждения диагностической гипотезы проводится:
- Определение инфекционных маркеров. С целью верификации формы заболевания проводится определение маркеров вирусных гепатитов методом ИФА, обнаружение РНК вирусов с помощью ПЦР-диагностики.
- Биохимия крови. Из биохимических показателей функции печени наибольший интерес представляет исследование АлАт и АсАТ, щелочной фосфатазы (ЩФ), гамма-глутамилтранспептидазы (ГГТ), лецитинаминопептидазы (ЛАП), сывороточной холинэстеразы (ХЭ), лактатдегидрогеназы (ЛДГ), билирубина, холестерина и др., позволяющих судить о степени повреждения паренхимы печени при хроническом вирусном гепатите. С целью оценки состояния гемостаза производится исследование коагулограммы, определение количества тромбоцитов.
- Методы визуализации.УЗИ печени позволяет увидеть изменения печеночной паренхимы (воспаление, уплотнение, склерозирование и пр.). С помощью реогепатографии изучается информация о состоянии внутрипеченочной гемодинамики. Проведение гепатосцинтиграфии показано при признаках цирроза печени.
- Инвазивная диагностика.Биопсия печени и морфологическое исследование биоптата выполняется на заключительном этапе обследования для оценки активности хронического вирусного гепатита.
Лечение хронического вирусного гепатита
В стадии ремиссии хронического вирусного гепатита необходимо придерживаться диеты и щадящего режима, проводить профилактические курсы приема поливитаминов, гепатопротекторов, желчегонных средств. Обострение хронического вирусного гепатита требует стационарного лечения.
Основу базисной терапии хронического вирусного гепатита составляет диетический стол № 5; назначение препаратов, нормализующих кишечную микрофлору (лактобактерин, бифидумбактерин, бификол); ферментов (фестал, энзистал панкреатин); гепатопротекторов (рибоксин, карсил, гептрал, эссенциале и др.). Целесообразен прием настоев и отваров, обладающих противовирусным (календула, зверобой), спазмолитическим и слабым желчегонным и действием (спорыш, мята).
При цитолитическом синдроме необходимы внутривенные инфузии белковых препаратов и свежезамороженной плазмы, проведение плазмафереза. Купирование холестатического синдрома проводится с помощью адсорбентов (активированный уголь, полифепам, билигнин), препаратов ненасыщенных жирных кислот (хенофальк, урсофальк). При аутоиммунном синдроме назначаются иммунодепрессанты, глюкокортикоиды, делагил, проводится гемосорбция.
Этиотропная терапия хронического вирусного гепатита требует назначения противовирусных препаратов: синтетических нуклеозидов (ретровир, фамвир), интерферонов (виферон, роферон А) и др.
Прогноз и профилактика
Пациенты с хроническим вирусным гепатитом находятся на пожизненном диспансерном учете у инфекциониста-гепатолога. Неблагоприятное течение хронические вирусные гепатиты приобретают при отягощенном фоне: одновременном инфицировании несколькими вирусами, злоупотреблении алкоголя, наркотической зависимости, ВИЧ-инфекции. Исходом хронических вирусных гепатитов служит цирроз и рак печени.
Профилактика хронизации инфекционного процесса заключается в выявлении малосимптомных форм вирусного гепатита, проведении адекватного лечения и контроле за реконвалесцентами. Пациенты, перенесшие вирусные гепатиты, должны придерживаться рекомендуемой врачом диеты и образа жизни.
Вирус гепатита B(Б) может вызвать как острую, так и хроническую болезнь. Главную опасность представляет хронический гепатит, который способен стать причиной цирроза и рака печени. Когда врачи говорят о 257 миллионах инфицированных во всем мире, то речь идет как раз о хроническом инфекционном процессе.
В этой статье мы подробно разберем что такое хронический вирусный гепатит Б, какую опасность он несет и существует ли лечение при этом заболевания.
В данной статье вы узнаете все о хроническом гепатите B (Б): симптомы, излечим он или нет, лечится ли хронический гепатит B (Б), как вылечить хронический гепатит B (Б) и многое другое.
Течение хронического гепатита В
Сегодня медицина накопила достаточное количество данных, чтобы представлять, как протекает инфекционный процесс в естественных условиях. В течение первых 5 лет с момента установки диагноза, цирроз печени развивается у 10-20% пациентов, при этом в течение еще 5 лет у каждого пятого из них цирроз печени приобретает декомпенсированное течение.
Декомпенсация цирроза значительно ухудшает прогноз, и в течение 5 лет с момента декомпенсации, выживают не более 35% инфицированных. Обратите внимание, что приведенные данные носят усредненный характер, и точкой отсчета принят не момент заражения, а момент постановки диагноза.
На особенности протекания инфекции и ее прогноз прямое влияние оказывает взаимодействие вируса с иммунной системой человека. При этом после острого гепатита инфекционный процесс последовательно проходит несколько этапов:
- фаза иммуннотолерантности;
- формирование иммунной активности;
- стадия неактивного носительства;
- реактивация инфекции.
Иммунная толерантность это такое состояние, при котором иммунитет категорически не хочет признавать в вирусе врага и не реагирует на него. Обычно в эту фазу к врачам попадают молодые люди, которые были инфицированы еще в детстве.
При этом возможно несколько вариантов развития событий:
Сероконверсия по HBe может возникать спонтанно или в результате лечения. Обычно этому событию соответствуют:
- снижение виремии до минимальных значений и даже до неопределяемых величин;
- нормализация активности трансаминаз;
- улучшение гистологической картины — состояния тканей печени, определяемое биопсией.
Уменьшение вирусной нагрузки до неопределяемой в сочетании с сероконверсией по Hbe, дают основания считать человека неактивным носителем поверхностного антигена. Считать пациента полностью здоровым при этом нельзя, потому что активная фаза может вернуться.
Даже если совсем не лечить хронический гепатит Б, у 1-3 человек из ста ежегодно развивается сероконверсия по австралийскому антигену. В этом случае можно говорить о выздоровлении. Обычно сероконверсии по HBsAg предшествует длительный период, когда ДНК вирус в крови не определяется.
И наконец, вследствие угнетения иммунитета любого характера, неактивное носительство может вновь перейти в фазу реактивации. Развивается HBe-позитивный гепатит В с характерными для него повышенным уровнем трансаминаз, высокой вирусемией и гистологической картиной воспаления.
Диагностика хронического вирусного гепатита Б
Несмотря на благоприятный прогноз острой инфекции, у небольшой части пациентов она все же приобретает хроническое течение. Если острая стадия протекала бессимптомно, то человек может длительное время жить с хроническим гепатитом, пока он не будет выявлен в ходе какой-нибудь медицинской комиссии или при поступлении в больницу.
Большая часть больных выявляется в ходе скрининга — анализов, предназначенных для обнаружения вируса у бессимптомных пациентов. Такие анализы проводятся, например, в рамках диспансеризации, периодического обследования контактных и людей из групп риска, перед хирургическими операциями.
Основной маркер инфекции, который применяют в скрининговой диагностике — белок оболочки вируса (HBsAg — австралийский антиген). Чтобы его обнаружить сегодня применяют тест-системы, работающие по методу ИФА. Таким же способом определяются все антигены вируса и антитела к ним.
Важную роль в диагностике и дальнейшим наблюдением за инфекцией имеет метод ПЦР, с помощью которого определяют ДНК вируса в крови и печени пациента. Присутствие генетического материала вируса гепатита B в крови говорит о его репликации — процессе самовоспроизведения, что можно условно обозначить, как размножение вируса.
Нередко, ДНК является единственным признаком скрытой инфекции и позволяет выявить мутировавшие штаммы, которые не удается обнаружить серологическими методами.
ИФА и ПЦР в сочетании с морфологической диагностикой, о которой мы поговорим ниже, являются основными критериями постановки диагноза хронического гепатита В.

Гистологическое исследование печени представляет собой анализ ее тканей. При этом по состоянию клеток судят о наличии различных патологических изменений — воспаления, фиброза, злокачественного перерождения. Для получения материала применяется пункционная биопсия печени.
Процедура показана при наличии ДНК вируса в крови, а также сопутствующих гепатитах D и C. Цель биопсии — уточнение диагноза и решение вопроса о начале противовирусного лечения. При этом оцениваются выраженность фиброза и степень активности.
Результаты исследования оценивают по определенной шкале. При хронических гепатитах чаще других используется шкала Метавир (METAVIR), которая предусматривает четыре степени активности инфекции и четыре стадии фиброза. Реже применяются другие шкалы: R. Knodell, К. Ishak , J. Ludwig.
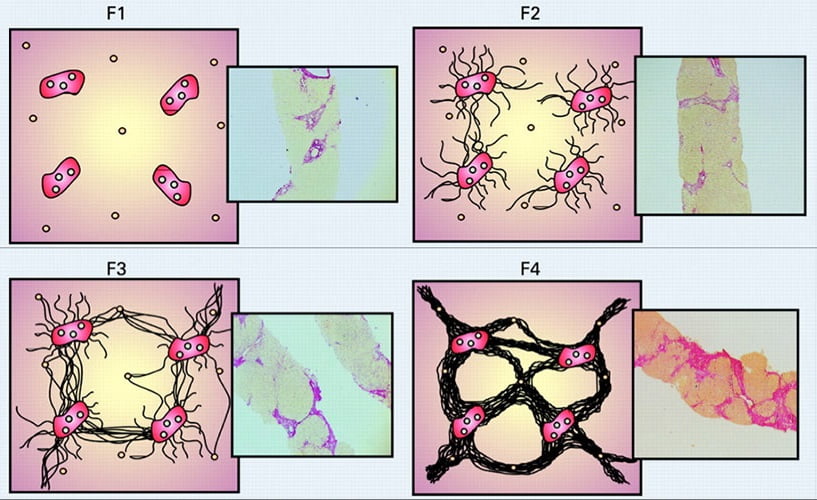
Шкалу Метавир специально разработали для больных с гепатитом С, однако она полностью актуальна и для других хронических гепатитов.
Лечение хронического гепатита В
Итак, можно ли вылечить хронический гепатит В (Б) и как лечится хронический гепатит B (Б)?
Борьба с хроническим гепатитом В представляет серьезные трудности. Добиться полного выздоровления при этом возможно, но гораздо чаще удается лишь на какое-то время остановить репликацию вируса. Хроническая ВГВ-инфекция крайне редко разрешается спонтанно, поэтому основной метод лечения хронического гепатита Б — это противовирусная терапия (ПВТ).
УЗИ печени входит в список диагностических процедур, которые необходимо пройти перед лечением хронического гепатита Б
Перед тем, как начать лечить хронический гепатит Бпациенту необходимо пройти обследование, которое определит степень повреждения печени и сопутствующие отягчающие заболевания. В обязательном порядке туда входят:
- общий развернутый анализ крови;
- биохимическое исследование крови, в том числе на активность трансаминаз, билирубин, белковые фракции;
- ультразвуковое исследование;
- оценка свертываемости крови;
- количественное ПЦР;
- серодиагностика гепатитов С и D, ВИЧ-инфекции.
Исходя из позитивности больного по Hbe, ПВТ показана в следующих ситуациях:
- высокая активность АЛТ;
- содержание вируса более 2000 международных единиц в миллилитре(>10000 копий в мл);
- фиброз и активность воспаления свыше 1 балла по шкале Метавир.
Цирроз печени служит показанием к ПВТ при любом содержании ДНК вируса, при этом декомпенсированный цирроз требует назначения противовирусных препаратов прямого действия.

Существует несколько категорий пациентов, лечение которых может проводиться без оценки фиброза или не назначается вовсе:
- Пациенты в стадии иммунной толерантности — молодые, положительные по HBe, с нормальным АЛТ и без симптомов повреждения печени. Необходимо постоянное наблюдение и обследование через каждые 3-6 месяцев.
- Пациенты негативные по HBe, с нормальным АЛТ, уровнем ДНК вируса 2000 — 20000 МЕ/мл, без признаков заболевания печени также не требуют срочного проведения биопсии или ПВТ. Требуется динамическое наблюдение, оценка АЛТ каждые 3 месяца, уровня ДНК каждые полгода — год.
- Пациенты с АЛТ, вдвое превышающей норму, и содержанием ДНК ВГВ более 20 000 МЕ/мл могут получать противовирусные препараты без биопсии печени.
Для проведения ПВТ используются препараты интерферона и прямого противовирусного действия — аналоги нуклеотидов.
Подобрать наиболее эффективную схему врачу порой очень нелегко. И интерфероны, и аналоги нуклеотидов имеют как свои преимущества, так и недостатки.

Интерфероны, в том числе пегилированные, к которым относятся такие препараты, как интерферон-альфа, Пегасис, Пегинтрон, не вызывают развития устойчивости вируса к лечению и иногда позволяют добиться сероконверсии по HbsAg, что можно считать выздоровлением. Однако применяются эти лекарства только в виде инъекций, тяжелее переносятся и противопоказаны при циррозе печени.
Аналоги нуклеотидов (ламивудин, энтекавир, тенофовир) применяются в таблетках, в 60-85% случаев способны снизить содержание ДНК вируса до неопределяемого уровня, обладают меньшим количеством побочных эффектов и могут использоваться при циррозе печени, однако при их назначении никогда не наблюдается сероконверсии HbsAg и при их отмене быстро возникает реактивация инфекции.
При назначении ПВТ врачи обычно используют официальные клинические рекомендации:
- Среди аналогов нуклеотидов предпочтительнее начать лечение с энтекавира или тенофовира. Ламивудин и телбивудин, к которым вирус достаточно часто привыкает, применяют только если эти лекарства недоступны.
- При благоприятном прогнозе лечения (изначально высокий уровень АЛТ и небольшая вирусемия) назначается лечение с определенной длительностью — курс пегилированных интерферонов в течение 48 недель.
- HBeAg-положительным пациентам без сероконверсии на фоне лечения, а также HBeAg-отрицательным больным и пациентам с циррозом печени проводится лечение аналогами нуклеотидов неопределенной продолжительности, иногда — пожизненно.

Вне зависимости от того, какой препарат применяется, целью терапии является достижение стойкой авиремии — состояния, когда вирус в крови не определяется.
На сегодняшний день единственная группа препаратов, которые доказали свою эффективность в лечении ХГВ с дельта-агентом — это интерфероны (ИФ). Необходимость их назначения определяется индивидуально. При этом необходимо оценить репликацию обоих вирусов.
Курс лечения длиться не менее года. Возможно его продление для достижения устойчивой авиремии. Такой результат удается получить примерно в 25-40% случаев, однако, сколько будет регистрироваться отсутствие вируса в крови после отмены лечения, достоверно пока неизвестно.
Аналоги нуклеотидов не оказывают влияния на вирус гепатита Dи в лечении не используются.
Несмотря на то, что полного излечения от хронического гепатита Б удается очень редко, ПВТ позволяет остановить повреждение печени и предотвратить развитие ее цирроза и гепатоцеллюлярной карциномы — страшных последствий вирусного гепатита.

Осложнения и исходы хронического гепатита В
Хронический гепатит Б в большей части случаев протекает относительно благоприятно и не сопровождается выраженными признаками поражения печени. Болезнь прогрессирует очень медленно и вероятность развития цирроза печени не превышает 10%. Реже наблюдается активное прогрессирующее течение с риском перехода в цирроз — 20% и выше. У одного из десяти пациентов с циррозом образуется первичный рак печени.
Цирроз печени — главаная причина гибели людей с хроническими гепатитами. Эта болезнь сопровождается угнетением функций печени и повышением давления в системе воротной вены (портальная гипертензия), которая собирает кровь от органов брюшной полости для их очистки.

По характеру изменений в тканях цирроз печени представляет собой выраженный фиброз с формированием полностью ограниченных соединительной тканью пространств — узлов. Примерно в каждом пятом случае цирроз протекает без симптомов.
Состояние печени оценивается по шкале Чайлд-Пью. Диагностические критерии шкалы: содержание билирубина и альбумина, протромбиновое время, наличие асцита и энцефалопатии. Оценив значение критериев по шкале, устанавливают класс цирроза по Чайлд-Пью: А, В или С, где С соответствует самым тяжелым изменениям в печени.
Тяжелые осложнения цирроза развиваются в фазу декомпенсации и обычно соответствуют классу С по Чайлд-Пью. К ним относятся:
- Печеночная недостаточность — состояние, при котором гепатоциты (клетки печени) не справляются со своими обязанностями. В результате в крови накапливаются аммиак и другие токсины. Это в свою очередь оказывает губительное влияние на клетки головного мозга и приводит к нарушению его функций — печеночной энцефалопатии. Крайнее проявление последней — это печеночная кома, смертность при развитии которой досигает 80-100%.
- Асцит — скопление жидкости в брюшной полости, которое возникает как результат портальной гипертензии. Количество жидкости при этом может достигать 2 литров и более. Продолжительность жизни при появлении асцита в среднем составляет 3-5 лет.
- Кровотечения из вен пищевода. Портальная гипертензия приводит к появлению варикоза вен пищевода. Такие вены легко повреждаются, например, при рвоте, в результате чего возникает интенсивное кровотечение, остановить которое очень непросто. Кровотечения возникают у каждого третьего пациента с варикозным расширением вен пищевода или желудка, и в 30-50% заканчиваются смертью после первого же эпизода. У тех, кто пережил первое кровотечение, в подавляющем большинстве случаев оно в дальнейшем повторяется.
- Спонтанный бактериальный перитонит — воспаление брюшины, при котором не определяется источник инфекции. Почти всегда возникает на фоне повышения давления в системе воротной вены. Развивается преимущественно на фоне декомпенсации цирроза у 10-30% пациентов. Смертность в течение года после первого эпизода составляет до 80%.
Гепатоцеллюлярная карцинома — разновидность первичного рака печени. Первичный рак — это злокачественная опухоль, которая изначально растет в органе. Это важно, потому что многие раковые опухоли печени являются метастатическими — занесенными из других органов.
Опухоль представляет собой образование, состоящее из атипичных клеток — клеток, которые не выполняют свои функции, но быстро и бесконтрольно делятся. Почему происходит перерождение клеток печени в злокачественные, пока достоверно неизвестно. Ученые предполагают, что причиной этому служит повреждение их ДНК.
Опухоль быстро прорастает в здоровые ткани и сопровождается развитием печеночной недостаточности и портальной гипертензии, с появлением соответствующих тяжелых осложнений. Если первичный рак печени нельзя удалить полностью, а такое отмечается в 80-90% случаев, летальный исход наступает в среднем уже через 3-6 месяцев.
Ежегодно у 2-4% больных циррозами печени развивается гепатоцеллюлярная карцинома. Удалить можно только опухоль небольших размеров, не прорастающую в здоровые ткани. В остальных случаях единственный эффективный вариант лечения — пересадка печени.
Опасность хронического гепатита В состоит не в самом факте инфекции, а в определенном риске тяжелых осложнений. Несмотря на то, что современные препараты не гарантируют полного избавления от болезни, они в состояние предотвратить ее прогресс и намного уменьшить риск цирроза и рака печени.
В условиях, когда лечение осложнений инфекции недостаточно эффективно, а лекарства пока не могут полностью избавить человека от вируса при хроническом гепатите Б, очень важны профилактические мероприятия. Вакцина от гепатита В эффективна в 90-95% случаев и уже спасла миллионы людей от инфицирования.
Получить прививку могут люди любого возраста, а обязательная вакцинация детей проводится во всех развитых странах.
Читайте также:


