Свиной грипп этиология патогенез клиника
Грипп — острое респираторное вирусное заболевание, этиологически связанное с представителями трех родов — Influenza A virus (вирусы гриппа А), Influenza В virus (вирусы гриппа В) и Influenza С virus (вирусы гриппа С) — из семейства Orthomyxoviridae [2, 26].
Вирус гриппа А был впервые изолирован от свиней американским вирусологом Ричардом Шоупом (1901–1966) в 1930 г.; от людей — тремя годами позже группой английских ученых: Вильсоном Смитом (1897–1965), Кристофером Эндрюсом (1896–1987) и Патриком Лейдлоу (1881–1940) [26].
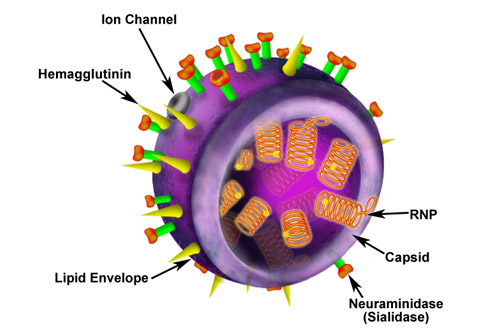
На поверхности вириона (вирусной частицы) вируса гриппа А имеются две функционально-важные молекулы (рис. 1): гемагглютинин (с помощью которого вирион прикрепляется к поверхности клетки-мишени); нейраминидаза (разрушающая клеточный рецептор, что необходимо при почковании дочерних вирионов, а также для исправления ошибок при неправильном связывании с рецептором) [2, 24, 26].
В настоящее время известны 16 типов гемагглютинина (обозначаемые как Н1, Н2, …, Н16) и 9 типов нейраминидазы (N1, N2, …, N9). Комбинация типа гемагглютинина и нейраминидазы (например, H1N1, H3N2, H5N1 и т. п.) называется субтипом: из 144 (16 × 9) теоретически возможных субтипов на сегодняшний день известны 115 [24].
Природным резервуаром вируса гриппа А являются дикие птицы водно-околоводного экологического комплекса (в первую очередь, речные утки, чайки и крачки), однако вирус способен преодолевать межвидовой барьер, адаптироваться к новым хозяевам и длительное время циркулировать в их популяциях [9–12]. Эпидемические варианты вируса гриппа А вызывают ежегодный подъем заболеваемости и раз в 10–50 лет — опасные пандемии [1, 11, 16].
Вирус гриппа В был открыт в 1940 г. американским вирусологом Томасом Фрэнсисом-младшим (1900–1969). Вирус гриппа В не вызывает пандемии, но является возбудителем крупных эпидемических вспышек [26].
Вирус гриппа С был открыт в 1947 г. американским вирусологом Ричардом Тейлором (1887–1981). Вирус гриппа С вызывает локальные эпидемические вспышки в детских коллективах. Наиболее тяжело инфекция протекает у детей младшего возраста [26].
Вирусы гриппа занимают важное место в структуре заболеваемости людей острыми респираторными вирусными инфекциями (ОРВИ), составляющими до 90% от всех других инфекционных болезней. По данным Всемирной Организации Здравоохранения (ВОЗ), только тяжелыми формами гриппа в мире ежегодно заболевают 3–5 млн человек. Заболевает ежегодно гриппом и другими ОРВИ в РФ — 25–35 млн, из них 45–60% — дети. Экономический ущерб РФ от сезонного эпидемического гриппа составляет до 100 млрд руб./год, или порядка 85% экономических потерь от инфекционных болезней [2–8, 20–23].
В первый постпандемический эпидсезон 2010–2011 гг. пандемический грипп А(H1N1) swl стал причиной более 70% случаев ОРВИ в мире, грипп А(H3N2) — 1–5%, грипп В — 10–20%.
Состав противогриппозных вакцин в эпидсезоне 2011–2012 гг. (как и в 2010–2011 гг.): A/California/07/2009 (H1N1) swl; A/Perth/16/2009 (H3N2); B/Brisbane/60/2008.
Пандемический вирус гриппа А(H1N1) swl резистентен к Ремантадину и Амантадину, но чувствителен к Тамифлю, Релензе, Ингавирину, Арбидолу и Рибавирину [13–16, 18, 19, 23].
Высоковирулентный грипп А(H5N1) птиц — возможный возбудитель очередной пандемии.
Вероятность преодоления вирусом гриппа А межвидового барьера и проникновения в человеческую популяцию с опасными последствиями резко увеличивается в период эпизоотий 3 . Поэтому высоковирулентный вирус гриппа А(H5N1) птиц, ставший причиной современной масштабной эпизоотии среди диких и домашних птиц Старого Света и имеющий повышенную способность репродуцироваться в клетках млекопитающих, рассматривается как наиболее вероятный возбудитель очередной пандемии гриппа [10, 11, 17]. Дальнейшее распространение этого вируса может иметь катастрофические последствия в случае появления у него эпидемического потенциала (способности передаваться от человека к человеку), так как, во-первых, у человечества отсутствует коллективный иммунитет к вирусам гриппа А (Н5), а во-вторых, из 563 лабораторно подтвержденных случаев заболевания людей в 15 странах мира в результате заражения вирусом гриппа А(H5N1) птичьего происхождения за 2003–2011 гг. 330 умерли, т. е. летальность приближается к 60% [11, 24].
У человека вирусы гриппа поражают эпителиальные клетки слизистой оболочки респираторного тракта, а также бокаловидные клетки (секретирующие слизь), альвеолоциты и макрофаги [3, 4, 7]. Все эти клетки имеют на своей поверхности рецептор, с которым связывается вирусный гемагглютинин (рис. 1), — концевой остаток сиаловой, или N-ацетилнейраминовой, кислоты (Neu5Ac) (рис. 2), в составе полисахаридных цепочек, входящих в состав ганглиозидов и гликопротеинов. Концевой остаток сиаловой кислоты может связываться со следующим моносахаридом двумя способами: с помощью альфа2-3- или альфа2-6-связи (рис. 2) [14, 18].
Рис. 2. Структурные формулы сиаловой, или N-ацетилнейраминовой кислоты (Neu5Ac) и двух способов ковалентной связи со следующим моносахаридом (в данном случае — галактозой, Gal): альфа2-3- или альфа2-6-связью
Клетки эпителия верхних отделов респираторного тракта человека содержат, в основном, альфа2-6-сиалозиды; нижних отделов — альфа2-3-сиалозиды (рис. 3). Поэтому эпидемические штаммы вирусов гриппа, имея альфа2-6-специфичность, легко репродуцируются в верхних отделах респираторного тракта человека, активно выделяются в окружающую среду при речи, чихании, кашле и эффективно заражают других людей капельно-воздушным путем.
Варианты вируса гриппа А, адаптированные к птицам, имеют альфа2-3-специфичность (рис. 3). Концевые альфа2-3-сиалозиды содержатся у птиц, в основном, на поверхности эпителиальных клеток слизистой кишечника, поэтому у птиц грипп протекает в форме энтерита; вирус выделяется во внешнюю среду с фекалиями, а заражение происходит алиментарным путем. Альфа2-3-специфичность птичьих вариантов вируса гриппа А объясняет их неспособность эффективно поражать эпителий верхних отделов респираторного тракта человека и, как следствие, — передаваться капельно-воздушным путем в человеческой популяции. Вместе с тем, если высоковирулентный вирус гриппа А птиц каким-либо образом сумел вызвать продуктивную инфекцию в человеческом организме, то он будет эффективно поражать нижние отделы респираторного тракта, становясь причиной тяжелой первичной вирусной пневмонии (по данным ВОЗ, в 60% случаев — летальной).
Эпителиоциты свиней одновременно содержат и альфа2-6-, и альфа2-3-сиалозиды (рис. 3), поэтому в организме могут одновременно циркулировать и эпидемические, и птичьи варианты вируса гриппа А. Вследствие этого в свиных популяциях могут, во-первых, формироваться реассортанты 4 человеческих и птичьих штаммов с новыми биологическими свойствами; во-вторых, селектироваться штаммы со смешанной альфа2-6/альфа2-3-специфичностью. Именно такой смешанной альфа2-6/альфа2-3-специфичностью обладают штаммы пандемического вируса гриппа А(H1N1) swl, и, как следствие, они обладают способностью распространяться капельно-воздушным путем и вызывать тяжелые пневмонии [13–15, 18, 19, 23].
Рис. 3. Сиалозиды-рецепторы вирусов гриппа А на поверхности эпителиоцитов людей (альфа2-6 — на слизистой верхних, альфа2-3 — на слизистой нижних отделов респираторного тракта), свиней (альфа2-6/альфа2-3-смесь на слизистой респираторного тракта) и птиц (альфа2-3 — на слизистой кишечника)
Инфицирование эпителиоцитов имеет следствием быстрый рост вирусной нагрузки, апоптоз, дегенерацию и некроз этого типа клеток с последующим развитием токсических и токсико-аллергические реакций. У людей характерно повреждение клеток цилиндрического эпителия трахеи и бронхов. Главным звеном в патогенезе гриппа А является поражение сосудистой и нервной систем, возникающее вследствие токсического действия вируса. При этом одним из основных механизмов влияния вируса гриппа А на сосудистую систему является образование активных форм кислорода, которые взаимодействуют с фосфолипидами клеточных мембран, вызывая в них процесс перекисного окисления липидов, нарушение мембранного транспорта и барьерных функций, способствуя дальнейшему развитию вирусной инфекции. Лизосомальные ферменты дополнительно повреждают эпителий капилляров, базальную мембрану клеток, что способствует распространению гриппозной инфекции и виремии. Повышение проницаемости сосудов, ломкость их стенок, нарушение микроциркуляции является причиной возникновения геморрагических проявлений — от носовых кровотечений до геморрагического отека легких и кровоизлияний в вещество головного мозга. Циркуляторные расстройства, в свою очередь, вызывают поражения ЦНС: патоморфологическая картина характеризуется наличием лимфомоноцитарных инфильтратов вокруг мелких и средних вен, гиперплазией глиальных элементов и очаговой демиелинизацией, что свидетельствует о токсико-аллергической природе патологического процесса в ЦНС при гриппе [3–8, 23].
Важным фактором патогенеза при гриппе является продукция вирусного белка PB1-F2, который вызывает апоптоз тканевых макрофагов легких и тем самым способствует развитию вторичных бактериальных пневмоний (у современного пандемического варианта вируса гриппа А(H1N1) swl продукция PB1-F2, к счастью, отсутствует, что снижает — но не отменяет! — вероятность развития вторичных пневмоний, оставляя в силе опасность первичных вирусных пневмоний — см. далее) [2, 26].
Начало острое, с озноба, быстрого повышения температуры до высоких цифр, резкого нарастания симптомов интоксикации. Температура достигает максимальных значений (39,0–40,0 °С) в первые сутки заболевания. В этот же период нарастают признаки интоксикации: озноб, сильная головная боль, головокружение, миалгии, артралгии, выраженная слабость. При внешнем осмотре: лицо гиперемировано, одутловато, сосуды склер инъецированы, определяется гиперемия конъюнктив, цианоз губ и слизистой оболочки ротоглотки, возможны точечные геморрагии на мягком небе. Цианоз вообще является важным симптомом при гриппе: следует обращать внимание не только на цианоз губ, но и на цианотичный оттенок язычка, миндалин, небных дужек на фоне яркой гиперемии слизистой ротоглотки; слизистая оболочка мягкого неба также имеет цианотичный оттенок, хорошо видна мелкая зернистость, инъекция сосудов и мелкоточечные геморрагические элементы; на задней стенке глотки — умеренная гиперплазия лимфоидной ткани.
Локализация головной боли: в лобно-височной области и в глазных яблоках (при легком надавливании на них или при их движении). Нередко определяются менингеальные знаки, которые постепенно исчезают с уменьшением интоксикации и снижением температуры тела. Диапазон клинических проявлений со стороны нервной системы достаточно широкий: от функциональных расстройств до серозных менингитов и тяжелых менингоэнцефалитов.
При развитии вторичных пневмоний на фоне вирусной инфекции определяются признаки бактериального воздействия, подтверждаемого обнаружением в мокроте бактерий Streptococcus pneumoniae, Staphylococcus aureus и др. Как правило, вторичная пневмония развивается после 5–7 сут гриппа и характеризуется повторным подъемом температуры до фебрильных значений, усилением кашля, появлением слизисто-гнойной мокроты, часто с прожилками крови, рентгенологически — очаговыми и очагово-сливными инфильтратами, нередко с признаками деструкции и абсцедирования. Позже 10 сут пневмония имеет, как правило, бактериальную этиологию и чаще всего связана с грамотрицательной микрофлорой.
Одним из главных факторов, способствующих тяжелому течению гриппа, является сопутствующая патология. В частности, у пациентов, умерших в период двух последних эпидсезонов 2009–2011 гг., преобладали болезни сердца и сосудов, сахарный диабет, метаболический синдром (ожирение), алкоголизм и табакокурение. Особую группу риска составляют беременные, у которых пневмония может развиваться стремительно, а потому они требуют особого внимания клиницистов и безотлагательной терапии.
Литература
М. Ю. Щелканов, доктор биологических наук, доцент
Л. В. Колобухина, доктор медицинских наук, профессор
Д. К. Львов, доктор медицинских наук, профессор, академик РАМН
Контактная информация об авторах для переписки: adorob@mail.ru.
1 Для сравнения: в результате военных действий за 5 лет Первой мировой войны (1914–1918 гг.) погибли 8,3 млн человек.
3 Эпизоотия — процесс распространения инфекционного заболевания в популяциях животных.
4 Вирус гриппа А имеет геном, состоящий из 8 отдельных молекул РНК. Реассортацией называется формирование штамма, у которого источником различных генетических сегментов стали различные родительские штаммы, одновременно инфицировавшие одну и ту же клетку.
Так называемый свиной грипп - разновидность гриппа, вызванная вирусом-реассортантом (в англоязычной литературе возбудитель обозначают как Swine-Origin Influenza A(H1N1) Viruses).
Свиной грипп типа А описан в 1931 году. Его локальные вспышки возникали неоднократно. Последняя эпидемия началась в Мексике в марте 2009 года, распространилась в США, Южную Америку, а затем на другие континенты и страны, включая Россию, и приняла массштабы пандемии. В 2010 году ВОЗ сообщила об окончании пандемии.
На момент 2016 года вирус H1N1 продолжает циркулировать в качестве одного из сезонных штаммов гриппа. С одной стороны, ожидается, что в обозримом будущем вирус H1N1 продолжит циркулировать в качестве сезонного штамма гриппа и, в связи с этим, у большего числа людей разовьется иммунитет к этому вирусу. С другой стороны, ожидается также, что со временем вирус изменится в результате антигенного дрейфа, а такие изменения могут означать, что защитная сила иммунитета, развившегося к этой разновидности вируса, может ослабеть по отношению к будущим разновидностям этого вируса. Кроме того, многие люди не были инфицированы вирусом H1N1 во время пандемии и, поэтому, в некоторых странах могут быть такие области, где воздействие пандемии было менее тяжелым и где оно может быть более тяжелым позднее.
На основе имеющихся фактических данных можно считать, что в настоящее время вирус H1N1 продолжает представлять повышенный риск тяжелого заболевания для тех же групп, включая детей раннего возраста, беременных женщин и людей с респираторными и хроническими нарушениями здоровья. Вероятно, мы все еще будем наблюдать случаи тяжелого заболевания как среди людей из групп повышенного риска, так и среди здоровых в других отношениях людей.
Причины свиного гриппа
Вирус свиного гриппа - тройной реассортант вируса гриппа человека, птицы и свиньи. Все вирусы гриппа относятся к группе пневмотропных РНК-содержащих вирусов, принадлежат к семейству Orthomyxoviridae. Их вирионы имеют округлую или овальную форму с диаметром частиц 80–100 нм. Сердцевина вириона (нуклеокапсид) состоит из спирального тяжа рибонуклеопротеида, покрытого сверху липогликопротеидной оболочкой. В состав наружного слоя оболочки вириона входят гликопротеиды, обладающие гемагглютинирующей и нейраминидазной активностью. Вирус содержит фермент РНК-полимеразу. По антигенной характеристике внутреннего нуклеопротеида (S-антиген) вирусы гриппа подразделяются на типы А, В и С. Вирусы гриппа типа А в зависимости от антигенных свойств гликопротеидов наружной оболочки – гемагглютинина (Н) и нейроаминидазы (N) – подразделяются на подтипы (Н1–3, N1–2). Стандартное обозначение штаммов вируса гриппа А включает: тип вируса, вид хозяина (кроме человека), место выделения, номер штамма, год выделения и формулу гемагглютинина и нейроаминидазы, например А/Калифорния/07/2009(H1N1).
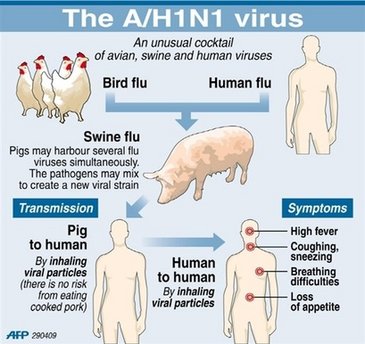
Передается болезнь воздушно-капельным путем.
Восприимчивость имеет возрастной характер. Болеют преимущественно лица младше 30 лет. Общий уровень заболеваемости меньше, чем при "сезонном" гриппе, однако, поскольку обследуют только тяжелых стационарных больных, регистрация неполная.
Патогенез свиного гриппа
Патогнетическая особенность свиного гриппа - способность нового вируса вызывать резкую активацию медиаторов воспаления, что в тяжелых случаях ведет к повреждению альвеолярного эпителия, развитию ОРДС и пневмонии.
Как и любое заболевание инфекционной природы, грипп – результат двустороннего взаимодействия микро- и макроорганизма. Высокая способность к изменению генома вирусов привела к появлению их новых подтипов, обладающих значительно большей способностью, чем классические респираторные вирусы, генерировать нескоординированный воспалительный ответ макроорганизма. Как и в случае осложнённых инфекций бактериальной природы, при гриппе А/H1N1/09 главной движущей силой возникающих в организме системных расстройств служит синдром системной воспалительной реакции. Показано, что в данном случае в качестве ключевых медиаторов воспаления, помимо IL-6, IL-8, IFN-γ, TNF, выступает и ряд других – IL-9, IL-15, IL-17, IL-12p70, секретируемых активированными лейкоцитами.
Важными особенностями течения пандемического варианта гриппа являются более частое и выраженное поражение нижних дыхательных путей, способность к развитию и быстрому прогрессированию острой дыхательной недостаточности вследствие вирусной пневмонии с развитием острого респираторного дистресс-синдрома (ОРДС), а в ряде случаев – шока, почечной дисфункции и коагулопатии потребления. Это требует проведения лечения у части больных в условиях отделения реанимации и интенсивной терапии (ОРИТ). По данным ВОЗ, от 10 до 30% госпитализированных больных гриппом А/H1N1/09 нуждались в лечении в условиях ОРИТ.
В целом, вторичную бактериальную инфекцию диагностировали в 14–29% случаев.
На фоне вирусной пневмонии и ОРДС может развиваться госпитальная пневмония, в этиологической структуре возбудителей которой доминировали неферментирующие грамотрицательные бактерии (P. aeruginosa, Acinetobacter spp.), энтеробактерии – продуценты беталактамаз расширенного спектра (БЛРС) и метициллинрезистентный стафилококк.
Клиническая картина (симптомы) свиного гриппа
Инкубационный период при данном заболевании составляет от двух до семи дней.
Клинические симптомы схожи с "сезонным" гриппом, в большинстве случаев болезнь протекает доброкачественно, но у части больных возникает гастроинтестинальный синдром (тошнота, рвота, диарея).
По данным ВОЗ (январь 2010 г), летальность составляет около 0,9% (среди зарегистрированных тяжелых больных). Среди реанимационных больных она достигает 14-40%.
У ряда пациентов дебют болезни стремительный: от первых симптомов до тяжелого состояния проходит 2-3 дня.
При втором варианте в первые 5-7 дней формируется клиника среднетяжелой формы ОРВИ. К концу первой недели болезни самочувствие пациентов может несколько улучшиться, что создает впечатление мнимого благополучия. На 5–7-й день состояние больных вновь ухудшается, нарастает лихорадка, слабость, появляется сухой кашель и одышка. Именно этот вариант течения болезни преобладает.
Важная особенность пандемического варианта гриппа - более частое и выраженное поражение нижних дыхательных путей, способность к развитию и быстрому прогрессированию острой дыхательной недостаточности вследствие острого респираторного дистресс-синдрома (ОРДС) и пневмонии.
Вначале появляется усиление легочного рисунка, преимущественно в нижних отделах, затем картина нижнедолевой пневмонии. Инфильтрация возникает с одной или одновременно с двух сторон. Далее клиническая и рентгенологическая картина ухудшается стремительно, и через 3-5 часов определяется тотальное затемнение легких.
Характерно быстрое, в течение нескольких часов ухудшение заболевания: нарастает интоксикация, падает сатурация кислорода, нарастают явления гипоксической энцефалопатии и геморрагического отека легких.
В анализах крови чаще регистрируется нормоцитоз или гиперлейкоцитоз со сдвигом лейкоформулы влево, изменения газов крови в виде нарастания декомпенсированного дыхательного и метаболического ацидоза.
Диагностика свиного гриппа
Основным диагностическим методом служит ПЦР. Решающее значение в предотвращении летальных исходов пневмоний имеет своевременная диагностика заболевания и стадии дыхательной недостаточности с помощью портативных пульсоксиметров в условиях приемного покоя и терапевтических отделений со своевременным переводом в отделение реанимации ввиду быстрого прогрессирования острой дыхательной недостаточности.
Лечение свиного гриппа
В большинстве случаев пациенты подлежат амбулаторному лечению с применением средств патогенетической и симптоматической терапии. Лечение проводят осельтамивиром, антибиотиками.
Антивирусная терапия в первую очередь показана пациентам с наличием факторов риска неблагоприятного развития болезни:
а) беременность,
б) избыточная масса тела (ИМТ > 30 кг/м2),
в) лица с хроническими заболеваниями лёгких (бронхиальная астма, ХОБЛ и др.),
г) сопутствующие соматические заболевания тяжёлого течения (сахарный диабет, хроническая сердечная, почечная, печеночная недостаточность, приём аспирина, иммуносупрессантов, хроническая алкогольная интоксикация).
Антивирусными препаратами выбора являются ингибиторы вирусной нейраминидазы осельтамивир и занамивир.
Осельтамивир применяют перорально в капсулах по 75 мг или в виде суспензии, приготавливаемой из порошка 12 мг/мл ex tempore.
Взрослым и подросткам 12–17 лет при неосложнённых формах препарат назначают по 75 мг дважды в сутки на протяжении 5 дней. Занамивир у взрослых и детей старше 5 лет используют в следующем режиме: 2 ингаляции по 5 мг два раза в день в течение 5 дней.
Рекомендуемые дозы осельтамивира суспензии для лечения детей старше 1 года и от 2 до 12 лет
| Рекомендуемая доза | Продолжительность курса лечения |
| 40 | 75 мг 2 раза в день |
Рекомендуемые дозы осельтамивира суспензии для лечения детей в возрасте до 1 года
| Рекомендуемая доза | Продолжительность курса лечения | |
| >3 до 12 мес | 3 мг/кг 2 раза в день | 5 дней |
| 1-3 мес | 2,5 мг/кг 2 раза в день | |
| 0-1 мес | 2 мг/кг 2 раза в день |
Данные относительно применения осельтамивира для детей в возрасте до 1 месяца отсутствуют
Занамивир может быть применён в случаях резистентности вируса A/H1N1/2009 к осельтамивиру. Согласно информации ВОЗ (2009), изучается эффективность внутривенного применения занамивира и альтернативных противовирусных препаратов (перамивир, рибавирин) в случаях резистентности вируса A/H1N1/2009 к осельтамивиру.
Следует отметить, что максимальный лечебный эффект от применения этих препаратов отмечен только при начале лечения в первые два дня болезни.
Имеются сведения о том, что у больных с тяжёлыми формами пандемического гриппа A/H1N1/2009 с развитием вирусной пневмонии на фоне стандартной терапии выявляются более высокая интенсивность вирусной репликации (вирусная нагрузка) и длительное (7–10 дней) наличие вируса в бронхиальном содержимом. Это делает обоснованным увеличение дозы противовирусных препаратов (взрослым осельтамивир по 150 мг дважды в день) и удлинение курса лечения до 7–10 дней.
В связи с устойчивостью вируса A/H1N1/2009 к блокаторам М2-белка применение амантадина и римантадина нецелесообразно.
Амбулаторное ведение больных требует проведения регулярного контроля динамики проявлений болезни. Признаками прогрессирования заболевания являются:
– нарастание температуры тела или сохранение высокой лихорадки более трёх дней,
– появление одышки в покое или при физической нагрузке,
– цианоз,
– кровянистая или окрашенная кровью мокрота,
– боли в груди при дыхании и кашле,
– артериальная гипотония,
– изменение психического статуса.
При появлении вышеперечисленных симптомов необходимы специфическая антивирусная терапия и направление заболевшего человека в специализированный стационар.
Экстренная госпитализация в стационар показана при наличии следующих критериев:
– тахипноэ более 24 дыханий в минуту,
– гипоксемия (SрO2 30 в 1 мин, SpO2 100 после перевода на самостоятельное дыхание свидетельствует о сомнительном успехе. При значении индекса менее 100 вероятность удачного перевода на спонтанное дыхание достаточно высока.
Перед экстубацией полезно ещё раз провести санацию трахеобронхиального дерева. После отключения от респиратора обязательно следует продолжить подачу увлажненного кислорода через лицевую маску со скоростью потока 4–6 л/мин.
После перевода пациента на полностью самостоятельное дыхание он нуждается в тщательном наблюдении и мониторинге по крайней мере в течение ближайших 24 ч. При этом спонтанный дыхательный объём должен быть не менее 5 мл/кг с частотой дыхания менее 25 раз в минуту. Больные, которым требуется вентиляция более чем 10 л/мин, обеспечить такую вентиляцию без утомления дыхательных мышц, как правило, не могут.
В случае рефрактерного шока, в особенности в сочетании с ОРДС, целесообразно использование низких доз стероидов: гидрокортизон – 300 мг/сут или метилпреднизолон – болюс 1 мг/кг с последующей суточной инфузией такой же дозы.
С учётом характера патологического процесса в лёгких и тяжести состояния пациентам с благополучным преморбидным статусом в первые дни болезни антибактериальные препараты не показаны.
У лиц с синдромом острого повреждения лёгких исключить в момент поступления ассоциацию с бактериальной инфекцией не представляется возможным. Кроме того, в некоторых случаях диагноз гриппа может быть выставлен ошибочно и пневмония связана исключительно с бактериальной инфекцией. В этой связи, наряду с противовирусной терапией, показано назначение антибиотиков по протоколу терапии тяжёлой внебольничной пневмонии, согласно которому должна быть использована комбинация цефалоспоринов 3-й генерации с антипневмококковой активностью (цефтриаксон – 2,0 г/сут или цефотаксим 6,0 г/сут) с макролидами (азитромицин 0,5 г/сут или кларитромицин по 0,5 г дважды в сутки). В качестве альтернативной схемы может быть рассмотрено использование респираторных фторхинолонов – моксифлоксацин 0,4 г/сут или левофлоксацин по 0,5 г два раза в сутки в сочетании с цефтриаксоном или без такового.
При возможности исключения присутствия бактериальной инфекции по клинико-лабораторным признакам и данным микробиологического исследования антибиотики следует отменить. Проведение ИВЛ не должно служить основанием для назначения антибиотиков с профилактической целью.
В случаях развития госпитальной (нозокомиальной), в том числе вентилятор-ассоциированной пневмонии, выбор схемы эмпирической АБТ проводят в соответствии с микробным пейзажем конкретного стационара/отделения и фенотипа резистентности возбудителей. В качестве возможных схем могут быть избраны: карбапенемы (меропенем, имипенем, дорипенем), пиперациллин/тазобактам, цефаперазон/сульбактам. При высокой распространённости в ОРИТ MRSA (> 20% в этиологической структуре) к обозначенным препаратам целесообразно добавление ванкомицина или линезолида. При получении результатов бактериологического исследования рассматривается необходимость коррекции избранной стартовой схемы.
Краткое описание клинического ведения пациентов с инфекцией, вызываемой вирусом пандемического гриппа А/H1N1/09
| Методы | Стратегия |
| Диагностика | ОТ-ПЦР предоставляет самый современный и чувствительный способ выявления инфекции. Результаты применения экспресс-тестов по диагностике гриппа ( RIDT) являются непостоянными; отрицательный результат не исключает наличие инфекции гриппа. Следовательно, клинический диагноз в контексте местной активности гриппа должен приниматься во внимание для инициализации лечения. |
| Антибиотики | В случае пневмонии - практическое лечение внебольничной пневмонии с соблюдением опубликованных руководящих принципов до получения результатов микробиологического анализа (например, 2-3 дня); впоследствии, в случае выявления патогена(ов), проводится терапевтическое лечение. |
| Противовирусная терапия | Рекомендуется раннее начало лечения с использованием осельтамивира и занамивира. Продление приема осельтамивира (по меньшей мере, в течение 10 дней) и увеличение дозы (до 150 мг для взрослых 2 раза в день) следует предусматривать при тяжелом течении заболевания. Известны спорадические случаи возникновения устойчивости к осельтамивиру; с настороженностью относитесь к случаям, не отвечающим на прием данных препаратов. |
| Кортикостероиды | Назначать дозу системных кортикостероидов от умеренной до высокой НЕ рекомендуется в качестве дополнительного средства лечения при гриппе H1N1 . Их польза не доказана, а воздействие может быть потенциально вредным. |
| Борьба с инфекцией | Стандартные меры плюс меры предосторожности по предупреждению передачи воздушно-капельным путем. В случае выполненя манипуляций, связанных с образованием аэрозолей, необходимо использовать защитный респиратор, защиту для глаз, халаты и перчатки и проводить данные процедуры в вентилируемом надлежащим образом помещении, оборудованном естественной и/или принудительной вентиляцией в соответствии с требованиями эпидемиологической безопасности. |
| Нестероидные противовоспалительные средства, жаропонижающие | Парацетамол или ацетаминофен, назначаемые перорально или в виде свечей. Избегать назначения салицилатов (аспирина и продуктов, содержащих аспирин) детям и молодежи (моложе 18 лет) вследствие риска развития синдрома Рейе. |
| Кислородная терапия | Контролировать насыщение кислородом и поддерживать Sa02 на уровне выше 90% (в случае беременных женщин—95%) с помощью носовых трубок или маски. Высокая концентрация кислорода может потребоваться при тяжелой форме заболевания. |
| Беременность | Начинать лечение осельтамивиром на раннем этапе. НЕ лечить с помощью рибавирина. Данные о безопасности использования увеличенных доз противовирусных препаратов отсутствуют. Удостоверьтесь в том, что протвомикробное лечение при вторичной инфекции является безопасным для этой группы пациентов. Избегать применения НПВС. Поддерживать Sa02 на уровне свыше 92-95%. Матери могут продолжать кормить грудью во время болезни, а также при приеме противовирусных препаратов. |
| Дети | Возможны неспецифические симптомы, поэтому клиницистам необходимо действовать с высокой долей настороженности. Детям нельзя давать аспирин. Необходимо начинать противовирусное лечение на раннем этапе. |
Профилактика свиного гриппа
Меры профилактики такие же, как при "сезонном" гриппе. При контакте с больным показан осельтамивир. Вакцины существуют, но они малоэффективны.
В связи с тем, что ни один человек не может предвидеть, какие и сколько циркулирующих вирусов гриппа его инфицируют, наиболее широкую защиту обеспечит трехвалентная сезонная противогриппозная вакцина. Однако в некоторых районах трехвалентная вакцина не доступна, и для предотвращения тяжелого заболевания будет целесообразным вакцинироваться против вируса H1N1.
Читайте также:


