Стеаторея при гепатите с
Стеатоз печени часто встречается у больных с HCV-инфекцией и может сочетаться с метаболическим синдромом. Мы изучали стеатоз печени у больных, получавших пэгинтерферон-α-2a и рибавирин. Исходно стеатоз (>5%) выявили у 45 (22%) из 207 пациентов. У больных стеатозом печени были выше частота генотипа 3 HCV (51% и 14%; р 5-33%, 34-66%, >66%. Критерием наличия стеатоза печени считали наличие >5% гепатоцитов, инфильтрированных жиром.
В начале исследования всем центрам предлагали выполнить биопсию печени в конце периода наблюдения, т.е. через 24 недели после завершения лечения. Соответственно, парная биопсия печени была выполнена у части больных. В парных биоптатах печени оценивали выраженность стеатоза, а также воспалительную активность и фиброз, которые анализировали с помощью модифицированного индекса Кноделля. Биоптат изучал один независимый патологоанатом слепым методом. Стеатоз классифицировали на основании доли гепатоцитов, содержавших включения жира: 5-33%, 34-66%, >66%. Критерием наличия стеатоза печени считали наличие >5% гепатоцитов, инфильтрированных жиром. Критерием стойкого вирусологического ответа был отрицательный результат качественной ПЦР на HCV RNA (COBAS AMPLICOR HCV MONITOR Test, v2.0, Roche Diagnostics, чувствительность 100 копий/мл, мере на 2 log10 через 12 недель (COBAS AMPLICOR HCV MONITOR Test, v2.0, Roche Diagnostics) или клиренса HCV RNA (COBAS AMPLICOR HCV MONITOR Test, v2.0, Roche Diagnostics). В анализ включали пациентов, у которых была выполнена парная биопсия печени исходно и в конце периода наблюдения. Для выделения независимых предикторов стеатоза печени проводили множественный логистический регрессионный анализ. Для оценки связи между исходными показателями и стеатозом печени использовали критерий хи-квадрат Вальда. Переменную включали в модель, если скорректированное значение хи-квадрат было статистически значимым. Анализировали следующие исходные факторы хозяина и вируса: возраст, пол, масса тела, ИМТ, степень повышения активности АЛТ по сравнению с верхней границей нормы, сахарный диабет, гипертриглицеридемия и/или гиперхолестеринемия, цирроз печени, индекс некровоспалительных изменений, индекс фиброза, генотип HCV и сывороточный уровень HCV RNA, а также ранний вирусологический ответ. Сахарный диабет диагностировали при наличии анамнеза диабета и/или повышенного уровня глюкозы. Критериями диагностики артериальной гипертонии были анамнез гипертонии или исходное систолическое и/или диастолическое АД >130/85 мм рт. ст. Гипертриглицеридемию диагностировали, если сывороточный уровень триглицеридов превышал 150 мг/дл. Критерием диагностики гиперхолестеринемии был исходный уровень холестерина >200 мг/дл. Изменения доли больных стеатозом анализировали с помощью теста Мак-Немара. Все статистические методы были двусторонними при уровне значимости 0,05. Спонсором исследования была компания Roche (Швейцария), которая отвечала за сбор и статистический анализ данных. Главный исследователь имел неограниченный доступ к данным и интерпретировал результаты. Публикации не ограничивались. Первый автор принимал окончательное решение по поводу всех аспектов публикации, а все перечисленные авторы принимали участие в интерпретации результатов и написании статьи.
В исследовании приняли участие 36 из 99 центров. Парные биопсии печени были выполнены у 207 из 1311 больных. Исходно стеатоз печени выявили у 45 (22%) из 207 больных. Исходные показатели пациентов с учетом выраженности стеатоза приведены в табл.1.
Примечание: * критерий хи-квадратгенотипом 3 встречалась значительно чаще, чем у больных с другими генотипами (51% и 14%, соответственно; р 25 кг/м2 (р=0,0352), гипертриглицеридемия >150 мг/дл (р=0,0009), а также повышенное АД или гипертония в анамнезе (р=0,0229), в то время как исходные уровни холестерина были ниже (р=0,0009), чем у пациентов без стеатоза (табл. 1).
Таблица 1. Исходная характеристика пациентов в зависимости от выраженности стеатоза
| Показатели | Выраженность стеатоза в исходном биоптате печени ≤5% | Выраженность стеатоза в исходном биоптате печени >5% | Значение р* | ||
| n (%) | 162 (78) | 45 (22) | |||
| Женщины/мужчины (% мужчин) | 51 /111 (69) | 14/31 (69) | нд | ||
| Возраст (лет) | 42,6±9,3 | 42,1±10,7 | нд | ||
| Масса тела (кг) | 74,8±14,2 | 80,6±13,7 | 0,0176 | ||
| HCV RNA (log10 копий/мл) | 6,4±0,7 | 6,7±0,5 | 0,0045 | ||
| Генотип HCV | |||||
| Не 3 (%) | 139 (85,8) | 22 (48,9) | 30, ожирение (%) | 23 (14,2) | 9 (20,0) |
| Артериальная гипертония (%) | 63/159 (39,6) | 26/44 (59,1) | 0,0229 | ||
| Гипертриглицеридемия (%) | 24/155 (15,5) | 17/43 (39,5) | 0,0009 | ||
| Цирроз (%) | 43 (26,5) | 11 (24,4) | нд | ||
| Холестерин (мг/дл) | 179,2±35,5 | 156,7±43,3 | 0,0009 | ||
| Триглицериды (мг/дл) | 113,8±71,9 | 168,9±210,6 | 0,0364 | ||
| Глюкоза (мг/дл) | 93,9±17,3 | 100,1±23,5 | нд | ||
| Сахарный диабет (%) | 36/158 (23) | 11/43 (26) | нд | ||
| Индекс Кноделля | |||||
| Воспаление ≥9 (%) | 18/161 (11) | 5/44 (11) | нд | ||
| Фиброз>2 (%) | 45/161 (28) | 10/45 (22) | нд |
Рис. 1. Независимые предикторы стеатоза печени (>5%)
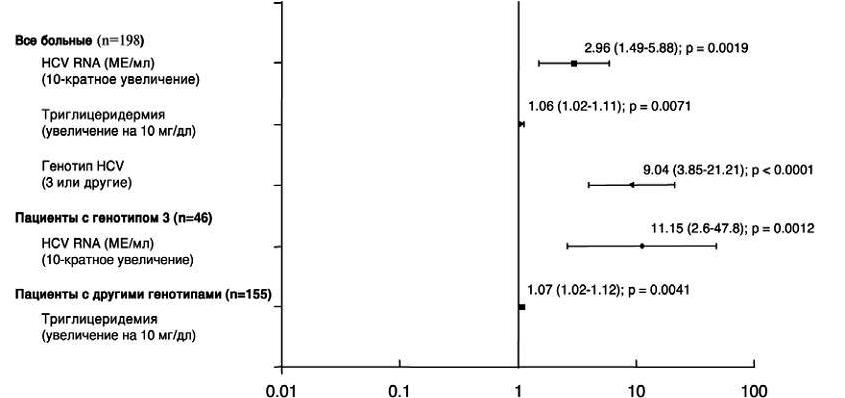
По данным множественного регрессионного логистического анализа, три исходных фактора были независимыми предикторами стеатоза печени: генотип 3 HCV, высокая вирусная нагрузка и гипертриглицеридемия (рис. 1). Следует отметить, что вероятность наличия стеатоза печени у больных с генотипом 3 вируса была значительно выше, чем у пациентов с другими генотипами (р 600000 МЕ/мл). У пациентов с нормальным ИМТ и избыточной массой тела частота стеатоза печени также значительно снизилась, в то время как у больных с ожирением она не изменилась. Значительное уменьшение частоты стеатоза печени было выявлено у больных с гистологическим индексом активности 2
Низкий (≤600000 МЕ/мл)
(>5,18 ммоль/л)
Да
Артериальная гипертония
Нет
Да
Ранний вирусологический ответ
Нет
Да
Стойкий вирусологический ответ
Нет
Да
Были проанализировали изменения стеатоза печени в зависимости от стойкого вирусологического ответа. В конце периода наблюдения стеатоз сохранялся у 50% пациентов, не ответивших на лечение, и 31% больных, у которых был достигнут стойкий вирусологический ответ (рис. 3). Выявлена статистически значимая связь (р>0,001) между стойким вирусологическим ответом и уменьшением доли пациентов со стеатозом печени (табл. 2). Ранний вирусологический ответ (через 12 недель) также ассоциировался (р>0,001) с уменьшением числа больных со стеатозом печени (табл. 2). По данным множественного регрессионного логистического анализа, нормальный ИМТ или избыточная масса тела и ранний вирусологический ответ были независимыми предикторами отсутствия стеатоза печени после завершения лечения (рис. 4).
Частота стеатоза печени в когорте из 207 больных, которым была проведена парная биопсия печени, составила 22%. Этот показатель ниже такового в крупном мета-анализе (50%) и других исследованиях, в которых стеатоз печени диагностировали в 40% и 65% случаев. Эти различия могут отражать особенности пациентов и критериев включения/исключения, критериев диагностики ожирения и избыточной массы тела, классификации стеатоза. Например, в исследовании, в котором частота стеатоза составила 40%, его диагностировали, если жиром были инфильтрированы более 3% гепатоцитов (в нашем исследовании - >5%), что могло способствовать более частому выявлению стеатоза. Связь между фиброзом и стеатозом остается неясной. В некоторых исследованиях была выявлена ассоциация между ними, в то время как в других она отсутствовала.
Мы не выявили связи между двумя факторами, когда была сопоставлена степень фиброза у пациентов со стеатозом печени 5%. Более информативным было бы сравнение степени фиброза у больных с любым стеатозом и пациентов, у которых гистологические признаки стеатоза отсутствовали. Однако объем выборки нашего исследования был недостаточным для такого сравнения. Результаты нашего исследования продемонстрировали тесную связь стеатоза с генотипом 3 HCV, высокой вирусной нагрузкой, повышенными массой тела и ИМТ, гипертриглицеридемией и низким сывороточным уровнем холестерина. У пациентов с генотипом 3 вероятность наличия стеатоза была значительно выше, чем у больных с другими генотипами вируса. Этот факт согласуется с результатами других исследований, в которых изучался стеатоз у больных хроническим гепатитом С.
Некоторые исследователи отметили статистически значимую связь между повышением ИМТ и частотой стеатоза печени; однако другие авторы не выявили ассоциацию между стеатозом и ИМТ у больных с генотипом 3. Кроме того, у больных хроническим гепатитом С наблюдали связь между стеатозом и висцеральным ожирением, которое оценивали на основании окружности талии. Другие авторы, как и мы, выявили связь между увеличением вирусной нагрузки и стеатозом печени, особенно у больных с генотипом 3 HCV. У многих пациентов со стеатозом печени имелись признаки метаболического синдрома, включая повышенный ИМТ, гипертриглицеридемию и артериальную гипертонию. Мы не обнаружили связь между уровнями глюкозы или наличием сахарного диабета в анамнезе и стеатозом, однако мы не оценивали инсулинорезистентность, которая может наблюдаться при отсутствии явного сахарного диабета. Ранее была отмечена ассоциация между проявлениями метаболического синдрома и HCV-инфекцией. У больных хроническим гепатитом С выявлена достоверная корреляция между сахарным диабетом 2 типа, ИМТ и стеатозом, а также между инсулинорезистентностью или высокой гликемией и выраженностью фиброза печени . Следует отметить, что в одном исследовании генотип 3 ассоциировался со значительно более низкой инсулинорезистентностью, чем другие генотипы HCV. Этот факт согласуется с более высокой частотой сахарного диабета у больных, инфицированных генотипами 1 и 2 вируса. Низкий уровень сывороточного холестерина у больных стеатозом соответствует результатам предыдущих исследований. Сывороточные концентрации холестерина и аполипопротеина В значительно повышались у больных с генотипом 3, достигших стойкого вирусологического ответа, и не менялись у пациентов, у которых сохранялась HCV RNA после лечения. Эти наблюдения свидетельствуют о том, что у больных хроническим гепатитом С и стеатозом могут быть нарушены синтез и/или транспорт холестерина. Элиминация HCV с генотипом 3 после лечения пэгинтерфероном-α-2a и рибавирином сопровождалась уменьшением стеатоза. Напротив, у пациентов с другими генотипами вируса частота стеатоза существенно не менялась после противовирусной терапии. Уменьшение стеатоза на фоне стойкого вирусологического ответа у больных с генотипом 3 HCV, наблюдавшееся во многих исследованиях, подтверждает гипотезу о том, что этот генотип вируса является причиной жировой инфильтрации печени. Напротив, у пациентов с другими генотипами элиминация вируса не оказывала влияние на степень стеатоза. Однако у больных с генотипом 1, не ответивших на лечение, стеатоз был более выраженным, чем у пациентов, достигших стойкого вирусологического ответа. Связь между стеатозом и пониженной частотой вирусологического ответа у больных с генотипом 1 имеет значение для выбора метода лечения при наличии метаболического синдрома у таких пациентов. Перед назначением противовирусной терапии желательно добиться уменьшения метаболического синдрома, например, путем снижения массы тела. Оно приводило к значительному снижению распространенности стеатоза и выраженности фиброза у больных хроническим гепатитом С как с генотипом 3, так и другими генотипами вируса, хотя польза подобного подхода окончательно не установлена . Недостаток нашего исследования заключается в том, что мы не определяли инсулинорезистентность на основании индекса HOMA. Однако она не имела отношения к первичной конечной точке нашего исследования. Кроме того, парная биопсия печени была выполнена не всем пациентам. Однако в исследовании приняли участие больные из 36 центров. Мы полагаем, что они были репрезентативными по отношению к выборке всего исследования. Таким образом, результаты крупного рандомизированного международного исследования III фазы подтвердили, что стеатоз печени у пациентов с генотипом 3 встречается чаще, чем у пациентов с другими генотипами, а элиминация вируса с генотипом 3 при лечении пэгинтерфероном-α-2a и рибавирином сопровождается уменьшением стеатоза. Стеатоз печени ассоциируется с признаками метаболического синдрома, в том числе высоким ИМТ, гипертриглицеридемией и повышенным АД. Соответственно, лечение метаболического синдрома может привести к уменьшению тяжести стеатоза и задержать прогрессирование фиброза, а у больных с генотипом 1 может улучшить результаты противовирусной терапии.
Жировые отложения в клетках печени — стеатоз при гепатите С изменяют структуру и жизнедеятельность органа, негативно воздействуя на обменные процессы в организме. Для лечения такой патологии применяется противовирусная и гепатопротекторная терапия. При успешном воздействии на вирус жировые отложения уменьшаются и функции печени восстанавливаются.
Что такое стеатоз?
Стеатоз возникает в результате накопления жировых отложений в клетках печени.
При прогрессировании заболевания нарушается метаболизм, жиры вытесняют здоровые ткани. В дальнейшем разрушается структура клеток печени и отложения накапливаются в межклеточном пространстве. Вирус гепатита С нередко провоцирует стеатоз, нарушая обмен липопротеинов в организме — компонентов жиров и жироподобных веществ.
Причины патологии
Основными причинами развития стеатоза при вирусном поражении гепатитом С являются гормональные изменения организма и нарушение обмена веществ. Течение заболевания ухудшается при негативном влиянии вредных привычек и образа жизни пациента. Основные причины стеатоза при вирусном гепатите С:
Нарушение обмена веществ может стать причиной онкологического заболевания.
- дислипидемия — нарушение жирового и белкового обмена;
- наследственные нарушения метаболизма;
- синдром избыточного бактериального роста — сбой переваривания жиров;
- сахарный диабет II типа;
- синдром мальабсорбции — хроническое нарушение усвоения и всасывания питательных веществ;
- хронические заболевания органов ЖКТ;
- гипоксия тканей — недостаток поступления кислорода;
- патологии эндокринной системы с нарушением гормонального фона;
- сердечная недостаточность;
- болезни дыхательной системы.
Факторы, способствующие развитию поражений печени:
- нездоровое питание с преобладанием жирной и калорийной пищи;
- алкогольная интоксикация, алкоголизм;
- ожирение;
- резкое похудение;
- прием лекарственных препаратов;
- длительное парентеральное питание — введение питательных веществ капельно;
- вредное производство — интоксикация токсическими веществами;
- возрастные изменения и старение организма.
Симптомы стеатоза на фоне гепатита С
Начальные изменения печеночных клеток проявляются нарушениями деятельности желудочно-кишечного тракта. В дальнейшем интоксикация организма провоцирует осложнения со стороны сердечно-сосудистой и нервной систем, головного мозга. При стеатозе, развивающемся на фоне гепатита С, нарушения печеночной деятельности выражаются следующей симптоматикой:
- болевые ощущения в области правого подреберья;
- снижение либо отсутствие аппетита;
- отрыжка;
- горечь во рту;
- тошнота, рвота;
- вздутие живота, метеоризм;
- расстройство стула (понос или запор);
- слабость, повышенная утомляемость;
- налет на языке и неприятный запах изо рта.
В дальнейшем проявляются следующие осложнения:

Затяжные психоэмоциональные расстройства вводят в глубокую депрессию.
- усиление болевых ощущений;
- кровоточивость десен;
- высыпания на коже, зуд;
- нарушение сна, бессонница;
- депрессивное психоэмоциональное состояние;
- пожелтение склер и кожного покрова;
- повышение температурных показателей;
- сбои ритма сердца;
- нарушение концентрации внимания, забывчивость;
- головокружение;
- отечность конечностей;
- выпадение волос.
Диагностика
Для определения изменений печени и развития вирусного процесса проводится комплексное обследование организма. Основные лабораторные методы диагностики:
- Биохимический анализ крови. Показывает состояние внутренних органов, нарушения обмена веществ, количество ферментов печени.
- Коагулограмма. Определение свертываемости крови.
Исследование на клеточном уровне установит природу поражения.
Инструментальные исследования печени:
- Ультразвуковая диагностика (УЗИ). Определение размеров и распространения патологических процессов.
- Компьютерная томография (КТ). Посрезное сканирование органа с визуализацией изменений структуры.
- Магнитно-резонансная томография (МРТ). Подробное изучение состояния печеночных тканей и функционирования желчевыводящих путей.
- Перитонеоскопия. Малоинвазивный метод определения состояния органов брюшной полости через вводимый эндоскоп и выведение получаемой информации на монитор.
- Биопсия. Исследование фрагмента печени с определением изменений на клеточном уровне.
Лечение стеатоза при гепатите С
Для подавления жировых изменений в печени необходимо соблюдение принципов лечебного питания, устранение провоцирующих факторов и применение медикаментозных средств. Курс терапии подбирается индивидуально для каждого пациента, учитывая степень повреждения органов, активности вирусного процесса и проявляющейся симптоматики. Лечебное питание способствует:
- нормализации обменных процессов в организме;
- стимулированию расщепления жиров за счет усиленной выработки желчных кислот;
- восстановлению пищеварительной деятельности ЖКТ;
- регенерации клеток печени.

Вредную пищу рекомендовано исключить из рациона полностью.
- применять дробное питание небольшими порциями;
- уменьшить или исключить употребление поваренной соли;
- соблюдать режим питья;
- приготавливать пищу методом варки, тушения, запекания в духовке либо на пару.
Медикаментозные средства направлены на улучшение жирового обмена, подавление вирусной активности и восстановление клеток печени. Основные лекарства описаны в таблице:
| Группа препаратов | Действие |
| Статины | Подавляют воспаление |
| Уменьшают холестерин | |
| Фибраты | Улучшают обменные процессы |
| Восстанавливают кровообращение | |
| Тиазолиндионы | Уменьшают поражение клеток печени |
| Усиливают распад жиров | |
| Противовирусные | Снижают инфекционную нагрузку |
| Подавляют воспаление | |
| Альфа-липоевая кислота | Улучшает жировой обмен |
| Гепатопротекторы | Защищают и восстанавливают клетки печени |
Для улучшения самочувствия и поддержания организма рекомендовано избавиться от всех вредных привычек, увеличить пребывание на свежем воздухе и двигательную активность, поддерживать стабильное психоэмоциональное состояние. При стеатозе на фоне гепатита С необходимо регулярное наблюдение лечащего врача и выполнение медицинских рекомендаций.

- Эффективность: лечебный эффект через неделю
- Сроки: 6 и более месяцев
- Стоимость продуктов: 1400-1450 рублей в неделю
Общие правила
Гепатиты являются наиболее распространенными среди болезней. Острые гепатиты имеют инфекционное происхождение. И если вирусный гепатит Е и гепатит А (болезнь Боткина) имеют благоприятное течение и не переходят в хроническую форму, то гепатиты В и С, несмотря на значительный прогресс в диагностике и лечении, приводят к хроническому поражению печени. Именно они характеризуются наиболее частым развитием цирроза и рака печени.
Хронические гепатиты возникают в результате острого гепатита, а также при химических интоксикациях, алкоголизме или хронических инфекциях. Хронические гепатиты заканчиваются выздоровлением или переходят в цирроз печени, возможно развитие печеночной недостаточности. Базовым столом при этих заболеваниях является Диета №5 и ее разновидности.
Диета при гепатите зависит от стадии заболевания. При острых гепатитах назначается охранительно-щадящий режим, который включает госпитализацию, постельный или строгий постельный режим (при угрозе печеночной энцефалопатии) и диетическое питание. Когда желтуха спадает пациента переводят на палатный режим. При всех острых гепатитах первое время назначают более щадящую Диету № 5А. Диеты отличаются степенью щажения, способами приготовления блюд и поэтому назначаются в разные периоды заболеваний.
Механическое действие блюд определяется их консистенцией и объемом, степенью измельчения и обработкой (варка или жаренье). Химическое действие оказывают вещества, входящие в состав продуктов. Сильными раздражителями являются экстрактивные вещества и эфирные масла.
Целью назначения щадящей диеты является щажение всех органов пищеварения. Она обуславливает покой органам ЖКТ и прежде всего печени, что важно в острый период, и способствует нормализации ее функции. С целью дезинтоксикации на первое время увеличивают потребление жидкости (2-2,5 л ).
Диета полноценна по содержанию белков (100 г) и углеводов (400 г), но ограничено до 70 г содержание жиров. При наличии диспепсических явлений (тошнота, рвота, отвращение к пище, вздутие, запоры или поносы) количество жиров еще больше уменьшают (50 г), а при непереносимости исключают растительные масла. Питание обогащают источниками белков, липотропных веществ (творог) и витаминов (ягоды, овощи, фрукты, соки). Увеличивать содержание легкоусвояемых углеводов не рекомендуется, поскольку это может нарушить желчевыделительную функцию. Организуется 5-6-ти разовое питание.
Питание в острый период включает:
- Паровые и отварные блюда из перекрученного мяса и измельченных отварных овощей. Исключаются пассерование, тушение и жарка.
- Уменьшенное количество тугоплавких жиров и соли.
- Повышено количество липотропных продуктов (творог, гречневая крупа, сыворотка, клетчатка, пахта, полиненасыщенные жирные кислоты).
- Супы, приготовленные на овощных бульонах с крупами и перетертыми овощами. Для заправки супов овощи поджаривать нельзя. Разрешены супы-пюре. Заправляют супы сливочным маслом, сметаной, молоком или сливками.
- Несвежий пшеничный хлеб (I и II сорта) и несдобное печенье.
- Нежирное мясо и рыба в отварном и паровом виде и только рубленные изделия. Рыбу можно готовить куском.
- Манная, гречневая каша, рис, овсяная крупа и овсяные хлопья, из которых варят каши на воде (можно добавлять молоко). Каши перетирают до полужидкой консистенции. Разрешается тонкая отварная вермишель и мелкие макаронные изделия.
- Нежирные кисломолочные молочные продукты, полужирный творог (натуральные и блюда из него). Молоко и сливочное масло — только в блюда. Сметану используют как приправу к блюдам.
- Белковые омлеты.
- Растительное масло только при хорошей переносимости (в готовые блюда).
- Овощи (картофель, цветная капуста, тыква, морковь и свекла) отварными и перетертыми, а также в виде пюре.
- Спелые, сладкие фрукты в сыром виде употребляют только протертыми, запеченными и отварными.
- Чай с лимоном, чай с молоком, настой шиповника, вода без газа.
- Бульоны.
- Тугоплавкие жиры, специи, пряности, маринады и соления, консервы.
- Грубая клетчатка (бобовые, брюква, орехи, семечки, грибы, белокочанная капуста), овощи с эфирными маслами (редис, лук, чеснок, зеленый лук, редька).
- Жирное мясо, субпродукты и жирная рыба.
- Кондитерские изделия с кремом, черный хлеб, сдоба, пшено.
- Кофе, мороженое, шоколад, какао.
- Яичные желтки.
- Кислые фрукты и ягоды, овощи и фрукты в сыром виде.
- Алкоголь и напитки с газом.
При отсутствии осложнений Стол № 5А назначают до 6 недель. Далее больного переводят базовый Стол №5, которой рекомендуется на 6-12 месяцев. Диеты отличаются степенью механического и химического щажения, способами приготовления блюд, поэтому и назначаются в разные периоды заболевания. После острого гепатита рекомендуется ограничивать занятия спортом и тяжелый физический труд, исключается работа в ночную смену и длительные командировки.
Диета при гепатите и циррозе печени при хроническом течении и в период вне обострения — это Стол №5, о котором подробно будет сказано ниже. В питание вносят коррективы, если отмечаются явления застоя желчи: ограничивают сахар и вводят больше овощей, фруктов, овощных и фруктовых соков, а также растительные масла. Общее количество жиров в таком случае немного увеличивается, а растительные жиры составляют в рационе 35% от всех жиров.
При доброкачественном течении заболеваний допустима Диета № 15 — общий стол, но находясь на нем больной должен исключить жирное мясо, копчености, острые закуски, пряности, тесто (сдобное и слоеное), овощи с эфирными маслами. Запрещено употребление алкоголя. При обострении больного временно переводят на Стол № 5А.
Если цирроз печени имеет доброкачественное течение и состояние больного в течение многих лет остается удовлетворительным, показан базовый стол. При диспепсических явлениях — № 5А. Если отмечаются поносы и стеаторея (признаки нарушения усвоения жиров), то количество жиров ограничивают до 50-60 г, исключают молоко и послабляющие продукты.
При циррозе, протекающем с асцитом, рекомендована диета сниженной энергоценности (до 2000 ккал), содержащей белка 70 г и не более 0,5 г соли. Все блюда готовят без соли. Разрешено употребление бессолевого хлеба и масла. Уменьшают также количество жидкости и вводят калий содержащие продукты. Питание должно быть преимущественно вегетарианским. Целесообразно на несколько дней (до 10) переводить больного на бессолевой Стол № 7.
При накоплении в крови азотистых шлаков количество животных белков еще больше сокращают, но увеличивают содержание легкоусвояемых углеводов. При отсутствии аппетита в диете должны преобладать свежие овощи, фрукты, их соки, кисломолочные продукты. Иногда в небольшом количестве разрешаются пряности и некрепкие мясные бульоны и супы на них.
Применение гепатотоксических препаратов, которые метаболизируются в печени может привести к токсическому гепатиту. Такими препаратами являются метотрексат, парацетамол, амоксициллин/клавуланат, флуклоксациллин, нестериоидные противовоспалительные средства, тетрациклин, сульфаниламиды, ко-тримоксазол, нифурантин.
Токсический гепатит вызывает злоупотребление алкоголя и его суррогатов. Токсическое воздействие этанола имеет прямую зависимость от концентрации в крови ацетата и ацетальдегида, который обладает гепатотоксическим действием, нарушает функцию клеточных мембран. Прием алкоголя на фоне приема любых медикаментов, которые используются в терапевтических дозах, приводит к повышению чувствительности к ним и токсическому поражению печени.
Некоторые промышленные яды обладают сродством к печеночной ткани и производят эффект, поступая даже в небольших дозах. Это галовакс, хлороформ, азокрасители, стирол, бензол, фосфор, фосфорорганические пестициды, мышьяк. Острые поражения печени ядами чрезвычайно редки.
При токсическом гепатите печени появляются боли в подреберье, тошнота, слабость, прогрессирующая желтуха, изменения показателей функции печени и ее увеличение. Лечение заключается в исключении контакта с токсическим веществом, назначении дезинтоксикационной терапии, энтеросорбентов, гепатопротекторов, витаминов и желчегонных препаратов. При токсическом гепатите рекомендации по лечебному питанию не отличаются от вышеописанных.
Читайте также:





