Советы по лечению вирусов

Противовирусные препараты с иммуномодулирующими свойствами помогают облегчить симптомы простуды, а также снизить риск развития осложнений.

АМИКСИН ® за счет активации выработки 4 видов интерферонов борется с вирусной инфекцией на всех этапах ее развития в организме человека, поэтому лекарство может быть рекомендовано к приему на любой стадии простуды.
Узнать больше…

Препараты тилорона являются современными противовирусными и иммуностимулирующими средствами.

АМИКСИН ® включен в перечень жизненно необходимых и важнейших лекарственных препаратов, утвержденный в Государственном реестре предельных отпускных цен производителей на лекарственные препараты.
Подробнее…


Для лечения гриппа и других ОРВИ АМИКСИН ® может применяться у взрослых и детей с 7 лет.
Узнать подробнее про АМИКСИН ® …


АМИКСИН ® 125 мг может быть рекомендован как для лечения простуды, так и для ее предупреждения, в том числе лицам, состоящим в контакте с больным.
Узнать больше…

О гриппе и ОРВИ мы слышим практически каждый год: с наступлением осени и весны врачи говорят об очередной вспышке заболеваемости. И всегда специалисты подчеркивают, что оставлять без внимания симптомы нельзя. Вторичные бактериальные осложнения и обострения легочных патологий — вот лишь некоторые последствия, к которым может привести ОРВИ, перенесенное на ногах [1] . А грипп еще опаснее. Поговорим сегодня об основных способах и средствах лечения ОРВИ и гриппа.
Принципы лечения ОРВИ и гриппа
На сегодняшний день известно порядка 200 возбудителей гриппа и ОРВИ, и этот список, к сожалению, расширяется [2] . Основных вирусов, вызывающих собственно грипп, выявлено три — А, В и С. Более обширная группа возбудителей становится причиной ОРВИ: аденовирусы, вирусы парагриппа, риновирусы и другие [3] .
Вирусы передаются воздушно-капельным путем от заболевших людей при чихании и кашле. Но заражение может происходить и через предметы обихода, прикосновения [5] . Симптомы ОРВИ и гриппа развиваются внезапно: обычно на фоне хорошего самочувствия начинается головная боль, человек чувствует слабость, температура поднимается до 38 градусов и выше, пациенты жалуются на боль в мышцах и суставах.
К первым проявлениям гриппа присоединяются катаральные явления: слизистые глотки и носа отекают, начинается насморк, саднение или боли в горле, а по мере развития заболевания — боли за грудиной и сухой кашель. В течение двух–трех дней больной чувствует себя особенно плохо, так как присутствует и лихорадка, и симптомы интоксикации, и катаральные явления. Если вовремя начать лечение, температура обычно спадает через три–пять дней, но кашель и выделения из носа могут беспокоить до 10 дней [6] .
Но так выглядит общая картина заболевания. В зависимости от конкретного возбудителя у больного могут быть и другие симптомы: конъюнктивит, поражение печени, кишечные расстройства и т.д [7] .
Современный подход к лечению гриппа и ОРВИ предполагает комплексное воздействие. Важная его часть — применение этиотропных средств, то есть тех, которые воздействуют непосредственно на причину заболевания [9] . В частности, это противовирусные средства, а также препараты, повышающие интенсивность работы иммунной системы.
Противовирусные препараты
Иммуномодулирующие препараты
Второй важный этап в схеме лечения гриппа — использование препаратов, стимулирующих иммунную систему. Однако каждое из перечисленных ниже лекарств имеет свои особенности.
Препараты на основе интерферона
Взрослым для лечения гриппа и ОРВИ рекомендуется применять по одному суппозиторию (500000 МЕ) 2 раза в сутки в течение 5 суток. Детям до 7 лет, в том числе новорожденным — по одному суппозиторию (150000 МЕ) 2 раза в сутки в течение 5 суток [29] .
Грипп и ОРВИ протекают с целым рядом неприятных симптомов, в числе которых головная боль, кашель, насморк, озноб, заложенность носа и т.д. Ждать, пока организм справится с вирусом, не всегда разумно: чтобы улучшить общее состояние, рекомендуется проводить симптоматическое лечение.
Веления времени таковы, что многие из нас не могут долго болеть: работа, ежедневные заботы, множество обязательств заставляют переносить болезнь на ногах. Но в случае ОРВИ или гриппа это может еще ослабить организм, а в итоге ухудшить состояние.
Если врач выписывает больничный лист, не отказывайтесь от него и проведите несколько дней в постели. Только в проветриваемой комнате: вопреки устоявшемуся мнению о том, что в комнате больного должно быть тепло, температуру в помещении лучше поддерживать на уровне 20 градусов, а также следить за влажностью воздуха. Так можно избежать пересыхания слизистых.
Еще один важный пункт — обильное питье. Во-первых, если у пациента высокая температура, он теряет много жидкости с потом — эти потери необходимо восполнять. Во-вторых, обильное потребление жидкости провоцирует активное мочеиспускание, и это помогает организму избавляться от токсинов. Не стоит забывать про народные средства: чай с малиной, с лимоном, теплое молоко и мед. Питание во время болезни должно быть легким и хорошо усваиваемым: отварное мясо, птица, молочные продукты.
Сегодня многие препараты, в том числе и перечисленные выше, рекомендуются не только для медикаментозного лечения ОРВИ, но и для профилактики заболевания. Однако вакцинация продолжает удерживать пальму первенства в этом вопросе.
Делать прививки от гриппа рекомендуется в первую очередь людям, у которых высок риск заболеть или которые наиболее вероятно могут столкнуться с осложнениями. В эту группу входят дети, пожилые люди, люди с хроническими заболеваниями, а также те, кто часто контактирует с больными (в первую очередь это касается персонала больниц и поликлиник).
Конечно, вакцины не дают абсолютной гарантии, что ОРВИ или грипп не разовьется. По данным исследований, действенность вакцин составляет 70–90% [36] . Также прививка не может защитить от всех возможных вирусов, вызывающих ОРВИ: защита от одного штамма не дает защиты от всех других, но повышает вероятность прожить год без болезни.
Широкая распространенность гриппа и ОРВИ заставляет искать все новые и новые средства для быстрого и эффективного лечения и профилактики заболеваний. Однако основной принцип терапии остается неизменным — лечение ОРВИ должно быть комплексным и проводить его надо только под наблюдением врача. В противном случае заметно повышается риск развития опасных осложнений, в числе которых бронхит, гайморит, отит, пневмония.

Новая коронавирусная инфекция была зафиксирована в Китае в конце 2019 года.
Новая коронавирусная инфекция была зафиксирована в Китае в конце 2019 года.
За несколько месяцев болезнь распространилась более чем на 140 стран.
За несколько месяцев болезнь распространилась более чем на 140 стран.
Всемирная организация здравоохранения признала вспышку COVID-19 пандемией.
Всемирная организация здравоохранения признала вспышку COVID-19 пандемией.
Ученые из многих стран мира приступили к разработке вакцины от коронавируса.
Ученые из многих стран мира приступили к разработке вакцины от коронавируса.
В России уже создали три прототипа вакцины, а также препарат для лечения COVID-19.
В России уже создали три прототипа вакцины, а также препарат для лечения COVID-19.
Однако появления готовой вакцины стоит ждать не ранее чем через год, предупреждали в Минздраве.
Однако появления готовой вакцины стоит ждать не ранее чем через год, предупреждали в Минздраве.
При этом отечественные ученые уже расшифровали геном коронавируса.
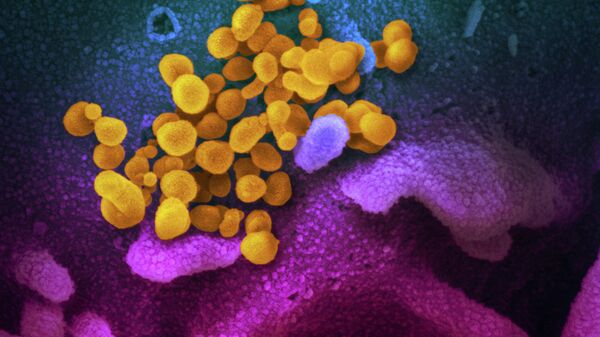
При этом отечественные ученые уже расшифровали геном коронавируса.
Накануне американские медики опубликовали первые результаты испытаний вакцины.
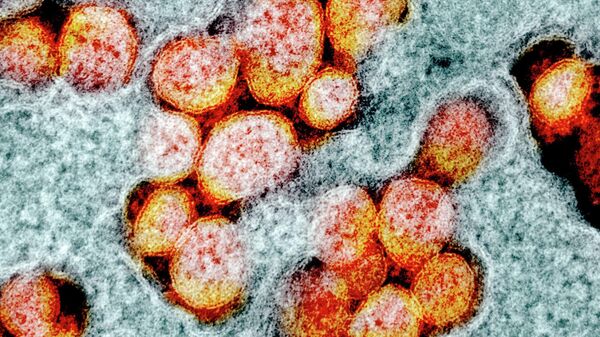
Накануне американские медики опубликовали первые результаты испытаний вакцины.
В процессе разработки ученые руководствовались опытом борьбы с вирусами SARS и MERS.
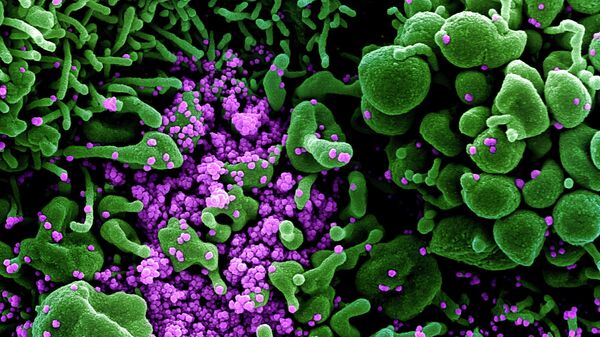
В процессе разработки ученые руководствовались опытом борьбы с вирусами SARS и MERS.
Новая коронавирусная инфекция была зафиксирована в Китае в конце 2019 года.
За несколько месяцев болезнь распространилась более чем на 140 стран.
Всемирная организация здравоохранения признала вспышку COVID-19 пандемией.
Ученые из многих стран мира приступили к разработке вакцины от коронавируса.
В России уже создали три прототипа вакцины, а также препарат для лечения COVID-19.
Однако появления готовой вакцины стоит ждать не ранее чем через год, предупреждали в Минздраве.
При этом отечественные ученые уже расшифровали геном коронавируса.
Накануне американские медики опубликовали первые результаты испытаний вакцины.
В процессе разработки ученые руководствовались опытом борьбы с вирусами SARS и MERS.

Минздрав 9 апреля обновил рекомендации по профилактике, диагностике и лечению коронавирусной инфекции. В документе уточнили основные симптомы, которые проявляются чаще всего при заражении. Это высокая температура, сухой кашель, одышка, сильная утомляемость и чувство заложенности в грудной клетке. Реже наблюдается насморк, боль в горле, снижение обоняния и вкуса и конъюнктивит. При возникновении этих симптомов необходимо срочно обратиться к врачу. И нужно помнить, что инкубационный период при заражении составляет от двух до 14 суток. Кроме того, Минздрав расширил список лекарственных препаратов, рекомендованных для лечения коронавирусной инфекции. Теперь их 9. Еще три проходят клинические испытания.
А еще врачи НИИ имени Склифосовского начали применять для лечения коронавируса COVID-19 новый Экспериментальный метод — переливание плазмы крови. Доноры — переболевшие пациенты.
Это не панацея от коронавируса, но может сработать. Методика — экспериментальная, несколько раз подчеркивают в институте Склифосовского. Один из доноров Дмитрий Задорожный заболел в Германии, вылечился в Коммунарке: Готов помочь другим.
"Был момент, когда дышать было тяжело, — рассказывает донор крови Дмитрий Задрожный. — Это было самое сложное, а потом пошло на поправку. И все закончилось".
Таких доноров пока 11 человек. Плазму их крови введут зараженным, чтобы антитела, которые организм выработал в борьбе с коронавирусом, снова помогли победить инфекцию.
"Положительный эффект в том, что пациент не ухудшается, — подчеркивает директор НИИ имени Н.В. Склифосовского Сергей Петриков. — И мы надеемся, что у них будет хороший исход".
Доказательная медицина пока молчит. Ведь чтобы установить, помогает ли переливание плазмы, нужно измерить вирусную нагрузку на организм до и после. Но в сложившихся условиях приходится действовать быстро.
"Человек впервые познакомился с этим вирусом, многие иммунные ответы недостаточно изучены, поэтому мы действуем крайне осторожно. Внедрение в иммунную систему человека — это шаг ответственный", — оговаривается при этом руководитель Департамента здравоохранения Москвы Алексей Хрипун.
Первыми о том, что переливание плазмы помогает, в январе заявили китайские медики, которые работали в Ухане. Плазму выздоровевших перелили 10 пациентам в тяжелом состоянии, которые лежали в реанимации. Через три дня у всех улучшилось состояние. В итоге все они выздоровели.
Уже переливают плазму в больницах Южной Кореи, Германии, США.
"В среднем у людей самый высокий уровень антител будет через 3-4 недели после того, как они заболели", — поясняет врач нью-йоркского госпиталя Mount Sinai Николь Бувье.
После того, как донор сдал кровь, плазма отправляется в лабораторию. Ее проверяют и обеззараживают, чтобы не занести в организм больного какую-нибудь другую инфекцию от выздоровевшего.
Время на обработку — от двух до 10 часов. Путь плазмы от донора к больному стараются ускорить, ведь иногда счет идет на часы.
В лабораториях заканчивают работать над новыми тест-системами, которые позволят определять количество антител в крови тех, кто уже победил коронавирус. Как только работа будет завершена, а трудятся по 14-16 часов, врачи получат новое оружие в борьбе с коронавирусом. Они смогут определять, какая плазма эффективнее всего.
И не только это.
"Сложно давать обещания. Мы получили работающий прототип. Теперь вопрос в производственных площадках", — говорит Григорий Ефимов о тест-системах.
В институте Склифосовского сейчас ждут результатов. Через пару дней будет ясно, работает или нет. Если да, то процедуру начнут проводить по всей России.

АиФ.ru: Владимир Владимирович, какие меры профилактики используют для защиты от респираторных заболеваний, например, гриппа или того же коронавируса?
Владимир Никифоров: Сейчас у нас период гриппозный, период острых респираторных заболеваний разного рода, в том числе и известной раскручивающейся в Китае истории с коронавирусной инфекцией. Все они относятся к респираторным вирусам, поэтому по отношению ко всем ним используются абсолютно одинаковые стандартные методы профилактики. Ничего нового или экстраординарного никто пока не придумал.

Например, никто не отменял частое мытье рук и соблюдение правил личной гигиены. Причем руки желательно мыть как можно чаще. Только не используйте постоянно дезинфицирующие средства, потому что мытье рук с ними приведет к тому, что может развиться экзема. Ведь у человека на коже определенная смазка, определенный индивидуальный микробный набор, который свойственен каждому, мы же не стерильны. И, если разрушить эту стандартную для нас микробиоту, можно прийти к тому, что потом у нас возникнут разные кожные заболевания. Поэтому использовать следует самое обычное мыло.

Также желательно руки держать подальше от глаз, рта и носа. Некоторые вирусы передаются именно через рот, а вызывают клинику, похожую на респираторные заболевания.
— А что с масками? Сейчас все в них ходят.
— Да, про маски надо не забывать. Но носить их следует правильно. С такой защитой стоит быть осторожнее, потому что маску можно носить не более полутора часов кряду, потом ее нужно менять. В противном случае она наберет в себя столько всего, что окажется только во вред. Можно провести аналогию с обычными забитыми фильтрами, когда от переизбытка давления на них становится только хуже. Поэтому для одной маски полтора часа ношения — это максимум. Перед тем как надеть новую, желательно все-таки рот и нос прополоскать физраствором или препаратами на основе морской воды, их сейчас много в аптеках. Потому что маска мешает нормальному выдоху и работе нашего мерцательного эпителия в носу, который должен выводить все лишнее. Получается, что, с одной стороны, она защищает нас от агрессоров извне, с другой — мешает выводить то, что нам не нужно.
— Что еще стоит учитывать?
— Желательно не ходить с распущенными волосами, чтобы не нацеплять на них бактерий и вирусов. Кроме того, стоит воздерживаться от массовых мероприятий, которые проводятся в закрытых помещениях. Лучше больше выходить на улицу: гулять, парки посещать. На улице вируса нет. Не забывайте и почаще проветривать квартиру.

— А что вы можете сказать про прививки?
— Оптимальной профилактикой является, конечно же, вакцинация. Однако вакцина есть только против гриппа. Вакцины против других вирусов, в том числе и коронавируса, пока нет.
— А витамины стоит попить?
— На самом деле будет больше пользы, если пойти и купить свежих овощей и фруктов. Витамины нужно получать в естественном виде, а не в виде таблеток, это мое мнение. Сегодня купить овощи и фрукты не проблема. Отличным решением станет, например, перец. Витамина С в нем, кстати, больше, чем в лимоне. Помидоры, огурцы, яблоки — всего в магазинах полно.
Все эти меры помогают от всех респираторных заболеваний в целом. Вирусы (что грипп, что коронавирус и другие) крайне нестойкие. Поэтому супердезинфицирующих растворов для профилактики не требуется. Ничего нового нет, а гибель человечеству в ближайшее время не грозит.
УТВЕРЖДАЮ
Министр здравоохранения Российской Федерации
УТВЕРЖДАЮ
Руководитель Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека
М.А. Мурашко
А.Ю. Попова
Временные методические рекомендации
ПРОФИЛАКТИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ НОВОЙ КОРОНАВИРУСНОЙ ИНФЕКЦИИ (2019-nCoV)
Версия 1 (29.01.2020)
Введение
1. Этиология и патогенез…. . 2
2. Эпидемиологическая характеристика…. 4
3. Диагностика коронавирусной инфекции . 6
3.1. Алгоритм обследования пациента с подозрением на новую
коронавирусную инфекцию, вызванную 2019-nCoV…. 6
3.2. Клинические особенности коронавирусной инфекции . 9
3.3. Лабораторная диагностика коронавирусной инфекции . 10
4. Лечение коронавирусной инфекции . 12
4.1. Этиотропная терапия…. 12
4.2. Патогенетическая терапия…. 14
4.3. Симптоматическая терапия . 17
4.4. Особенности клинических проявлений и лечения заболевания у
детей…. 17
4.4.1. Особенности клинических проявлений…. 17
4.4.2. Особенности лечения…. 20
4.5. Терапия неотложных состояний при коронавирусной инфекции…. 24
4.5.1. Интенсивная терапия острой дыхательной недостаточности….
4.5.1.1 Проведение неинвазивной и искусственной вентиляции легких….
4.5.1.2 Проведение экстракорпоральной мембранной оксигенации….
4.5.2. Лечение пациентов с септическим шоком…. 26
5. Профилактика коронавирусной инфекции…. 27
5.1. Специфическая профилактика коронавирусной инфекции…. 27
5.2. Неспецифическая профилактика коронавирусной инфекции…. 28
5.3. Медикаментозная профилактика коронавирусной инфекции…. 30
6. Маршрутизация пациентов и особенности эвакуационных мероприятий больных или лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.1. Маршрутизация пациентов и лиц с подозрением на новую коронавирусную инфекцию, вызванную 2019-nCoV…. 30
6.2. Особенности эвакуационных мероприятий больных или лиц с подозрением на новой коронавирусную инфекцию, вызванную 2019— nCoV, и общие принципы госпитализации больного, подозрительного на заболевание коронавирусной инфекцией . 34
Приложение 1-4. 44
1
ВВЕДЕНИЕ
Появление в декабре 2019 г. заболеваний, вызванных новым коронавирусом (2019-nCoV), поставило перед специалистами в области охраны здравоохранения и врачами трудные задачи, связанные с быстрой диагностикой и клиническим ведением больных c этой инфекцией. В настоящее время сведения об эпидемиологии, клинических особенностях, профилактике и лечении этого заболевания ограничены. Известно, что наиболее распространенным клиническим проявлением нового варианта коронавирусной инфекции является пневмония, у значительного числа пациентов зарегистрировано развитие острого респираторного дистресс— синдрома (ОРДС).
Рекомендации, представленные в документе, в значительной степени базируются на фактических данных, опубликованных специалистами ВОЗ, китайского и американского центра по контролю за заболеваемостью, а также Европейского Центра по контролю за заболеваемостью в материалах по лечению и профилактике этой инфекции.
Методические рекомендации предназначены для врачей лечебно— профилактических учреждений инфекционного профиля, а также врачей— реаниматологов отделений интенсивной терапии инфекционного стационара.
1. ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Коронавирусы (Coronaviridae) – это большое семейство РНК— содержащих вирусов, способных инфицировать человека и некоторых животных. У людей коронавирусы могут вызвать целый ряд заболеваний – от легких форм острой респираторной инфекции до тяжелого острого респираторного синдрома (ТОРС). В настоящее время известно о циркуляции среди населения четырех коронавирусов (HCoV-229E, -OC43, -NL63 и —
HKU1), которые круглогодично присутствуют в структуре ОРВИ, и, как правило, вызывают поражение верхних дыхательных путей легкой и средней тяжести.
По результатам серологического и филогенетического анализа коронавирусы разделяются на три рода: Alphacoronavirus, Betacoronavirus и Gammacoronavirus. Естественными хозяевами большинства из известных в настоящее время коронавирусов являются млекопитающие.
До 2002 года коронавирусы рассматривались в качестве агентов, вызывающих нетяжелые заболевания верхних дыхательных путей (с крайне редкими летальными исходами). В конце 2002 года появился коронавирус (SARS-CoV), возбудитель атипичной пневмонии, который вызывал ТОРС у людей. Данный вирус относится к роду Betacoronavirus. Природным резервуаром SARS-CoV служат летучие мыши, промежуточные хозяева – верблюды и гималайские циветты. Всего за период эпидемии в 37 странах по миру зарегистрировано более 8000 случаев, из них 774 со смертельным исходом. С 2004 года новых случаев атипичной пневмонии, вызванной SARS-CoV, не зарегистрировано.
В 2012 году мир столкнулся с новым коронавирусом MERS (MERS— CoV), возбудителем ближневосточного респираторного синдрома, также принадлежащему к роду Betacoronavirus. Основным природным резервуаром коронавирусов MERS-CoV являются верблюды. С 2012 года зарегистрировано 2494 случая коронавирусной инфекции, вызванной вирусом MERS-CoV, из которых 858 закончились летальным исходом. Все случаи заболевания географически ассоциированы с Аравийским полуостровом (82% случаев зарегистрированы в Саудовской Аравии). В настоящий момент MERS-CoV продолжает циркулировать и вызывать новые случаи заболевания.
Новый коронавирус 2019-nCoV (временное название, присвоенное Всемирной организацией здравоохранения 12 января 2020 года) представляет собой одноцепочечный РНК-содержащий вирус, относится к семейству Coronaviridae, относится к линии Beta-CoV B. Вирус отнесен ко II группе патогенности, как и некоторые другие представители этого семейства (вирус SARS-CoV, MERS-CoV).
Коронавирус 2019-nCoV предположительно является рекомбинантным вирусом между коронавирусом летучих мышей и неизвестным по происхождению коронавирусом. Генетическая последовательность 2019— nCoV сходна с последовательностью SARS-CoV по меньшей мере на 70%.
Патогенез новой коронавирусной инфекции изучен недостаточно. Данные о длительности и напряженности иммунитета в отношении 2019— nCoV в настоящее время отсутствуют. Иммунитет при инфекциях, вызванных другими представителями семейства коронавирусов, не стойкий и возможно повторное заражение.
2. ЭПИДЕМИОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА
Пути передачи инфекции: воздушно-капельный (при кашле, чихании, разговоре), воздушно-пылевой и контактный. Факторы передачи: воздух, пищевые продукты и предметы обихода, контаминированные 2019-nCoV.
Установлена роль инфекции, вызванной2019-nCoV, как инфекции, связанной с оказанием медицинской помощи. По состоянию на 23.01.2020 в одной из больниц г. Ухань выявлено 15 подтвержденных случаев заболевания среди врачей, контактировавших с больными 2019-nCoV.
Стандартное определение случая заболевания новой коронавирусной инфекции 2019-nCoV
Подозрительный на инфекцию, вызванную 2019-nCoV, случай:
— наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании со следующими данными эпидемиологического анамнеза:
— посещение за последние 14 дней до появления симптомов эпидемиологически неблагополучных по 2019-nCoV стран и регионов (главным образом г. Ухань, Китай);
— наличие тесных контактов за последние 14 дней с лицами, находящимися под наблюдением по инфекции, вызванной новым коронавирусом2019-nCoV, которые в последующем заболели;
— наличие тесных контактов за последние 14 дней с лицами, у которых лабораторно подтвержден диагноз 2019-nCoV.
Вероятный случай инфекции, вызванной 2019-nCoV:
— наличие клинических проявлений тяжелой пневмонии, ОРДС, сепсиса в сочетании с данными эпидемиологического анамнеза (см. выше).
Подтвержденный случай инфекции, вызванной 2019-nCoV:
1.Наличие клинических проявлений острой респираторной инфекции, бронхита, пневмонии в сочетании с данными эпидемиологического анамнеза (см. выше).
2. Положительные результаты лабораторных тестов на наличие РНК 2019-nCoV методом ПЦР.
3. ДИАГНОСТИКА КОРОНАВИРУСНОЙ ИНФЕКЦИИ
3.1. АЛГОРИТМ ОБСЛЕДОВАНИЯ ПАЦИЕНТА С ПОДОЗРЕНИЕМ НА НОВУЮ КОРОНАВИРУСНУЮ ИНФЕКЦИЮ, ВЫЗВАННУЮ 2019-NCOV
Диагноз устанавливается на основании клинического обследования,
данных эпидемиологических анамнеза и результатов лабораторных исследований.
1. Подробная оценка всех жалоб, анамнеза заболевания,
эпидемиологического анамнеза. При сборе эпидемиологического анамнеза обращается внимание на посещение в течение 14 дней до первых симптомов, эпидемически неблагополучных по 2019-nCoV стран и регионов (в первую очередь г. Ухань, Китай), наличие тесных контактов за последние 14 дней с лицами, подозрительными на инфицирование2019-nCoV, или лицами, у которых диагноз подтвержден лабораторно.
2. Физикальное обследование, обязательно включающее:
— оценку видимых слизистых оболочек верхних дыхательных путей,
— аускультацию и перкуссию легких,
— пальпацию лимфатических узлов,
— исследование органов брюшной полости с определением размеров печени и селезенки,
— термометрию,
с установлением степени тяжести состояния больного.
3. Лабораторная диагностика общая:
-выполнение общего (клинического) анализа крови с определением уровня эритроцитов, гематокрита, лейкоцитов, тромбоцитов, лейкоцитарной формулы;
-биохимический анализ крови (мочевина, креатинин, электролиты, печеночные ферменты, билирубин, глюкоза, альбумин). Биохимический анализ крови не дает какой-либо специфической информации, но обнаруживаемые отклонения могут указывать на наличие органной дисфункции, декомпенсацию сопутствующих заболеваний и развитие осложнений, имеют определенное прогностическое значение, оказывают влияние на выбор лекарственных средств и/или режим их дозирования;
-исследование уровня С-реактивного белка (СРБ) в сыворотке крови. Уровень СРБ коррелирует с тяжестью течения, распространенностью воспалительной инфильтрации и прогнозом при пневмонии;
— пульсоксиметрия с измерением SpO2 для выявления дыхательной недостаточности и оценки выраженности гипоксемии. Пульсоксиметрия является простым и надежным скрининговым методом, позволяющим выявлять пациентов с гипоксемией, нуждающихся в респираторной поддержке и оценивать ее эффективность;
— пациентам с признаками острой дыхательной недостаточности (ОДН) (SрO2 менее 90% по данным пульсоксиметрии) рекомендуется исследование газов артериальной крови с определением PaO2, PaCO2, pH, бикарбонатов, лактата;
— пациентам с признаками ОДН рекомендуется выполнение коагулограммы с определением протромбинового времени, международного нормализованного отношения и активированного частичного тромбопластинового времени.
4. Лабораторная диагностика специфическая:
4. ЛЕЧЕНИЕ КОРОНАВИРУСНОЙ ИНФЕКЦИИ
Читайте также:


