Собаки переносчики вируса от мышей
Вы знаете, какие болезни переносят крысы и мыши? Если нет, то наша статья для вас обязательна к прочтению прямо сейчас – это жизненно важно. Итак, заболевания, которые передаются человеку от животного, носят название природно-очаговых. Большинство из них зараженный человек передать другому человеку или животному не может. Нередко контакт с очагом инфекции влечет тяжелые последствия – вплоть до летального исхода. Чтобы избежать таких трагических последствий и житель села, и горожанин должен владеть информацией о том, как переносятся подобные заболевания, стадии их развития, и знать профилактические меры, для того, чтобы предотвратить заражение.
Как может произойти заражение

Грызуны реально представляют угрозу для здоровья и жизни человека
Есть несколько способов передачи инфекции от мышей и крыс к человеку:
- Через укусы.
- Употребление инфицированных овощей, фруктов, воды.
- Посредством вредителей, живущих на мышах или крысах.
- Вирусы также могут попадать через дыхательные пути, если человек работает в помещениях, где были обнаружены места скоплений крыс или мышей.
Какие инфекционные заболевания переносят грызуны
Инфекция может передаваться человеку, как от непосредственных переносчиков, так и от вредителей, живущих на грызунах. Если человека кусает зараженное насекомое или он вдыхает бактерии чумы – смерть может наступить через несколько суток. Но, к счастью, современные антибиотики способны вылечить этот страшный недуг.
Болезнь, передающаяся воздушно-пылевым путем. Когда человек вдыхает зараженную пыль, например, при земляных работах, перенося солому или сено, убирая помещения, населенные грызунами. А также при непосредственном контакте с зараженными животными. Период протекания лихорадки – 10-45 дней. Болезнь проявляется сразу и резко – начинаются сильные головные боли, повышение температуры тела, боли в поясничном отделе. Через несколько дней добавляются такие симптомы, как рвота, головокружение, слабость, жажда, ломкость в теле, проблемы с мочеиспусканием (болевые ощущения). Осложнения при таком заболевании очень опасны: сердечно-сосудистая или почечная недостаточность, отечность органов дыхания, кровоизлияния в мозг.
Инфекция в организм человека попадает через зараженную воду или продукты питания, а также если долгое время контактировать с зараженным животным. Заболевание можно подхватить, купаясь в неизвестных открытых водоемах, во время использования для бытовых нужд некипяченой воды из таких водоемов.
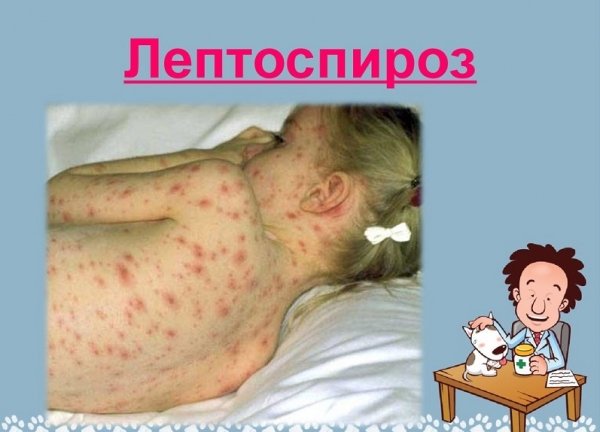
Ужасная болезнь, переносчиком которой являются мыши и крысы
Инфекция также может попасть в человечески организм через микротравмы на кожных покровах или слизистых оболочках (например, при лечении зараженных животных). Период развития заболевания – от 5 до 30 дней. На начальных стадиях у человека поднимается температура до 39 градусов, ощущается сильная головная боль, тошнота, головокружение. Вместе с этими симптомами также появляются болевые ощущения в суставах, икроножных мышцах, которые только усиливаются при ходьбе. Лицо и шея отекают и краснеют. Иногда у человека может проявиться точечная сыпь, желтуха, реже – менингит. Болезнь может иметь серьезные осложнения – почечная недостаточность, проблемы с печенью и сердечно-сосудистой системой, помутнения роговицы глазного яблока.
Они живут в организме грызунов, и попадают в человеческий через употребленную ним зараженную пищу или воду. Поэтому необходимо мыть руки и продукты питания. Личинки ленточных червей при попадании в пищеварительный тракт, начинают развиваться и размножаться. Подвергая здоровье человека большим рискам и осложнениями.
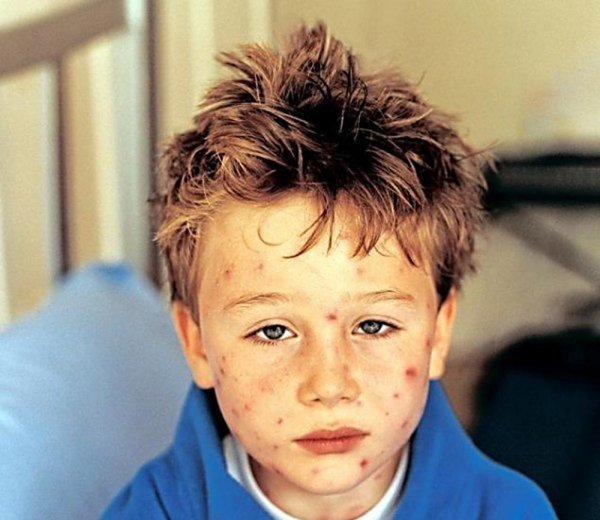
Проявление мышиного сыпного тифа
Можно ли заразиться от мышей этим недугом? Да, можно – заражение происходит при непосредственном укусе человека мышей или крысой Эту болезнь можно вылечить, принимая антибиотики. Однако, для людей пожилого возраста или с ослабленным иммунитетом заражение тифом может привести к летальному исходу. Основные признаки заболевания: тошнота, лихорадка, повышение температуры, сильный кашель, болезненные ощущения при любом движении.
Это заболевание имеет множество проявлений, несколько стадий протекания, может поразить любые органы и системы. Инфекция попадает в организм человека, когда тот употребляет продукты, которые не поддавались температурной обработке или долгое время пролежали в овощехранилищах. Реже человек заражается после употребления молока или молокопродуктов, необработанной воды. Наиболее опасные месяцы в году, когда риск заболеть возрастает в несколько раз – это февраль и март.
Инкубационный период заболевания – от 5 до 20 дней. Чаще всего, проявления псевдотуберкулеза острые и быстрые – резко ухудшается общее состояние человека, наступает слабость, ломкость мышц и суставов, повышается температура, болит голова. Также возможен сильный насморк, краснеет кожа лица, шеи и ладоней, першит горло, больно глотать. Через пару дней у зараженного человека наблюдается снижение аппетита, тошнота; на кожных покровах появляется крупная точечная сыпь, похожая на сыпь при скарлатине.
Профилактические меры
- Первым делом, в любых ситуациях необходимо избегать прямого контакта с грызунами и их пометом.
- Нельзя употреблять продукты питания с явными надгрызами или выделениями мышей или крыс.
- Запасы продуктов нужно всегда хранить в закрытых ящиках, чтобы вредители не могли туда пролезть.
- В пыльных складах и хранилищах должна быть только влажная уборка. Проводить которую, нужно в защитной одежде и в маске.
- Двор и приусадебный участок всегда должен быть чистый, без мусора, который и привлекает мелких вредителей.
- Во избежание заболевания лептоспирозом, не допускайте животных пить воду с открытых водоисточников, не купаетесь в неизвестных водоемах, вакцинируйте домашних питомцев.
- Перед едой, обязательно тщательно мойте овощи и фрукты, которые хранились на складах или в подвале.
К какому специалисту обратиться за помощью
Если после контакта с грызунами, или после их укуса вы наблюдаете у себя признаки, схожие с симптомами инфекционного заболевания – недомогание, тошноту, слабость в теле, высокую температуру немедленно обратитесь к инфекционисту. Если места укусов сильно покраснели и отекли, может понадобиться обработка зараженного участка специальными составами, а возможно и хирургическое вмешательство.
Опасность заражения тяжелой болезнью — одна из главных причин борьбы с мышами. Маленькие грызуны могут причинить значительный ущерб не только имуществу, но и здоровью жителей дома. Плохой новостью является и то, что при передаче болезни от мышей к человеку, симптомы могут не проявляться очень долгое время. Именно поэтому очень важно начать дератизацию сразу после обнаружения первых признаков грызунов в доме.
Какими способами передаются возбудители заболеваний?
Даже если человека никогда не кусала мышь, то это не значит, что он находится вне зоны риска. Разнообразие способов передачи болезни от мышей действительно поражает. 
Заразиться можно следующими способами:
- употребить пищу или воду, загрязненную фекалиями больного животного;
- вдохнуть пыль с шерстью и пометом;
- при прямом контакте с разлагающимся трупом грызуна;
- непосредственно после укуса.
Можно заразиться даже от своего домашнего животного.
Переносчиками некоторых вирусов являются клещи и блохи, пившие кровь у зараженной мыши. Также кошка, съевшая зараженного грызуна, может сама стать носителем болезни.
Виды болезней, переносчиками которых являются мыши
Но на самом деле список того, какими болезнями можно заразиться от грызунов гораздо длиннее.
И если заражение паразитами (клещами, глистами) не несет значительной угрозы, то инфекционные болезни могут закончиться летальным исходом.
7 основных заболеваний, которыми можно заразиться от мышей
Еще век назад к самым распространенным болезням, носителями которых являются грызуны, можно было отнести тиф и чуму. Но в настоящий момент регистрируются лишь единичные случаи смерти от заражения такими инфекциями. Поэтому внимание врачей обращено на следующие болезни.
Одним из наиболее распространенных заболеваний, переносчиками которых являются грызуны, считается сальмонеллез. Заражение происходит при контакте с фекалиями мыши. Опасность сальмонеллеза в том, что инфицированный человек также может передать бактерию любому другому. Один из штаммов сальмонеллы (Enterica), провоцирует развитие брюшного тифа. Болезнь необходимо оперативно лечить с помощью антибиотиков и вакцинации ведь, в противном случае, может развиться инфекционно-токсический шок.

Сальмонелла
Эта инфекционная болезнь вызывается бактериями вида Leptospira, которые находятся в моче инфицированных грызунов. Чаще всего лептоспиры попадают в организм человека (через рот, поврежденные слизистые оболочки глаз и носа) после прямого контакта с мышиной мочой.
Опасность бактерий Leptospira в том, что они могут находиться в воде или почве в течение нескольких недель, перед тем как погибнуть.
Особенно бдительными должны быть жители и гости тропических и субтропических зон (сочетание высокой температуры и влажности является наиболее благоприятным для размножения бактерий прямо в зараженной воде). Именно поэтому все путеводители настоятельно рекомендуют туристам не употреблять пресную воду из открытых источников.

Первые симптомы лептоспироза развиваются примерно через 14 дней после заражения. Их легко перепутать с признаками обычного гриппа:
- головная боль;
- озноб;
- боли в мышцах;
- тошнота;
- рвота;
- покраснение глаз;
- диарея;
- сыпь на коже.
Если не начать лечение специальными антибиотиками, то может развиться сильное осложнение: болезнь Вейля. Отсутствие правильной терапии на этом этапе может привести к полиорганной недостаточности, внутреннему кровотечению и смерти.

Возбудитель лептоспироза
- желтуха;
- опухшие лодыжки, руки или ноги;
- грудная боль;
- судороги;
- кашель с кровью.
Туляремия вызывается бактериями Francisella tularensis. От мышей человеку болезнь может передаться с помощью клещей и блох. Членистоногиие питаются зараженной мышиной кровью, после чего могут присосаться к здоровому человеку или дикому животному. В редких случаях передача бактерий происходит при употреблении сырого необработанного мяса.

Переносчики туляремии
Симптомы могут сопровождаться повышением температуры. Появление язвы на месте укуса клеща считается самым распространенным признаком заражения. Также могут опухнуть лимфатические узлы. Самая тяжелая форма инфекции будет сопровождаться кашлем, болями в груди и затрудненным дыханием. Если причиной туляремии стало употребление зараженного мяса, то появятся язвы во рту и тонзиллит.
При отсутствии правильного лечения, туляремические токсины могут поразить селезенку, печень, легкие.
Бартонеллез вызывается целым рядом разнообразных видов бактерий Bartonella. Заболевание передается от мышей домашним животным через укусы членистоногих (клещей, блох, вшей). Причем от зараженного животного к человеку болезнь может попасть через обычную царапину (именно поэтому необходимо регулярно показывать домашних питомцев ветеринару).

Бактерия Bartonella
У больных с бартонеллезом могут развиться симптомы воспаления сердечной мышцы (эндокардит, миокардит). Лечение антибиотиками позволит уничтожить бактерии Bartonella за несколько дней.
Хантавирусы попадают в кровь человека после прямого контакта с зараженной слюной, мочой и фекалиями, а также вдыхания пыли с мышиной шерстью.
Симптомы сходны с признаками ОРВИ и гриппа, что осложняет своевременную диагностику.
Чаще всего хантавирусная инфекция поражает жителей Китая, Корейской Народно-Демократической Республики и восточной России. Жителей Европы обычно поражает вид хантавируса под названием Пуумала. Стоит отметить, что в западных регионах болезнь походит в относительно легкой форме.
Выделяют восемь основных подтипов аренавирусов, провоцирующих схожие болезни. Каждый из этих семи типов вируса поражает только один вид грызунов, среди обитающих в определенном географическом регионе.
| № | Наименование заболевания | Вид мыши-переносчика | Регион распространения |
| 1 | Лимфоцитарный хореоменингит | Обычная домовая | Весь мир |
| 2 | Лихорадка Ласса | Натальская многососковая | Центральная Африка |
| 3 | Геморрагическая лихорадка Луйо | Точно не определен | Южная Африка, Замбия |
| 4 | Аргентинская геморрагическая лихорадка | Calomys laucha | Аргентина |
| 5 | Боливийская -//- | Calomus | Боливия |
| 6 | Венесуэльская -//- | Короткохвостая тростниковая | Венесуэла |
| 7 | Геморрагическая лихорадка Крым-Конго | Полевая | Европа, Конго |
Возбудители лихорадки передаются человеку во время употребления им зараженных пищевых продуктов или на сельскохозяйственных работах. Некоторые из аренавирусов могут передаваться от больного пациента к врачу, если последний имел непосредственный контакт с зараженной кровью.

Аренавирус
Токсоплазмоз провоцируется простейшими токсоплазмами. Несмотря на то, что основным переносчиком является домашняя кошка, мыши считаются промежуточными носителями вируса. У большинства людей симптомы могут не проявляться на протяжении всей жизни. В 90% случаев токсоплазмы находят у беременных женщин во время проведения стандартных анализов крови. Болезнь может привести к выкидышу, мертворождению и другим отклонениям здоровья у плода.
Конечно же, это далеко не все болезни, передающиеся от мышей человеку. Но именно вышеперечисленные заболевания чаще всего диагностируются после контакта с грызунами.

ТАСС, 21 апреля. Биологи из Китая, США и Канады выяснили, что даже ослабленная форма коронавируса может проникать в клетки почти всех видов млекопитающих, за исключением мышей и крыс. В частности, особенно сильно этому подвержены кролики. Предварительные результаты ученых опубликованы в электронной научной библиотеке bioRxiv.
"Мы изучили то, как вирус соединяется с 14 различными вариациями белка ACE2, который он использует для того, чтобы проникать в клетки легких. Эти опыты показали, что все версии этого белка, за исключением тех, которые встречаются у мышей и крыс, могут соединяться с SARS-CoV-2. Поэтому можно говорить о том, что вирус может заражать все эти виды млекопитающих", - пишут ученые.
Коронавирус нового типа SARS-CoV-2 проникает в клетки легких человека и других млекопитающих с помощью молекул белка ACE2, которые покрывают определенные типы клеток легких. Как ученые выяснили ранее, эти белки играют важную роль в жизнедеятельности SARS, возбудителя атипичной пневмонии и близкого родственника коронавируса нового типа.
У гена, который управляет производством этого белка, есть несколько разных вариаций в геномах разных млекопитающих. В каждой из них трехмерная структура ACE2 меняется. Как показали первые опыты на животных, эти вариации не дают вирусу проникать в клетки собак, свиней и мышей, но при этом не мешают заражению кошек, хорьков и обезьян. Поэтому макак-резусов сейчас используют как основных модельных животных при изучении коронавирусной инфекции и проверке лекарств и вакцин от этой болезни.
Биологи из Медицинского университета Пекина (Китай), Западного университета в Лондоне (Канада) и Института Баруха Блумберга в Дойлстауне (США) заинтересовались тем, может ли вирус заражать другие виды животных в надежде найти более удобных подопытных животных.
Новые жертвы вируса
Они попытались ответить на этот вопрос, изучив структуру ACE2 у четырнадцати видов млекопитающих и проследив за тем, насколько активно синтетический аналог коронавируса нового типа, в том числе и его ослабленная версия, будет соединяться с подобными выростами на поверхности их клеток.
Как оказалось, возбудитель COVID-19 может соединяться с очень широким спектром белков ACE2, которые есть не только в клетках человека, но и у кроликов, енотов, барсуков и ряда других млекопитающих, в том числе и собак, на которых SARS-CoV-2 предположительно почти не действует. Лучше всего вирус проникал в клетки людей, панголинов, кошек и кроликов.
Что интересно, эти опыты показали, что вирус может проникать в клетки почти всех млекопитающих даже в том случае, если его главная "боевая" часть, белок RBD, лишена особой короткой цепочки аминокислот. Предположительно, эта цепочка делает SARS-CoV-2 значительно более заразным, чем возбудители атипичной пневмонии SARS и ближневосточной лихорадки MERS.
Все это, как отмечают ученые, говорит о том, что до того, как вирус приспособился к жизни в организме человека, он мог распространяться по самым разным популяциям животных. Это гораздо проще объясняет, как он мог "перепрыгнуть" от летучих мышей в сообщества других видов животных, а затем и в человеческую среду.
Последующие опыты по изучению коронавирусной инфекции ученые предлагают проводить не только на обезьянах, но и на кроликах, белок ACE2 которых оказался почти полностью идентичен человеческому в тех критических участках, с которыми соединяется SARS-CoV-2. Наличие сразу двух животных, на которых вирус действует примерно так же, как на человека, значительно ускорит проверку новых вакцин и лекарств, заключают ученые.
Следует добавить, что статью ученых не рецензировали независимые эксперты и редакторы научных журналов, как это обычно бывает в подобных случаях. Поэтому к выводам из нее и аналогичных статей следует относиться осторожно.
О пандемии коронавирусной инфекции
Сейчас в мире, по данным Университета Джонса Хопкинса, около 2,5 млн случаев заражения новым коронавирусом (SARS-CoV-2), около 170 тыс. инфицированных умерли, выздоровели около 652 тыс. человек. За пределами КНР заболевание COVID-19, которое вызывает этот вирус, выявили в 185 странах, включая Россию.
Вакцину от этого заболевания сейчас разрабатывают во многих странах мира, в том числе и в России. Некоторые научные группы уже начали тестировать препараты на животных. Тем не менее, точные сроки появления лекарства от COVID-19 ученые сказать пока не могут – оценки разнятся от полугода до 2-3 лет.
Вспышку COVID-19 зафиксировали в декабре прошлого года в китайском городе Ухань. В начале марта Всемирная организация здравоохранения признала, что эта болезнь распространилось по всему миру, назвав ситуацию пандемией.
Коронавирус нового типа относится к той же группе вирусов, что и SARS и MERS – возбудители атипичной пневмонии и ближневосточной лихорадки. За последние десять лет и тот, и другой вирус унесли жизни нескольких сотен людей на Ближнем Востоке и Восточной Азии, а также неоднократно вызывали эпидемии, распространяясь через верблюдов и домашнюю птицу. Изначальным переносчиком вируса SARS-CoV-2, как предполагают ученые, были летучие мыши, также появлялись свидетельства о том, что в этом могут быть "виновны" панголины, змеи или собаки.
Мышиная лихорадка или геморрагический нефрозонефрит – заболевание, спровоцированное вирусами. Характеризуется острым течением и появление выраженных симптомов лихорадочных состояний, интоксикации систем организма, поражение ренальной и мочевыводящей системы.
Наиболее часто диагностируются поражения людей, нежели домашних животных, хотя резервуаром (переносчиком) геморрагической лихорадки с почечным синдромом, являются домашние и полевые мыши.
Несмотря на то, что заболевание достаточно специфическое, при отсутствии своевременной помощи, наступает паралич, инвалидность и летальный исход.
Общие сведения о заболевании

Нефрозонефрит относиться к геморрагическим малоизученным лихорадкам. Принадлежит вирус мышиной лихорадки к семейству бунья-вирусов. При развитии вирусных агентов в восприимчивом организме, диагностируются обширные поражения сосудов, что в результате провоцирует тромбогеморрагический синдром. Общая клиническая картина крови указывает на снижение количества лейкоцитов и тромбоцитов в кровяном русле.
Помимо поражения сосудов, мышиная лихорадка провоцирует развитие геморрагического диатеза, а также развитие нарушений в работе ренальной системы с наступлением острой фазы недостаточности почек. Механизм развития бунья-вирусов заключается в поражении цитоплазмы зараженных клеток организма и активного размножения.
Вирус мышиной лихорадки способен поражать в одинаковой степени клеточные структуры легких, печени, мочевыделительной системы и слюнных желез.
Заболевание характеризуется несколькими этапами развития и возникновением симптомов:
- Период от момента проникновения вирусных агентов в организм до наступления клинических признаков длиться от недели до 1.5 месяцев. В среднем этот показатель составляет 30 дней. Симптомы мышиной лихорадки на этом этапе отсутствуют.
- Первая стадия или же начальная. Длительность данной стадии составляет от нескольких часов до 2-3 дней. При хорошей иммунной защите, начальная стадия заканчивается полным выздоровлением организма. Характерными симптомами начальной стадии мышиной лихорадки является повышение температурных показателей тела на 2-3 градуса, появление озноба и лихорадки, напоминающих интоксикацию организма. Возникает сильная слабость и сухость в ротовой полости. Возможно появление головных болей и высыпаний на кожных покровах, особенно в области головы, развитие воспалительных процессов в конъюнктивальной оболочке.
- Олигурическая или вторая стадия. Длительность олигурической стадии составляет от 3-4 дней до недели. Стремительно развивается недостаточность почечных структур, количество выделяемой порции мочи снижается, также же как и сами позывы к акту мочеиспускания. Возникает обширный отек, болезненные ощущения в области позвоночника и органов брюшной полости. Высыпания на коже, появившиеся в начальной стадии, начинают кровоточить. Наблюдается тошнота и сильная рвота. На фоне обезвоживания организма, видимые слизистые оболочки пересыхают, становятся бледными или же цианотичными. При отсутствии своевременной квалифицированной помощи, наступает летальный исход в результате отказа почек.
Основным резервуаром для вируса геморрагической лихорадки становятся полевые мыши, кроты или суслики. Важно отметить, что грызуны являются переносчиками, но сами не болеют. Возбудитель попадает в окружающую среду вместе с выделениями фекалий и урины.
Инфицирование вирусом мышиной лихорадки происходит несколькими способами:
- воздушно капельным, при вдыхании пыли с высохшими экскрементами зараженных инфекцией грызунов;
- алиментарным – при употреблении в пищу продуктов, загрязненных фекалиями мышей;
- контактным – при контакте с выделениями от зараженных мышей.
Возбудитель геморрагического нефрозонефрита обладает достаточно высокой устойчивостью к факторам окружающей среды. При температуре 50 градусов способен выдерживать до получаса. При температуре холодильника – от 0 до 4 градусов, может оставаться стабильным порядка 12 часов.
Вирус мышиной лихорадки не может противостоять высоким температурам, впрочем отлично сохраняет свои свойства при температурах ниже -22 градусов.
Болеют ли собаки мышиной лихорадкой
Инфекция, спровоцированная бунья-вирусом, относиться к зоонозам. Основной резервуар и переносчик инфекции – грызуны. Болеют геморрагической лихорадкой в основном люди, заражающиеся алиментарным путем через немытые продукты питания, на которых остались фрагменты фекалий или урины от инфицированных мышей.
Наибольший очаг инфекции диагностируют в районах, где диких грызунов массово используют в пищевых целях. Например, в Монголии широко распространено потребление мяса сусликов, которые помимо геморрагической лихорадки, являются резервуарами для куда более опасных заболеваний, например бубонной чумы.
Потенциально собаки могут заболеть мышиной лихорадкой, но ни одного случая не зафиксировано. Возможно, это связано с тем, что, как и у кошек, геморрагический нефрозонефрит, проходит у них в латентной форме.

Хотите задать вопрос по статье или что-то уточнить? Звоните +79774692712, проконсультируем.
Все грызуны (хомяки, песчанки, крысы, мыши, морские свинки) — прекрасные домашние животные. Однако, домашние грызуны, даже если они выглядят чистыми и здоровыми, могут нести бактерии или вирусы, опасные для человека.
Чаще всего встречаются такие болезни как: геморрагическая лихорадка с почечным синдромом (HFRS), лептоспироз, лимфоцитарный хориоменингит, болезнь крысиного укуса (RBF), сальмонеллез.
Геморрагическая лихорадка с почечным синдромом (HFRS)
Геморрагическая лихорадка с почечным синдромом (HFRS) представляет собой группу клинически подобных заболеваний, вызваемых хантавирусами семейства Bunyaviridae.
Симптомы Геморрагической лихорадки с почечным синдромом (HFRS) обычно развиваются в течение 1–2 недель после контакта с инфицированными материалами, в редких случаях могут развиваться до 8 недель. Начальные симптомы появляются внезапно и включают в себя сильные головные боли, боли в спине и брюшной полости, лихорадку, озноб, тошноту и нарушение зрения. У людей может быть покраснение лица, воспаление или покраснение глаз, сыпь. Поздние симптомы могут включать понижение кровяного давления, острый шок, острую почечную недостаточность, которые могут вызвать сильную перегрузку жидкости. Тяжесть заболевания варьируется в зависимости от вируса, вызывающего инфекцию. Инфекции вируса Hantaan и Dobrava обычно вызывают серьезные симптомы, тогда как вирус Seoul, Saaremaa и Puumala имеют более умеренное течение. Полное восстановление от болезни крыс может занять недели или месяцы.
Геморрагическая лихорадка с почечным синдромом встречается во всем мире. Вирус Haantan широко распространен в Восточной Азии, особенно в Китае, России и Корее. Вирус Puumala встречается в Скандинавии, Западной Европе и Западной России. Вирус Dobrava встречается в основном на Балканах, а вирус Seoul встречается во всем мире. Вирус Saaremaa находится в Центральной Европе и Скандинавии. В Америке хантавирусы вызывают другое заболевание, известное как хантавирусный легочный синдром.
Хантавирусы переносятся и передаются грызунами. Люди могут заразиться этими вирусами и заболеть геморрагической лихорадкой с почечным синдромом после вдыхания аэрозоля мочи, помета или слюны инфицированных грызунов или после контката с пылью из их гнезд и клеток. Инфицирование может также произойти, когда зараженная моча или другие материалы непосредственно попадают на поврежденную кожу или слизистые оболочки глаз, носа или рта. Кроме того, люди, которые работают с живыми грызунами, могут быть заражены хантавирусами через укусы инфицированных грызунов. Передача от одного человека к другому может произойти, но крайне редка.
Серая или норвежская крыса (Rattus norvegicus) является резервуаром для вируса Seoul.
Лептоспироз у крыс
Лептоспироз — бактериальное заболевание, поражающее людей и животных. Вызывается бактериями рода Leptospira. У людей отмечают большую вариабельность симптомов, некоторые из которых могут быть приняты за другие болезни. У некоторых инфицированных пациентов вообще нет симптомов.
Без лечения лептоспироз может привести к повреждению почек, менингиту (воспаление оболочек головного мозга и спинного мозга), печеночной недостаточности, респираторного дистресса и даже смерти.
Бактерии, вызывающие лептоспироз, распространяются с мочой зараженных животных. Моча может попасть в воду или почву, и бактерии могут выжить там в течение недель и даже месяцев. Многие виды диких и домашних животных являются переносчиками лептоспироза. Переносчиками могут быть (не окончательный перечень): крупный рогатый скот, свиньи, лошади, собаки, грызуны, дикие животные.
У инфицированных животных может не проявляться клинических признаков. Зараженные животные могут продолжать выделять бактерии в окружающую среду непрерывно или периодически в течение нескольких месяцев и даже нескольких лет.
Люди могут заразиться через:
- Контакт с мочой (или другими жидкостями организма, за исключением слюны) от инфицированных животных
- Контакт с водой, почвой или пищей, загрязненной мочой зараженных животных
Бактерии могут проникать в организм через кожу или слизистые оболочки (глаза, нос или рот), особенно, если кожа повреждена. Питье загрязненной воды может также вызвать инфекцию. Вспышки лептоспироза обычно вызваны употреблением загрязненной воды, например, после паводка. Передача от человека к человеку встречается редко.
Лимфоцитарный хориоменингит
Лимфоцитарный хориоменингит (LCM), является инфекционным вирусным заболеванием. Переносится грызунами, возбудитель — вирус лимфоцитарного хориоменингита (LCMV), представитель семейства Arenaviridae, который первоначально был выделен в 1933 году.
Основной хозяин вируса LCM — обычная домовая мышь, Mus musculus. Инфекция в популяции домовых мышей может варьировать в зависимости от географического положения. Домовые мыши могут передавать вирус на протяжении всей жизни, не проявляя никаких признаков болезни. Другие грызуны, например, хомяки, не являются естественными резервуарами, но могут заразиться вирусом лимфоцитарного хориоменингита LCM от диких мышей у заводчика, в зоомагазине или дома. Люди с большей вероятностью заражаются вирусом лимфоцитарного хориоменингита от домовых мышей, но также есть данные об инфицировании от других домашних грызунов.
Заболевание вирусом лимфоцитарного хориоменингита было зарегистрировано в Европе, Америке, Австралии и Японии и могут возникать там, где обнаружены инфицированные грызуны.
Лимфоцитарный хориоменингит чаще всего проявляется неврологическими симптомами, как следует из названия, хотя бессимптомная инфекция или умеренная лихорадка является более распространенным клиническим проявлением.
У инфицированных людей первые симптомы обычно появляются через 8–13 дней после контакта с вирусом. Начальная фаза может продолжаться до недели, обычно начинается с одного или нескольких симптомов: лихорадка, недомогание, отсутствие аппетита, мышечные боли, головная боль, тошнота и рвота. Другие симптомы появляются реже: боль в горле, кашель, боль в суставах, боль в груди, боль в тестикулах и боль в околоушной слюнной железе. Кроме того, связанная с беременностью инфекция ассоциируется с врожденной гидроцефалией, хориоретинитом и умственной отсталостью.
Болезнь крысиного укуса
Болезнь крысиного укуса (RBF) — инфекционное заболевание, которое может быть вызвано двумя различными бактериями. Streptobacillus moniliformis — мелкая полиморфной, грамотрицательной аэробной палочка, или спирохетой Spirillum minus. Болезнь крысиного укуса, вызванная Streptobacillus moniliformis, чаще встречается в Северной Америке, тогда как болезнь крысиного укуса Содоку, вызванная Spirillum minus, встречается в основном в Азии. Люди обычно заражаются от инфицированных грызунов и при употреблении зараженной пищи или воды. Без лечения болезнь крысиного укуса (RBF) может быть серьезным или даже смертельным заболеванием.
Существует несколько способов заражения. Наиболее распространенными являются:
- Укусы или царапины инфицированных грызунов (таких как крысы, мыши и песчанки)
- Обращение с больными грызунами (даже без укуса или царапин)
- Потребление продуктов питания или напитков, загрязненных бактериями
Болезнь крысиного укуса не передается от одного человека к другому. Симптомы болезни крысиного укуса различаются в зависимости от возбудителя.
Streptobacillus moniliformis (Стрептобациллез) вызывает лихорадку, рвоту, головную боль, боли в мышцах, сыпь. Симптомы обычно проявляются через 3–10 дней после контакта с инфицированным грызуном, но могут быть появиться и через 3 недели. К этому времени любой укус или царапина обычно заживают.
В течение 2–4 дней после начала лихорадки сыпь может появляться на руках и ногах. Затем один или несколько суставов могут стать опухшими, красными или болезненными.
Spirillum minus (болезнь Содоку) вызывает лихорадку (которая может повторяться неоднократно), язвы в области укуса, отек вокруг раны, увеличение лимфатических узлов, сыпь (происходит после частичного заживления раны). Эти симптомы обычно возникают через 7-21 день после контакта с зараженным грызуном.
Симптомы, связанные с лихорадкой Хаверхилла (Болезнь крысиного укуса, которой заражаются при употреблении инфицированной пищи или воды), могут отличаться от симптомов, которые возникают поcле укусов и/или царапин. Наиболее заметные различия могут включать более выраженную рвоту и боль в горле.
Сальмонеллез
Сальмонеллы представляют собой группу бактерий рода Salmonella, которые могут вызывать диарею у людей. Эти бактерии передаются через фекалии людей или животных другим людям или животным. Животные могут быть бессимптомными носителями. Грызуны, как рептилии, могут передавать сальмонеллы людям.
Читайте также:


