Скарлатина или вирус коксаки отличия
Основное различие между Скарлатиной и болезнью Кавасаки заключается в том, что Скарлатина является инфекционным заболеванием, а болезнь Кавасаки — воспалительным заболеванием.
Скарлатина возникает, когда инфекционный агент вырабатывает эритрогенные токсины у человека, который не обладает нейтрализующими антитоксиновыми антителами. С другой стороны, болезнь Кавасаки является редкой формой васкулита среднего сосуда, который может привести к аневризме коронарной артерии, если не лечить должным образом.
- Обзор и основные отличия
- Что такое Скарлатина?
- Что такое болезнь Кавасаки
- В чем разница между Скарлатиной и Болезнью Кавасаки
- Заключение
Скарлатина возникает, когда инфекционный агент вырабатывает эритрогенные токсины у человека, который не обладает нейтрализующими антитоксиновыми антителами. Стрептококки группы А являются наиболее распространенными патогенами, вызывающими скарлатину. Обычно Скарлатина проходит как эпизодические инфекции, но иногда могут быть эпидемии в местах скопления людей, например, таких как школы.
Клинические особенности
Эта инфекция поражает детей, обычно через 2-3 дня после стрептококковой инфекции глотки. Клинические особенности Скарлатины включают:
Диагностика в основном основана на клинических особенностях и поддерживается культивированием мазков из горла.
Лечение
Назначается антибиотик для противодействия текущей инфекции — феноксиметилпенициллин или парентеральный бензилпенициллин.

Феноксиметилпенициллин
Болезнь Кавасаки (Синдром Кавасаки) является воспалительным заболеванием. Это необычная форма васкулита среднего сосуда, которая может привести к аневризму коронарной артерии, если не его лечить должным образом. Причина заболевания на данный момент неизвестна но, как полагают, это заболевание происходит из-за аутоиммунных реакций. Обычно, эта болезнь поражает детей от 4 месяцев до 6 лет, и пик заболеваемости приходится на первый год жизни.
Клинические особенности
Клинические особенности болезни Кавасаки:
- Дети с болезнью Кавасаки раздражительны и имеют неконтролируемую полноту
- Конъюнктивит
- Цервикальная лимфаденопатия
- Изменения слизистой оболочки — инфицирование слизистой глотки и рта, трещины губ
- Эритема и отек ладоней и ступней
- Спустя несколько недель после эпидермиса ладони и ступней, они начинают шелушиться.
- Иногда воспаление может возникнуть на рубце прививки БЦЖ (прививка против туберкулёза).
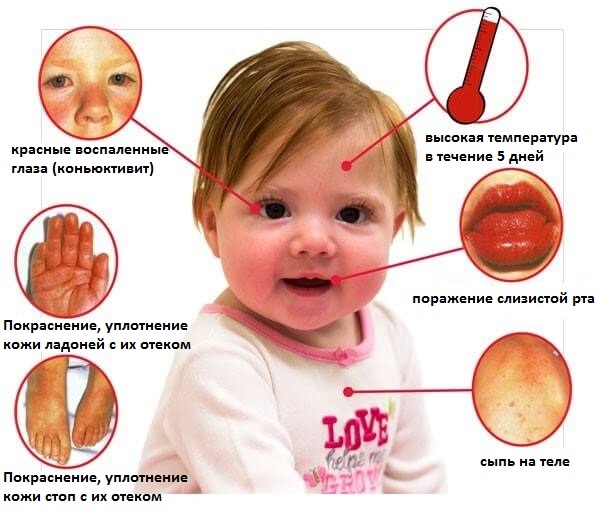
Болезнь Кавасаки
Диагностика
Диагноз болезни Кавасаки возможен в течение первых двух недель. В течение первых двух недель количество лейкоцитов и тромбоцитов продолжает расти вместе с СРБ (С-реактивный белок).
Лечение
- Введение иммуноглобулинов контролирует продолжающиеся воспалительные процессы в течение первых 10 дней.
- Аспирин предотвращает тромбоз. Первоначально, высокая воспалительная доза аспирина дается до тех пор, пока маркеры воспаления не вернутся к исходному уровню. Затем низкую антитромбоцитарную дозу назначают на 6 недель.
- При подтверждении наличия аневризм коронарной артерии необходимо принимать варфарин.
- Если симптомы сохраняются, необходимо принимать вторую дозу внутривенных иммуноглобулинов.
Скарлатина является инфекционным заболеванием, а болезнь Кавасаки — воспалительным заболеванием. В этом основное отличие Скарлатины от болезни Кавасаки. Кроме того, Скарлатина возникает, когда инфекционный агент продуцирует эритрогенные токсины у человека, который не обладает нейтрализующими антитоксиновыми антителами. С другой стороны, болезнь Кавасаки является редкой формой васкулита среднего сосуда, который может привести к аневризме коронарной артерии, если не лечить его должным образом. Существуют и другие различия между Скарлатиной и болезнью Кавасаки в отношении их клинических особенностей, диагностики и ведения.
Скарлатина возникает, когда инфекционный агент вырабатывает эритрогенные токсины у человека, который не обладает нейтрализующими антитоксиновыми антителами, а болезнь Кавасаки является редкой формой васкулита средних сосудов, которая может привести к аневризме коронарной артерии, если ее не лечить должным образом. Скарлатина вызывается инфекционным агентом, а болезнь Кавасаки — воспалительными реакциями. В этом разница между Скарлатиной и болезнью Кавасаки.

Скарлатина – смертельно опасная болезнь, но благодаря новым медицинским достижениям научились побеждать ее. Сегодня антибиотики помогают избавиться от этой болезни. Но главная опасность – недолеченное заболевание, которое заканчивается осложнениями на сердце в виде ревматизма или на почках нефритом.
Скарлатина – смертельно опасная болезнь, но благодаря новым медицинским достижениям научились побеждать ее. Сегодня антибиотики помогают избавиться от этой болезни. Но главная опасность – недолеченное заболевание, которое заканчивается осложнениями на сердце в виде ревматизма или на почках нефритом.

Вирус от больного человека переходит воздушно – капельным путем, бытовым способом. Клиническая картина болезни похожа на многие вирусы:
- повышение температуры тела;
- увеличение миндалин;
- боли в горле;
- сыпь.
Чтобы правильно диагностировать скарлатину, сдается мазок из зева. Обязательное условие лечения скарлатины у детей - это постельный режим в 21 день и ограничение контактов. Назначаются антибиотики, антигистаминные препараты, витамины, полоскания травами, обильное питье.
Вирус Коксаки – энтеровирусная инфекционное заболевание, которая опасна осложнениями и поражает нервную систему. Передается по воздуху, через грязные руки и посуду.
Наиболее подвержены к заболеванию малолетние дети. И весьма важно определить симптомы вируса Коксаки, иногда они развиваются стремительно:
- с высоким подъемом температуры;
- с тошнотой;
- с рвотой;
- с головными болями;
- язык покрывается белым налетом;
- увеличиваются лимфоузлы, селезенка и печень;
- между пальцами появляются высыпания с зудом.
Эта сыпь обычно проходит за 5 дней и без последствий. При этом заболевании назначается лечение как при обычном ОРВИ - с приемом жаропонижающих медикаментов, иммуномодуляторов, при интоксикации – сорбентов, путем обработки ранок орасептиками. Важное условие - изолирование больного на 1-2 недели до полного прохождения симптомов вируса Коксаки. Пока вакцина не получена и главной профилактической мерой остается соблюдение правил личной гигиены.
Иерсиниоз – кишечная инфекция, передающаяся от животного к человеку и вызывающее токсические и аллергические реакции на многих органах.
Как любую инфекцию, важно вовремя определиться с симптомами и лечением иерсиниоза у детей, во избежание осложнений.
Наблюдаются следующие симптомы:
- повышенная температура;
- озноб и упадок сил;
- головная боль;
- ломота в мышцах.
Вторичными признаками, проявляющимися через 2-3 недели, могут стать сыпь на ногах, руках, лице. При первых симптомах обеспечить постельный режим, дать обильное питье и не давать самостоятельно никаких лекарств до прихода врача для правильной диагностики болезни. Лечение включает в себя левомицетин до 7 дней, антибиотики, при лихорадке назначают цефотаксим.
Все материалы с сайта можно скачивать абсолютно бесплатно. Все материалы проверены антивирусом и не содержат скрытых скриптов.
Материалы в архиве не помечены водяными знаками!
Если материал нарушает чьи-то авторские права, просьба написать нам по обратной связи, указав авторство материала. Мы обязуемся либо убрать материал, либо указать прямую ссылку на автора.
Сайт пополняется материалами на основе бесплатной работы авторов. Eсли вы хотите отблагодарить их за работу и поддержать наш проект, вы можете перевести любую, не обременительную для вас сумму на счет сайта.
Заранее Вам спасибо.

Одной из частых детских инфекций является скарлатина, в отличие от многих других детских инфекций, от нее сегодня нет вакцины, и заболеть скарлатиной рискуют многие дети. Чем же так отличается скарлатина от других детских инфекций? Будет выяснять подробно.
Причины скарлатины и пути заражения.
Скарлатина относится к группе инфекционных заболеваний, и это говорит о том, что микроорганизмы, вызывающие это заболевание, могут активно передаваться от заболевших детей к здоровым, что будет вызывать у них такое же заболевание или его аналоги. Возбудителем скарлатины является микробная инфекция, относящаяся к группе гемолитических стрептококков (группы А, В или С). Наиболее распространенными и самыми опасными случаями болезни являются именно эпизоды, связанные с гемолитическим стрептококком группы А, называемым еще пиогеным стрептококком. При проникновении в область тканей миндалин, этот микроорганизм способен к выработке особого органического вещества, которое врачами называется особым токсином – эритротоксином. При циркуляции в крови пораженного ребенка, этот эритротоксин может вызывать появление особой типичной сыпи и покраснение языка.
Могут ли взрослые болеть скарлатиной, заразившись от детей? В принципе, болеть скарлатиной может человек в любом возрасте, но обычно заболевание развивается в детском возрасте, начиная от одного года и примерно до 12 лет. Взрослые могут болеть скарлатиной очень редко. Скарлатина сильно заразна, и в результате научных исследований было доказано, что люди могут заражаться этим видом стрептококка от других людей, которые заражены этим микробом или являются его носителями. Источником микробов могут быть как болеющие дети или взрослые, например, люди, у которых инфекция вызвала не скарлатину, а ангину, так и внешне здоровые дети и взрослые, у которых возбудитель имеется в области тканей горла ил носа, но не вызывает никакого заболевания – это называют в медицине бессимптомным носительством. В результате проводимых эпидемических исследований установили, что носительство бета-гемолитического стрептококка выявляется примерно у 20-25% здоровых детей и взрослых.
Зачастую микробы, которые вызывают скарлатину, могут передаваться с частичками слизи, выделяемыми из горла и носа болеющего ребенка или носителя инфекции при чихании, кашле, разговоре или плаче. Здоровые люди могут заражаться при попадании инфицированных частичек слизи в рот, нос или в глаза, а также при контакте с зараженными этими частичками предметами – общие ложки, посуда, игрушки. Можно подхватить скарлатину при питье из одного стакана или бутылки с болеющим, при употреблении пищи от одного куска, как часто делают дети. В редких случаях стрептококки могут передаваться с продуктами питания, которые ранее были инфицированы частичками слюны или слизи зараженного этим возбудителем человека. А вот от домашних животных или птиц заразиться скарлатиной невозможно, они не переносят этой инфекции, он исключительно людская болезнь. Чаще всего вспышки скарлатины возникают в осеннее и зимнее время, ранней весной, когда дети посещают организованные коллективы и тесно контактируют с другими детьми.
Особенности инфекции.
Период инкубации при скарлатине длится от двух до пяти дней, а затем развивается клиника инфекции. И, в отличие от многих других инфекций детской группы, которые обычно переносят один раз в жизни, скарлатиной можно переболеть несколько раз и детям, и взрослым. Это связывают с тем, что после перенесенной инфекции не остается продолжительного иммунитета к этому возбудителю. Кроме того, иммунный ответ, формирующийся при скарлатине, будет эффективным только против одного из многочисленных штаммов данных микробов, что не будет защищать от других типов этой инфекции.
Постановка диагноза.
Конечно, при скарлатине имеются типичные проявления, которые могут указывать на проявления именно этой инфекции, но для подтверждения диагноза будет необходимо проведение некоторых анализов. Прежде всего, необходимо врачебный осмотр ребенка и проведение особого мазка из горла. Если по результатам этого мазка будет выявлен бета-гемолитический стрептококк, тогда диагноз скарлатины подтверждается. Если же с момента начала инфекции прошло более недели, врач дополнительно может назначать общеклинический анализ крови и определение АСЛО (особых антител, которые могут указать на развитие осложнений).
Признаки и симптомы скарлатины, как их лечить.
Чтобы облегчить понимание заболевания, стоит совместить обсуждение основных проявлений скарлатины с методами их правильного лечения, а также способы устранения самой инфекции, чтобы она не нанесла существенного вреда организму. Прежде всего, скарлатину обычно начинает лихорадка, резкое повышение температуры в пределах 38.0-40.0 градусов. При этом лихорадка может сохраняться на протяжении нескольких суток. Чтобы снизить температуру при скарлатине, необходимо использовать привычные жаропонижающие средства. При заболевании ребенка можно применять ему сироп, свечи или таблетки с парацетамолом или нурофеном.
Воспалительный процесс в области горла и миндалин является одним из самых основных симптомов скарлатины, при этом происходит формирование красноты горла с сильным увеличением миндалин за счет их воспаления. Спустя несколько ней с начала болезни в области миндалин может появиться бело-желтый гнойный налет как при ангинах. Одновременно с тем, как воспаляются миндалины, возникают сильные боли в горле, и происходит увеличение шейных лимфатических узлов. С целью уменьшения боли в области глотки можно использовать препараты парацетамола или ибупрофена, одновременно снижающие и температуру. Даже если лихорадки нет, можно применить подобные препараты для облегчения болей.
Полезны ли будут при скарлатине полоскания горла? При проведении ряда исследований, посвященных течению скарлатины, учеными установлено, что микроорганизмы, которые вызывают скарлатину, зачастую могут скрываться внутри клеток тканей миндалины. Или они образуют особую биологическую пленку, особую тонкую пленку из слизи на поверхности воспаленных тканей горла, и из-за этой пленки микробы становятся практически нечувствительными к воздействию местных антибиотиков или местных антисептиков, которые предназначены для орошения или полоскания горла. Исходя из этого, применение данных средств для борьбы с инфекцией при скарлатине будет практически бесполезным. При этом стоит также помнить о том, что применение местных антибиотиков или антисептиков для орошения или полоскания горла не будет снижать риска формирования осложнений от скарлатины. Поэтому при наличии скарлатины, как собственно и при банальных ангинах, не рекомендовано полоскание горла или смазывание миндалин антисептиками.
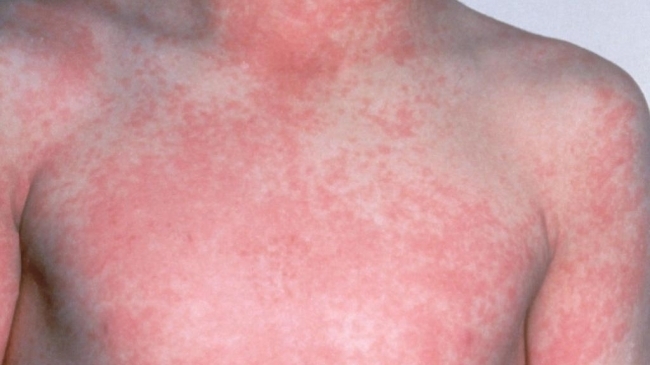
Развитие спи при скарлатине возникает через одни-двое суток с момента повышения температуры и начала болей в горле, но в некоторых случаях подсыпать может еще до начала лихорадки и начала доли в горле, либо спустя практически неделю с момента начала болезни. При скарлатине сыпь будет выглядеть как мелкие пупырышки красного цвета, на ощупь они будут шершавыми, напоминая мелкую наждачную бумагу. Обычно сыпь возникает прежде всего на груди и животе, но может переходить на спину, лицо и ноги с руками. Кожа, которая покрыта сыпью, может казаться особенно яркой в области сгибов локтей, в зоне паховых складок и в области других складок. Типичной особенностью сыпи рпи скарлатине является отсутствие ее в области кожи около рта, и на фоне красных щек она кажется особо бледной. Держится сыпь около 2-7 суток и проходит бесследно, не оставляя шелушения. Сыпь при скарлатине не требует никакого лечения, если же он сильно чешется, можно давать ребенку антигистаминные препараты, уменьшающие зуд и расчесывания кожи.
После того, как сыпь исчезает, на кончиках пальчиков, в области ладоней и на стопах кожа начинает облазить. Такое шелушение может длиться несколько недель. Это не опасно и не требует проведения какого-либо лечения, это обновление поверхностного слоя кожи.
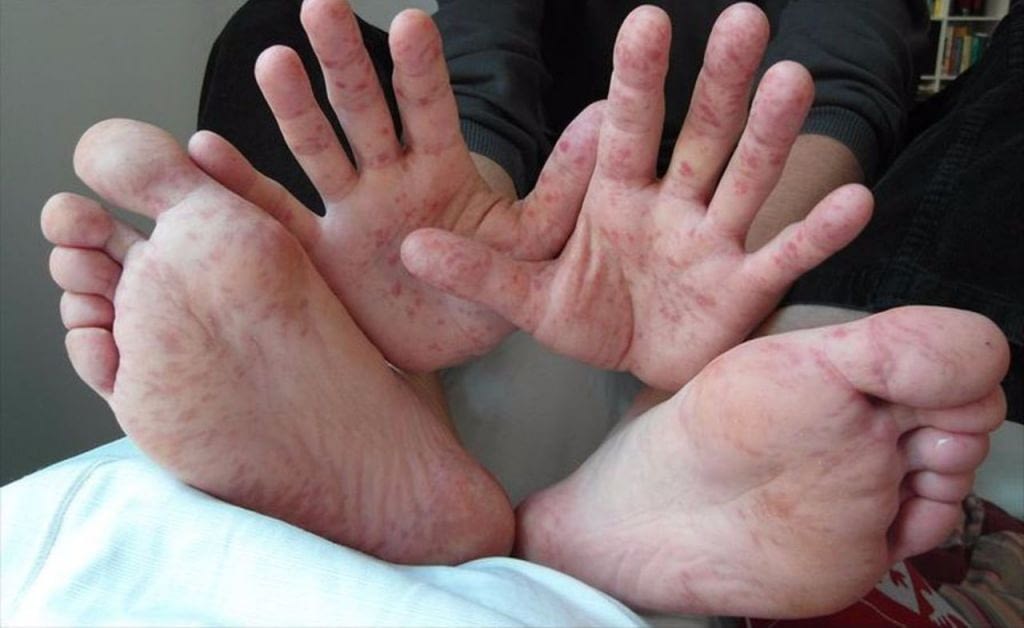
Вирус Коксаки, симптомы у детей
Симптомы вируса Коксаки у детей проявляются остро, сопровождаются повышенной температурой, интоксикацией организма, кожными высыпаниями, которые локализуются на верхних и нижних конечностях, груди, коже лица и другими выраженными признаками, существенно ухудшающими общее самочувствие ребенка. Прежде чем рассматривать Коксаки вирус у детей – фото, симптомы, важно знать, что собой представляет данное заболевание, каковы его причины, в чем заключается опасность вируса, и какие методы лечения помогут побороть болезнь.
Сейчас известно около 30ти форм вируса Коксаки. Все они относятся к трем группам энтеровируса человека: А, В и С. В окружающую среду вирус может попасть несколькими путями – с фекалиями, через почву, воду. Носителем могут выступать и мелкие насекомые: клопы, мухи, блохи и тараканы, поэтому вспышки эпидемии часто появляются в неблагополучных районах и семьях с низким уровнем жизни.
Вирус Коксаки относится к внутриклеточным паразитам. После проникновения в организм ребенка он накапливается в слизистых оболочках, проникает в лимфоидную ткань, носоглотку, тонкий кишечник, где и начинает свое активное размножение. Когда количество вирусов превышает критическое значение, они проникают в ток крови, после чего разносятся по всему организму, вызывая сильнейшую интоксикацию. Более того, вирус-паразит может проникнуть в любой орган или систему, после чего провоцирует воспаления, нарушения в работе поврежденного органа. В основном вирус поражает кожу, мышцы, зрительную или нервную систему, часто паразитирует в кишечнике. На фоне таких нарушений, вирус Коксаки у детей – симптомы выраженные, не только вызывают сильнейшую интоксикацию организма, но и нарушают работу внутренних органов, чем провоцируют развитие серьезных заболеваний.
Вирус Коксаки обладает высокой степенью контагиозности. В организм жертвы он попадает разными путями. Вирус передается при кашле, через слюну, кровь, мочу. Инфекция может присутствовать на поверхности плохо помытых фруктов и овощей, в воде водоёмов (в том числе и морской), песке, на дверных ручках и других предметах общего пользования. Заболевший в детском коллективе ребенок быстро создаст вокруг себя настоящую эпидемию. Главными путями передачи вируса считается воздушно-капельный, контактно-бытовой и пищевой.
Реже появляется Коксаки вирус у взрослых. Симптомы Коксаки у взрослых проявляются не так выраженно, часто напоминают банальную простуду или аллергию. Риск подцепить вирус присутствует и у беременных женщин. Для самой будущей мамы болезнь не представляет опасности, но, в то же время, вирус может проникнуть в плаценту, инфицировать плод, который в этом случае родится с вирусной патологией.
Защититься от вируса Коксаки непросто, особенно в период его эпидемии, но всё же следуя элементарным правилам гигиены, обрабатывая руки антисептиком, проводя тщательную обработку овощей и фруктов перед их употреблением, утоляя жажду только фильтрованной водой, купаясь в проточных водоёмах, можно существенно снизить риск заражения.
Основные формы болезни

Как отмечалось выше, на сегодняшний день науке известно около 30ти видов вируса Коксаки, которые разделяют на два основных типа. К первому (тип А) относят 24 разновидности вируса – они чаще поражают слизистые оболочки и кожные покровы.
Все остальные разновидности относят к группе В. Такие патогены, способны поражать внутренние органы: сердце, легкие, поджелудочную железу, провоцируя вслед за этим ряд заболеваний.
Независимо от того, какая разновидность вируса проникла в организм ребенка, вирус Коксаки – симптомы, выраженные, требуют незамедлительной медицинской помощи.
После контакта с вирусной инфекцией и до момента появления первых признаков болезни в основном проходит 2-3 дня. Вирус Коксаки быстро распространяется по организму, поэтому инкубационный период достаточно короткий. Клинические признаки появляются остро, могут сопровождаться следующими симптомами:
- температура тела до 39˚ и выше;
- тошнота, рвотные позывы;
- головная боль;
- покрытый белым налётом язык;
- увеличение лимфатических узлов.
Характерным признаком болезни является появление зудящих высыпаний на коже рук, ног, туловище и лице. Высыпания часто присутствуют и во рту, поражая слизистую горла. Кожные реакции при данном заболевании могут появиться через 2-3 дня с момента появления первых признаков недуга и держатся на протяжении нескольких дней. Вирус Коксаки у взрослых – симптомы, не такие выраженные, как у детей, поэтому взрослые часто принимают их за обычную простуду.
Симптомы вируса Коксаки в зависимости от его разновидности и локализации
От того, какое направление выбрала инфекция для своего развития, и где локализован возбудитель, вирус Коксаки у детей, проявляется самыми разными признаками и течение болезни существенно отличается.
Главной особенностью вируса Коксаки считается, что его симптомы проявляются сыпью на руках, голове, туловище. Высыпания напоминают мелкие пузырьки, которые быстро лопают, а на их месте образуются корки. В области высыпаний присутствует зуд, шелушение. Помимо этого, у ребенка присутствует повышенная температура тела, которая держится на протяжении 3-х дней. Врачи, также как и родители часто путают болезнь с краснухой или ветряной оспой. Прогноз при данной форме благоприятный, улучшения появляются уже на 4-й день болезни.
При развитии данной формы заболевания, вирус обитает преимущественно на слизистой горла. Инкубационный период может занять до 2-х недель после контакта с возбудителем. Присутствует повышенная температура, болезненность горла, увеличенные лимфатические узлы, заложенный нос.
При герпетической ангине на слизистой горла появляются мелкие пузырьки с жидкостью, лопающиеся спустя несколько дней. На их месте появляются эрозии с белым налетом. При правильном лечении симптомы проходят уже через 7 – 10 дней.

Имеет молниеносное течение, первые симптомы могут проявиться уже на 2-й день после контакта с возбудителем. Сопровождается ощущением песка в глазах, боязнью света, отечностью век, обильными гнойными выделениями из глаз.
Поражение слизистой оболочки глаз вирусом Коксаки симптомы у взрослых и у детей изначально присутствуют на одном глазу, но следом происходит заражение и другого глаза. Помимо выраженной клиники, самочувствие больного удовлетворительное. Заболевание проходит в течение 2-х недель, редко оставляя какие-либо последствия.
При данной форме болезни, симптоматика напоминает обычную кишечную инфекцию, характеризуется диареей, острой болью в животе, лихорадкой.
Кишечная форма Коксаки вируса – симптомы у взрослых не столь выраженные, чем у детей, у которых помимо основных признаков часто появляется насморк, боль в горле и другие катаральные симптомы. Выздоровление займет до 2-х недель.
При данной форме вирусной инфекции присутствуют все симптомы полиомиелита. Паралич развивается очень быстро, но поврежденные мышцы, к счастью, восстанавливаются достаточно быстро. Помимо основного признака, присутствуют и другие симптомы: сыпь, лихорадка, частый жидкий стул. Эта форма болезни распространена исключительно среди детей. Период лечения и восстановления может занять до 3-х недель.
Опасным заболеванием вирусной этиологии считается серозный менингит, который может вызываться разными штаммами вируса, вирус Коксаки. В процессе развития болезни происходит поражение мозговых оболочек, появляется высокая температура тела – свыше 39 – 40 градусов, судороги, мышечные боли, обмороки.
Подобная форма болезни требует незамедлительной госпитализации ребенка. Клиника становится менее выраженной только через 5 – 7 дней.
Помимо основных форм вирусной инфекции, вирус Коксаки может поражать сердечно- сосудистую систему, печень, поджелудочную железу и другие органы. Учитывая сложность каждого заболевания, а также их схожесть с другими патологиями, диагностировать болезнь на первичном осмотре, практически невозможно.
Опасность вируса Коксаки для ребенка
Несмотря на выраженные симптомы, которые могут появиться на фоне заболеваний, вызываемых данным вирусом, прогноз на выздоровление достаточно хороший, а осложнения встречаются только в одиночных случаях. Среди осложнений можно выделить:
- обезвоживание организма;
- отек легких;
- сердечная недостаточность;
- железодефицитная анемия.

Методы обследования
Распознать симптомы Коксаки вирус у детей можно после осмотра пациента, собранного анамнеза, результатов обследования. Главным в постановке диагноза считаются результаты следующих обследований:
- диагностика методом ПЦР – определяет возбудителя вируса в крови;
- иммуноферментный анализ (ИФА) – обнаруживает антитела к вирусу;
- анализ крови, мочи.
При необходимости врач может назначить и другие методы исследования, которые помогут получить полную картину болезни. Обязательно больного ребенка направляют к другим специалистам: кардиологу, окулисту, неврологу, гастроэнтерологу. Перед тем как врач поставит заключительный диагноз, назначит лечение, нужно исключить у ребенка такие заболевания как краснуха, полиомиелит, паротит, скарлатина, чесотка или экзема.
Лечение вируса Коксаки
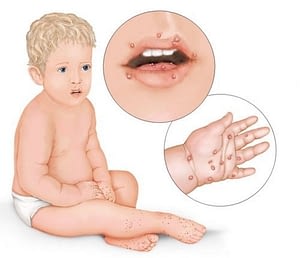
Лечение напрямую зависит от формы и тяжести болезни. Если присутствует риск осложнений или болезнь диагностируется у ребенка меньше 3-х лет, ребенка госпитализируют в инфекционное отделение. При легком течении болезни лечение проводят амбулаторно. Терапия включает прием симптоматических и системных лекарственных препаратов, которые смогут подавить агрессивность вируса, улучшить общее самочувствие ребенка. Специфического лечения не существует, поэтому врач зачастую назначает препараты симптоматического действия.
- Жаропонижающие препараты – Панадол, Ибупрофен, Найз, Панадол.
- Антигистаминные средства — это Супрастин, Кларитин, Фенистил.
- Антисептики для горла — Орасепт, Хлорофилипт, Мирамистин, Камистад.
- Противовирусные – Кагоцел, Ремантадин, Анаферон, Амиксин, Тамифлю.
- Сорбенты – Энтеросгель, Активированный уголь, Полисорб.
Врач может, назначит и другие лекарства, поскольку все зависит от симптомов, возраста ребенка, особенностей его организма. Любой лекарственный препарат, дозу, терапевтический курс, может назначать только врач индивидуально для каждого ребенка.
В ряде исключений и только при подозрении на осложнения, присоединении бактериальной инфекции, врач может назначить антибактериальные препараты широкого спектра действия.
При легком течение болезни, антибиотики не назначаются, поскольку они полностью бессильны перед вирусами, а их прием только ухудшит общее состояние ребенка.
Профилактика заражения Коксаки
Несмотря на возможности современной медицины, вакцины от вируса Коксаки, не существует, поэтому единственным способом снизить риск заболеть – соблюдение правил личной гигиены. Как показывает практика, употребление противовирусных препаратов с целью профилактики Коксаки также не приносит каких-либо результатов. Таким образом, гарантированной защиты от Коксаки на сегодняшний день не существует. Главная задача ответственных родителей: при появлении первых признаков болезни, жалоб ребенка на ухудшение самочувствия – обращаться к врачам. Чем раньше врач осмотрит ребенка, получит результаты обследования, тем быстрее сможет поставить правильный диагноз, назначить лечение, дать полезные советы.
Скарлатина - это заразное и опасное инфекционное заболевание, которое всегда начинается с ангины! Бета-гемолитическим Стрептококком А (БГСА) попадает на миндалины и начинает бурно размножаться, образуя гнойное воспаление и выделяя при этом токсины, которые поступают в кровь и отравляют организм.
Дети в возрасте 3-14 лет.
Стрептококк высоко контагиозный микроб: передается с выдыхаемым воздухом, кашлем, а также через предметы (игрушки, школьные принадлежности, телефон).

Ребенок, болеющий скарлатиной;
Ребенок или взрослый, болеющий стрептококковой ангиной;
Здоровый носитель патогенного стрептококка (взрослый или ребенок).
Скарлатина может вызвать серьёзные осложнения:
Ранние осложнения возникают в первые дни от начала болезни: абсцесс горла, пневмония, менингит, сепсис, токсический шок.
Поздние осложнения развиваются через 2-3 недели и более после болезни: поражение сердца, суставов (острый ревматизм), почек (гломерулонефрит, почечная недостаточность) и др.
1. Боли в горле (стрептококковая ангина). Вначале горло ярко-красного цвета, миндалины распухшие, мешают глотать, затем, через 2-3 дня, появляется гнойный налёт;
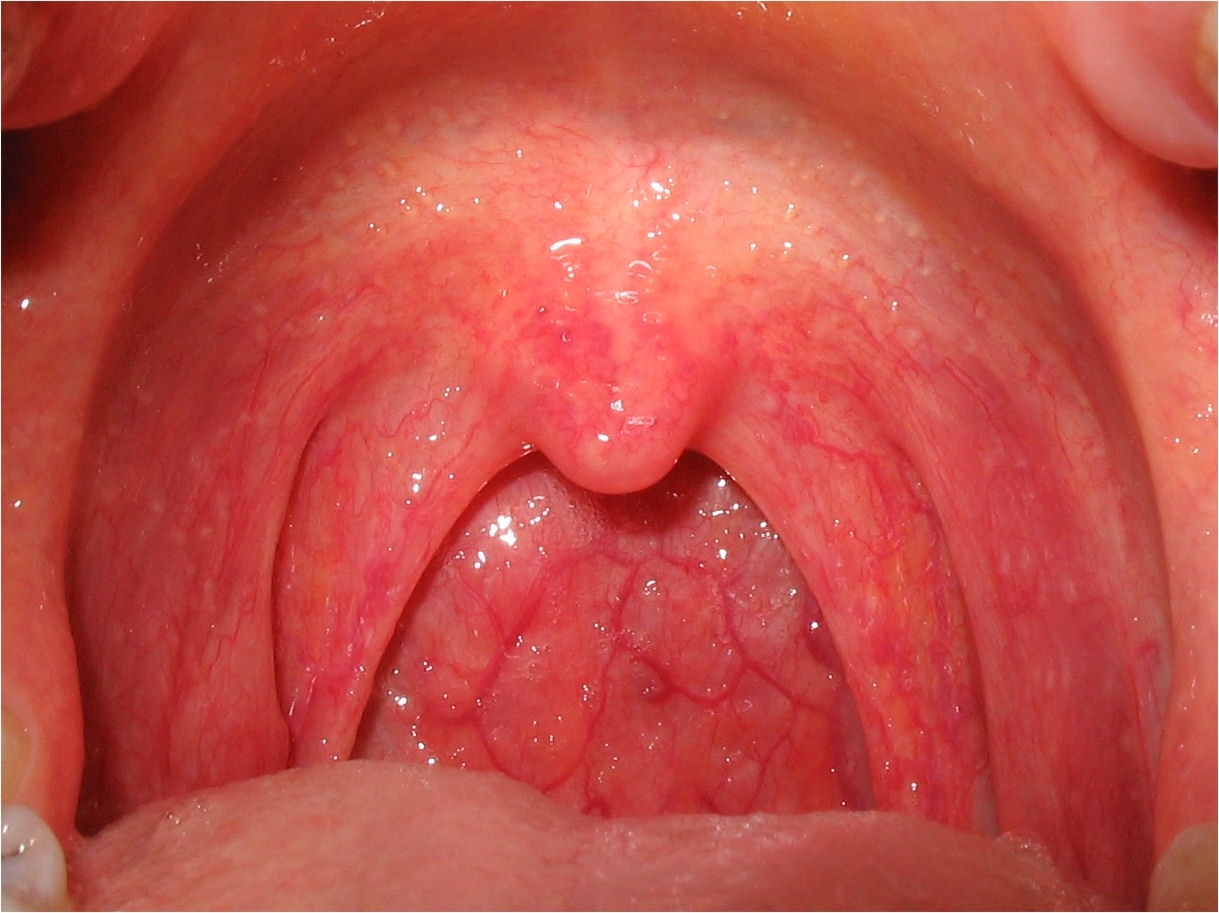
2. Температура - 38,5-40 С, плохо сбивается парацетамолом и снова быстро повышается;

3. Общая интоксикация: слабость, ломота, головная боль, тошнота, иногда рвота;
4. Сыпь на коже: мелкие красные точки по всей поверхности тела;
5. Изменения языка: в первые 2-3 дня грязно-белый налет, затем ярко-красный язык с пупырышками.

Очень важно запомнить, что основные симптомы скарлатины – это боли в горле и температура. Другие проявления (сыпь на коже, малиновый язык и др) - являются вторичными и непостоянными.
Правильное лечение. Так как скарлатина - это бактериальная инфекция, она лечится только антибиотиками! Препарат, дозировку и длительность лечения назначает врач.
После контакта с источником инфекции инкубационный период длится 7-10 дней. Т.к. скарлатина всегда начинается с ангины, то для ранней диагностики можно использовать экспресс тест No-Step Strep A (Израиль).

Это индивидуальный экспресс-тест для выявления Бета-гемолитического Стрептококка А (БГСА) в горле.
Тест позволяет за 5 минут в домашних условиях поставить 100% диагноз скарлатины и отличить сыпь при скарлатине от аллергии (пищевой, лекарственной, на фоне вирусной инфекции и т.д.)
мгновенный результат – через 5 минут;
чувствительность - 98%;
точность диагностики - 99,1%;
выявляет антиген даже из ослабленных (погибших) стрептококков
индивидуальный (1 тест продается в отдельной коробке);
очень простой в исполнении;
исключены человеческие ошибки (реакция происходит внутри устройства);
имеет все необходимое в комплекте (включая стерильную тампонную палочку);
не требует хранения в холодильнике (его можно брать с собой в поездку);

ВНИМАНИЕ: ПОСЛЕ ПРОВЕДЕНИЯ ТЕСТА СООБЩИТЕ ВАШЕМУ ВРАЧУ О РЕЗУЛЬТАТЕ! ИЗБЕГАЙТЕ САМОЛЕЧЕНИЯ!
Экспресс-тест на бета-гемолитический стрептококк No-Step Strep A доступен в аптеках Молдовы: Farmacia familiei, Orient, Apoteka.
Читайте также:


