Синдромы при гепатитах и циррозах
Цирроз – это конечная стадия хронического заболевания печени. Происхождение патологии может как быть вирусным, так и лекарственным или алкогольным. В клиническом смысле – это продвинутый и часто необратимый процесс появления шрамов на внутренних тканях печени. В зависимости от размера образующихся узлов существуют микронодулярный и макронодулярный подтип заболевания. Эта статья поможет вам разобраться в синдромах при циррозе печени. В ней представлены разные типы симптомов, появление которых зависит от разных причин.
О чем я узнаю? Содержание статьи.
Причины появления синдромов при циррозе
Причины заболевания многочисленны, однако вирусный гепатит ответственен за 90% случаев цирроза. На втором месте идет алкоголизм, отвечающий за 50% случаев. Количество алкоголя и продолжительность интоксикации, способствующие возникновению заболевания, изменяются в зависимости от человека. Алкогольному циррозу, как правило, предшествует период латентности, который характеризуется как увеличение объема печени из-за чрезмерного образования жира.
Другие причины цирроза:
Это генетическое нарушение, связанное с неисправной регуляцией кишечной абсорбции. Железо накапливается в тканях печени, где в конечном итоге вызывает фиброз, а затем цирроз. Синдромы при заболеваниях, причиной которых является гемохроматоз – это отложение железа в разных органах: кожа (пигментация кожи), поджелудочная железа (диабет), сердце (сердечная недостаточность), гонады (дефицит гонад).
Это генетическое заболевание, связанное с накоплением меди в разных органах: печени, роговице, центральной нервной системе. Ферментативный механизм, о котором идет речь, плохо изучен и по сей день. Причастность болезни Вильсона к циррозу печени характеризуется образованием фибриоза.
Синдром поражает в основном женщин в возрасте от 40 до 50 лет. Болезнь связана с образованием тромбов в внутрипеченочных желчных протоках, точная причина которых неизвестна. Болезнь начинается с зуда, которому предшествует несколько месяцев проявления желтухи. Печень и селезенка увеличены, появляются признаки холестаза.
Специалисты в области проблем печени обеспокоены ущербом, вызванным избыточным весом при проявлении жировой (не алкогольной) болезни печени. Безалкогольный стеатогепатит – это накопление жирных кислот в виде триглицеридов. Эта аномалия чаще встречается у людей с диабетом, избыточным весом, ожирением. Важным для этих больных является риск развития цирроза или рака печени. Иногда обнаруживаются другие причины цирроза: шистосомоз; галактоземия; лекарственный или токсический гепатит; расширение билиарной обструкции.
Синдромы при циррозе
Гепаторенальный синдром – это опасное для жизни состояние здоровья, которое характеризуется ухудшением функций печени у лиц с циррозом или фульминантной недостаточностью. Если при синдроме не проводится трансплантация печени, состояние становится смертельным. Синдром приводит к аномалиям в кровообращении и печеночно-почечной недостаточности.
Заболевание связано с дисфункцией белка АТФ7Б, который расположен главным образом в печени, головном мозге и почках, и позволяет удалить медь в желчи. Его дисфункция вызывает накопление меди внутри клеток и отвечает за повреждение клеток.
Среди клинических признаков холестаза преобладает желтуха, связанная с темной мочой и зудом. В случае внепеченочного холестаза, гепатомегалия (увеличение печени, обнаруженная при пальпации брюшной полости), желчный пузырь и лихорадка диагностируются врачом во время клинического обследования.
В зависимости от причины холестаза обнаруживаются другие неспецифические клинические признаки (например, потеря веса).
Синдром определяется как увеличение портального венозного давления, которое приводит к многочисленным осложнениям. Портально-гипертензионный симптомокомплекс проявляется с появлением асцита, развития побочных венозных сетей и почечные кровотечения, гиперспленизм, или печеночная энцефалопатия.
Синдром цитолиза вызывает постепенное разрушением клеток печени. Это происходит при острых интоксикациях (например, отравление хлорированными растворителями) или хронических интоксикациях, таких как алкогольный цирроз, или во время вирусных или микробных атак. Заболевание цитолиза также вызывается беременностью.
Аномалии гемостаза, выявленные геморрагическим синдромом при циррозе печени, имеют приобретенное или генетическое происхождение. В приобретенной патологии дефицит факторов гемостаза редко изолируется, за исключением тромбоцитопении. Они связаны с аномалией синтеза дисфункцией клеток или периферической гипердеструкцией путем высвобождения активирующих коагуляцию веществ или образования иммунных комплексов.
Гиперспленизм соответствует симптомам, характеризующимся заметным снижением количества эритроцитов, лейкоцитов и тромбоцитов в циркулирующей крови, что является вторичным по отношению к чрезмерной активности печени, объем которой обычно увеличивается (гипертрофия). Синдром гиперспленизма объясняется увеличенной активностью костного мозга.
Профилактика осложнений
Серьезным осложнением цирроза печени является инфекция асцитической жидкости. При осложнении микробы кишечника проходят через общую циркуляцию, попадая в орган и вызывая серьезную инфекцию.
Избегайте алкоголя для предотвращения осложнений. Люди с циррозом должны полностью воздерживаться от употребления алкоголя, потому что алкоголь увеличивает скорость прогрессирования заболевания.
Запомните, что осложнения цирроза неизлечимы. Чем лучше профилактика, тем больше шансов предотвратить осложнения.
Прогноз
При различных заболеваниях печени нарушаются те или иные виды обмена или те или иные функции органа. Одни заболевания сопровождаются преимущественным повреждением клеток печени,. другие - преимущественным нарушением оттока желчи и т.д., поэтому диагностика заболеваний печени часто проводится посиндромно. Далее описываются основные синдромы (табл.7).
1. Цитолитический синдром (цитолиз) возникает вследствие нарушения структуры клеток печени, увеличения проницаемости мембран, как правило, за счет усиления процессов перекисного окисления липидов (ПОЛ) и выхода ферментов в кровь. При цитолитическом синдроме в кровь попадают как цитоплазматические, так и митохондриальные компонены ферментов, однако основной уровень активности определяют цитоплазматические изоферменты. Цитолиз сопровождает, в основном, острые заболевания печени и увеличивается при обострении хронических. Выделяют следующие основные механизмы цитолиза:
1) токсический цитолиз (вирусный, алкогольный, лекарственный);
2) иммунный цитолиз, в т.ч. аутоиммунный;
4) гипоксический (“шоковая печень” и др.);
5) опухолевый цитолиз;
6) цитолиз, связанный с недостатком питания и неполноценностью пищи.
Цитолиз не тождественен некрозу клеток: при цитолизе клетка остается живой и способна к различным видам обмена, в том числе к синтезу ферментов, поэтому при цитолизе активность ферментов может возрастать в десятки и сотни раз и сохраняться повышенной длительное время. Некроз подразумевает гибель клеток, поэтому подъем активности ферментов может быть значительным, но кратковременным.
Основными доступными маркерами цитолиза при остром гепатите являются аланиновая (АЛТ) и аспарагиновая (АСТ) трансаминазы, гамма-глутамилтранспептидаза (ГГТ), лактатдегидрогеназа (ЛДГ).
Повышение активности АЛТ и АСТ наблюдается у 88-97% пациентов в зависимости от вида гепатита, более, чем у половины из них, наблюдается значительное (в 10-100 раз) увеличение. Максимум активности характерен для 2-3-ей недели заболевания, и возвращение к норме - на 5-6 неделе. Превышение сроков нормализации активности является неблагоприятным фактором. Активность АЛТ > АСТ, что связано с распределением АСТ между цитоплазмой и митохондриями. Преимущественное повышение АСТ связано с повреждением митохондрий и наблюдается при более тяжелых повреждениях печени, особенно алкогольных. Активность трансаминаз повышается умеренно (в 2-5 раз) при хронических заболеваниях печени, чаще в фазе обострения, и опухолях печени. Для циррозов печени повышение активности транаминаз, как правило, не характерно.
Гамма-глутамилтранспептидаза (ГГТ, ГГТП, g-ГТ) содержится в цитоплазме (низкомолекулярная изоформа) и связана с мембранами билиарного полюса (высокомолекулярная изоформа). Повышение ее активности может быть связано с цитолизом, холестазом, интоксикацией алкоголем или лекарствами, опухолевым ростом, поэтому повышение активности ГГТ не является специфическим для того или иного заболевания, но в определенной мере универсальным или скрининговым для заболеваний печени, хотя предполагает дополнительные поиски причины заболевания.
Лактатдегидрогеназа (ЛДГ) повышается при многих заболеваниях. Диагностическое значение суммарной активности невелико и ограничивается определением для исключения опухолевого и гемолитического процессов, а также для дифференциальной диагностики синдрома Жильбера (нормальная) и хронического гемолиза (повышена). Для диагностики заболеваний печени более значима оценка печеночного изофермента ЛДГ - ЛДГ5.
Повышение активности одного или всех ферментов свидетельствует об остром заболевании печени, обострении хронического заболевания или опухолевом процессе, однако не указывает на природу заболевания и не позволяет поставить диагноз.
2. Холестатический синдром (холестаз) характеризуется нарушением секреции желчи. Некоторые авторы выделяют редкую безжелтушную форму холестаза, связанную с изменением нормальных соотношений компонентов желчи (гормональные сдвиги, нарушения кишечно-печеночной циркуляции холестерина). Выделяют внутрипеченочной холестаз, связанный с нарушением секреции желчи гепатоцитом или нарушением формирования желчи в желчных ходах, и внепеченочный холестаз, обусловленный обтурацией желчных протоков камнем, опухолью, или введением лекарств, вызывающих холестаз. При холестазе в плазму крови попадают и накапливаются вещества, которые у здоровых людей выводятся с желчью, а также повышается активность так называемых индикаторных ферментов холестаза. Типичная желтушная форма холестаза характеризуется кожным зудом и желтухой.
При холестазе повышается содержание желчных кислот; билирубина с преимущественным увеличением конъюгированного, входящего в состав желчи (холебилирубина); холестерина и b-липопротеидов; активности ферментов ЩФ, ГГТ, 5-нуклеотидазы.
Щелочная фосфатаза (ЩФ) проявляет свою активность при рН 9-10, содержится в печени, кишечнике, костной ткани, однако главным выделительным органом является печень. В гепатоците ЩФ связана с мембранами билиарного полюса и микроворсинками эпителия желчных ходов. Причинами гиперферментемии являются задержка выведения фермента в желчь и индукция синтеза фермента, зависящая от блока кишечно-печеночной циркуляции. Повышение активности при заболеваниях печени чаще всего указывает на холестаз, при котором активность фермента повышается на 4-10 день до 3-х и более раз, а также на опухоли печени. При повышении активности ЩФ следует проводить дифференциальную диагностику с заболеваниями костей.
5-нуклеотидаза относится к группе щелочных фосфатаз, изменяется параллельно с ними, но повышение ее активности связано исключительно с холестазом. Однако отсутствие доступных коммерческих наборов не позволяет использовать данный показатель в полном объеме.
ГГТ также является мембрансвязанным ферментом и при холестазе повышается за счет активации синтеза. Исследование ГГТ при холестазе считается обязательным.
Нарушение экскреции желчи приводит к нарушению эмульгирования жиров и снижению всасывания жирорастворимых веществ в кишечнике, в том числе витамина К. Снижение содержания витамина К в организме приводит к уменьшению синтеза витамин-К-зависимых факторов свертывания крови и снижению протромбинового индекса (ПТИ). При внутримышечном введении витамина К при холестазе ПТИ через сутки повышается на 30%.
3. Гепатодепрессивный синдром включает любые нарушения функции печени, не сопровождающиеся энцефалопатией. Синдром наблюдается при многих заболеваниях печени, но наиболее выражен при хронических процессах. Для индикации синдрома используются нагрузочные пробы и определение концентрации или активности различных компонентов сыворотки или плазмы крови.
Нагрузочные пробы чувствительны, но используются редко. К ним относятся:
а) пробы на выделительную функцию печени - бромсульфалеиновая, индоциановая и др.;
б) пробы на детоксицирующую функцию печени - антипириновая, кофеиновая, проба Квика.
Как показали исследования, наименее устойчивой при заболеваниях печени является синтетическая функция, и в первую очередь снижается синтез тех веществ, которые образуются преимущественно в печени. Доступными и информативными индикаторами гепатодепресии могут быть следующие:
1. Альбумин практически полностью синтезируется печенью. Снижение его концентрации наблюдается у половины больных с острыми и у 80-90% больных с ХАГ и циррозом печени. Развивается гипоальбуминемия постепенно, результатом может быть снижение онкотического давления крови и отеки, а также снижение связывания гидрофобных и амфифильных соединений эндогенной и экзогенной природы (билирубина, свободных жирных кислот, лекарств и др.), что может вызвать явления интоксикации. Информативно параллельное определение альбумина и общего белка. Как правило, содержание общего белка остается нормальным или растет за счет иммуноглобулинов (Ig) на фоне снижения концентрации альбумина. Снижение альбумина до 30 г/л и менее свидетельствует о хронизации процесса.
2. a-1-Антитрипсин - гликопротеид , составляющий 80-90% фракции a1-глобулинов, белок острой фазы, синтезируется в печени, является чувствительным индикатором воспаления паренхиматозных клеток. Исключительное диагностическое значение связано с врожденной недостаточностью белка, приводящей к тяжелым формам поражения печени и других органов у детей.
3. Холинэстераза (псевдохолинэстераза, бутирилхолинэстераза - ХЭ, БХЭ) сыворотки крови, синтезируется печенью, относится к b2-глобулинам. Одной их функций является расщепление миорелаксантов, производных сукцинилдихолина (листенон, дитилин). Недостаток фермента или появление атипических форм затрудняет расщепление препаратов, что усложняет процесс выхода из наркоза. Для предотвращения послеоперационных осложнений рекомендуется определять активность фермента и дибукаиновое число, т.е. степень ингибирования фермента дибукаином. При хронических процессах, особенно циррозе печени, активность фермента снижается, причем степень снижения имеет прогностическое значение. Другая причина снижения активности - отравление фосфорорганическими соединениями.
4. Фибриноген, I фактор свертывания крови, белок острой фазы, относится к b2-глобулинам. Уровень фибриногена закономерно снижается при тяжелых хронических и острых заболеваниях печени.
5. ПТИ снижается в связи с нарушением синтеза витамин К-зависимых факторов свертывания крови (II, VII, IX, X). В отличие от холестаза, уровень ПТИ не нормализуется при внутримышечном введении витамина К. ПТИ является маркером тяжести острой дисфункции печени.
6. Холестерин в крови снижается у больных с хроническим гепатитом и циррозом печени, чаще при подостром варианте течения. При жировой дистрофии печени уровень холестерина может повышаться.
Для хронических заболеваний печени в стадии компенсации нехарактерно повышение активности ферментов. Однако умеренное повышение (в 1,5 - 3 раза) активности трансаминаз с более высоким уровнем АСТ свидетельствует о повреждении субклеточных структур, в частности, МХ.
4. Мезенхимально-воспалительный синдром обусловлен повреждением мезенхимы и стромы печени, он по сути является иммунным ответом на антигенную стимуляцию кишечного происхождения. Данный синдром сопровождает как острые, так и хронические заболевания печени. Маркерами синдрома являются g-глобулины, иммуноглобулины, тимоловая проба, антитела к клеточным элементам и др.
Определение g-глобулинов относится к обязательным тестам для печени. Подъем g-глобулинов, по сути являющихся иммуноглобулинами, характерен для большинства заболеваний печени, но наиболее выражен при ХАГ и циррозе печени. В последнее время показано, что g-глобулины могут вырабатываться купферовскими клетками и плазматическими клетками воспалительных инфильтратов печени. При циррозах печени на фоне низкой концентрации альбумина из-за нарушения синтетической функции печени наблюдается значительный рост g-глобулинов, при этом концентрация общего белка может оставаться нормальной или повышенной.
Иммуноглобулины (Ig) представляют собой белки, входящие во фракцию g-глобулинов и обладающие свойствами антител. Известно 5 основных классов Ig: IgA, IgM, IgG, IgD, IgE, однако для диагностики используются первые три. При хронических заболеваниях печени увеличивается содержание всех классов Ig, однако наиболее выражен рост IgM. При алкогольных поражениях печени наблюдаетмя повышение IgА.
Тимоловая проба - неспецифичный, но доступный метод исследования, результат которого зависит от содержания IgM, IgG и липопротеидов в сыворотке крови. Проба бывает положительной у 70-80% больных острым вирусным гепатитом в первые 5 дней желтушного периода, у 70-80% больных с ХАГ, у 60% - с циррозом печени. Проба нормальна при механической желтухе у 95% пациентов.
Антитела к тканевым и клеточным антигенам ( нуклеарные, гладкомышечные, митохондриальные) позволяют выявить аутоиммунные компоненты при заболеваниях печени.
К дополнительным методам исследования относится определние гаптоглобина, орозомукоида, a2-макроглобулина, b2-микроглобулина, оксипролина, уроновых кислот.
Вирусные гепатиты относятся к специфической группе диффузных воспалительно-дистрофическим поражений печени. При данных заболеваниях в первую очередь происходит масштабная гибель гепатоцитов, и самая крупная железа в организме человека со временем перестает функционировать. Если болезнь не лечить, со временем она эволюционирует в фиброз или цирроз печени.
Но какова у хронических гепатитов классификация? По каким критериям классифицируются данные заболевания? Каковы синдромы хронического гепатита ? Что характерно для ВГС и ВГВ? Какова характеристика геморрагического синдрома при гепатите? Ответы на каждый из этих вопросов вы сможете найти в нашей статье.
Хронические вирусные гепатиты по классификации
Хронические гепатиты в настоящее время являются серьезной социально-экономической и эпидемиологической проблемой. Число заразившихся гепатовирусом неуклонно растет. Возрастает и процент летальных исходов, несмотря на то, что тот же хронический ВГС в настоящее время полностью излечим. Однако проблема кроется в бессимптомном течении ХГС и ХГВ.
В рамках борьбы с хроническим гепатитом классификация МКБ-10 очень важна. Она помогает сгруппировать все имеющиеся данные о рассматриваемых заболеваниях. По данному принципу хронические вирусные гепатиты классифицируются следующим образом:
- К73.0 — Персистирующий
- К73.1 — Лобулярный
- К73.2 — Активный
- К73.9 — Неуточненный
Также классификации хронических гепатитов бывают этиологическими и морфологическими. По этиологии рассматриваются:
- Вирусный (В, С, D)
- Вирусный неопределенны (F, G)
- АИГ
- Медикаментозный
- Алкогольный
- Токсический
- Криптогенный
По морфологии различаются следующие типы заболевания:
- Агрессивный
- Персистирующий
- Лобулярный
По течению заболевания различаются обострения и ремиссии.
Синдромы хронического гепатита
Синдром — это совокупность симптомов, объединенных общим заболеванием. Для хронических воспалительных процессов в печени характерны следующие синдромы:
- Цитолитический
- Печеночно-клеточной недостаточности
- Иммуновоспалительный
- Холестатический
- Астеновегетативный
- Диспепсический
- Геморрагический
- Гиперспленизма
- Портальной гипертензии
В случае с хроническим воспалительным процессом в печени вирусного генеза различаются синдромы гепатитов В и С. Рассмотрим подробнее каждую из категорий.
Синдромами гепатита С являются:
- Астеновегетативный. Симптомами данного состояния являются нарушение сна, снижение работоспособности, эмоциональная неустойчивость и повышенная нервозность.
- Диспепсический. Пациент страдает от вздутия живота, постоянной отрыжки, приступов тошноты, которые на первых этапах заболевания могут показаться незначительными.
- Гиперспленизм. Возникает анемия, лейкопения или тромбоцитопения.
На более поздних стадиях к перечисленным характерным синдромам гепатита С присоединяется симптоматика острого заболевания.

Вирусный гепатит В является более агрессивным и опасным заболеванием, чем ВГС. Болезнь развивается стремительно, достаточно быстро формируются вторичные заболевания и коинфекции, которые в будущем могут привести к циррозу, фиброзу и даже раку печени. Полностью ВГВ вылечить невозможно, однако верно подобранная терапия позволяет в значительной мере купировать заболевание и добиться устойчивой ремиссии.
Симптомы рассматриваемой болезни более различимы , чем в случае ВГС, даже в хронической форме. Синдромами гепатита Б являются:
- Иммунновоспалительный. Характеризуется лихорадкой, незначительным повышением температуры тела, лимфоденопатией и общим недомоганием, похожим на гриппозное.
- Цитолитический. Краснеют ладони, появляется печеночный запах изо рта, снижается масса тела, выпадают волосы. У мужчин увеличиваются молочные железы.
- Холестатический. Моча приобретает оттенок темного пива, как становится бесцветным. Появляются сосудистые звездочки, кожный покров приобретает желтушный оттенок.
Помимо перечисленных выше синдромов гепатита Б для данного заболевания характерна и более общая симптоматика. В частности, у пациента может возникнуть состояние общего недомогания и утренние приступы тошноты и рвоты.
Геморрагический синдром при гепатите
Из всех синдромов хронического гепатита для большинства заболеваний данной категории наиболее характерен геморрагический. Данное состояние наблюдается у 80% из общего числа пациентов. Геморрагический синдром при гепатите характеризуется следующими признаками:
- Частые носовые кровотечения
- Болезненность и кровоточивость десен
- Появление геморрагий на коже
Причиной геморрагического синдрома при гепатите является нарушение гемостаза. Такие симптомы могут говорить о существенном прогрессии заболевания и риске его перехода в стадию серьезного осложнения. Вследствие массовой гибели гепатоцитов и интенсивного воспалительного процесса в печеночной паренхиме ткани органа постепенно замещаются соединительными. Это приводит сначала к фиброзу, а потом и циррозу печени.
Цирроз печени – состояние сопровождающееся поражением печеночных клеток в результате аутоиммунного токсического или вирусного влияния на ткани железы. Развитие патологии сопровождается развитием в организме больного целого комплекса различных печеночных синдромов.
Наиболее частой причиной развития цирроза является инфицирование гепатитом С или злоупотребление алкоголем. При указанных патологиях разрушение печени начинается задолго до появления первых характерных признаков.
При циррозе печени у больного можно выявить разнообразные симптоматические комплексы, основными среди которых являются следующие:
- Астеновегетативный.
- Цитолиз.
- Иммуновоспалительный.
- Холестаз.
- Диспепсический.
- Геморрагический.
- Портально-гипертензионный синдром.
- Синдром печеночно-клеточной недостаточности.
- Гепаторенальный синдром.
Синдромы при циррозе печени чаще всего начинают проявляться на субкомпенсированной и декомпенсированной стадиях.
Характеристика различных синдромов при циррозе печени
Клиническая симптоматологияцирроза печени может быт различной и зависит от таких факторов как этиология, стадия развития, интенсивность и преимущественная направленность патологического процесса, а также вовлеченность в него других органов и их систем.
На протяжении некоторого периода прогрессирования течение ЦП происходит практически бессимптомно. Но клинически очерченный период отличается тем, что могут быть выявлены в разных сочетаниях разнообразные синдромы поражения печени.
В некоторых случаях синдромы цирроза печени могут проявляться отдельными признаками, входящими в их состав, при этом спектр таких симптомов может в каждом конкретном случае быть индивидуальным.
Астеновегетативный синдром проявляется общей слабостью, быстрой утомляемостью, раздражительностью, бессонницей. Все указанные признаки не исчезают у пациентов на протяжении всего периода развития патологического процесса.
Помимо этого у больного наблюдается появление зябкости и повышение потоотделения, также у пациента учащается пульс. Указанные симптомы могут быть начальным проявлением большинства психических заболеваний, помимо этого такая ситуация наблюдается при развитии неврозов и психопатий.
Астеновегетативный синдром проявляется дополнительно в нарушениях функционирования желудочно-кишечного тракта, сердечно-сосудистой системы и органов дыхания.
Больные испытывают при развитии синдрома дискомфортные ощущения и боли во всем организме. У пациентов появляется повышенная чувствительность кожных покровов к действию различных раздражителей.
Органы чувственного восприятия становятся особенно чувствительными. Такая чувствительность связана с возникновением временного поражения участков нервной системы, проявляющегося нестабильностью осуществления процесса передачи нервных импульсов и реакций на раздражители.
Такие нарушения приводят к появлению некоторого ступора во взаимодействии организма с внешней средой. Для нормализации восприятия окружающей среды организму требуется период временной адаптации.

Синдром цитолиза гепатоцитов характеризуется увеличением содержания в плазме крови печеночных ферментов АлАТ и АсАТ, помимо этого фиксируется увеличение количества ЛДГ и ее некоторых разновидностей.
При проведении и диагностировании наличия этого синдрома, особое внимание уделяется лабораторным показателям АлАТ и АсАТ, а именно степени роста концентрации.
При наличии концентрации этих компонентов в 5 и меньше раз превышающей нормальное содержание, то синдром расценивается как умеренно-выраженный. Превышение нормального содержания в 5-10 раз свидетельствует о развитии синдрома средней тяжести, в случае выявления количества печеночных ферментов в концентрации в 10 и более раз превышающую нормальное содержание, врачи говорят о наличии выраженного синдрома, имеющего высокую степень тяжести.
Цитолитический синдром характеризуется снижением гиперферментии на порядок ниже, чем при хроническом вирусном гепатите, что обусловлено резким снижением синтетической функции печени.
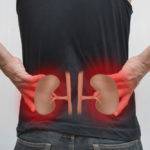
Возникновение гепаторенального синдрома обусловлено декомпенсацией цирроза печени и характеризуется развитием почечной недостаточности при отсутствии морфологических изменений в почках.
Гепаторенальный синдром заключается в том, что в процессе развития патологического состояния происходит не только поражение печеночной ткани, но и нарушается нормальная работа почек.
При развитии синдрома в тяжелой форме может возникать почечная недостаточность.
В соответствии с данными статистики около 1/5 всех больных, у которых выявлено поражение печени, в дальнейшем страдают от появления вторичного поражения почек.
В соответствии с исследованиями наиболее часто развитие этого синдрома обусловлено:
- инфекционными заболеваниями;
- отравлениями лекарственными средствами;
- послеоперационными осложнениями при проведении хирургического вмешательства на желчных путях;
- операционными вмешательствами на сердце.
В настоящий момент патогенез нарушений функций почечной системы на фоне развития цирроза печени является недостаточно изученным и достоверно не известна причина и взаимосвязь такого патологического процесса. Исследующие эту проблематику врачи выдвигают гипотезу о том, что значительную роль в нем играет общее нарушение процессов кровообращения в системе почек и непосредственное воздействие на почки различных антител, метаболитов и иммунных комплексов, продуцируемых организмом при прогрессировании цирроза.
Во врачебной практике различают два типа синдрома.
Для первого типа характерно отсутствие внешних признаков и он выявляется при проведении дополнительных обследований. В анализе мочи регистрируется:
- Повышенное количество белка.
- Увеличение количества лейкоцитов, эритроцитов и гиалиновых цилиндров.
При проведении биохимии крови выявляется повышенное содержание печеночных ферментов. При этом все основные функции системы почек и печени не страдают.
Второй тип характеризуется:
- сильной утомляемостью;
- снижением работоспособности;
- появлением болевых ощущений в области поясницы и брюшной полости;
- возникновением мигрени;
- формированием отечности конечностей;
- появлением высыпаний на коже.
Лабораторные анализы выявляют повышение уровня креатинина и азота в крови. Исследования регистрируют нарушение функций почек.
Проведение комплексного лечения способствует восстановлению функциональных возможностей почек и печени.
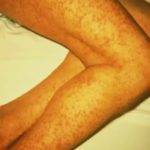
Геморрагический синдром проявляется в комплексном поражении печени и поджелудочной железы, что очень часто происходит в случае развития ЦП при злоупотреблении взрослым человеком алкоголем. Алкоголизм является одной из основных причин появления указанного комплекса взаимосвязанных симптомов.
Прогрессирование патологического состояния сопровождается возникновением расширения вен, формированием гематом и появлением склонности к образованию синяков. В некоторых случаях патологическое состояние может сопровождаться маточными кровотечениями и кровотечением пищевода, также возможно частое появление кровотечений из носа и десен.
Появление кровотечений обусловлено тем, что нарушается функция печени, обеспечивающая выработку некоторых факторов свертываемости крови. Особенно опасным является возникновение такого синдрома у беременной женщины перед родами, такая ситуация может грозить большими кровопотерями и наступлением летального исхода.
Развитие геморрагического синдрома наблюдается у половины больных циррозом, при этом около 25% погибают от возникновения желудочно-кишечных кровотечений.
Наиболее характерными признаком внутреннего кровотечения является появление рвоты с примесью крови и появление спустя некоторое время жидкого стула.
Терапия при выявлении признаков развития синдрома направлена на профилактику кровотечений и тромбозов, а также на быстрое их устранение.
Синдром портальной гипертензии входит в перечень основных синдромов, сопровождающих цирроз.
Независимо от того что стало причиной развития цирроза – воспаление в результате инфекции, отравление, токсическими соединениями или негативное воздействие алкоголя, наблюдается изменение в портальной системе проявляющееся повышением давления крови. Основные патологические изменения являются внепеченочными и происходят в воротной вене или в одной из ее основных ветвей.
Диагностирование умеренной портальной гиперплазии осуществляется при повышении давления от 150 до 300 мм вод. ст. Одновременно с таким подъемом давления у больного наблюдается появление диареи и тошноты.
При подъеме давления выше показателя в 300 мм вод. ст. в портальной системе, врачи диагностируют признаки развития варикозного расширения вен. Изменения в венозной части кровеносной системы желудка и пищевода приводят к появлению кровотечений.
Признаками такого патологического состояния являются:
- Пониженное АД.
- Появление рвоты с кровью.
- Появление черного кала.
- Развитие анемии.
- Увеличение количества сердечных сокращений до 100 ударов в минуту.
Последствие развития синдрома является скопление жидкости в брюшной полости. Это вызвано нарушением процесса оттока крови в печени и повышением давления в кровеносной системе.
Основными объективными асцитическими признакам и являются:
- визуализация венозных коллатералей;
- резкое увеличение массы тела;
- появление тяжести и давления в желудке;
- появление тошноты и головокружений;
- отечность нижних конечностей;
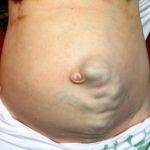
- уплощение околопупочной области живота;
- образование пупочной грыжи;
- кровяные выделения из анального отверстия.
В результате накопления жидкости у больного может возникнуть заражение брюшной стенки – перитонит.
Синдром малых печеночных признаков или малой печеночно-клеточной недостаточности характеризуется появлением сосудистых звездочек на кожных покровах в верхней части туловища.
Помимо этого у больного наблюдается пальмарная эритема – яркая красная окраска ладошек в области тенара, гипотенара и фаланг пальцев. У больного выявляется также комплекс патофизиологических изменений в виде карминово-красной окраски губ и гинекомастии у взрослых мужчин, атрофических процессов в половых органах и снижения степени выраженности вторичных половых признаков.
В результате развития венозного застоя у больного наблюдается увеличение размера селезенки и развитие гиперплазии ткани ретикулогистиоцитарной ткани селезенки. Дополнительно в железе наблюдается разрастание фиброретикулярной ткани и формирование артериовенозных шунтов. Процесс сопровождается появлением тяжести и болей в левом боку.
Острая форма патологии приводит к возникновению гиперспленизма, представляющего собой повышенное разрушение форменных элементов крови в селезенке, которое сопровождается появлением панцитопении, а также астенического и геморрагического синдромов.
Прогноз развития осложнений при циррозе печени и их терапия
Решающими факторами в определении прогноза является этиология нарушения, степень сохранности функций печени и формирование осложнений.
При проведении терапии цирроза основная рекомендация врачей заключается в устранении нежелательного воздействия на организм. После выполнения этого требования приступают к лечению основной патологии. Для восстановления работы печени применяются препараты группы гепатопротекторов.
Наиболее распространенными средствами, применяемыми при проведении медикаментозной терапии, являются:
- Эссенциале;
- Эссенциале Форте.
- Карсил и некоторые другие.
В случае необходимости проводится процедура трансплантации печени.
Проведение медикаментозной терапии цирроза и провоцируемых им синдромов, может осуществляться смешанным методом, при комплексном использовании медикаментов и средств народной медицины. Такие препараты рекомендуется применять после проведения консультации с лечащим врачом. Наиболее распространенными народными средствами являются препараты, приготовленные на основе расторопши.
Читайте также:


