Симптомы пневмонии после гриппа у ребенка
Заболевания органов дыхания – распространены среди различных слоев населения всех возрастов. Пневмония – заболевание дыхательных путей, возникающее в результате осложнения от других инфекционных заболевании или как самостоятельная болезнь. Причина болезни – воспалительные инфекционные процессы и бактерии. На сегодняшний день определено несколько типов пневмонии различных по степени тяжести.
Что такое пневмония
Пневмония – инфекционное заболевание дыхательных путей с поражением альвеол легких. Возбудителями являются бактерии, грибы, вирусы.
Причины пневмонии – это неблагоприятные бытовые условия. Например, общее длительное охлаждение организма, избыточные чрезмерные физические и эмоциональные перегрузки, общие интоксикации, снижающие сопротивляемость иммунной системы. Различают воспаление легких хронического типа, остро затяжного, атипичного и острого. По локализации заболевание делится на крупозное и очаговое. Также пневмонию подразделяют на вирусную, бактериальную, микроплазменную, смешанную и грибковую.
Пациенты, находящиеся в зоне риска по развитию воспаления легких, имеют заболевания сердца, пороки развития легких, хронические инфекции носоглотки, хронические бронхиты, иммунодефицитные заболевания. А также к группе риска можно отнести людей старческого возраста и пациентов, проходящих длительный курс постельного режима.
Симптомы пневмонии у взрослых
Первичные симптомы пневмонии различные в зависимости от стадии и характера протекания заболевания.
Пневмония острого типа – внезапно возникает, и характеризуется резким повышением температуры до 39-40С. С первых дней появляется лихорадочный озноб, кашель преимущественно сухой, слабость, головные боли, общее ухудшение состояния. С течением болезни при кашле выделяется мокрота с примесью крови. При крупозном течении болезни могут возникать боли в боку при выдохе и вдохе. Дыхание больного становится сбивчивым, учащенным, поверхностным. Но уже через пару дней при правильном лечении пациент идет на поправку.
Пневмония хронического типа – возникает в результате осложнений хронического бронхита. В большей степени болезнь проявляется на фоне ослабления организма. Заболевание развивается волнообразно с периодами острого течения заболевания и затихания. В условиях ухудшения состояния у больного появляются все симптомы острой пневмонии. Но, в отличие от данной формы, полное выздоровление больного невозможно. Частота обострений воспаления легких в большинстве случаев зависит от условий быта и окружающей среды. При длительных и частых условиях обострения болезни развивается склероз тканей легкого. В результате чего увеличиваются периоды острого течения пневмонии. И как следствие нарушается легочный газообмен и может развиться сердечнососудистая недостаточность.
Симптомы пневмонии у детей
Признаки появления пневмонии у детей отличаются от взрослых. У пациентов до 12 лет, особенно у детей до года, увеличение температуры не достигает высоких отметок. А общее состояние больного бывает крайне тяжелым при значениях температуры 37,1-37,5С. Дети, заболевая пневмонией, становятся малоактивными, плохо спят, иногда срыгивают, отказываются от приема пищи. Как правило, болезнь сопровождается кашлем и насморком. Сухой кашель учащенный в виде приступов.
При появлении первых признаков заболевания следует незамедлительно обратиться к врачу и не заниматься самолечением, особенно если дело касается детей и людей пожилого возраста.
Медикаментозное лечение пневмонии
Лечение пневмоинфекции длительный процесс и зависит от стадии заболевания больного. При остром течении лечение проводится на базе медицинского стационара. Чтобы был достигнут лучший эффект от принятого лечения необходимо правильно подбирать антибиотики и рассчитывать правильную дозу введения препаратов.
ВНИМАНИЕ! Бессистемное применение антибиотиков приведет к снижению температуры тела, не отражающему общей картины воспалительного процесса.
В результате неправильной дозировки лекарственных средств вырабатывается устойчивость микробов к лечебным препаратам, и тем самым осложняется лечение болезни.
Если лечение проводится на дому, важно проводить частое проветривание помещения. При увеличенном потоотделении чаще менять белье больного, и протирать кожу влажным полотенцем. Если у больного сильная одышка, его необходимо приподнять в постели и положить под плечевой пояс подушку.
В период реабилитации желательно соблюдение систематического режима и гигиены, ежедневные прогулки и лечебная дыхательная физкультура. Лечащий врач с учетом индивидуальных особенностей пациента подбирает дыхательные упражнения, которые будут направлены на установление полного дыхания и развитие диафрагмы.
Прогноз по лечению пневмонии
Благоприятный прогноз при лечении пневмонии зависит от нескольких факторов:

Хоть болезнь и сложная, но лечению поддается, и, если нет осложняющих факторов, может пройти бесследно, не влияя на дальнейшую жизнь ребенка.
Сначала рассмотрим первые признаки и симптомы, лечение – чуть позже.
Первые признаки
Такой серьезный воспалительный процесс, как пневмония, не может остаться незамеченным. Есть тонкость – не все дети будут жаловаться на ухудшение самочувствия, поэтому родителям нужно внимательно следить за внешними симптомами (признаками) развития опасного заболевания:
- резкий скачок температуры;
- появление или усиление кашля;
- сильная одышка при малейших физических нагрузках;
- учащенное дыхание;
- побледнение кожи.
Заметили какие-то из этих симптомов? Срочно обращайтесь к врачу для окончательной диагностики и лечения. Игнорировать эти симптомы нельзя – запущенное воспаление легких очень опасно и грозит осложнениями, оно может привести даже к летальному исходу.
Симптомы в зависимости от возраста

Общие симптомы воспаления легких у детей были описаны выше, но у разных возрастных групп есть свои симптоматические особенности.
Те симптомы, которые со 100% точностью указывают на пневмонию у новорожденных, в более старшем возрасте могут быть лишь показателями недомогания при гриппе. Подробнее о симптомах у новорожденных.
У детей до года воспаление легких проявляется с особенностями, которые не свойственны старшим ребятам. Обратите внимание, что высокая температура тела в этом возрасте не является абсолютным симптомом. Иногда 39,0 не будет признаком пневмонии, а вот 37,5, которые не сбиваются по 2 дня – явный показатель воспалительного процесса.
У детей старше года симптомы более характерны:
- сильный сухой, а также кашель с мокротой;
- жар;
- отсутствие эффекта от жаропонижающих препаратов;
- отсутствие аппетита, вялость, капризность.
Также ребенок может пожаловаться на боль в груди при дыхании и кашле.
Лечение
Болезнь поддается лечению, чаще всего даже проходит без видимых последствий. Но обращение к врачу необходимо, даже если родители решили бороться с недугом дома.
- Лечение в домашних условиях. Подходит только в случае, если воспаление легких не запущено. Осуществляется путем приема антибиотиков. Лекарства назначает только врач, возраст ребенка должен быть не менее 3 лет. Если есть осложнения, то дома лечиться нельзя!
- Показания к госпитализации. Болезнь достаточно опасная, так что в ряде ситуаций может потребоваться госпитализация ребенка. К ним относятся: серьезные нарушения дыхания, лихорадка, обмороки, гнойные процессы, обезвоживание. Также госпитализация показана грудным детям.
- Лечение по методике доктора Комаровского. Его принципы практически не отличаются от общепринятых методик борьбы с заболеванием, но есть люди, которые мало доверяют этому врачу. Один из главных его советов – принимать лекарства строго в тех дозах, которые указаны в инструкциях. Кроме того, пить их следует не менее 10 дней. Также Комаровский рекомендует не отказываться от муколитических средств, помогающих разжижать и выводить мокроту из легких.
- Массаж и физиопроцедуры. Прибегать к ним можно только тогда, когда малыш уже идет на поправку. Массаж нормализует кровообращение в легких, в результате мокрота быстро и легко покидает дыхательные пути. Обратите внимание, что существуют два вида массажа при пневмонии: вакуумный и дренажный. Первый оказывает воздействие на всю поверхность легких, выполняется с помощью медицинских банок. Дренажный затрагивает только пораженные воспалением участки.
Все эти способы лечения можно применять строго после консультации с врачом, иначе ребенок может столкнуться с осложнениями.
При пневмонии врачи назначают детям следующие средства для лечения:
- Амоксициллин, азитромицин — антибактериальные препараты первого ряда;
- Супракс, Цефтриаксон – антибиотики, назначаемые при тяжелых стадиях болезни;
- Амброксол, Бромгексин, Туссин, Трипсин, трава богульника – для отхаркивания и разжижения мокроты.
Особых противопоказаний нет, но без консультации с лечащим педиатром лучше их не применять. Воспаление легких у ребенка (симптомы и лечение) — серьезное заболевание, требующее ответственного подхода.
Как избежать ошибок в борьбе с ОРВИ и гриппом?
Эти ошибки часто приводят к бронхиту, который перерастает в пневмонию. Причина – ослабление иммунитета. В результате возбудители получают благодатную почву для размножения. Чтобы не допустить развития пневмонии при ОРВИ и гриппе, рекомендуется:
- Давать ребенку обильное питье. Если допустить высыхание слизистых, то бактерии начнут размножаться еще интенсивнее, риск развития воспаления легких увеличится.
- Отказаться от приема противокашлевых средств. Кашель – естественная защита организма, предназначенная самой природой для очистки дыхательных путей от мокроты, а, следовательно, и от бактерий.
- Не использовать сосудосуживающих назальных средств. Они способствуют ускоренному проникновению вирусов в нижние дыхательные пути.
- Постоянно проветривать помещение, где находится больной ребенок. Прохладный и влажный воздух разжижает мокроту и ускоряет ее вывод из организма вместе с возбудителями.
Соблюдение этих правил помогает быстро избавиться от ОРВИ, избежав при этом развития бронхита и воспаления легких.
Заключение
Если ответственно подойти к лечению пневмонии у ребенка любого возраста, как таковых тяжелых последствий не будет. Ни в коем случае нельзя игнорировать явные симптомы и при первых признаках следует обратиться к врачу. Дети слишком нежны, чтобы подвергать их здоровье и жизнь опасности, берегите их!
Для того чтобы правильно осуществлять лечение, нужно четко установить диагноз заболевания. Грипп – болезнь серьезная, требующая особого внимания со стороны больного и лечащего врача. Но если к этой болезни подключается пневмония, – опасность возрастает во много раз. Неправильное лечение может привести не только к серьезным осложнениям, но даже к летальному исходу.
- Первичная вирусная пневмония
- Вторичная бактериальная пневмония
- Вирусно-бактериальная гриппозная пневмония
Причины возникновения пневмонии при гриппе
Грипп – тяжелое инфекционное заболевание, вызываемое различными вирусами и их штаммами. Передается воздушно-капельным путем, поражает дыхательные органы. Вызывается тремя типами вирусов – А, В, С, подтипами гриппа считаются штаммы H1N1, H1N2 и др. Вирусы имеют свойство мутировать, поэтому нет единого лекарственного средства, которое смогло бы вылечить все разновидности гриппа.
Пневмония – это заболевание легких, клиническая картина которого раскрывается постепенно.
Возбудителями пневмонии чаще всего бывают бактерии и вирусы, реже – грибки. Пневмония возникает как отдельное заболевание, но может возникнуть и как осложнение при гриппе.
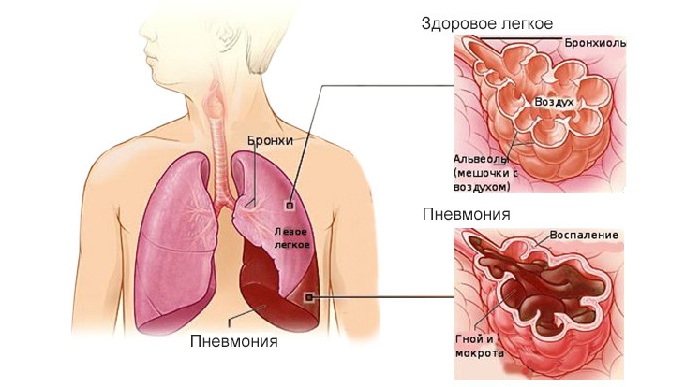
Воспаление легких (пневмония)
По статистике, 25% пациентов в качестве осложнения при гриппе имеют воспаление легких (пневмонию).
Источник вируса – только больной человек: при кашле и чихании он выделяет мокроту с вирусом, распространяя вирус вокруг себя в течение недели. Поэтому эпидемия гриппа начинается в местах большого скопления людей – школах, детских садах, концертных залах. Легко подхватить вирус в магазине, в автобусе или в плохо проветриваемом тренажерном зале.
При эпидемии важно, насколько сильный иммунитет имеет человек. Риски получить различные осложнения и заболеть воспалением легких при гриппе или после него очень велики.
Особенно подвержены заболеванию :
- люди, имеющие слабый иммунитет после тяжелой болезни или страдающие хроническими заболеваниями (бронхиальной астмой, сахарным диабетом, туберкулезом, сердечными заболеваниями, болезнями дыхательных путей и пр.),
![]()
дети до 3-х лет,- беременные в 3-4 триместрах,
- женщины в послеродовый период (в первые 2 недели),
- пожилые люди после 65 лет,
- больные СПИДом,
- люди без определенного места жительства (БОМЖи), т.к. у них нет возможности следить за личной гигиеной,
- люди, злоупотребляющие спиртным, наркотиками, злостные курильщики.
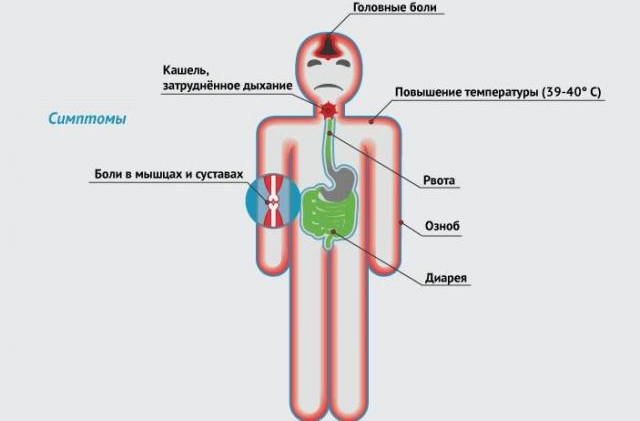
Симптомы гриппа и пневмонии, возникающей при гриппе или после него
Инфекция вызывает следующие симптомы, отличающие грипп от других респираторных заболеваний, а именно:
- резкое ухудшение самочувствия,
- сильные головные боли,
- ломота во всем теле и в костях,
- сильная слабость и повышенная потливость, быстрая утомляемость,
![]()
высокая температура до 400С и выше, которая держится до 3-4 дней,- светобоязнь,
- резко возникает озноб, возможна тошнота, рвота,
- насморка обычно нет, возможна небольшая заложенность носа, проявляющаяся ко второму дню болезни,
- боли в горле необязательны, если есть, то закладывает мягкое небо, а также заднюю стенку глотки,
- мучительный кашель, во время кашля боль за грудиной,
- раздражительность, бессонница (эти симптомы будут сохраняться после болезни спустя 2-3 недели),
- сильное покраснение глаз
- редко боль в животе, диарея.
Пневмония при гриппе имеет различную клиническую картину, но характеризуется преимущественно острым началом болезни и тяжелым ее протеканием. Начинается практически в одно время с гриппом.
Воспаление легких, возникающее после гриппа, не имеет больших различий с пневмонией, возникшей во время заболевания. Помимо озноба температуры, слабости ,отличается такими симптомами:
- появляется сухой кашель, постепенно перерастающий в мокрый, в мокроте кашля возможны кровянистые выделения, мокрота отличается зеленоватым цветом,
![]()
при пневмонии после гриппа наблюдается учащенный пульс,- отсутствует аппетит,
- синеют губы и ногти, так как организм недополучает кислород,
- при визуальном осмотре грудной клетки можно наблюдать покраснение и увеличение воспаленного легкого,
- пожилые люди часто жалуются на боли в животе.
Гриппозная пневмония подразделяется на 3 вида.
Редкая, но крайне тяжелая форма геморрагического воспаления легких, отличается высокой смертностью (75% заболевших имеют летальный исход). Вирус поражает ткани легких молниеносно.

Главный признак, на который следует обратить внимание – усугубление симптомов гриппа тогда, когда они должны уже постепенно исчезать. Первичная гриппозная пневмония сопровождается упорным кашлем и кровохарканьем, долго не спадающей очень высокой температурой до 400С (до 3-4 дней), носовыми кровотечениями, одышкой, затрудненным дыханием, синюшностью слизистых и кожных покровов (цианозом), тахикардией.
Распознать развитие заболевания трудно даже на рентгеновском снимке.
Процесс выздоровления длительный: долго держится субфебрильная температура, не утихает кашель, больной ощущает сильную слабость и потливость, одышку. Причина развития этого осложнения – застойные явления в легких.
Самый распространенный вид пневмонии при гриппе. Воспаление легких вызвано бактериями – пневмококками или стафилококками.

Клиническая картина: после перенесенного гриппа больной чувствует явное улучшение здоровья, возможен даже его выход на работу после болезни. Период скрытого течения болезни длится от 3 дней до 2-х недель. В этот промежуток времени больной начинает чувствовать резкое ухудшение здоровья: опять возникает лихорадка, кашель, сопровождающийся гнойной мокротой, больного сильно знобит, появляются характерные плевральные боли в грудной клетке, возможно кровохарканье. Происходит наложение симптомов воспаления легких на симптомы гриппа.
При данном недуге сочетаются первичный и вторичный виды воспаления легких. Развитие этого вида осложнения проходит в течение 4-х дней. После возникновения начальных респираторных признаков осложнения (чихание, выделения из носа) до поражения паренхимы легких больной может почувствовать улучшение состояния здоровья. Однако очень скоро состояние резко ухудшается:
![]()
усиливается продуктивный кашель с кровянистыми или гнойными выделениями,- наблюдаются сильные ознобы,
- возникают боли в области плевры,
- усиливается одышка,
- возможно развитие пневмонического сепсиса, а также септического шока.
Госпитализируют больного с сухими жужжащими или свистящими хрипами с признаками консолидации (замещения воздуха в легочных пространствах жидкостью). На рентгеновском снимке видны диффузные инфильтраты в виде затемнений.
Длится вирусно-бактериальная пневмония до 4 недель, после выздоровления субфебрильная температура может держаться еще до двух недель.
Лечение гриппа и гриппозной пневмонии
Степень тяжести заболевания – основной показатель выбора средства и способа лечения гриппа и воспаления легких после перенесенного заболевания.
Лечение лекарственными препаратами прописывает врач сугубо индивидуально. Грипп лечится лекарственными препаратами, такими как:
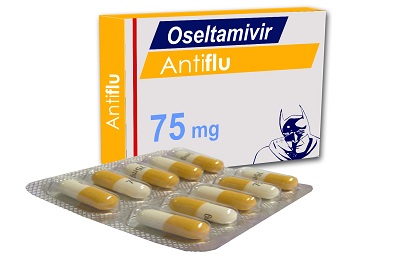
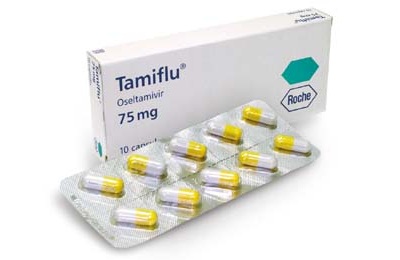

Занамивир применяют только в виде ингаляций. Антибиотики и противовирусные препараты в лечении гриппа бессильны.
Следует знать, что если человек заболел гриппом, нельзя принимать лекарства, в частности, антибиотики и отхаркивающие средства самостоятельно.
Антибиотиками грипп не лечат, а неправильно подобранный препарат против кашля может усилить недуг. В лучшем случае, лекарства не помогут, в худшем – навредят и усугубят осложнения.
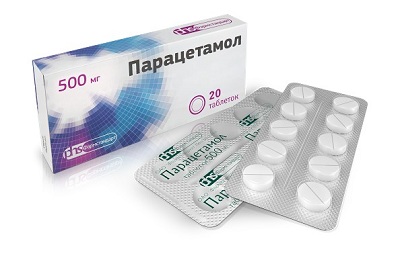
Можно принимать жаропонижающие средства, для детей только Ибупрофен или Парацетамол. Категорически нельзя принимать Ацетилсалициловую кислоту. Противовоспалительные средства (Римантадин) эффективны только в течение 2-х суток.
При лечении гриппа главное – не прием лекарственных препаратов, а создание таких условий, чтобы организм мог легко справиться с болезнью.
В любом случае необходимо:
Обильное питье. Это может быть чай с малиной, яблоком, лимоном. Температура чая должна соответствовать температуре тела. Малина обладает потогонным действием, а лимонная кислота и витамин С в лимоне – противовоспалительным эффектом. Хорошо пить теплые травяные чаи с липой, листьями или плодами черной смородины, калины. Хороши отвары из сухофруктов – кураги, яблок, изюма.
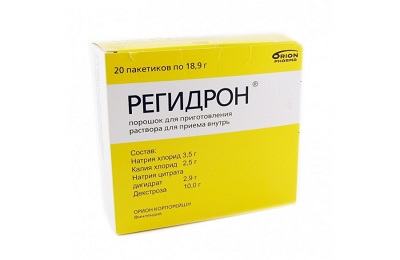
Идеальны готовые лекарственные растворы Хумана электролит, Регидрон и др.
Лечение пневмонии проводится по таким направлением:
- полное уничтожение возбудителя заболевания,
- предупреждение осложнений и длительного течения болезни,
- достижение быстрого снижения интоксикации и уменьшение очага воспаления.

Вирусная пневмония лечится Гепарином либо Инфузоматом, также вместо гепарина могут использоваться низкомолекулярные гепарины. Для повышения иммунитета применяют Иммуноглобулин. Поддержка сердца обеспечивается Допамином или Норадреналином.
Бактериальная пневмония лечится только антибиотиками. В зависимости от клинической картины болезни, степени тяжести гриппозной бактериальной пневмонии определяется тип антибиотика, лечение проводится комплексно. Назначать лечение может только врач. Настоятельно не рекомендуется самостоятельно принимать эти лекарственные препараты.

Вирусно-бактериальная пневмония лечится антибиотиками (Ампициллином, Амоксициллином) либо цефалоспоринами III поколения в сочетании с макролидами (Азитромицином, Кларитромицином). Параллельно принимаются препараты от кашля, жаропонижающие средства, препараты, повышающие иммунитет.
Важно понимать: чтобы остановить инфекцию, предотвратить тяжелое течение заболевания и осложнения, нужно обратиться к врачу, так как при сопутствующих осложнениях гриппа в некоторых случаях именно своевременное начало лечения и профессиональная медицинская помощь могут спасти человеку жизнь.
Пневмония у детей — острый инфекционно-воспалительный процесс различной этиологии. Механизмы развития заболевания связаны с преимущественным поражением респираторных отделов легких.
Респираторными отделами легких являются анатомические структуры, расположенные за терминальными бронхами, — респираторные, альвеолярные ходы и альвеолы. Заболеваемость пневмонией у детей на первом году жизни составляет 15-20 на 1 000 детей, от 1 года до 3 лет — 5-6 на 1000 детей.Предрасполагающими факторами у детей могут быть следующие заболевания: перинатальная патология аспирации, гипотрофия, врожденный порок сердца с недостаточностью кровообращения, иммунодефицитные состояния.
У более старших детей предрасполагающими факторами являются очаги хронической инфекции, пассивное и активное курение, переохлаждение организма.
- бактериальные;
- вирусные;
- микоплазменные;
- риккетсиозные;
- грибковые;
- аллергические;
- пневмонии, возникающие при инвазиях гельминтами;
- пневмонии, возникающие при воздействии физических и химических факторов.
- пневмококковая;
- фридлендеровская;
- синегнойная;
- гемофильная;
- стрептококковая;
- стафилококковая;
- группа пневмоний, вызванных протеем и кишечной палочкой.
- гриппозная пневмония;
- аденовирусная пневмония;
- парагриппозная пневмония;
- респираторно-синтициальная пневмония.
В соответствии с причинами и механизмами возникновения различают первичные и вторичные пневмонии. Последние возникают на фоне обострений хронических заболеваний бронхо-легочной системы и других соматических заболеваний ребенка.
- попадание слизи в легкие из верхних дыхательных путей — аэрогенный путь;
- попадание микроорганизма в бронхи;
- разрушение защитных механизмов дыхательных путей;
- гематогенный, лимфогенный пути распространения инфекции.
При возникновении пневмонии у детей нарушаются вентиляция легких и газообмен, снижается питание миокарда желудочков. По протяженности поражения пневмонии могут быть сегментарными, долевыми, тотальными, одно- и двусторонними. В механизме развития пневмонии большую роль играет гипоксия с гиперкапнией, развивающиеся в результате нарушения как внешнего, легочного, так и тканевого дыхания.
Клинические симптомы пневмонии зависят от вида пневмонии, величины и распространенности процесса. При очаговой пневмонии (бронхопневмонии) процесс идет остро или подостро и развивается на 5-7-й день острого респираторного заболевания в виде его второй волны.
- повышение температуры;
- слабость;
- головная боль;
- боль в груди или под лопатками;
- кашель;
- усиление интоксикации.
Над зоной поражения отмечается укорочение перкуторного звука, при аускультации — бронхофония, ослабленное дыхание, иногда крепитация. Рентгенологически определяется усиление легочного рисунка между очагами воспаления и корнями легкого. В анализе крови определяется нейтрофильный лейкоцитоз со сдвигом влево, повышение СОЭ.
В случае гематогенного пути распространения поражаются один или несколько сегментов легкого. Обычно чаще поражаются правые сегменты. Сегментарная пневмония начинается остро с повышения температуры, обычно выражены симптомы интоксикации, появляются боли в области грудной клетки, иногда — в животе, кашель — редкий. Появляются симптомы дыхательной недостаточности, объективные данные выражены слабо. Вторичная сегментарная пневмония развивается на фоне протекающей респираторной инфекции, при этом симптомы интоксикации выражены слабо. Сегментарная пневмония рентгенологически проявляется в отдельных очагах, которые сливаются, а затем захватывают целый сегмент.
Воспалительный процесс захватывает долю легкого или его часть и плевру. Встречается редко. Часто вызывается пневмококком. Начало острое. Заболевание начинается с головокружения, ухудшения самочувствия, резкой головной боли. Отмечается температура до 40-41 °С, часто больные жалуются на озноб. Кашель в первые три дня редкий, сухой, затем — с выделением ржавой мокроты. Быстро появляются цианоз, одышка. Часто у детей появляется абдоминальный синдром, проявляющийся болями в области пупка, метеоризмом, рвотой. Различают четыре стадии в течении крупозной пневмонии.
При первой стадии — стадии прилива, — определяется укорочение перкуторного звука с тимпаническим оттенком, ослабленное дыхание, периодически прослушивается крепитация. Во второй стадии развивается гиперемия лица, часто — на стороне поражения, тяжелое состояние. На стороне поражения определяются укорочение перкуторного звука, бронхиальное дыхание, бронхофония. Хрипы не прослушиваются. Третья стадия развивается на 4-7-й день — усиливается кашель, температура падает, часто критически. Перкуторный звук принимает тимпанический оттенок, появляется крепитация.
В четвертой стадии — стадии разрешения, — снижается температура, появляется частый кашель, появляются обильные разнокалиберные хрипы. На рентгенограммах также определяется стадийность процесса: в первой стадии — усиление сосудистого рисунка, ограничение подвижности диафрагмы; во второй стадии появляются плотные тени, соответствующие долям с вовлечением корня и плевры; в третьей и четвертой стадиях инфильтрация исчезает постепенно.
При крупозной пневмонии отмечается резкий нейтрофильный лейкоцитоз со сдвигом влево, ускорение СОЭ. Атипично протекает крупозная пневмония у детей раннего возраста. Обычно нечетко выражены основные симптомы заболевания. Под влиянием антибактериальной терапии укорачиваются стадии воспалительного процесса. В случае нерациональной терапии возникает затяжное течение заболевания.
Интерстициальная пневмония возникает при вирусной, микоплазменной, пневмоцистной, грибковой и стафилококковой инфекциях. Чаще эта пневмония регистрируется у недоношенных и новорожденных детей, а также на фоне дистрофии, иммунодефицитных состояний у детей. Заболевание может сопровождаться выраженной интоксикацией, возможно падение артериального давления, кроме этого, часто отмечаются изменения со стороны центральной нервной системы, а также желудочно-кишечного тракта. Отмечается изнурительный кашель со скудной пенистой мокротой. При интерстициальной пневмонии отмечается вздутие грудной клетки. Перкуторно — тимпанит. Прослушиваются единичные крепитирующие и сухие хрипы на фоне ослабленного дыхания. Рентгенологически выявляются эмфизема, перебронхиальная инфильтрация, ячеистость интерстициально-сосудистого рисунка. Со стороны крови выявляется лейкоцитоз, повышение СОЭ.
Диагностика проводится на основании клинико-рентгенологических данных.
Клиническими симптомами являются:
- температурная реакция;
- признаки дыхательной недостаточности: одышка, цианоз, участие в дыхании вспомогательной мускулатуры;
- стойкие аускультативные и перкуторные отклонения со стороны легких;
- рентгенологически — очаговые, сегментарные, лобарные инфильтративные тени;
- со стороны крови: лейкоцитоз, нейтрофилез, повышение СОЭ;
- эффект от проводимой этиологической терапии.
Течение пневмоний у детей зависит от этиологии, возраста и наличия различных сопутствующих заболеваний. Особенно тяжело протекают пневмонии, вызванные госпитальными штаммами золотистого стафилококка или грамотрицательными бактериями. Течение пневмоний в этих случаях характеризуется ранним абсцедированием, быстрым прорывом воспалительного очага в плевру и возникновением пиопневмоторакса с бурным течением заболевания.
В периоде новорожденности пневмония имеет серьезный прогноз. Различают приобретенные и внутриутробные пневмонии новорожденных. Внутриутробные пневмонии возникают в результате инфицирования плода во время беременности или аспирации инфицированными околоплодными водами, при этом аспирация может быть как внутриутробной, так и интранатальной. У новорожденных пневмонии часто сопровождаются ателектазами, а также деструкцией легочной ткани.
Важную роль в развитии пневмонии могут играть предрасположенность к аллергическому воздействию внешних факторов и возникновение катарального воспаления слизистых оболочек. При данных пневмониях характерным является присоединение астматического синдрома. Течение пневмонии в этих случаях принимает рецидивирующий характер. У детей, страдающих рахитом, пневмония развивается чаще и имеет затяжное течение. У детей с гипотрофией возникает чаще в связи со значительным снижением иммунитета, отмечается слабая выраженность симптомов пневмонии.
В случае среднетяжелых и тяжелых форм дети подлежат стационарному лечению. Дети первого года жизни — при любых формах.
Лечение пневмоний проводится комплексно и состоит в:
- применении этиотропных средств;
- оксигенотерапии при развитии дыхательной недостаточности;
- назначении средств, улучшающих бронхиальную проводимость;
- применении средств и методов, обеспечивающих транспорт кислорода крови;
- назначении препаратов, улучшающих процессы тканевого дыхания;
- использовании средств, улучшающих обменные процессы в организме.
Питание ребенка должно соответствовать возрасту и потребностям детского организма. Однако в период интоксикации пища должна быть механически и химически щадящей. В связи с кашлем из рациона исключаются продукты, содержащие частицы, которые могут аспирироваться. Назначается дополнительно жидкость в виде питья. Для этого используются отвары шиповника, черной смородины, соки.
Сразу после поступления в стационар производятся забор мокроты, смывы для бактериологического обследования, затем назначается этиотропное лечение, которое проводят под контролем клинической эффективности, в последующем — с учетом полученных результатов чувствительности мокроты к антибиотикам. В случае внебольничной пневмонии назначаются макролиды нового поколения. В случае внутрибольничных пневмоний назначают цефалоспорины второго, третьего поколений и антибиотики группы резерва.
При пневмониях у детей, возникших в результате внутриутробной инфекции, назначают новое поколение макролидов — спиромицин, рокситромицин, азитромицин. В случае пневмонии у детей с иммунодефицитами назначаются цефалоспорины третьего, четвертого поколений. При смешанной инфекции, взаимодействии возбудителя гриппа и стафилококка наряду с введением антибиотиков широкого спектра действия вводится противогриппозный у-глобулин по 3-6 мл.
Антибиотики применяют комплексно по следующей схеме:
- цефалоспорины;
- цефалоспорины плюс аминогликозиды.
Назначаются муколитическая терапия, бронхолитические средства, физиотерапия, иммунокоррегирующее лечение. При скоплении секрета в дыхательных путях необходимо удалять содержимое носоглотки, гортани, крупных бронхов. При выраженных симптомах дыхательной недостаточности применяется оксигенотерапия.
При признаках сердечной недостаточности назначают сердечные гликозиды — строфантин, а также сульфокамфокаин. Применяются и средства иммунотерапии. При лечении пневмонии проводят симптоматическую и посиндромную терапии. В периоде выздоровления большое значение имеют дыхательная гимнастика, физиотерапевтические методы лечения. Для улучшения дренажной функции бронхов применяются средства, способствующие повышению секреции мокроты или ее разжижению.
- Натрия бензоат
- Аммония хлорид
- Калия йодид
- Бромгексин
- Терпингидрат
- Термопсис
- N-ацетилцистин
- Мукалтин
- Пертусин
- Корень алтея
- Лакричный корень
- Эликсир грудной
- Плод аниса
- Листья мать-и-мачехи
Применяются средства, уменьшающие спазм бронхов. К ним относится эуфиллин.
Прогноз при своевременном применении антибактериальной терапии благоприятный. Выписанные из стационара в период клинического выздоровления берутся на диспансерный учет. После выписки из стационара 2-4 недели ребенок не должен посещать детские учреждения. Дети до шести месяцев первый месяц осматриваются раз в неделю, затем — два раза в месяц; с шести до двенадцати месяцев — раз в десять дней в течение первого месяца, затем — раз в месяц. После одного года до трех лет — раз в первый месяц, затем — раз в три месяца.
Дети осматриваются отоларингологом и пульмонологом после трехлетнего возраста — через месяц после выписки из стационара, затем — раз в квартал. Оптимальной является реабилитация в отделениях больниц или в санаториях. Режим назначается с максимальным использованием свежего воздуха. Назначаются ежедневно дыхательная гимнастика, ЛФК с постепенным повышением физических нагрузок. Питание должно быть рациональным для соответствующего возраста. Медикаментозная реабилитация осуществляется по индивидуальным показаниям. Стимулирующая терапия проводится повторными 2-3-недельными курсами: нуклеинат натрия, метилурацил, дибазол, женьшень, алоэ, настой элеутерококка, витамины B этих целях используется и фитотерапия. Она применяется для санации бронхов и успокаивающего влияния на центральную нервную систему: корень алтея, лист мяты перечной, трава шалфея, корень девясила, мать-и-мачеха, липовый цвет, сосновые почки, чабрец и др. У детей, склонных к аллергическим реакциям, применяется с большой осторожностью. Широко используется физиотерапия. Применяются горчичники, щелочные и фитоингаляции, компрессы, озокеритовые аппликации на грудную клетку. Широко применяется массаж грудной клетки. После пневмонии рекомендуется санаторное лечение в местных санаториях, а также на курортах Гагра, Нальчик, Геленджик, Новый Афон, Южного берега Крыма.
Противопоказаниями к санаторному лечению являются:
К первичной профилактике относятся здоровый образ жизни родителей, исключающий воздействие вредностей на плод во время беременности, рациональное вскармливание детей, закаливающие процедуры.
Вторичная профилактика включает:
- профилактику и лечение ОРВИ;
- раннюю госпитализацию больных пневмонией детей с отягощенным преморбидным фоном;
- своевременное лечение гипотрофии, рахита, иммунодефицитных состояний;
- санацию хронических очагов инфекции.
Читайте также: