Серозный вирусный лимфаденит это

Лимфаденит – это воспалительное заболевание узлов лимфатической системы зачастую гнойного характера.
Как правило, это не самостоятельная болезнь, а симптом другого патологического процесса, протекающего в организме, или же сигнал о снижении защитных функций. Общими признаками заболевания являются системное и местное повышение температуры тела, гиперемия кожи, ее отек и зуд в области расположения лимфоузлов.
Симптомы лимфаденита чаще появляются на шее, а также в подмышечной зоне и в паху. Увеличение лимфатических узлов может быть единичным или наблюдаться одновременно в разных частях тела.
Что это такое?
Лимфаденит – это воспалительный процесс, который происходит в узлах лимфатической системы, то есть, в лимфоузлах. Эти узлы представляют собой периферические органы, в составе которых присутствуют очень важные клетки, отвечающие за защиту организма. Эти клетки имеют тесную взаимсвязь с кровеносной системой. Можно представить лимфатические узлы как своеобразные фильтры, которые не пропускают в организм вредные вещества и не дают им распространяться.
Воспаляются лимфоузлы чаще всего по причине инфекции, т.е. заражения организма микроорганизмами, вызывающими болезнь. Бактерии разносятся по телу кровью и лимфой, и оседают в лимфоузлах, провоцируя их воспаление. В зависимости от вида инфекции воспалиться могут лимфатические узлы в различных частях тела. Таким образом лимфаденит в большинстве случаев – это следствие какого-то инфекционного процесса, протекающего в организме.
Причины
Лимфаденит является вторичным состоянием, предшествует ему первичная болезнь, которая и дает начало воспалительному процессу. Диагностировать лимфаденит очень трудно и это требует досконального анализа собранных анамнестических данных и проведение нужных для постановки точного диагноза процедур.
Так, причиной специфического лимфаденита может быть туберкулез легких, актиномикоз, иерсиниоз, сифилис и вирус иммунодефицита человека. Если человек обнаруживает у себя увеличение лимфатических узлов, то ему необходима консультация специалиста.
Диагностику лимфаденита проводят согласно тому, к какой болезни склоняется врач. К примеру, если воспалены лимфоузлы в области шеи, нижней челюсти или в подмышечной впадине, а так же имеется наличие таких клинических симптомов, как усиленное потоотделение, быстрая утомляемость и спаечные процессы лимфоузлов, то это наводит на мысль, что у больного туберкулез. Чтобы подтвердить диагноз проводят рентгенограмму легких, анализируют состояние дыхательных органов путем введения бронхоскопа, назначают общий анализ крови и мочи.
Но бывают случаи, когда выявить причины лимфаденита достаточно просто. Когда увеличению лимфатических узлов соответствует только какая либо одна зона, тогда причина патологического процесса в области определенного участка лимфооттока. Например, если имеется нагноение руки, то это говорит о том, что воспалились лимфатические узлы подмышечной впадины, так как в этих узлах скапливается лимфа с данного участка тела человека. Но бывает, что лимфоузлы, выполняющие барьерную функцию, не дают возможность микроорганизмам проникнуть в лимфатическую систему и тогда воспалительный процесс незначительный.
Фурункулез, карбункулез, рожистое воспаление, остеомиелит, тромбофлебит, трофические язвы – это неизменные спутники лимфаденита. Увеличение лимфоузлов происходит так же при заболеваниях лор органов (ангина, тонзиллит, фарингит, отит), при детских инфекциях (паротит, дифтерия, скарлатина) и при кожных болезнях (пиодермия, диатезы различной этиологии, экзема). Эти причины лимфаденита неспецифические, потому что заболевание вызывают обычные стрептококки и стафилококки, которые всегда присутствуют в организме пациента, но активизируются только после влияния на него отрицательных воздействий.
Механизм возникновения лимфаденита
Лимфоузлы – это своего рода биологический фильтр для инфекции, которая может проникать в места повреждения кожи или во внутренние органы.
Лимфоузлы фильтруют внутри себя частицы распавшихся тканей, микробы и их токсины, в результате чего возникает воспалительная реакция и увеличение размеров лимфоузла. При этом зачастую первичные очаги к моменту увеличения и нагноения лимфоузлов уже могут полностью зажить.
С одной стороны – увеличение лимфоузлов и их воспаление – это попытка организма отгородиться от распространения инфекции по всему телу, но с другой стороны – концентрация в лимфоузлах инфекции с неспособностью организма ее быстро побороть – это формирование лишнего очага микробов, формирования гнойников и возможность распространения из них инфекции вглубь тела.
Зачастую при развитии особых инфекций внутри лимфоузлов инфекция и воспаление могут находиться длительно, порой до месяцев и лет.
Чаще всего поражаются лимфоузлы в области головы, шеи, подмышек, реже в паху, под коленями или в области локтей. Иногда возникает лимфаденит глубоких внутрибрюшных узлов, что называется мезаденитом.
Классификация
Существует несколько критериев, по которым происходит классификация лимфаденита. Продолжительностью болезни определяется острая или хроническая форма, тип инфекционного возбудителя делит патологию на специфическую или неспецифическую, характер прогрессирования определяет классификацию на гнойный или негнойный . Формы отличаются следующими характеристиками:
- Неспецифический тип возникает по причине проникновения в организм стрептококков, стафилококков и прочих гноеродных микробов, выделяющих токсины и провоцирующих процессы распада тканей. Лимфоузлы концентрируют проникшие патогены и увеличиваются в размерах.
- Специфический тип обусловлен опухолями или такими болезнями, как СПИД, туберкулез, токсоплазмоз, туляремия, инфекционный мононуклеоз, саркоидоз, актиномикоз, бруцеллез.
- Гнойная форма характеризуется воспалением клетчатки вокруг инфицированного лимфоузла, что приводит к отекам. Основной характеристикой этой формы является то, что нагноения и инфильтрат могут прорываться наружу.
- Негнойный тип определяется тем, что воспаление ограничивается пределами лимфатического узла.
- Катаральная форма свойственна первой стадии болезни. Воспаление происходит по причине нарушения проницаемости капилляров, в результате чего кровь проникает в ткань лимфоузла.
- Гиперпластический тип появляется на последних стадиях болезни. Его особенности заключаются в гиперплазии (разрастании) лимфоцитов воспалившегося лимфоузла и сильной инфильтрации лейкоцитами.
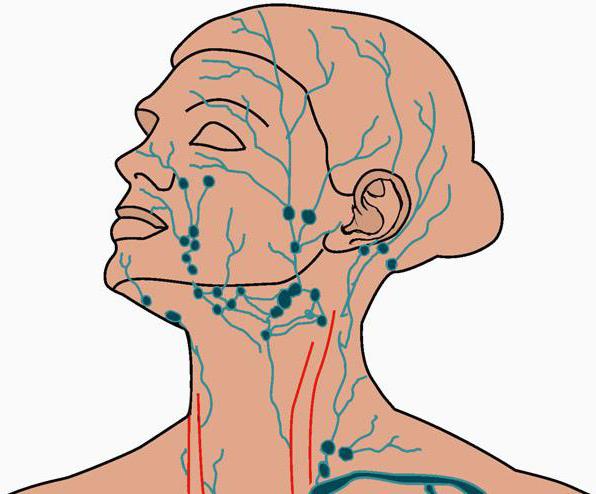
В зависимости от локализации возникновения воспалительных процессов лимфаденит бывает шейным, подчелюстным, паховым.
- Шейный лимфаденит связывают с различными воспалительными и опухолевыми процессами. Через область шеи полностью или частично проходит лимфа от всех частей тела. Острый стрептококковой фарингит, паратонзиллит, ангина, заболевания зубов и полости рта, респираторно-вирусные инфекции могут сопровождаться острым или хроническим лимфаденитом. В диагностике значение имеет локализация воспаленных лимфатических узлов. Узлы, расположенные сзади шеи могут изменяться в размерах при краснухе и токсоплазмозе, а увеличение околоушных узлов наблюдается при инфекциях конъюнктивальной оболочки.
- Подчелюстной лимфаденит встречается чаще и наблюдается в большинстве случаев в детском и подростковом возрасте. Развитием лимфаденита осложняется воспаление глоточных миндалин. Подчелюстные лимфатические узлы увеличиваются при стоматологических воспалительных процессах в ротовой полости, обострениях хронических тонзиллитов. Такой лимфаденит проходит с излечением основного заболевания.
- Паховый лимфаденит — чаще всего его причиной являются воспалительные заболевания наружных и внутренних половых органов, имеющие инфекционную природу. Вызывать увеличение паховых лимфатических узлов могут гнойные процессы нижней части туловища и конечностей.
Симптомы острого лимфаденита
При острой форме болезни происходит быстрое нарастание негативной симптоматики. Причиной развития патологии является поражение лимфатического узла высоковирулентной инфекцией.
- Отёк и гиперемия — местные явления, характеризующие борьбу лимфоцитов с вирусами и болезнетворными бактериями.
- Потеря аппетита, слабость, головная боль — развиваются на фоне отравления организма токсинами, которые выделяют возбудители воспаления.
- Нагноение в области лимфоузла — если имеет место образование гноя, то идет речь о развитии абсцесса, иногда наступает гнойное расплавление лимфатического узла.
- Развитие тахикардии — при запущенном процессе воспаление нарастает и даёт осложнение на сердечно-сосудистую систему.
- Газовая крепитация — при пальпации пораженного лимфоузла ощущается легкое похрустывание.
- Нарушение функциональных особенностей места локализации воспаления — из-за выраженного болевого синдрома человек не может двигать рукой или ногой, шеей, в зависимости от того, в какой области воспалился лимфатический узел.
При отсутствии своевременной терапии происходит перетекание заболевания в гнойную фазу, что в конечном итоге ведет к деструкции (расплавлению) узла с развитием аденофлегмоны или абсцесса. Процесс сопровождает общая слабость, озноб, повышение температуры и боль в мышцах. В некоторых случаях острый лимфаденит является симптомом рака.
Хроническая форма заболевания может растянуться на несколько месяцев, а в некоторых случаях на несколько лет. Болезнь начинает развиваться при инфицировании слабовирулентными патогенами или является результатом недолеченной острой формы лимфаденита, когда воспаление приняло затяжной характер.
В качестве симптомов могут проявиться:
- боли в зоне регионарных лимфоузлов.
- При этом отмечается увеличение лимфоузлов, их болезненность во время пальпации.
Если процесс заболевания прогрессирует и развивается периаденит, то описанные признаки могут усугубляться.
- Болезненные ощущения приобретают резкость, коже над лимфоузлами становиться гиперемированой, а при пальпации узлов больной чувствует боль.
- Лимфатические узлы, которые раньше можно было очень четко пальпировать, теперь сливаются между собой и с окружающими их тканями, к тому же они становятся неподвижными.
Хроническая форма свойственна специфическим лимфаденитам и имеет локализацию в зависимости от расположения лимфатического узла (шейный, паховый, подчелюстной и другие).
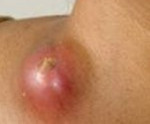
Как выглядит лимфаденит: фото

Диагностика
Первым делом специалист осмотрит лимфоузлы методом пальпации. У здоровых людей они достаточно мягкие, легко смещаемы относительно соседних тканей, абсолютно безболезненны и не увеличены – у пациентов нормального телосложения лимфоузлы вообще трудно прощупать, другое дело – худощавые пациенты, особенно дети и подростки. Далее в зависимости от результатов обследования будет принято решение о применении других диагностических мероприятий, в частности, может потребоваться:
- общий анализ крови, показывающий изменения ее состава. При этом может быть заподозрено наличие опухолевых процессов – и тогда придется провести биопсию узла, т.е. забор его ткани для гистологического исследования;
- анализ на ВИЧ;
- УЗИ периферических лимфоузлов и органов брюшной полости (особенно селезенки и печени);
- компьютерная томография;
- осмотр ЛОР-врача;
- диагностически-лечебная операция проводится в случае наличия хирургической патологии: вскрытие и дренирование получившейся полости, а так же осмотр прилежащих органов и тканей на предмет наличий гнойных рани абсцессов;
- у пациентов детского возраста первым делом исключается (либо подтверждается) отек Квинке – аллергическая реакция, угрожающая жизни, а так же весьма похожие на увеличенные лимфоузлы врожденные кисты и опухоли в районе шеи;
- кожно-аллергические пробы, микроскопические исследования мокроты и крови, рентген, учет контакта с больными туберкулезом – все эти манипуляции проводятся в случае обнаружения специфического лимфаденита;
- лимфаденит в паховой области требует исключения наличия паховой грыжи, а так же проведения ряда исследований для того, чтобы подтвердить (исключить) наличие венерических заболеваний.
Как лечить лимфаденит?
Так, если имеют место начальные стадии лимфаденита, то лечение достаточно консервативно:
- создание условий покоя для пораженного участка;
- физиологическое лечение: электрофорез, ультразвуковая терапия, гальванизация;
- противовоспалительные мази и препараты.
В большинстве случаев гиперпластический и катаральный лимфаденит, протекающий в острой форме, лечится консервативно. Больному рекомендуют обеспечить состояние покоя для пораженной области и назначают ему антибиотикотерапию с учетом чувствительности патогенной флоры, а также витаминотерапию и УВЧ-терапию.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Главное – это лечение основного заболевания, на фоне которого развилось воспаление лимфатических узлов. Лекарствами, которые используются при лечении лимфаденита, являются:
- Нестероидные противовоспалительные препараты: Кеторолак, Нимесулид;
- Антигистаминные препараты: Цетиризин;
- Антибиотики: Амоксиклав, Цефтриаксон, Клиндамицин, Бензилленициллин;
- Противовирусные лекарства: Ацикловир, Римантадин;
- Противотуберкулезные лекарства: Этамбутол, Рифампицин, Капреомицин;
- Противогрибковые: Флуконазол, Амфотерицин В.
К хирургическому лечению прибегают при развитии гнойных осложнений лимфаденита – абсцесса и аденофлегмоны.
- Под местным или общим обезболиванием проводится вскрытие гнойного очага, удаление гноя и разрушенных тканей.
- Определяется распространенность гнойного процесса, степень поражения близлежащих органов и тканей.
- В конце операции очаг нагноения промывается антисептическими растворами (например, фурацилином), рана ушивается и дренируется — в полость раны устанавливается специальная трубка (дренаж), через которую происходит отток воспалительный жидкости и гноя, а также могут вводиться различные антисептические растворы.
К какому доктору обращаться?
При болезненном увеличении лимфатических узлов в любом участке тела следует как можно скорее обратиться за консультацией к семейному врачу. Доктор внимательно изучит пораженную область, осмотрит все остальные группы лимфатических узлов, назначит лабораторные анализы, а при необходимости направит на консультацию к другим специалистам.
В зависимости от расположения и вида лимфаденита может понадобиться консультация следующих специалистов:
- Оториноларинголога (ЛОРа) и/или стоматолога – при воспалении подчелюстных и шейных лимфоузлов.
- Уролога – при воспалении паховых лимфоузлов.
- Терапевта – при воспалении лимфатических узлов в грудной или брюшной полости (выявленном с помощью различных инструментальных методов диагностики).
- Дерматолога – при хронических инфекционных заболеваниях кожи.
- Фтизиатра – при туберкулезном лимфадените.
- Хирурга – при наличии признаков гнойного процесса в воспаленных лимфоузлах.
Основными направлениями в лечении лимфаденита являются:
- медикаментозное лечение;
- физиотерапия;
- народные методы лечения;
- хирургическое лечение.
Осложнения
Это заболевание может осложниться следующими состояниями: кожный абсцесс, остеомиелит, менингит, энцефалит, септический артрит и сепсис. Последние перечисленные состояния при не эффективном или неправильном лечении могут привести к инвалидизации и смерти больного.
Профилактика
Для того, чтобы избежать возможности образования лимфаденита, необходимо: своевременное лечение любых ранений кожи и хронической инфекции, соблюдение мер предосторожности для исключения получения травм.
Поддерживать иммунитет на должном уровне и своевременно обращаться к врачу. Что касается питания, то следует не употреблять некоторые продукты, которые могут усилить воспалительную реакцию. Это мясо жирное и грубоволокнистое (особенно баранина и свинина) острое, соленое и копченое; молочные продукты. Способствует выздоровлению продукты, богатые витамином С.
![]()
Болею лимфаденитом около месяца. Началось все после того, как переболела гриппом. Много чего назначали и вот неделю назад была в больнице, хирург назначил компресс с диомиксидом смешенным с водой 1:1 и антибиотик супракс, а еще тертая свекла под марлю и на шишку. Хорошо помогает. Гной начал рассасывается. Пробуйте) надеюсь обуйдусь без операций)
![]()
Заболела лимфаденитом 5 дней назад. После лечения и удаления зубов плюс воспаления нижней челюсти- острого периостита. Очень помогает компесс 2 раза в день по 3 часа димексида 1 часть и 4 части хлоргексидина. Шишка в нижней челюсти начала спадать. Плюс антибиотик Аугментин.
![]()
узи показало лимфаденит шеи боль отдает в голову пьет противовоспалительные препараты не помогает что делать
Лимфаденит – это неспецифическое или специфическое воспалительное поражение лимфоузлов. Лимфаденит характеризуется местной болезненностью и увеличением лимфатических узлов, головной болью, недомоганием, слабостью, повышением температуры тела. Диагностика лимфаденита проводится с помощью сбора анамнеза и физикального обследования; этиология уточняется путем биопсии измененного лимфоузла. Лечение лимфаденита осуществляется с учетом выделенного возбудителя и включает антибиотикотерапию, физиотерапию. При формировании абсцесса или аденофлегмоны производится их вскрытие и дренирование.
МКБ-10
Общие сведения
Воспалительная реакция лимфоузлов при лимфадените – это барьерная функция лимфатической системы, которая ограничивает распространение инфекции по организму. Обычно лимфаденит возникает как осложнение первичного воспаления какой-либо локализации. Инфекционные возбудители (микроорганизмы и их токсины) проникают в регионарные лимфоузлы с током лимфы, которая оттекает из первичного гнойного очага. Иногда к моменту развития лимфаденита первичный очаг уже ликвидируется и может оставаться нераспознанным. В других случаях лимфаденит возникает при непосредственном проникновении инфекции в лимфатическую сеть через поврежденную кожу или слизистую.
Лечением лимфаденита занимаются сосудистые хирурги, в частности, специалисты в области флебологии и лимфологии. При лимфадените чаще происходит поражение подчелюстных, шейных, подмышечных, реже - подколенных, локтевых, паховые лимфоузлов. Встречается воспаление глубоких лимфоузлов (тазовых, подвздошных).
Причины лимфаденита
Возбудителями неспецифического лимфаденита обычно выступает гноеродная флора - стафилококки и стрептококки, а также выделяемые ими токсины и продукты тканевого распада, которые проникают в лимфоузлы лимфогенным, гематогенным или контактным путем. Первичным очагом при неспецифическом лимфадените могут являться гнойные раны, панариции, фурункулы, карбункулы, флегмоны, рожистое воспаление, трофические язвы, тромбофлебит, кариес, остеомиелит. Местные воспалительные процессы чаще сопровождаются регионарным лимфаденитом.
Лимфаденит у детей часто бывает связан с воспалительными процессами ЛОР-органов (гриппом, отитом, хроническим тонзиллитом, ангиной), детскими инфекциями (скарлатиной, дифтерией, паротитом), а также кожными заболеваниями (пиодермией, экссудативным диатезом, инфицированной экземой и др.). Причиной специфического лимфаденита являются возбудители туберкулеза, сифилиса, гонореи, актиномикоза, чумы, сибирской язвы, туляремии и др. инфекций.
Классификация
По течению лимфаденит бывает острым и хроническим. Острый лимфаденит проходит в своем развитии 3 фазы – катаральную, гиперпластическую и гнойную.
Начальные патологические процессы при лимфадените характеризуются застойной гиперемией кожи над увеличенным лимфоузлом, расширением синусов и слущиванием их эндотелия. Далее следуют явления экссудации и серозного пропитывания паренхимы узла, лейкоцитарной инфильтрации и пролиферации лимфоидной ткани. Эти структурные изменения соответствуют катаральной и гиперпластической стадиям лимфаденита с локализацией патологических процессов в пределах капсулы лимфоузла. При неблагоприятном дальнейшем развитии наступает гнойное расплавление лимфоузла с образованием инкапсулированного абсцесса или прорывом инфицированного содержимого в окружающую клетчатку – развитием паралимфаденита и аденофлегмоны. Особой тяжестью течения отличается ихорозный лимфаденит, возникающий при гнилостном распаде лимфоузлов.
Реже встречаются фибринозный лимфаденит, характеризующийся обильной экссудацией и выпадением фибрина, и некротический лимфаденит, развивающийся вследствие быстрого и обширного омертвения лимфоузла. Также выделяют особую форму лимфаденита – геморрагическую, характеризующуюся имбибицией (пропитыванием) лимфоузла кровью при сибирской язве или чуме.
При простой и гиперпластической форме лимфаденит может принимать хроническое течение. При лимфадените в воспаление может вовлекаться одиночный лимфоузел, или несколько расположенных рядом лимфатических узлов. В зависимости от этиологии и возбудителя различают специфические и неспецифические лимфадениты.
Симптомы лимфаденита
Острый неспецифический процесс манифестирует с болезненности регионарных лимфоузлов и увеличения их размеров. При катаральной и гиперпластической форме увеличенные узлы легко можно прощупать, их болезненность незначительна, общие нарушения слабо выражены или отсутствуют. Лимфаденит нередко протекает с вовлечением лимфатических сосудов – лимфангитом.
В случае нагноения узел становится плотным и болезненным, развивается общая интоксикация – лихорадка, потеря аппетита, слабость, головная боль. Нарастают местные явления - гиперемия и отек в области пораженного узла, контуры лимфоузла становятся нечеткими за счет периаденита. Больной вынужден щадить пораженную область, поскольку при движениях боли усиливаются. Довольно скоро наступает гнойное расплавление лимфатического узла и в области инфильтрата становится заметна флюктуация.
Если сформировавшийся абсцесс не вскрыть вовремя, может произойти прорыв гноя наружу или в окружающие ткани. В последнем случае развивается аденофлегмона, которая характеризуется разлитым плотным и болезненным инфильтратом с отдельными участками размягчения. При гнилостной форме лимфаденита при пальпации узла ощущается газовая крепитация (похрустывание). При деструктивных процессах прогрессируют общие нарушения – нарастает лихорадка, тахикардия, интоксикация.
Лимфаденит у детей протекает бурно с высокой температурой, недомоганием, потерей аппетита, нарушением сна. Возможными тяжелыми осложнениями может стать генерализация инфекции с развитием сепсиса.
При хроническом неспецифическом лимфадените лимфоузлы увеличенные, малоболезненные, плотные, не спаяны с окружающими тканями. Исходом хронического лимфаденита становится сморщивание узлов вследствие замещения лимфоидной ткани соединительной. Иногда разрастание соединительной ткани вызывает расстройство лимфообращения: отеки, лимфостаз, слоновость.
Для специфического гонорейного лимфаденита типичны увеличение и резкая болезненность паховых лимфоузлов. Туберкулезный лимфаденит протекает с высокой температурой, выраженной интоксикацией, периаденитом, нередко некротическими изменениями узлов. Лимфаденит при сифилисе характеризуется односторонним умеренным увеличением цепочки лимфоузлов, их неспаянностью между собой и с кожей. При сифилитическом лимфадените никогда не происходит нагноения лимфоузлов.
Осложнения
Осложнениями гнойного лимфаденита могут стать тромбофлебит, лимфатические свищи, септикопиемия. Прорыв гноя из трахеобронхиальных лимфоузлов в бронхи или пищевод приводит к образованию бронхопульмональных или пищеводных свищей, медиастиниту. Развитие лимфаденита может явиться исходной точкой для распространенных гнойных процессов – аденофлегмоны и сепсиса. Исходом хронического лимфаденита может стать рубцевание лимфоузла с соединительнотканным замещением лимфоидной ткани. В некоторых случаях может развиваться нарушение лимфооттока и лимфедема.
Диагностика
Распознавание острого неспецифического лимфаденита поверхностной локализации незатруднительно. При этом учитывается анамнез и совокупность клинических проявлений. Сложнее диагностируются осложненные формы лимфаденита, протекающие с периаденитом и аденофлегмоной, вовлечением клетчатки средостения и забрюшинного пространства. Во всех случаях необходимо установление первичного гнойного очага. Дифференциальную диагностику острого лимфаденита проводят с остеомиелитом, флегмоной, нагноившейся атеромой и др.
При хроническом лимфадените, как правило, требуется проведение пункционной биопсии лимфатического узла или его иссечения с гистологическим анализом. Это необходимо для различения хронической формы лимфаденита и системных заболеваний (саркоидоза), лимфогрануломатоза, лейкоза, метастатического поражения лимфоузлов при раковых опухолях и др.
Диагностика специфических лимфаденитов опирается на комплекс клинико-лабораторных данных. Для выявления туберкулеза проводятся туберкулиновые пробы Манту и Пирке. При микроскопическом исследовании пунктата обнаруживаются гигантские клетки Пирогова-Лангганса. В ходе рентгенографии грудной клетки могут выявляться туберкулезные очаги в легких; при исследовании мягких тканей шеи, подчелюстной, подмышечной, паховой зоны на снимках определяются кальцинаты в виде плотных теней.
При сифилитическом лимфадените в пунктате обнаруживаются бледные трепонемы. К диагностике специфических лимфаденитов привлекаются специалисты-фтизиатры, венерологи, инфекционисты. При необходимости пациентам с лимфаденитом выполняется УЗДГ лимфатических сосудов, КТ, МРТ пораженных сегментов, лимфосцинтиграфия, рентгеноконтрастная лимфография.
Лечение лимфаденита
Катаральный и гиперпластический острый лимфаденит лечится консервативно. Необходимо создание покоя для области поражения, проведение адекватной антибиотикотерапии на основании чувствительности микробной флоры, УВЧ-терапии, витаминотерапии. При гнойном процессе показано вскрытие гнойного лимфаденита, аденофлегмоны, дренирование и санация очага по принципам ведения гнойных ран. Назначается активная дезинтоксикационная и антибактериальная терапия.
При хроническом неспецифическом лимфадените требуется устранение основного заболевания, поддерживающего воспаление в лимфоузлах. Специфические лимфадениты лечатся с учетом этиологического агента и первичного процесса (сифилиса, гонореи, туберкулеза, актиномикоза и др.).
Прогноз и профилактика
Своевременное этиотропное лечение лимфаденита позволяет избежать распространения и генерализации процесса. Профилактика лимфаденитов требует предупреждения микротравм, инфицирования ран и ссадин, потертостей кожи. Также необходимо своевременное лечение очагов инфекции (ангины, кариеса зубов), вскрытие гнойных образований (панарициев, фурункулов).
Нередко пациенты врачей-терапевтов слышат в ответ на свои жалобы угрожающий диагноз "лимфаденит". Что это такое? Несмотря на крайне неприятные проявления этого инфекционного заболевания, оно вполне поддается консервативному лечению и нечасто вызывает осложнения. Лимфаденит - это воспаление лимфатических узлов вследствие их заражения вирусом или бактериями. В редких случаях воспалительный процесс является результатом роста раковых клеток.
Лимфоузлы представляют собой важнейший элемент иммунной системы организма, призванной бороться с любыми возбудителями инфекций. Чаще всего они опухают на шее, под подбородком, в подмышечных впадинах, в паху.
Иногда для лечения воспаления достаточно просто подождать и время от времени прикладывать к больному месту теплые компрессы. Однако точно определить метод терапии может только квалифицированный врач, так как эффективность лечения всецело зависит от причины опухания лимфоузлов.
Симптомы
Лимфаденит - что это такое, самостоятельное заболевание или признак более тяжелого состояния? Иногда воспаление лимфоузлов встречается само по себе, но в некоторых случаях оно представляет собой проявление другого недуга. В самом начале воспалительного процесса больной нередко замечает, что лимфатические узлы стали более чувствительными, а прикосновение к ним - болезненным. Кроме того, они могут существенно увеличиться и обрести размеры горошины или фасолины. В запущенных случаях лимфоузлы становятся еще крупнее.
В зависимости от причины воспаления различают следующие симптомы:
- насморк, боль в горле, повышение температуры тела и другие признаки инфекции верхних дыхательных путей;
- общее набухание лимфоузлов по всему телу, которое может указывать на инфекцию (ВИЧ или мононуклеоз) либо на поражение иммунной системы (например, на обыкновенную волчанку или ревматоидный артрит);
- отекание конечности, вызванное закупориванием лимфатической системы вследствие воспаления в лимфоузле, находящемся глубоко под кожей;
- затвердевшие фиксированные быстрорастущие узелки, служащие признаком развития опухоли;
- лихорадка;
- повышенное потоотделение в ночное время.
Когда обращаться к врачу
Если вы обнаружили у себя лимфаденит, лечение народными средствами лучше отложить на потом - лучше сразу запишитесь на медицинскую консультацию к терапевту, который сможет поставить точный диагноз и назначить действительно эффективную терапию.

Не откладывайте визит в поликлинику, если:
- воспаление вызывает у вас беспокойство;
- оно началось без явных к тому причин;
- воспалительный процесс продолжает усиливаться либо не проходит в течение 2-4 недель;
- лимфоузлы на ощупь кажутся твердыми или похожими на резину, либо если они не двигаются при нажатии;
- опухание лимфоузлов сопровождается постоянно высокой температурой тела, обильным потоотделением в ночное время или необъяснимой потерей веса;
- лимфаденит осложнен болью в горле или затруднениями при глотании или дыхании.
Причины
Лимфатический узел - это маленькое, круглое или фасолевидное скопление клеток, покрытых оболочкой из соединительной ткани. Клетки представляют собой группу лимфоцитов (производящих белковые частицы, служащие для захвата паразитов - например, вирусов) и макрофагов, уничтожающих захваченный биологический материал. Лимфоциты и макрофаги фильтруют лимфу, протекающую через все тело, и тем самым защищают организм от возбудителей болезней.
Лимфоузлы собраны в небольшие группы, каждая из которых ответственна за определенную часть тела. Чаще всего лимфаденит у взрослых локализуется на шее, под подбородком, в подмышечных впадинах или в паху. Опухший участок косвенно указывает на первопричину воспаления.

Чаще всего подобными неприятными симптомами сопровождаются различные инфекционные заболевания - к примеру, такое распространенное поражение вирусом, как обычная простуда. Однако существуют и иные типы инфекций, а также другие болезни, вызывающие воспаление лимфоузлов, в том числе:
- острый фарингит;
- корь;
- ушные инфекции;
- инфицирование (абсцесс) зуба;
- мононуклеоз;
- инфекции кожи или открытых ран (например, целлюлит или рожистое воспаление);
- вирус иммунодефицита человека (ВИЧ), вызывающий СПИД;
- туберкулез;
- некоторые заболевания, передающиеся половым путем, в том числе сифилис;
- токсоплазмоз - паразитическая инфекция вследствие контакта с испражнениями зараженной кошки или употребления в пищу плохо прожаренного мяса;
- доброкачественный вирусный лимфаденит (что это такое, если не знаете, то, возможно, вам покажется более знакомым название "болезнь от кошачьих царапин");
- обыкновенная волчанка - хроническое воспалительное заболевание, поражающее связки, кожу, почки, кровяные клетки, сердце и легкие;
- ревматоидный артрит - хроническое воспалительное заболевание, поражающее оболочку суставов (синовиальную мембрану);
- лимфома - рак, развивающийся в лимфатической системе;
- лейкемия - рак кроветворящей ткани, поражающий также костный мозг и лимфатическую систему;
- другие виды рака, распространившиеся в форме метастазов в лимфатические узлы.
В редких случаях серозный лимфаденит может быть вызван приемом определенных лекарственных препаратов - таких, как противосудорожное лекарство фенитоин ("Дифенин", "Дилантин") и препараты для профилактики малярии.
Осложнения
Если причиной набухания лимфоузлов послужила инфекция, при отсутствии адекватного лечения могут развиться следующие осложнения:
- Формирование абсцесса. Абсцесс - это локализированное скопление гноя, следствие заражения организма вирусом или бактериями. Гной содержит жидкость, белые кровяные тельца, мертвую ткань и бактерии. Возможно, для удаления абсцесса придется поставить дренаж и начать прием антибиотиков. Он особенно опасен, если каким-либо образом затрагивает жизненно важный орган.
- Инфекция кровотока (бактериемия). Бактериальная инфекция в любом участке тела способна привести к сепсису, вызванному инфицированием кровотока. Сепсис может вызвать дисфункцию жизненно важных органов и летальный исход. Лечение подразумевает нахождение в стационаре и внутривенное введение антибиотиков.
Перед визитом к врачу
При обнаружении любого потенциально опасного симптома у людей возникает множество вопросов. Почему воспалились лимфоузлы? Это лимфаденит? Что это такое - инфекция или признак более серьезного заболевания, требующего скорейшего начала лечения? Точные ответы на эти и другие вопросы можно получить только у квалифицированного врача. Если вас беспокоит только набухание на одном участке тела, стоит дождаться назначенной консультации в поликлинике. Если же проявления воспалительного процесса стали настолько интенсивными, что вам тяжело дышать или глотать, немедленно вызывайте скорую помощь.
Так как медицинские консультации существенно ограничены по продолжительности и при этом подразумевают, что врач выдаст вам сразу много новой и крайне важной информации, подготовьтесь к посещению специалиста заблаговременно.
- Записываясь на прием, уточните, нужно ли вам что-нибудь делать до визита к врачу.
- Составьте перечень всех испытываемых вами симптомов и укажите, как долго они длятся. Врач наверняка захочет узнать, были ли у вас такие проявления гриппа, как повышенная температура тела или боль в горле. Кроме того, специалиста заинтересуют изменения массы тела, которые нередко сопровождают лимфаденит. Отзывы о своем самочувствии на протяжении последних дней обязательны - запишите любые признаки недомоганий, которые вы начали замечать с тех пор, когда лимфоузлы впервые стали набухать.
- Составьте список всех событий, во время которых вы контактировали с потенциальными источниками вирусов и бактерий. Это может быть путешествие за границу, туристический поход в места, кишащие клещами, употребление в пищу плохо прожаренного мяса, игры с домашней кошкой, окончившиеся получением царапин, или половые акты с малознакомыми партнерами без надлежащих средств защиты от инфекций.
- Запишите всю важную информацию, касающуюся состояния вашего здоровья, так как это поможет врачу диагностировать лимфаденит. Лечение народными средствами и традиционными препаратами, перенесенные хирургические операции, регулярный прием биологически активных добавок, даже обычные витамины - все это следует указать.
- Заранее продумайте вопросы, которые нужно будет задать врачу. На всякий случай стоит ранжировать их, начиная с самых важных.
Вопросы специалисту
Если у вас стабильно прогрессирует серозный лимфаденит, подумайте над тем, чтобы задать терапевту следующие вопросы:
- Что послужило причиной появления данных симптомов?
- Не могут ли они являться признаками другого заболевания?
- Какие исследования мне нужно пройти?
- Какое лечение вы порекомендуете?
- Скоро ли мое состояние улучшится?
- Заразно ли мое заболевание? Как снизить риск распространения инфекции на других людей?
- Какие профилактические меры предпринимать в будущем, чтобы не допустить рецидива болезни?
- Я страдаю хроническими заболеваниями. Нужно ли каким-либо образом изменить терапию, которой я следую в настоящее время?
- Вы прописали мне медикаменты. Существуют ли альтернативные препараты?
- Можете ли вы порекомендовать дополнительные источники информации об этом заболевании и его лечении?
- Что ожидать от врача
- Будь это околоушное воспаление или лимфаденит подмышечный, лечение в любом случае будет зависеть прежде всего от первопричины патологии. Чтобы определить эту первопричину, врач сначала задаст вам ряд вопросов, на которые желательно заранее подготовить ответы. Эти вопросы могут быть сформулированы следующим образом:
- Какие симптомы вы заметили у себя?
- Когда впервые появились признаки патологии?
- Увеличиваются ли лимфоузлы с течением времени?
- Каковы на ощупь воспаленные лимфоузлы?
- Страдаете ли вы от жара (повышения температуры тела) или от обильного ночного потоотделения?
- Следите ли вы за своим весом? Теряете ли вы вес без попыток похудеть?
- Болит ли у вас горло? Трудно ли глотать?
- Испытываете ли вы какие-либо сложности с дыханием?
- Изменилась ли работа вашего кишечника и мочевого пузыря?
- Какие лекарства вы принимаете в настоящее время? Пытаетесь ли вы самостоятельно лечить лимфаденит? Компрессы помогают или не производят никакого эффекта?
- Путешествовали ли вы в последнее время в зарубежные страны или в регионы, где водятся клещи? Заболели ли ваши попутчики?
- Контактировали ли вы в последнее время с незнакомыми или малознакомыми животными? Страдали ли от их укусов или царапин?
- Был ли у вас в последнее время контакт с новым половым партнером?
- Практикуете ли вы безопасный секс?
- Курите ли вы? Если да, то в течение скольких лет?
До постановки диагноза
Пока вы ожидаете назначенной консультации, подмышечный или околоушной лимфаденит можно лечить теплыми компрессами. При необходимости принимайте обезболивающие препараты - такие как ибупрофен или парацетамол ("Тайленол" и т. п.). Подобные лекарства выпускают и для детей, причем для их приобретения не требуется рецепт от врача. Специалисты, впрочем, не рекомендуют давать детям аспирин без особых на то указаний от педиатра, так как научно доказана связь аспирина с развитием опасного синдрома Рейе.
Диагностика

Только врач сможет с точностью определить, чем вызвано воспаление в паху или лимфаденит подмышечный. Лечение, соответственно, будет зависеть от первопричины патологии. Для эффективной диагностики может понадобиться:
- Изучение истории болезней. Кроме того, врач обязательно спросит, когда и при каких обстоятельствах у вас набухли лимфоузлы и наблюдаете ли вы у себя иные симптомы недомогания.
- Первичный медицинский осмотр. Специалист непременно прощупает лимфатические узлы, находящиеся под кожей, чтобы оценить их размер, мягкость, теплоту и текстуру. Место, где локализовалась патология, также даст подсказку относительно причин недуга (так, паховый лимфаденит у женщин зачастую возникает на фоне вагинита или воспаления яичников).
- Анализы крови. Предположив ту или иную причину воспаления, врач предложит вам сдать специфические анализы крови для подтверждения первичного диагноза. Зачастую сдают обыкновенный общий анализ, который позволяет достаточно объективно оценить состояние здоровья пациента и выявить некоторые патологии (например, инфекционные заболевания или лейкемию).
- Визуализирующие исследования. Нередко назначают рентгенографию или компьютерную томографию (КТ) грудной клетки в целях обнаружения потенциальных источников инфекции или опухолей. Так, к примеру, выявляют туберкулезный лимфаденит.
- Биопсия. Если врач по каким-либо причинам не может поставить точный диагноз, он назначит биопсию - процедуру, при которой весь лимфоузел (или его часть) извлекается для лабораторного исследования под микроскопом. Диагностика с помощью этого метода может представлять собой тонкоигольную аспирационную биопсию (она же - аспирационная диагностическая пункция). В этом случае врач проведет процедуру самостоятельно во время обычной медицинской консультации. Иногда, впрочем, терапевты перенаправляют пациентов к хирургам или специалистам по радиотерапии, чтобы те собрали биологический материал, необходимый для подтверждения диагноза "лимфаденит".
Народное лечение
К сожалению, никакие средства народной медицины не избавят вас от такой проблемы, как набухание и воспаление лимфатических узлов. В тематических печатных изданиях и на просторах сети Интернет можно найти множество рецептов настоев, отваров и эликсиров, которые предлагается использовать для компрессов. Однако специалисты не рекомендуют подвергать свое здоровье лишнему риску, заваривая лекарственные травы сомнительного происхождения и обмазывая набухшие лимфоузлы самодельными мазями. Простейшее и самое безопасное средство от воспаления - компрессы из обыкновенной ткани, смоченной в теплой воде и хорошо выжатой, - хоть и не избавит вас от напасти, но зато действительно поможет облегчить боль и понизить чувствительность набухших лимфоузлов без всяких рисков.
Традиционная медицина
Туберкулезный лимфаденит, как и некоторые другие разновидности анализируемой патологии, проходит вместе с сопровождающим его инфекционным заболеванием. Если набухание вызвано вирусной инфекцией, принимать антибиотики бесполезно; в прочих случаях необходимо ориентироваться на первопричину развития воспалительного процесса.
- Инфекция. Если заражение микробами (бактериями) вызвало лимфаденит, какие антибиотики нужно пить, чтобы состояние лимфоузлов нормализовалось? Обязательно задайте этот вопрос врачу, так как конкретные препараты может назначить только лечащий терапевт. Если воспаление вызвано вирусом иммунодефицита человека (ВИЧ), в первую очередь врачи будут лечить инфекцию.
- Расстройство иммунной системы. В случаях, когда набухание лимфоузлов является следствием заболевания обыкновенной волчанкой или ревматоидным артритом, терапия направлена на лечение первопричины патологии.
- Онкологические заболевания. Лимфаденит в паху, на шее или в подмышечных впадинах может быть вызван ростом и распространением раковых клеток. В зависимости от вида и стадии рака лечение будет включать лучевую терапию, химиотерапию или хирургическое вмешательство.
Читайте также:


