Сделать прививку от гриппа в крыму
Всемирная организация здравоохранения (ВОЗ) опубликовала рекомендации по штаммам гриппа, которые ожидаются в сезон 2019-2020 годов. Эти рекомендации продублировал и Минздрав РФ для очередной ежегодной вакцинации.
От какого гриппа будут прививать в 2019-2020 году в Крыму
Штаммы гриппа ежегодно мутируют и меняются. Поэтому и вид вакцины для ежегодных прививок также обновляется в соответствие с рекомендациями ВОЗ. В сезоне 2019-2020 годов ожидают распространение штаммов гриппа В, а также гриппа А - H3N2 и H1N1. Эти вирусные штаммы включены в трехвалентные противогриппозные вакцины, которыми будут прививать на территории России в 2019-2020 годах.
Когда и где проводится вакцинация в Крыму
Кампания вакцинации ежегодно стартует в сентябре. Сделать прививку можно и позже. Однако нужно учитывать, что привитый штамм не оказывает немедленно действия на иммунитет. Поэтому обращаться за прививкой в разгар эпидемии гриппа практически бессмысленно, так как организм только испытает дополнительные нагрузки от искусственно привитого штамма.
Вакцинацию можно пройти бесплатно в рамках государственных программ либо добровольно на платной основе. Бесплатные прививки делают:
- в поликлиниках и больницах;
- в школах, вузах, иных учебных заведениях;
- в передвижных медицинских пунктах на территории населенного пункта;
- по месту работы, если работодатель обратился с такой просьбой.
В любой поликлинике можно сделать прививку после обращения к терапевту или дежурному врачу. В государственных и муниципальных поликлиниках бесплатная вакцинация продлится до декабря 2019 года. Детей прививают только в письменного согласия законного представителя (родителя, опекуна, попечителя). Для этого в школах и иных учебных заведениях заранее собирают опросные бланки с согласием родителей.
Места размещения мобильных пунктов вакцинации нужно уточнять у местной администрации, на сайтах органов власти и здравоохранения региона. В отдельных учреждениях МФЦ также будет организована вакцинация по бесплатной государственной программе. Вакцину можно самостоятельно приобрести в аптеке. Прививку с такой вакциной обязаны сделать бесплатно в любой поликлинике.
Национальным календарем профилактических прививок определены группы лиц, подлежащие обязательной вакцинации против гриппа:
- дети с 6 месяцев;
- учащиеся 1 – 11 классов;
- обучающиеся в профессиональных образовательных организациях и учреждениях высшего образования;
- взрослые граждане, работающие по отдельным профессиям и должностям (работники медицинских и образовательных организаций, транспорта, коммунальной сферы);
- беременные женщины;
- лица старше 60 лет;
- лица, подлежащие призыву на военную службу;
- лица с хроническими заболеваниями, в том числе с заболеваниями легких, сердечно-сосудистыми заболеваниями, метаболическими нарушениями и ожирением.
Для указанных категорий граждан осуществляется не только единичная вакцинация при обращении в медучреждение, но и массовое прививание по месту учебы или работы.
Для вакцинации не нужна прописка или регистрация. Необходимо иметь с собой паспорт гражданина РФ. Также нужно подписать медицинское согласие после осмотра врача (выдается на месте проведения вакцинации).
Перечень вакцин от гриппа в Крыму
В федеральном реестре Минздрава РФ зарегистрированы следующие препараты, содержащие вакцину от гриппа:
- Инфлювак;
- Ультрикс;
- Совигрипп;
- Гриппол и Гриппол Плюс;
- Ваксигрип;
- Флюарикс;
- Инфлексал;
- Вакцина гриппозная инактивированная элюатно-центрифужная жидкая (Вакцина гриппозная);
- Бегривак;
- Агриппал S1;
- Флюваксин;
- МикроФлю (Вакцина гриппозная инактивированная цельновирионная);
- Моновалентная субстанция вируса гриппа типа B (сплит, инактивированная);
- Моновалентная субстанция вируса гриппа типа А (сплит, инактивированная);
- Антиген вируса гриппа типа А аллантоисный;
- Грипповак;
- Антиген вируса гриппа типа В;
- Вакцина гриппозная инактивированная элюатно-центрифужная жидкая;
- Пандефлю;
- Антиген вируса гриппа типа В аллантоисный;
- Вакцина гриппозная химическая адсорбированная убитая жидкая (АГХ-вакцина).
Точный вид препарата, который используют государственные поликлиники, определяется по результатам конкурсов и аукционов. За свой счет можно приобрести любую из указанных вакцин.
Прививка от гриппа за и против: стоит ли делать
Заболеть от прививки невозможно, так как в ней нет живого вируса. Единственное исключение - назальная живая вакцина, но ей прививают только в особых случаях по медицинским показаниям. При соблюдении всех правил вакцинации против гриппа, ухудшения здоровья и повышения частоты заболевания ОРВИ не будет.
В состав вакцины каждый год вводят материал тех штаммов гриппа, вероятность появления которых в этот сезон максимальна по сведениям ВОЗ и Минздрава РФ. Поэтому защититься от всех штаммов невозможно, а иммунитет к гриппу будет непродолжительный. Обычно иммунная защита от вакцины сохраняется только один год.
Вакцинация проводится с сентября по декабрь, т. е. до начала эпидемиологического сезона. Иммунитету после прививки необходимо от 2 до 4 недель, чтобы выработать защиту от гриппа. Чем ближе к эпидемиологическому сезону проводить вакцинацию, тем выше риск, что защитный эффект не успеет выработаться. Поэтому рекомендуется делать прививку не позднее начала ноября.
Привитый человек все равно может заболеть. Даже привившись, не стоит отказываться от прочих мер профилактики. В разгар эпидемии можно носить защитные маски. После посещения общественных мест обязательно мыть руки с мылом, а также промывать полость носа специальными средствами, которые удалят с поверхности слизистой вирусы и бактерии. Для промывания подойдет средство на основе морской воды.
Прививка от гриппа: противопоказания взрослым и детям
Противопоказания для вакцинации гриппа есть абсолютные и временные. При следующих абсолютных противопоказаниях делать прививку нельзя при любых обстоятельствах:
- аллергия на куриный белок и другие вакцины;
- ранее выраженные поствакцинальные реакции (температура выше 40 градусов, отек в месте укола, гиперемия свыше восьми сантиметров в диаметре);
- ранее выявленные поствакцинальные осложнения (коллапс, нефебрильные судороги, анафилаксия).
Обычно о наличии таких противопоказаний спрашивают по месту вакцинации, либо их проверит врач, выдающий направление.
К временным противопоказаниям относятся следующие случаи.
Простуда, острые лихорадочные состояния, ОРВИ. Вакцинацию проводят обычно через 2-4 недели после выздоровления. При нетяжелых формах острых респираторно-вирусных и кишечных инфекций вакцинацию проводят после нормализации температуры и/или исчезновения острых симптомов заболевания.
Хронические заболевания в стадии обострения. Прививки делают в период ремиссии после консультации с лечащим врачом.
Если взрослые после прививки испытывают одышку или затрудненное дыхание, либо высокая температура не снижается дольше 3 дней, незамедлительно нужно обратиться к врачу.
Специальных противопоказаний для детей нет. Однако ребенок может сложнее переносить воздействие вакцины на организм. Если у ребенка учащенное дыхание или одышка, не уменьшающаяся температура в течение суток или конвульсии (судороги), немедленно вызывайте "Скорую".
Куда делают прививку от гриппа
Общепринятым методов введения вакцины от гриппа является укол в мышцу. Есть и еще один вариант с каплями (назальная форма), однако он применяется только при заболеваниях мышц или по иным исключительным причинам. Назальные капли всегда вызывают больше побочных эффектов, в том числе аллергических реакций. Поэтому использовать такой метод можно только по назначению врача.
Можно ли мочить прививку от гриппа и мыться
Врачи дают следующие рекомендации по мерам предосторожности после вакцинации:
- непосредственное место укола желательно не мочить в течение суток (на действие вакцины это не повлияет, однако может вызвать раздражение кожи);
- в течение суток нельзя купаться в холодной или горячей воде, так как общее изменение температурного режима может повлиять на действие вакцины;
- нельзя расчесывать место укола, так как есть риск занести инфекцию в кожу.
Дополнительной рекомендацией является временное избегание посещения мест массового скопления людей.
После таких прививок не только не вылечишься, но еще больше заболеешь


К настоящему моменту последствия этого недальновидного шага проявились в полной мере. По свидетельству экспертов, за один только год фиксируется порядка 1200 нападений пациентов на медперсонал. И этот всплеск насилия, полагают они, является своеобразным ответом доведенного до отчаяния населения на продолжающуюся агрессивную политику правительства в этой сфере.
Навсегда ушли в прошлом долгие, кровавые операции. Что пришло им на смену
Последний у чиновников от медицины априори выходит кругом виноватым. Курит, пьет, не прививается, не проходит диспансеризацию, зачем-то требует дорогие иностранные лекарства вместо дешевых наших. Да и вообще почему-то болеет, растрачивая государственные деньги. Хотя, между прочим, уже заранее, по большому счету, оплатил все расходы, связанные с его лечением. По подсчетам эксперта, годовой совокупный бюджет сферы здравоохранения на всех уровнях составляет 3,2 триллиона рублей, да еще порядка шести (!) триллионов ежегодно платит в мошну системы рядовые граждане в виде налогов и взносов. Между тем затраты на зарплату врачей, младший обслуживающий персонал тратится за этот же период всего лишь полтора триллиона. Вопрос о том, куда идут остальные деньги, пожалуй, риторический.
Отвечая на второй вопрос, хочу обратить внимание, что полтора года назад российский министр здравоохранения обвинила ВОЗ в том, что организация ошиблась в определении штамма гриппа, и все вакцины, по сути дела, можно было попросту выбросить в унитаз. Но замечу — ничего такого уж страшного не произошло. То есть десяткам миллионов людей ввели не те вакцины, и обошлось.
— Специалисты доказательной медицины давно говорят, что все это чушь. И вакцины — чушь, и лечение — чушь. Что на самом деле это состояние, которое само по себе нормально излечивается. Важно лишь вовремя отловить его последствия. Поскольку умирают люди не от самого гриппа, а именно от его последствий, чаще всего — от пневмонии. И главная задача здравоохранения — вот эти самые моменты ловить. Во-первых, это чуток дешевле. Потому что одно дело привить десятки миллионов, когда народу болеет на порядок меньше. Во-вторых, если привить ребенка вакциной на сниженном иммунитете, существует большая вероятность того, что у него возникнут серьезные проблемы вроде поражения центральной нервной системы. Наконец, единственные исследования, которые худо-бедно подтверждают эффективность вакцинации, касаются людей в возрасте старше 65 лет. Других доказательств эффективности нет вообще.
— Нет, наше здравоохранение ничего подобного не делает. Что же касается российских вакцин, то вы прекрасно понимаете, что сейчас, к сожалению, у нас со всем миром идет необъявленная экономическая война, в ходе которой мы пытаемся делать все отечественное. Какого оно получается качества — вопрос уже, увы, второстепенный. Хотя очень жаль, потому что те же врачи сильно ругаются по этому поводу.
— Прежде всего это, конечно, политика. Потом экономика. Только в третью очередь интересы самого производителя, а уж потом безопасность. И, к сожалению, никакого мониторинга последствий применения препаратов у нас в России не ведется.
А вот пример посвежее, прошлогодний. Нормальный здоровый годовалый малыш спустя неделю после прививки от гриппа становится инвалидом по слуху. Наши врачи говорят — это все генетика виновата, спрос, значит, с родителей. Родители собирают деньги по знакомым и друзьям, едут в германскую клинику, и тамошние доктора говорят — да, это генетика, но спусковым крючком стала именно вакцина от гриппа.
Но врачи уверены — биологическими часами можно управлять
После таких прививок не только не вылечишься, но еще больше заболеешь


К настоящему моменту последствия этого недальновидного шага проявились в полной мере. По свидетельству экспертов, за один только год фиксируется порядка 1200 нападений пациентов на медперсонал. И этот всплеск насилия, полагают они, является своеобразным ответом доведенного до отчаяния населения на продолжающуюся агрессивную политику правительства в этой сфере.
Навсегда ушли в прошлом долгие, кровавые операции. Что пришло им на смену
Последний у чиновников от медицины априори выходит кругом виноватым. Курит, пьет, не прививается, не проходит диспансеризацию, зачем-то требует дорогие иностранные лекарства вместо дешевых наших. Да и вообще почему-то болеет, растрачивая государственные деньги. Хотя, между прочим, уже заранее, по большому счету, оплатил все расходы, связанные с его лечением. По подсчетам эксперта, годовой совокупный бюджет сферы здравоохранения на всех уровнях составляет 3,2 триллиона рублей, да еще порядка шести (!) триллионов ежегодно платит в мошну системы рядовые граждане в виде налогов и взносов. Между тем затраты на зарплату врачей, младший обслуживающий персонал тратится за этот же период всего лишь полтора триллиона. Вопрос о том, куда идут остальные деньги, пожалуй, риторический.
Отвечая на второй вопрос, хочу обратить внимание, что полтора года назад российский министр здравоохранения обвинила ВОЗ в том, что организация ошиблась в определении штамма гриппа, и все вакцины, по сути дела, можно было попросту выбросить в унитаз. Но замечу — ничего такого уж страшного не произошло. То есть десяткам миллионов людей ввели не те вакцины, и обошлось.
— Специалисты доказательной медицины давно говорят, что все это чушь. И вакцины — чушь, и лечение — чушь. Что на самом деле это состояние, которое само по себе нормально излечивается. Важно лишь вовремя отловить его последствия. Поскольку умирают люди не от самого гриппа, а именно от его последствий, чаще всего — от пневмонии. И главная задача здравоохранения — вот эти самые моменты ловить. Во-первых, это чуток дешевле. Потому что одно дело привить десятки миллионов, когда народу болеет на порядок меньше. Во-вторых, если привить ребенка вакциной на сниженном иммунитете, существует большая вероятность того, что у него возникнут серьезные проблемы вроде поражения центральной нервной системы. Наконец, единственные исследования, которые худо-бедно подтверждают эффективность вакцинации, касаются людей в возрасте старше 65 лет. Других доказательств эффективности нет вообще.
— Нет, наше здравоохранение ничего подобного не делает. Что же касается российских вакцин, то вы прекрасно понимаете, что сейчас, к сожалению, у нас со всем миром идет необъявленная экономическая война, в ходе которой мы пытаемся делать все отечественное. Какого оно получается качества — вопрос уже, увы, второстепенный. Хотя очень жаль, потому что те же врачи сильно ругаются по этому поводу.
— Прежде всего это, конечно, политика. Потом экономика. Только в третью очередь интересы самого производителя, а уж потом безопасность. И, к сожалению, никакого мониторинга последствий применения препаратов у нас в России не ведется.
А вот пример посвежее, прошлогодний. Нормальный здоровый годовалый малыш спустя неделю после прививки от гриппа становится инвалидом по слуху. Наши врачи говорят — это все генетика виновата, спрос, значит, с родителей. Родители собирают деньги по знакомым и друзьям, едут в германскую клинику, и тамошние доктора говорят — да, это генетика, но спусковым крючком стала именно вакцина от гриппа.
Но врачи уверены — биологическими часами можно управлять
.jpg)
Сентябрь — время не только бабьего лета и дождей, но и простуд и гриппа. Когда погода быстро меняется, риск простыть или заболеть гриппом повышается. Тщательно мыть руки с мылом, промывать нос, делать дома влажную уборку, регулярно проветривать помещение, пользоваться медицинскими масками в местах, где много людей, — такие советы дают врачи, чтобы не подхватить простуду.
А вот от гриппа лучше всего защищает прививка. Вероятность заболеть после вакцинации гораздо ниже, чем вообще без нее. По данным Всемирной организации здравоохранения (ВОЗ), заболеваемость снижается, если прививки сделали не меньше 40 процентов горожан. В Москве в прошлом году от гриппа привились больше 48 процентов жителей.
Когда лучше всего делать прививку?
Врачи советуют сделать прививку до начала сезонного подъема заболеваемости. Минимальный срок для выработки иммунитета — 10–12 дней, защитный уровень антител вырабатывается через 21 день, поэтому прививаться нужно заранее.
Где можно пройти вакцинацию?
Сделать прививку бесплатно можно в поликлинике или мобильном прививочном пункте. В первом случае надо записаться к терапевту или обратиться к дежурному врачу, который проведет осмотр и выдаст направление. В поликлиниках вакцинация продлится до 1 декабря 2017 года.
С 4 сентября по 29 октября вакцинация проходит возле 24 станций московского метро и в центрах госуслуг. С 11 сентября мобильные пункты работают рядом со станциями МЦК Площадь Гагарина и Владыкино, а также на железнодорожной станции Крюково в Зеленограде. В будние дни они открыты с 08:00 до 20:00, в субботу с 09:00 до 18:00, в воскресенье с 09:00 до 16:00.
.jpg)
Сделать прививку в мобильном пункте могут все совершеннолетние граждане. Для этого понадобятся паспорт и письменное согласие. Перед вакцинацией врачи-терапевты и инфекционисты определяют возможные противопоказания, измеряют температуру и артериальное давление. Все привитые от гриппа получают сертификаты.
Какие вакцины предлагают москвичам?
Можно ли заболеть гриппом после прививки?
В состав всех вакцин против гриппа — отечественных и импортных — входят антигены вирусов гриппа типов A (N1H1), A (N3N2) и типа В. Таким образом, вакцины защищают почти от всех вирусов гриппа.
В 2016–2017 годах лишь трое из привитых москвичей болели гриппом в легкой форме. Тяжелые случаи течения болезни и осложнения были только у непривитых.
Прививка — это безопасно?
Вакцины инактивированные. Это значит, что они включают обработанные специальным образом убитые и очищенные части вирусов гриппа, поэтому они безопасны. После прививки могут появиться местные реакции, например легкий отек в месте укола, покраснение, небольшой зуд или болезненность.

Какие есть противопоказания для прививок?
Противопоказания к вакцинации бывают абсолютными и временными. К первым относят аллергию на куриный белок или другие вакцины, а также случавшиеся раньше выраженные поствакцинальные реакции (температура выше 40 градусов, отек в месте укола, гиперемия свыше восьми сантиметров в диаметре) или поствакцинальные осложнения (коллапс, нефебрильные судороги, анафилаксия).
Временными противопоказаниями для прививки считают:
— острые лихорадочные состояния, острые инфекционные и неинфекционные заболевания. Вакцинацию проводят обычно через две — четыре недели после выздоровления;
— хронические заболевания в стадии обострения. Прививки делают в период ремиссии после консультации с лечащим врачом;
— при нетяжелых формах острых респираторно-вирусных и кишечных инфекций вакцинацию проводят после нормализации температуры и/или исчезновения острых симптомов заболевания.
Если вы заболели
Жар, озноб, головная боль, повышенная усталость, боль в суставах и мышцах, кашель, боли в горле и заложенность носа — основные симптомы гриппа. Помните, что заниматься самолечением нельзя: если переносить болезнь на ногах, могут развиться тяжелые осложнения. При высокой температуре (38–39 градусов) обращайтесь за медицинской помощью. Использовать противовирусные препараты и средства надо только по рекомендации врача.
Главное — пить как можно больше жидкости, чтобы не было обезвоживания (кроме кофе, чая и колы). Даже когда нет аппетита, постарайтесь съесть немного простых продуктов. Это могут быть белый рис или куриный бульон.
Врачи назвали причины, по которым необходимо привиться даже тем, кто никогда не болеет. И озвучили категории людей, которые находятся в зоне риска.

А аргумент таков: ежегодно вирус гриппа мутирует, и ни один исследовательский институт не сможет угнаться за этим изменением. Получается, что мы прививаемся от того вируса, который уже отгулял на просторах нашей необъятной.
— Вирус не настолько мутирует, как вы себе это представляете. Более того, различные виды регулярно возвращаются, повторно циркулируют, — поясняет Наталья Владимировна. — Исследовательский институт изучает несколько штаммов гриппа, который курсирует по разным территориям нашей страны, на основании этого разрабатывается многокомпонентная прививка.
Это не значит, что вы не заболеете, это значит, что заболевание будет протекать без серьезных осложнений.
— Надо понимать, что грипп — это пусковой механизм для многих серьезных заболеваний, — продолжает Зинченко. — Вторичные осложнения могут развиваться стремительно, уже на вторые-третьи сутки от начала заболевания. Часто на фоне гриппа развивается пневмония.
Статистика смертности от осложнений на фоне гриппа говорит: среди погибших нет привитых.
Наталья Владимировна привела пример из своей врачебной практики, ведь ранее она работала в стационаре. В больницу поступили сразу два молодых человека — родственника, которые еще несколько часов назад общались и были здоровы.
У одного — высокая температура с симптомами обычного ОРВИ. Второй парень находился в тяжелом состоянии: критически высокая температура, низкий индекс сатурации — насыщения легких кислородом. При таком показателе у человека наступает пограничное состояние, надо быть готовым к тому, чтобы подключать его к аппарату искусственной вентиляции легких. Оказалось, что первый — с незначительным течением заболевания — привился от гриппа, второй — нет. Парень выжил, но потребовалось полтора месяца интенсивной терапии, чтобы поставить его на ноги.
Стоит отметить, что в России смертность от пневмонии, особенно среди детей до двух лет, очень высокая.
Группы риска
Существует три группы риска, подверженных влиянию вируса гриппа. Беременные женщины, люди, страдающие ожирением или повышенной массой тела, а также молодые. И если две первые категории вполне логичны — пониженный иммунитет, то вторые — загадка. Но статистика говорит о том, что гриппом очень часто болеют молодые и пышущие здоровьем люди.
— У беременных и вовсе стойкое убеждение, что прививаться в их состоянии опасно. Это заблуждение! Это сделать необходимо, особенно, если идет 3 и 4 триместр беременности, — поясняет Наталья Владимировна. — Более того, ваш ребенок получит иммунитет и будет защищен от вируса до года.
Часто болеющие дети
Еще одно заблуждение, что нельзя прививаться часто болеющим детям. Наталья Зинченко также опровергает это мнение.
Такая вакцина помогает укрепить иммунитет к возбудителям сложных инфекций и избежать осложнений.
У вас — полтора месяца на подготовку
Ровно столько времени есть у людей, чтобы сделать прививку и подготовиться к гриппозному сезону. Прививки делают бесплатно, от гриппа и от кокковой флоры можно ставить одновременно. Детей, которые ходят в детские учреждения, прививают централизованно. Взрослых на некоторых предприятиях — тоже. Те, к кому не пришли с вакциной, могут сделать это в своих поликлиниках.
В поликлинике № 5 взрослые могут сделать это с 8 до 19 в кабинете № 7. Предварительно нужно подойти на смотр к врачу в кабинет № 21 и 4А. Это не участковые врачи, а специально выделенные специалисты. К ним не нужно брать талончик, заранее записываться, там нет очередей. Достаточно взять свой паспорт, даже полис не нужен.
Дети могут сделать прививку в кабинете № 18 в день здорового ребенка во вторник и четверг, но придется посетить участкового педиатра.

Столетиями люди страдали от разных болезней. Распространенные и редкие, экзотические и местные — заболеваний было больше чем достаточно во все времена существования человечества. Люди не знали главного: что вызывает эпидемии. Например, ещё Гиппократ подробно описал свинку, в том числе отметил и ее заразность для маленьких детей. Вот только почему происходили заражения, было непонятно. И только с развитием биологии и медицины люди стали понимать, в чем причина вспышек заболеваний.
Когда Луи Пастер в XIX веке доказал, что заразные болезни вызывают микроскопические живые организмы — микробы (сегодня мы называем их бактериями), люди стали думать, что наконец нашли причину всех инфекций. Но оказалось, что это не так. Ни один из экспериментальных способов обнаружения бактерий не находил их присутствия в тканях, зараженных оспой, корью или свинкой. Научный мир даже не предполагал возможности существования возбудителя, полностью отличного по своей природе от микробов.
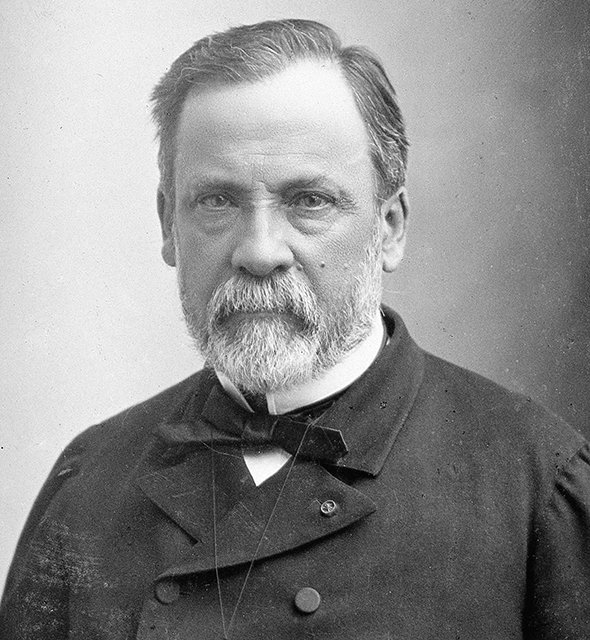
В 1886 году немецкий агроном Адольф Майер занялся изучением мозаичной болезни табака. Он заметил, что сок больных растений вызывает у здоровых такое же заболевание. Мейер несколько лет искал бактерию — причину болезни, и отступил: ее просто не было. В 1892 году физиолог Дмитрий Ивановский из Петербургского университета также занялся мозаичной болезнью, свирепствовавшей на плантации табака в Крыму.

Догадки Майера были верны: сок больных растений был заразен, но после кипячения переставал быть таковым. Ивановский верил, что причиной болезни должны быть бактерии, но под микроскопом ничего не находилось. Он пропускал сок зараженных растений через фильтры из мелкопористой глины, которая задерживает любые микроорганизмы, но сок оставался заразным.
С 1892 года, когда Ивановским был описан небактериальный инфекционный возбудитель табачной мозаики, открытия посыпались одно за другим: в 1901-м обнаружили вирус желтой лихорадки; в 1902-м — оспы животных; 1903-м — бешенства; в 1909-м — полиомиелита; в 1916-м — кори; в 1917-м — вирус герпеса. К 1978 году было известно более 500 вирусных болезней.
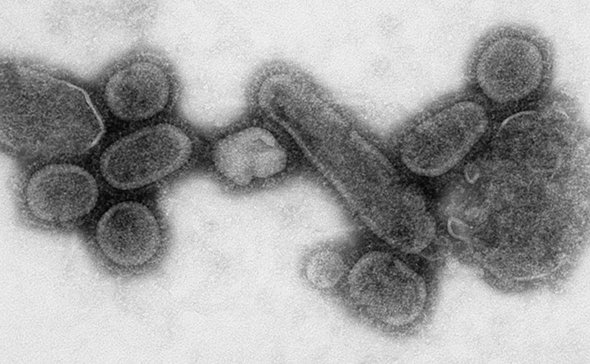
Оказалось, что большинство инфекций вызывают вирусы, а не бактерии. Ими занялись научно-исследовательские институты всех стран мира. Было выяснено, что бактерии способны в течение длительного времени сохраняться в земле, в воде, на поверхности любых предметов. А вот вирусы вне живых клеток могут оставаться лишь непродолжительное время, они легче переносят холод, и хуже — тепло. На солнечном свету вирусы погибают быстро, при комнатной температуре проживают несколько часов, на морозе способны сохраняться годами.
Вне живого организма вирусы не размножаются. Болезнь, вызванная вирусами, — это всегда передача от одного человека к другому, от одного животного к другому.
Вы, без сомнения, знакомы с самой распространенной вирусной инфекцией среди людей — это грипп. Его эпидемии не раз охватывали Землю целиком и были известны еще с XII века. С XVI века грипп периодически появлялся в Европе, и эпидемии повторялись каждые 10–20 лет. Раз в два-три года вспышки меньшего размера прокатывались по странам, не затрагивая континент целиком.

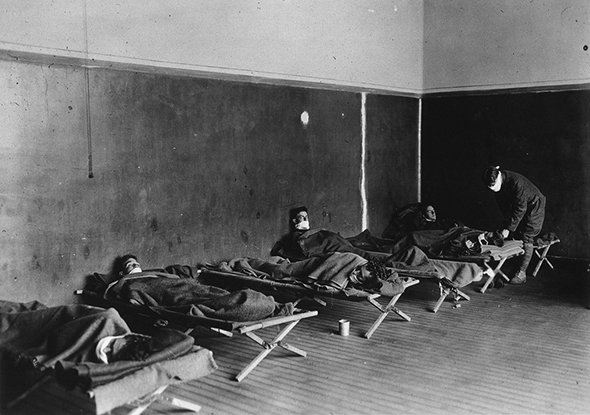
В начале века причиной заболевания считали гемофильную палочку — бактерию, найденную в 1892 году немецким бактериологом Рихардом Пфайффером и ошибочно принятую за возбудитель гриппа. Только в 1933 году одновременно в Англии (Патрик Лейдлоу, Уилсон Смит и Кристофер Эндрюс) и в СССР (Анатолий Смородинцев) обнаружили вирус гриппа человека. В это время как раз пошла новая волна заболеваний гриппом, и материала для изучения было много: в мазках из горла больных не находили бактерий и микробов, а профильтрованная жидкость все равно оставалась заразной. Это был вирус.
В 1936 году в Национальном институте медицинских исследований в Англии началась разработка первых экспериментальных вакцин от гриппа, и уже в 1939 году начался их выпуск. В СССР вакцины появились даже раньше. В начале 1930-х отделом бактериологии в Ленинградском институте эпидемиологии и бактериологии имени Луи Пастера руководил Анатолий Смородинцев. В 1936–1938 годах он разработал первую одновалентную — на основе одного штамма (разновидности) гриппа — вакцину. Для вакцинации команда Смородинцева применяла жизнеспособные ослабленные вирусы, а не их фрагменты. И хотя живые вакцины, как считают сегодня, обладают многими побочными эффектами и осложнениями, не подходят для всех групп населения, они стали большим шагом вперед в борьбе с гриппом. Именно ими стали прививать жителей СССР. Живые вакцины (сделанные по методу Смородинцева) используются и по сей день.

Массовая вакцина в США появилась только в 1943–1945 годах, ею прививали во время Второй мировой войны солдат армии США. В 1946 году началась массовая вакцинация населения. Изготавливалась американская вакцина из мертвых вирусов (инактивированная вакцина).
Для профилактики гриппа используются вакцины трёх основных типов:
- Живые вакцины имитируют естественную инфекцию, но их эффективность варьируется: они вводятся через нос, иммунный ответ зависит от количества прижившегося вируса. Проблема в том, что можно заболеть всерьез, поэтому ими не рекомендуют прививать детей и пожилых людей. Зато живые вакцины дают длительный иммунитет — до трех лет.
- Инактивированные вакцины вводятся подкожно. Осложнений меньше, но они тоже есть, иммунитет действует около полугода.
- Субъединичные вакцины рекомендованы детям до 2 лет и пожилым людям, у них меньше побочных эффектов. Иммунитет — на полгода.
Анатолий Смородинцев родился 19 апреля 1901 года в Башкирии — в Бирске, в семье земского доктора Александра Смородинцева. В 1923 году Анатолий окончил медицинский факультет Томского университета и начал работать в Бактериологическом институте. В 1924 году ушел на Гражданскую войну, попал на Туркестанский фронт.
В 1925 году Анатолий Смородинцев переехал в Ленинград, чтобы стать микробиологом в Институте экспериментальной медицины под руководством создателя ленинградской школы микробиологов Оскара Гартоха. Он работал в бактериологической лаборатории Института акушерства и гинекологии, в отделе бактериологии Ленинградского института эпидемиологии им. Л. Пастера.

В 30-е годы в Институте экспериментальной медицины занимались вирусным энцефалитом, корью, полиомиелитом. И, конечно, гриппом. Смородинцев первым занялся исследованием противовирусного (противогриппозного) иммунитета. Он изучал иммунный ответ вирусам гриппа и роль вируснейтрализующих антител в его формировании. Работа Анатолия Смородинцева, посвященная вакцинопрофилактике гриппа, была в 1937 году опубликована в самом авторитетном медицинском издании — британском журнале The Lancet. В 1939 году им были созданы первые образцы противогриппозных вакцин.

Анатолия Смородинцева называют создателем советской вирусологии. В конце 30-х годов в Сибири, в экспедициях, в которых от клещевого энцефалита гибли микробиологи, он смог создать и испытал на себе первую в мире вакцину против клещевого энцефалита. Она спасла жизни многих людей в Сибири. Смородинцев стал автором знаменитой живой вакцины от полиомиелита, которую из СССР экспортировали в 60 стран мира. В 1967 году он настоял на открытии Всесоюзного института гриппа в Ленинграде. Также он разработал вакцины против кори, эпидемического паротита, краснухи, описал геморрагический нефрозонефрит и двухволновый менингоэнцефалит.
Но появление вакцины от гриппа не стало победой над болезнью: тогда ученые еще не знали, что вирус быстро мутирует, уворачиваясь от атак иммунитета.
В 1940 году в США микробиолог Томас Фрэнсис выделил из материалов больного вирус с похожими на грипп проявлениями, но новый вирус не реагировал на антитела к вирусу гриппа человека, открытому британскими учеными в 1933 году. Это оказался новый штамм болезни. Стало понятно, что одновременно по Земле ходит несколько видов гриппа и вакцина от одного штамма не защищает от другого.
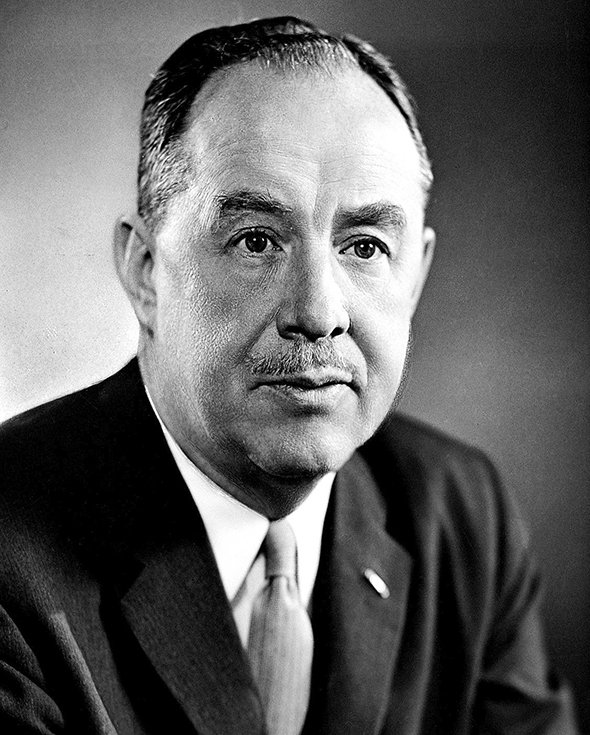
Открытые в 1933-м вирусы гриппа назвали группой А, а в 1940-м — группой В. В 1949 году вирус А исчез, а вместо него появился вирус гриппа с новыми свойствами, который назвали А1. Однако он распространялся среди людей всего восемь лет — и только ученые начали испытания вакцин, как его не стало.

В середине 60-х годов академик Анатолий Смородинцев и одновременно с ним Томас Фрэнсис, первооткрыватель штамма типа В, на основе изучения особенностей вируса гриппа предположили, что он изменяется в пределах конечного числа вариантов. Они высказали гипотезу, что вирусы, которые вызывают современные эпидемии, уже появлялись в прошлом столетии.
Сегодня эксперты Всемирной организации здравоохранения каждый год рекомендуют комбинации белков для вакцин. Ими, по прогнозам, должны обладать те штаммы вируса гриппа, которые будут основными в следующем сезоне. За гриппом сегодня следит глобальная сеть из 112 научных институтов в 83 странах. Полной защиты любая прививка не дает, однако предотвращает около 40% случаев заболеваний и, главное, способна остановить пандемию.
Ученые наблюдают, изучают и ведут учет всех существующих штаммов гриппа и их геномов. В 2012 году впервые появилась квадривалентная инактивированная вакцина — она дает иммунитет от сразу четырех опасных штаммов.
Основной проблемой остается необходимость производить новые вакцины ежегодно, ведь эволюция вируса гриппа на месте не стоит. Идеальным решением стала бы универсальная вакцина, которую не нужно было бы изобретать заново каждый год, но изменчивость вируса делает эту задачу невероятно трудной.
ВОЗ публикует рекомендации по составу вакцин против гриппа дважды в год: для Северного и для Южного полушарий. FluNet — это глобальный веб-инструмент для вирусологического надзора за гриппом, который работает с 1997 года. Данные FluNet используют для отслеживания движения вирусов по всему миру. Данные по странам публикуются еженедельно.
В России от гриппа массово начали прививать с 1996 года. Эта прививка включена в национальный календарь и проводится в государственных медицинских организациях. Вакцинации против гриппа подлежат дети с 6 месяцев, школьники, студенты, работники медицины, транспорта, торговли, коммунальной сферы, призывники, беременные женщины, люди старше 60 лет и страдающие хроническими заболеваниями. Будьте здоровы!
Читайте также:


