Сделать гепатит а позже
Многие боятся подхватить гепатит А. Но, несмотря на тяжелое течение, при соблюдении строгих ограничений эта инфекция проходит бесследно для человека. Чтобы вылечить гепатит А и уменьшить риск развития тяжелых последствий этой болезни, соблюдают рекомендации доктора.
О чем я узнаю? Содержание статьи.
Что такое гепатит А?
При гепатите А или болезни Боткина все последствия связаны с поражением вирусом ткани печени. Вирус гепатита А, относящийся к роду Энтеровирусов, выявили в 1973 году. Возбудитель относится к стойким и при температуре 4-6 градусов сохраняется до четырех месяцев. При температуре от 20 до 220 градусов возбудитель живет месяц, а при температуре 1000 градусов погибает через пять минут.
Вирус распространяется в тепле, но из-за долгого инкубационного периода шансы заболеть возрастают в весенние и осенние месяцы. Гепатит А отмечается периодическими всплесками – раз в пять лет число заболевших резко возрастает.
Способы и источники заражения
Возбудителю гепатита А не страшны вода и кислота, он оказывается в человеческом организме различными путями.
- Близкий контакт с заболевшим. В первую очередь, заражению подвергаются люди, пренебрегающие личной гигиеной. Часто это происходит в детсадах, школах, интернатах. Заболевший человек распространяет заразу месяц, с первых признаков заболевания.
- Фекально-оральный способ – при помощи испражнений, мочи и других выделений.
- Обсемененная пища. Это частый способ передачи инфекции. Осложняется он тем, что из-за протяженного инкубационного периода невозможно определить опасную пищу. Чаще всего источником заражения становятся следующие продукты: салаты, закуски, сухофрукты из Средней Азии и Казахстана.
- Немытые ягоды. Рядом с ними на грядках ползают слизни и моллюски, накапливающие вирус, если огород удобряют составами из человеческих фекалий.
- Вода. В районах, где не развивается коммунальная инфраструктура и канализация, сильно вырастает шанс заразиться. Опасность сильна в период техногенных катастроф и стихийных бедствий.
- Парентеральный: вирус передается при переливании крови и при внутривенных инъекциях. Чаще это случается при несоблюдении стерильности.
Вирус цепляется к людям всех возрастов, но чаще вспышки заболевания происходят среди детей от трех до 12 лет. Объясняется это тесными контактами этих групп в детском саду и в школе и тем, что дети забывают вымыть руки перед едой. Серьезных последствий для здоровья обычно не наблюдается.
Новорожденный не заражается желтухой, если мама перенесла эту болезнь. Иммунитет передается при рождении и остается до года.
Симптомы заболевания
Инкубационный период длится в среднем 35 суток. Минимальный интервал от заражения до фиксирования первых признаков гепатита – 15 дней, максимальный – 50 дней. В это время возбудитель оказывается в организме и распространяется в крови, происходит накапливание вирусов.
Заболевание в этот период на самочувствии человека не отражается никак. Он бодр и активен, температура нормальная, ничего не беспокоит. Но при этом больной заражает окружающих.
Продромальный период характерен проявлением первичных симптомов заболевания. К ним относятся:
- слабость, вялость;
- подъем температуры, лихорадочное состояние;
- мышечная боль;
- головная боль;
- тошнота;
- потемнение и уменьшение количества мочи;
- осветление кала.
Этот период продолжается примерно семь дней от появления первых симптомов.
Восстановление организма после перенесенного заболевания без последствий происходит за год, иногда затягиваясь на два года.
Последствия гепатита А
Гепатит А вызывает страх, но при этом данный подвид заболевания почти не оставляет негативных последствий для организма, вызывая стойкий иммунитет. Пораженная печень восстанавливается через 5-7 месяцев. Тяжелые последствия и осложнения гепатита А диагностируют только у 2 % больных, не соблюдающих лечебную диету и физические ограничения, злоупотребляющих алкоголем или имеющих патологии печени.
Последствия для заболевших гепатитом А не будут серьезными даже в том случае, если имеются отягчающие факторы. Лечение болезни – это выведение из организма токсических веществ и устранение симптомов. С вирусом гепатита А человеческий организм способен справиться самостоятельно. Восстановление пораженной печени происходит полностью.
Если болезнь протекает тяжело, она вызывает следующие осложнения:
- холецистит – воспалительный процесс в желчном пузыре с застоем желчи;
- панкреатит – воспаление поджелудочной железы;
- печеночная недостаточность, приводящая к коме или смерти;
- цирроз, рак печени. Такой исход возможен, если мужчина или женщина нарушает режим лечения, не соблюдает диету и увлекается алкоголем.
При правильной диагностике и лечении медицина справляется с такими последствиями. При тяжелом протекании гепатита А печень увеличивается в размерах, и такая патология останется на всю жизнь. Это приводит к серьезным ухудшениям здоровья у мужчин и женщин. Поэтому не стоит относиться к болезни несерьезно и пренебрегать советами врачей.
После закрытия больничного взрослый человек на полгода освобождается от тяжелых физических нагрузок, служебных командировок, работ с химическими веществами, влияющими на печень, плановых хирургических вмешательств. Не рекомендуется принимать токсичные для печени лекарства, так как последствия бывают серьезными.
После перенесенного гепатита А человек всю жизнь не может быть донором, так как вирус бессимптомно живет в организме.
Если ребенок заразился гепатитом А, во избежание последствий главное вовремя начать лечение. Больного нужно госпитализировать, а в дальнейшем неукоснительно выполнять рекомендации врача по питанию и режиму дня. В этом случае окончательное выздоровление гарантировано. Прогноз при болезни Боткина у детей благоприятный. Заболевание не переходит в хроническую форму, а печень полностью восстанавливается через положенный период времени.
После выздоровления ребенка освобождают от физкультуры в основной группе учащихся и от профилактических прививок
Последствия после прививки от гепатита А
Лучшим профилактическим средством от гепатита А является вакцинация. От этого инфекционного заболевания делается прививка как взрослым, так и детям. Обычно прививка хорошо переносится, но, как и любой биологический препарат, может вызвать определенную реакцию организма. К последствиям вакцины относятся:
- недомогание;
- головная боль;
- повышение температуры;
- кожный зуд;
- приливы крови к лицу;
- отек в месте укола;
- белок в моче.
При появлении аллергических реакций повторную вакцинацию не делают. Также не делают прививки от гепатита А во время обострения хронического заболевания или острого воспалительного процесса. Беременным женщинам вакцинацию проводят осторожно, после тщательного осмотра и с соблюдением необходимых предосторожностей.
Профилактика заражения
Самым эффективным методом предотвращения заболеваемости гепатитом А называют соблюдение правил личной гигиены. Нужно мыть руки перед едой и после туалета, тщательно промывать овощи и фрукты и не пить воду из сомнительных водоемов. Для питья лучше всего использовать кипяченую или бутилированную воду. Ребенок с малых лет должен запомнить, что разрешается пользоваться только собственными предметами личной гигиены.
Вирусу гепатита А не дают распространяться следующими способами:
- формирование хороших бытовых и производственных условий для населения;
- благоустройство санитарии населенных пунктов;
- снабжение людей качественной питьевой водой и канализацией;
- контроль безопасности продуктов питания при заготовке, переработке и продаже;
- укрепление санитарной культуры.
Статистика Всемирной Организации Здравоохранения (ВОЗ) свидетельствует о том, что более 30% взрослого населения Земли страдает от тех или иных заболеваний печени. В России подобные болезни каждый год уносят жизни около 400 000 человек. При этом количество смертей от гепатитов, циррозов и гепатозов постоянно растет.
Классификация гепатитов
Гепатит А – самый распространенный и наименее опасный вирусный гепатит. Инкубационный период инфекции составляет от 7 дней до 2 месяцев. Заражение происходит через употребление в пищу некачественных продуктов питания. Кроме того, острый гепатит А передается через прямой контакт с вещами заболевшего человека и грязные руки. В большинстве случаев инфекция заканчивается самопроизвольным выздоровлением, но иногда пациентам назначают капельницы, которые снижают интенсивность токсического воздействия на печень.
Гепатит B – передается через кровь, во время половых контактов, при инъекциях нестерильными шприцами. Данная форма очень опасна, поскольку вызывает сильные поражения печени и сопровождается тяжелыми симптомами: повышением температуры, увеличением печени и селезенки, тошнотой, рвотой, сильными болями в суставах. Гепатит B требует комплексного лечения в условиях стационара с обязательным использованием иммунных препаратов, гормонов, антибиотиков и гепатопротекторов.
Гепатит С — одна из самых тяжелых форм заболевания, часто приводящая к циррозам, раку печени и, как следствие, смерти пациента. Наиболее вероятный путь заражения — через кровь во время переливаний, но также гепатит C может передаваться во время половых контактов и от больной матери – плоду. Заболеваемость в России и за рубежом постоянно растет, поэтому при диагнозе гепатит C лечение и профилактика предполагают комплексный подход к решению проблемы, тщательный контроль за состоянием донорской крови, распространение наглядной агитации среди населения. Опасность данной формы заключается в том, что гепатит С часто сочетается с другими формами вирусного гепатита, и, кроме того, в настоящее время не существует эффективной вакцины, которая бы надежно защищала здорового человека от инфицирования.
Гепатит E – признаки инфекции схожи с симптомами гепатита А, но при тяжелом течении заболевания происходит поражение не только печени, но и почек. Прогноз лечения практически всегда благоприятный. Исключением являются беременные женщины в третьем триместре, когда риск потерять ребенка приближается к 100%. Профилактика гепатита Е аналогична профилактическим мероприятиям, проводимым против гепатита А.
Острый и хронический гепатит
Острая форма заболевания наиболее типичная для всех вирусных гепатитов. У пациентов отмечаются: ухудшение самочувствия, выраженная интоксикация организма, нарушение функции печени, развитие желтухи, увеличение количества билирубина и трансаминаза в крови. При адекватном и своевременном лечении острый гепатит заканчивается полным выздоровлением больного.
Если заболевание длится более 6 месяц, то пациенту ставится диагноз хронический гепатит. Данная форма сопровождается тяжелыми симптомами (астеновегетативные расстройства, увеличение печени и селезенки, нарушения обменных процессов) и часто приводит к циррозам печени, развитию злокачественных опухолей. Жизнь человека находится под угрозой, когда хронический гепатит, симптомы которого свидетельствуют о поражении жизненно-важных органов, усугубляется неправильным лечением, сниженным иммунитетом, алкогольной зависимостью.
Признаки гепатита и клиническая картина развития инфекции
Один из самых характерных симптомов гепатита – желтуха. Она возникает в тот момент, когда желчь, вырабатываемая печенью, попадает в кровь человека и распространяется по всему телу, придавая коже желтоватый оттенок. Заметим также, что некоторые формы болезни протекают без желтухи, поэтому самым надежным способом диагностики вируса является лабораторный анализ на гепатит.
Общие симптомы гепатита:
- повышение температуры;
- изменение пигментации кожи;
- головная боль;
- ломота в суставах;
- общее недомогание;
- в некоторых случаях – появление высыпаний на коже;
- снижение аппетита.
Интенсивность симптомов зависит от формы инфекции. Гепатит А характеризуется быстрым течением, поэтому признаки гепатита ярко выражены и прогрессируют буквально за несколько часов. Гепатит B и гепатит C развиваются постепенно. На первоначальных этапах они могут ограничиться слабостью и снижением аппетита, а боли, тошнота, рвота, потемнении мочи и прочие симптомы появляются лишь через несколько дней. Заметим также, что после появление желтухи состояние пациента обычно улучшается. Исключением является гепатит С, при котором процесс некроза тканей печени чаще всего имеет хронический характер.
В некоторых случаях у больных развивается так называемый молниеносный острый гепатит. Это крайне тяжелая форма болезни, при которой наблюдается массовое отмирание тканей и чрезвычайно быстрое развитие симптомов. При отсутствии лечения такой острый гепатит заканчивается смертью человека.
При хронизации признаки гепатита меняются. Симптомы заболевания непостоянны, по причине чего многие люди не уделяют им должного внимания. Это неправильный подход. К врачу необходимо обращаться во всех случаях, когда имеются основания подозревать хронический гепатит. Обычно он сопровождается:
- постоянным недомоганием и чувством слабости, которое усиливается к концу дня;
- тошнотой, рвотой;
- суставными и мышечными болями;
- болями в области живота;
- потемнением мочи;
- кожным зудом;
- похуданием;
- кровоточивостью.
Вышеперечисленные симптомы являются несомненным основанием для обращения в клинику, где врачи должны провести анализ на гепатит, определить точную причину появления неприятных явлений и назначить адекватное лечение.
Осложнения при гепатите
И острый, и хронический гепатит могут привести к весьма серьезным последствиям. Среди них стоит особо отметить:
- воспалительные заболевания желчных путей;
- печеночную кому (заканчивается смертью в 90% случаев);
- цирроз печени – возникает у 20% больных вирусным гепатитом. Наиболее часто к циррозу приводит гепатит B и его производные формы;
- рак печени;
- расширение кровеносных сосудов и последующие внутренние кровотечения;
- скопление жидкости в брюшной полости – асцит.
Наибольшее количество тяжелых осложнений дает гепатит C в хронической стадии развития. Проблема усугубляется отсутствием эффективных методов лечения данной формы, поэтому при любых неблагоприятных симптомах человек должен обязательно обратиться к врачу. Пренебрегать визитом в клинику не стоит, ведь вполне возможно, что своевременно назначенное лечение сохранит не только здоровье, но и жизнь пациента.
Гепатит A, B, C – лечение и прогнозы

Лечение гепатита А основывается на проведении базисной терапии, соблюдении постельного режима и строгой диеты. При наличии показаний пациентам назначается симптоматическая и дезинтоксикационная терапия (внутривенно или перорально). В большинстве случае вирусный гепатит А вылечивается без особых проблем и не имеет серьезных осложнений.
Схожая ситуация наблюдается и в случае с В-формой инфекции. При адекватном лечении гепатит B заканчивается полным выздоровлением пациента в 80% случаев. Очень важно не допустить перехода заболевания в хроническую форму, которая часто сопровождается развитием циррозов. Больным назначается базовая терапия, прием препаратов, улучшающих обменные процессы, при наличии показаний – противовирусная терапия (рекомбинантным интерфероном альфа). Гепатит b требует длительного лечения. В некоторых ситуациях возникает необходимость в повторных курсах терапии.
Гепатит C часто переходит в хроническую форму и вызывает развитие циррозов и рака печени у каждого 7-го пациента. Соответственно, при диагнозе гепатит с лечение преследует две важных цели:
- снизить интенсивность воспалительных процессов в печени, чтобы уменьшить риск возникновения цирроза;
- устранить вирус из организма (полностью или частично). Приоритетным направлением опять же является работа с печенью.
Основная методика лечения подразумевает использование интерферона альфа. Данный препарат предотвращает появление новых инфицированных клеток, но имеет побочные эффекты (температура, слабость, снижение аппетита), которые проходят через 1,5-2 недели после начала курса. Заметим что интерферон альфа не гарантирует полного избавления от гепатита С, однако, он уменьшает риск развития циррозов и повышает качество жизни. Для увеличения положительного эффекта препарат применяется в сочетании с рибавирином.
После окончания лечения пациент должен каждый месяц сдавать кровь для своевременного выявления признаков повторного воспаления печени.
Профилактика гепатита
Чтобы острый или хронический гепатит не стал для вас реальностью, необходимо соблюдать ряд простых правил:
- не пить некипяченую воду;
- всегда мыть фрукты и овощи;
- мыть руки перед едой;
- не использовать предметы личной гигиены совместно с другими людьми;
- на всякий случай регулярно сдавать анализ на гепатит для раннего выявления инфекции;
- воздержаться от пирсинга и татуировок;
- соблюдать осторожность при использовании шприцов и игл (актуально для людей, принимающих наркотики);
- тщательно выбирать сексуального партнера;
- вовремя проходить вакцинацию.
Видео с YouTube по теме статьи:
Гепатит А (болезнь Боткина)— считается благоприятной формой гепатита, потому как не может перетекать в хроническую форму. Зачастую в народе этот недуг называют желтухой, что не совсем правильно, ведь желтуха — внешний признак заболевания, а не сама болезнь. Плюс пожелтение кожи или белков глаз может быть симптомом многих заболеваний печени.
Давайте подробно поговорим о том, что такое это за болезнь, какие симптомы проявляются при заражении и к кому обращаться за помощью.
Что такое гепатит А?
Это вирусное заболевание и вызывается оно вирусом. На картинке показано, как он выглядит.

Оказываясь в организме человека, вирус проникает в кишечный тракт, затем, всасывается током крови и попадает в печень, внедряясь в ее клетки. Как итог, начинается заражение, на что реагируют клетки иммунной системы — они находят зараженные клетки печени и начинают их уничтожение. Из-за этой борьбы и развивается воспаление печени и нарушается работа печени.
Инкубационный период гепатита А 2-4 недели. Переболеть им человек может только один раз в жизни.
Болезнь Боткина очень стойкая и сохраняется на руках человека до нескольких часов. Даже при кипячении он остается жив еще в течение пяти минут.
Как передается
Вирус довольно устойчив в воде, поэтому эпидемии данного заболевания имеют часто водный путь.
Источник инфекции — это всегда зараженный вирусом человек, который вместе с фекалиями выделяет миллионы микробов.
Доказанным фактором заражения вирусом является непосредственный контакт больного и здорового человека. Заразиться можно через пищу, воду и через мух — они считаются механическими переносчиками заразы. Через пользование общей посудой и одним туалетом, через морепродукты, которые обитали в воде, зараженной сточными водами, через фрукты и овощи, загрязненные во время обработки также можно заразиться.
Симптоматика у взрослых
Признаки болезни у взрослых встречаются чаще у взрослых, чем у детей. Как правило, желтуха развивается у 70% заболевших взрослых.
Можно выделить симптомы в двух периодах: до того как начинается желтуха и после.
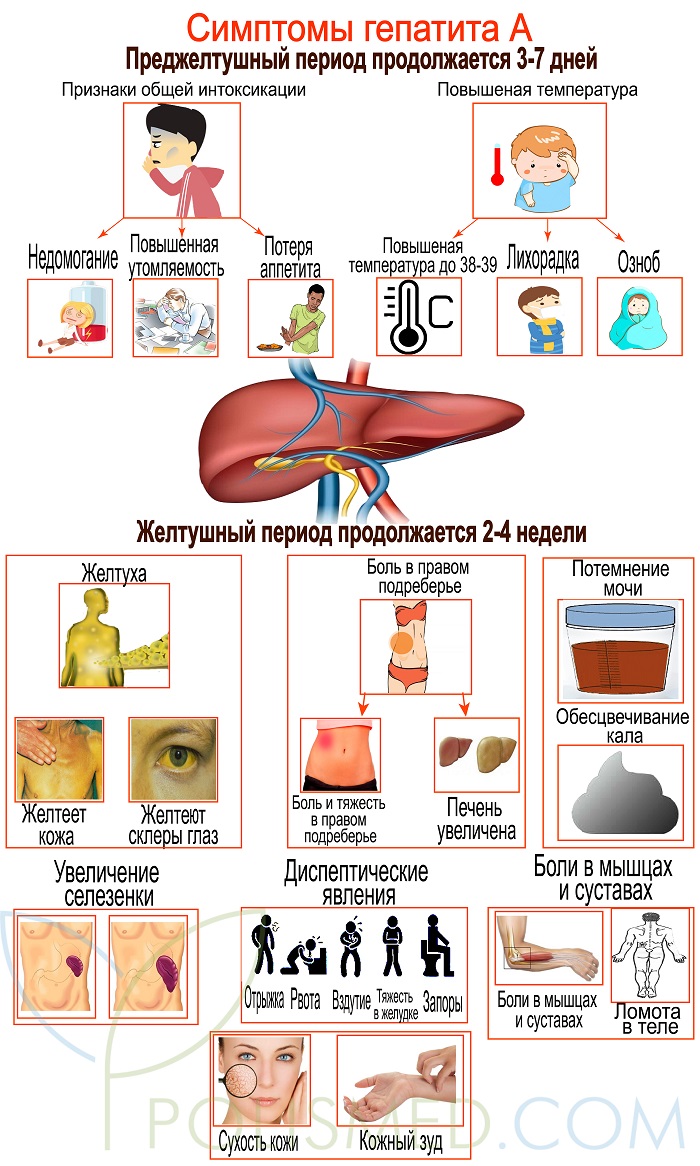
В преджелтушное время (примерно 5-7 дней) у больного могут наблюдаться:
- болезненность мышц и суставов;
- мигрени;
- тошнота, порой и рвота;
- слабость, быстрая утомляемость;
- кожный зуд;
- боли в верхней части живота;
- температура 37-38.5 градусов;
Затем наступает период желтухи. В это время больному становиться ощутимо лучше. Тут проявляются:
- потемнение мочи (цвета темного пива);
- пожелтение белков глаз и кожи;
- обесцвечивание фекалий и изменение их структуры в кашеобразную форму.
Желтушность держится на протяжении 1-2 недель, а затем проходит. Сам недуг длится от 1 недели до 1.5-2 месяцев, после чего наступает время восстановления, оно может растянуться до 6 месяцев. Обычно заболевание завершается спонтанным выздоровлением.
Симптоматика у детей
Довольно часто у детей болезнь Боткина протекает бессимптомно и только у 10% заболевших появляется желтуха. По этой причине болезнь заболевание диагностирую неверно или она проходит вовсе не замеченной.
Что может послужить основанием к обращению к педиатру или к инфекционисту?
- признаки кишечной инфекции (понос, рвота, поражения печени могут отсутствовать);
- вялость, повышенное выделение пота;
- моча темного цвета, кал бесцветный;
- повышение температуры тела до 37 градусов, может быть чуть выше;
- при прощупывании печень слегка увеличена, но этот признак не всегда проявляется.
Задача родителей как можно раньше обратиться в скорую помощь и исключить контакт ребенка с восприимчивыми к вирусу людьми. Не нужно ждать появления темной мочи и желтушности.
Профилактика
Проверенной годами и самой эффективной профилактикой нашего недуга является вакцинация от него. Защита с помощью вакцинации длиться около 6-10 лет.

Кому вакцинация просто необходима:
- лицам, отправляющимся в районы с повышенным уровнем заболеваний болезнью грязных рук;
- мед.персонал инфекционных отделений;
- работники общепита и водоснабжения;
- дети, живущие на территории с повышенным уровнем заболеваемости вирусом;
- воспитатели и персонал детских дошкольных учреждений.
Помимо вакцины необходимо следить за личной гигиеной, тщательно мыть овощи и фрукты, употребляемые без термической обработки.
Лечение
Врач, лечащий этот вид болезни печени — либо терапевт, либо инфекционист.
Обычно при лечении заболевания противовирусную терапию не проводят. Организм у людей, заболевших легкой и среднетяжелой формой гепатита А справляется с заразой самостоятельно и лечение направлено только на облегчение симптомов.
Если наблюдается острая форма заболевания, то больному необходим постельный режим, соблюдение диеты №5 и назначаются медикаменты, которые защищают печень.
В строгом порядке запрещен алкоголь, в случае приема которого во время болезни, он сработает как яд для ослабшей печени.

При тяжелой форме болезни Боткина назначают лечение, нацеленное на уменьшение концентрации токсических веществ и на обеспечение клеток печени энергией и материалом для восстановления. Вместе с этим проводится терапия устраняющая симптомы заболевания и улучшающая состояние больного.
После завершения лечения при соблюдении всех условий поставленных специалистом функции печени полностью восстанавливаются.
Диета
При болезни Боткина помимо печени в инфекционный процесс втягиваются органы желчевыводящих путей и пищеварительного тракта. Чтобы стабилизировать их работу, необходима диета, которая это обеспечит. Для этого как раз подходит Стол № 5 по Певзнеру.

Общая характеристика диеты на день:
- жиры 80-100 гр;
- белки 90-100 гр;
- углеводы 350-400 гр.
Всего в день больной должен употреблять 2 800 – 3 000 калорий.
Необходимо снизить потребление животных жиров, ибо они увеличивают нагрузку на печень и пути, выводящие желчь вдвое.
Потребление пищи во время диеты должно быть разделено на 5-6 приемов в день, маленькими порциями. Зачем это нужно? Во время недуга снижается аппетит, а дробные приемы пищи позволяют активизировать его. Плюс небольшие порции не нагружают лишний раз печень, благодаря чему она может бороться с заразой.
Необходимо ограничить потребление соли до 4 грамм в день. Потому как соли вызывают задержку жидкости в организме, а это в свою очередь приводит к отекам.
Важно во время диеты соблюдать температурный режим. То есть вся пища, которую вы принимаете не должна быть ниже 15 градусов и выше 60, она должна быть просто теплой, но ни в коем случае ни горячей, ни холодной. Это не раздражает желудок и оказывает щадящее воздействие на печень.
При болезни Боткина следует потреблять, примерно 2-2.5 литра жидкости в день. Желательно чтобы это были морсы, компоты, чаи с травой или отвар шиповника. С таким количеством жидкости в сутки быстрее проходит дезинтоксикация организма, и возбуждается чувство голода.
Разрешенные продукты:
- нежирное мясо: грудка курицы без шкурки, телятина, мясо кролика;
- овощные супы с добавлением макаронных изделий или круп;
- кашки: гречка, овсянка, манка, пшенка;
- отварные макароны из твердых сортов пшеницы;
- нежирные сорта рыбы: камбала, окунь, хек;
- белковые омлеты;
- овощи: свёкла, морковка, кабачки, капуста, тыква, огурцы;
- фрукты и ягоды: яблоки, земляника, дыня, бананы, клубника, персики;
- морепродукты в вареном виде;
- молоко с низкой жирностью и прочие кисломолочные продукты;
- сыр неострых и несоленых сортов.
Диета — это единственный способ лечения при данном недуге. Важно дать отдых организму в особенности печени, чтобы у нее были силы и возможности для борьбы с инфекцией.
Эта диета общая для любого типа гепатита, в том числе гепатита Б и гепатита С.
Если больной не будет соблюдать диету, то это может привести к серьезным последствиям:
- печеночная недостаточность;
- переход заболевания в молниеносную форму, а это часто заканчивается летальным исходом;
- гепатомегалия (увеличенная печень).
По сравнению с другими гепатитами (В, С, Е), эта болезнь считается самой доброкачественной. В отличие от них гепатит А не вызывает хронических поражений и имеет низкий уровень смертности – менее 0,4%. При неосложненном течении симптомы болезни исчезают за 2 недели, а функции печени восстанавливаются на протяжении полутора месяцев.
Болезни одинаково подвержены и мужчины и женщины всех возрастов. Дети от года до 10 лет переносят болезнь в легкой форме, а младенцы и пожилые люди в тяжелой. После перенесенной болезни остается стойкий иммунитет, поэтому гепатитом А болеют один раз.
Статистика заболеваемости гепатитом А. По данным ВОЗ ежегодно болезнь переносят 1,5 миллиона человек. На деле число заболевших больше в разы. Дело в том, что 90% детей и 25% взрослых переносят скрытую бессимптомную форму болезни.
Вирусный гепатит А распространен в развивающихся странах с низкой санитарией^ Египет, Тунис, Индия, страны Юго-Восточной Азии, Южной Америки и Карибского бассейна. Об этом стоит помнить туристам, отправляющимся на отдых в жаркие страны. В некоторых государствах болезнь настолько распространена, что все дети переболевают до десятилетнего возраста. Территория СНГ относится к странам со средним риском заражения – 20-50 заболевших на 100 тысяч населения. Здесь сезонный подъем заболеваемости отмечают в августе – начале сентября.
Свойства вируса гепатита А
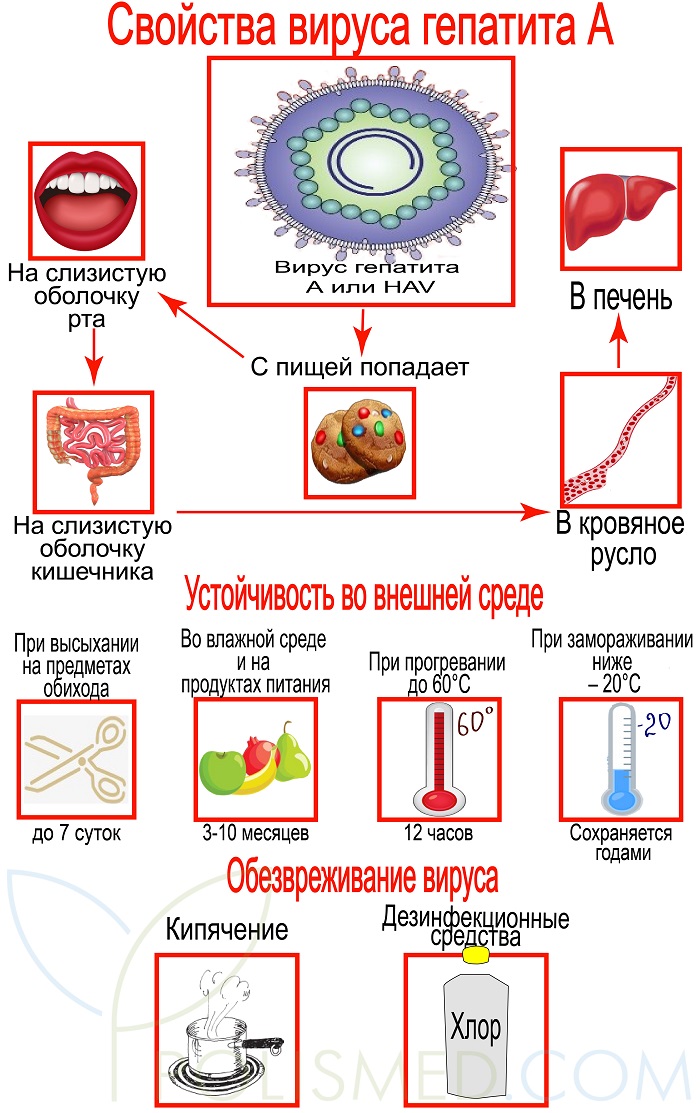
Строение. Вирус имеет округлую сферическую форму и представляет собой одну цепочку РНК заключенную в белковую оболочку – капсид.
HAV имеет 1 серотип (разновидность). Поэтому после перенесенного заболевания в крови сохраняются антитела к нему и при повторном заражении болезнь уже не развивается.
Устойчивость во внешней среде. Несмотря на то, что вирус не имеет оболочки, он довольно долго сохраняется во внешней среде:
- при высыхании на предметах обихода – до 7 суток;
- во влажной среде и на продуктах питания 3-10 месяцев;
- при прогревании до 60°С выдерживает до 12 часов;
- при замораживании ниже – 20°С сохраняется годами.
Обезвреживают вирус кипячением свыше 5 минут или растворами дезинфекционных средств: хлорная известь, перманганат калия, хлорамин Т, формалин. Учитывая устойчивость вируса, дезинфекцию в помещениях, где находился больной нужно проводить особенно тщательно.
Жизненный цикл HAV. С пищей вирус попадает на слизистую оболочку рта и кишечника. Оттуда он проникает в кровяное русло и в печень.
С момента попадания вируса в организм до проявления болезни проходит от 7 дней до 7 недель. В большинстве случаев инкубационный период длится 14-28 дней.
Далее вирус проникает внутрь клеток печени – гепатоцитов. Как ему это удается до сих пор не установлено. Там он выходит из оболочки и встраивается в рибосомы клеток. Он перестраивает работу этих органелл таким образом, чтобы те создавали новые копии вируса – вирионы. Новые вирусы с желчью попадают в кишечник и выводятся с калом. Пораженные клетки печени изнашиваются и гибнут, а вирус переселяется в соседние гепатоциты. Этот процесс продолжается пока в организме не выработается достаточное количество антител, которые уничтожат вирусы.
Причины гепатита А
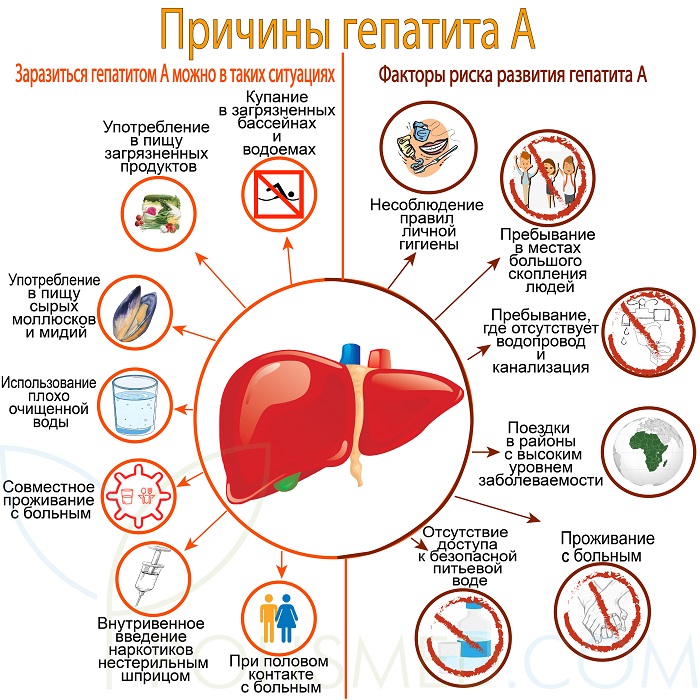
Механизм передачи – фекально-оральный.
Больной человек выделяет с калом в окружающую среду огромное количество вирусов. Они могут попасть в воду, на продукты питания, предметы быта. Если возбудитель попадет в рот здоровому восприимчивому к инфекции человеку, то разовьется гепатит.
Заразиться гепатитом А можно в таких ситуациях
- Купание в загрязненных бассейнах и водоемах. Вирус попадает в рот с пресной и морской водой.
- Употребление в пищу загрязненных продуктов. Часто это ягоды, для удобрения которых использовались фекалии человека.
- Употребление в пищу сырых моллюсков и мидий из загрязненных водоемов, на которых может длительно сохраняться возбудитель болезни.
- При использовании плохо очищенной воды. Зараженную воду опасно не только пить, но и использовать ее для мытья рук и посуды.
- При совместном проживании с больным заражение происходит через предметы обихода (дверные ручки, полотенца, игрушки).
- При половом контакте с больным. Этот путь передачи особенно распространен в среде гомосексуалистов.
- При внутривенном введении наркотиков нестерильным шприцом. Вирус циркулирует в крови и через иглу передается от одного человека к другому.
Факторы риска развития гепатита А
- несоблюдение правил личной гигиены
- пребывание в местах большого скопления людей: интернаты, казармы
- пребывание в условиях, где отсутствует водопровод и канализация: лагеря беженцев, полевые лагеря военнослужащих
- поездки в районы с высоким уровнем заболеваемости без предварительной вакцинации
- проживание с человеком, больным гепатитом А
- отсутствие доступа к безопасной питьевой воде
Симптомы гепатита А
Лечение гепатита А
Специфического медикаментозного лечения гепатита А не существует. Терапия направлена на устранение симптомов, снятие интоксикации и скорейшее восстановление нормальной работы печени.
| Группа препаратов | Механизм лечебного действия | Представители | Как применять |
| Витамины | Уменьшают проницаемость сосудов, снижают отек ткани печени, повышают сопротивляемость организма к вирусу | Аскорутин, Аскорутин, Ундевит, Аевит | По 1 таблетке 3 раза в день |
| Гепатопротекторы | Ускоряют восстановление и деление поврежденных клеток печени. Поставляют структурные элементы, необходимые для строительства клеточных оболочек гепатоцитов | Эссенциале, Карсил, Гепатофальк | По 1-2 капсулы 3 раза в день |
| Энтеросорбенты | Для удаления токсинов из кишечника и устранения вздутия живота | Смекта, Полифепан | Через 2 часа после каждого приема пищи |
| Ферментные препараты При средних и тяжелых формах | Способствуют расщеплению белков, жиров и углеводов и скорейшему всасыванию пищи в кишечнике | Креон, Мезим-Форте, Панкреатин, Фестал, Энзистал, Панзинорм | Во время каждого приема пищи по 1-2 таблетке |
| Глюкокортикоиды При резком ухудшении состояния | Оказывают противовоспалительное противоаллергическое действие, уменьшают атаку клеток иммунитета (лимфоцитов и лейкоцитов) на поврежденные клетки печени | Преднизолон, Метилпреднизолон | 60 мг/сут перорально или 120 мг/сут внутримышечно на протяжении 3-х дней |
| Иммуномодуляторы | Улучшают работу иммунитета. Стимулируют выработку антител для борьбы с вирусом гепатита А | Тималин, Тимоген | Вводят внутримышечно по 5-20 мг в сутки на протяжении 3-10 дней |
| Т-активин | Вводят подкожно по 1 мл 0,01% раствора на протяжении 5-14 дней | ||
| Дезинтоксикационные растворы | Связывают токсины, циркулирующие в крови, и способствуют их быстрому выведению их с мочой | Гемодез, Геополиглюкин | Внутривенно капельно по 300-500 мл в сутки |
| Желчегонные средства | Устраняют застой желчи в печени, способствуют ее очищению и улучшению пищеварения | Сорбит Магния сульфат | 1 ч.л препарата развести в стакане теплой кипяченой воды и выпить на ночь |
В настоящее время врачи стараются отказаться от ненужных препаратов, назначая лишь необходимый минимум для устранения симптомов.
При гепатите А нужна госпитализация в инфекционное отделение в таких случаях:
- при осложненных формах гепатита А
- при совместном протекании болезни Боткина и других гепатитов
- при алкогольном поражении печени
- у пожилых пациентов и детей младше 1-го года
- у ослабленных пациентов с тяжелыми сопутствующими болезнями

При лечении гепатита А рекомендована диета 5. В борьбе с инфекцией лечебное питание играет большую роль. Оно снижает нагрузку на печень и обеспечивает защиту ее клеток. Рекомендуется принимать пищу небольшими порциями 4-6 раз в день.
Рекомендованные продукты при гепатите А:
- кисломолочные продукты: нежирный творог, кефир, йогурт, нежирная сметана для заправки
- нежирное мясо: говядина, курятина, крольчатина
- изделия из мяса: паровые кнели, фрикадельки, тефтели, сосиски и вареные колбасы из говядины
- нежирная рыба: судак, щука, карп, хек, минтай
- овощи: картофель, кабачки, цветная капуста, огурцы, свекла, морковь, капуста, помидоры
- гарниры: крупы (кроме бобовых и перловой), макароны
- супы нежирные овощные, молочные с добавлением круп
- хлеб вчерашний, сухари
- яйца: омлет из белков, 1 яйцо всмятку в сутки
- десерты: муссы, желе, кисели, зефир, мармелад, пастила, затяжное печенье, мед, домашнее варенье сухофрукты
- жиры: сливочное масло 5-10 г, растительные масла до 30-40 г
- напитки: чай черный, травяной, компоты, соки, узвар, отвар шиповника, кофе с молоком, щелочные минеральные воды, 5% раствор глюкозы.
- препараты для регидратации для восстановления электролитного баланса рекомендованы Регидрон, Хумана электролит, Гидровит форте.
Исключить из рациона:
- жареные копченыеблюда
- консервы рыбные, мясные, овощные
- мясо жирных сортов: свинина, гусь, утка
- жирная рыба: осетровые, бычки, пряная сельдь, икра
- жиры: смалец, сало, маргарин
- выпечка из сдобного и слоеного теста, свежий хлеб
- жирные молочные продукты: цельное молоко, сливки, жирный творог, соленый сыр
- супы на концентрированном мясном, рыбном бульоне, кислые щи
- овощи: редис, редька, квашеная капуста, щавель, лук, петрушка, маринованные овощи, грибы
- десерты: мороженое, шоколад, изделия с кремом, конфеты, распаренные
- напитки: крепкий кофе, какао, газированные напитки, алкоголь
Диеты необходимо придерживаться во время болезни и на протяжении 3-6 месяцев после выздоровления. Ограничение жиров и простых углеводов позволяет предотвратить жировую дегенерацию печени. Легкие для усвоения блюда и дробное питание способствуют лучшему оттоку желчи и нормализации пищеварения.
Очень важно придерживаться питьевого режима. Для выведения токсинов требуется употреблять не менее 2-х литров чистой воды без газа.

При легком течении болезни гепатит можно лечить дома. Для этого необходимо нескольких условий:
- больной прошел обследование, сдал анализы, и будет регулярно посещать врача
- болезнь протекает в легкой неосложненной форме
- есть возможность изолировать больного в отдельной комнате
- соблюдение диеты и полупостельного режима
К моменту появления желтухи, больной становится практически не опасен для окружающих. Он может питаться за одним столом с семьей, пользоваться общим туалетом и ванной комнатой.
Ограничения. Не желательно привлекать больного к приготовлению пищи. Все члены семьи должны строго соблюдать правила личной гигиены и тщательно мыть руки после посещения туалета.
Режим. Преджелтушный период – необходим постельный режим. Больной испытывает сильную слабость и лишние затраты энергии могут привести к дополнительной нагрузке на печень. А в горизонтальном положении больной орган получает больше крови, что способствует скорейшему выздоровлению.
Желтушный период – разрешен полупостельный режим. После того как симптомы болезни ослабли, можно постепенно увеличивать активность. Это способствует восстановлению физического и эмоционального состояния.
Последствия гепатита А
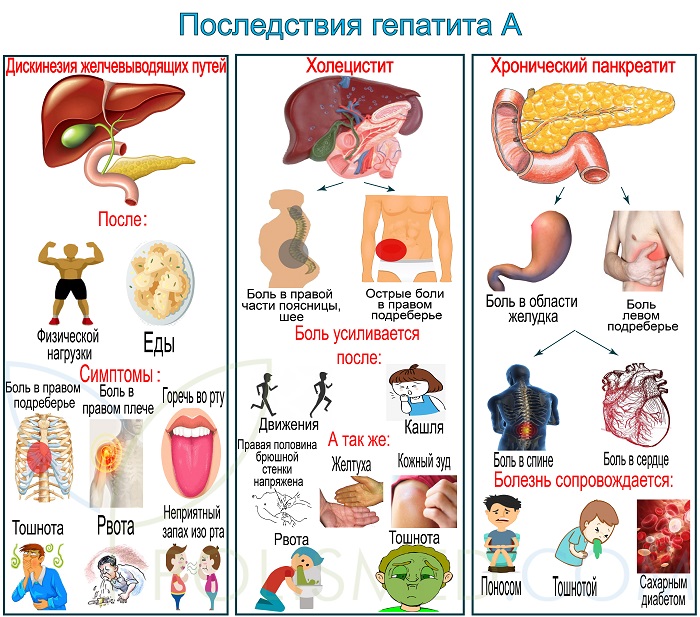
Осложнения не характерны для гепатита А. Последствия возникают лишь 2% случаев. В группе риска люди, нарушающие диету, не соблюдающие назначения врача, злоупотребляющие алкоголем, страдающие патологией печени.
Наиболее распространенные осложнения гепатита А
- Дискинезия желчевыводящих путей – нарушение моторики желчевыводящих путей, вследствие чего возникает застой желчи. Симптомы: боль в правом подреберье, отдающая в правое плечо, возникает после еды и физической нагрузки. Горечь во рту, тошнота, рвота, неприятный запах изо рта.
- Холецистит – воспаление стенок желчного пузыря, сопровождающееся застоем желчи. Симптомы: острые боли в правом подреберье, отдающие в правую часть поясницы и шеи. Усиливаются при движении, кашле, смене положения тела. Правая половина брюшной стенки напряжена. Возможны желтуха, кожный зуд, тошнота, рвота. При хроническом бескаменном холецистите после еды возникают тупые ноющие боли в правой половине живота.
- Хронический панкреатит – хроническое воспаление поджелудочной железы. Симптомы: боль в области желудка и левом подреберье, боли могут быть постоянными или периодическими, отдают в спину, сердце, часто имеют опоясывающий характер. Болезнь сопровождается поносом, тошнотой и может стать причиной сахарного диабета.
Профилактика гепатита А
Профилактика гепатита А включает в себя несколько направлений.
-
Дезинфекция в очаге гепатита А
Дезинфекцию проводят в квартире заболевшего. Медицинский персонал обучает членов семьи, как обрабатывать предметы, с которыми контактировал больной.
- Постельное белье и одежду кипятят в мыльном 2% растворе (20г любого стирального порошка на литр воды) 15 минут, а потом стирают как обычно.
- Посуду после приема пищи кипятят 15 минут в 2% содовом растворе
- Ковровые покрытия чистят щеткой смоченной в 1% растворе хлорамина.
- Полы и другие поверхности моют горячим 2% мыльным или содовым раствором. Таким же образом обрабатывают дверные ручки туалета и смывного бачка.
Вакцинация направлена на снижение восприимчивости к вирусу.
- Иммуноглобулин человека нормальный. Препарат вводят внутривенно капельно людям, проживающим в одной квартире с заболевшим. Препарат содержит готовые донорские антитела против гепатита А и других инфекций. Его использование в несколько раз снижает риск заболеть.
- Вакцина против гепатита А – смесь обезвреженных очищенных вирусов. В ответ на введение вакцины организм вырабатывает специфические антитела. Поэтому если происходит заражение, то болезнь не развивается – антитела быстро обезвреживают вирусы.
Ее введение рекомендовано людям, находящимся в группе риска:
- Путешественникам, отбывающим в страны с низким уровнем гигиены
- Военнослужащим, длительное время пребывающим в полевых условиях
- Людям в лагерях беженцев и других местах, где невозможно соблюсти правила гигиены из-за отсутствия водопровода и канализации
- медицинский персонал
- работники предприятий пищевой промышленности
- тщательно мыть руки после посещения туалета
- пить только кипяченую воду
- мыть овощи, фрукты и зелень
- не купаться в водоемах, в которые могли попасть сточные воды
- тщательно проваривать и прожаривать продукты при приготовлении
Для предотвращения распространения инфекции, медработники наблюдают за людьми, находившимися в контакте с больным:
- Карантин в группах и детских коллективах сроком на 35 суток с момента изоляции последнего заболевшего заболевшего
- Наблюдение за всеми контактировавшими. Проверяют, нет ли желтушности на слизистых оболочках и склерах, не увеличена ли печень. При появлении гриппоподобных симптомов их необходимо изолировать
- Анализ крови на наличие специфических антител к вирусу гепатита А (IgG)
Гепатит А считается относительно доброкачественным заболеванием, но требует серьезного отношения и лечения. В противном случае его последствия могут ощущаться на протяжении месяцев и лет.
Читайте также:


