Провести дифференциальную диагностику гепатита а и гепатита с
Гепатиты – воспалительные заболевания печени. Они делятся на типы, различаясь способами заражения, выраженностью симптомов, методами лечения, прогнозом. Так, гепатит A и гепатит C – самая легкая и самая тяжелая формы заболевания, поэтому остановимся на них подробнее.
О чем я узнаю? Содержание статьи.
Гепатит A и C – что это такое?
В медицине типы заболевания A, B, C, D еще рассматривают как симптомы генерализованной, затрагивающей весь организм патологии. Они могут выступать признаками желтой лихорадки, герпеса, краснухи, СПИДа, иных болезней.
Причины возникновения гепатитов A и C
Заболевания вызывают гепатовирусы. Однако штамм A – острый инфекционный, редко провоцирует цирроз. Штамм C становится причиной хронического печеночного воспаления.
Заразиться можно только от человека, на животных гепатовирусы не распространяются. Поэтому чаще всего причиной болезни становится непосредственный контакт с больным. Однако в 20% случаев установить, почему развилось воспаление органа, нереально.
Причиной заболевания может быть аутоиммунное нарушение, из-за которого свои клетки атакуют печень. Также поражение органа возникает вследствие приема наркотиков, спиртного, воздействия химикатов и токсинов.
Особенности течения заболеваний
Течение гепатита C и гепатита A различается. Иногда внешние проявления отсутствуют. Однако при манифестных формах, когда появляются яркие симптомы, прослеживаются этапы развития. У гепатита A такие:
- Инкубационный. Начинается, когда возбудитель проникает в организм, завершается появлением симптомов. Длительность периода – 1-7 недель, усредненно – 21-28 дней. Больной заразен для окружающих, но сам еще не подозревает об этом.
- Продромальный. Продолжительность – 1, иногда – 3 недели. Этот период схож с началом ОРВИ.
- Разгар. Длится 2-3 недели, реже – до 2 месяцев. Проявляются желтуха, остальные типичные симптомы.
- Выздоровление.
При полном излечении вырабатывается пожизненный иммунитет. Впоследствии заболеть нереально, поскольку организм будет самостоятельно вырабатывать клетки, защищающие от инфицирования.
Гепатит C протекает тяжелее, нередко становится хроническим. Фазы течения:
- Острая. Длится полгода. Субклиническая стадия (без симптомов) часто остается невыявленной. Диагностируется она, если проводится массовое обследование людей из группы риска. Манифестная стадия (когда налицо явные признаки заболевания) развивается у 20% больных. Проявляется вялостью, пропавшим аппетитом, адинамичностью, на обследовании иногда устанавливается небольшое увеличение печени. Желтуха появляется только в 8% случаев, это повод для госпитализации – если провести ее сразу, возможно выздоровление.
- Латентная. Обычно острую фазу сменяет латентная. Возбудитель надолго поселяется в организме, развивается хроническое вирусоносительство. Фаза длится до 10-20 лет, хотя алкоголизм, токсины, лекарственные поражения печени ускоряют процесс. Инфицированные кажутся себе здоровыми, но заражают остальных. Единственный симптом – тяжесть справа под ребрами вследствие неполноценного питания, физических нагрузок.
- Реактивации. По статистике, следующая вспышка возникает лет через 14, цирроз – через 18, карцинома – через 23-28. Из-за медленного развития сложилось мнение, что заражение пожилых людей почти не влияет на длительность жизни. Однако есть нюанс: наркомания, алкоголизм вызывают ускорение прогрессирования болезни.
Как передаются гепатиты A и C?
Заболевания передаются по-разному. Главный путь заражения гепатитом A – фекально-оральный. Вместе с калом зараженного выделяются вирусы. Они попадают на еду, воду, предметы обихода. После их проникновении в рот здорового человека развивается поражение печени.
Ситуации, когда возможно инфицирование:
- Использование неочищенной воды – для питья, чистки зубов, мытья рук, посуды.
- Купание в бассейнах, реках, озерах, где зараженная вода – можно случайно проглотить.
- Употребление загрязненных фруктов, овощей, особенно ягод, которые удобрялись человеческими фекалиями.
- Проживание с инфицированным – есть риск заразиться, пользуясь одними предметами.
- Половая связь с больным. Сильнее рискуют гомосексуалисты.
- Внутривенные инъекции наркотиков нестерильными шприцами.
Риск заражения повышается, если канализация старая, нет чистой воды, игнорируется личная гигиена. Инфицирование часто происходит в полевых условиях, интернатах, казармах.
Гепатовирус штамма C наиболее опасен, подхватить его может каждый. Передача осуществляется двумя путями: первый – гематогенный (через кровь), второй – половой. Поэтому группу риска составляют:
- наркоманы, использующие нестерильные иглы;
- люди, которым переливают кровь;
- те, кто часто меняет половых партнеров, не пользуется презервативом;
- медики.
Раньше часто заражались при переливании крови, сейчас этот риск сведен к минимуму. Сильнее рискуют те, кто делает татуировки, пирсинг. Заражаются во время лечения кариеса, маникюра, косметологических процедур. Новорожденный рискует подхватить гепатовирус от больной матери. В каждом 10-м случае причина болезни остается невыясненной.
Чем отличается гепатит A от гепатита C?
Гепатовирус A вызывает самый легкий тип поражения печени. Заболевание протекает остро, практически никогда не становится хроническим, не провоцирует тяжелые осложнения либо летальный исход. Основы терапии – постельный режим, диета, по необходимости – прием гепатопротекторов. Симптомы проходят за 1-2 недели, функции органа восстанавливаются за полгода. Прогноз благоприятный, почти всегда наступает выздоровление. Профилактика включает соблюдение личной гигиены, прививание детей. Вакцина дает защиту минимум на 20 лет.
Гепатит С – наоборот, самая тяжелая форма патологии. У 70-80% людей болезнь становится хронической, что ведет к развитию необратимых заболеваний – цирроза, рака. Требуется пожизненное лечение, прием медикаментов, соблюдение диеты, может понадобиться трансплантация. Прогноз при сопутствующем циррозе неблагоприятный. При присоединении поражения другого типа возможно резкое ухудшение состояния, даже смерть. При этом вакцины до сих пор не разработано.
Можно ли при гепатите C делать прививку от гепатита A?
При гепатите C можно ставить не все прививки. Однако вакцинация от гепатита A разрешена, даже рекомендована специалистами, поскольку присоединение иного типа гепатовируса опасно. Иммунизация безвредна, помогает избежать осложнений и дополнительного лечения.
Гепатитом А (инфекционным гепатитом, болезнью Боткина) называется заболевание, которое протекает с поражением печени и желчевыделительной системы и вызывается вирусом. Передается контактно-бытовым путем.
Чаще всего вирусный гепатит А диагностируется у детей: в 60% случаев болезни.
Данному заболеванию присуща сезонность, эпидемические вспышки вирусного наблюдаются в осенне-зимний период. Отмечено, что преимущественно от гепатита А страдает население развивающихся стран.
Известны следующие формы вирусного гепатита А:
- желтушные;
- со стертой желтухой;
- безжелтушные.
Отдельно выделяется субклиническая (инаппарантная) форма, которая диагностируется только на основании результатов лабораторных анализов.
Течение заболевания может быть острым, затяжным, подострым и хроническим (крайне редко). Острый инфекционный гепатит по тяжести клинических проявлений может быть легким, среднетяжелым и тяжелым.
Причины
Возбудителем заболевания является вирус гепатита А, который относится к семейству пикорнавирусов. Он весьма устойчив во внешней среде, сохраняется в течение нескольких месяцев при +4 о С и на протяжении нескольких лет при -20 о С. Погибает вирус только после пятиминутного кипячения.
Источником инфекции становится больной человек, независимо от того, какая у него форма заболевания: желтушная или безжелтушная. Наибольшую опасность представляют больные в конце инкубационного периода и в течение преджелтушной стадии. С появлением желтухи вирус в крови не обнаруживается, и риск заражения максимально снижается.
Главные пути распространения инфекции:
- алиментарный (пищевой);
- контактно-бытовой;
- водный.
Некоторые врачи придерживаются мнения, что вирус может передаваться воздушно-капельным путем, но достаточных доказательств эта точка зрения не имеет. Поэтому гепатит А относят к кишечным инфекциям.
Можно заразиться гепатитом А при употреблении:
- пищи, которую приготовил зараженный человек;
- овощей и фруктов, которые мыли зараженной и некипяченой водой;
- еды, приготовленная человеком, который не соблюдает правила личной гигиены или ухаживает за больным ребенком;
- сырых морепродуктов, отлов которых производится в зараженных возбудителем гепатита А водах (не исключаются и сточные воды);
- а также при гомосексуальных контактах с больным человеком.
Группы риска по инфицированию гепатитом А:
- домочадцы больного гепатитом А человека;
- люди, которые имеют половые контакты с больным;
- люди, особенно дети, которые проживают в местности с высокой распространенностью гепатита А;
- мужчины-гомосексуалисты;
- сотрудники детских садов, учреждений общественного питания и водоснабжения;
- дети, которые посещают дошкольные учреждения;
- наркоманы.
Симптомы гепатита А
Инкубационный период заболевания в среднем продолжается 2-3 недели, максимум 50 дней, а минимум 7.
Признаки безжелтушной формы и формы со стертой желтухой
У детей гепатит А обычно протекает без желтухи или со стертой картиной желтухи.
Затруднения в диагностике данных форм состоит в том, что повышение температуры кратковременно, наблюдается в первые 2-3 суток, затем она снижается или (редко) остается субфебрильной.
Главными и важными признаками являются увеличенная печень и селезенка (гепатоспленомегалия). Печень выступает на 2-3см из-под края реберной дуги, во время пальпации отмечается ее чувствительность. У меньшей части больных прощупывается увеличенная селезенка.
Возможно быстропроходящее потемнение мочи.
Большинство пациентов жалуются на:
- снижение аппетита;
- тошноту;
- слабость;
- тянущие боли в эпигастрии и в правом подреберье;
- боли в суставах;
- в верхних дыхательных путях обнаруживаются катаральные явления.
Желтушная форма
Если гепатит А протекает остро, то клинически хорошо диагностируются его стадии:
- преджелтушная;
- разгара болезни (желтухи);
- реконвалесценции (выздоровления).
Преджелтушная стадия обычно не превышает 7 дней, у детей она короче, до 4-5 суток, у взрослых - 7-8 дней.
В зависимости от того, какой синдром превалирует в преджелтушном периоде, различают его варианты:
- астеновегетативный (слабость, повышенная утомляемость, сонливость, недомогание);
- диспепсический (тошнота, отсутствие аппетита, возможна рвота, боли в правом подреберье);
- катар дыхательных путей (ринит, боли в горле и покраснение слизистых, кашель, повышенная температура до 39–40 градусов);
- ложноревматический (боли в суставах);
- смешанный.
Желтушная стадия характеризуется пожелтением кожи и склер, которые сначала нарастают, а потом уменьшаются. Эти проявления обнаруживает либо сам больной, либо друзья или родственники.
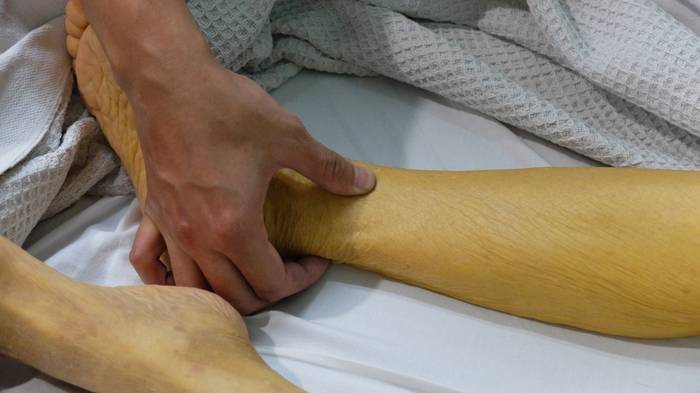
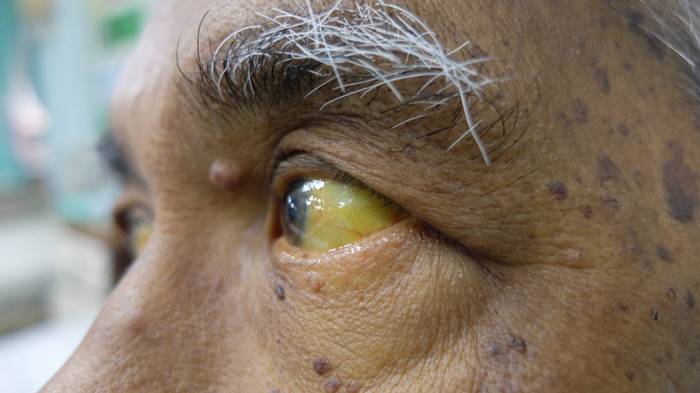
Признаки интоксикации не усиливаются, возможно возникновение кожного зуда. Больного продолжает беспокоить тяжесть и ноющие боли в подреберье, отмечается обесцвечивание кала и потемнение мочи. Печень и селезенка увеличены.
В периоде выздоровления клинические симптомы заболевания постепенно нивелируются. Появляется аппетит, печень возвращается к исходным размерам, моча светлеет, цвет кала нормализуется.
Диагностика
Дифференциальный диагноз гепатита А необходим как в преджелтушной стадии: многие симптомы схожи с ОРВИ и острыми гастроэнтеритами, так и после возникновения желтухи: чтобы отличить гепатит А от других гепатитов, холангитов, застоя желчи и желчнокаменной болезни.
Для диагностики заболевания важны:
- сбор анамнеза;
- выяснение эпидемиологической обстановки и возможности контактов с больными гепатитом А;
- подтверждение увеличения печени и селезенки;
- наличие жалоб на светлый кал и темную мочу.
Из лабораторных методов используют:
- определение активности АСТ и АЛТ, альдолазы, тимоловой пробы;
- проведение ИФА или РНА для выявления специфических антител класса иммуноглобулинов М (аnti-HAV IgM);
- общий анализ крови (увеличение лимфоцитов и моноцитов при сниженном количестве лейкоцитов и СОЭ);
- биохимический анализ крови (повышение билирубина, снижение общего белка);
- общий анализ мочи;
- исследование крови на свертываемость, в частности на протромбиновый индекс;
- УЗИ печени.
Лечение гепатита А
Лечением гепатита А занимается врач-инфекционист. Всех больных в обязательном порядке госпитализируют в инфекционное отделение либо в больницу.
*Узнать подробнее о стандартах лечения (2012г.) в стационаре у детей и взрослых.
Особого медикаментозного лечения обычно не назначается: для улучшения кровоснабжения печени и других органов обязателен постельный режим, покой и щадящую диету.
Из питания необходимо исключить:
- животные жиры;
- жареные, острые, соленые и копченые продукты;
- ограничить потребление растительных жиров;
- употребление спиртных напитков запрещено.
В среднетяжелых и тяжелых ситуациях:
- применяются внутривенные инфузии (раствор глюкозы, реополиглюкин, раствор Рингера, гемодез) с целью дезинтоксикации;
- показан прием антиоксидантов (витамины Е, А, РР, С), метаболических и ферментных препаратов (рибоксин, эссенциале-форте);
- рекомендуются принимать энтеросорбенты (полифепан, энтеросгель) и обильное щелочное питье.
Подробнее о диете при гепатите А >>>
Последствия и прогноз
Вирусный гепатит А редко вызывает осложнения.
У некоторых пациентов возможно увеличение периода выздоровления, в таком случае им назначается общеукрепляющее лечение и поливитамины.
Хронизация процесса крайне редка. После перенесенного заболевания иногда возникают дискенезии желчных путей, холециститы. Редко развиваются холангиты и панкреатиты. Иногда после гепатита А проявляется болезнь Жильбера.
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Вирусные гепатиты№6 (18) Ноябрь-декабрь 2001
|
Дифференциальная диагностика вирусных гепатитов В.Ф. Учайкин. В настоящее время известны 7 этиологически самостоятельных вирусных гепатитов, которые принято обозначать буквами латинского алфавита: A, B, C, D, E, G, TTV. В детском возрасте ведущее значение по-прежнему занимает гепатит A: на его долю приходится около 80% всех острых вирусных гепатитов. Доля гепатита B в структуре острых вирусных гепатитов постоянно снижается и в настоящее время составляет не более 5-10%, однако в структуре хронических гепатитов и поражений печени у соматических больных HBV-инфекция по-прежнему составляет не менее 50%. Снижение доли гепатита B в структуре острых вирусных гепатитов обусловлено повсеместным использованием одноразового медицинского инструментария, тестированием препаратов крови на маркеры гепатита B высокочувствительными методами и, несомненно, вакцинопрофилактикой, как наиболее действенным способом борьбы с гепатитом B. Что же касается детей в возрасте от 14 до 18 лет, то здесь, наоборот, отмечается быстрый рост числа заболевших гепатитом B в связи с распространением наркомании. Удельный вес гепатита D в структуре острых и хронических гепатитов резко уменьшился. Если раньше (до 1992 года) доля гепатита D в структуре острых вирусных гепатитов составляла 2%, хронических вирусных гепатитов - 10%, то в настоящее время коинфекция B и D практически не встречается, а суперинфекция вирусом D имеет место лишь у 1% больных с хроническим гепатитом B и носителей HBV. Гепатит C в этиологической структуре острых вирусных гепатитов у детей до 14 лет составляет не более 1%, хронических вирусных гепатитов - 41%, вирусных гепатитов у соматических больных - 49%. Гепатит E в средней полосе России у детей практически не встречается, а гепатиты G и TTV регистрируются только в структуре хронических заболеваний печени, где их удельный вес не превышает 1-5%. Этиологическая диагностика вирусных гепатитов основывается на совокупных клинико-лабораторных данных (табл. 1). Представленные критерии следует считать ориентировочными, так как на их основе можно провести дифференциальный диагноз лишь при групповом анализе. При этом клинические признаки можно отнести к разряду опорных, эпидемиологические - наводящих, тогда как лабораторные признаки имеют решающее значение на всех этапах течения болезни. Из клинических признаков для гепатита A особенно характерно острое начало заболевания - кратковременный подъем температуры тела и появление симптомов интоксикации в виде общей астенизации, снижения аппетита, тошноты, рвоты. С появлением желтухи состояние сразу улучшается. При детальном опросе у большинства больных можно установить наличие контакта с больным гепатитом в детском коллективе, семье и др. за 2-4 недели до появления первых признаков болезни. Течение гепатита A практически всегда благоприятное. Заболевание проявляется преимущественно безжелтушными (20%), легкими (50%) и среднетяжелыми (30%) формами. Хронический гепатит не формируется, но в 3,5% случаев наблюдается затяжное течение болезни с полным выздоровлением в сроки от 3 до 9 и даже 12 месяцев от начала болезни. Для диагностики гепатита A решающее значение имеет обнаружение в сыворотке крови специфических антител класса IgM (анти-HAV IgM). При этом важно учитывать, что синтез анти-HAV IgM начинается еще до появления первых клинических симптомов и нарастает в острой фазе болезни, а затем содержание антител постепенно снижается, и они исчезают из циркуляции через 3-6 недель болезни. Дополнительное значение может иметь определение антител класса IgG, синтез которых начинается в более поздние сроки - на 2-3 неделе от начала болезни: их содержание увеличивается медленнее, достигая максимума на 5-6 месяце периода реконвалесценции. Поэтому определение анти-HAV IgG имеет диагностическое значение лишь в случае выявления нарастания титров антител в динамике заболевания и, кроме того, исследование на анти-HAV IgG имеет большое значение для оценки состояния иммуноструктуры населения, т.е. для проведения широких эпидемиологических обобщений. Для диагностики гепатита B из клинических симптомов имеет значение факт установления постепенного начала заболевания при нормальной или субфебрильной температуре тела, а также преобладание симптомов инфекционной астении в виде общей вялости, слабости, мышечных и суставных болей; появление кожных высыпаний, относительно продолжительный преджелтушный период и отсутствие улучшения самочувствия или даже ухудшение с появлением желтухи. Важное диагностическое значение может иметь наличие постепенного прогрессирования желтухи в течение 7 и более дней в виде так называемого "плато желтухи", когда она сохраняется интенсивной еще в течение 1-2 недель. Из эпидемиологических данных имеют значение указания на перенесенные операции, наличие гемотрансфузий, инъекций и других манипуляций, связанных с нарушением целостности кожных покровов или слизистых оболочек за 3-6 месяцев до заболевания, а также тесный контакт с больным хроническим гепатитом B или HBV-носителем. Из биохимических показателей для гепатита B характерно наличие нормальных величин тимоловой пробы, что сильно контрастирует с высокими показателями, характерными для гепатита A. Из специфических тестов решающее значение имеет обнаружение в сыворотке крови поверхностного антигена вируса гепатита B - HBsAg, являющегося основным маркером заболевания, регистрируемым еще задолго до появления клинических признаков болезни и в течение всего преджелтушного и желтушного периодов. При этом важно учитывать, что при остром течении болезни HBsAg исчезает из крови к концу первого месяца от начала желтухи. Дальнейшее выявление HBsAg указывает на затяжное или хроническое течение болезни. На активную репликацию вируса гепатита B указывает обнаружение в крови HBeAg и ДНК HBV. Из других сывороточных маркеров важное диагностическое значение имеет обнаружение в крови анти-HBV IgM. Они обнаруживаются в преджелтушный период, в течение всего желтушного периода и в начальном периоде реконвалесценции. Титр анти-HBc IgM снижается по мере завершения активной репликации вируса. Полное исчезновение этих антител из циркуляции обычно происходит через несколько месяцев после завершения острой фазы болезни, что указывает на клиническое выздоровление. Высокие титры анти-HBc IgM наблюдаются у всех больных независимо от тяжести заболевания в самые ранние сроки и на протяжении всей острой фазы болезни, в том числе и в тех случаях, когда HBsAg не обнаруживается в связи со снижением его концентрации, как это, например, бывает при фульминантном гепатите или позднем поступлении в стационар. С другой стороны, отсутствие анти-HBc IgM у больных с клиническими признаками острого гепатита позволяет с высокой степенью надежности исключить HB-вирусную этиологию заболевания. Особенно информативным бывает определение анти-HBc IgM в случае возникновения микстгепатита или при наслоении гепатита A, гепатита D или гепатита C на хроническое носительство HBV. Обнаружение HBsAg в этих случаях, казалось бы, подтверждает гепатит B, но отрицательные результаты на анти-HBc IgM позволяют однозначно интерпретировать такие случаи, как наслоение другого вирусного гепатита на хроническое HBV-носительство и, наоборот, выявление анти-HBc IgM, независимо от наличия HBsAg, указывает на активно текущий гепатит B. Высокоинформативным тестом следует считать обнаружение в крови антител к поверхностному антигену. Обнаружение анти-HBs всегда указывает на полное выздоровление при HBV-инфекции. Диагноз гепатита D основывается исключительно на обнаружении в сыворотке крови РНК HDV или антител к вирусу D (анти-HDV класса IgM или суммарных антител). Выявленные маркеры могут отражать коинфекцию с вирусным гепатитом B или суперинфекцию вируса D на хроническую HBV-инфекцию в стадии репликации или стадии интеграции вируса гепатита B. При коинфекции в сыворотке крови одновременно обнаруживаются маркеры острого гепатита B (HBsAg, HBeAg, ДНК HBV и анти-HBc IgM) и маркеры острого гепатита D (РНК HDV и анти-HDV). При дельта суперинфекции в стадии репликации HBV обнаруживаются ДНК HBV и анти-HDV IgM и одновременно маркеры активного гепатита B: анти-HBs, HBeAg, ДНК HBV, анти-HBc IgM. Для диагностики суперинфекции HDV в стадии интеграции HBV (хронический гепатит D) основное значение приобретает обнаружение РНК HDV и анти-HDV IgM при отсутствии в сыворотке крови ДНК HBV и анти-HBc IgM, но при наличии HBsAg и анти-HBe. Диагноз гепатита C ставится на основании обнаружения в сыворотке крови методом ИФА специфических антител к структурным и неструктурным белкам вируса, а также РНК HCV методом ПЦР. Из клинических признаков может иметь значение постепенное, часто скрытое начало заболевания с исподволь появляющимися симптомами интоксикации в виде недомогания, плохого аппетита, болей в животе при указании в анамнезе на наличие парентеральных манипуляций за 1-6 месяцев до настоящего заболевания и при отсутствии в сыворотке крови HBsAg. Важно учитывать, что острый гепатит C проявляется безжелтушными (26%), легкими (42%) и реже среднетяжелыми формами болезни (32%). Тяжелые и фульминантные формы практически не встречаются. Острые формы болезни в 56% случаев заканчиваются формированием хронического гепатита по типу ХПГ (22%), ХАГ (48%) или ХАГ с морфологическими признаками цирроза печени (26%). Клинически диагностировать гепатиты G и TTV практически невозможно. Мысль о возможности этих форм вирусных гепатитов должна возникать в том случае, когда у пациента с признаками гепатита получены отрицательные результаты обследования на вирусные гепатиты A, B, C и в случае, если у таких больных бывает положительный результат на РНК HGV (вирусный гепатит G) или ДНК TTV (вирусный гепатит TTV).
Чтобы диагноз гепатит С был поставлен вовремя, рекомендуется обращаться к врачу при появлении подозрительных признаков, таких как слабость, повышение температуры, утомляемость, боли в правом боку. Во время обследования важна дифференциальная диагностика, позволяющая отделить гепатит от прочих патологий, сопровождающихся схожей симптоматикой. Как ставят диагноз при гепатите СПоскольку вирус гепатита С коварен и может долгое время находиться в организме, не проявляясь выраженными симптомами, зачастую диагноз выставляется случайно во время планового обследования. Заболевание протекает в острой и хронической форме. В острой фазе поставить диагноз удается редко, хотя при случайном обнаружении начальной стадии шансы на излечение гораздо выше. Симптомы острой патологии схожи с обычной простудой или пищевым отравлением – это температура, ломота в теле, слабость, но в 15% случаев иммунитет самостоятельно справляется с вирусом. Без лечения острая форма переходит в хронический вирусный гепатит. Диагноз удается выставить уже при наличии серьезных патологических изменений в печени – цирроза и даже рака. Ставить диагноз ВГС без тщательного обследования не будет ни один доктор. При подозрении на заражение человека направляют к гепатологу, который порекомендует необходимые исследования. Чаще всего применяют лабораторные методы, то есть анализ образцов крови. Сдавать материал необходимо натощак. Желательно подождать 1-1,5 месяца с момента предполагаемого инфицирования, чтобы результаты были достоверными. Лабораторная диагностика гепатита С включает:
Интерпретация результатов исследования крови на гепатит в таблице.
хронический вирусный гепатит с подавлением иммунитета ложноположительный результат анализа на РНК-HCV | ||||||
| + | + | диагностированный гепатит С – острый или хронический | ||||
| + | — | инактивация вируса
острая фаза гепатита С при низком уровне возбудителя в крови | ||||
| — | — | инфицирование не диагностировано |
Чтобы поставить точный диагноз, требуется проведение дополнительных исследований – как лабораторных, так и инструментальных. Дифференциальная диагностика очень важна при обследовании на гепатит С.
В перечень инструментальных исследований входят:
- УЗИ органов брюшины;
- рентгенографические снимки;
- эндоскопия;
- компьютерная или магнитно-резонансная томография печени для оценки структуры, объема и общего состояния органа;
- пункционная биопсия – изучается изменение тканей печени под микроскопом;
- фиброэластография – процедура, благодаря которой выясняется, насколько плотной и эластичной является ткань печени.
Тщательному изучению подвергается и биохимический состав крови, в частности, аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), общий, прямой и непрямой билирубин, фибриноген, альбумин, щелочная фосфатаза. Проводится общий анализ крови.
Что записывает врач в карточку больного
В международной классификации болезней гепатиту присвоены определенные коды. Так по МКБ-10 острый гепатит С проходит по коду В17.1, а хронический вирусный гепатит С – В18.2. Формулировка диагноза острый или хронический гепатит производится на основании полученных результатов обследования, оценки клинической картины, после определения условий жизни пациента, анамнеза и т.д.
Выясняется, каким предположительно образом произошло инфицирование:
- есть ли в близком окружении пациента люди с диагностированным гепатитом С;
- проводилось ли ранее переливание крови и ее компонентов;
- делал ли больной татуировки или пирсинг;
- употребляет ли наркотики;
- возможно ли заражение ребенка результатом прохождения через родовые пути и инфицирования от матери.
Если человек относится к категории лиц, систематически употребляющих наркотики внутривенно, его направляют для постановки на учет к врачу-наркологу.
В карте больного, которому был поставлен диагноз ВГС, отражаются результаты лабораторных и инструментальных исследований, а также клинические симптомы, имеющиеся на данный момент:
- осветление стула;
- потемнение мочи;
- желтый оттенок склер глаз и кожи;
- наличие мышечных и суставных болей;
- похудание;
- депрессия, хроническая усталость;
- увеличение печени, боль и тяжесть в правом боку;
- мелкие подкожные кровоизлияния.
Если уточнение диагноза не требуется, а клиническая картина вкупе с анализами подтверждает гепатит С, врач подбирает схему терапии, направленную на уничтожение вируса и повышение иммунного статуса.
Дифференциальная диагностика вирусного гепатита
Диагностировать гепатит С необходимо тщательно, поскольку в редких случаях врачи ставят такой диагноз пациентам с симптомами других патологий. Дифференцировать HCV нужно от следующих похожих заболеваний и состояний, сопровождающихся схожими с гепатитом признаками:
- синдром Ротора – патология наследственного характера, проявляющаяся желтухой из-за сбоев в выработке билирубина, его высоких значениях в крови;
- наследственный гемохроматоз – отложение железа в органах с одновременным приобретением кожей бронзового оттенка;
- болезнь Вильсона – роговица глаз окрашивается в зеленоватый цвет по причине накопления меди, присутствуют двигательные нарушения;
- гликогеноз – нарушение расщепления гликогена, в результате чего повышается уровень печеночных трансаминаз и развивается клиническая картина, схожая с симптомами гепатита;
- токсическое поражение печени – развивается на фоне отравления лекарственными препаратами или ядами;
- аутоиммунный гепатит – поражение печени аутоантителами, выделяемыми на фоне другой инфекции;
- кисты и опухолевые формирования в печени.
Нередко гепатит С путают с реактивным гепатитом. При этой патологии печень воспаляется из-за поражения органов, располагающихся рядом, – желчного пузыря, желчевыводящих путей, поджелудочной железы.
Возможна ли постановка ошибочного диагноза
Ложный диагноз выставляется нечасто (около 15% случаев), когда в лаборатории применяются некачественные реактивы, установлено оборудование старого образца.
Также ошибка в диагнозе может быть допущена при нарушении технологии исследования, хранения и транспортировки биоматериалов. Например, влияние высокой температуры на образцы крови, загрязнение материала по вине сотрудников лаборатории, случайная подмена пробы.
Дополнительные факторы, приводящие к тому, что ставится ошибочный диагноз гепатита:
- присутствие ревматоидного фактора в крови – дает ошибочный положительный результат при отсутствии антител к HCV;
- внутривенное введение Гепарина перед взятием крови;
- аутоиммунный гепатит;
- повышенный уровень криоглобулинов;
- острые инфекции органов дыхания;
- недавно перенесенный курс лечения интерфероном или его индукторами.
Самым часто используемым исследованием при диагностике ВГС является ИФА (иммуноферментный анализ) и в нем же чаще всего бывают ошибки. При обнаружении в образце крови антител к HCV выдается положительный результат. Но иногда наличие иммуноглобулинов подтверждает успешную борьбу с возбудителем, который на момент проведения исследования уже отсутствует в крови.
Получение положительного анализа не воспринимается однозначно при отсутствии результатов дополнительных исследований, например, ПЦР, ведь антитела могут сохраняться в плазме до 10 лет. При носительстве вируса анализ также будет положительным. Чтобы подтвердить диагноз, обязательно назначается исследование методом ПЦР.
Часто получают положительные, но ошибочные результаты анализа беременные женщины. Вслед за перестройкой гормонального фона во время вынашивания изменяются функции иммунной системы. Чаще всего ложный диагноз ставится при наличии вируса гриппа и респираторных патологий.
Что делать, если поставлен неутешительный диагноз
При постановке диагноза гепатит С тактика терапии подбирается врачом – она зависит от стадии заболевания, тяжести клинической картины, количества HCV в крови. Лечение включает применение противовирусных препаратов – софосбувира, даклатасвира, ледипасвира и велпатасвира.
При отсутствии лечения в 70-80% случаев патология приводит к формированию злокачественной опухоли в печени, состояние резко ухудшается, повышается риск летального исхода. Чтобы этого избежать, важно вовремя проходить плановые осмотры для постановки диагноза, принимать препараты, прописанные врачом, соблюдать диету, отказаться от вредных привычек и не заниматься самолечением.
Если гепатит С подтвердился, вы можете написать в чат нашему сотруднику врачу-инфекционисту (в правом нижнем углу), он даст вам бесплатную первичную консультацию: какие еще анализы сдать, куда обратиться, какие существуют схемы лечения и тд.
Читайте также:



