Прививка от гепатита и селезенка
Главная цель пробы Манту – выяснить, присутствует ли иммунитет против туберкулеза. Выводы делаются по размеру папулы (уплотнения на месте инъекции).
Прививка от дифтерии
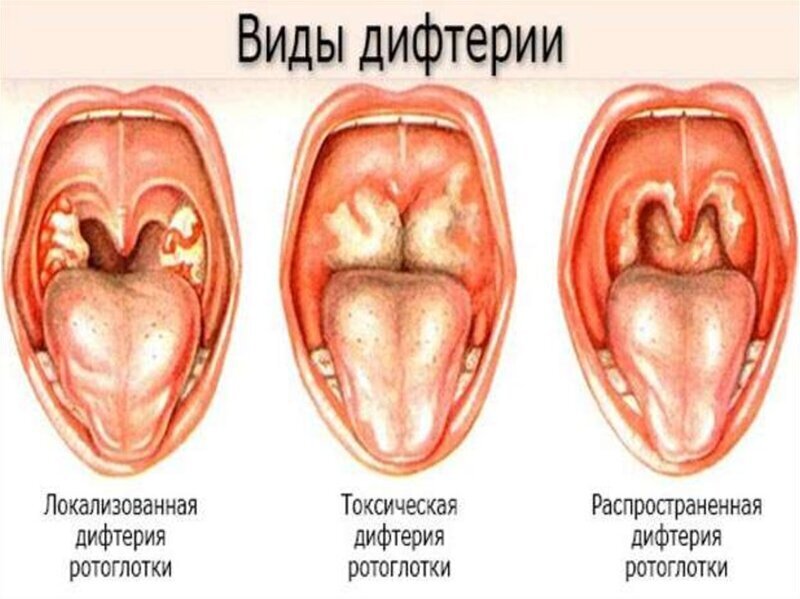
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae. Чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передается воздушно-капельным путем.
АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина, состоит из взвеси убитых коклюшных микробов и очищенных дифтерийного и столбнячного анатоксинов, сорбированных на геле гидроксида алюминия.
После проведения серии первичной иммунизации средняя продолжительность защиты от дифтерии составляет около 10 лет. Далеко не все знают, что во взрослом возрасте показана ревакцинация ассоциированным дифтерийно-столбнячным анатоксином с уменьшенным содержанием антигена (АДС-м) каждые 10 лет.
Прививка от коклюша
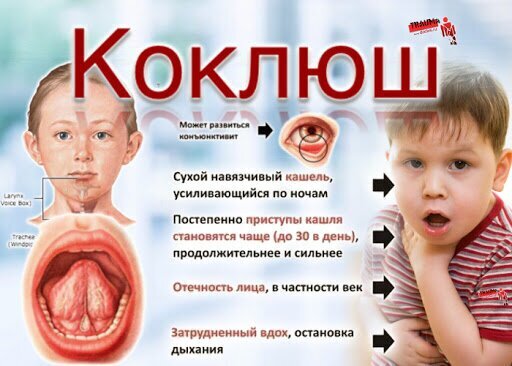
С 1957 года — введение прививки от коклюша в первый год жизни и массовая вакцинация детей СССР до 5 лет — вакцина входит в прививку АКДС
Прививка от полиомиелита
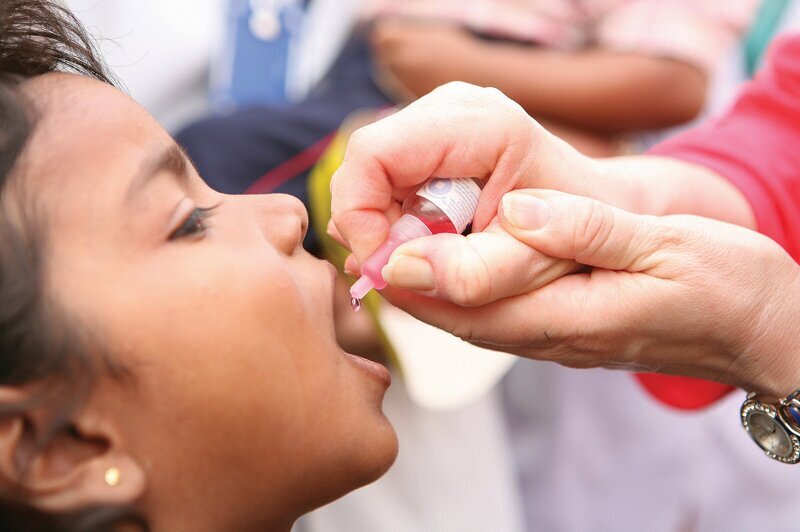
Полиомиелит — это высоко контагиозное заболевание, вызванное полиовирусом. Он поражает нервную систему и может вызвать паралич или даже смерть всего за несколько часов.
Средства от полиомиелита не существует. Полиомиелит можно предотвратить только с помощью иммунизации. Существует безопасная и эффективная вакцина от полиомиелита — оральная полиовакцина (ОПВ). ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно. В СССР обязательная прививка была введена в 1960–1961 годах.
Прививка от оспы
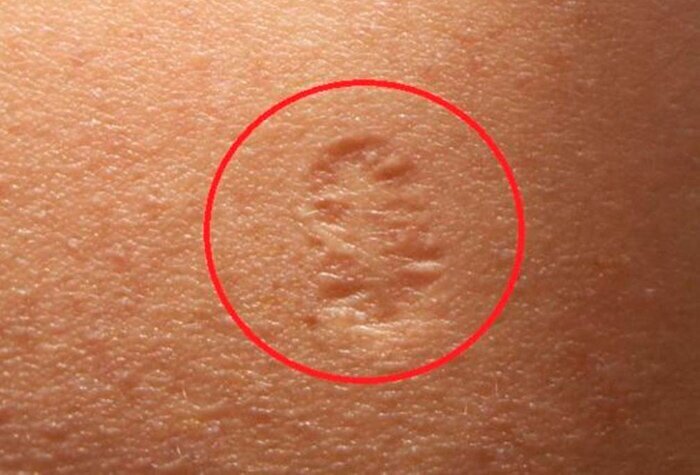
Именно шрам после прививки от оспы и объединяет людей, родившихся до 1980 года — после прививку отменили, в связи с полной победой над оспой во всем мире.
Натуральная или черная оспа — высокозаразная вирусная инфекция, особо опасная болезнь, характеризуется тяжелым течением. В 1958 году на XI сессии Всемирной ассамблеи здравоохранения было принято внесенное советской делегацией предложение о ликвидации оспы во всем мире. И путем проведения повальной вакцинации оспа была побеждена.
Прививка от оспы провоцирует возникновение шрама на коже, избежать этого нельзя. Из-за технологии вакцинации (иглой с 2 зубцами или оспопрививательным пером) и состава сыворотки шрам остается диаметром около 1 сантиметра. Летом 1978 года был зафиксирован самый последний известный случай оспы[en], который унес жизнь 40-летней Дженет Паркер, медицинского фотографа.
Прививка против столбняка

Обязательная прививка детей, включая старшеклассников, от столбняка была введена в 1967 году. Столбняк – это очень тяжелая и опасная болезнь. Даже когда лечение проводится своевременно, смертность составляет до 70% от числа заболевших.
Болезнь относят к инфекционным, ее возбудитель — палочка Clostridium tetani. Имеет острый характер протекания, в большей степени удар наносится по нервной системе.Столбнячная палочка, вернее ее споры, распространены в почве, в самой обыкновенной пыли, в морской и пресной воде. Наиболее часто они встречаются в хорошо удобренной и сырой лесной земле.
Благодаря такой распространенности столбняк имеет высокую степень опасности. Методы специфической профилактики столбняка у детей и взрослых включают в себя плановую поэтапную вакцинацию детей, которым вводят вакцину АКДС, затем каждые десять лет производится ревакцинация.
Прививка против кори
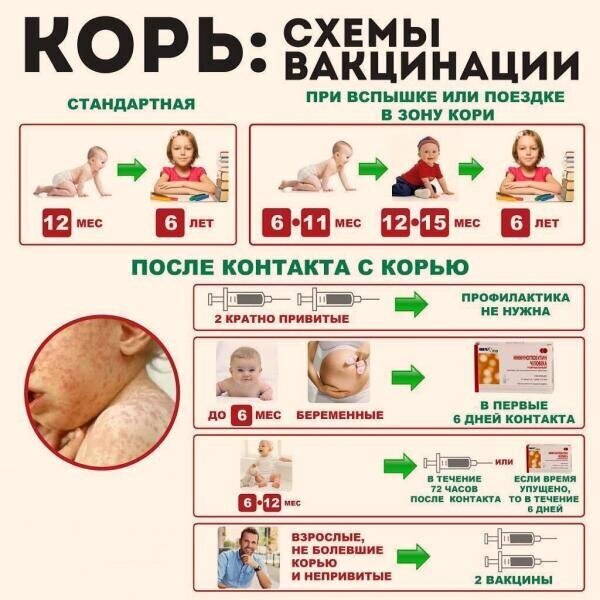
С 1968–1973 вводится массовая кампания по вакцинации против кори; с 1973 г. — плановая прививка от кори в первый год жизни.
Корь – это заболевание, вызываемое вирусом и проявляющееся в виде воспаления горла, глаз, насморка, кашля, температуры и сыпи по всему телу. Заболевание может привести к тяжелым осложнениям дыхательных путей и поражению мозга. Вакцина против кори содержит ослабленный вирус и вводится в виде подкожной инъекции.
Вакцина вводится в виде комбинированного раствора от четырех заболеваний: кори ( Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) или как комбинированного раствора от кори, свинки и краснухи.
Прививка от эпидемического паротита (свинки)
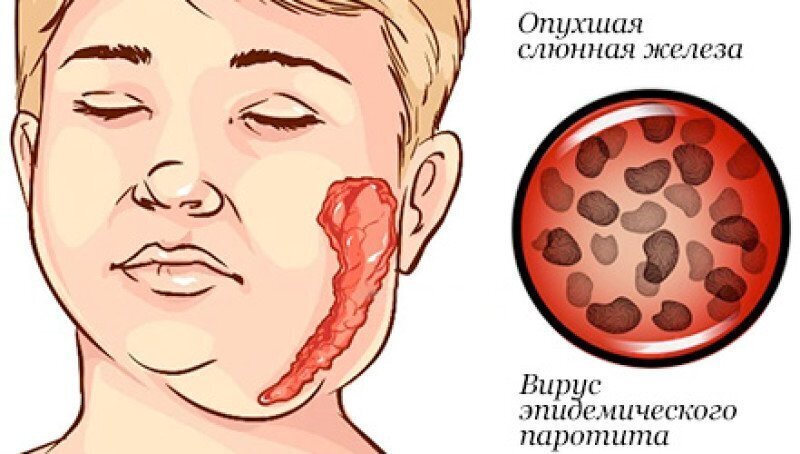
В 1980 году введение обязательной прививки от эпидемического паротита (свинки). Свинка – острое системное вирусное заболевание, которое обычно вызывает болезненное увеличение слюнных желез, как правило, околоушных. Осложнения могут включать орхит, менингоэнцефалит и панкреатит. Болезнь наиболее опасна у мальчиков в период полового созревания, в связи с возможным поражением яичек.
Прививка предоставляется в виде совмещенной вакцины от четырех заболеваний: кори (Measles), свинки (Mumps), краснухи (Rubella) и ветряной оспы (Varicella) – MMRV, или в виде совмещенной вакцины от кори, свинки и краснухи – MMR.
Обязательная прививка от краснухи, кори и гепатита B
Как правило, вакцину против вируса гепатита B вводят новорожденным и взрослым по схеме двух, трех или четырех доз. Минимального возраста для прививки не существует.
Самая частая схема включает три инъекции в течение нескольких месяцев. Вторую инъекцию следует сделать не ранее, чем через один месяц после первой, последнюю инъекцию следует ввести, по крайней мере, через два месяца после второй, но не ранее чем через четыре месяца после первой.
В настоящее время на территории РФ известны шесть вакцин против гепатита B, которые выпускаются разными производителями с использованием технологии генной модификации рекомбинантной ДНК в клетках дрожжевого микроорганизма, называемые генно-инженерными вакцинами
С 2006 введена ежегодная прививка от гриппа детям, посещающим дошкольные учреждения и начальную школу, с 2007 г. — всем ученикам школ, с 2011 г. — всем детям старше 6 месяцев.

С 2014 введена прививка от пневмококковой инфекции, начиная с первого года жизни
И последнее — американские ученые провели исследование о влиянии прививки БЦЖ на коронавирус (ссылка на исследование)
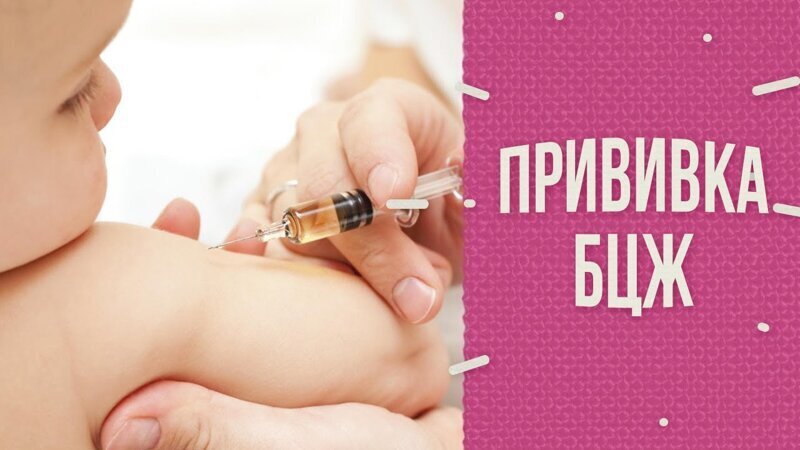
Американские эпидемиологи нашли связь между смертностью от COVID-19 в разных странах и тем, как давно и насколько широко в них применяли предназначенную для борьбы с туберкулезом вакцину БЦЖ. Они обнаружили, что вакцинация БЦЖ снизила уровень заражения вирусом.
Операция по удалению селезенки называется спленэктомией. Селезенка – это орган размером с кулак, расположенный в левом подреберье за желудком. Селезенка является важной частью иммунной системы организма. Она содержит белые клетки крови (лейкоциты), которые уничтожают бактерии и помогают организму бороться с инфекциями. Кроме того, в ней происходит разрушение отработавших красных кровяных клеток (эритроцитов).
Если удаляется только часть селезенки, такая операция называется частичной спленэктомией.В отличие от печени, селезенка не регенерирует после частичного удаления.
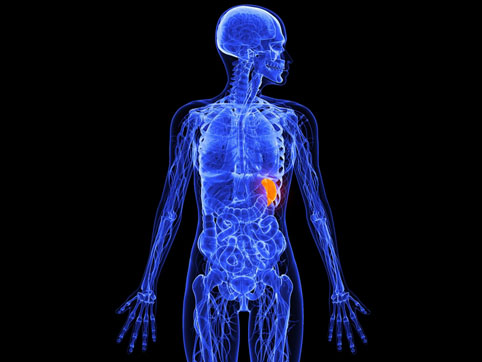
Когда делается спленэктомия?
Удаление селезенки прежде всего бывает необходимо при серьезных травмах живота, когда происходит разрыв ее капсулы. Разрыв селезенки может привести к опасному для жизни внутреннему кровотечению. Повреждение селезенки чаще всего происходит при дорожно-транспортных происшествиях и сильных ударах в живот во время занятий спортом (футболом, хоккеем).
Кроме того, спленэктомию рекомендуется проводить при раке селезенки и некоторых формах рака крови. При одних заболеваниях селезенка увеличивается в размерах (спленомегалия), что делает орган более хрупким и чувствительным к разрывам. А при других болезнях – системной красной волчанке и серповидно-клеточной анемии – селезенка уменьшается в размерах, сморщивается и перестает функционировать.
Самое распространенное заболевание, при котором проводится удаление селезенки – идиопатическая тромбоцитопеническая пурпура. Это аутоиммунное заболевание, при котором антитела разрушают тромбоциты. Эти кровяные тельца необходимы для свертывания крови, поэтому при идиопатической тромбоцитопенической пурпуре отмечается повышенный риск кровотечений. Поскольку селезенка участвует в образовании антител и разрушении тромбоцитов, ее удаление улучшает состояние пациентов с таким диагнозом.
Другие причины удаления селезенки:
- Болезни крови – наследственный сфероцитоз, наследственная гемолитическая анемия, талассемия
- Болезни сосудов – аневризма артерии селезенки, тромбоз сосудов селезенки
- Рак крови – лейкоз, некоторые типы лимфом
- Другие заболевания – киста селезенки, абсцесс селезенки
Перед операцией
При подозрении на разрыв селезенки, появлении признаков сильного внутреннего кровотечения и резком падении артериального давления удаление селезенки проводится немедленно.
В остальных случаях сначала проводится врачебный осмотр, обследуются органы грудной клетки и брюшной полости, а также делаются анализы крови. В зависимости от возраста и состояния пациента обследование может включать рентген грудной клетки, ЭКГ, магнитно-резонансную томографию и компьютерную томографию.
Возможно, перед операцией будет необходимо употреблять только жидкую пищу или принять слабительное, чтобы очистить кишечник. Об этом расскажет лечащий врач. Кроме того, пациенту нередко назначаются соответствующие лекарства или делается вакцинирование, чтобы предотвратить развитие инфекции после удаления селезенки.
Как проводится операция
Удаление селезенки проводится под общей анестезией, и во время операции человек спит и ничего не чувствует. Существует 2 способа спленэктомии: лапароскопическая операция и полостная операция. Лапароскопическое удаление селезенки делается с помощью инструмента, который называется лапароскоп. Он представляет собой тонкую трубку, на конце которой находится миниатюрная видеокамера и источник света. Хирург делает 3-4 небольших разреза на животе и вставляет в один из них лапароскоп. Это позволяет ему видеть брюшную полость и селезенку. Через остальные отверстия вводятся другие медицинские инструменты. Один из них предназначен для того, чтобы раздуть брюшную полость углекислым газом. Это отделяет органы друг от друга и дает хирургу пространство для манипуляций. Хирург изолирует селезенку от окружающих тканей и кровотока и затем вынимает орган через самый большой разрез. Затем все разрезы зашиваются.
В ходе операции хирург проверяет наличие дополнительных селезенок. Около 15% больных имеют более одной селезенки. Это особенно характерно при идиопатической тромбоцитопенической пурпуре. У таких пациентов должны быть удалены все дополнительные селезенки.
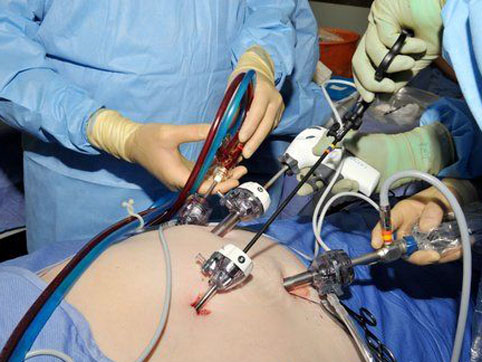
Что лучше: лапароскопия или полостная операция?
Лапароскопия менее травматична и болезненна, чем открытая операция. После лапароскопической операции человек быстрее восстанавливается и меньше времени проводит в больнице. Но лапароскопия рекомендуется не всем. Какой метод выбрать, зависит от общего состояния здоровья и размера селезенки. Сильно увеличенную селезенку невозможно удалить с помощью лапароскопии. Кроме того, такая операция противопоказана при сильном ожирении и рубцовых изменениях в области селезенки от предыдущих операций.
Восстановление после спленэктомии
После операции нужно какое-то время оставаться под контролем врача в больнице. Пациенту ставится капельница и внутривенно вводятся необходимые лекарства, а для снятия болевых ощущений назначаются обезболивающие. Продолжительность нахождения в больнице зависит от типа выполненной операции: после полостной спленэктомии пациента выписывают через неделю, а после лапароскопической – как правило, раньше.
Полное восстановление после спленэктомии занимает 4-6 недель. Возможно, врач порекомендует в течение какого-то времени не принимать ванну, чтобы операционная рана лучше заживала (это не относится к принятию душа). Кроме того, врач может посоветовать в течение определенного периода избегать какой-либо деятельности, например, не садиться за руль.
Осложнения
Человек может жить без селезенки. Но поскольку селезенка играет важную роль в защите организма от болезнетворных бактерий, после ее удаления у пациента возрастает риск инфекционных заболеваний, вызываемых бактериями, такими как Streptococcus pneumoniae, Neisseria meningitidis и Haemophilus influenzae. Эти бактерии вызывают тяжелую пневмонию, менингит и другие серьезные инфекции. Поэтому после спленэктомии необходима вакцинация против этих инфекций.
Как правило, после удаления селезенки инфекции развиваются быстро и протекают тяжело. Они имеют общее название – генерализованная постспленэктомическая инфекция и приводят к смерти почти в 50% случаев. Наибольший риск развития таких жизнеугрожающих инфекций отмечается у тех, кто перенес спленэктомию в течение последних двух лет, а также у детей до 5 лет.
После спленэктомии возможны и другие осложнения:
- Тромбоз печеночных вен
- Грыжа в месте рассечения тканей
- Инфицирование хирургического шва
- Воспаление поджелудочной железы (панкреатит)
- Ателектаз легкого
- Повреждение поджелудочной железы, желудка, кишечника
Необходимо немедленно обратиться к врачу, если после спленэктомии возник любой из перечисленных симптомов:
- Кровотечение
- Озноб
- Кашель, одышка
- Затруднения при глотании или питье
- Чувство тяжести, набухания и распирания в животе
- Боль, которая не прекращается после принятия назначенных лекарств
- Покраснение, нагноение, боль в области постоперационного шва
- Постоянная тошнота и рвота
- Повышение температура тела выше 38-38,5˚С
Профилактика инфекций после спленэктомии
Детям после удаления селезенки необходимо принимать антибиотики каждый день, чтобы предотвратить развитие бактериальных инфекций. Взрослые, как правило, не нуждаются в ежедневном приеме антибиотиков – только если риск заболевания высок.
После удаления селезенки при планировании поездок за границу или в места, где медицинская помощь недоступна, рекомендуется брать антибиотики с собой, чтобы при необходимости сразу начать их принимать.
После спленэктомии нужно делать прививку от гриппа каждый год. Врач может порекомендовать вакцинироваться и от других болезней, например, от пневмонии.
Всем доброе время суток! Итак, с общими вопросами вакцинации мы уже знакомы. Самое время рассмотреть каждую вакцину и заболевание, против которого она направлена. Как было сказано выше, существует национальный календарь вакцинации, календарь профилактических прививок Свердловской области и календарь вакцинации по эпидемическим показаниям. Для вакцинации используют также ряд внекалендарных вакцин. Мы начнем с вакцин национального календаря.
Единственным источником инфекции является человек. Заражение происходит парентеральным путем, т.е. через поврежденные кожные покровы и слизистые оболочки (инъекции, половые контакты при наличии повреждений слизистых покровов, ссадины, порезы и т.д.). Особо следует остановиться на внутриутробной передаче вируса от матери к ребенку. Наибольший риск заражения малыша (70-90%) - в том случае, если у матери происходит активное размножение вируса в организме, что определяется по выделению одного из маркеров гепатита – HbeAg. Через грудное молоко вирус не передается.
Инкубационный период (скрытое течение болезни) может продолжаться от 6 недель до 6 месяцев. Затем наступает преджелтушный период (1-14 дней), для которого характерны слабость, вялость, снижение аппетита, тошнота, иногда боли в животе. Поскольку такие проявления не являются типичными только для гепатита, нередко начало болезни просматривается и первыми признаками могут оказаться потемнение мочи и желтушность склер. В этот период уже происходят изменения в биохимическом анализе крови и возможно выделение из крови некоторых маркеров гепатита. Вскоре наступает желтушный период (1-3,5 недели), который, кроме собственно выраженной желтизны кожных покровов и склер, сопровождается интоксикацией, увеличением печени и селезенки, а иногда и мелкой сыпью. Восстановительный период занимает около года.
Гепатит В может также протекать в атипичных формах – без выраженных внешних проявлений. Такие формы гепатита, как правило, выявляются случайно, путем лабораторной диагностики.
Как и любое инфекционное заболевание, ВГВ имеет три степени тяжести - легкая, среднетяжелая и тяжелая. Для данного заболевания еще выделяют злокачественную форму, для которой характерно очень быстрое развитие тяжелого гепатита.
Проблемы диагностики и лечения предлагаю опустить (это тема отдельной большой статьи) и перейти к вопросу исходов заболевания. Острый ВГВ может закончится выздоровлением, развитием остаточных явлений и переходом острой инфекции в хроническую. Последний исход наименее благоприятен. Частота хронизации зависит от возраста. Около 90% врожденных гепатитов переходят в хронические, при заражении в возрасте от 6 месяцев до 6 лет – 30%, у взрослых – 10%. Хронический гепатит В может иметь доброкачественное течение, но в 25 % случаев, к сожалению, этот процесс необратим.
Самое время вспомнить о вакцинации против ВГВ.
В России зарегистрированы:
Антигеп-иммуноглобулин человека против ВГВ (Биомед, Пермь, Россия)
Иммуноглобулин человека против ВГВ (Комбиотех, Россия)
Гепатект - Иммуноглобулин человека против ВГВ (Биотест Фарма, Германия)
Все моновакцины, т.е. направленные на профилактику именно ВГВ представляют собой генно-инженерные рекомбинантные интактивированные препараты (произведены искусственно из культуры дрожжевых клеток, содержат поверхностный белок вируса гепатита В – HbsAg, очищены от балластных веществ). В качестве сорбента - носителя действующего начала выступает гидроксид алюминия. Все вакцины, кроме помеченных *, содержат консервант – мертиолят. После вакцинации в организме вырабатываются защитные антитела – AНbs.
Комбинированные вакцины применяются для вакцинации против нескольких инфекций, в случае совпадения сроков постановки различных прививок.
Специфические иммуноглобулины применяют для экстренной профилактики, в тех ситуациях, когда имел место опасный в плане заражения ВГВ контакт.
Прививают по схеме: 0-1-6 месяцев. Первую прививку рекомендуется ставить в 1-й день жизни, но если кто запоздал – не беда, можно прививаться в любом возрасте. Недоношенные дети, родившиеся с весом менее 2 кг, могут давать ослабленный ответ на вакцинацию, поэтому их прививают с 2-х месячного возраста. Для детей групп риска (мама – носитель HbsAg) схема вакцинации 0-1-2-12 месяцев. В ряде стран таким малышам одновременно с вакцинацией ставят специфический иммуноглобулин.
Вакцина высокоиммуногенная, то есть защитные антитела образуются хорошо и вопрос о ревакцинации (поддерживающей дозе вакцины) актуален для медработников и людей с иммунодефицитами.
Метод введения: внутримышечно (детям в переднюю поверхность бедра, взрослым в дельтовидную мышцу, то есть в плечо сбоку). Все вакцины взаимозаменяемы.
Прививочные реакции и осложнения: в 17% случаев может быть покраснение и уплотнение в месте введения, субфебрильная (до 38,0) температура наблюдается у 6% привитых, сыпь (1:30000), крапивница (1:100000), анафилактический шок (1:600000). Существуют данные о возможной связи обострения рассеянного склероза с вакцинацией против ВГВ.
Противопоказания: тяжелые заболевания сердца и легких, острые инфекционные заболевания.
Межрегиональная общественная организация
содействия пациентам с вирусными гепатитами
Горячая линия правовой помощи
По будням с 13:00-17:00 мск.
Записаться к врачу
в Московской области
Горячая линия для онкобольных
Горячая линия Росздравнадзора
Горячая линия Роспотребнадзора
В настоящее время существует возможность привиться от гепатитов А и В. Вакцинация позволяет сформировать иммунитет к заболеванию - организм заранее будет обладать инструментами эффективной борьбы с инфекцией и не допустит развития заболевания. Прививка от гепатита В также эффективно защищает и от гепатита D, так как он развивается только при наличии в организме вируса гепатита B.
Вакцинация – это способ профилактики различных заболеваний. В ответ на введение вакцины в организме вырабатывается иммунитет, защищающий от инфекции в течение многих лет.
Вакцинация необходима только здоровым и не болевшим заболеванием людям. В России прививка от гепатита B входит в национальный календарь профилактических прививок с 1996 г. Для снижения риска заражения гепатитом B ее рекомендуется делать уже в первые часы жизни новорожденного.
Вакцинация также необходима тем, кто находится в группе риска, то есть подвержен большей опасности заразиться:
- пациенты, получающие лекарства внутривенно, переливания крови или гемодиализ;
- половые партнеры инфицированных людей;
- члены семей хронических носителей вируса гепатита В;
- люди, имеющие нескольких половых партнеров;
- путешествующие в регионы с высокой распространенностью гепатита В (например, Юго-Восточная Азия, Африка, Ближний Восток, Амазония);
- люди, находившиеся в учреждениях службы исполнения наказаний;
- все дети дошкольного и школьного возраста;
- все работники здравоохранения.
После проведения полного курса вакцинации у более чем 85% детей и подростков и 90-95% взрослых здоровых людей вырабатывается иммунитет против гепатита В.
Нужно ли обследоваться перед вакцинацией?
Перед вакцинацией необходимо убедиться в том, что вы не страдаете гепатитом В и не болели им ранее. Поэтому рекомендуется провести анализ крови на наличие HВsAg и anti-HBs.
Абсолютным противопоказанием является аллергия на продукты, содержащие пекарские дрожжи (хлеб, пиво, квас, кондитерские изделия и т.д.), так как вакцина может содержать следы дрожжей, которые используются для получения вакцины. Также противопоказано введение вакцины тем, у кого была аллергическая реакция на предыдущую инъекцию.
Следует отложить прививку тем, кто страдает острыми и тяжелыми заболеваниями с повышением температуры тела. При инфекционном заболевании в легкой форме вакцину можно вводить сразу, как только нормализуется температура тела.
Вакцина от гепатита В содержит искусственно полученный поверхностный белок вируса (HBsAg), при попадании его в организм вырабатываются антитела (anti-HBs). В вакцине также содержатся такие вспомогательные вещества, как гидроокись алюминия, консерванты (например, тиомерсал) и могут быть следовые количества дрожжей, которые используются для получения вакцины. Для детей до 1 года рекомендована вакцина, не содержащая тиомерсала (согласно приказу Министерства здравоохранения и социального развития РФ от 2007 г.).
Вакцина от гепатита В не содержит вирус. Она содержит белок, который выработан искусственно и по своей структуре схож с поверхностным белком вируса. Поэтому заболеть гепатитом В после вакцинации невозможно.
Большинство вакцин имеют стандартные дозировки в зависимости от возраста прививаемых: взрослым вводят 20 мкг (1.0 мл), детям до 15 лет 10 мкг (0.5 мл). Некоторым пациентам, например, получающим гемодиализ, препараты, подавляющие иммунную систему, ВИЧ-инфицированным может потребоваться более высокая доза вакцины.
Только внутримышечно. Наиболее предпочтительно детям до 3 лет в боковую поверхность ноги (бедра), старше 3 лет и взрослым – в плечо (дельтовидную мышцу). Недопустимо внутривенное введение.
Вакцинация против гепатита В проводится в несколько инъекций через определенные промежутки времени. Стандартная схема выглядит так: 0-1-6 месяцев. Это означает, что первая прививка проводится в выбранный день, вторая – через месяц после первой, а третья – через 6 месяцев после первой. Существуют также варианты экстренной вакцинации. Например, 0-1-2-12 месяцев или, в исключительных случаях, 0-7-21 день, далее через 12 месяцев.
В РФ доступны к применению несколько вакцин, среди которых есть препараты как отечественного производства (например, вакцина против гепатита В рекомбинантная дрожжевая жидкая), так и зарубежного (например, Энджерикс В, Эувакс В, Шанвак В, Эбер-Биовак и др.). Структура белка вируса в отечественных вакцинах соответствует подтипу вируса, наиболее распространенного на территории РФ.
Схемы применения и дозировки у большинства вакцин совпадают. Все вакцины взаимозаменяемы, то есть курс прививок можно начать одной вакциной и закончить другой, хотя все же лучше использовать одну и ту же марку вакцины в рамках курса.
Чаще всего это болезненность и уплотнение в месте введения вакцины. Реже встречается общее недомогание, повышение температуры тела, которые проходят в течение 1-2 дней.
Как уже говорилось, до 95% взрослых здоровых людей получают иммунитет против гепатита В после прививки. Есть обстоятельства, которые могут повлиять на успешность вакцинации.
Например, если вакцина хранится неправильно, она может оказаться неэффективной. Всегда можно проверить ее результат: нужно провести количественный анализ на anti-HBs после полного курса инъекций вакцины.
Есть минимальные и максимальные допустимые интервалы между инъекциями, которые указаны в скобках: 0-1(4)-6(4-18) месяцев. То есть вторую прививку можно делать и спустя 4 месяца после первой. А третью - минимум через четыре месяца после первой или даже полтора года спустя после первой. Однако нарушать стандартную схему вакцинации не рекомендуется.
Может быть и так, что превышены все допустимые сроки. В таком случае все остальные дозы вводятся с обычными интервалами, невзирая на пропуск. Тогда особенно рекомендуется проверить уровень защитных антител после курса прививок: количественный анализ крови на anti-HBs.
Необходимость в ревакцинации (повторной прививки через несколько лет) не установлена. Решение о ревакцинации зависит от результата количественного анализа на anti-HBs. Если их уровень менее 10 МЕ/мл, требуется ревакцинация. Исследование нужно проводить через 5-7 лет после вакцинации.
Можно. Необходимо только вводить прививки в разные участки мышц и в разных шприцах.
Начитавшись слухов в интернете об опасностях лекарств, в том числе вакцин, можно испытывать болезненный страх в принятии решения прививать ребенка. Педиатры говорят, что у них на участках есть такие родители, которые отказываются от вакцинации для своего ребенка из-за заблуждений и страхов.
Как рождаются мифы о вакцинации? Эксперты говорят, что это связано как раз с успехом программ вакцинации. Это известный факт - случаи заболевания в связи с массовой иммунизацией почти исчезают, люди думают, что опасности нет и можно не прививаться.
Но это не так: мы защищены только потому, что массово прививаемся. Высокий охват вакцинацией необходим для предотвращения инфекций. Как показывает опыт, вспышки дифтерии, кори и полиомиелита вернулись из-за отказа людей прививаться.
Как и любое лекарственное средство, вакцины при введении могут вызывать побочные эффекты. Большинство из них - незначительные и быстро проходящие, например, боль в месте укола или незначительное повышение температуры тела. Очень серьезные побочные эффекты встречаются крайне редко, о них нужно сообщать в контролирующие органы (Роспотребнадзор, Росздравнадзор), где эти случаи тщательно разбирают.
Осложнения инфекций, от которых защищают вакцины, гораздо более тяжелые, чем обычные реакции на введение вакцины. Например, полиомиелит может вызвать паралич, корь может вызвать энцефалит и слепоту, многие вакциноуправляемые инфекции могут даже привести к смерти (поэтому и разработаны прививки против них). Преимущества вакцинации значительно перевешивают риски, без вакцинации опасные инфекции быстро вернутся
Вакцинопрофилактика является наиболее надежной мерой предупреждения инфекционных заболеваний. Однако медицинские иммунобиологические препараты (МИБП) могут вызывать вакцинальные реакции, а в редких случаях - тяжелые осложнения.
Разберем основные мифы об опасности прививок.
Все побочные действия после прививки делятся на ожидаемые нетяжелые реакции, тяжелые реакции и осложнения. Повышение температуры тела является ожидаемой реакцией, иммунитет реагирует на введение вакцины. Обычно купируется применением жаропонижающего средства. Осложнения – это ненормальная реакция.
Клинические расстройства, возникающие вследствие проведения профилактической прививки и несвойственные обычному течению вакцинального процесса, имеющие с прививкой очевидную или доказанную связь, расценивают как патологические вакцинальные реакции и расследуют таким же образом, как поствакцинальное осложнение (ПВО).
Осложнения встречаются гораздо реже обычных побочных реакций. Если же осложнения на конкретную вакцину встречаются часто, то партия вакцины снимается с применения до проведения повторного контроля качества.
Перечень осложнений вакцинации. Перечень поствакцинальных осложнений, вызванных профилактическими прививками, включенными в национальный календарь профилактических прививок, и профилактическими прививками по эпидемическим показаниям, дающих право гражданам на получение государственных единовременных пособий.
Если врач рассчитывает риск развития реакций на обычную цельноклеточную коклюшную вакцину как достаточно высокий, то он имеет возможность рассмотреть применение бесклеточной коклюшной вакцины, частота развития ожидаемых реакций на которую может быть до 13 раз меньше.
Действительно, вакцинация против вирусного гепатита “влияет на печень”. Защищает ее от заболеваний, вызванных вирусными гепатитами А и В и от осложнений этих гепатитов. Прививка против гепатита В - ЗАЩИТА печени от рака, так как вирус может привести к циррозу и раку печени. Проведенное исследование (И.В. Фельдблюм и соавторы; 2015) показало, что вакцинация новорожденных против гепатита В не влияет на частоту развития желтухи у привитых и даже немного снижает эту частоту.
К тому же все вакцины против этого заболевания содержат не вирус, а частички-антигены, необходимые только для формирования иммунитета, они даже теоретически не могут вызвать развитие инфекции печени.
Как обычно, вакцины вызывают много шума, но никто не разбирается из-за чего. Корни этих слухов исходят из статьи, опубликованной английским доктором Уэйкфилдом. Он пришел к выводу, что у большинства из 170 наблюдаемых им детей причиной аутизма стала прививка комбинированной корь-паротит-краснушной вакциной и особенно ее коревым компонентом. Что примечательно и в то же время абсурдно, в этой же статье доктор предложил раздельные прививки (включая ту же коревую), как альтернативу.
Несколько групп британских ученых опровергли выводы Уэйкфилда, а Минздрав Великобритании и ВОЗ признали работу Уэйкфилда ненаучной ввиду ряда грубых нарушений методики проведения научных исследований. Генеральный медицинский совет Великобритании (GMC) лишил его права заниматься медицинской деятельностью.
Члены совета признали Эндрю Уэйкфилда виновным в серьезном должностном проступке, нарушении профессиональной этики, сокрытии конфликта интересов и т.п. (более 30 пунктов обвинения) при проведении и публикации исследования в 1998 году.
В феврале 2010 года журнал The Lancet, опубликовавший упомянутую статью, официально отказался от нее. Тогда же Уэйкфилд признал свою вину в ряде нарушений и отказался от поста исполнительного директора созданного им центра по лечению аутизма в США.
Вынося вердикт об исключении исследователя из врачебного регистра Великобритании, глава GMC Сурендра Кумар (Surendra Kumar) заявил, что его деятельность повредила репутации всей медицинской профессии, и примененные санкции являются "единственными подобающими" и "пропорциональными".
Множество достоверных научных исследований не установили связи вакцинации аутизма и вакцинации.
Однако миф успел сделал свое дело, и следствием паники, посеянной среди родителей, стало увеличение отказов от прививок против кори и возвращение вспышечной заболеваемости корью в ранее благополучных странах.
Удивительно, но некоторые родители до сих пор ошибочно связывают развитие аутизма с вакцинацией, хотя эта связь давно научно опровергнута. В то же время ряд современных исследований показывает, что предпосылки к развитию расстройств аутистического спектра закладываются уже при формировании зародыша из-за случайных генетических аномалий.
Простой прием пищи вводит новые антигены в организм, а многочисленные бактерии уже живут на коже, в полости рта, носа и кишечника. Ребенок подвергается воздействию значительно большего числа антигенов в результате простуды или ангины, чем при введении вакцины.
Ключевые преимущества введения нескольких вакцин или многокомпонентных вакцин за один раз - меньшее количество уколов и меньшее количество визитов в клинику.
Это опасное заблуждение. А Вы знаете, что иммунитет после ряда болезней совсем нестойкий и переболевших требуется далее ревакцинировать по обычному графику, даже если человек перенес, например, дифтерию, пневмококковую, менингококковую или ХИБ-инфекцию? Кроме того, любая натуральная инфекция довольно тяжело протекает и может вызвать серьезные осложнения.
Вакцины взаимодействуют с иммунной системой, приводя к выработке иммунного ответа, но они не вызывают заболевания.
Таким образом, ореол мифов, окружающий вакцинацию, может приводить к опасным заблуждениям и отказам от вакцинации. Принимая такие мифы за истину, люди наносят непоправимый вред сохранению здоровья и детей, и взрослых.
Читайте также:


