Причины появления генотипа вируса с

Но каковы причины возникновения гепатита С у взрослых? Как происходит заражение этой вирусной инфекцией? А у другой похожей болезни, гепатита Б, причины возникновения какие? Рассмотрим ответы на эти вопросы в статье.
Причины возникновения инфекции
Основной причиной возникновения гепатита является флававирус, поражающий непосредственно клетки человеческой печени — гепатоциты. Процесс разрушения жизненно важного органа происходит постепенно. Болезнь может начаться с незначительного воспаления и небольшого очага поражения, и обернуться серьезным осложнением. Если не лечить заболевание, его закономерным итогом становится цирроз, фиброз или даже рак печени.
Заболевание необходимо вовремя лечить, а еще лучше — избежать заражения вовсе, принимая во внимание все меры предосторожности. Но для этого необходимо знать, какие у гепатитов С и В причины возникновения.
Основной путь заражения гепатитом С — контакт с инфицированной кровью больного. Таким образом, в качестве причин возникновения болезни можно выделить:
- Инъекции нестерильными шприцами
- Применение загрязненных инструментов в маникюрных, тату- и пирсинг-салонах
- Прямой контакт с кровью больного при уходе за ним
- Использование предметов личной гигиены больного, на которых могли остаться частички кожи или крови больного (зубные щетки, бритвы)
- Использование нестерильного инструментария во время хирургического или стоматологического вмешательства
Вопреки расхожим мифам, ВГС не передается воздушно-капельным путем. Кроме того, достаточно редко фиксируются случаи внутриутробного заражения и заболевания гепатитом вследствие незащищенного сексуального контакта.
Гепатит В также передается через кровь, поэтому причины его возникновения схожи с ВГС. Однако вирус, являющийся возбудителем заболевания, особенно склонен к мутации, а так же более устойчив к проявлениям внешней среды, чем штамм типа С. Это делает заболевание более заразным.
Таким образом, причины заражения гепатита В такие же, что и в случае ВГС. Однако случаи внутриутробного заражения встречаются гораздо чаще. Заболеть ВГВ можно при незащищенном сексе и при поцелуе только в случае, если во рту у партнеров есть ранки или кровоточат десна.
Диагностика и лечение
Для диагностики гепатита С проводится ряд анализов:
- Полимеразная цепная реакция.
- Анализ крови на обнаружение антител к антигенам возбудителя болезни.
- Тест на мониторинг изменений в биохимическом составе крови.
- Генотипирование — анализ на определение генотипа вируса.
В случае подтверждения диагноза следует пройти консультацию у опытного врача-гепатолога. Лечащий врач подберет лечение, подходящее генотипу заболевания.
В настоящее время стандартная схема Рибавирин + Интерферон используется крайне редко из-за низкой эффективности и множества побочных эффектов. Современные специалисты выписывают своим пациентам следующие комбинации противовирусных препаратов:
- Софосбувир + Ледипасвир. При 1, 4, 5 и 6 генотипах
- Софосбувир + Даклатасвир. При 1, 2, 3, 4 генотипах
- Софосбувир + Велпатасвир. При любом генотипе гепатовируса
- При тяжелом течении заболевания к заявленной схеме может добавляться Рибавирин.
В настоящее время у пациентов есть возможность приобрести недорогие действенные препараты для лечения гепатита С индийского производства. По факту, эти оригинальные лекарства являются точными копиями американских, но стоят в десятки раз дешевле.
Бывают ли ложноположительные результаты?
Следует учитывать, что результаты анализов при диагностике вирусного гепатита С не всегда бывают точными. Существует ряд случаев, в которых показатели тестирования оказываются ложноположительными. Вот они:
- Гормональная нестабильность при беременности
- Несоблюдение подготовки к сдаче анализов (отказа от курения, распития алкоголя и употребления жирной пищи за 8 часов до явки в лабораторию)
- Проблемы с иммунитетом у пациента
- Банальная ошибка лабораторных работников
В любом случае, наиболее точный результат даст только повторная диагностика. Также можно пройти аппаратное обследование (УЗИ или фиброэластометрию). Это позволит установить стадию заболевания, а также масштабы повреждения печени.
Группы риска
Итак, причины возникновения гепатита С у взрослых уже известны. Но кто же входит в группы риска данного вирусного заболевания? Группы лиц, которые больше остальных рискуют заразиться гепатовирусом, представлены ниже:
- Медицинский персонал, ухаживающий за больными в стационарных условиях.
- Родственники и близкие пациента с соответствующим диагнозом.
- Инъекционные наркоманы, пользующиеся единственным нестерильным шприцем на группу.
- Клиенты тату-, пирсинг- и маникюрных салонов с сомнительной квалификацией.
- Пациенты с заниженным иммунитетом.
- Беременные женщины.
- Маленькие дети до 6 лет.
Всем перечисленным группам пациентов рекомендуется регулярно обследоваться на предмет обнаружения данного заболевания.
Профилактика заболевания
Что касается гепатитов В и С, то причины возникновения напрямую зависят от контакта с зараженной кровью. Лучшей мерой профилактики заболевания станет максимальное избегание контакта с данной биологической жидкостью и загрязненной ею предметами. Таким образом:
- При уходе за пациентами следует использовать латексные перчатки, очки и респиратор.
- Необходимо пользоваться только личными гигиеническими средствами.
- Не сертифицированных татуажных, маникюрных и тату-салонов необходимо избегать.
- Перед инъекцией, диализом, стоматологическим или хирургическим вмешательством рекомендуется удостовериться в стерильности инструментов.
Очень важно знать о причинах возникновения гепатита С, чтобы принять правильные меры по профилактике этой болезни.
- 16322
- 12,8
- 2
- 5
Обратите внимание!
Спонсоры конкурса: Лаборатория биотехнологических исследований 3D Bioprinting Solutions и Студия научной графики, анимации и моделирования Visual Science.
Эволюция и происхождение вирусов
В 2007 году сотрудники биологического факультета МГУ Л. Нефедова и А. Ким описали, как мог появиться один из видов вирусов — ретровирусы. Они провели сравнительный анализ геномов дрозофилы D. melanogaster и ее эндосимбионта (микроорганизма, живущего внутри дрозофилы) — бактерии Wolbachia pipientis. Полученные данные показали, что эндогенные ретровирусы группы gypsy могли произойти от мобильных элементов генома — ретротранспозонов. Причиной этому стало появление у ретротранспозонов одного нового гена — env, — который и превратил их в вирусы. Этот ген позволяет вирусам передаваться горизонтально, от клетки к клетке и от носителя к носителю, чего ретротранспозоны делать не могли. Именно так, как показал анализ, ретровирус gypsy передался из генома дрозофилы ее симбионту — вольбахии [7]. Это открытие упомянуто здесь не случайно. Оно нам понадобится для того, чтобы понять, чем вызваны трудности борьбы с вирусами.
Из давних письменных источников, оставленных историком Фукидидом и знахарем Галеном, нам известно о первых вирусных эпидемиях, возникших в Древней Греции в 430 году до н.э. и в Риме в 166 году. Часть вирусологов предполагает, что в Риме могла произойти первая зафиксированная в источниках эпидемия оспы. Тогда от неизвестного смертоносного вируса по всей Римской империи погибло несколько миллионов человек [8]. И с того времени европейский континент уже регулярно подвергался опустошающим нашествиям всевозможных эпидемий — в первую очередь, чумы, холеры и натуральной оспы. Эпидемии внезапно приходили одна за другой вместе с перемещавшимися на дальние расстояния людьми и опустошали целые города. И так же внезапно прекращались, ничем не проявляя себя сотни лет.
Вирус натуральной оспы стал первым инфекционным носителем, который представлял действительную угрозу для человечества и от которого погибало большое количество людей. Свирепствовавшая в средние века оспа буквально выкашивала целые города, оставляя после себя огромные кладбища погибших. В 2007 году в журнале Национальной академии наук США (PNAS) вышла работа группы американских ученых — И. Дэймона и его коллег, — которым на основе геномного анализа удалось установить предположительное время возникновения вируса натуральной оспы: более 16 тысяч лет назад. Интересно, что в этой же статье ученые недоумевают по поводу своего открытия: как так случилось, что, несмотря на древний возраст вируса, эпидемии оспы не упоминаются в Библии, а также в книгах древних римлян и греков [9]?
Строение вирусов и иммунный ответ организма

Рисунок 1. Первооткрыватель вирусов Д.И. Ивановский (1864–1920) (слева) и английский врач Эдвард Дженнер (справа).

Почти все известные науке вирусы имеют свою специфическую мишень в живом организме — определенный рецептор на поверхности клетки, к которому и прикрепляется вирус. Этот вирусный механизм и предопределяет, какие именно клетки пострадают от инфекции. К примеру, вирус полиомиелита может прикрепляться лишь к нейронам и потому поражает именно их, в то время как вирусы гепатита поражают только клетки печени. Некоторые вирусы — например, вирус гриппа А-типа и риновирус — прикрепляются к рецепторам гликофорин А и ICAM-1, которые характерны для нескольких видов клеток. Вирус иммунодефицита избирает в качестве мишеней целый ряд клеток: в первую очередь, клетки иммунной системы (Т-хелперы, макрофаги), а также эозинофилы, тимоциты, дендритные клетки, астроциты и другие, несущие на своей мембране специфический рецептор СD-4 и CXCR4-корецептор [13–15].

Одновременно с этим в организме реализуется еще один, молекулярный, защитный механизм: пораженные вирусом клетки начинают производить специальные белки — интерфероны, — о которых многие слышали в связи с гриппозной инфекцией. Существует три основных вида интерферонов. Синтез интерферона-альфа (ИФ-α) стимулируют лейкоциты. Он участвует в борьбе с вирусами и обладает противоопухолевым действием. Интерферон-бета (ИФ-β) производят клетки соединительной ткани, фибробласты. Он обладает таким же действием, как и ИФ-α, только с уклоном в противоопухолевый эффект. Интерферон-гамма (ИФ-γ) синтезируют Т-клетки (Т-хелперы и (СD8+) Т-лимфоциты), что придает ему свойства иммуномодулятора, усиливающего или ослабляющего иммунитет. Как именно интерфероны борются с вирусами? Они могут, в частности, блокировать работу чужеродных нуклеиновых кислот, не давая вирусу возможности реплицироваться (размножаться).

Причины поражений в борьбе с ВИЧ
Тем не менее нельзя сказать, что ничего не делается в борьбе с ВИЧ и нет никаких подвижек в этом вопросе. Сегодня уже определены перспективные направления в исследованиях, главные из которых: использование антисмысловых молекул (антисмысловых РНК), РНК-интерференция, аптамерная и химерная технологии [12]. Но пока эти антивирусные методы — дело научных институтов, а не широкой клинической практики*. И потому более миллиона человек, по официальным данным ВОЗ, погибают ежегодно от причин, связанных с ВИЧ и СПИДом.

Рисунок 5. Схема развития феномена ADE при вирусных инфекциях. а — Взаимодействие между антителом и рецептором FcR на поверхности макрофага. б — Фрагмент С3 комплемента (компонент комплемента, после присоединения которого весь этот комплекс приобретает способность прилипать к различным частицам и клеткам) и рецептор комплемента (complement receptor, CR) способствуют присоединению вируса к клетке. в — Белки комплемента С1q и С1qR способствуют присоединению вируса к клетке (в составе молекулы C1q имеется рецептор для связывания с Fc-фрагментом молекулы антитела). г — Антитела взаимодействуют с рецептор-связывающим сайтом вирусного белка и индуцируют его конформационные изменения, облегчающие слияние вируса с мембраной. д — Вирусы, получившие возможность реплицироваться в данной клетке посредством ADE, супрессируют противовирусные ответы со стороны антивирусных генов клетки. Рисунок с сайта supotnitskiy.ru.
Подобный вирусный механизм характерен не только для ВИЧ. Он описан и при инфицировании некоторыми другими опасными вирусами: такими, как вирусы Денге и Эбола. Но при ВИЧ антителозависимое усиление инфекции сопровождается еще несколькими факторами, делая его опасным и почти неуязвимым. Так, в 1991 году американские клеточные биологи из Мэриленда (Дж. Гудсмит с коллегами), изучая иммунный ответ на ВИЧ-вакцину, обнаружили так называемый феномен антигенного импринтинга [23]. Он был описан еще в далеком 1953 году при изучении вируса гриппа. Оказалось, что иммунная система запоминает самый первый вариант вируса ВИЧ и вырабатывает к нему специфические антитела. Когда вирус видоизменяется в результате точечных мутаций, а это происходит часто и быстро, иммунная система почему-то не реагирует на эти изменения, продолжая производить антитела к самому первому варианту вируса. Именно этот феномен, как считает ряд ученых, стоит препятствием перед созданием эффективной вакцины против ВИЧ.

Открытие биологов из МГУ — Нефёдовой и Кима, — о котором упоминалось в самом начале, также говорит в пользу этой, эволюционной, версии.

Сегодня не только ВИЧ представляет опасность для человечества, хотя он, конечно, самый главный наш вирусный враг. Так сложилось, что СМИ уделяют внимание, в основном, молниеносным инфекциям, вроде атипичной пневмонии или МЕRS, которыми быстро заражается сравнительно большое количество людей (и немало гибнет). Из-за этого в тени остаются медленно текущие инфекции, которые сегодня гораздо опаснее и коварнее коронавирусов* и даже вируса Эбола. К примеру, мало кто знает о мировой эпидемии гепатита С, вирус которого был открыт в 1989 году**. А ведь по всему миру сейчас насчитывается 150 млн человек — носителей вируса гепатита С! И, по данным ВОЗ, каждый год от этой инфекции умирает 350-500 тысяч человек [33]. Для сравнения — от лихорадки Эбола в 2014-2015 гг. (на состояние по июнь 2015 г.) погибли 11 184 человека [34].
* — Коронавирусы — РНК-содержащие вирусы, поверхность которых покрыта булавовидными отростками, придающими им форму короны. Коронавирусы поражают альвеолярный эпителий (выстилку легочных альвеол), повышая проницаемость клеток, что приводит к нарушению водно-электролитного баланса и развитию пневмонии.

Рисунок 8. Электронная микрофотография воссозданного вируса H1N1, вызвавшего эпидемию в 1918 г. Рисунок с сайта phil.cdc.gov.
Почему же вдруг сложилась такая ситуация, что буквально каждый год появляются новые, всё более опасные формы вирусов? По мнению ученых, главные причины — это сомкнутость популяции, когда происходит тесный контакт людей при их большом количестве, и снижение иммунитета вследствие загрязнения среды обитания и стрессов. Научный и технический прогресс создал такие возможности и средства передвижения, что носитель опасной инфекции уже через несколько суток может добраться с одного континента на другой, преодолев тысячи километров.
Гепатит С

Содержание:
Что такое гепатит С?

Гепатит С – это воспалительная болезнь печени, развивающаяся под воздействием вируса. Возбудитель вируса гепатита С относится к семейству вирусов, передающихся преимущественно членистоногими — клещами и комарами (семейство Flaviviridae), роду Hepavirus, виду ВГС (вирус гепатита С) или по-английски HCV. Вирусная природа болезни была открыта случайно в результате клинико-эпидемиологических наблюдений в 1989 году.
Особенности вируса гепатита С:
Вирус гепатита С способен находиться в организме больного как в активном так и в неактивном состояниях – в этом проявляется его отличительная особенность. Следует отметить, что в течение болезни состояния активности могут неоднократно меняться.
Основная проблема состоит в том, что антитела в крови (следы вируса) лабораторно обнаруживаются, а возбудитель вируса в крови отсутствует, так как находится в нерепликативной фазе и поэтому не поддается лечению.
Для подтверждения заболевания и последующего контроля эффективности лечения проводят комплексную диагностику:
Основные методы диагностики ГВС:
- Количественный анализ ПЦР РНК, иногда называемый вирусной нагрузкой, который определяет концентрацию (удельное содержание) вируса в составе крови.
- Лабораторный метод по определению суммы специфических антител. Используется как для подтверждения инфекции так и для уточнения периода заболевания.
- Инструментальные методы визуализации печени, проведения пункции паренхимы органа и дальнейшее лабораторное исследование с целью определения характера повреждения клеток печени. Техника проведения процедуры. Следует различать понятия пункции и биопсии. Биопсия проводится при полостной операции, когда почка полностью открыта. Пункция осуществляется с помощью специальной пункционной иглы, которая вводится в паренхиму через прокол в коже.
Сколько живет вирус гепатита С?
Устойчивость вируса проверена в лабораторных условиях. Опытным путем доказано, что степень способности возбудителя гепатита С заражать организм (вирулентность) сохраняется на разных поверхностях, в том числе в игле шприца, более четырех дней при комнатной температуре.
Вирус теряет вирулентность при нагревании до 600С и полностью теряет активность при кипячении по истечению двух минут. Прямое облучение светом в ультрафиолетовом диапазоне инактивирует его в течение примерно10 минут.
Однако следует помнить, что в различных бытовых ситуациях или в процессе получения медицинского обслуживания, вероятность попадания вируса в кровеносное русло достаточно высока.
Сколько живут люди с гепатитом С?
Хроническое заболевание заканчивается тяжелым и необратимым повреждением печени – циррозом через период от десяти до тридцати лет с момента начала болезни. Учитывая, что основная группа риска для заражения – это молодые люди возрастом до 30 лет, то наступление фатальных последствий для организма прогнозируется к сорока- шестидесяти годам и даже раньше. При этой форме вирусного гепатита фатальный исход ожидает каждого пятого хронического больного или приблизительно 20% заболевших.
Из-за повреждения важной функции печени — детоксикации метаболитов — у заразившегося человека резко снижается качество жизни. Особенно критично употребление жирной пищи и алкоголя. Из-за снижения фильтрационной функции печени потенциально опасным для организма является застой крови.
Необходимо знать, что одной из вероятных причин преждевременная кончины человека может являться снижение функциональной недостаточности печени, которая влечет за собой целый ряд иных заболеваний (нарушение деятельности сердечно-сосудистой системы, почек, легких). Функциональная недостаточность печени ( или печеночная недостаточность — ПН) характеризуется снижением одной, нескольких или всех функций печени ниже уровня, необходимого для обеспечения нормальной жизнедеятельности организма.
Финал заболевания цирроза печени проявляется в тотальном нарушении работоспособности органа, запустеванием мелких сосудов и формированием крупных путей кровотока. Цирроз печени является необратимым процессом, вылечить его современными методами практически невозможно. В результате уплотнения функционально-активных эпителиальных клеток (паренхимы) развиваются застойные явления в брюшной полости, называемые асцитом. Застой крови сопровождается расширением стенок артерий печени, что является потенциальной угрозой разрыва сосудов и кровотечений. В исключительных случаях развивается рак печени.

Ежегодно вирус гепатита С, открытый в 1989 году, забирает жизни миллионов людей на нашей планете. Сегодня этот чрезвычайно коварный и опасный вирус ставят в один ряд с такими заболеваниями, как СПИД, сифилис и рак. И хотя современная медицина достигла значительных успехов в исследовании вируса, его этимологии и путей передачи, вакцина от гепатита С на сегодняшний день так и не была разработана, а лечение заболевания является очень трудным и дорогостоящим.
Возбудителем одной из самых страшных болезней в мире является вирус HCV, который отличается высокой изменчивостью и способностью к мутациям. Мало кто знает, что возбудитель HCV представляет собой целый комплекс вирусов, которые классифицируются по разным признакам.
Несмотря на то что в современной медицине уже открыто 11 генотипов гепатита С, Всемирная организация здравоохранения признает только 6 основных штаммов.
Какие бывают генотипы вируса гепатита С?
Генотипы – это типы вирусов, которые отличаются друг от друга набором генов. Они могут иметь свои подтипы (квази-типы), которые из-за своего неустойчивого генетического материала постоянно мутируют и видоизменяются.
Генотипы гепатита С условно обозначаются цифрами от 1 до 6, неравномерно распределяются по всему миру и имеют большое количество подтипов.
Согласно статистическим данным, полученным ВОЗ из разных стран мира, генотипы 1-3 были зафиксированы во всех уголках нашей планеты, тогда как генотип 4 наибольшее распространение получил в Северной Америке, а генотип 6 – в Южной Африке.
Интересно, но в последние годы наблюдается тенденция к увеличению уровня распространения генотипа 2 и снижению уровня квази-типа 1в.
Приблизительно в 9% случаев в крови у больных диагностируется более одного вида вируса HCV. В таком случае говорят о смешанном генотипе гепатита С.
Генотип 1
Генотип 1 имеет подтипы a, b, c. Он встречается во всем мире, однако особенное распространение получил в странах бывшего СССР.
В России, Украине и Белоруссии наибольшее распространение получили подтипы 1а и 1b.
Среди всех подвидов 1б является самым страшным, поскольку в 90% случаев он переходит в хроническую форму, которая грозит многочисленными осложнениями.
Как доказывает медицинская практика, едва ли не единственным действенным средством лечения является использование Интерферона с Рибавирином. Согласно статистическим данным, эффективность данной схемы лечения позволяет достичь положительного результата в 50% случаев. При этом длительность лечения квази-типов 1а и 1б составляет не менее 48 недель.
Успешность терапии зависит от таких факторов:
- Давность заболевания. Для пациентов, у которых давность заболевания составляет более пяти лет, прогноз неутешительный. В данном случае медикаментозное лечение проходит очень трудно, а его продолжительность значительно увеличивается.
- Количество вируса в крови. Чем меньше вирусная нагрузка на организм человека, тем успешнее проходит терапия.
- Соблюдение правильного образа жизни. Отказ от алкоголя и других вредных привычек, а также соблюдение правильного питания и диеты существенно повышают шансы на выздоровление.
Генотип 2
Лечение осуществляется при помощи комбинированного приема Интерферона и Рибавирина. Также эффективность терапии наблюдается в случае использования препаратов прямого противовирусного действия – Софосбувира, Даклатасвира, Ледипасвира.
Генотип 3
Имеет подтипы a и b. Он встречается во всем мире, однако наибольшее распространение имеет на территории стран бывшего СССР. Также зафиксировано немало случаев инфицирования на территории Австралии и Южной Азии.
Лечить гепатит С генотипа 3 можно с помощью противовирусных препаратов нового поколения. Исследования показывают, что наиболее эффективным является использование Рибофлавина в комплексе с Интерфероном. Также ученые отмечают, что квази-тип 3а хорошо поддается лечению такими препаратами, как Веро-Рибавирин и Интераль.
Если же генотип 3 гепатита С не лечить, возможно появление опасных осложнений. Прежде всего речь идет о таких осложнениях:
- Фиброз печени. Согласно данным исследований швейцарских ученых, фиброз печени чаще всего наблюдается у больных гепатитом с квази-типом 3а. И хотя на сегодняшний день не существует препаратов, с помощью которых можно полностью победить заболевание, при своевременном лечении патологические процессы в печени можно приостановить на долгие годы.
- Стеатоз. Замечено, что у пациентов с вирусным гепатитом С с генотипом 3 стеатоз развивается в 70% случаев.
Генотипы 4, 5, 6
Генотип 4 имеет наибольшее количество квази-типов (a, b, c, d, e, f, h, i, j) и чаще всего встречается в Северной Африке, преимущественно в Египте. Пятый и шестой генотипы имеют всего лишь по одному квази-типу – 5а и 6а. При этом если 5а преимущественно преобладает в ЮАР, то 6а – распространен в Азии.
Генотипы 4, 5, 6 являются малоизученными, однако известно, что инфицирование происходит через кровь или во время незащищенного полового акта.
Зачем нужно определять генотип?
Определение генотипа (генотипирование) – это один из самых важных анализов, которые используются для диагностики гепатита С.
Главными задачами генотипирования являются:
- определение схемы лечения, выбор препаратов, их дозировки;
- прогнозирование течения болезни и эффективности выбранной терапии;
- прогнозирование длительности лечения.
Современные медицинские технологии позволяют с максимальной точностью определить генотип гепатита С. Для этого используются полученные результаты исследований крови и плазмы.
Наиболее эффективными методами генотипирования гепатита С при исследованиях крови и плазмы больного являются:
- прямое секвенирование;
- полимеразная цепная реакция;
- обратная гибридизация с зондами на мембране.
Многие пациенты задают вопрос, где сдать анализ на генотип гепатита С. Если речь идет о распространенных генотипах 1-3, то сегодня подобные исследования проводят практически все местные лаборатории (Инвитро и т.д.). Если же генотип HCV не удалось узнать и необходимо дополнительно сдать кровь на специфические штаммы 4-6, исследования проводятся в специализированных центрах, которые расположены в крупных городах.
Лечение гепатита С индийскими препаратами
В начале ХХІ в. медицина сделала огромный прорыв в лечении гепатита С. Были открыты новые аналоги противовирусных препаратов – индийские дженерики, которые оказывают прямое действие на вирус HCV и способствуют полному излечению от вирусного гепатита С практически всех генотипов.
Среди таких препаратов – МайХеп, СовиХеп, Вирсо, Ледифос, Хепсинат-ЛП, Надтак.
Преимущественно отзывы об индийских препаратов позитивные. Вот что пишут на форумах в интернете.
Таким образом, определение генотипа гепатита С является необходимой мерой в лечении гепатита С, ведь именно от результатов генотипирования зависит выбор методов терапии, ее продолжительность и результат.
Представление о методах передачи HCV менялось по мере изучения специфики структуры вируса и патогенеза развития заболевания. В настоящее время причины гепатита С установлены окончательно. На основании данных клинических испытаний и практического опыта доктора могут назвать наиболее вероятные и распространенные пути инфицирования, определить, кто входит в группу риска по заражению вирусом.

Статистика свидетельствует о том, что патология наиболее распространена в развивающихся странах. В Европе инфицировано менее 1% населения («лидирует в этом отношении Италия, а в Великобритании и Скандинавии вирус выявлен менее чем у 0,1% населения). В Африке эта цифра превышает 10% (в Египте приближается к 15–20%). В странах ЕС порядка половины пациентов старше 65 лет. Это связывают с отсутствием адекватных мер проверки донорского материала.
Сейчас подобный риск сведен к минимуму, а рост количества заболевших объясняют внутривенным введением наркотических средств уже использованным шприцем. Большую роль играет несоблюдение правил личной гигиены, стремление сэкономить при посещении сомнительных в плане следования нормам дезинфекции салонов и медицинских кабинетов.
Иногда выявление причины заболевания гепатитом С важно для предупреждения повторного инфицирования, так как перенесенный HCV не сопровождается формированием специфического иммунитета. Изменчивость структуры вируса делает невозможным (на сегодняшний день) разработку вакцины, эффективной в отношении всех генотипов патогена.
Причины возникновения гепатита С у взрослых
Появление HCV в организме – следствие попадания патогена в системный кровоток. Вирус реплицируется только в клетках печени и характеризуется исключительно гематогенным путем передачи. Причины гепатита С у взрослых женщин и мужчин редко связывают с половыми контактами. Особенно если ни один из супругов не страдает от заболеваний, сопровождающихся иммунодефицитом.
Причины гепатита С у мужчин помимо гематогенной передачи связывают с гомосексуальными контактами. Выделение крови при анальном сексе усиливает вероятность заражения. Если при вагинальном половом акте риск передачи редко превышает 3–4%, при кровоточащих трещинах вокруг анального отверстия эти цифры возрастают вдвое. Такой же риск передачи HCV у взрослых мужчин гетеросексуальной ориентации, но предпочитающих жесткий секс, сопряженный с риском повреждения эпидермиса и слизистых оболочек.
Причины возникновения гепатита С у взрослых связывают с сочетанием двух факторов – снижения иммунитета и контакта крови здорового человека с инфицированной.
Острая стадия гепатита Ц развивается вскоре после инфицирования. Точные сроки инкубационного периода неизвестны, так как на таком этапе патология диагностируется крайне редко (обычно, случайно), протекает бессимптомно.
Причиной инфицирования гепатитом С может быть:
- при использовании игл, режущих инструментов с частицами засохшей крови больного человека;
- при половом акте, особенно если он сопровождается образованием трещин, ранок с выделением крови;
- при оральном сексе, если у одного из партнеров есть повреждения эпителия ротовой полости (стоматит, герпес и т.д.), а у другого – нарушения целостности кожи и слизистой половых органов;
- при гемотрансфузионных процедурах, пересадке органов (в настоящее время случаи инфицирования таким путем не регистрируются).
Доктора дают шанс 10–15% на самостоятельное выздоровление после острой формы гепатита С. Применение интерферонов для лечения подобной разновидности заболевания часто сопровождается побочными реакциями со стороны желудочно-кишечного такта (понос, рвота, тошнота) и имеет множество противопоказаний. Поэтому при диагностировании HCV в острой форме при условии удовлетворительного самочувствия больного доктора не сразу начинают лечение, а ждут несколько недель. Тенденция к снижению виремии служит предиктором самостоятельного излечения.
Для острой HCV-инфекции характерно бессимптомное течение. Ярко выраженные клинические проявления обычно являются следствием сопутствующих заболеваний.
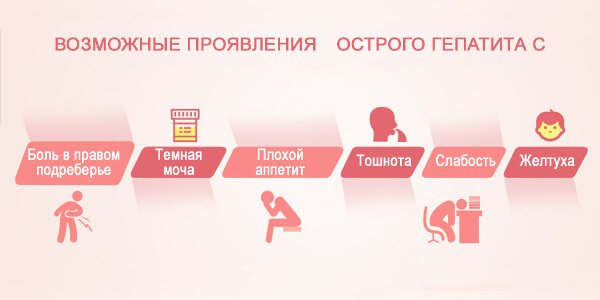
Так, причина желтухи у больных гепатитом С заключается в:
- поражении печени в результате приема лекарственных препаратов, других форм вирусных и энтеральных гепатитов, злоупотребления алкоголем;
- коинфекции ВИЧ;
- повторном инфицировании HCV;
- ослабленном здоровье под влиянием иммунодефицитных состояний (онкологические заболевания, химиотерапия, врожденные пороки развития и т.д.).
Появление ярко выраженных симптомов при остром гепатите С является предиктором тяжелого течения патологии.
Хроническая стадия HCV-инфекции является частым (до 80% случаев) продолжением острой формы патологии. Обычно хронизация болезни, как и острая фаза, проходит незаметно для больного. Поэтому, когда вирус диагностируют через несколько лет после инфицирования, ни пациент, ни врач не в состоянии четко установить причины заражения.
Если диагностирован острый гепатит С, причины заражения заключаются в попадании патогена в кровоток. Развитие хронической формы патологии обусловлены особенностями организма самого пациента. Специалисты затрудняются точно объяснить от чего гепатит С переходит в вялотекущий патологический процесс.
Факторами риска подобного исхода служат:
- хронический стресс;
- переутомление, недосыпание;
- снижение иммунитета вследствие тяжелых хронических инфекций (туберкулез и прочие системные бактериальные, микотические и вирусные заболевания);
- наличие ВИЧ;
- злокачественные поражения системы кроветворения;
- применение необходимых для сохранения здоровья, но токсичных для печени лекарственных препаратов.
Нельзя исключить и психологические причины гепатита С. Сейчас в официальную медицинскую терминологию прочно входит понятие психосоматики. Различные неврологические нарушения, вызванные эмоциональным состоянием человека, негативно влияют на работу иммунной системы, пищеварительного тракта. Таким образом, психология может стать одной из причин перехода острого HCV в хроническую форму, и быстрого развития патологии.
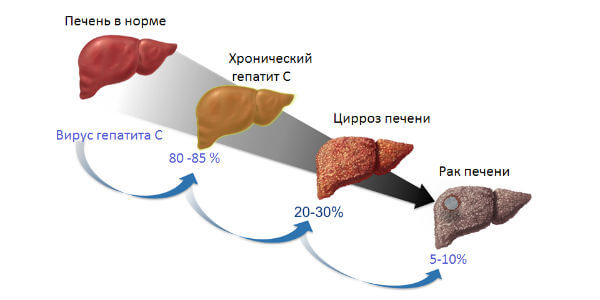
Переход острого гепатита С в хронический
Доктора предполагают, что основные причины перехода острого гепатита в хронический связаны не только с состоянием иммунной системы. Из-за отсутствия клинических признаков патологии человек не знает о присутствии патогена в крови и продолжает вести привычный образ жизни.
Считают, что причины хронического гепатита С могут быть связаны с:
- особенностями питания (употреблением жирной пищи, блюд, приготовленных с большим количеством масла и животных жиров, фастфуда, сладких газированных напитков, энергетиков, кондитерских изделий и т.д.);
- злоупотреблением алкоголем;
- вредными привычками (курением, введением наркотических веществ);
- переутомлением;
- приемом различных препаратов по назначению врача либо самостоятельно, негативно на течение патологии могут повлиять антибиотики, противовирусные средства, противогрибковые препараты, различные стимуляторы.
Не последнюю роль в хронизации процесса играют и факторы окружающей среды: экология, качество продуктов питания, питьевой воды. Многим приходится работать более 8–10 часов в сутки, что приводит к переутомлению, хроническому стрессу и общему ослаблению организма.
В группу риска попадают пациенты с иммунодефицитом (вне зависимости от причины), аутоиммунными заболеваниями, онкологией и другими тяжелыми системными патологиями.
Если болезнь диагностирована на стадии острого гепатита С, возможно предсказать вероятность развития хронического течения по иммуноглобулинам к определенным антигенам (протеинам капсида и оболочки вируса). Но выявление антител класса М, появляющихся на начальных стадиях инфекции, происходит крайне редко и часто случайно (при рутинном прохождении медосмотра, планировании беременности либо уже после зачатия).
Опасность состоит в том, что человек обычно не знает о заболевании, что повышает вероятность передачи другому патогена. Особенно высок риск для родных и членов семьи, проживающих вместе с инфицированным. Также для людей с подобным диагнозом подходят не все профессии, со списком подходящих работ можно ознакомиться здесь.
Заражение может произойти при:
- использовании общих предметов гигиены (особенно контактирующих с кровью);
- перевязывании открытых кровоточащих ран;
- использовании зубной щетки больного;
- контакте с испачканным кровью бельем и одеждой.
С учетом распространенности вируса, ежегодный анализ на антитела к гепатиту С рекомендуют каждому человеку старше 18 лет.
Причины заболевания у детей
В соответствии со статистикой, предоставленной американскими специалистами в области гепатологии, основные причины возникновения гепатита С у новорожденных и детей до 3 лет связаны с вертикальной передачей от инфицированной матери (внутриутробное либо интранатальное заражение). Риск подобного способа передачи составляет около 3–5% и до 10% при наличии факторов риска (например, ВИЧ у беременной женщины).
В остальном причины возникновения гепатита С у детей такие же, как и у взрослых: попадание вируса в кровь при медицинских процедурах, нарушении правил гигиены ребенка.
Последствия прогрессирования HCV-инфекции у детей, особенно младшего возраста, спрогнозировать очень сложно. Если ребенок проживает в социально благополучной семье, родители готовы проводить терапию, то вероятность положительного прогноза высока. Обычно детям назначают интерфероны и поддерживающее гепатопротекторное лечение.
Но если семья социально неблагополучна, то родители крайне редко соблюдают рекомендации врача относительно необходимости проведения анализов и применения лекарственных средств.
У таких детей организм ослаблен в результате:
- ВИЧ (не исключено внутриутробное инфицирование);
- авитаминоза;
- нехватки массы тела;
- системных инфекций;
- плохого питания и других причин.
Кроме того, у любого ребенка дошкольного и младшего школьного возраста иммунитет работает не так, как у взрослого человека. Поэтому вероятность самостоятельного излечения острой формы патологии низка, и гепатит С обычно приобретает хроническое течение.
Чтобы снизить вероятность тяжелого поражения печени у ребенка, рожденного от больной матери, непосредственно в роддоме берут анализ методом ПЦР. ИФА не информативен, так как до 3–4 лет в крови детей могут циркулировать IgG к HCV.
Ошибки в анализах
Существуют две основные разновидности тестов для выявления HCV. Это ИФА (иммуноферментный анализ) и ПЦР (полимеразная цепная реакция). В первом случае в крови обнаруживают антитела к HCV, во втором – РНК патогена.
ПЦР является наиболее точным исследованием, и получение сомнительного результата обычно связано с одним из следующих факторов:
- ошибки, сделанные непосредственно при заборе крови;
- несоблюдение температурного режима хранения и транспортировки крови;
- ошибки во время постановки реакции.
При соответствующей квалификации лаборантов, осуществляющих манипуляцию забора крови и выполняющих исследования, вероятность ложного результата ПЦР низкая. В любом случае после проведения теста на качественное обнаружение вируса, проводят количественное определение и генотипирование. Таким образом риск ошибки при диагностике сводится к нулю.
Если предполагают ложноположительный тест на гепатит С, причины могут состоять в следующем:
- беременность (вне зависимости от срока гестации);
- тяжелые системные инфекции (например, туберкулез), сопровождающиеся массивной выработкой иммуноглобулинов;
- аутоиммунные заболевания;
- онкология;
- ВИЧ.
Именно поэтому позитивный результат ИФА должен быть в обязательном порядке подтвержден качественным и количественным тестом ПЦР. Однако и негативный ИФА при наличии симптомов и лабораторных признаков, указывающих на поражение печени, требует выполнения ПЦР.
Профилактические мероприятия
Для предупреждения инфицирования достаточно придерживаться простых правил профилактики. Нужно ограничить сомнительные сексуальные контакты (это касается лиц как мужского, так и женского пола) и обязательно пользоваться презервативами. Требуется осторожность при посещении косметологов и маникюрных кабинетов.
Перед визитом в стоматологическую клинику либо частную лабораторию необходимо поинтересоваться отзывами, а лучше лично уточнить, каким образом происходит стерилизационная обработка используемых приборов и устройств. Также следует по возможности избегать контакта с чужой кровью, а при необходимости обработки раневой поверхности пользоваться перчатками.
Читайте также:


