При гриппе могут воспалиться десна
Многие пациенты сталкиваются с тем, что во время гриппа или ОРВИ болит не только горло и голова, но и зубы, десны или скулы (см. также: что делать, если при жевании возле уха болит скула?). Почему возникает этот симптом? Чаще всего дискомфорт вызывает давление, возникающее в гайморовых пазухах, а также активное размножение во рту бактерий. Если болят зубы при простуде, их как правило не нужно лечить – дискомфорт пройдет после выздоровления. Однако иногда боль в зубах и в области десен может стать осложнением серьезного заболевания, которое не поддается домашней терапии.
Причина болей в зубах во время респираторных заболеваний и способы их устранения
Чтобы уменьшить дискомфорт, нужно ограничить употребление напитков, содержащих кислоту. Необходимый для скорейшего выздоровления витамин C можно получать не из чаев, приготовленных по рецептам народной медицины, а при приеме аптечной Аскорбиновой кислоты или Ундевита.
При ОРВИ зубы могут болеть из-за сухости во рту. Из-за насморка больной не в состоянии нормально дышать носом, появляется кашель, постоянно пересыхает слизистая рта. Нехватка слюны провоцирует откладывание на зубах сахара, кислот и других веществ, которые способны портить эмаль и усугубить существующие у человека проблемы в ротовой полости. Это и является основной причиной зубной боли.
При простуде боли в зубах могут быть симптомом общей интоксикации. В организме активно размножаются болезнетворные микроорганизмы, отравляя его продуктами своей жизнедеятельности.
Обычно заболеванию сопутствует расстройство работы кишечника. Пациента беспокоит постоянная тошнота, рвота и диарея. Желудок во время болезни вырабатывает большое количество желудочного сока, в котором преобладает кислота. Поднимаясь по пищеводу вместе с рвотными массами, кислота попадает на эмаль и постепенно ее разрушает. Пациент ощущает сильный дискомфорт – у него ломит зубы по всей поверхности, они становятся чувствительными к термическим раздражителям.
Боли в челюсти при ОРВИ
Зубная боль при простуде может быть следствием воспаления тройничного нерва (см. также: что делать, если застудили зубной нерв?). Этот недуг развивается из-за вирусного поражения и воспалительного процесса в суставе челюсти. Проникающая к нерву и сплетениям сосудов инфекция быстро распространяется и иногда заставляет болеть все лицо.
Пациент чувствует, что у него ломит челюсть и болит зубной ряд с той стороны, где развивается воспаление (рекомендуем прочитать: к какому врачу обращаться и что делать, если болит челюсть?). Заболевание сопровождается слабо заметным отеком лица, а при попытках зевнуть или проглотить пищу человек ощущает сильный дискомфорт.
При воспалительном процессе в тройничном нерве специалист назначит противовоспалительные препараты и антибиотики. Одним из часто используемых средств при этом диагнозе является Карбамазепин. Для лечения также используются физиопроцедуры: электрофорез, ультразвуковая и магнитная терапия.
Уменьшить дискомфорт в зубах при воспалении тройничного нерва можно несколькими методами:
- использовать зубные капли, купленные в аптеке;
- рассасывать мятные конфеты;
- пожевать кусочек прополиса или приложить его к десне;
- набрать в рот немного горячего отвара шалфея и подержать на стороне, где ноет зуб.
В некоторых случаях простуда или грипп дают серьезное осложнение в виде гайморита. Гайморовы пазухи находятся рядом с верхней челюстью, и у многих людей зубы располагаются достаточно близко к ним. Из-за развития болезни и концентрации жидкости с гноем в пазухах растет давление на кость, поэтому возникает болезненность в ротовой полости. Иногда гайморит провоцирует болевой синдром в висках, скулах, боль распространяется на всю верхнюю челюсть и усиливается при наклоне головы.
При крайне запущенном гайморите специалист применяет пункцию. Пазуха носа прокалывается, после чего из нее вымывается скопившаяся жидкость, являющаяся источником инфекции. Для полного излечения потребуется от 3 до 10 процедур.
Для облегчения дыхания 5–7 дней применяются сосудосуживающие капли, а также препараты, разжижающие слизь в носу. Часто в терапии используется Синупрет – средство на основе натуральных компонентов.
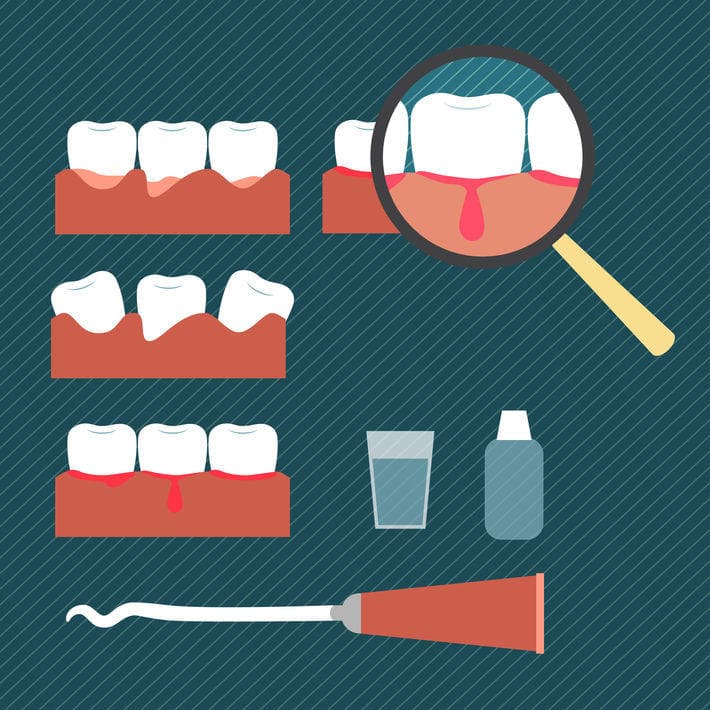
Воспаление в деснах во время простуды
Многие пациенты сталкиваются с тем, что при простуде возникает воспаление десен. Человека беспокоят разные симптомы:
Развитие патологического процесса связано с недостаточно эффективной работой иммунной системы – организм не в силах справиться с активно размножающимися микроорганизмами, которые поражают мягкие и твердые ткани ротовой полости. При высокой температуре тела и недостаточном поступлении жидкости в организм возникают благоприятные условия для развития бактерий, находящихся между зубами и десной, а продукты их жизнедеятельности вызывают раздражение слизистой.
Воспаление десен при простуде часто возникает на фоне вирусной инфекции и поражения тройничного нерва. У пациента сводит челюсть, слегка опухает лицо, но это не самый тяжелый вариант воспалительного процесса (рекомендуем прочитать: от чего может сводить нижнюю челюсть?).
При наличии гайморита на слизистой полости рта могут образовываться гнойные мешочки, которые оказывают давление на корни зубов, вызывая болевые ощущения. В этом случае понадобится не только пункция пазух носа, но и хирургическое удаление участков десен с очагами нагноения.
Чтобы ускорить процесс выздоровления и уменьшить воспаление, развивающееся в мягких тканях, можно использовать специальные средства:
- Хлоргексидин. Жидкость можно смешать с кипяченой водой в пропорции 1:1 и применять для полоскания рта 3–4 раза в день. Действие антисептика направлено на уничтожение патогенной флоры.
- Метронидазол. Таблетку препарата необходимо растолочь и растворить в стакане теплой воды. Средство также применяется для полосканий.
- Ибупрофен. Медикамент, который можно использовать при сильной зубной боли и высокой температуры. Он обладает анальгезирующим, жаропонижающим и противовоспалительным действием.
- Парацетамол. Относительно безвредный препарат, который используется при слабо выраженных болях. Параллельно средство способствует понижению температуры тела.

Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
- противовоспалительные: в их состав входят антибактериальные препараты, антисептики, такие как метронидазол, хлоргексидин и пр. Они призваны остановить размножение болезнетворных бактерий и уничтожить их;
- заживляющие и ускоряющие регенерацию: основываются на регенерантах и репарантах в составе, стимулируют процесс восстановления нормальной структуры тканей;
- противогрибковые: это специфические средства, используемые в стоматологической практике реже. Они применяются в случае диагностирования грибковой или сочетанной инфекции, с которой связано воспаление десен;
- обезболивающие: некоторые мази содержат лидокаин или другие местные анестетики, которые позволяют эффективно справиться не только с болью, но и с зудом, а также повышенной чувствительностью.
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
- Профессиональная гигиена полости рта. Чистку зубов у гигиениста дважды в год необходимо проходить даже здоровым людям. При остром воспалении процедуру придется отложить, но после того как болезненные симптомы утихнут, важно избавиться от зубного налета и камня. Сегодня широко применяется ультразвуковая чистка для устранения твердых зубных отложений, а также метод Air Flow для ликвидации мягкого налета.
- Физиотерапия. Есть несколько видов физиопроцедур, помогающих закрепить результаты основного курса лечения:
- дарсонвализация: ее используют при отсутствии гнойных процессов. Воздействие на ткани токами высокой частоты позволяет улучшить кровоснабжение и скорее справиться с недугом;
- электрофорез: метод сочетает в себе воздействие тока и применение лекарственных препаратов. Могут быть использованы растворы витаминов для укрепления сосудистой стенки, улучшения кровотока;
- массаж: воздействие на ткани выполняется путем применения вакуумного аппарата. Это необходимо для улучшения кровотока и оттока лимфы, устранения отечности.
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.

Почему болят десна при простуде? Простудное заболевание - явление само по себе неприятное, которое сопровождается общей слабостью, повышенной температурой, кашлем и насморком. Очень часто к этим симптомам добавляется еще и зубная боль или боль в деснах.
Во время простудных заболеваний многие больные жалуются на отекание и ноющую боль в деснах. Причиной может быть повышенная температура, которая способна провоцировать болезненные ощущения в различных частях организма, в том числе в деснах и зубах. Во время болезни иммунитет человека значительно снижен, что дает возможность бактериям и микробам беспрепятственно проникать в организм, размножаться и быть причиной различных заболеваний. Другими причинами возникновения боли в деснах может быть воспаленный тройничный нерв или гайморит.
Несмотря на болезненные ощущения, не стоит забывать о гигиене ротовой полости даже во время болезни. Чистка зубов и языка два раза в день уничтожает огромное количество микробов, которые атакуют организм. В период простуды иммунитет ослаблен и организму сложнее бороться с вирусами. Даже небольшой сквозняк может стать причиной воспаления тройничного нерва. Если есть возможность, лучше остаться дома.
Лечение десен при простуде в домашних условиях
Есть несколько народных рецептов, которыми издавна спасались наши предки от боли в деснах:
- Обезболивающим эффектом обладает прополис. Это хороший природный антисептик, который не только поможет унять боль, но и окажет антибактериальное действие на слизистую полости рта, а также поможет избежать образованию гнойного нарыва.
Прополис – это пчелиный клей, который широко используется в природном виде или в настойке. Оба средства хороши как для десен, так и для зубов. Прикладывают прополис к деснам с больной стороны. Не менее эффективным является метод полоскания зубов настойкой прополиса. В обоих случая следует помнить, что глотать прополис категорически не рекомендуется.
- Чеснок. Используется во всех народных методах лечения воспаления десен, в том числе и во время простуды. Способы применения:
- Разрезать зубчик чеснока и натирать им воспаленные десны несколько раз в день. Можно приложить половинку зубчика к наиболее воспалившемуся участку на несколько минут.
- Мелко растолочь два зубчика чеснока и развести простоквашей. Получившуюся смесь втирают в десны на протяжении всей болезни.
- Имбирь. Заварить крепкий имбирный чай и полоскать им рот. Можно кусочком имбиря натереть десны.
- Хорошо снимают боль в деснах травяные отвары из шалфея, мяты, тысячелистника, чабреца. Можно использовать настой из смеси этих трав или заваривать их по отдельности.
- Чай. Черный чай богат дубильными веществами, которые снимают отечность, помогают устранить кровоточивость и унять боль. Пакетик чая, смоченный в теплой воде, прикладывать к десне на 15 минут, после чего в течении получаса не рекомендуется принимать пищу.
- Перекись водорода смешать в равных количествах с теплой водой и полоскать рот после приема пищи. Эта смесь также эффективна для снятия боли, оказывает противовоспалительное действие.
- Пищевая сода. Одну чайную ложку пищевой соды растворяют в стакане горячей воды, дают немного остыть. Содовый раствор не только успокаивает зубную боль, но и устраняет белый налет на деснах и языке, вызванный скоплением болезнетворных бактерий.
- Сильную боль поможет унять герань. Для этого стоит немного размять пару листиков цветка и приложить к десне. Обычно боль стихает через несколько минут.

Перед тем как приступить к лечению боли в деснах с помощью гомеопатических средств, нужно проконсультироваться с врачом-гомеопатом. Лекарства, даже если они растительного происхождения, требуют аккуратности в применении. Только используемые по назначению врача и в рекомендуемых дозах, они способны облегчить состояние больного и избавить от болезненных ощущений, не причиняя вреда здоровью.
Лечение лекарственными препаратами при простуде, хоть и имеет эффект, однако считается самым опасным. В связи с возможностью негативного влияния на другие органы и системы, принимать лекарства следует только по назначению врача.
Опасные причины болей в деснах
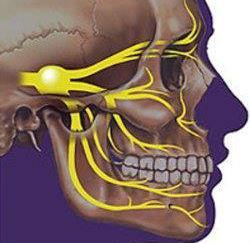
Все вышеперечисленные методы значительно облегчают состояние больного при простуде, но не стоит пренебрегать визитом к стоматологу. Только в результате медицинского осмотра можно установить причину возникновения боли и назначить эффективное лечение. Чаще всего назначается курс противовоспалительных препаратов, а для укрепления иммунитета - комплекс витаминов и минералов, в состав которых обязательно входит кальций.
Не исключены случаи, когда пациента направляют к невропатологу. Это связано с воспалением тройничного нерва, диагностировать которое и назначить лечение может только врач. При попадании вирусной инфекции в организм, воспаляется тройничный нерв, что также может сопровождаться сильной болью в деснах. При этом болят не только зубы, но и вся челюсть, особенно с той стороны, где протекает воспаление. Наблюдается отечность лица, любые лицевые движения, пережевывание пищи и глотание также сопровождаются болью. Чаще всего в этом случае назначается курс антибиотиков и прогревание электрофорезом.
Болевые ощущения в деснах также могут быть вызваны скоплением гноя. В этом случае назначается хирургическая операция для его удаления. Чтобы удалить нагноение, в десне делается надрез, тщательно вычищаются скопления гноя и ставится дренаж. Процедура не очень приятная, однако, если вовремя ее не провести, можно лишиться зуба.
И стоит помнить о том, что воспалительный процесс и образовавшийся в пазухах гной, сами по себе не пройдут и лечение необходимо.
Закупорка верхнечелюстных пазух также может сопровождаться зубной болью или болью десен. При гайморите на деснах образуются гнойничковые наросты, которые оказывают давление на корни зубов, доставляя тем самым немало мучений больному. Причиной боли в деснах может быть осложнение, начавшееся после болезни, поэтому без стоматологической помощи здесь не обойтись.
Важно помнить! Отечность и боль в деснах при простуде – это сигнал к тому, что следует неотлагательно начинать лечение, чтобы предотвратить развитие болезней и возможных осложнений. А также помочь организму восстановиться после перенесенной простуды и укрепить ослабленный иммунитет.
ОРВИ, грипп, заболевания ЛОР-органов или обыкновенная простуда сами по себе приносят массу неприятностей. У больного повышается температура, появляется озноб или лихорадка, насморк, кашель.
Ситуация значительно ухудшается, когда к общим проявлениям простуды прибавляется боль в зубах. Почему болят зубы при простуде? Является ли это нормой, и как правильно лечится простуда зубов?
Почему болят зубы и воспаляются десны при простуде?

На самом деле зубная боль при простудных заболеваниях встречается часто. Она нередко лишь отдает в десны, скулы или щеки, но сами зубы могут не болеть (рекомендуем прочитать: что делать, если опухла щека, но зуб не причиняет дискомфорта?). В некоторых случаях болевой синдром вызван исключительно простудой, а в других происходит обострение уже имеющихся проблем в ротовой полости.
ЧИТАЕМ ТАКЖЕ: какие противовоспалительные препараты эффективны при зубной боли?
Так от чего же болят зубы при простуде? Главные причины:
- Воспаление тройничного нерва. Его может спровоцировать грипп, ОРЗ, ОРВИ и любой другой вирус. Пациент думает, что болят зубы, однако неприятные ощущения лишь проецируются на челюсть ввиду близкого расположения нерва (рекомендуем прочитать: что делать, если болят все зубы одновременно?). Появляется тянущая боль, воспаление, отек.
- ЛОР-заболевания. Ангина, фарингит или тонзиллит часто вызывают воспаление десен и дискомфорт. Такое случается при массовом размножении бактерий и недостаточной гигиене ротовой полости.
- Гайморит и синусит. Чаще всего они являются осложнениями после перенесенных респираторных заболеваний. Забитые верхнечелюстные пазухи вызывают боль, дискомфорт и отечность во рту. Ситуация усугубляется, когда гнойное воспаление переносится на десны (в этом случае болит вся ротовая полость). На десне появляются гнойные мешочки, которые необходимо иссекать хирургическим путем.
- ОРВИ или ОРЗ. Речь идет об обыкновенной простуде, при которой всегда появляется насморк. Излишек мокроты и ее труднопроходимость создают сильное давление на верхнюю челюсть, вследствие чего и возникает зубная боль при простуде. Больной чувствует, что верхнюю челюсть ломит или сводит (рекомендуем прочитать: почему сводит нижнюю челюсть и что делать?).
- Высокая кислотность желудка. Тяжелая форма гриппа иногда сопровождается тошнотой и рвотой. При расстройствах ЖКТ кислотность желудочного сока повышается. Во время рвотных позывов кислота частично оседает на зубах, разрушая эмаль.
- Чрезмерное употребление кислых напитков и продуктов питания. Все знают, что витамин С ускоряет выздоровление, поэтому в период болезни налегают на чай с лимоном. Однако кислота пагубно воздействует на эмаль — возникает чувствительность и болезненность.
- Сухость во рту. При насморке больной обычно дышит ртом, поэтому слизистая пересушивается. Недостаток слюны способствует размножению бактерий, которые становятся причиной стоматологических проблем и воспаления.
- Плохая гигиена рта. При наличии высокой температуры и слабости некоторые люди начинают пренебрегать регулярной чисткой ротовой полости (рекомендуем прочитать: как можно сбивать высокую температуру на зубы?).
- Обострение уже имеющихся патологий. Ослабление иммунитета и общий воспалительный процесс в организме могу обострить стоматологические заболевания.
ЧИТАЕМ ТАКЖЕ: ломит челюсть: причины и способы устранения боли
Что делать, чтобы снять боль?
При отсутствии болезней зубов, когда боль вызвана исключительно простудой, неприятные признаки исчезают после полного выздоровления. Однако не следует терпеть боль — можно избавиться от нее при помощи медикаментов или домашних средств.
- прием обезболивающих препаратов,
- применение антигистаминных средств,
- использование специальных зубных паст,
- народная медицина.
ЧИТАЕМ ТАКЖЕ: что делать, если застудил зубной нерв?
- Ибупрофен,
- Темпалгин,
- Баралгин,
- Нурофен,
- Найз,
- Дексалгин,
- Парацетамол (Эффералган, Тайленол),
- Анальгин,
- Пенталгин и др.
Принимать обезболивающие средства нужно только по инструкции. Нельзя превышать максимально допустимую дозировку или количество приемов в сутки. Такие препараты имеют ряд побочных эффектов, поэтому относиться к ним следует с осторожностью.
Антигистамины не способны лечить причину болезни (вирус), тем не менее, они эффективно снимают неприятную симптоматику. Противоаллергические лекарства направлены на устранение отечности и воспаления тканей. Данные признаки сопутствуют любой простуде, они же и вызывают боль в зубах. В настоящее время многие врачи наряду с основной терапией назначают кратковременный курс приема антигистаминных препаратов, что особенно распространено при заболеваниях у детей. В дополнение, антигистамины исключат аллергическую реакцию на любое из принимаемых средств.
![]()
Эриус,- Супрастин,
- Диазолин,
- Тавегил,
- Ломилан,
- Кларитин,
- Телфаст,
- Зиртек и др.
В аптеках представлено множество линий специализированных лечебных зубных паст и ополаскивателей. В зависимости от симптомов, подойдут пасты для воспаленных или кровоточащих десен, для устранения чувствительности зубов, укрепления и восстановления эмали, закрытия канальцев.
Народные методы терапии имеют антисептическое, бактерицидное, противовоспалительное действие и направлены на устранение всех симптомов:
![]()
Сода, соль и йод. На стакан теплой воды понадобится по 0,5 ч.л. соды и соли, а также 3-5 капель йода. Полоскать рот нужно каждые 2 часа.- Отвары целебных трав (ромашка, шалфей, кора дуба, зверобой). На 2 стакана воды взять 2 ст.л. сухой травы. Кипятить на медленном огне 15 минут, после чего остудить и процедить. Применять в виде полосканий или компрессов.
- Масло гвоздики. Смочить ватный тампон в гвоздичном масле или его смеси с валокордином, прикладывать к болезненному участку.
- Настойка прополиса. Обрабатывать ротовую полость при помощи бинта, ватного тампона или спрея.
Консультация ЛОРа и стоматолога
Квалифицированная медицинская помощь специалиста способствует постановке правильного диагноза и подбору курса лечения. Кроме осмотра у терапевта, может понадобиться посещение ЛОРа или стоматолога.
Прием у ЛОРа обязателен, если:
- развился гайморит, синусит,
- присутствуют симптомы ангины или фарингита,
- насморк не проходит в течение 10 дней,
- наблюдается сильная заложенность пазух, мокрота не разжижается, имеет характерный окрас.
Прием у стоматолога обязателен если:
![]()
боль в зубах не прошла после выздоровления (зубы ноют более двух недель),- появились гнойные мешки на слизистой оболочке,
- наблюдается кровоточивость десен,
- развился флюс,
- наблюдается появление большого количества налета (понадобится профессиональная чистка).
Своевременный визит к специалисту поможет решить проблему на ранней стадии. Серьезный подход к здоровью исключит развитие осложнений.
Профилактика зубной боли и воспаления десен
Профилактические меры помогут избежать болевых ощущений и воспалительного процесса:
- регулярная и тщательная гигиена рта (для профилактики на время болезни можно сразу перейти на противовоспалительную пасту, или пасту для чувствительных зубов),
- пить достаточное количество жидкости,
- не злоупотреблять лимонами и другими цитрусовыми (витамин С выпускается в таблетках),
- следовать курсу терапии, принимать все необходимые препараты (это ускорит выздоровление).
Читайте также:





