При гепатите может подташнивать или нет

Вирусный гепатит С — коварное заболевание, нередко характеризующееся бессимптомным течением, из-за которого диагностировать и подбирать подходящее лечение достаточно сложно. Наиболее распространенная форма этого недуга — хронический ВГС, на ранних стадиях которого пациент может ощущать себя вполне комфортно и даже не подозревать о своем состоянии.
Но в каких случаях возникает тошнота при гепатите С? Можно ли принимать лекарства, купирующие этот неприятный симптом? Что делать, если больного тошнит? Подробные ответы на каждый из этих вопросов вы сможете найти в этой статье.
Общие симптомы
Вирусный гепатит С является довольно распространенным заболеванием. Он встречается на территории большинства страна мира, но особое распространение эта болезнь получила на территории бывшего СССР, в частности, в России.
Для того, чтобы выяснить, какими бывают приступы тошноты при ВГС и как с ними справляться, следует подробнее изучить симптоматику рассматриваемого недуга. Следует сразу отметить, что клиническая картина ВГС неоднородна, и болезнь можно спутать с какой-либо другой вирусной инфекцией. Например, для этого заболевания характерны симптомы, наблюдаемые при гриппе.
Также симптомами ВГС могут быть следующие проявления:
- Боли в правой подреберной части живота.
- Депрессивное состояние, быстрая утомляемость, апатия.
- Повышенная сонливость, сменяющая периоды бессонницы.
- Повышенная температура тела, в некоторых случаях — колебания артериального давления.
- Желтый оттенок кожи и глазных склер пациента, покрасневшие ладони.
- Обесцвеченные каловые массы, моча оттенка темного пива.
- Расстройство желудка, жидкий стул и диарея.
Приступы тошноты и рвоты также являются частым признаком гепатита С. Симптому могут быть как очень явными, так и незначительными. Именно по этой причине пациенты нередко игнорируют заболевание на ранних стадиях развития, из-за чего дальнейшая терапия гепатовируса значительно осложняется.
Приступы тошноты и рвоты

Гибель клеток самой крупной железы в теле человека провоцирует нарушение пищеварения и развития патологических процессов в органах желудочно-кишечного тракта. Как следствие, появляются изжога, рвота и тошнота. В случае проявления подобных симптомов, необходимо обратиться к врачу как можно быстрее.
Этиология возникновения патологий ЖКТ зависит от формы ВГС и уровня вирусной нагрузки. При хроническом течении болезни приступы тошноты возникают редко, а тошнит пациента только в единичных случаях. В то же время, при остром ВГС такие приступы могут быть регулярными.
Также приступы рвоты и тошноты при гепатите С возникают в случае общей интоксикации организма в результате гибели гепатоцитов и других разрушительных процессов в печени. В таком случае характерны незначительные рвотные позывы по утрам. Если же пациента обильно тошнит, и в массах рвоты присутствуют следы крови, это говорит о таком чрезвычайно опасном заболевании, как желудочное кровотечение.
Что делать в случаях приступов тошноты при ВГС?
Тошнота при гепатите С и рвота купируются соблюдением диеты с полным отказом от жирной и тяжелой пищи, а также медикаментозными средствами. Таким пациентам следует отказаться от жаренной, острой, кислой и пряной еды, а также воздерживаться от курения и употребления спиртных напитков.
Дополнительно справиться с тошнотой помогает мятный чай или отвар зверобоя. Это помогает облегчить общее состояние пациента во время основной терапии. Однако если наблюдается кровавая рвота необходимо срочно обратиться к врачу, так как подобный симптом может свидетельствовать об угрозе летального исхода.
Следует помнить, что при лечении ПППД принимать дополнительные лекарства можно только по назначению лечащего врача, так как далеко не все препараты сочетаются с Софосбувиров, Даклатасвиром, Ледипасвиром и Велпатасвиром.
Чаще всего врачи рекомендуют такие лекарства, как:
Важно помнить! При лечении современными ПППД ни в коем случае нельзя уменьшать дневную дозировку лекарственных средств. В противном случае, терапия будет неэффективна. Если больного стошнило в течение 2 часов после употребления лекарства, ему нужно принять еще одну дозу.
Воспалительные заболевания печени – распространенная причина патологий у миллионов людей на всей планете. Чаще всего патология возникает на фоне вируса гепатита С. Для этого вируса характерно проявление различных симптомов, которые зачастую ассоциируют с патологиями ЖКТ, убирая симптоматику, но не искореняя основную причину. Тошнота, изжога и рвота – повод забеспокоиться и сдать биохимический анализ крови с определением уровня печеночных ферментов. Не стоит заниматься самолечением, чем ранее будет диагностирован гепатит С, тем больше шансов на полное исцеление без ущерба для печени.
Почему возникает тошнота, изжога и рвота при гепатите С
Гибель клеток этого фильтрующего органа вызывает за собой нарушение режима пищеварения и следовательно провоцирует развития ЖКТ патологий – тошноты, рвоты и изжоги. В организме все взаимосвязано. При возникновении признаков проблем с ЖКТ рекомендована диетотерапия и обязательная консультация гастроэнтеролога с последующей диагностикой заболевания.
Этиология возникновения патологий ЖКТ обусловлена формой и тяжестью протекания заболевания.
Возникновение тошноты при ВГС
Как острые, так и хронические процессы в печени, вызванные вирусом гепатита С связаны с интоксикацией организма на фоне некроза гепатоцитов органа. В результате нарушения функции очистки, все токсины и шлаки вместо фильтрации в печени, попадают в кровоток пациента, провоцируя рвотный рефлекс. Чем интенсивнее эта реакция, тем тяжелее протекание болезни, от легкой тошнотности до рвотных позывов.
При HCV уровень ферментов и выработка желчи значительно снижаются – это ухудшает процесс переваривания питательных веществ, особенно жиров и проявляется диспепсическими расстройствами в виде тошноты и тяжести после еды.
Кроме диспепсии у людей нарушен процесс приема пищи, пропадает аппетит, происходит потеря веса.
Почему возникает изжога при HCV
Изжога при наличии вируса в крови – как следствие нарушение выработки желчи. Ферментов для обработки пищи во всех отделах пищеварения недостаточно. В результате их нехватки происходит застой пищи в области двенадцатиперстной кишки, что провоцирует процесс гниения, выработке токсинов и заброса пищи в желудок и пищевод. В результате заброса слизистая желудка и пищевода воспаляется, ослабевает сфинктер и как следствие следующая симптоматика:
Чувство изжоги не проходит даже в положении лежа и усиливается при наклонах. При постоянном возникновении изжоги не стоит постоянно грешить на дуодено-гастральный рефлюкс, рекомендуется сдать анализ на антитела к гепатиту С.
Рвота при гепатите С
Подташнивание по утрам, тяжесть после еды, горечь во рту и изжога больше характерны для хронического протекания гепатита С. При острой же форме болезни возникает рвота, причем многократная. В основном пациенты жалуются на сильную рвоту желчью, в процессе которой человек не испытывает облегчения от опорожнения желудка.
Если же в рвотных массах присутствуют следы крови – повод срочно вызвать скорую. Такой признак свидетельствует о желудочно-кишечном кровотечении, спровоцированном тяжелыми патологиями печени, в частности циррозом или гепатоцеллюлярной карциномой.
Уже давно известно, что вирус гепатита С провоцирует воспалительные процессы не только в печени. Обще доказано, что он также нарушает работу желчного пузыря и протоков вызывая холецистит и застой желчи.
Симптомы гепатита С, требующие немедленного обращения к врачу
Тошнота, изжога, и рвота для многих не повод для беспокойства. При помощи специальных антацидных препаратов, человек справляется с этими симптомами, без обращения к специалистам – что нежелательно. Но, если вкупе к этим симптомам наблюдаются следующие проявления, их мы перечислим ниже, следует немедленно пройти комплексное обследование.
Вас должны насторожить следующие патологии в организме:
- желтизна кожных покровов и склер;
- появление беспричинных синяков и аллергии, не связанной с употреблением пищевых продуктов;
- болевой синдром в правом подреберье;
- субфбрильная температура на протяжении недели и более;
- слабость, нарушение сна и головные боли;
- метеорзим, запор, сменяющийся диареей;
- изменение в цвете мочи и кала.
К какому специалисту нужно обратиться
Вышеперечисленные признаки – повод посетить терапевта или гастроэнтеролога. При проявлении таких признаков у детей и подростков необходимо в срочном порядке обратиться к педиатру. Постановка диагноза возможна лишь при комплексном обследовании – инструментальном, аппаратном и лабораторном.
Как справиться с неприятными симптомами диспепсии
Тошнота, рвота и изжога устраняется диетотерапией, медикаментами и народными средствами. Самостоятельно принимать лекарства без назначения врача – не рекомендуется, так как это может спровоцировать аллергию и еще большую интоксикацию печени.
В части медицинских препаратов купирование симптомов обусловлено следующими лекарствами:
Наряду с приемом этих препаратов обязательна диета, ограничивающая прием жиров. Прием пищи осуществляется дробно, небольшими порциями и с употреблением еды, приготовленной на пару или отваренной.
- Холодное и горячее – исключается.
- Жирное, жареное, соленое и кислое – противопоказано.
- Спиртные напитки и курение – исключены.
При восстановлении слизистой пищевода и желудка и купировании симптомов рацион можно изменить, с постепенным введением других продуктов в небольшом количестве.
Среди народных рецептов популярностью при тошноте пользуется чай с мятой или мелиссой, отвары зверобоя, подорожника, аромотерапия с маслами лаванды, цитрусовых или малины.
Также хорошо помогает акупунктура – надавив на точки, расположенные внутри запястья можно справиться с рвотными позывами.

Тошнота при гепатите С – проявление плохой работы желудка и кишечника, вызванной воспалением печени. Дискомфорт в подложечной области, часто предшествующий рвотным позывам, проявляется на всех стадиях заболевания. Он сопутствует многим проблемам органов ЖКТ и гепатобилиарной системы – желчного, протоков, печени. Симптом сопровождается снижением аппетита, расстройством пищеварения, горечью во рту и налетом на языке. Постоянная тошнота – повод для обращения к врачу. Усиление дискомфорта свидетельствует об интоксикации.
Почему возникают неприятные ощущения
Тошнота – тягостное ощущение в ротовой полости, глотке и эпигастральной области, которое очень часто предшествует рвоте. В зависимости от провоцирующего фактора иногда сопровождается:
- головокружением;
- повышением температуры;
- потливостью;
- неприятным привкусом во рту;
- слюнотечением.
При заражении вирусом гепатита С больных тошнит крайне редко. HCV не синтезирует ядовитых веществ, провоцирующих отравление. Поэтому тошнота возникает после инкубационного периода в преджелтушной фазе. Тошнить начинает при интоксикации, из-за которой активируется соответствующая зона в мозге.
Тошнота на фоне гепатита С – защитная реакция, которая возникает при слабой активации нервной дуги рвотного рефлекса. Неприятные ощущения проявляются при раздражении рецепторов в пищеварительных органах или воздействии продуктов обмена веществ на соответствующую область головного мозга.
Тягостное ощущение в эпигастрии при гепатите возникает вследствие нарушения работы гепатобилиарной системы. Печень выполняет детоксикационную и метаболическую функции. В случае их нарушения в крови накапливаются продукты распада белков и липидов, токсические вещества. На фоне отравления и появляется тошнота.
Типы тошноты при гепатите С:
- Рефлекторная. При HCV-инфекции в первую очередь страдают органы гепатобилиарной системы. В результате нарушается работа ЖКТ, раздражается рецепторный аппарат в пищевом тракте.
- Токсическая. На поздних стадиях гепатита отмечается массовый некроз печеночных клеток, из-за чего содержание токсинов в крови многократно увеличивается. Выраженность симптома зависит от степени печеночно-клеточной недостаточности.
- Обменная. У пациентов с терминальным циррозом возникает эндокринная и витаминно-минеральная недостаточность. Из-за нарушения биохимических реакций активируются рецепторы, провоцирующие рвоту.
Подташнивание при вирусном гепатите – естественная реакция организма на нарушение функций органов ЖКТ и отравление эндотоксинами. Но если интенсивность тошноты растет, следует обратиться к гастроэнтерологу. Иногда это свидетельствует об осложнениях – стеатозе, фиброзе.
Что делать, если замучила тошнота
Тошнота при гепатите С существенно ухудшает качество жизни. Для ее устранения используют разные препараты:
- седативные фитосредства (валериана, пустырник) – влияют на вегетативную нервную регуляцию, уменьшают возбудимость рвотных рецепторов;
- прокинетики (Мотилиум, Домстал) – нормализуют тонус желудочных и кишечных сфинктеров;
- антисекреторные средства (Моторикс, Мотинол) – понижают кислотность желудочного сока, устраняют тошноту и изжогу;
- антагонисты рецепторов серотонина (Зофран, Латран) – уменьшают чувствительность клеток, находящихся в рецептивной зоне мозга.
С тошнотой хорошо справляются средства альтернативной медицины. Достаточно выпить чай с измельченным корнем имбиря и перечной мятой.
При острой форме гепатита соблюдают стол №5 по Певзнеру. Основная цель диеты – химическое щажение печени, восстановление функций органов ЖКТ. Из рациона исключают:
- жирное и жареное мясо;
- кондитерские изделия;
- консервированные овощи;
- фаст-фуд;
- газированные напитки;
- кислые фрукты;
- трудноперевариваемые жиры;
- копчености.
Тошнота – неприятное ощущение в эпигастрии и глотке, которое часто возникает у больных гепатитом С. Для купирования симптома применяют медикаменты, диету и средства народной медицины.
Гепатит – это воспалительное заболевание печени, которое вызывается вирусами 6 различных типов. Острая и хроническая формы патологии проявляются различными симптомами. Клинические признаки хронического воспаления (тошнота, изжога, отсутствие аппетита) могут напоминать проявления других патологий ЖКТ.

Возникновение тошноты при гепатите связано с нарушениями пищеварения, которые возникают при гибели печеночных клеток. Симптоматическая терапия данного явления должна сочетаться с приемом препаратов для восстановления функции органа и щадящим режимом питания.
Причины возникновения
Нарушения работы пищеварительного тракта при вирусном гепатите и лекарственном поражении печени проявляются в виде изжоги, тошноты, в более редких случаях – рвоты. Этиология и особенности диспепсических симптомов обусловлены типом, формой и тяжестью протекания заболевания.
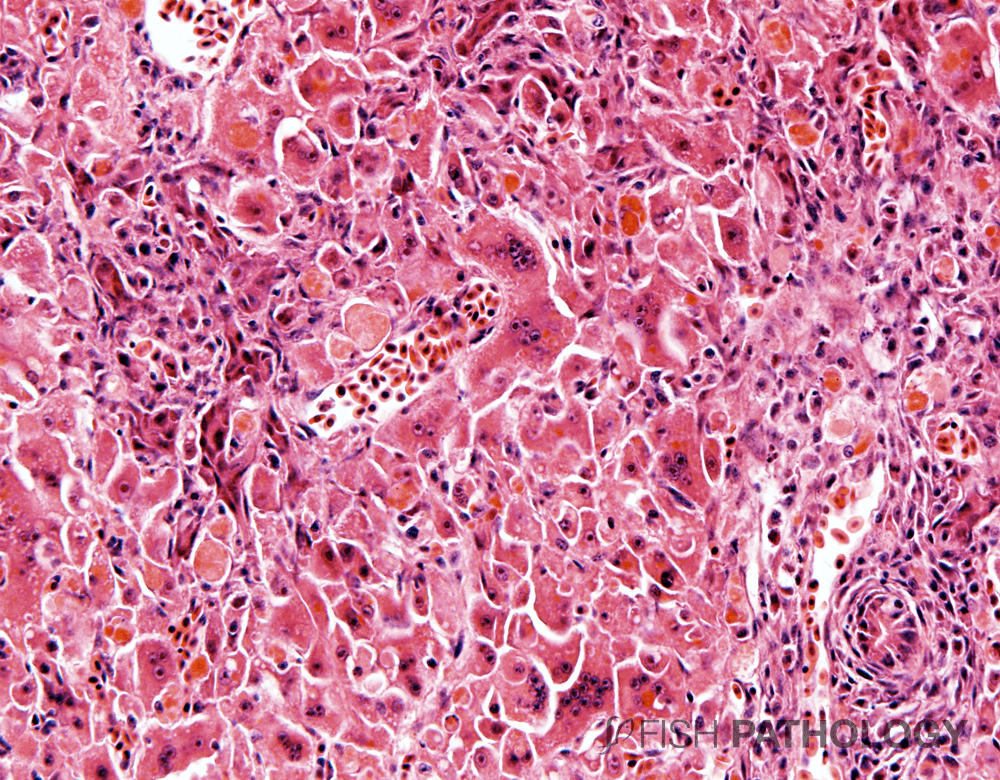
Этиология тошноты и рвоты при гепатите А и других острых воспалительных заболеваниях печени связана с интоксикацией организма продуктами некроза гепатоцитов. Токсины выбрасываются в общий кровоток и раздражают зону рвотного центра в головном мозге, что провоцирует сильную и постоянную реакцию ЖКТ. Интенсивность этой реакции прямо отражает тяжесть протекания болезни.
При воспалении органа нарушается его дезинтоксикационная и секреторная функция. Снижение количества выделяемых ферментов и желчи приводит к ухудшению переваривания поступающих питательных веществ, преимущественно жиров. Переедание и поступление жирной пищи провоцирует тошноту, ощущение тяжести в животе после еды и другие признаки диспепсии.
Из-за недостатка ферментов на фоне воспаления печени и психологической реакции на дискомфорт после приема пищи у пациентов часто пропадает аппетит.
Лекарственный гепатит сопровождается тошнотой вне зависимости от тяжести его протекания и стадии. Патогенез симптома связан с поражением печени и реакцией рвотного центра на токсичные медикаментозные препараты (антибиотики, цитостатики и др.).
При хроническом гепатите частая тошнота может являться симптомом обострения патологии или ее осложнений (цирроза, злокачественных заболеваний печени).
Снижение количества желчи и нарушение переваривания жирной пищи приводят к появлению изжоги и тяжести в желудке. Пища, обработанная ферментами в верхних отделах пищеварения, застаивается в области двенадцатиперстной кишки, т. к. ее полноценная переработка невозможна.
В полупереваренной пище начинаются процессы гниения, что приводит к выработке токсинов и забросу пищевого комка обратно в желудок и пищевод. Попадание желудочного содержимого в верхние отделы ЖКТ провоцирует воспаление слизистой пищевода и ослабление пищеводного сфинктера. Эти факторы приводят к появлению горечи во рту и жжения за грудиной, которое распространяется по направлению к горлу и усиливается в положении лежа и во время наклонов.
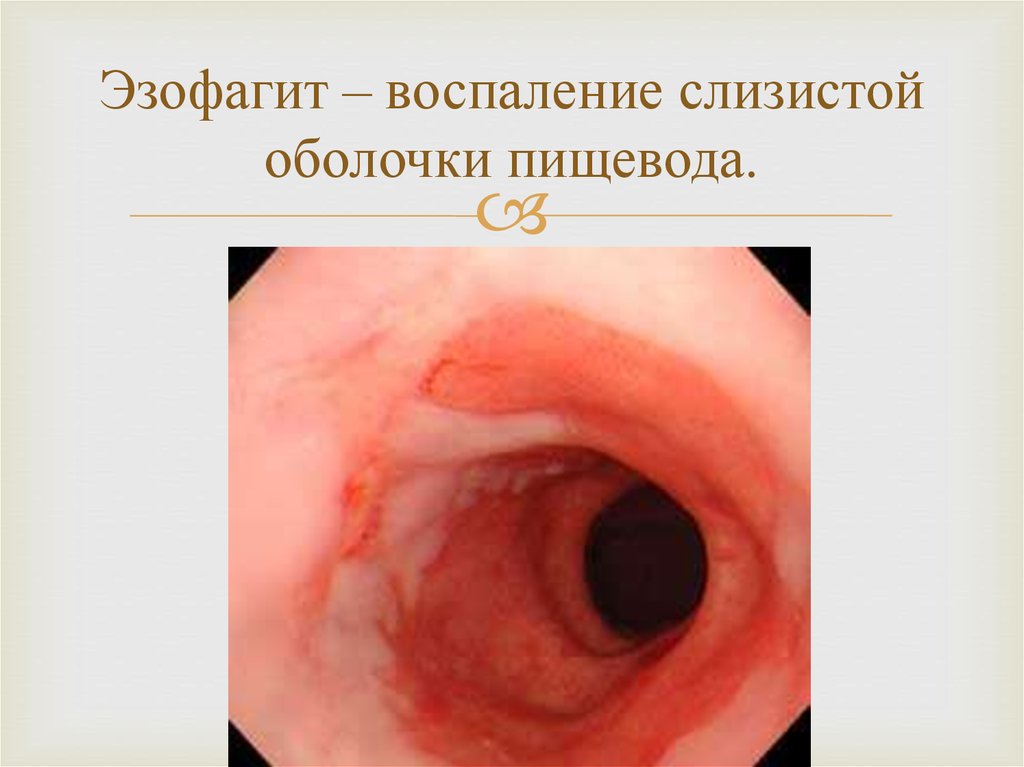
При остром протекании воспаления гепатит проявляется не ощущением подташнивания по утрам и после еды, а сильной тошнотой и многократной рвотой. Рвота желчью наблюдается при тяжелом течении гепатитов А, В и С, при повторяющемся выбросе желудочного содержимого без облегчения состояния.
Рвота с кровью является признаком желудочно-кишечного кровотечения, которое может быть следствием распространения патологии печени на другие отделы ЖКТ. Застой крови и разрыв сосудов пищевода, а также вторичные опухоли в желудке и поджелудочной железе наблюдаются преимущественно при гепатите С, осложнившемся гепатоцеллюлярным раком или циррозом.
Вирусы гепатита В и С могут распространяться не только в печени, но и в желчном пузыре и его протоках, провоцируя воспаление (холецистит) и повышая интенсивность проявления симптомов диспепсии и застоя желчи.
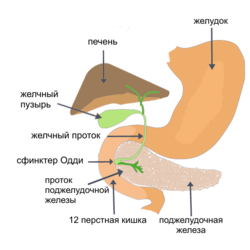
Какими симптомами сопровождается болезнь
Помимо тошноты, изжоги и рвоты при гепатите могут наблюдаться следующие симптомы:
- желтушность белков глаз и кожных покровов;
- кожная сыпь, появление сосудистых звездочек и синяков (геморрагий);
- увеличение печени;
- болевой синдром в области правого подреберья, усиливающийся при физическом напряжении или употреблении жирной пищи;
- лихорадка или субфебрилитет;
- слабость, нарушения настроения, расстройства сна, головные боли;
- метеоризм, эпизоды диареи, перемежающиеся запорами;
- изменение цвета выделений (потемнение мочи, осветление кала).
К кому обратиться за помощью
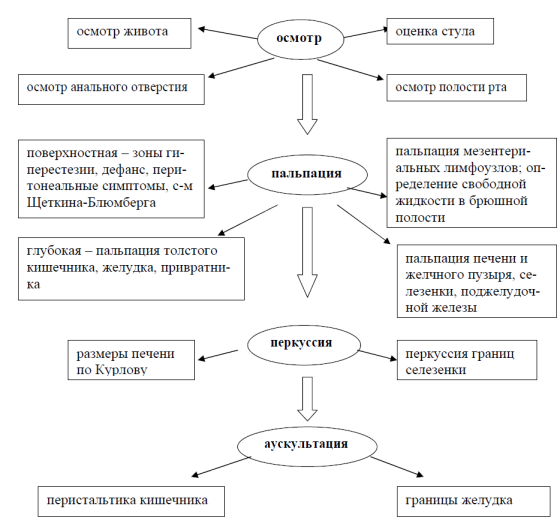
При появлении подозрительных симптомов необходимо обратиться к терапевту или гастроэнтерологу. Если тошнота по утрам или после еды наблюдается у ребенка, то следует как можно скорее обратиться к педиатру и пройти полное инструментальное, аппаратное и лабораторное обследование ЖКТ.
Способы устранения неприятных симптомов
Купировать тошноту, рвоту и другие симптомы диспепсии возможно с помощью диетотерапии, медикаментозных препаратов и народных средств.
Использовать методы народной медицины и противорвотные средства самостоятельно и до консультации с гастроэнтерологом не рекомендуется, т. к. они могут усугубить поражение печени или вызвать аллергические реакции.
Интенсивность патологической реакции ЖКТ прямо зависит от наполнения желудка и количества жиров, которые содержатся в потребляемой пище. Чтобы уменьшить частоту приступов тошноты, необходимо соблюдать следующие правила:
- готовить еду только щадящими способами (варка, приготовление на пару);
- исключить холодную и горячую пищу и напитки;
- не употреблять жирные, жареные, соленые и кислые блюда;
- снизить потребление жиров и исключить продукты, богатые насыщенными жирными кислотами (жирное мясо, молоко и молочные продукты, кондитерские изделия промышленного производства, колбасы и др.);
- отказаться от употребления спиртных напитков и курения;
- повысить потребление клетчатки (овощей и круп).
Больным гепатитом назначается стол №5 или №5а по Певзнеру. В инструкции к данным диетам указан полный перечень запрещенных и разрешенных продуктов.

Чтобы не спровоцировать переполнение желудка, необходимо есть небольшими порциями не менее 4-5 раз в сутки. Если у пациента нет аппетита или его тошнит даже при щадящем режиме питания, количество приемов пищи рекомендуется увеличить до 6-7, сохраняя ту же энергетическую ценность меню (2000-2500 ккал).
Для быстрого купирования приступа тошноты можно сделать следующее:
- съесть небольшую порцию крахмалистого блюда (картофельного пюре на воде);
- выпить 100-200 мл негазированной минеральной или сладкой воды комнатной температуры;
- положить под язык тонкую дольку свежего имбирного корня или лимона;
- пососать мятный леденец.
Необходимо учитывать, что некоторых пациентов может тошнить от привкуса мяты, поэтому использование освежающих леденцов и жвачек, а также некоторых народных рецептов приведет к ухудшению самочувствия.

Медикаментозные препараты блокируют чувствительность серотониновых и дофаминовых рецепторов, которые расположены в области мозга, отвечающей за возникновение тошноты. Это повышает порог чувствительности рвотного центра к воздействию токсинов и купирует неприятные симптомы. Отдельные средства также повышают тонус нижнего пищеводного сфинктера и ускоряют эвакуацию пищевого комка из желудка, снижая риск проявления изжоги.
Наиболее распространенные противорвотные препараты:
- Диметпрамид;
- Церукал (Метоклопрамид);
- Ализаприд;
- Сульпирид;
- Аминазин и др.
При частых приступах рвоты врач может назначить несколько препаратов, которые воздействуют на различные участки и рецепторы рвотного центра.
В народной медицине для купирования тошноты применяются следующие средства:
- чай с мятой, мелиссой, петрушкой, имбирем, цитрусовыми или кислыми ягодами;
- отвары зверобоя, мяты, лопуха, укропа, лапчатки, тысячелистника, подорожника и донника;
- ароматерапия с маслами лаванды, мяты, малины и цитрусовых.
В восточной медицине для лечения тошноты применяется акупунктура: для купирования рвотных позывов необходимо надавить на точки, расположенные на внутренней части запястья.
Алкогольный (жировой) гепатит печени является воспалительным процессом в печеночной ткани, который возникает из-за ее токсического поражения алкоголем, а также продуктами его распада.
При таком гепатите внутри гепатоцитов (собственно клеток печени) накапливаются жировые капли. Также возникают воспалительные процессы в этом органе и гибель некоторых участков ее нормальных тканей. С течением времени нормальная ткань в печени в процессе фиброза заменяется грубой фиброзной (рубцовой) тканью.
При употреблении алкоголя в печени человека образуется особое вещество – ацетальдегид, которое поражает клетки этого органа. Алкоголь с продуктами его распада запускают ряд химических реакций, приводящих к повреждению тканей печени.

Из-за того, что существенно сокращается объем здоровой печеночной ткани, печень начинает не справляться со своими функциями. Обычно данное заболевание развивается в период от 5 до 7 лет с момента начала регулярного злоупотребления алкоголем, такая форма гепатита является хронической. Такие воспалительные процессы и дегенеративные поражения в большинстве случаев способны переходить в цирроз печени.
Жировой гепатит может проявляться у пациентов в двух формах: персистирующей и прогрессирующей.
Прогрессирующая форма
Она характеризуется мелкоочаговыми поражениями печени, впоследствии преобразующимися в цирроз. Такая форма выявляется в 15–20% от всех случаев выявленного жирового гепатита. Если пациент полностью прекращает прием алкоголя и начинается адекватное лечение, то может достигаться стабилизация всех воспалительных процессов в печени. При этом могут сохраняться остаточные явления.
Прогрессирующая форма обычно сопровождается частой диареей, тошнотой с рвотой. В случаях средней либо тяжелой формы жирового гепатита болезнь начинает проявляться:
- лихорадкой;
- кровотечениями;
- желтухой;
- сильными болями под ребрами в правом боку (там, где находится печень).
У пациента в анализах наблюдается повышенное содержание билирубина, гаммаглутамилтранспептидазы, иммуноглобулина А, а также умеренно тимоловая проба и высокая трансминазная активность (ферментов печени – веществ, которые способствуют определенным химическим реакциям).
От печеночной недостаточности у таких пациентов возможен летальный исход.
Персистирующая форма
Это довольно стабильная форма заболевания. При ней, когда больной отказывается от спиртного, может наблюдаться полная обратимость у него всех воспалительных процессов. В противном случае возможен переход в осложненную прогрессирующую стадию жирового гепатита. В продолжение болезни пациенты систематически ощущают у себя:
- тяжесть или боль в области правого подреберья;
- тошноту;
- чувство переполнения желудка;
- отрыжку.
Персиститрующий гепатит печени гистоморфологически проявляется небольшим фиброзом, а также балонной дистрофией клеток и наличием телец Мэллори. С учетом отсутствия прогрессирования фиброза, данная картина может сохраняться в течение 5–10 лет, даже если пациент употребляет алкоголь в незначительных объемах.
Диагностика

В активной хронической форме жировой гепатит может характеризоваться прогрессированием цирроза печени. Не существует прямых морфологических факторов этиологии данной болезни. Хотя есть измерения, крайне характерные для воздействия алкоголя на печень, среди которых выделяют: алкогольный гиалин (тельца Мэллори) и ультраструктурные изменения звездчатых гепатоцитов и ретикулоэпителиоцитов. Именно такие изменения показывают уровень действия этанола на организм человека.
Для установления диагноза могут быть назначены следующие исследования:
- общий и биохимический анализы крови;
- коагулограмма;
- общие анализы мочи и кала;
- УЗИ брюшной полости;
- эзофагогастродуоденоскопия;
- биопсия печени.
Когда у пациента жировой гепатит проявляется в хронической форме, то большое значение при диагностике имеет УЗИ брюшной полости. Такое исследование может определить структуру печени, определить размер воротной вены, выявить увеличение селезенки, асцит и другие факторы влияния заболевания.
Ультразвуковую допплерографию УЗДГ проводят для установления (либо исключения) наличия общей степени развития у больного портальной гипертензии (степени повышенного давления в воротной вене). В диагностике также может быть использован метод исследования радиоактивными изотопами – радионуклидная гепатоспленсцинтиграфия.
По степени развития болезни принято разделять хронический и острый алкогольный (жировой) гепатит.
Общие признаки
Такая форма является быстро прогрессирующей болезнью, которая оказывает воспалительно-разрушающее поражение на печень.
При продолжительном приеме алкоголя острый жировой гепатит формируется почти в 65–70% случаев, а у 4% пациентов оно очень быстро трансформируется в цирроз печени. Течение и прогноз такого заболевания зависят от тяжести уже существующих нарушений в работе печени.
Общие симптомы острого течения такого гепатита обычно начинают появляться у пациентов сразу же после длительных запоев. В особенности остро они проявляются у больных, у которых уже есть цирроз печени. В данном случае вся симптоматика суммируется, при этом прогноз для болеющего существенно ухудшается.
Клиническая форма представляется следующими вариантами течения заболевания: латентным, желтушным, а также холестатическим и фульминантным.
Наиболее часто в острой фазе наблюдается желтушный вариант течения. У пациентов наблюдают выраженную слабость, боль в подреберье, рвоту, анорексию, тошноту, диарею и желтуху (без зуда кожи). Печень у такого больного существенно увеличивается, она уплотнена почти всегда, болезненна, а также имеет гладкую структуру (в случае цирроза – бугристую). О присутствии фонового цирроза у таких больных также свидетельствует выраженный асцит, спленомегалия, телеангиэктазии, пальмарная эритема и дрожание рук.
Очень часто развиваются у них и побочные бактериальные инфекции: пневмония, мочевая инфекция, внезапный бактериальный перитонит, септицемия и др. Такие инфекции совместно с гепаторенальным синдромом (образованием почечной недостаточности) могут выступать причиной серьезного отягощения состояния больного или даже его смерти.

У данной разновидности собственной клинической картины нет, поэтому ее диагностируют на основе повышения уровня трансаминаз у человека, злоупотребляющего спиртным. Для подтверждения диагноза проводят биопсию печени.
Этот вид заболевания возникает у 7–13% пациентов и проявляется у них сильнейшим зудом. В дополнение к этому происходит обесцвечивание кала, затемнение мочи и проявляется желтуха. Если у человека проявляются боли в подреберье справа, а также отмечается лихорадка, то клинически довольно трудно отличить жировой гепатит от острого холангита. Лишь лабораторные анализы смогут детерминировать болезнь. Течение холестатического гепатита довольно тяжелое для больного и затяжное.
Такой вид гепатита характеризует очень быстрое проявление симптомов. У больного наблюдают: желтуху, геморрагический синдром, почечную недостаточность и печеночную энцефалопатию. В большинстве случаев летальный исход вызывает печеночная кома и гепаторенальный синдром
Симптомы
Наложение симптомов гепатита (воспалительного процесса в печени) на симптомы цирроза существенно ухудшают прогноз для больного. Все проявления алкогольного (жирового) гепатита объединены в следующие синдромы (устойчивые совокупности, объединенные общим развитием):
- повышенная утомляемость;
- снижение работоспособности;
- сонливость днем;
- слабость;
- подавленное настроение;
- снижение аппетита.

Диспептические проявления (расстройства в пищеварении)
- тошнота и рвота;
- снижение аппетита;
- боль в околопупочной области;
- вздутие живота;
- урчание в животе.
Проявления алкогольной интоксикации (влияние алкоголя на организм)
- мышечная атрофия;
- периферическая полинейропатия (у больного повреждаются периферические нервы). Она проявляется ограничением спектра движений и нарушениями чувствительности;
- одышка и тахикардия (учащенное сердцебиение) из-за поражения сердечно-сосудистой системы;
- артериальная гипотония, вызывающая снижение систолического (первый параметр при измерениях) артериального давления до менее 100 мм рт.ст.;
- кахексия (снижение массы тела и истощение).
Синдром печеночно-клеточной недостаточности у больных
Происходит феминизация облика, при этом мужчины приобретают некоторые женские черты:
Состояние больного может значительно улучшиться после прекращения приема спиртного. Периоды резких ухудшений состояния здоровья связаны напрямую с употреблением спиртного.
Симптомы хронического жирового гепатита
Такой тип заболевания может и не проявлять особых симптомов. Для больных характерным является плавное повышение активности трансминаз при доминировании показателей АСТ над АЛТ. В некоторых случаях возможен и умеренный рост признаков синдрома холестаза. При этом отсутствуют признаки развития у больных портальной гипертензии. Диагноз ставят на основе клинической картины и данных лабораторных исследований.
Данному типу болезни свойственны гистологические изменения, они соответствуют уровню воспаления, с учетом отсутствия явных признаков развития у больного цирротической трансформации. Такой гепатит достаточно сложно диагностируется, поскольку не всегда представляется возможным получить полную информацию от пациента.
Лечение
Процесс лечения алкогольного (жирового) гепатита может быть успешным лишь при полном отказе пациента от принятия спиртного, а также соблюдении диеты, употреблении лекарственных препаратов, витаминов и выполнении всех рекомендаций врача. Процесс лечения данной болезни очень длительный и требует систематического подхода. Как правило, такое лечение должно начинаться в стационаре, а заканчиваться может амбулаторно.
Для консервативного лечения применяют следующие лекарственные вещества:
- Гепатопротекторы (вещества, сохраняющие клетки печени), наиболее эффективны препараты из расторопши (лекарственного растения). В лечении применяют Карсил, Эссливер форте, Гептор, Гептрал и др.
- Препараты Адеметионина.
- Витамины А, В, С и Е.
- Препараты с урсодезоксихолевой кислотой (УДХК – это компоненты желчи, которые препятствуют гибели клеток в печени).
- Глюкокортикоиды (аналоги гормонов (синтетические) из коры надпочечников), они уменьшают выраженность воспалений, а также препятствуют формированию соединительных (рубцовых) тканей. Они также при лечении подавляют выработку антител, повреждающих ткани печени.
- Ингибиторы тканевых протеаз (они подавляют активность веществ, которые вызывают распад белков), а также предотвращают формирование в печени соединительной ткани.
- Ингибиторы ангиотензин-превращающего фермента (такие ИАПФ-препараты уменьшают артериальное давление, приостанавливают развитие патологических изменений в почках).
Также при лечении больным назначается щадящая диета № 5.
В особо тяжелых случаях проводят и хирургическое лечение. Пересадку печени (трансплантацию) выполняют, когда невозможно восстановить функции собственной печени больного консервативными методами лечения. В основном, выполняют пересадку части печени от самого близкого родственника. До операции (полгода) должен быть абсолютно исключен прием алкоголя.
Читайте также:


