Пренатальная инвазивная диагностика при гепатите с
Клиники Санкт-Петербурга, где оказывается данная услуга для взрослых (7)
Клиники Санкт-Петербурга, где оказывается данная услуга для детей (2)
Специалисты, оказывающие данную услугу (2)
Инвазивная перенатальная диагностика - это группа методов получения образцов клеток и тканей эмбриона, плода и провизорных органов (хориона, плаценты) для дальнейшего проведения цитогенетических, молекулярно-генетических, биохимических и гистологических исследований.
К методам инвазивной пренатальной диагностики относятся исследования:
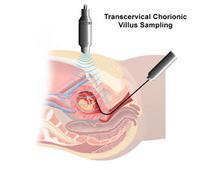
Хорион – это наружная зародышевая оболочка, полностью окружающая эмбрион. На стороне, обращенной к стенке матки, хорион имеет многочисленные ворсинки, врастающие в эндометрий и формирующие в дальнейшем плаценту. Хорионбиопсия – получение клеток хориона, проводится на 10-14 неделе беременности.
Плацента (детское место) — развивающийся в полости матки во время беременности орган, осуществляющий связь между организмом матери и плодом. Плацентобиопсия - получение клеток плаценты, проводится на 14-20 неделе беременности.
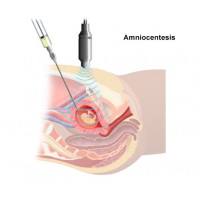
Амнион – это внутренняя зародышевая оболочка, окружающая плод. Полость амниона постепенно наполняется большим количеством выпота из сосудов, т. н. амниотической (или околоплодной), жидкостью, которая предохраняет зародыш от механических повреждений и высыхания, образуя околоплодный пузырь. Амниоцентез - пункция околоплодного пузыря с забором небольшого количества околоплодных вод, проводится на 15 -18 неделе беременности.
Кордоцентез - метод получения пуповинной (кордовой) крови плода, проводится с 20 недели беременности.
Биопсия тканей плода – самая травматичная из перечисленных методик, при которой под контролем УЗИ проводится непосредственный забор тканей плода. Метод используется для уточнения диагноза при тяжелых внутриутробных заболеваниях, например биопсия кожи плода при подозрении на эпидермолиз, биопсия мышц при подозрении на миодистрофию Дюшена. Поскольку метод используется очень редко, в дальнейшем в статье не описывается.
Фетоскопия - эндоскопический метод исследования, позволяющий визуально осмотреть плод через введенный в амниотическую полость гибкий фиброволоконный оптический зонд. Диагностическая процедура может быть дополнена проведением внутриутробной хирургической коррекции некоторых пороков развития плода. В настоящее время абсолютное большинство пороков развития, которые можно увидеть с помощью фетоскопии, диагностируются с помощью ультразвукового исследования, поэтому метод используется очень редко и только в специализированных высокотехнологичных пренатальных центрах, поэтому в дальнейшем в статье также не описывается.
Полученный материал в дальнейшем отправляется на лабораторную диагностику, основные виды которой классифицируются следующим образом:
Цитогенетический анализ позволяет определить наличие дополнительных или отсутствующих хромосом в хромосомном наборе клеток плода. Молекулярно-генетический анализ позволяет выявить наличие дефектов внутри хромосом, то есть наличие генных мутаций, обусловливающих те или иные заболевания. Биохимические исследования позволяют уточнить степень выраженности патологических изменений при некоторых внутриутробных заболеваниях (определение степени зрелости легких плода, степень гипоксии плода, определение наличия и тяжести резус-конфликта и т.д.). Гистологическое исследование – это исследование тканей плода, полученное методом биопсии тканей плода.
Все описываемые в статье методы пренатальной диагностики проводятся под контролем ультразвукового датчика. Техника их проведения одинакова, выделяют только два различных доступа для пункции: через прокол на передней брюшной стенке (абдоминальный доступ) либо через влагалище и шейку матки (трансцервикальный или влагалищный доступ). Выбор доступа зависит от особенностей расположения хориона, плаценты и плода в матке. Хорион- и плацентобиопсия проводятся и абдоминальным и трансцервикальным доступом. Амниоцентез и кордоцентез проводятся только абдоминальным доступом (проведение амниоцентеза возможно трансцервикально, но используется редко).
При трансцервикальном доступе под контролем УЗИ через шейку матки к плодному яйцу подводят гибкий катетер (тоненькую трубочку). После соприкосновения с хорионом или плацентой в катетер аспирируется (засасывается) некоторое количество ткани или околоплодных вод с помощью шприца.
При абдоминальном доступе под ультразвуковым контролем выбирают место пункции на передней брюшной стенке и вводят иглу до полости матки. Убедившись в том, что игла расположена правильно, присоединяют шприц и аспирируют необходимое количество ткани или околоплодных вод. После этого игла удаляется из полости матки. После окончания процедуры осуществляют оценку состояния плода (наличие и частоту его сердцебиения).
Инвазивная пренатальная диагностика в первую очередь используется для ранней внутриутробной диагностики хромосомных (связанных с отсутствием или наличием дополнительных хромосом в хромосомном наборе клеток плода) и моногенных (связанных с наличием мутаций в отдельных генах) заболеваний. Кроме того, возможно определение пола плода, отцовства и резус-конфликта на ранних стадиях.
Инвазивные пренатальные исследования предлагается пройти беременным, входящим в группы риска:
Уже довольно длительное время женщинам из групп риска проводят неинвазивный пренатальный скрининг, включающий определение в крови беременной уровня альфа-фетопротеина ( АФП), ассоциированного с беременностью протеина-А-плазмы, хорионического гонадотропина человека (ХГЧ), а также ультразвуковое исследование плода на 12-14 и 18-22 неделях беременности. В последнее время скрининговые исследования рекомендуют проводить всем беременным. При выявлении положительных ультразвуковых и биохимических скрининговых маркеров хромосомных болезней у женщин, не входящих в группы риска, также рекомендуется инвазивная пренатальная диагностика.
Противопоказания к проведению инвазивной пренатальной диагностики носят относительный характер, и даже при их наличии и при положительных УЗИ-маркерах, возникает необходимость проведения исследований. Среди относительных противопоказаний - угроза прерывания беременности, пороки развития матки, активные инфекционные заболевания женщины, выраженная несостоятельность шейки матки, инфекционное поражение кожи передней брюшной стенки, выраженный спаечный процесс в малом тазу и т.д.
Абсолютным противопоказанием является только активное нежелание беременной проходить инвазивную диагностику. Решение о проведении исследования принимает семья, врач только предоставляет информацию о степени риска рождения ребенка с хромосомными и моногенными заболеваниями.
Инвазивная пренатальная диагностика с последующим цитогенетическим анализом позволяет обнаружить более 90 % плодов с наиболее часто встречающимися хромосомными болезнями: синдромом Дауна (лишняя 21 хромосома) и синдромом Эдвардса (лишняя 18 хромосома). Кроме того, молекулярно-генетический анализ позволяет выявить многие моногенные болезни, в частности в России доступна диагностика следующих заболеваний:
Эти методы являются более опасными в плане возможных осложнений и более трудоемкими в проведении, поэтому врач назначает их лишь при жестких показаниях.
Инвазивная пренатальная диагностика 1 делится на несколько видов. Ее задача - получить образец тканей, принадлежащих плоду.
Риск развития хромосомных и генетических заболеваний повышен в следующих случаях:
возраст матери 35 лет и старше;
Этим женщинам, также как и всем беременным, проводят неинвазивную пренатальную диагностику. Это скрининговые биохимические тесты: двойной - в 11-13 недель (биохимический анализ крови + УЗИ) и тройной, а также четверной (с ингибином А) тесты в 16-18 недель. Если результаты скрининговых исследований настораживают и при этом женщина входит в группу риска, врач определяет необходимость проведения инвазивных процедур.
Если женщина не входит в группу риска, но результаты анализов и УЗИ оказались сомнительными, то ей также назначают проведение одного из методов инвазивной диагностики.
Противопоказания к проведению инвазивных исследований относительны, то есть даже при наличии противопоказаний может возникнуть возможность и необходимость проведения исследования. Так, среди противопоказаний - угроза прерывания беременности, но известно, что подобная угроза часто возникает при наличии тех или иных пороков развития плода, и исследование необходимо, чтобы определить дальнейшую тактику ведения беременности, а для сохранения беременности исследование проводят на фоне соответствующей терапии.
Противопоказаниями могут также оказаться пороки развития матки, высокая температура, активные инфекционные заболевания, узлы миомы - доброкачественной опухоли мышечной ткани, расположенные на пути внедрения иглы, а также расположение плаценты на пути введения иглы.
Инвазивные исследования обычно проводят в амбулаторных условиях. При этом необходимо иметь результаты лабораторных исследований (анализ крови и мочи, тесты на сифилис, СПИД, гепатиты В и С, анализ влагалищного мазка и прочие - по показаниям).
Проводить инвазивные манипуляции должен опытный специалист. Исследования проводятся под местной анестезией под контролем ультразвукового изображения. Производится пункция прокол) передней брюшной стенки либо доступ осуществляется через канал Б шейке матки: выбор зависит от места прикрепления плаценты в матке. Далее не касаясь плода, осуществляют забор материала для исследования - частиц ворсин хориона или плаценты, амниотической жидкости или крови из пуповинной вены. К плоду при инвазивных исследованиях не прикасаются, если целью исследования не является биопсия тканей плода! Далее беременная некоторое время (4-5 часов) остается под наблюдением специалистов. Для профилактики возможных осложнений женщине могут назначаться специальные лекарства. Если в ходе наблюдения отмечаются те или иные осложнения: возникает угроза прерывания беременности, отслойка плаценты и др. – то женщину госпитализируют в стационар и проводят лечение осложнений.
Различают следующие виды инвазивной пренатальной диагностики:
- хорионбиопсия (биопсия ворсин хориона);
- плацентцентез;
- амниоцентез;
- кордоцентез;
- биопсия тканей плода.
Она позволяет провести исследования хромосомного набора плода (например, диагностику синдромов Дауна, Эдвардса, Патау) и генных мутаций. Первый способ проведения исследования предполагает влагалищный доступ: под контролем УЗИ через шейку матки к плодному яйцу вводят катетер (тоненькую трубочку). После соприкосновения с хорионом с помощью него насасывается некоторое количество ткани хориона. Второй способ забора хориальной ткани - абдоминальный - шприцом через переднюю брюшную стенку. Такое исследование проводится также под контролем УЗИ. Биопсия ворсин хориона проводится на сроке 11-12 недель беременности.
Результат анализа известен спустя 3-4 дня после взятия материала. Поскольку исследование проводится до 12 недель беременности, то в случае необходимости прерывание беременности также проводится до 12 недель, что наиболее безопасно для организма женщины.
Существует также риск выкидыша, риск кровотечения у женщины, риск инфицирования плода, а также риск неблагоприятного течения беременности при резус-конфликте. При резус-конфликте в организме резус-отрицательной матери вырабатываются антитела, разрушающие эритроциты плода. Проведение биопсии хориона может стимулировать выработку антител.
Нужно отметить, что в целом риск всех перечисленных осложнений невелик: он составляет не более 2%.
Плацентоцентез (биопсия плаценты) - это взятие для исследования пробы частиц плаценты, содержащих клетки плода, а значит, и весь его хромосомно-генетический материал. Плацентоцентез аналогичен биопсии хориона, т.к. плацента - это то, во что со временем развивается хорион, однако проводится в более поздние сроки - 12-22 недели беременности. Анализ готовится несколько дней. Главная задача плацентоцентеза - выявление хромосомных и генных заболеваний у плода.
Под контролем ультразвукового исследования врач делает прокол иглой передней брюшной стенки женщины и берет кусочек плаценты для дальнейшего исследования. Поскольку исследование проводят во втором триместре беременности, то в случае обнаружения патологии прерывание беременности более травматично, чем ранние сроки.
Осложнениями плацентоцентеза могут быть отслойка плаценты, угроза прерывания беременности, но вероятность их минимальна.
Амниоцентез представляет собой способ получения околоплодной жидкости. Этот метод дает возможность определения большего числа показателей. Кроме генных и хромосомных болезней, возможно определение биохимических показателей (показателей метаболизма), которым можно судить о возможных нарушениях обмена веществ, наличии тех или иных заболеваний. Например, с помощью амниоцентеза определяют степень зрелости легких плода (держание лецитина и сфингомиелина), наличие гипоксии (кислородного голодания), резус-конфликт - состояние, при котором в организме резус-отрицательной матери вырабатываются антитела к резус-положительным эритроцитам плода, при этом эритроциты плода разрушают и в околоплодные воды попадают продукты распада эритроцитов.
Исследование возможно с 15-16 недель беременности. Под контролем УЗИ в полость матки через переднюю брюшную стенку вводится шприц, в который набирают материал объемом 20-30 мл. Кроме самой околоплодной жидкости в шприц также попадает и небольшое количество клеток плода (сгущенный эпителий), которые также подвергаются исследованию.
Результат анализа после амниоцентеза бывает готов через 2-3 недели (для выполнения требуются специальные питательные среды, так как полученных клеток мало и им необходимо размножиться, а также определенные методики разработки и достаточное количество времени).
Среди возможных осложнений - прерывание беременности, подтекание околоплодных вод, инфекционные осложнения, кровянистые выделения из половых путей, утяжеление течения резус-конфликта. Вероятность осложнений при этом исследовании меньше, чем при проведении биопсии хориона.
Кордоцентез - это пункция сосудов пуповины. Забор материала проводится путем прокола передней брюшной стенки беременной (под контролем УЗИ) и получения пуповинной крови. Исследование проводят после 20-й недели беременности. Кордоцентез позволяет выполнить практически все анализы, которые можно сделать из обычного анализа крови (гормональное обследование, биохимические показатели, инфекции, иммулогические состояния и др.), а также, как и все другие методы, помогает выявить генные и хромосомные болезни. Данный метод используют не только как диагностическую процедуру, но и как лечебную - для введения лекарственных средств, внутриутробного переливания крови плоду - например, при тяжелом резус-конфликте.
С помощью амниоцентеза и кордоцентеза можно проводить и диагностику инфекций (если предполагается инфицирование). Осложнением процедуры также может стать прерывание беременности.
Биопсия тканей плода как диагностическая процедура осуществляется во втором триместре беременности под контролем УЗИ. Для диагностики тяжелых наследственных болезней кожи (гиперкератоза, ихтиоза - заболеваний, при которых нарушается процесс ороговения кожи, утолщается поверхностный слой кожи, кожа становится похожей на рыбью чешую) делают биопсию кожи плода. Методика получения материала аналогична описанным выше, но на конце специальной иглы, которая вводится в полость матки, есть щипчики, позволяющие получить небольшой участок кожи плода. Далее проводится исследование, которое позволяет уточнить наличие наследственных болезней кожи. Для диагностики заболеваний мышц производят биопсию мышц плода.
Как используют полученный материал? Ткань, полученная в результате той или иной процедуры, используется для исследования. Перечислим их основные виды:
Цитогенетический - с помощью этого метода определяют наличие дополнительных или отсутствующих хромосом (выявление синдрома Дауна – лишняя 21-я хромосома, Клайнфельтера – лишняя Х-хромосома, синдром Тернера - недостаток Х-хромосомы у плода женского пола).
Молекулярно-генетический - с помощью этого метода определяют наличие дефектов внутри хромосом, то есть наличие генных мутаций, обусловливающих те или иные заболевания: гемофилию, фенилкетонурию, мышечную дистрофию Дюшенна, муковисцидоз.
Биохимический (определение степени зрелости легких плода, гипоксии плода) и другие (определение наличия и тяжести резус-конфликта).
При условии соблюдения всех норм и правил проведения инвазивной диагностики основной риск перечисленных процедур - угроза выкидыша. В количественном значении он равен 2-3%. Но эти показатели не превышают риск возникновения той же проблемы у остальных беременных. Между тем получаемый результат чрезвычайно важен для прогноза здоровья будущего ребенка, ведь эти методы диагностики являются наиболее точными.
2 Хорион - это предшественник плаценты, он прикреплен к стенке матки.
В настоящее время медицина шагнула далеко вперед и позволяет оценить состояние здоровья ребенка еще на этапе его внутриутробного развития. Такая оценка имеет огромное значение, так как процент внутриутробных пороков развития плода и наследственных заболеваний не снижается. Пренатальная диагностика плода позволяет своевременно выявить практически все отклонения от нормы и принять необходимые меры.
Пренатальная диагностика: что это?
Все методы пренатальной диагностики подразделяются на 2 группы. К первой относится малоинвазивная или неинвазивная пренатальная диагностика (пренатальный скрининг), включающая:
Ко второй группе относятся инвазивные методы, которые подразумевают хирургическое проникновение в полость матки:
- биопсия хориона;
- плацентоцентез;
- кордоцентез;
- амниоцентез;
- биопсия тканей плода.
Неинвазивная пренатальная диагностика
Пренатальный скрининг (отсев или сортировка) проводится в обязательном порядке среди всех беременных и включает 2 главных исследования, которые позволяют выявить грубые пороки развития и маркеры патологии плода.
Трансабдоминальное ультразвуковое исследование
Ультразвуковое исследование является абсолютно безопасным методом и должно проводиться во время беременности как минимум 3 раза и в определенные сроки: в 10 – 14 недель, в 22 – 24 недели и в 32 – 34 недели. Отклонение от рекомендованных сроков значительно снижает процент выявления патологии. Так, при первом УЗИ определенные признаки, свидетельствующие о грубой патологии, до 10-ой недели еще не появились, а после 14 недели уже исчезли. Но даже во время проведения второго УЗИ не всегда возможно выявить патологию и пороки развития (например, мелкие дефекты в перегородках сердца). Поэтому УЗИ обязательно (в любом случае) дополняется исследованием крови на маркеры плода.
Методика проведения УЗИ:
- Трансабдоминальное исследование
Проводится при помощи трансабдоминального датчика, который испускает ультразвуковые волны. Датчик водится по поверхности передней брюшной стенки, а волны, передаваемые им, отражаются от тканей будущего малыша и обрабатываются компьютером. После чего на мониторе формируется сонограмма – изображение, которое описывается врачом. Трансабдоминальное исследование лучше выполнять во втором – третьем триместрах. - Трансвагинальное исследование
Предпочтительно проводить в ранних сроках гестации. Вагинальный датчик, помещенный в презерватив, вводится во влагалище.
Что позволяет выявить УЗИ:
- локализацию эмбриона (маточная или внематочная беременность);
- количество плодов;
- срок беременности в неделях;
- задержку развития плода;
- замершую беременность;
- пол ребенка;
- локализацию плаценты (предлежание, низкую плацентацию);
- состояние плаценты (инфаркт, кальцинаты, степень зрелости);
- количество амниотической жидкости (много- или маловодие);
- состояние пуповины, число сосудов в ней, узлу пуповины;
- тонус миометрия (гипертонус при угрозе прерывания или преждевременных родах);
- сердцебиение плода и его характер (брадикардию, тахикардию);
- нарушенный кровоток в плацентарных сосудах;
- аномалии развития плода (в первую очередь пороки нервной трубки, сердца и почек, патологию печени и кишечника, состояние конечностей и лицевого отдела черепа);
- определение ранних специфических симптомов синдрома Дауна (до 12 недель) – ширина шейно-воротникового пространства;
- положение (продольное, поперечное, косое) и предлежание (головное, тазовое, лицевое) плода.
Кроме того, УЗИ позволяет диагностировать пузырный занос и анэмбрионию (отсутствие зародыша).
Биохимический скрининг при беременности
Что позволяет выявить биохимический скрининг:
- синдром Дауна или трисомию;
- аномалии развития головного и спинного мозга (отсутствие головного мозга – анэнцефалию, грыжи головного и спинного мозга);
- хромосомные аномалии.
К достоинствам биохимического скрининга можно отнести:
- высокая эффективность (выявление синдрома Дауна и пороков нервной трубки достигает 70%);
- ранняя диагностика патологии плода (15 – 22 недели), когда беременность еще можно прервать;
- отсутствие риска для плода.
Из недостатков стоит отметить влияние различных факторов (многоплодная беременность, осложнения гестации, заболевания органов половой сферы женщины и другие) на достоверность результатов. Ввиду чего исследование биохимических маркеров может показать ложноотрицательный или ложноположительный результат.
В подозрительных случаях отклонений от нормы биохимических маркеров назначается УЗИ более высокого уровня (в перинатальном центре или в областной/республиканской больнице) и проведение инвазивной дородовой диагностики.
Инвазивная пренатальная диагностика
Учитывая внедрение в полость матки при проведении инвазивных методов, они выполняются по строгим показаниям:
- возраст женщины (всем матерям старше 35 лет, так как с возрастом возрастает риск хромосомных аномалий плода);
- близкородственный брак;
- отягощенный анамнез: выкидыши на ранних сроках, рождение ребенка с хромосомной аномалией;
- хромосомная патология у одного из будущих родителей;
- необходимость определения отцовства;
- отклонения от нормы в крови сывороточных маркеров;
- воздействие на родителей мутагенных факторов (радиация, загрязненная экология, химические вещества, прием лекарств и прочее);
- в анамнезе рождение ребенка с врожденными пороками развития, отклонением в умственном развитии или наследственными обменными заболеваниями (фенилкетонурия);
- отклонения от нормальных показателей биохимических маркеров;
- ультразвуковые признаки аномалий плода.
- Трансцервикальный способ
Отсасывание небольшого количества ткани хориона шприцем через цервикальный катетер (установлен в цервикальном канале). - Трансабдоминальный способ
Проводится пункция матки через переднюю брюшную стенку шприцем с длинной иглой и производится забор хориональной ткани.
Хорионбиопсию проводят под контролем ультразвукового исследования. Как правило, выполняется под местной анестезией. Результаты анализа готовы уже через 3 – 4 суток. К плюсам метода можно отнести его быстроту получения результатов, что дает возможность прервать беременность в безопасном сроке, выявление генных и хромосомных заболеваний, подтверждение отцовства и установление пола эмбриона.
Плацентоцентез
Метод аналогичен биопсии хориона, так же проводится забор клеток плаценты, но уже в более поздних сроках (второй триместр беременности). Тоже возможно получение клеток плаценты при вхождении в матку через цервикальный канал или посредством прокола передней брюшной стенки. В отличие от биопсии хориона культивирование клеток, полученных плацентоцентезом, может оказаться не показательным, что требует повтора процедуры.
Проведение амниоцентеза значительно увеличивает риск возможных осложнений беременности из-за больших сроков и осуществляется только в условиях стационара с последующей (минимум на 3 дня) госпитализацией.
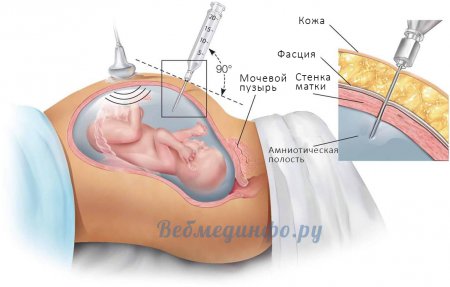
Забор околоплодных вод Амниоцентез
Метод заключается в заборе околоплодных вод путем прокола передней брюшной стенки, матки и амниона. Исследуется амниотическая жидкость на содержание гормонов, ферментов и аминокислот, от которых зависит рост плода. Вместе с амниотической жидкостью исследует слущенные клетки эпителия кожи плода и мочевыводящих путей. Исследование проводится на 16 – 18 неделе. Метод высокоинформативен и его эффективность достигает 99%. К недостаткам относится длительность проведения анализа (от 2 недель до 1,5 месяцев). Позволяет диагностировать генные и хромосомные абберации, определить зрелость легких плода, тяжесть резус-конфликта, некоторые аномалии развития плода и степень внутриутробной гипоксии.
Кордоцентез
Метод заключается в заборе крови плода из пуповины. Проводится на 18 – 24 неделе и позволяет выявить не только хромосомные и генные отклонения, но иммунологический и гормональный статус плода, определить биохимические показатели крови и прочее. Результаты анализа готовятся 4 – 5 суток. Кордоцентез по эффективности диагностики приближается к 100%.
Биопсия тканей плода
Забор материала производят так же, как и при получении хориональной или плацентарной ткани. Специальная длинная игла, вводимая в маточную полость, снабжена щипчиками, которыми захватывают и отделяют небольшой кусочек кожи. После материал отсылается на исследование, включающее три вида:
- Цитогенетическое исследование
Позволяет определить количество хромосом, присутствие дополнительных или нехватку хромосом. Например, при синдроме Дауна выявляется дополнительная 21 хромосома, при синдроме Клайнфельтера в паре половых хромосом у плода мужского пола лишние Х или У-хромосомы, при синдроме Тернера – нехватка у девочки Х-хромосомы. - Молекулярно-генетическое исследование
Данный метод позволяет выявить внутрихромосомные дефекты, то есть генные мутации, в результате которых развиваются некоторые заболевания: гемофилия, фенилкетонурия, мышечная дистрофия Дюшенна и муковисцидоз. - Биохимическое исследование
Позволяет оценить зрелость легких и определить ее степень, диагностировать гипоксию плода (метаболический ацидоз), выявить резус-конфликт и его тяжесть.
Несмотря на все плюсы и высокую информативность методов инвазивной дородовой диагностики, они имеют и ряд отрицательных моментов:
- угроза прерывания беременности (для профилактики назначаются спазмолитики до проведения процедуры и после нее, а также госпитализация, длительность которой зависит от применяемого метода);
- прерывание беременности;
- риск внутриутробного инфицирования плода;
- риск увеличения тяжести резус-конфликта;
- риск дородового излития вод при амниоцентезе;
- риск кровотечения у женщины;
- риск отслойки плаценты.
Проведение инвазивной пренатальной диагностики не показано при следующих состояниях женщины:
- угроза прерывания беременности;
- кровотечение из половых путей;
- отслойка плаценты;
- выраженная спаечная болезнь малого таза;
- истмико-цервикальная недостаточность;
- аномалии развития матки;
- гнойничковое поражение кожи живота;
- инфекционные заболевания матери;
- воспаление шейки матки и влагалища;
- узлы миомы больших размеров.
Также противопоказанием является категорический отказ женщины от проведения инвазивной дородовой диагностики.
Спецификой репродуктивных клиник является то, что в процессе ЭКО пары могут пройти преимплантационные тесты, позволяющие исключить анеуплоидные эмбрионы. Такая процедура часто рекомендуется даже пациентам, не относящимся к группам риска. Однако нельзя переоценить роль, которую уже после оплодотворения играет пренатальная генетическая диагностика, в особенности ее современные неинвазивные методы. В комплексе они позволяют с высокой точностью выявить целый ряд опасных хромосомных аберраций плода. Это помогает сузить показания для проведения потенциально проблемных инвазивных процедур и дает возможность заблаговременного принятия взвешенного решения при угрозе тяжелых инвалидизирующих заболеваний.
Структура врожденных аномалий плода и новорожденных в человеческой популяции достаточно стабильна и колеблется в пределах 6 %: в среднем по 3 % приходится на крупные пороки развития и генетические аномалии. Последние, в свою очередь, распадаются на три приблизительно равные группы: хромосомные аномалии, микроделеционные синдромы, вызванные дефектами участков хромосом, и моногенные заболевания.
Ещё 30–40 лет назад базовым критерием высокого риска анеуплоидии являлся лишь возраст матери, который был основанием для рекомендации пройти инвазивный диагностический тест, определяющий кариотип плода. К таким обследованиям относятся трансабдоминальная аспирация ворсин хориона, плацентоцентез, кордоцентез, амниоцентез. Однако существенные опасения вызывало повышение риска осложнений при заборе биоматериала — ряд исследований оценивают риск потери беременности в 1 %.
Для улучшения диагностики в 1997 году был разработан применяющийся и сегодня и считающийся наиболее информативным скрининг первого триместра, или комбинированный тест с чувствительностью до 90 % для выявления синдрома Дауна (СД) с 5 % ложноположительных результатов (ЛПР). Несмотря на его эффективность, специфичность исследования подтолкнула развитие других, обладающих более широкими возможностями методов неинвазивного тестирования.
Наиболее современные из них основаны на выделении и исследовании свободно циркулирующей в плазме крови беременной ДНК плода и позволяют сузить круг показаний для инвазивных техник. Технология неинвазивного пренатального тестирования (НИПТ) основана на давно известном явлении присутствия в периферической крови беременных небольшого количества содержащих такую ДНК фетальных клеток (1/10 5 –1/10 6 от материнских ядерных клеток), которые проходят сквозь плацентарный барьер.
Новые возможности открылись в конце 1990-х годов, когда в плазме крови беременных была выделена фетальная внеклеточная ДНК (ffDNA — fetal free DNA). Ее источником, как считается, являются клетки плаценты, подвергшиеся апоптозу, а также клетки плода, проникающие через фетоплацентарный барьер.
Количество фетальной ДНК относительно невелико (по разным данным, от 0,4 до 11,4 % от общего ДНК плазмы крови) и зависит от срока беременности. В среднем к пятой неделе концентрация ffDNA уже возможна для аналитического выявления и дальнейшего исследования генетического статуса плода.
Быстрое развитие в 2010-х годах методик НИПТ привело к существенному расширению диапазона выявляемых патологий и значительному повышению точности анализов. Так, метаанализы последних лет (2014–2017 годы), обобщающие клинические исследования по использованию НИПТ, свидетельствуют, что эффективность обнаружения при применении НИПТ для трисомий по 21,18,13 хромосомам составляет 99,7; 98,2 и 99 % ретроспективно при суммарных ложноположительных реакциях, равных 0,13%.
Благодаря высокой чувствительности и возможности достаточно точного выявления целого ряда анеуплоидных и других патологий, а также потенциального резус-конфликта неинвазивное пренатальное тестирование в целом ряде стран вошло в протокол скрининга первого триместра. В частности, в Великобритании Национальный скрининговый комитет с 2016 года рекомендовал инкорпорировать НИПТ в уже существующую государственную программу выявления аномалий развития плода и проводить тесты женщинам с повышенным риском (> 1 : 150) анеуплоидий (по результатам комбинированного теста).
Примерно такие же рекомендации действуют в Швеции. Во Франции, где все генетические исследования беременных, в том числе инвазивные, оплачиваются государственной системой страхования, анализ циркулирующей фетальной ДНК рекомендован для женщин, имеющих повышенный риск по результатам скрининга первого триместра (от 1 : 1 000 до 1 : 51). При этом беременным с высоким риском (> 1 : 50) советуют провести инвазивную диагностику, однако они могут сначала пройти молекулярный скрининг.
В целом сегодня в мире практикуют три базовых подхода НИПТ:
- неинвазивный генетический тест используется как первичное исследование до проведения детального УЗИ в рамках комбинированного скрининга первого триместра беременности;
- по результатам комбинированного традиционного скрининга формируются группы высокого, среднего и низкого рисков. В этом случае свободная ДНК плода определяется у пациенток со средним риском;
- информированные врачом группы беременных высокого риска, которые самостоятельно принимают решение о прохождении НИПТ до рекомендованного инвазивного вмешательства. Этот вариант сегодня используется в России и частично в США.
В практике репродуктивной клиники REMEDI наработан успешный опыт применения такой методики НИПТ, как Prenetix. В лабораторных условиях выделяется внеклеточная ДНК, которая по специальному алгоритму исследуется путем секвенирования.
Метод, помимо определения пола ребенка, позволяет с высокой точностью и безопасно выявить наиболее частые хромосомные патологии:
- синдром Дауна (частота заболевания 1 : 700);
- синдром Клайнфельтера (частота заболевания 1 : 700);
- синдром Шерешевского — Тёрнера (частота заболевания 1 : 1 500);
- синдром Эдвардса (частота заболевания 1 : 6 000);
- синдром Патау (частота заболевания 1 : 7 000);
- увеличение числа X-хромосом у девочек и Y-хромосом у мальчиков (частота заболевания 1 : 1 000).
Таким образом, неинвазивный пренатальный тест абсолютно безопасен, высокоинформативен и рекомендован к применению у беременных женщин разных групп риска.
Читайте также:


