После прививки от бешенства акдс
Укусы животных, прививки от бешенства и столбняка
Укусы животных — не только летняя проблема, когда дети живут на дачах и много гуляют. На прошлой неделе крысы покусали школьников в Вологде, в Челябинской области дети пострадали от укусов собаки. Тем временем во многих регионах наблюдается дефицит вакцины от бешенства — смертельной болезни, которой можно заразиться от больного животного. В такой ситуации особенно важно знать, как действовать, если вас или ребенка укусили. Рассказывает педиатр Сергей Бутрий.

Вашего ребенка (или вас) укусила собака, или кошка, или еж, или кто-то еще. Как поступить в этой ситуации? Простой ответ: нужно сразу обратиться в травмпункт. Там вас всему должны научить и выполнить все необходимое для профилактики.
Если хотите разобраться подробнее, читайте дальше. Я бы разделил все, что вам угрожает после укуса животным, на три большие группы проблем: бешенство, столбняк и прочее.
Прививка от бешенства: 40 уколов в живот уже не делают
Бешенство — это главное, чего следует опасаться. Потому что у нас в России (по крайней мере, в Центральном федеральном округе) ситуация крайне неблагополучная. В Ивановской области ежемесячно находят трупы животных, умерших от бешенства, и рано или поздно это может закончиться смертью человека.
Бешенство не передается через воздух (как грипп) или через грязные руки (как ротавирус), оно передается только при контакте со слюной (укус, ослюнение животным ссадин человека) или кровью больного животного через поврежденные слизистые оболочки или поврежденную кожу. Если такой контакт произошел, вам прежде всего следует выяснить, прививалось ли животное от бешенства.
Это обычно возможно только при укусе домашним питомцем. У хозяев есть специальные паспорта животных, где фиксируются среди прочего даты прививок; его нужно потребовать у владельца и посмотреть своими глазами, а не верить на слово.
Если животное прививалось от бешенства менее чем год назад, все в порядке, профилактика укушенному человеку не нужна. Когда ветеринарного паспорта нет или, тем более, животное бездомное, его следует рассматривать как зараженное и действовать соответственно. Особенно быстро — если животное не было спровоцировано на агрессию, и/или если укусы множественные, и/или укусы в голову.
Животное может осмотреть ветеринар, но такое обследование имеет немалый риск ошибки (ложноотрицательного результата), поэтому в санитарных правилах есть даже вот такой пункт: "8.4. При наличии у животного подозрительных на бешенство клинических проявлений продолжается курс антирабического лечения, несмотря на отрицательный результат лабораторной диагностики".
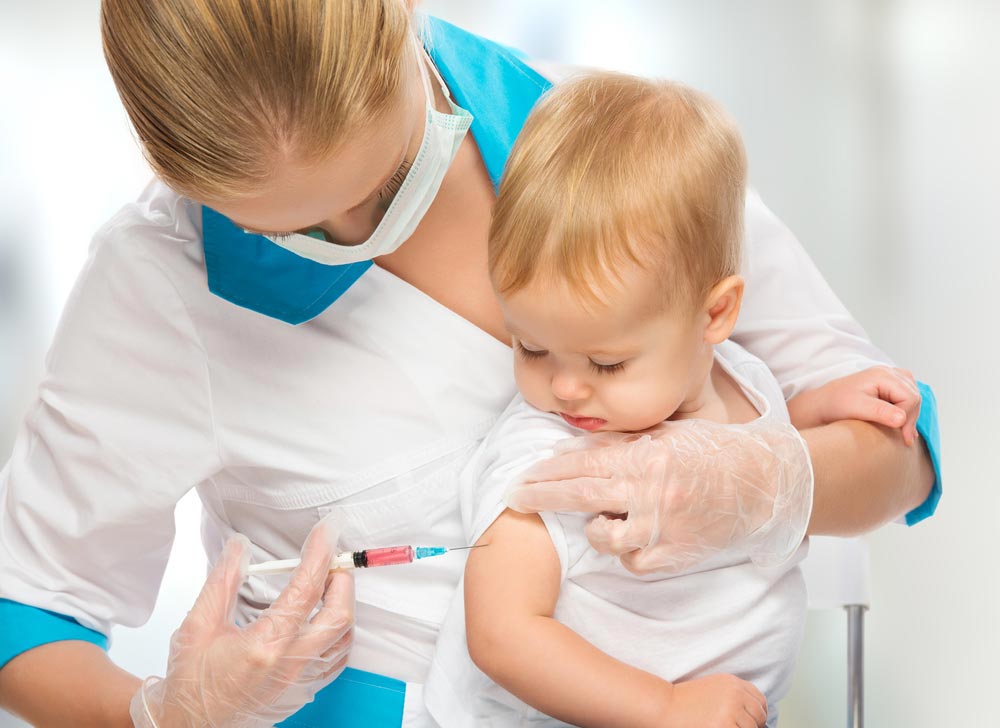
Поэтому я бы даже не обследовал, просто начал бы вакцинацию и (при необходимости) специфический иммуноглобулин. Схема экстренной вакцинации от бешенства состоит из шести доз, которые вводятся на 0-й, 3-й, 7-й, 14-й, 30-й и 90-й дни. Вакцина вводится внутримышечно в плечо (не в ягодицу — это снижает ее эффективность). Предыдущая версия вводилась подкожно в область живота в количестве 40 инъекций, но ее уже не используют, и разговоры про "сорок уколов в живот" стали мифами.
Если животное на момент укуса было больно бешенством, то оно непременно погибнет за десять дней. Соответственно, если животное живо и здорово на десятый день, то трех доз будет достаточно, курс можно смело прервать после трех доз. Если у вас нет возможности отследить судьбу животного или если оно погибло (неважно по какой причине), следует продолжить полный курс прививок от бешенства до конца.
Подробное описание тактики постконтактной профилактики регламентируется в РФ следующими санитарными правилами: СП 3.1.7.2627-10 "Профилактика бе¬шенства среди людей. Санитарно-эпидемиологические правила", см. главу VIII.
Первую из шести доз вакцины вам введут в травмпункте, за остальными обратитесь к хирургу в поликлинику по месту жительства (если по полису ОМС) или в частный медцентр (если платно).
Пожалуйста, не пренебрегайте постконтактной профилактикой бешенства, ставки очень высоки: если животное было заражено и заразило ребенка, спасения от бешен¬ства нет, это абсолютно смертельное заболевание.
Прививка от столбняка: как часто делать?
Если речь о ребенке и вы не отказыва¬лись от прививок, то бояться столбняка не надо. По нацкалендарю РФ дети по¬лучают прививку от столбняка в составе вакцины АКДС (АДС, "Пентаксим", "Инфанрикс Гекса" и т.д.) в 3, 4,5, 6 и 18 месяцев, затем в составе АДСм или "Адасель" в 7 и 14 лет. Взрослые должны получать вакцину раз в 10 лет.
Если же речь о не полностью привитом ребенке или взрослом, возникает много нюансов. В случае отсутствия прививок или их неполноценной схемы укушенному (равно как и обожженному, наколовшему ногу ржавым гвоздем и т.д.) человеку положено введение специфического иммуноглобулина и/или столбнячного анатоксина в составе моновакцины АС, или вакцин АДС, АДСм или "Адасель".
Пожалуйста, не пренебрегайте постконтактной профилактикой столбняка, это не шутки. Столбняк регулярно регистрируется в РФ, в том числе случаи гибели детей от него.
Экстренные меры профилактики столбняка регламентируются в РФ санитарными правилами: СП 3.1.2.3113-13 "Профилактика столбняка".
Чем еще можно заболеть после укуса животного
- вторичная бактериальная инфекция кожи и мягких тканей в виде инфицированных ссадин, флегмоны, абсцесса, некротизирующего фасциита, рожи, гангрены, остеомиелита и т.д.;
- ряд системных инфекционных заболеваний, способных передаваться при укусе животного.
Для их профилактики обычно не требуется введения вакцин/сывороток, а достаточно провести первичную хирургическую обработку раны. Этим и занимаются в травмпункте, ради этого туда и следует обращаться.
В некоторых случаях доктор назначит местные препараты (мази, перевязки) и/или системные антибиотики.
Этим ограничивается профилактика "прочего", а лечение, если до него дойдет, имеет гораздо большую эффективность и лучший прогноз, чем терапия уже начавшегося бешенства или столбняка.
Прививайтесь от столбняка вовремя, прививайте домашних питомцев от бешенства вовремя и вовремя обращайтесь в травмпункт в случае укусов, даже незначительных. Тогда все будет хорошо.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Так как заболевание считается смертельным в 100 % случаев, важно проходить профилактику от этого страшного недуга. Рекомендуется делать прививку от бешенства ребенку:
- до контакта с животным;
- после прямого контакта со зверем;
- после укуса инфицированного животного;
- при попадании слюны зверя на слизистые.
Учеными разработаны две вакцины, которые используются при борьбе с бешенством. Первая направлена на формирование стойкого иммунитета к вирусу. При ее введении организм начинает вырабатывать защитные антитела. Срок ее эффективности равняется двум годам. Вторая вакцина также получила название антирабический иммуноглобулин. Она помогает создать кратковременную защиту организма после укуса животного. Вакцина не позволяет вирусу поразить нервную систему человека.
В нашем учреждении вы можете получить вакцинацию от бешенства в любое удобное время. Мы применяем только проверенные и разрешенные к использованию Министерством здравоохранения РФ препараты от этого вируса. В состав вакцин входит не активный возбудитель бешенства. Заражение после введения этого препарата произойти не может.
Прививка проводится в нашем центре высококвалифицированными специалистами. Они проведут осмотр повреждений ребенка, и исходя из этого, составят индивидуальные схему и сроки введения вакцины.
Когда делать прививку от бешенства ребенку?
Вакцинация — это самый надежный способ не допустить заражения этим опасным вирусом. Поэтому очень важно понимать, что прививка от бешенства ребенку крайне необходима после контакта или укуса зараженного зверя. Если у пациента врачи наблюдают небольшие царапины, которые нанесло животное, а также укусы на туловище, верхних и нижних конечностях, то они назначают 6-тиразовое введение вакцины. Инъекции ставят:
- в день обращения в больницу;
- на 3, 7, 14 день после укуса;
- на 30 и 90 сутки.
В случаях, когда животное, что укусило ребенка, не заболело в течение десяти дней, тогда вводить препарат пациенту прекращают. Маленькому пациенту могут назначить инъекции двух типов вакцин в комплексе:
- когда есть значительные и глубокие укусы;
- когда слюна инфицированного животного попала на слизистые оболочки;
- когда укусы наблюдаются на шеи, кистях, пальцах рук и ног, головы и в области паха.
Введение вакцины нужно проводить, как можно быстрее после укуса. Поэтому, как правило, никакой подготовки эта процедура не требует. Однако, перед тем как поставить прививку от бешенства ребенку, доктор обязательно убедится, нет ли у него противопоказаний. Могут отказать в вакцинации детям, у которых наблюдается:
- врожденный или приобретенный иммунодефицит;
- обострение хронических инфекционных заболеваний;
- опухолевые недуги;
- аллергические реакции на вещества, входящие в состав препарата.
Для того чтобы выявить противопоказания, доктора нашего центра изучают историю болезни пациента. Они также интересуется у родителей, принимает ли ребенок какие-либо препараты, есть ли у него хронические недуги. После вакцинации медицинский персонал нашей клиники продезинфицирует и обработает раны пациента.
После введение препарата необходимо внимательно следить за состоянием ребенка. У малыша могут появиться побочные эффекты, однако это случается крайне редко. Специалисты утверждают, что современные вакцины, разрешенные к применению в РФ, практически не вызывают побочных эффектов.
Но даже при их появлении родителям не стоит сильно переживать. Они не несут никакой угрозы здоровью, а только являются показателями действия вакцины. В течение нескольких дней после прививки от бешенства у ребенка может появиться в месте укола:
- припухлость;
- воспаление;
- покраснение;
- легкий зуд.
В некоторых случаях у детей также возникает головная боль, слабость. Ребенок может жаловаться на несильное головокружение и потерю аппетита. Такие побочные эффекты от введения вакцины довольно быстро проходят самостоятельно, и не требуют никакого лечения.
Опасные последствия прививки — это то, что заставляет многих родителей отказываться от процедуры. Однако опасность, которую несет заболевание, не может сравниться с минимальной возможностью появления осложнений после вакцинации.
Возникнуть такие реакции могут, но все они поддаются лечению, в отличие от бешенства. Самыми редкими и наиболее опасными осложнениями процедуры могут быть неврологические нарушения. Они появляются, когда:
- прививка от бешенства ребенку была поставлена несвоевременно;
- появились аллергические реакции на препарат;
- были нарушены нормы хранения вакцины в медицинском учреждении.
К таким осложнениям можно отнести Отек Квинке, нарушение чувствительности в конечностях, парезы, вегетативные расстройства. При введении антирабического иммуноглобулина осложнения в виде аллергической реакции могут возникнуть в течение двух суток. Есть также риск появления анафилактического шока. Но эта реакция преимущественно возникает сразу после введения вакцины.
Выражаясь научным языком, аббревиатура АКДС расшифровывается как адсорбированная коклюшно-дифтерийно-столбнячная вакцина.
Препарат вводится внутримышечно посредством уколов. Попадая в мышечную ткань, вакцина не всасывается в кровь, а остается в мышце довольно продолжительное время. Это стимулирует организм малыша (а в будущем и взрослого человека) на постоянную выработку антител к перечисленным болезням.
Когда необходима прививка АКДС детям и взрослым
Вакцина вводится не один раз, а интервально в течение всей жизни (если какие-либо серьезные медицинские показание не влияют на оптимальный график прививок АКДС для детей и взрослых, который выглядит так:
- 1 В 2-3 месяца.
- 2 В 4-5 месяцев.
- 3 В 6 месяцев.
Эти три дозы составляют первичный курс. Важно, чтобы интервал между прививками в рамках первичного курса составлял минимум 30 дней.
Эти 4 прививки АКДС и составляют полную вакцинацию, позволяющую организму надежно защищать себя от дифтерии, коклюша и столбняка. Далее в качестве ревакцинации (прививки, которые поддерживают иммунитет на необходимом уровне активности) применяется вакцина уже с так называемым ацеллюлярным (то бишь бесклеточным) коклюшным компонентом. И в этом случае она именуется — АДС):
- В 6-7 лет.
- В 14 лет и далее — через каждые 10 лет: в 24, 34, 44, 54, 64 и 74 года.
Несмотря на рекомендации ВОЗ, три четверти взрослого населения России не получает ревакцинацию АКДС (а если говорить медицински точно — АДС). Эти же три четверти даже не подозревают, что подобные прививки им необходимы. Самый важный и весомый аргумент в пользу ревакцинации — эта прививка защищает нас от столбняка, смертельно опасной болезни даже в наши дни. Для любителей путешествий в заморские, слабо развитые дали риск заполучить столбняк особенно вероятен.
В наши дни о случаях заболевания столбняком или дифтерией можно услышать крайне редко, благодаря массовой вакцинации эти болезни постепенно уходят в прошлое. Однако, до появления в 40-50-х годах прошлого века прививки АКДС, ситуация была кардинально другой:
Прививка АКДС — одна, а все вакцины — разные?
Существует несколько сертифицированных ВОЗ препаратов — вакцин АКДС. Сплошь и рядом происходят ситуации, когда малышу делают укол-второй вакциной одного производителя, а последующие прививки — препаратом другого производителя. Есть в этом какой-то риск или подвох?
Пару слов о качестве вакцин: в современном мире в ходу две основных разновидности вакцины против столбняка, дифтерии и коклюша. Одна — классическая, дешевая и очень (в силу своей дешевизны) распространенная в слабо развитых, не богатых странах. В ее составе содержится именно тот тип коклюшного компонента (не расщепленный, не очищенный), который и вызывает все те многочисленные негативные побочные реакции, о которых так часто упоминают в связи с прививкой АКДС.
Вторая разновидность — так называемая прививка ААДС — это более современный и дорогой аналог классической вакцины АКДС, в которой коклюшный компонент расщеплен на составляющие и очищен. Эта вакцина переносится в разы легче, практически не вызывая негативных побочных реакций.
Однако, надо понимать, что побочные реакции — это временные расстройства самочувствия, не угрожающие здоровью в целом и проходящие бесследно. В отличие от осложнений — которые влияют на здоровье и требуют длительного лечения. Так вот что касается именно осложнений — то ни одна из разновидностей вакцины АКДС, ни старая, ни новая, не отличаются высоким риском возникновения этих самых осложнений (подробнее о них — чуть ниже).
Куда именно медик должен сделать укол?
Теоретически вакцину можно ввести в любую мышечную ткань. Но! Всемирная организация здравоохранения рекомендует делать маленьким детям уколы только в бедро . Дело в том, что даже у 2-месячного крохи мышцы на бедре неплохо развиты, там мало кровеносных сосудов и подкожной жировой клетчатки (в отличие от ягодичных мышц).
А вот детям с 6-7 лет и взрослым вакцину вводят обычно уже в зону плеча.
Негативные реакции организма на прививку АКДС
Как именно может отреагировать младенец на прививку АКДС? В лучшем случае — никак. Иными словами, вы ее сделаете и забудете, не обнаружив ни в состоянии, ни в поведении ребенка никаких изменений. При неблагоприятном раскладе произойти может следующее:
-
Место инъекции покраснеет, станет более плотным, немного отекшим. Малыш будет постоянно прикасаться к месту укола, давая понять, что оно его болезненно беспокоит.
Ребенок потеряет аппетит. Возможны также рвота и понос.
Как правило, в первые сутки негативные побочные эффекты прививки АКДС возникают, а в последующие 2-3 суток они постепенно сходят на нет при минимальном медикаментозном вмешательстве.
Однако, вам следует немедленно обратиться к педиатру в случае, если :
- 1 Температура тела ребенка подобралась к отметке 39° С;
- 2 Место укола сильно отекло (более 8-10 см в окружности);
- 3 Малыш сильно и беспрерывно плачет более 3 часов (появляется риск обезвоживания).
Как бороться с негативными реакциями организма на прививку АКДС
Однако не путайте сильный отек и уплотнение в месте укола с небольшой припухлостью. Естественно, что при введение в мышцу препарата, которые содержит ослабленные инфекционные клетки, в месте укола протекает нормальный процесс легкого локального воспаления. Он самостоятельно пройдет спустя 1-2 недели, не причинив никакого вреда здоровью малыша.
Серьезные осложнения после прививки АКДС
Если верить медицинской статистике, то на каждые 100 тысяч малышей с прививкой АКДС приходится 1-3 случая серьезных осложнений, которые могут спровоцировать ухудшение общего здоровья ребенка. Частота крайне низкая! Тем не менее упомянуть об этих осложнениях стоит. К ним относятся:
-
Тяжелый приступ аллергии на один или несколько компонентов вакцины (анафилактический шок, отек Квинке и т. п.);
Судороги без повышения температуры;
Если вы подозреваете любой их перечисленных симптомов у своего ребенка после прививки АКДС — немедленно обращайтесь за медицинской помощью! Однако вероятность возникновения подобных ситуаций — крайне мала. Судите сами:
Статистика негативных реакций организма при прививке современной вакциной АКДС
Легкие побочные реакции:
- Повышение температуры тела (у 1 малыша из 4);
- Отек и покраснение места укола (у 1 ребенка из 4);
- Отсутствие аппетита и вялость, сонливость (у 1 ребенка из 10);
- Рвота и понос (у 1 ребенка из 10).
Среднетяжелые побочные реакции:
- Судороги (у 1 малыша из 14 500);
- Сильный плач в течении 3 часов и более (у 1 ребенка из 1000);
- Температура выше 39,5° С (у 1 малыша из 15 000).
- Серьезная аллергия на компоненты вакцины (1 ребенок на миллион);
- Неврологические нарушения (случаи столь редки, что в современной медицине из не принято связывать именно с вакциной АКДС).
Частота этих реакций после проведения прививки АКДС в 3 тысячи раз менее вероятна, чем возникновение этих же самых симптомов, но возникших уже в результате заболевания при отсутствии вакцинации.
Противопоказания для прививки АКДС
Существуют редкие обстоятельства, при которых проведение вакцинации против столбняка, коклюша и дифтерии невозможна (либо вообще не может быть осуществлена, либо — должна быть отложена на время). К ним относятся:
- Любое заболевание в острой фазе протекания;
- Аллергическая реакция на один или несколько компонентов вакцины;
- Нарушения иммунологической реактивности (иммунодефицит).
Как подготовить ребенка к прививке АКДС: профилактика негативных последствий вакцинации
Мы уже не раз упомянули — прививка АКДС обладает наиболее высокой вероятностью возникновения негативных побочных эффектов среди всех прочих вакцин, включенных в национальный прививочный календарь. Но это отнюдь не дает родителям веского основания для отказа от прививки АКДС. Наилучшая стратегия — перед проведением прививки адекватно подготовить организм ребенка к вакцинации. А сразу после прививки — по возможности предупредить возникновение негативных симптомов. Педиатры предлагают следующий план профилактических действий:
- 3 На следующий день после прививки. Весь день — контролируйте температуру, и если заметите тенденцию к росту — даже жаропонижающее. Пару дней не кормите ребенка слишком уж сытно, а вот обильное питье — обеспечьте! Лучше всего давать простую чистую теплую воду. При этом поддерживайте оптимальный климат в детской — температура воздуха около 21° С, влажность — 60-75%.
Дозировки средств от высокой температуры и аллергической реакции обязательно обсудите с вашим педиатром заранее, еще до проведения прививки.
Переболеть — лучший способ приобрети иммунитет? Опасное заблуждение!
Многие взрослые, даже прилично образованные и сведущие в медицине, убеждены, что перенесенное заболевание всегда дает человеку (в том числе и ребенку) более стойкий по сравнению с вакцинацией иммунитет на всю последующую жизнь. Возможно, это правило и работает, но только не в отношении коклюша, дифтерии и столбняка.
Судите сами: базовый курс прививок АКДС стабильно защищает организм человека на 6-12 лет от перечисленных заболеваний. 2 из 3 перенесенных заболевания — дифтерия и столбняк — не дают иммунитета вообще, ни на один день. А перенесенный коклюш дает защиту на тот же срок, что и прививка — на 6-10 лет. Вывод очевиден: прививаться выгоднее и безопаснее, чем болеть!
Прививка АКДС: подведем итоги
Без вакцинации АКДС существует риск подхватить страшные болезни — риск очевидный и довольно высокий. С вакцинацией — существует риск побочных временных реакций. Взвесить все риски и выбрать из них наименьшие — задача каждого ответственного и любящего родителя. Что поможет сделать правильный выбор? Уж точно не страх и не слухи. А только — знание, осведомленность и стремление защитить своего ребенка.
Контакт с животными не всегда безопасен для человека. Нередко бывает, что ребенка или взрослого кусает собака, царапает кошка и так далее. Вместе с явными признаками нападения (синяки, царапины, раны, подобные травмы) фиксируются и другие, более серьёзные, осложнения. Например, заражение вирусом бешенства. Если это произойдёт, пострадавший может надолго потерять работоспособность, а в особо сложных случаях – и умереть. Предотвратить грозные последствия поможет вовремя сделанная прививка от бешенства человеку, контактировавшему с инфицированным животным.
Что такое бешенство
Бешенство – это вирусное заболевание, передающееся через слюну (обычно укусы) и несущее серьёзную опасность для человека. Кроется она в том, что вирус через кровь либо слизистую попадает в центральную нервную систему. Вспыхивает воспалительный процесс, очагом которого является серое вещество головного мозга. По статистике, чаще всего человек рискует заразиться бешенством от бегающих собак. Источником становится домашнее или бездомное животное.
Главными переносчиками инфекционного агента бешенства выступают животные. Для его распространения в организме хватит, чтобы слюна инфицированного существа попала на повреждённый кожный покров. Это могут быть области укуса, другие открытые раны либо слизистая.
Инкубационный период с момента попадания вируса в организм до его активного воздействия составляет 1-3 месяца. В некоторых случаях появление первых признаков заболевания может начаться раньше (на 12-й день) или позже (спустя год).

Первое, что должно насторожить потенциального больного, – возникновение неприятных ощущений в области укуса (например, если болит повреждённая рука). Так как инкубационный период растягивается до нескольких месяцев, рана к этому времени может уже зарубцеваться.
Почти одновременно с локальным дискомфортом повышается температура тела. Как правило, она достигает 37,2-37,3 0 С и сопровождается эмоциональными изменениями – тревогой, страхом, депрессией. Впоследствии больной чувствует стеснение в груди, учащение дыхания и сердцебиения. Одним их ярчайших признаков бешенства выступает боязнь воды (называется гидрофобией).
В большинстве случаев данная клиническая картина длится от 2 до 7 дней. После наступает ухудшение самочувствия: галлюцинации, бред, паралич мышц и так далее. На последнем этапе возникает паралич дыхательных мышц, удушье и, как следствие, смерть.
В отдельных случаях сроки и выраженность симптомов могут меняться. Характер протекания бешенства в каждом конкретном случае предугадать невозможно, поэтому так важно провести иммунизацию максимально быстро после укуса.
Как появилась прививка против бешенства и зачем она нужна
Первый вакцинный препарат против бешенства, разработанный специально для людей, был официально зарегистрирован в 1885 году. Авторство принадлежит микробиологу из Франции Луи Пастёру. Он поставил перед собой задачу изобрести средство, которое могло бы заставить организм вырабатывать защитные антитела. После года изысканий был найден состав вакцины против бешенства, которую можно было использовать как профилактическую. В результате выпуска первых партий медикамента в 1886 году удалось существенно сократить смертность населения от заражения этим вирусом.
Следует отметить, что за сто с лишним лет существования вакцины необходимость в ней не уменьшилась. Связано это с несколькими факторами:
- отсутствие эффективной методики лечения уже проявившегося заболевания;
- вирус распространён во всех странах, вне зависимости от климата;
- раскладка вакцины в локациях большого скопления диких зверей не гарантирует их безопасность;
- предугадать вероятность заражения невозможно;
- бешенство часто заканчивается смертью.
В медицине используется два типа вакцин для людей.
- Культуральная антирабическая (то есть противодействующая бешенству) вакцина (сокращённо – КАВ) – инъекции по 3 мл препарата вводятся под кожу в области живота в переднюю его стенку. В последнее время из-за низкой эффективности прививочного средства его применяемость в медицине сократилась.
- Концентрированная (поскольку применяется лиофилизат) культуральная антирабическая вакцина (сокращённо – КоКАВ) – более эффективное лекарство, которое постепенно вытесняет с рынка КАВ. Внешне представляет собой сухой порошок, который разводят для инъекций. Уколы делаются внутримышечно, по 1 мл препарата в дозе.

Когда нужно делать вакцинацию
Обязательно курс лечения должны пройти те, кто часто контактирует с дикими либо больными животными. Прежде всего, это касается охотников, ветеринаров, лесников. Не отнесённым в специальную категорию необходимо сделать инъекцию в следующих случаях:
- при повреждении кожи заражённым животным – через царапину, укус, попадание слюны непосредственно на слизистую;
- при повреждении кожи любым предметом, на который попала слюна заражённого зверя;
- если укус пришёлся на одежду, но кожа заметно повреждена;
- если на 5-е…7-е сутки после укуса нападавшее животное постигла смерть;
- если раны нанёс представитель дикой фауны.
Контакт с недружелюбным животным не всегда предполагает последующую вакцинацию. В частности, инъекции не делают в следующих случаях:
- в момент нападения кожа была защищена одеждой и не пострадала;
- напавшее животное не погибло спустя десятидневный срок;
- питомец защищён от бешенства прививкой.
Где делают прививки от бешенства людям
В соответствии с нормативами МОЗ средства для иммунизации против бешенства для человека должны иметься в каждом государственном медицинском учреждении – в больницах, фельдшерско-акушерских пунктах, амбулаториях, поликлиниках. В городской черте пострадавшему необходимо обратиться в ближайшее хирургическое отделение либо травмпункт. Сельским жителям провести необходимые манипуляции могут в ближайшем пункте медицинской помощи.
Как проводится вакцинация
Всего десятилетие назад нападение больного бешенством либо дикого животного сопровождалось неприятным визитом в больницу. В ходе оказания первой медицинской помощи пострадавший получал 40 уколов в живот. Сегодня процедура значительно упростилась. Инъекции делают в мышцу плеча либо ягодицы. Количество и частота уколов зависят от причины обращения: уже случившееся нападение или профилактика заболевания.
Схема 1. После нападения животного.
Если после нападения бешеного животного человек обратился за медицинской помощью, врачи сразу уточняют, были ли сделаны профилактические прививки. При их отсутствии выбирают схему, которая направлена на установление стойкого иммунитета к вирусу. Для этого больному назначается график прививок по принципу 1-3-7-14-30-90:
- первая инъекция – при первом обращении в медучреждение;
- вторая – на 3-й день после укуса;
- третья – спустя одну неделю;
- четвёртая – по окончании второй семидневки;
- пятая – на 30-й день после укуса;
- завершающая инъекция делается спустя 3 месяца после нападения носителя вируса.
Схема 2. Нападение на ранее вакцинированного человека.
В случае если контакт с носителем вируса произошел в течение 12 месяцев после профилактической инъекции, пострадавшему назначают дополнительные уколы. Они укрепляют иммунитет, подпитывая действие предыдущего цикла прививок. В этом случае больному необходимо посетить врача и сделать инъекции в соответствии с инструкцией по применению:
- первую – в течение нескольких часов после нападения;
- вторую – на 3-и сутки после происшествия;
- третью – спустя 7 дней.

Схема 3. Профилактическая вакцинация
Назначается людям, входящим в группу риска заражения. Она проводится вне зависимости от того, успел ли человек пойти на контакт с потенциальным носителем вируса. Прививка от бешенства делается в следующем порядке:
- первая инъекция – в день обращения в медицинский центр;
- второй укол – через неделю после первого;
- третий – на 30-й день;
- ревакцинация – спустя год после первого обращения;
- последующие инъекции делаются с частотой раз в три года.
Если прививки от бешенства были сделаны с профилактической целью, и пациент своевременно прошел все этапы лечебной схемы прививок для незаражённого человека, действие препарата сохраняется в течение трёх лет. Повторять процедуру раньше окончания этого срока требуется лишь в случае прямого контакта с инфицированным животным.
Поведение после прививки
Для надёжной защиты от бешенства при проведении вакцинации необходимо придерживаться ряда требований. Их нарушение может привести к ослаблению действия препарата и возникновению побочных эффектов после прививки.
- Запрет на употребление алкоголя в любых формах и количестве. Нарушение этого правила может стать причиной возникновения у больного приступов эпилепсии, повышенной чувствительности к внешним раздражителям, нервным припадкам.
- В первые сутки после укола нельзя контактировать с водой.
- Необходимо предотвратить переохлаждение и перегрев тела.
- Имеются противопоказания к длительному нахождению под прямыми солнечными лучами.

После введения вакцины для профилактики заболевания начинается процесс формирования специфических антител. Если в это время на область инъекции попадёт вода, эффективность такого процесса может снизиться. Результатом этого может стать и аллергическая реакция. Она выражается повышенной температурой, ознобом, общей слабостью.
Что делать, если появилась негативная реакция на прививку от бешенства у человека
Как и любой другой медицинский препарат, вакцина против бешенства может вызывать побочные реакции. Даёт ли это право говорить о том, что она вредна? Нет. Ведь её полезность превосходит риск развития негативных последствий и их интенсивность.
К наиболее частым проявлениям воздействия на организм относятся:
- дискомфорт в месте укола – зуд, отёк, покраснение, уплотнение;
- болевые ощущения в суставах, мышцах, животе;
- слабость и головокружение;
- рвота.
Гораздо реже диагностируются отёк Квинке и крапивница. По статистике, вакцинация от бешенства вызывает побочные реакции не более, чем у 3 % людей. При этом следует понимать, что заболеть от вакцины самим бешенством невозможно.

Появление первых признаков негативных последствий от сделанной прививки должно сопровождаться визитом больного к лечащему врачу. Для устранения слабых проявлений аллергической реакции на вакцину назначаются нестероидные либо антигистаминные противовоспалительные препараты. К первым относятся кетапрофен, диклофенак и прочие, ко вторым – тавегил, супрастин и другие.
При несвоевременном обращении больного к врачу после контакта с заражённым животным, а также в тех случаях, когда укус признан особо опасным, врач, помимо вакцины, назначает пациенту гетерологический иммуноглобулин. Действие этого препарата направлено на усиление иммунитета к вирусу бешенства в кратчайшие сроки.
По количеству и характеру побочных реакций иммуноглобулин считается более опасным, нежели другие лекарства. Связано это с тем, что в его формулу входит животный белок, который воспринимается человеческим организмом как чужеродный. В результате, примерно у пятой части больных наблюдаются аллергические реакции и другие неприятные последствия:
- анафилактический шок – наблюдается редко, однако может привести к летальному исходу;
- сывороточная болезнь – клиническая картина напоминает аллергическую реакцию, в некоторых случаях симптомы проявляются более ярко, а лечение вызывает осложнения.
В связи с большим риском для больных введение иммуноглобулина должно проводиться исключительно медицинским специалистом в больнице. При этом кабинет обязательно должен быть оборудован техникой, необходимой для интенсивной терапии.
Снизить риски возникновения побочных негативных эффектов можно, если использовать вместо животного препарата его человеческий аналог – гомологический иммуноглобулин. Как показывает практика, он реже вступает в конфликт с иммунной системой больного и действует гораздо эффективнее.
Читайте также:


