Половые органы при гриппе

Среди заболеваний, характерных именно для женского организма – вагинальный герпес. У него инфекционная природа, а любимый объект – представительницы прекрасного пола в возрасте от 20 до 35 лет .
У мужчин подобные заболевания, поражающие гениталии, случаются гораздо реже. О методах лечения герпеса у мужчин на половом члене мы писали здесь.
Самыми тревожными считаются случаи, когда инфекция атакует будущих мам – появляется реальная угроза для нормального развития плода (герпесу при беременности посвящена отдельная статья).
О том, как лечить герпес на половых органах мы писали тут.
Симптомы простуды на половых губах
Уже первые признаки заболевания свидетельствуют об активизации герпесвирусной инфекции:
![]()
появляются симптомы лихорадочного состояния, поднимается температура;- беспокоят жжение, зуд;
- в области половых органов возникает отечность, слизистые становятся красными;
- ощущается общая слабость, болит голова;
- лимфатические узлы в районе паха увеличиваются;
- мочеиспускание становится болезненным и более частым, чем обычно.
Через некоторое время симптомы усиливаются, а в местах покраснений появляются красные пузырьки .
На вагине их женщина увидеть не сможет, а вот расположенные у входа во влагалище, на больших половых губах и на малых, на клиторе эти высыпания дадут представление о характере заболевания, лечить которое самостоятельно категорически не рекомендуется – надо обращаться за помощью к гинекологу. О лечении герпеса на попе читайте здесь.
Инкубационный период заболевания бывает разным в зависимости от состояния иммунной системы женщины: если она достаточно сильная, организм способен противостоять инфекции до 20 суток, если же ослабленная, то уже через пару дней после заражения вирус проявляется со всеми характерными для него симптомами.
Фото герпеса на половых губах: как он выглядит






Причины возникновения и пути передачи
Половые органы поражает герпесвирус 1-го и 2-го типа . Передача инфекции происходит в результате:
- половых контактов (вагинальных, оральных, анальных);
- использования (совместно с зараженным человеком) средств личной гигиены, белья.
Причины появления характерных для заболевания признаков обычно связаны с ухудшением общего состояния человека и, как правило, индивидуальны.
![]()
стрессы, нервное перенапряжение;- переутомление, вызванное непосильными нагрузками;
- различные травмы, повреждения на слизистой и на коже;
- химиотерапия либо прием в течение продолжительного времени каких-либо лекарственных препаратов;
- перепады температуры, вызвавшие переохлаждение или перегрев организма;
- аллергия на прокладки и синтетическое белье;
- авитаминоз;
- строгие диеты (у женщин, старающихся похудеть, организм обычно недополучает питательных веществ, что ослабляет его защитные функции).
При беременности возможен перинатальный способ передачи инфекции от матери к плоду – в ходе внутриутробного развития и во время родов. Опасность для будущего ребенка представляет в этом случае сыпь на слизистых половых органов, на шейке матки.

Чтобы ограничить распространение по организму болезнетворных микробов, лихорадку следует своевременно купировать.
Рекомендуем к ознакомлению следующее видео о возбудителях, типах, путях передачи, причинах, инкубационном периоде генитального герпеса:
Разновидности
Различают 3 вида проявления инфекции : первичное заражение, вторичное и рецидив.

Первый вариант обычно связан с сексуальными (чаще оральными) контактами, когда на губах или подбородке партнера имелись высыпания герпеса. Фото и методы быстрого лечения герпеса на губах найдете в этой статье.
По интенсивности заболевания генитальный герпес бывает :
- легким (1-3 рецидива в течение года);
- среднетяжелым (4-6);
- тяжелым (рецидивы раз в месяц или даже чаще).
Специалисты различают также виды заболевания по соотношению периодов ремиссии и рецидивов :
- аритмичный (ремиссия – от 2 недель до 5 месяцев);
- монотонный (примерно одинаковые по времени периоды ремиссии, сменяющиеся рецидивами);
- стихающий (длительная ремиссия, редкие рецидивы незначительной интенсивности).
Этапы развития герпеса во влагалище
Течение болезни делится на несколько стадий (по разным методикам – разное), большинство специалистов используют 4-ступенчатую градацию болезни.
Согласно ей различают:
![]()
фаза 1 (развитие заболевания) – дискомфорт в паховой зоне, зуд, покалывание, жжение, на внешних половых губах появляется покраснение, на ощупь они горячее, чем здоровые участки тела;- фаза 2 (прогрессирование заболевания) – появляется сыпь, которую сменяют пузырьки, наполненные прозрачным содержимым, ощущается сильная боль, трудно становится ходить и сидеть;
- фаза 3 (вскрытие везикул) – пузырьки лопаются, им на смену приходят ранки, которые затягиваются корочкой;
- фаза 4 (заключительная) – ранки затягиваются, не оставляя после себя никакого следа.
Начальная стадия и все последующие требуют от женщины соблюдения интимной гигиены и осторожности по отношению к партнеру, так как инфекция передается во время полового акта.
Желательно на период болезни и выздоровления совсем отказаться от секса либо предложить партнеру использовать презерватив.
Причины возникновения, симптомы, диагностика и лечение, а также фото герпеса на лице представлены в данной публикации.
Подробная инструкция по применению Топикрема для детей рассмотрена в нашей статье. Узнайте больше!
Диагностика

Что делать, если появились симптомы заболевания? Прежде всего – побывать на приеме у гинеколога .
Именно он и поставит предварительный диагноз в ходе визуального осмотра, с учетом анамнеза и жалоб пациентки.
Важное значение будут также иметь лабораторные исследования :
- электронная микроскопия (будут изучены мазки, соскобы);
- посев ВПГ (вируса простого герпеса);
- анализ сыворотки крови на наличие антител к герпесвирусу.
Диагностика, кстати, зависит от того, в какой стадии находится заболевание. Если пузырьки еще не успели образоваться, электронная микроскопия может не дать точного ответа по поводу природы заболевания.
Лечение вагинального герпеса
Шанс быстрее вылечить заболевание – у тех, кто не станет затягивать с лечением.
В этом случае справиться с неприятной болезнью можно за 5 дней. Помогут не только прописанные доктором препараты, но и народные средства.
Природа герпеса такова, что избавиться от этой инфекции раз и навсегда не удастся. Цель медикаментозных назначений – снять болезненную симптоматику и продлить время ремиссии заболевания.

В качестве противовирусного препарата обычно используется Ацикловир либо Валацикловир (таблетки, инъекции или вагинальные свечи).
Если пациентке необходимы жаропонижающие средства, то врач обычно останавливает выбор на свечах – в интимной зоне эта лекарственная форма эффективнее других, кроме того препарат начинает действовать быстро, а его воздействие на организм – пролонгированное. Подробнее о лечении герпеса в интимных местах мы писали тут.
Наружный герпес требует применения местных средств в виде мазей. Это могут быть мазь Ацикловир и импортный аналог Зовиракс .

Дважды в день можно делать спринцевания: для этого используется раствор Мирамистин, на процедуру расходуется 10 мл.
Это эффективное ранозаживляющее средство, хороший антисептик. Обрабатывать ранки необходимо также каждые 4 часа.
О методах лечения генитального герпеса вам также расскажет специалист:
В домашних условиях можно приготовить довольно эффективные средства, которые снимут болевые ощущения и ускорят процесс выздоровления.
Мало кто знает, что такое березовое молоко , а именно оно помогает в лечении вагинального герпеса. Готовят его из березовых почек (1 чайная ложка) и стакана молока.
Смесь должна вариться 5 минут, затем ее процеживают, пропитывают марлевый тампон и помещают внутри вагины на 20-30 минут.
Из меда и чистотела (в соотношении 1:1) готовят кашицу и наносят ее на проблемные зоны.
Использовать средство, однако, можно только в том случае, если у девушки или женщины никогда не выявлялась аллергическая реакция на мед.
Можно приготовить средство с эфирным маслом (на выбор – кедровым, эвкалиптовым, лавандовым). Трех капель достаточно на стакан воды. В раствор обмакивают тампон и прикладывают к местам воспалений.
Если заболевание пришлось на весну, а в саду на кустах малины удалось обнаружить первые зеленые листочки, можно приготовить лекарство из них.
Листья моют, разжевывают, затем полученную кашицу заворачивают в стерильный бинт и прикладывают к больному месту.
Как и чем лечить грудничков
Самая неприятная для плода ситуация, когда у беременной женщины происходит первичное заражение вирусом, притом, что прежде герпесом она не болела никогда.

В этих обстоятельствах малыш может появиться на свет инфицированным – например, наглотается околоплодных вод при прохождении через родовые пути.
Когда впоследствии грудничку доведется контактировать с инфицированным герпесом человеком (а ведь у него и мама уже больна), герпетическая сыпь может появиться на губах у ребенка, возле его половых органов и внутри них.
Лечат таких крох противогерпетическим иммуноглобулином . В самых сложных случаях врач назначает кортикостероиды. Лекарственная форма, подходящая для грудничков – свечи и инъекции.
Что делать женщинам при беременности
Будущим мамам приходится особенно осторожно подбирать лекарства, чтобы не навредить ребенку.

Если к моменту родов герпес выглядит активным, высыпания покрывают наружные половые органы женщины, врач принимает решение о кесаревом сечении, чтобы не допустить инфицирования малыша.
Возможные осложнения
Грамотно пролеченное заболевание, как правило, не влечет за собой каких-либо негативных последствий.
Осложнения обычно возникают, если женщина относится к своим проблемам несерьезно.
Вот чем это чревато:
![]()
вирус начинает распространяться по всему телу, очаги воспаления могут дойти и до мозга;- при локализации высыпаний в районе мочевыделительной системы, возможно недержание мочи;
- есть риск заразить вагинальным герпесом сексуального партнера;
- кровянистые выделения могут говорить о вероятности таких диагнозов, как эрозия и рак шейки матки (риск такого развития событий выше, если в организме женщины помимо герпеса имеется вирус папилломы);
- возможны депрессия и другие психологические проблемы.
Если вас интересует, ЦМВ-инфекция у детей — что это такое, прочтите нашу статью.
Отзывы на Локобейз Рипеа представлены в данном материале.
Профилактика
Профилактическими мерами (помимо обязательной в случае с герпесными заболеваниями необходимости укреплять иммунитет) являются:
- соблюдение интимной гигиены;
- близкие отношения с одним, а не несколькими партнерами;
- осторожность во время орального секса;
- защита гениталий от переохлаждения (к примеру, купания в холодной воде);
- частое мытье рук и использование только индивидуальных полотенец.
Простуда полового члена
Симптомы простуды полового члена

Заболевание не настолько страшное как может показаться на первый взгляд. Тем нем мене правильно отношение многих людей, которые серьёзно воспринимают эту проблему. Простудные заболевания мужских половых органов имеют значительное количество вредных для здоровья последствий. К основным симптомам заболевания можно отнести:
- болезненные, неприятные и дискомфортные ощущения при совершении полового акта;
- учащение позывов к мочеиспусканию, как основной симптом заболевания;
- чувство зуда и жжения во время мочеиспускания;
- появление выделений гноя из уретральной области.
Причины простуды полового члена
В основной массе случаев простуда полового члена передаётся половым путём при совершении полового акта. Среди основных причин начала болезни следует выделить такие факторы:
- чрезмерно раннее начало регулярной половой жизни;
- отсутствие соблюдения мер предосторожности при совершении полового акта;
- большое количество случайных половых партнёров и слишком частая их смена;
- депрессивные и стрессовые состояния;
- проблемы иммунной защищённости организма;
- очень часто возникающее состояние переутомления, как фактор, влияющий на частоту заболевания;
- использование лекарственных средств, представляющих собой препараты на гормональной основе.
Простуду полового члена возбуждают болезнетворные микроорганизмы, способные поражать мягкие ткани и слизистую оболочку мужского полового органа, а также его внешнюю оболочку. Очень часто они пребывают в организме и своего присутствия ничем не обнаруживают.
Простуда полового члена: лечение
Для того чтобы правильно подобрать методы лечения простуды полового члена следует воспользоваться рекомендациями лечащего врача. Для этого обязательно посещение медицинского учреждения и сдача определённого числа специальных анализов.
Возникновение подобного заболевания означает начало проблем не только для самого мужчины, но и для основной массы людей, которые его окружают. Мужчина начинает чувствовать разбитость и усталость, оказывается не готов к тому, что о нём заботятся и беспокоятся о его состоянии. Взрослый мужчина с простудой полового члена становится подобен маленькому ребёнку.
Проблема в том, что простуда полового члена по своим внешним проявлениям имеет сходство с некоторыми другими заболеваниями, которые отличаются схожестью симптомов и могут вызвать весьма опасные последствия. Ввиду этих обстоятельств и не рекомендуется заниматься самолечением, лучше всего довериться грамотному специалисту.
Простуда на члене
Простуда на половом члене, носящая иное название уреапламоз, является аналогом женского цистита и достаточно неприятным заболеванием, поражающим мужской половой орган. Она может представлять собой осложнение самой заурядной формы простудного заболевания и течение его более тяжёлое, нежели при цистите у женщин.
Возбудитель простуды полового члена может попасть в организм в результате совершения полового акта с носителем заболевания. При этом проявляются следующие внешние симптомы болезни:
- резко поднимается температура тела больного;
- возникают боли в суставах и мышцах по всему телу;
- появляется ощущение общей разбитости и усталости, понижается мышечный тонус;
- происходит увеличение лимфатических узлов в области паха.
Подобные симптомы можно отнести к внешним проявлениям заболевания. Непосредственно на половом члене возникают красные язвы, покраснения крайней плоти. Возможно возникновение пузырьков как на самом половом органе, так и на прилегающих к нему областях. За некоторое время до их возникновения, как правило за несколько часов, заболевший мужчина начинает испытывать ощущения жжения в поражённых областях, а также характерный зуд, который тяжело с чем-то спутать. По прошествии суток после появления пузырьков в указанных областях, происходит их самостоятельное вскрытие, в результате чего на их месте остаются язвочки, которые не заживают достаточно долго. Полностью они заживляются в течении двух недель.
После того, как пузырьки вскрываются, при мочеиспускании возможно появление характерных выделений, которые остаются на белье достаточно долгое время.
Лечение простуды на половом члене предполагает обращение к врачу, как основной способ избавления от проблемы. Среди проверенных народных методов можно выделить проведение прогреваний паховой области. Способ достаточно эффективен для снятия основных симптомов болезни и предотвращения их дальнейшего развития. Кроме того, рекомендуется приобрести в аптеке мазь под названием Клотримазол. Пользоваться ею следует трижды в день, втрирая в поражённые области в течение пятнадцати минут. Каждый последующий слой надо наносить только после того, как высохнет предыдущий.
Что такое герпес половых органов?
Герпес половых органов — это инфекция, вызванная вирусом простого герпеса типа 2 (Herpes simplex type II).
Как можно заразиться герпесом половых органов?
Герпесом половых органов можно заразится при половом контакте во влагалище, в рот и прямую кишку. Наиболее заразны люди с симптомами заболевания. Однако, источником заражения могут быть инфицированные люди, не имеющие симптомов заболевания. Кроме того, возможна передача инфекции от больной матери плоду во время беременности. Другие способы заражения маловероятны. Поэтому причиной заражения не могут быть сидения унитазов, плавательные бассейны, бани, общая посуда и полотенца.
Как проявляется герпес половых органов?
Симптомы заболевания обычно проявляются через 2—10 сут с момента заражения. Возможно поражение половых органов, прямой кишки и кожи вокруг заднего прохода.
Первыми признаками герпеса половых органов, как правило, являются жжение, боль и отечность в области поражения. Эти явления могут сопровождаться недомоганием, подъемом температуры и головной болью (как при гриппе). Через несколько суток появляются маленькие пузырьки, наполненные прозрачной жидкостью. Пузырьки лопаются с образованием болезненных красных язвочек. Если язвочки располагаются на половых органах, возможно болезненное мочеиспускание. Язвочки заживают в течение 1—2 нед.
В настоящее время полностью уничтожить вирус в организме не удается. Поэтому герпес половых органов время от времени проявляется. Возникновению рецидивов способствуют инфекции, переохлаждение, употребление алкоголя в больших количествах, эмоциональные перегрузки и механическое раздражение (например, бурный половой акт).
Особого вреда здоровью герпес половых органов не наносит. Тем не менее, он причиняет много беспокойств больному и препятствует нормальной половой жизни.
Как проводится диагностика герпеса половых органов?
При типичных симптомах герпеса половых органов диагностика основана на клинической картине. В сомнительных случаях материал направляют в лабораторию для дополнительных исследований, которые включают метод прямой иммунофлюоресценции (ПИФ) и ДНК-диагностику (ПЦР). Результаты прямой иммунофлюоресценции (ПИФ) будут готовы через 1-2 часа, результаты ДНК-диагностики (ПЦР) - через 1-2 сут.
Какое лечение показано при герпесе половых органов?
Лечение герпеса половых органов включает прием противовирусных препаратов, которые на ранних стадиях заболевания (когда беспокоит только жжение и боль, но нет еще сыпи) могут предотвратить появление высыпаний. Если высыпаний уже возникли, противовирусные препараты сокращают время разрешения высыпаний. Профилактический прием противовирусных препаратов предотвращает рецидивы заболевания (профилактическое лечение целесообразно при частых рецидивах). В ряде случаев назначают лечение, дополняющее противовирусную терапию (местное лечение, иммунотерапию и т. д.).
Если Вы страдаете аллергией на лекарственные средства, обязательно сообщите об этом врачу!
Что можно самостоятельно сделать при обострении герпеса половых органов?
Ваши половые партнеры.
Если Вы больны герпесом половых органов (даже если в настоящее время у Вас нет высыпаний) лучше предупредить об этом полового партнера и заниматься сексом с презервативом. Помните, что заражение возможно даже в отсутствие высыпаний.
Вживляемые в тело технологии, которые совсем скоро может использовать медицина
- Рядом с метро Кропоткинская
- Работаем каждый день с 9:00 до 20:00
- Стоимость консультации 900 рублей
Вы здесь
Симптомы половой инфекции
Репродуктивную систему мужчин и женщин время от времени поражают инфекции, которые передаются во время секса.
Разные заболевания сопровождаются разными симптомами.
Симптоматика зависит не только от возбудителя, но также от давности заражения, степени вовлеченности тех или иных органов, тяжести патологического процесса.

Первые признаки инфекций, передающихся половым путем
В большинстве случаев возбудитель проникает в уретру.
У женщин также возможно первичное инфицирование влагалища (трихомониаз) или шейки матки (хламидиоз).
Однако при разных инфекционных заболеваниях различается лишь вероятность изначального поражения того или иного органа.
В определенных ситуациях любой патоген способен изначально вызвать воспаление в любом участке нижних отделов мочеполовой системы.
Для гонореи наиболее характерно поражение уретры.
У женщины оно протекает с минимальными симптомами или вовсе без них.
У пациентов мужского пола в основном появляются признаки острого уретрита уже на 3-4 день после инфицирования
Основные симптомы:
- выделения гноя;
- покраснение;
- отек и боль;
- дизурия (болезненное мочеиспускание и другие нарушения этого процесса, обычно слишком частое или затрудненное отхождение мочи).
Трихомонада чаще поражает женщин.
У пациентов мужского пола болезнь первично поражает уретру и чаще протекает без симптомов.
У женщин она вызывает воспаление влагалища.
Появляются обильные дурно пахнущие выделения.

Они желтые или зеленые, жидкие, пенистые.
В тех местах, где отделяемое скапливается в больших количествах, появляются мелкоточечные кровоизлияния.
Слизистая влагалища резко гиперемирована.
У некоторых женщин выявляют симптом клубники – множество мелких точек на красном фоне.
Выделения при половых инфекциях встречаются и в случае заражения другими возбудителями:
- хламидиями;
- микоплазмами;
- уреаплазмами;
- гарднереллами;
- кандидами.
Обычно их не много.
Исключение составляет кандидоз.
При этой инфекции появляются густые белые налеты.
Они могут иметь кислый запах.
Патология поражает вульву и влагалище у женщин, головку члена у мужчин.
Реже распространяется на другие органы.
Симптомы сыпи при половых инфекциях
Сыпь – симптом многих венерических заболеваний.
При которых патологиях она возникает только в генитальной зоне.
В иных случаях распространяется по всему телу.
Рассмотрим основные инфекционные процессы, которые приводят к появлению сыпи.
1. Сифилис.
В первичном периоде болезнь манифестирует с образование безболезненной округлой эрозии.
Она красная, а сверху покрыта серой пленкой.
Расположена эрозия на твердом основании.
Появляется в месте внедрения возбудителя.
Обычно это половые органы.
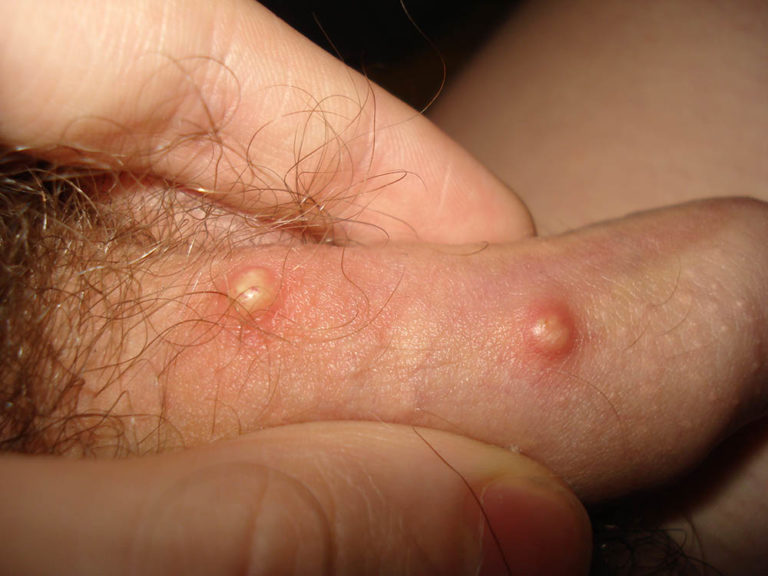
Реже эрозия появляется на миндалинах, губах, под ногтями, в анусе и других, ещё более необычных местах.
Во вторичном периоде появляются самые разнообразные элементы сыпи.
Чаще всего начинается он с появления множества мелких пятен по всему телу.
В дальнейшем могут формироваться и другие морфологические элементы: папулы, гнойники, бляшки, пузырьки и т.д.
2. Папилломавирус.
Сыпь выглядит как наросты телесного или красного цвета.
Она появляется на гениталиях.
Постепенно элементы разрастаются, увеличиваются в размерах.
Иногда их становится много.
Возможно появление крупных кондилом.
Чем хуже у человека состояние иммунитета, тем больше возникает вегетаций, тем ни крупнее и чаще рецидивируют после удаления.
Многие типы папилломавируса опасны.
Они приводят к онкологическим заболеваниям.
Чаще всего такие патологии развиваются у женщин.
ВПЧ – причина 90% всех случаев рака шейки матки.
В свою очередь это заболевание в развивающихся странах является одной из основных причин смертности женщин от онкологических патологий в репродуктивном возрасте.
Уже со 2 стадии болезнь зачастую не поддается излечению.
Но рак шейки матки можно предотвратить, если вовремя выявить ВПЧ и устранить очаги патологически измененного эпителия.
3. Контагиозный моллюск.
Сыпь – единственный симптом этого заболевания.
Оно не представляет угрозы для жизни, не осложняется поражением внутренних органов или злокачественными новообразованиями.
Контагиозный моллюск лишь приводит к эстетическому дефекту.
Обычно он временный.
Элементы, которые выглядят как узелки с вдавлением в центре, исчезают через несколько месяцев.
Не пропадают они только у лиц с иммунодефицитами.
Тяжелее всего протекает болезнь на фоне ВИЧ.
У таких больных появляются на теле сотни элементов, которые растут и обезображивают человека.
Не все люди желают ждать, пока симптомы пройдут сами по себе.
Ведь на это может уйти полгода и больше.
Но узелки легко можно удалить.
Они располагаются в верхнем слое кожи, поэтому после удаления не остается рубцов.
Такая процедура выполняется в нашей клинике.
Благодаря анестезии она полностью безболезненная.
4. Кандидоз.
На половых органах появляются красные пятна или папулы.
Реже, если отсутствует своевременное лечение, могут образоваться болезненные трещины на половых органах, эрозивно-язвенные элементы или гнойники.
5. Герпес.
Сыпь является основным симптомом этого заболевания.
Она появляется в месте внедрения вируса в кожу.
Возникают элементы высыпаний и на слизистых.
В основном это пузырьки.
Они наполнены прозрачной жидкостью.
В дальнейшем эта жидкость мутнеет.

При тяжелом течении герпеса содержимое может быть геморрагическим, появляются крупные пузыри, язвы или трещины.
При легком течении инфекции могут образоваться лишь пятна или папулы.
Увеличение лимфоузлов при половых инфекциях
При некоторых болезнях с половым путем передачи развивается регионарный или генерализованный лимфаденит.
При ВИЧ увеличивается зачастую сразу несколько групп лимфоузлов.
Прочие заболевания обычно приводят к увеличению только одной группы.
Обычно это паховые лимфоузлы.
1. Сифилис.
Лимфоузлы увеличиваются всегда.
Это одно из типичных проявлений первичного периода заболевания.
Как правило, первичная сифилома появляется на наружных половых органах.
В этом случае увеличиваются лимфоузлы паховой зоны.
Обычно наблюдается лимфаденопатия на стороне поражения.
Реже – на противоположной стороне.
Ещё реже – на обеих сторонах сразу.
При классическом течении сифилитической инфекции узлы увеличены, но не болят.
Признаки воспаления отсутствуют: нет покраснения, узлы подвижны и эластичны, не спаяны с кожей и между собой.
Один лимфоузел обычно превышает в размерах другие.
В случае присоединения бактериальной инфекции узлы могут становиться воспаленными и болезненными.
Твердый шанкр может появляться и в других участках человеческого тела.
В таком случае увеличиваются другие группы лимфоузлов.
Не всегда они доступны для пальпации.
Например, при расположении шанкра на шейке матки, увеличиваются тазовые узлы, поэтому лимфаденопатия может быть определена разве что инструментальными методами.
2. Герпес.
При герпетической инфекции часто наблюдается лимфаденопатия.
Лимфоузлы не только увеличены, но и воспалены.
Они болезненны при пальпации.
Лимфаденит может быть как односторонним, так и двусторонним.
Наблюдается он не всегда.
Часто герпес протекает без увеличения лимфоузлов.
3. ВИЧ.
Первые проявления ВИЧ развиваются вскоре после инфицирования.
Симптомокомплекс получил название острый ретровирусный синдром.
Основными проявлениями считаются:
- увеличение лимфоузлов;
- лихорадка;
- сыпь;
- боль в мышцах.
Все симптомы неспецифичные.
Они имитируют грипп, инфекционный мононуклеоз или другую вирусную инфекцию.
На этой стадии ВИЧ выявляют редко.
Симптомы каких половых инфекций похожи на простуду?
Под простудой в быту обычно подразумеваются:
- острые респираторные вирусные инфекции;
- ангина;
- обострение хронического тонзиллита;
- любые инфекционные поражения уха, горла, носа, бронхолегочной системы.
Некоторые половые инфекции могут имитировать простуду.
В первую очередь это ВИЧ.

Он протекает точно так же, как грипп.
Кроме того, некоторые возбудители способны инфицировать человека в результате орального полового контакта.
Первичный очаг инфекции локализован в ротоглотке, на миндалинах или в гортани.
В этом случае человек может посчитать, что у него простуда.
Он отправляется на прием к терапевту.
Этот специалист обычно назначает эмпирическое лечение.
Он не задумывается о том, что во рту может быть очаг венерического заболевания.
Потому что случаи, когда половая инфекция проявляется во рту, и при этом отсутствуют симптомы со стороны мочеполовой системы, являются довольно редкими.
Частота изолированных орофарингеальных форм не превышает 5%.
К тому же, большинство таких случаев не сопровождаются симптомами.
Либо проявления настолько незначительные, что не становятся поводом для обращения к врачу.
Чаще всего фарингиты, ларингиты или тонзиллиты вызывают гонококки и хламидии.
Если симптомы есть, то появляется боль в горле, припухлость, покраснение, затруднённое дыхание или хрипота в голосе.
Отличия от простуды:
- нет повышенной температуры тела;
- в анамнезе случайный секс или смена постоянного полового партнера в течение последнего месяца;
- отсутствует насморк;
- нет кашля, либо его источником становится раздражение рецепторов гортани, а не трахеи или бронхов.
Бесплодие при половых инфекциях
Венерические патологии нередко приводят к бесплодию как у мужчин, так и у женщин.
Самыми частыми причинами становятся гонорея и хламидиоз.
Эти два микроорганизма быстро распространяются, поражая всё новые органы репродуктивной системы.
Они вызывают рубцовые изменения в тканях, поэтому провоцируют различные виды бесплодия.

Некоторые из них лечатся только хирургическим методом.
Другие и вовсе не подлежат излечению, а потому требуют использования вспомогательных репродуктивных технологий.
Механизмы женского бесплодия:
- трубно-перитонеальный фактор – результат воспаления маточных труб, заращивания их просвета, деформации в результате образования спаек брюшной полости;
- маточный фактор – результат тяжелого поражения эндометрия (он не достигает к середине цикла необходимой толщины и структуры), образования внутриматочных синехий.
Механизмы мужского бесплодия:
- экскреторно-токсический фактор – воспаление простаты приводит к нарушению её функции и попадании в эякулят множества веществ, нарушающих физические характеристики спермы;
- обструктивный фактор – рубцевание придатков яичек и семявыносящих протоков приводит к тому, что сперматозоиды не могут проникнуть в уретру из яичек;
- секреторный фактор – в результате острого воспаления яичек нарушается продукция сперматозоидов;
- иммунный фактор – из-за повреждения гематотестикулярного барьера в сперму попадает множество антиспермальных антител, которые уничтожают и обездвиживают половые клетки.
Какими-либо симптомами бесплодие не сопровождается.
Оно может постепенно развиться даже при субклиническом течении инфекционного процесса.
Единственным проявлением остается отсутствие у женщины беременности, несмотря на отсутствие контрацепции.
Бесплодной считается пара, которая не может зачать ребенка в течение 12 месяцев.
При условии, что на протяжении всего времени половые контакты были регулярными, а средства контрацепции не использовались.
Поражение суставов при половых инфекциях
Воспаление суставов на фоне венерических заболеваний может быть связано с двумя факторами:
- непосредственное проникновение возбудителя в сустав;
- развитие реактивного воспаления сустава на фоне хронической половой инфекции.
Инфекционные артриты изредка встречаются при гонорее.
Они наблюдаются в случае метастатической или генерализованной формы заболевания.
Частота этого осложнения невысокая, оно встречается у одного пациента на несколько тысяч случаев гонококковой инфекции.
Риск гораздо выше у тех, кто болеет давно или тяжело, не получает лечения или страдает от сниженного иммунитета.
Чаще происходит реактивное воспаление суставов.
Появляется боль, припухлость, скованность движений.

Одновременно могут появляться белые пятна и участки атрофии кожи.
Симптомы вызывает не сам инфекционный агент, который находится далеко от кожи или суставов, а иммунитет человека, неправильно реагирующий на заражение.
Чаще всего причиной воспаления становится хламидия, реже – микоплазма, очень редко – гонококки.
Температура при половых инфекциях
Общим признаком большинства инфекционных болезней является лихорадка.
Она наблюдается при гриппе, туберкулезе, кори, кишечных инфекциях и множестве других патологий.
Но почти всегда повышенная температура тела отсутствует при венерических заболеваниях.
Половые инфекции научились сосуществовать с человеком.
Но в некоторых случаях лихорадка появляется.
Она возможна при:
- остром периоде ВИЧ, в первые недели после заражения;
- генитальном герпесе, особенно первом эпизоде (при обострениях риск лихорадки ниже);
- злокачественном течении сифилиса;
- гонорее с абсцедированием;
- любой осложненной бактериальной инфекции, когда патоген распространяется на органы таза у женщин, простату или мошонку у мужчин.
Температура тела повышается, если на фоне венерического заболевания развивается вторичная неспецифическая бактериальная инфекция.
Симптомы половой инфекции: куда обратиться?
В случае появления симптомов венерических заболеваний вы можете обратиться в нашу клинику.

Мы специализируемся на их выявлении и лечении.
Наши услуги:
- обследование для выявления возбудителей инфекционных болезней;
- установление и уточнение диагноза;
- лечение и контроль его результатов;
- профилактическое обследование или диагностика по эпидемиологическим показаниям;
- экстренная и плановая профилактика венерических болезней;
- поддерживающее лечение при хронических инфекционных заболеваниях;
- удаление проявлений ЗППП, которые не исчезают самостоятельно (контагиозный моллюск, кондиломы, рубцы после сифилитических высыпаний).
У нас можно пройти анонимное обследование и лечение.
Большинство пациентов проходят терапию без госпитализации.
Мы используем современные препараты, которые позволяют избавиться от симптомов половой инфекции в кратчайшие сроки.
При появлении симптомов половой инфекции обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:








