Почему человек не может пить воду при бешенстве
Гидрофобия (аквафобия) – это боязнь воды.
Страх воды встречается у людей независимо от пола, возраста, расы и социального положения. Письменные вспоминания о гидрофобии встречаются в древних текстах всех цивилизаций, а также в мифах и сказках.
Гидрофобия – это пограничное между здоровьем и болезнью психическое состояние, характеризующееся возникновением иррационального страха при виде воды или непосредственном контакте с ней.

Водобоязнь может возникать даже при возможности потенциального контакта жидкостью, например, когда человек находит рациональное объяснение, чтобы пропустить работу или встречу из-за того, что на улице идет дождь. Описаны такие случаи водобоязни, как страх пить что-либо жидкое, страх повышенной влажности воздуха, тумана. Иногда эти состояния мешают социальной жизни и требуют коррекции психотерапевта или психиатра.
Объективная статистика распространенности гидрофобии в популяции от ВООЗ отсутствует. Психологи считают, что водные страхи свойственны 10% населению, они встречаются как постстрессовая реакция в определенные этапы жизни.
Боязнь воды у детей
Частота гидробии у взрослых и детей несколько отличается. В силу несформированных механизмов анализа и рационализации, у детей случаи фобии фиксируются чаще, чем у взрослых в 3-4 раза. Гидрофобия начинается после психотравмирующего фактора, с которым сталкивается ребенок.
Статистика указывает как самые распространенные следующие причины гидрофобии: стихийное бедствие, затяжные ливни с грозой и молниями, травмирующие ситуации, связанные с водой – длительное пребывание в слишком горячей или холодной воде, мокрые пеленки, избежания гибели при тонении.Вследствии этого, ребенок всячески избегает контакта с предметом страха – водой, и не осознает, что боится воды.
Гидрофобия симптомы
Водобоязнь проявляется симптомами двух групп:
- Вегетососудистые реакции;
- Психические реакции.
Вегетососудистые реакции обусловлены нарушением равновесия в вегетативной (автономной) части нервной системы. В состав вегетативной системы входят две части: симпатическая и парасимпатическая. Симпатическая нервная система работает, главным образом, на адреналине. И ее эволюционная значимость проявляется в моментальной реакции мобилизации всего организма.
Симпатическая и парасимпатическая части находятся в состоянии динамического равновесия, они одновременно влияют на все органы и системы. В результате получается что-то усредненное, сердце сокращается с частотой 60-80 уд/мин, человек дышит с частотой 12-18/мин и т.д.

При гидрофобии вид воды, контакт с ней, вспоминание о ней, способствуют немедленному выбросу в кровь адреналина надпочечниками. Он вызывает явления физического дискомфорта: человек внезапно начинает дрожать, глубоко дышать, кожа становится то бледной, то красной, появляется чувство, что необходимо куда-то бежать, что в помещении или на улице почему-то мало воздуха, учащается сердцебиение.
В норме все эти реакции помогают защитить организм от факторов агрессии, но так как при гидрофобии это все начинается в состоянии покоя, то человек воспринимает ситуацию как опасную – потому что организм реагирует на адреналин, хотя объективно нет никаких угроз.
Данное состояние можно классифицировать как вегетососудистую дистонию, а именно симпатоадреналовый криз. Так как период полувыведения адреналина составляет 1-2 минуты, то все симптомы исчезают через 5-10-15 минут, после этого чувствуется усталость, желание сходить в туалет и поесть – признак того, что заработали все системы организма. Это универсальная реакция на стресс, в том числе водобоязнь.
Причины возникновения гидрофобии
Психические симптомы гидрофобии возникают уже после нескольких пережитых случаев симпатоадреналовых кризов. У больного появляется некая настороженность к воде. Человек сначала только подсознательно, а потом уже и сознательно начинает понимать, что причиной неприятного состояния, чрезмерного выброса адреналина, является контакт с водой. И вместо того чтобы побороть страх жидкости рационально, человек начинает всячески избегать соприкосновение с триггером – водой.

Получается замкнутый круг, так как неизбежный контакт с водой углубляет волнение больного, а такое переживания усугубляет физиологические реакции. У взрослых симптомы могут протекать сглажено, в случае легкого течения гидрофобии или если гидрофобия непостоянна.
- хинофобия – боязнь снега и льда;
- талассофобия – боязнь моря и океана;
- аблютофобия – боязнь медицинских манипуляций связанных с использованием жидкостей, инъекций, клизм, промывание желудка и т. д.;
- батофобия – боязнь больших водоемов.
Бешенство и боязнь воды
Заразиться можно от больных животных: волков, лисиц, собак, кошек, летучих мышей. У диких зверей, болеющих бешенством, вследствие поражения вирусом головного мозга, и в частности зон, ответственных за безопасность, теряется чувство страха. Они могут подходить близко к населенным пунктам, где контактируют с домашней скотиной, или забегать в села и города.

Заражение происходит при укусе носителем бешенства или попадании обильного количества слюны на раневую поверхность, чему способствует усиленное слюнотечение. Поражение вирусом слюнных желез, приводящее к их воспалению и увеличению секреции слюны – это пример эволюционного приспособления вируса, что позволяет ему эффективней распространяться.
Выраженность гидрофобии при бешенстве у человека насколько сильная, что на эти случаи существуют специально обустроенные палаты, в которых не допускается контакт больного с водой. Так как приступ гидрофобии может вызвать даже слуховое восприятие всплесков жидкости, то в этих палатах отсутствуют умывальники, отключена система отопления, а капельницы с растворами тщательно обматывают тканями, чтобы пациент не догадался о наличии раствора возле него. Соприкосновение с водой приводит пациента в состояние повышенной возбудимости, судорожной готовности, вызывает бред и галлюцинации.
Контакт с водой у заболевшего бешенством имеет негативные последствия. Например, обычный стакан с водой возле пациента вызывает рефлекторные, болезненные сокращения мышц всего тела, которые не поддаются контролю. При спазме мышц гортани и глотки описаны случаи смерти. Даже при эксикозе (тяжелой степени обезвоживание), больной агрессивно отталкивает сосуд с водой.
Страх воды при бешенстве не имеет ничего общего с обычной гидрофобией. Ее причина кроется в поражении вирусом ядра одного из черепно-мозговых нервов – nervus vagus. При этом усиливается реакция на раздражение его рефлекторных зон. Развивается состояние гиперестезии органов чувств – повышенная восприимчивость к любым раздражителям. В мозге есть центр жажды, он при бешенстве работает, но из-за гиперрефлексии nervus vagus, вызванной вирусными частицами, больной не может пить, так как попытка употребить воду неизбежно провоцирует спазмы мышц верхних дыхательных путей – больной начинает задыхаться.

Гидрофобия после укуса животного при характерной клинике является патогномоническим симптомом, то есть таким что подтверждает болезнь, при бешенстве.
Лечение гидрофобии
Гидрофобия может быть как постоянная, так и периодически возникающая. Может не приносить никакого дискомфорта или же приводить к стойким нарушениям личности и поведения. В зависимости от степени выраженности симптома, для лечения гидрофобии используют методы психотерапии, арт-терапии, гипноз, автотренинг, медитацию, а в случаях, когда гидрофобия мешает социальной жизни, прибегают к помощи специалиста – врача-психиатра.

Как правило, побороть или притупить страх воды помогает 2-3 месячный курс психотерапии, в котором анализируются, прорабатываются и рационализируются истоки симптома: детская психотравма, утопление, пережитый водный катаклизм и т.д. Кроме этого, врач-психотерапевт может назначать курс антидепрессантов, которые уменьшают уровень тревожности. В запущенных случаях используется весь массив фармакологических препаратов: антипсихотики, транквилизаторы, анксиолитики.
Обновление статьи 27.09.2019 г.
За прошедшие 3 года в России было зафиксировано 60 случаев заражения бешенством человека. Наибольшее число подобных случаев регистрируется в Центральном, Приволжском , Северо-Кавказском и Южном федеральных округах, а также в Республике Татарстан и Челябинской области. В Нижегородской области сегодня в 50 населенных пунктах объявлен карантин. Эти муниципальные округи признаны неблагополучными в плане распространения бешенства, причем среди заболевших есть как дикие, так и домашние животные.
В сентябре 2015 года в 6 московских ветеринарных клиниках был объявлен карантин в связи с возникновением бешенства у домашних животных. Если бешенство было найдено у домашних животных, это наиболее опасно, так как вероятен их контакт с человеком.
Бешенство — смертельная ли это болезнь?
Вирус бешенства поражает центральную нервную систему животного и человека. Поднимаясь по нервным путям, он достигает головного мозга и вызывает его воспаление (специфический энцефалит). До 2005 года бешенство считалось смертельной инфекцией для человека. Известно лишь несколько случаев излечения людей от этой страшной инфекционной болезни. Однако, вовремя сделанная прививка или определенные меры, о которых пойдет речь дальше, могут сохранить больному жизнь.
Основные переносчики вируса бешенства (Rabies virus):
- Дикие животные (волки, лисы, дикие кошки, рыси, летучие мыши, ежи, грызуны)
- Cельскохозяйственные животные
- Домашние животные
Статистика заболеваемости бешенством в России по видам животных-переносчиков за 1997 — 2007 г
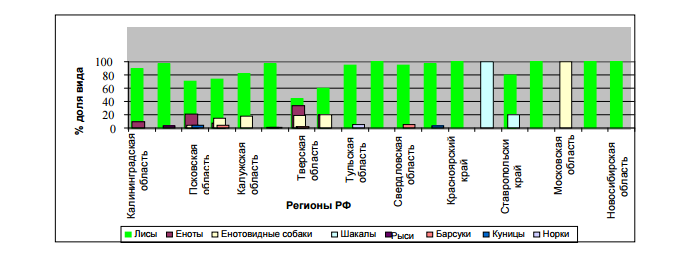
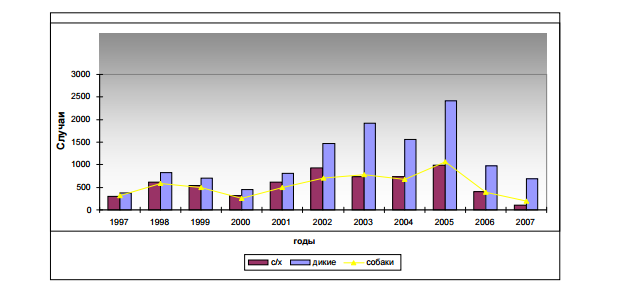
Из диаграмм видно, что основными источниками бешенства являются дикие животные. В последнее время из-за распространения бешенства среди диких животных, вирус проникает одновременно в несколькие биологические виды. Например, от волка передается к лисе или кунице. Поэтому в лесу нужно быть особо осторожными и внимательными. Ранее мы уже писали о правилах безопасности в лесу.
Примерная половина всех случаев заражения бешенством – это домашние и сельхозхозяйственные животные, контактируемые с дикими. Самые опасные дикие животные в плане заражения бешенством это лисы (первая диаграмма). Причем, встретить бешеных лис можно как в лесном массиве, так и в городе. При заражении бешенством лисы могут проявлять себя двояко. Одни могут вести себя агрессивно и нападать на людей. Другие, наоборот, тянутся к людям и проявляют ласку, подобно домашним кошкам. Такое поведение для здоровой лисы нехарактерно.
Если вы повстречаете такую лису, нужно немедленно покинуть лес или зону, в которой она находится. Нельзя ни в коем случае брать их на руки.


Как может заразиться бешенством человек?
Человек заражается бешенством при нападении животными на него и дальнейшем укусе. При анализе бюллетеня по бешенству выявлено, что на территории нашей страны имеет место именно уличный тип бешенства. 99% людей, которые умерли от бешенства (ВОЗ) заразились от уличных бродячих собак. Возможно также заражение бешенством при попадании на поврежденную кожу человека слюны животного.
Вторым источником по заражению людей являются лесные лисы. Если слюна зараженного животного попала на лесную съедобную траву (например, сныть, кислица) или ягоды, то употребление их в немытом виде может привести к заражению. В целях профилактики необходимо тщательно мыть любые дары леса.
Заразиться бешенством можно в случае, если автомобилист сбил заражённое лесное животное и прикасался незащищёнными руками к испачканным деталям машины или самому животному. В идеале необходимо сообщить о происшествии специалистам станций по борьбе с заболеваниями животных, которые должны обработать место дезинфицирующими растворами и назначить карантин. Если кровь, к примеру, сбитой лисицы попала на кожу человека, необходимо срочно обратиться в ближайший травмпункт.
Кроме того, человека могут заразить домашние питомцы, покусанные бешеными дикими животными.
Симптомы бешенства у животных
После заражения собак или кошек бешенством, как правило, проходит около 15 дней, прежде чем животное начнет себя агрессивно вести.
Наиболее часто у собак проявляются следующие симптомы:
- Начинает грызть место укуса или лизать его.
- У собаки расширяются зрачки, при этом начинает вести себя агрессивно и даже убегает из дома.
- Сохраняя аппетит, собака может проглатывать несъедобные вещи.
- У животного может быть сильное слюноотделение с пеной и рвота (врачи относят это к основному симптому бешенства).
- Водобоязнь (может не проявляться).
После проявления этих признаков, как правило на третий день наступает паралич всех мышц и смерть животного.
У кошек наиболее часто наблюдается слюноотделение и сильное возбуждение.
У коров парализуется конечности и наступает смерть.
Симптомы бешенства у человека
При бешенстве инкубационный период составляет от 8 дней до 1 года. Чаще всего болезнь никак себя не проявляет в течение 40 дней.
Продолжительность инкубационного периода и течение болезни напрямую зависит от места укуса на теле, возраста пострадавшего, глубины раны и проникновения вируса, быстрого применения вакцины.
Считается, что наименьший инкубационный период у человека при укусе волком. Что касается места укуса, то самыми опасными являются поражение головы, лица и руки во время нападения животного, поскольку вирус бешенства поражает нервные волокна и клетки человека, продвигаясь потом по спинному мозгу к головному.
Гибель человека наступает вследствие удушения и остановки сердца.
Симптомы бешенства у людей:
Что делать если вас покусала бешеное животное или бездомная собака?
- При первых симптомах бешенства спасти человека практически невозможно. Поэтому если вас покусало лесное или бездомное животное, а также не вакцинированное домашнее животное, нужно немедленно обратиться за медпомощью.
- Если бешеное животное — домашнее, то нужно привязать и изолировать его.
- До прибытия бригады скорой помощи промыть рану водой с хозяйственным мылом и вызвать обильное кровотечение из раны, так есть вероятность, что вирус из нее выйдет с кровью (проникновение вируса 3 мм в час)
- Нельзя зашивать рану, обрабатывать ее спиртом, йодом иди другим антисептиком.
- Нельзя употреблять алкоголь после укуса.
- Покусавшие людей животные должны быть осмотрены ветеринарным врачом.
- Если животное агрессивно и нет возможности его связать, то необходимо, не трогая его, вызвать санитарную службу через телефон спасения 112.
Профилактика бешенства
В профилактике бешенства очень важную роль играет соблюдение хозяином правил содержания домашних животных. Самое первое, что необходимо сделать, когда вы решаете взять животное к себе в дом — это узнать, вакцинированное ли оно против бешенства. Профилактическая вакцинация с использованием антирабических вакцин питомцев является обязательной в нашей стране и в любом даже небольшом городе или поселке обязаны сделать ее бесплатно в государственных ветеринарных клиниках. Прививка от бешенства делается в раннем возрасте. Повторные вакцинации необходимо проводить каждый год.
Если вы подозреваете у домашнего животного бешенство, то нужно немедленно доставить его в ветеринарное учреждение для осмотра и исследований. Если животное не привито, то нельзя допускать его для участия в выставках и на животноводческие фермы, а также ходить с ним на охоту в лес.
Если вы хотите продать, купить или перевезти собак необходимо оформить ветеринарное свидетельство с отметкой о том, что животное вакцинировали против бешенства не больше чем за 11 месяцев и не меньше чем за 30 дней до поездки.


Если вашего домашнего питомца покусали дикие животные или бродячие собаки, то необходимо немедленно сообщать об этом в ветслужбы для осмотра его врачом.
Материал подготовлен при участии ветеринарного фельдшера
Текст: Мария Плетнёва

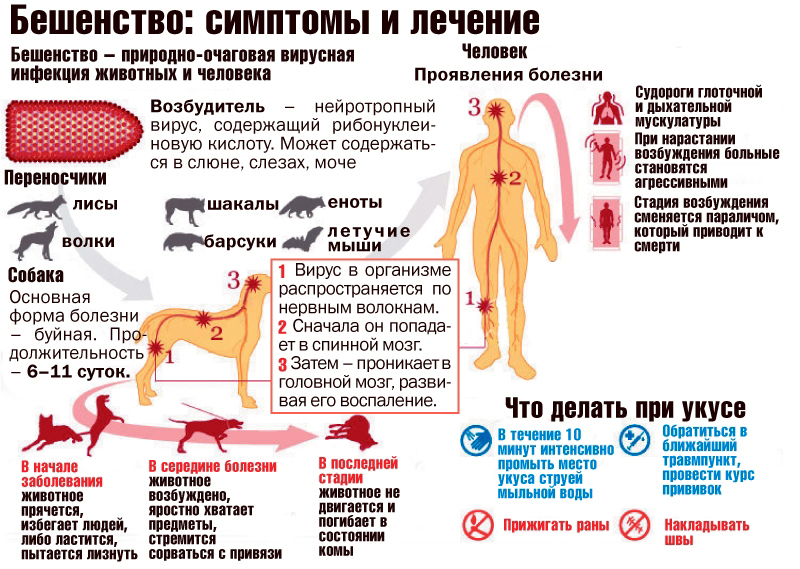
Бешенство – заболевание инфекционного типа, которое возникает при попадании в рану вируса Rabies через укус больного животного. Болеть могут как животные, так и люди.
В среднем, инкубационный период у людей длится от 7-9 дней до 45-50. Все зависит от того, где был укус (чем ближе к голове, тем быстрее начинают свое проявление симптомы).
- природным – очаги заболевания формируются дикими животными: лисицами, волками, шакалами, енотовидными собаками, мангустами, скунсами, летучими мышами, песцами;
- городским – формирование очагов происходит из-за заражения вирусом домашних животных и скота: домашние кошки, собаки, животные сельскохозяйственного назначения, домашние хомяки, крысы.
Основной причиной возникновения бешенства является вирус, который выделяется со слюной больного животного. Также, при клинических обследованиях в мозговых тканях обнаруживаются тельца Бабеша-Негри. Бешенство можно выявить и через лабораторные реакции, из-за обнаруженных изменений в нервных тканях – так званой вакуолизации.
- 1 Продромальная – у больного сильные головные боли, повышенная утомляемость, низкий аппетит и высокая температура. Длительность этой стадии – до 4 суток. К основным симптомам могут добавиться дополнительные: повышенная чувствительность кожных покровов, дрожь и покалывание в мышечной ткани, невралгия нервов, которые находятся в месте укуса.
- 2 Стадия возбуждения – время от времени наступают приступы возбуждения психики и моторики человека, а именно: чрезмерная чувствительность на внешние раздражители (яркий свет, шум, различные звуки), температура тела доходит до 40 градусов, больной ведет себя агрессивно, страдает на судороги, паралич, парезы, может быть в бреду. Поведение может быть буйным или, наоборот, угнетенным из-за испытываемого чувства страха. Эта стадия продолжается около недели.
- 3 Стадия параличей – ко всем вышеперечисленным симптомам можно добавить нарушения глотательных и дыхательных функций, парезы лицевых мышц и нервной ткани, диплопию, обильное слюнотечение с пеной изо рта, у половины больных наблюдается водобоязнь (в народе так называют бешенство).
В целом заболевание протекает 1,5-2 месяца, может быть и больше (это крайне редкие случаи). Летальный исход наступает из-за остановки дыхания, которая наступает из-за нарушения функционирования органов дыхания.
Полезные продукты при бешенстве
Так, как вирус передается через слюну больного животного и опадает в кровь, необходимы продукты, очищающие кровь – это:
- овощи, фрукты и ягоды красного цвета: помидоры, капуста, перец, свекла, гранат, грейпфрут, малина, паричка, яблоки, виноград, сливы, черноплодная рябина, калина;
- чеснок и вся зелень (особенно шпинат);
- любые орехи;
- рыба (желательно жирных сортов);
- свежевыжатые соки и зеленый чай.
При развитии параличей, возникновением затруднений дыхательной функции и повышенном слюноотделением, пища должна быть легкоусвояемая и перетертая в кашицу или пюре.
Также, у больного может развиться водобоязнь (даже при виде стакана воды, возникает сильное беспокойство и чувство страха), но ни при каких условиях нельзя не давать воду (ее нужно пить не менее 1,5 литра в сутки).
Следует повышать иммунитет больного, давать больше продуктов с витаминами и минералами. Чем выше будет иммунная система, тем больше организм будет бороться с вирусом.
- 1 После того, как животное укусило, ни в коем случае не останавливайте кровотечение, наоборот, дайте крови некоторое время потечь. Эта мера необходима для того, чтобы вирус не попал в кровь и не начал впитываться в организм. Затем, намыльте укус мыльным раствором. Диаметр раны обработайте йодом, зеленкой, слабым раствором марганцовки. Дать успокоительного для расслабления нервной системы. Посетить баню (с потом выходит много вредных веществ).
- 2 Нужно месяц пить отвары из трав и сборов, очищающих кровь – крапивы, зверобоя, бессмертника, лопуха, одуванчика.
- 3 Обратится за медицинской помощью, для проведения анализов и введения уколов от бешенства.
Это первые и неотложные меры, которые необходимо выполнить. Непосредственно от бешенства помогают следующие рецепты:
- На 2 литра воды положить 4 столовых ложки корня щавеля (конского, промытого, очищенного, высушенного). Кипятить 15 минут. Пить 3 стакана в сутки.
- Примочка из чеснока и листьев дурмана. Взять эти два компонента в равных частях, измельчить, хорошо перемешать. Прилаживать к ране пару раз в день до полного ее заживления.
- На протяжении полутора месяца пить по 1,2 литра отвара в день настой из листьев и цветков красильного дрока.
- Отвар из таволги (лабазника) пьют трижды в день по 1/3 чашки. Также, можно делать компрессы на рану в промежутке 2 часа.
- Хорошими средствами в борьбе с бешенством будут корни синюхи, дурнишник (причем любые его части – семена, корень, стебель), листья дурмана и корни байкальского шлемника.
После того, как больной прошел вакцинацию от бешенства, ему нельзя на протяжении 6 месяцев употреблять спиртных напитков (даже в совсем маленьких дозах).
Стоит поберечь свою желудочно-кишечную и дыхательную функции. Не есть чрезмерно соленой, жирной, жаренной пищи.
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных. Распространяясь по нервным волокнам, вирус бешенства вначале повышает их возбудимость, а затем вызывает развитие параличей. Проникая в ткани спинного и головного мозга вирус вызывает грубые нарушения в работе ЦНС, клинически проявляющиеся различными фобиями, приступами агрессивного возбуждения, галлюцинаторным синдромом. Бешенство до сих пор остается неизлечимым заболеванием. По этой причине трудно переоценить значение профилактической антирабической вакцинации, проводимой пациенту в случае укуса животного.
МКБ-10
Общие сведения
Бешенство – инфекционный зооноз вирусной этиологии, характеризующийся преимущественным тяжелым поражением центральной нервной системы, угрожающими летальным исходом. Человек заражается бешенством при укусе животных.
Характеристика возбудителя
Бешенство вызывает РНК-содержащий рабдовирус, имеющий пулевидную форму и обладающий двумя специфическими антигенами: растворимый AgS и поверхностный AgV&. В процессе репликации вирус способствует возникновению в нейронах специфических включений – эозинофильных телец Бабеша-Негри. Вирус бешенства довольно устойчив к охлаждению и замораживанию, но легко инактивируется при кипячении, воздействии ультрафиолетового излучения, а также дезинфекции различными химическими реагентами (лизол, хлорамин, карбоновая кислота, сулема и др.).
Резервуаром и источником бешенства являются плотоядные животные (собаки, волки, кошки, некоторые грызуны, лошади и скот). Животные выделяют вирус со слюной, контагиозный период начинается за 8-10 дней до развития клинических признаков. Больные люди не являются значимым источником инфекции. Бешенство передается парентерально, обычно во время укуса человека больным животным (слюна, содержащая возбудителя, попадает в ранку и вирус проникает в сосудистое русло). В настоящее время есть данные о возможности реализации аэрогенного, алиментарного и трансплацентарного пути заражения.
Люди обладают ограниченной естественной восприимчивостью к бешенству, вероятность развития инфекции в случае заражения зависит от локализации укуса и глубины повреждения и колеблется в пределах от 23% случаев при укусах конечностей (проксимальных отделов) до 90% в случае укуса в лицо и шею. В трети случаев заражение происходит при укусе диких животный, в остальных случаях виновниками поражения человека бешенством являются домашние животные и скот. В случае своевременного обращения за медицинской помощью и проведения профилактических мероприятий в полней мере бешенство у инфицированных лиц не развивается.
Патогенез бешенства
Вирус бешенства проникает в организм через поврежденную кожу и распространяется по волокнам нервных клеток, к которым имеет выраженную тропность. Кроме того, возможно распространение вируса по организму с током крови и лимфы. Основную роль в патогенезе заболевания играет способность вируса связывать рецепторы ацетилхолина нервных клеток и повышать рефлекторную возбудимость, а в последующем - вызывать параличи. Проникновение вируса в клетки головного и спинного мозга приводят к грубым органическим и функциональным нарушениям работы ЦНС. У больных развиваются кровоизлияния и отек головного мозга, некроз и дегенерация его ткани.
В патологический процесс вовлекаются клетки коры полушарий, мозжечка, зрительного бугра и подбугорной области, а также ядра черепно-мозговых нервов. Внутри нейронов головного мозга при микроскопии отмечаются эозинофильные образования (тельца Бабеша-Негри). Патологическое перерождение клеток ведет к функциональным расстройствам органов и систем ввиду нарушения иннервации. Из центральной нервной системы вирус распространяется в другие органы и ткани (легкие, почки, печень и железы внутренней секреции и др.). Попадание его в слюнные железы ведет к выделению возбудителя со слюной.
Симптомы бешенства
Инкубационный период бешенство может составлять от пары недель при локализации укуса на лице или шее до нескольких месяцев (1-3) при внедрении возбудителя в области конечностей. В редких случаях инкубационный период затягивался до года.
Бешенство протекает с последовательной сменой трех периодов. В начальном периоде (депрессии) отмечается постепенное изменение поведение больного. В редких случаях депрессии предшествует общее недомогание, субфебрилитет, боль в области ворот инфекции (как правило, уже зажившей к началу заболевания раны). Иногда (крайне редко) место внедрения возбудителя вновь воспаляется. Обычно в этом периоде клиника ограничивается проявлениями со стороны центральной нервной системы (головные боли, расстройства сна, потеря аппетита) и психики (апатия, подавленность, раздражительность, угнетенность и приступы страха). Иногда больные могут ощущать дискомфорт в груди (стеснение), страдать расстройством пищеварения (обычно запорами).
Разгар заболевания (стадия возбуждения) наступает на 2-3 день после появления первых признаков депрессии, характеризуется развитием различных фобий: боязни воды, воздуха, звуков и света. Гидрофобия – боязнь воды – мешает больным пить. Характерное поведение – при протягивании стакана с водой, больной с радостью его берет, но попытка выпить жидкость вызывает приступ парализующего страха, приостановку дыхания и больной бросает стакан. Однако не всегда бешенство сопровождается гидрофобией, что может затруднять диагностику. При прогрессировании заболевания больные страдают от сильной жажды, но ввиду сформировавшегося рефлекса даже вид и шум воды вызывают спазмы дыхательных мышц.
Аэрофобия характеризуется приступами удушья в связи с движением воздуха, при акустофобии и фотофобии такая реакция наблюдается на шум и яркий свет. Приступы удушья кратковременны (несколько секунд), их сопровождают спазмы и судороги мимической мускулатуры, зрачки расширены, больные возбуждены, испытывают панический ужас, кричат, откидывают голову назад. Наблюдается дрожание рук. Дыхание во время пароксизмов прерывистое, свистящее, вдохи – шумные. В дыхании задействована мускулатура плечевого пояса. В этом периоде больные пребывают в агрессивном возбужденном состоянии, много кричат, склонны к бессистемной агрессивной активности (мечутся, могут ударить или укусить). Характерна гиперсаливация.
С прогрессированием заболевания приступы возбуждения становятся все чаще. Отмечается потеря веса, избыточное потоотделение, возникают галлюцинации (слуховые, зрительные и обонятельные). Продолжительность периода возбуждения составляет 2-3 дня, реже удлиняется до 6 суток.
Терминальная стадия болезни – паралитическая. В тот период больные становятся апатичны, их движения ограничены, чувствительность снижена. Ввиду стихания фобических пароксизмов возникает ложное впечатление, что больному стало лучше, однако в это время быстро поднимается температура тела, развивается тахикардия и артериальная гипотензия, возникают параличи конечностей, а в дальнейшем и черепно-мозговых нервов. Поражение дыхательного и сосудодвигательного центра вызывает остановку сердечной деятельности и дыхания и смерть. Паралитический период может длиться от одного до трех дней.
Диагностика бешенства
Есть способы выделения вируса бешенства из ликвора и слюны, кроме того, существует возможность диагностики с помощью реакции флюоресцирующих антител на биоптатах дермы, отпечатках роговицы. Но ввиду трудоемкости и экономической нецелесообразности эти методики не применяются в широкой клинической практике.
В основном диагностику осуществляют на основании клинической картины и данных эпидемиологического анамнеза. К диагностическим методикам, имеющим прижизненный характер, также относят биопробу на лабораторных животных (новорожденных мышах). При заражении их выделенным из слюны, ликвора или слезной жидкости вирусом, мыши погибают через 6-7 дней. Гистологический анализ ткани головного мозга умершего больного позволяет окончательно подтвердить диагноз в случае выявления в клетках телец Бабеша-Негри.
Лечение бешенства
В настоящее время бешенство является неизлечимым заболеванием, терапевтические мероприятия носят паллиативный характер и направлены на облегчение состояния пациента. Больные госпитализируются в затемненную шумоизолированную палату, им назначают симптоматические средства: снотворные и противосудорожные препараты, обезболивающие, транквилизаторы. Питание и регидратационные мероприятия осуществляют парентерально.
Сейчас идет активное опробование новых схем лечения с помощью специфических иммуноглобулинов, иммуномодуляторов, гипотермии головного мозга и методик интенсивной терапии. Однако до сих пор бешенство является смертельным заболеванием: летальный исход наступает в 100% случаев развития клинической симптоматики.
Профилактика бешенства
Профилактика бешенства в первую очередь направлена на снижение заболеваемости среди животных и ограничение вероятности укуса бродячими и дикими животными человека. Домашние животные в обязательном порядке подвергаются плановой вакцинации от бешенства, декретированные категории граждан (работники ветеринарных служб, собаколовы, охотники и т.д.) проходят иммунизацию антирабической вакциной (троекратное внутримышечное введение). Спустя год производится ревакцинация и в дальнейшем в случае сохранения высокого риска заражения, рекомендовано повторение иммунизации каждые три года.
В случае укуса животного обязательно производится комплекс мер, направленных на предотвращение бешенства: рана промывается медицинским спиртом, обрабатывается антисептиками, накладывается асептическая повязка, после чего следует немедленно обратиться в травматологический пункт (либо к хирургу или фельдшеру ФАП). В кратчайшие сроки проводится курс профилактической антирабической вакцинации (сухой инактивированной вакциной) и пассивной иммунизации (антирабический иммуноглобулин). Схема профилактических инъекций зависит от локализации укуса, глубины раны и степени загрязнения слюной.
Читайте также:


