Печень при вирусном гепатите с 2 стадия

Содержание:
Фиброз печени – это обширный патологический процесс, протекающий внутри печени. Печеночная ткань постепенно замещается рубцовой соединительной, для этого процесса характерно образование мелких узлов, они меняют саму структуру печени и нарушают кровообращение.
Правильное строение печени как органа сохраняется (печеночные доли), фиброз можно вылечить.
Симптомы и постановка диагноза
Сам фиброз не может вызвать заметных проявлений или симптомов, так как это не инфекция, а внутренний вялотекущий процесс.
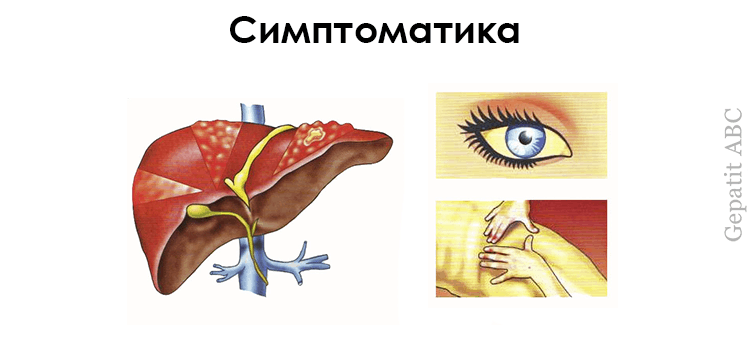
С увеличением фиброзной ткани могут проявляться следующие симптомы:
- вялое состояние, слабость;
- признаки желтухи – желтые склеры глаз и кожа;
- работоспособность снижается;
- недостаток красных кровяных телец в крови;
- иммунный ответ организма на влияние внешней среды ослабевает;
- кровотечение из вен пищевода;
- на теле возникают небольшие гематомы или сосудистые звездочки;
- асцит.
Фиброз печени принято разделять на 5 стадий, в зависимости от распространения патологических процессов – F0, F1, F2, F3, F4 (цирроз). При наличии гепатита С фиброз от стадии к стадии переходит быстрее, около 5 лет, но с усугублением процесса скорость перехода к следующей стадии становится выше.
При подозрении на фиброз печени специалист преследует основные цели диагностики:
- характер и стадия фиброза;
- выявление причины заболевания для назначения грамотной терапии.
Диагностика начинается с оценки общей клинической картины, сбора жалоб и анамнеза, осмотра (перкуссия печени). Затем назначаются лабораторные и инструментальные исследования, объем необходимых анализов определяет врач, но обычно в них входят следующие:
- Анализ крови – общий и биохимия. При подозрении, что причина фиброза – гепатит С, сдаются анализы на определение вирусной нагрузки (ПЦР) и присутствие антител к вирусу. Применение Фибро-теста и Акти-теста на маркеры фиброза.
- Биопсия – помогает определить степень фиброза, однако это метод является инвазивным и не всем пациентам можно его проводить. Хорошей альтернативой является инструментальное исследование – фибросканирование или эластометрия печени, при фиброзе от гепатита С или по другим причинам. Этот метод позволяет установить переходит ли фиброз 2 степени в фиброз 3 степени при гепатите С, есть ли опухолевый процесс или цирроз.

Ультразвук печеночных тканей измеряет ее плотность в килоПаскалях и в зависимости от полученных величин определяется степень фиброза по шкале МЕТАВИР, выглядит это так:
F 0 — печень здорова, менее 5,5 кПа.
F 1 — 5,8-7 кПа. Фиброз 1 степени при гепатите С похож на воспалительный процесс, проходящий в селезенке, рубцов не так много, анализы показывают пониженное содержание эритроцитов.
F 2 — 7,2-9 кПа. Фиброз 2 степени при гепатите С захватывает более обширные области и сильнее меняет печень.
F 3 — 9,5-12 кПа. Фиброз 3 степени при гепатите С характеризуется значительными объемами соединительной ткани.
F 4 — более 12,5 кПа. Фиброз 4 степени при гепатите С уже классифицируется как цирроз. Без лечения переход от 3 к 4 стадии происходит очень быстро в течение нескольких месяцев. Фиброз 4 степени при гепатите С может сопровождаться портальной гипертензией, с осложнением в виде кровотечения из расширенных вен пищевода. Такие осложнения могут привести к летальному исходу.
- УЗИ, КТ – помогают определить размеры, форму печени и наличие узлов.
Как остановить фиброз

Первое, что необходимо сделать при гепатите С и фиброзе – это в срочном порядке начать лечение от гепатита. Так как при наличии гепатита С фиброз развивается в два раза быстрее, печень испытывает двойную нагрузку.
Самая эффективная терапия от гепатита С основана на комбинированных схемах приема прямых противовирусных препаратов, где главным действующим веществом выступает Софосбувир. Такое лечение позволяет полностью избавиться от присутствия вируса в организме. Фиброз после лечения гепатита С уже быстрее и легче поддается терапевтическому воздействию.
При соблюдении всех рекомендаций специалистов и терапии гепатита С действительно эффективными препаратами (прямыми противовирусными средствами), особенно при фиброзе на ранних стадиях, прогноз лечения практически всегда благоприятный – удается полностью избавиться как от гепатита С, так и от фиброза печени.

Вирусный гепатит C – это острое инфекционное заболевание печени, возбудителем которого является РНК (рибонуклеиновая кислота), содержащий вирус семейства флававирусов, характеризующееся лихорадкой, общим недомоганием и развитием в последующем печеночной недостаточности, которая в 50 – 60% случаев приводит к циррозу или раку печени, оканчиваясь летальным исходом.
Заболевание наиболее часто встречается в развивающихся странах Центральной и Восточной Азии, Северной Африки, а так же у изолированных групп населения, которые страдают наркоманией или гомосексуализмом. Ежегодно 3 – 4 миллиона человек заболевают и 350 тысяч человек умирают от вирусного гепатита С.
Пол и возраст на частоту распространения инфекции не влияет.
Прогноз для жизни неблагоприятный, практически ¼ случаев инфицирования заканчивается смертельным исходом.
Причины возникновения

Возбудителем вирусного гепатита С является HCV-вирус из семейства флававирусов. Вирион имеет сферическую форму, которая окружена оболочкой, внутри содержит одну цепочку наследственной информации – РНК.
Источником инфекции является больной человек или вирусоноситель.
Вирусный гепатит С передается только через кровь. Самыми распространенными путями передачи являются:
- посещение салонов красоты;
- операции;
- переливание крови;
- незащищенные половые акты;
- от матери к ребенку во внутриутробном периоде.
Классификация
По степени активности инфекционного процесса выделяют:
- минимальную степень активности;
- слабо выраженную степень активности;
- умеренно выраженную степень активности;
- выраженную степень активности.
В зависимости от стадий вирусного гепатита С:
- 0 стадия – фиброза (замена клеток печени обычной соединительной тканью, которая не может выполнять функции печени) печени нет;
- 1 стадия – слабо выраженный фиброз печени;
- 2 стадия – наличие умеренно выраженного фиброза;
- 3 стадия – выраженный фиброз;
- 4 стадия – фиброз замещает практически всю печень, такое состояние называется циррозом печени.
В зависимости от фазы течения выделяют:
- период обострения вирусного гепатита С;
- период ремиссии вирусного гепатита С.
По степени выраженности симптоматики заболевания выделяют 4 формы:
- субклиническую (проявлений заболевания нет);
- стертую (минимальные признаки болезни, проявляющиеся в общем недомогании);
- безжелтушную (развернутая симптоматика без пожелтения кожных покровов);
- желтушную (развернутая симптоматика заболевания с наличием желтой кожи).
Симптомы вирусного гепатита C
Инкубационный период (период от попадания вируса гепатита С в организм до начала проявления симптомов) в среднем длится от 2-х до 13-ти недель, иногда это период удлиняется до 26 недель.
- повышение температуры тела до 37,5 0 С;
- ломота в теле;
- усталость;
- тошнота;
- озноб;
- общая слабость;
- снижение аппетита;
- головокружение;
- головная боль;
- заложенность носа;
- першение в горле;
- незначительный сухой кашель.
- тошнота;
- рвота;
- боли в области желудка;
- боли в правом подреберье;
- вздутие кишечника;
- диарея или запор.
При осмотре врач так же обращает внимание на:
- желтуха (пожелтение кожных покровов и слизистых оболочек);
- увеличение размеров печени;
- наличие свободной жидкости в брюшной полости (асцита);
- потемнение мочи;
- обесцвечивание кала.
- снижение работоспособности;
- снижение памяти и внимания;
- хроническая усталость;
- депрессия;
- эмоциональная лабильность;
- одышка;
- малопродуктивный кашель;
- боли в области сердца;
- учащение частоты сердечных сокращений;
- снижение давления;
- появление отеков нижних конечностей, мошонки, передней брюшной стенки;
- отсутствие аппетита;
- потеря в весе;
- кровотечения из пищевода;
- тошнота;
- рвота кофейной гущей;
- увеличение в объеме живота;
- появление на передней брюшной стенке сетки из сосудов (голова медузы);
- кровотечения из прямой кишки;
- дегтеобразный, тягучий кал;
- боли в поясничной области;
- учащение мочеиспускания.
Варианты развития заболевания после острой стадии вирусного гепатита С:
- Полное выздоровление организма в течении 6 – 12 месяцев с полным исчезновением маркеров вирусного гепатита С в крови. Таких лиц около 20% от всех инфицированных.
- Переход вирусной инфекции в так называемое носительство. Симптоматических признаков болезни не выявляется, но в крови диагностируется присутствие вируса гепатита С в неактивной форме. Таких лиц около 20% от всех случаев инфицирования.
- Развитие хронического гепатита С, который проявляется симптоматически и лабораторно, наряду с постепенным разрушением печени и формированием печеночной недостаточности. Таких лиц около 60% от всех случаев инфицирования.
По исследованиям ВОЗ (всемирной организации здравоохранения) на 100 человек, инфицированных вирусом гепатита С приходится:
- 55 – 85 человек с хронизацией процесса или с бессимптомным носительством вируса;
- 70 человек будет страдать хроническими заболеваниями печени;
- у 5 – 20 человек разовьется цирроз печени;
- 10 – 25 человек погибнут от вирусного гепатита С.
Диагностика

Инфицированные лица вирусным гепатитом С обычно обращаются к врачам общей практики: семейным или терапевтам с жалобами на общее недомогание, слабость, усталость и повышение температуры. После получения данных лабораторных исследований, в которых на первый план выступают воспалительные реакции в организме и нарушения работы печени, пациента направляют к узкому специалисту – гастроэнтерологу.
В ходе дальнейшего обследования, которое включает в себя серологические методы, выявляется вирусная природа заболевания и пациент попадает под наблюдение врача-инфекциониста и вирусолога.
Гепатит С – инфекционное поражение печеночной ткани, вызванное вирусами семейства Flaviviridae. В 8 из 10 случаев протекает бессимптомно, реже – с клиническими проявлениями в фазе заражения. Печень при гепатите С претерпевает серьезные изменения. На месте погибших функциональных клеток (гепатоцитов) формируется соединительная ткань, что приводит к фиброзу. Для диагностики назначается анализ крови на вирус гепатита С (ВГС, HVC) или антитела к нему.
Что происходит с печенью при гепатите С
Вирус гепатита С более устойчив, чем ВИЧ. Он выдерживает температуры до 50-55°С, но погибает при воздействии УФ-лучей. Попадание в кровь достаточного количества HVC – обязательное условие инфицирования печеночной ткани. В 95% случаев острое воспаление не проявляется внешними симптомами. Паренхима лишена нервных окончаний, поэтому ее воспаление и гибель клеток печени не вызывают болезненных ощущений.
Среди свойств HVC тревогу вызывает его способность провоцировать хроническое воспаление.
Характер изменений в печеночной ткани зависит от длительности течения гепатита:
- У 80% пациентов болезнь переходит в вялотекущую форму. Запоздалое лечение ведет к хронизации вирусного воспаления. В течение десятилетий пациенты не ощущают никаких изменений.
- У 25% возникает фиброз печени. Вирусная инфекция поражает гепатоциты. При массовой гибели клеток в печени формируются рубцы из фиброзной ткани.
- Более 50% инфицированных ВГС сталкиваются со стеатогепатитом. Из-за патологических изменений в печени скапливаются триглицериды, которые быстро окисляются. В результате возникает воспаление, из-за чего повышается риск фиброза и цирроза.
- У 10-30% пациентов возникает цирроз печени. Спустя 25-30 лет после заражения гепатит осложняется циррозом – необратимым замещением паренхимы соединительной тканью.

Поражение печени флавивирусами – ключевая причина цирроза печени у 27% пациентов по всему миру.
Употребление алкоголя при ВГС повышает рис цирроза в 100 раз. Вероятность ракового поражения печени (гепатоцеллюлярной карциномы) у таких пациентов возрастает в 20 раз.
Болит ли печень при гепатите
Печень состоит из паренхиматозной ткани, в которой отсутствуют нервные окончания и болевые рецепторы. Даже в фазе острого воспаления боли отсутствуют. Именно поэтому гепатит С называют ласковым убийцей. Но патологические изменения в печени ведут к сбоям в работе других органов гепатобилиарной системы – желчного пузыря и протоков, иногда страдает поджелудочная железа. В результате возникают жалобы на тупую боль в правом подреберье.
Многие пациенты с ВГС не знают, как болит печень при гепатите, поэтому при первых признаках болезни не обращаются к врачу. На вирусное поражение указывают:
- тянущее ощущение в подреберье;
- тупая боль в боку справа;
- усиление болей после физической нагрузки.
Если в воспаление вовлекается желчный пузырь, боли становятся выраженными. При непроходимости протоков возможны колики в боку справа.
Если болит печень при гепатите С, это указывает на:
- поражение ее соединительнотканной оболочки;
- воспаление протоков и пузыря;
- сдавливание окружающих органов;
- разрушение печеночных сосудов.
При вирусном поражении печень увеличивается в размерах, что ведет к растяжению ее оболочки. Она начинает сдавливать окружающие анатомические структуры, из-за чего возникает дискомфорт в подреберье.
В желчном и протоках есть болевые рецепторы. Из-за нарушения секреторной активности органа желчь сгущается, что затрудняет ее выделение из пузыря. Когда желчи скапливается слишком много, возникают острые боли в правом боку.
Для купирования симптоматики применяют лекарства болеутоляющего и желчегонного действия:
- ненаркотические анальгетики;
- спазмолитики;
- холеретики;
- холекинетики;
- препараты урсодезоксихолевой кислоты.

Прием медикаментов предотвращает холестаз, который проявляется желтушностью кожи, частыми запорами, зудом, обесцвечиванием кала.
Что показывает УЗИ
При гепатите С печень увеличивается, в паренхиме происходят патологические изменения. Для определения степени повреждения печеночной ткани назначаются аппаратные исследования. К одним из наиболее информативных методов относится УЗИ.
В зависимости от того, как выглядит печень при гепатите, определяют стадию заболевания. На вирусное поражение указывают:
- увеличение левой доли или всей печени;
- изменение сосудистого рисунка;
- неоднородность паренхимы;
- расширение желчных протоков;
- деформация желчного пузыря;
- гиперэхогенность в очагах поражения.
При отсутствии болезней печень имеет невысокую эхогенность, так как паренхима поглощает часть ультразвука. Если в ней происходят цирротические изменения, эхоплотность пораженных участков увеличивается. Соединительная ткань значительно плотнее паренхимы, поэтому она отражает ультразвук. На мониторе эти участки имеют вид белых пятен.
Во время УЗИ врач отмечает увеличение селезенки, которое связано с перераспределением кровотока из-за поражения печеночных сосудов. При осложнениях удается выявить цирротические и опухолевые изменения.
Как поддержать печень при гепатите
При лечении вирусного гепатита назначается диета и препараты для стимуляции функций печени. В случае осложнений – цирроза, гепатоцеллюлярной карциномы – курс терапии дополняется соответствующими мерами.
Поддерживать работоспособность печени позволяет диета №5 по Певзнеру, которой предусмотрено ограничение тугоплавких жиров. Чтобы снизить нагрузку на органы ЖКТ, рекомендуется употреблять пищу небольшими порциями в измельченном виде.

Калорийность дневного рациона не должна превышать 3000 ккал.
Таблица разрешенных и запрещенных продуктов:
В большинстве случаев пациенты жалуются на дискомфорт в области правого подреберья, тошноту, рвоту, нарушение аппетита и стула, слабость, снижение работоспособности, похудение, желтушность, зуд кожи. Диагностические мероприятия заключаются в проведении биохимического анализа крови, УЗИ органов брюшной полости, биопсии печени.
Терапия направлена на нейтрализацию причины патологии, улучшение состояния пациента и достижение стойкой ремиссии.
В данной статье вы найдете ответы на следующие вопросы: что такое хронический гепатит, каковы его причины и признаки, как лечить хронический гепатит у детей и взрослых.
Хронический (активный) гепатит печени – что это такое? Так называется воспалительное поражение паренхимы и стромы печени, развивающееся под действием различных причин и продолжающееся больше 6 месяцев. Патология представляет серьезную социально-экономическую и клиническую проблему в связи с неуклонным ростом заболеваемости.
По данным статистики, в мире зафиксировано 400 млн. больных хроническим гепатитом В и 170 млн. пациентов с хроническим гепатитом С, при этом ежегодно добавляется более 50 млн. впервые выявленных гепатитов В и 100-200 млн. гепатитов С.
За последние 20-25 лет накоплено немало важных сведений о хроническом гепатите, стал понятен механизм его развития, поэтому разработаны более эффективные способы терапии, которые постоянно совершенствуются. Изучением вопроса занимаются врачи инфекционисты, терапевты, гастроэнтерологи и другие специалисты. Исход и эффективность терапии напрямую зависят от формы гепатита, общего состояния и возраста пациента.
Классификация хронического гепатита
Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии).

Хронический гепатит классифицируется по нескольким критериям: этиологии, степени активности патологии, данным биопсии. По причинам возникновения выделяют хронический вирусный гепатит В, С, Д, А, лекарственный, аутоиммунный и криптогенный (неясной этиологии). Степень активности патологических процессов может быть различной:
- минимальной – АСТ и АЛТ выше нормы в 3 раза, увеличении тимоловой пробы до 5 Ед, росте гамма-глобулинов до 30%;
- умеренной – концентрация АЛТ и АСТ повышаются в 3-10 раз, тимоловая проба 8 Ед, гамма-глобулины 30-35%;
- выраженной – АСТ и АЛТ выше нормы более чем в 10 раз, тимоловая проба больше 8 Ед, гамма-глобулины больше 35%.
На основе гистологического исследования и биопсии выделяют 4 стадии хронического гепатита.
- 0 стадия – фиброз отсутствует
- 1 стадия – незначительный перипортальный фиброз (разрастание соединительной ткани вокруг клеток печени и желчных протоков)
- 2 стадия – умеренный фиброз с порто-портальными септами: соединительная ткань, разрастаясь, образует перегородки (септы), которые объединяют соседние портальные тракты, сформированные ветвями воротной вены, печеночной артерии, желчными протоками, лимфатическими сосудами и нервами. Портальные тракты располагаются на углах печеночной дольки, которая имеет форму шестиугольника
- 3 стадия – сильный фиброз с порто-портальными септами
- 4 стадия – признаки нарушения архитектоники: значительное разрастание соединительной ткани с изменением структуры печени.
Причины и патогенез хронического гепатита
Патогенез различных форм хронического гепатита связан с повреждением ткани и клеток печени, формированием иммунного ответа, включением агрессивных аутоиммунных механизмов, которые способствуют развитию хронического воспаления и поддерживают его в течение длительного времени. Но специалисты выделяют некоторые особенности патогенеза в зависимости от этиологических факторов.
Причиной хронического гепатита чаще всего является ранее перенесенный вирусный гепатит В, С, Д, иногда А. Каждый возбудитель по-разному воздействует на печень: вирус гепатита В не вызывает разрушения гепатоцитов, механизм развития патологии связан с иммунной реакцией на микроорганизм, который активно размножается в клетках печени и других тканях.
Второй распространенной причиной патологии считается интоксикация организма, вызванная воздействием алкоголя, лекарственных препаратов (антибиотики, гормональные средства, противотуберкулезные медикаменты и т. п.), тяжелых металлов и химикатов.
Токсины и их метаболиты, накапливаясь в клетках печени, вызывают сбой в их работе, накопление желчи, жиров и обменные нарушения, которые приводят к некрозу гепатоцитов. Помимо этого, метаболиты являются антигенами, на которые активно реагирует иммунная система.
Также хронический гепатит может сформироваться в результате аутоиммунных процессов, которые связаны с неполноценностью Т-супрессоров и образованием токсичных для клеток Т-лимфоцитов.
Спровоцировать развитие патологии может нерациональное питание, злоупотребление алкоголем, неправильный образ жизни, инфекционные заболевания, малярия, эндокардит, различные болезни печени, которые вызывают метаболические нарушения в гепатоцитах.
Основные симптомы хронического гепатита
Симптомы хронического гепатита вариабельны и зависят от формы патологии. Признаки при малоактивном (персистирующем) процессе слабо выражены либо совсем отсутствуют. Общее состояние пациента не меняется, но ухудшение вероятно после злоупотребления алкоголем, интоксикации, витаминной недостаточности.
Клинические признаки при активной (прогрессирующей) форме хронического гепатита ярко выражены и проявляются в полном объеме.
У большинства больных регистрируется диспепсический синдром (метеоризм, тошнота, рвота, нарушение аппетита, вздутие живота, изменение стула), астеновегетативный синдром (резкая слабость, утомляемость, снижение работоспособности, похудение, бессонница, головные боли), синдром печеночной недостаточности (желтуха, лихорадка, появление жидкости в брюшной полости, кровоточивость тканей), длительные или периодические боли в области живота справа.
На фоне хронического гепатита увеличиваются размеры селезенки и регионарные лимфатические узлы. Из-за нарушения оттока желчи развивается желтуха, зуд. Также на кожных покровах можно обнаружить сосудистые звездочки. Во время осмотра выявляется увеличение размеров печени (диффузное либо захватывающее одну долю). Печень плотная, болезненная при пальпации.
Хронический вирусный гепатит Д протекает особенно тяжело, для него характерна ярко выраженная печеночная недостаточность. Большинство пациентов жалуются на желтуху, зуд кожных покровов. Помимо печеночных, диагностируются внепеченочные признаки хронического гепатита: поражение почек, мышц, суставов, легких и пр.
Особенность хронического гепатита С – длительное персистирующее течение. Более 90% острых гепатитов С завершаются хронизацией. У пациентов отмечается астенический синдром и незначительное увеличение печени. Течение патологии волнообразное, через несколько десятков лет она заканчивается циррозом в 20-40% случаев.
Аутоиммунный хронический гепатит встречается у женщин от 30 лет и старше. Для патологии характерна слабость, повышенная утомляемость, желтушность кожи и слизистых, болезненность в правом боку. У 25 % больных патология имитирует острый гепатит с диспепсическим и астеновегетативным синдромом, лихорадкой.
Лекарственный хронический гепатит характеризуется множественными признаками, отсутствием специфических симптомов, иногда патология маскируется под острый процесс или механическую желтуху.

Диагностика хронического гепатита
Диагностика хронического гепатита должна быть своевременной. Все процедуры проводятся в отделении гастроэнтерологии. Окончательный диагноз ставят на основании клинической картины, инструментального и лабораторного обследования: анализа крови на маркеры, УЗИ органов брюшной полости, реогепатографии (исследование кровоснабжения печени), биопсии печени.
Анализ крови позволяет определять форму патологии благодаря обнаружению специфических маркеров – это частицы вируса (антигены) и антитела, которые образуются в результате борьбы с микроорганизмом. Для вирусного гепатита А и Е характерны маркеры только одного типа – anti-HAV IgM или anti-HЕV IgM.
При вирусном гепатите В можно обнаружить несколько групп маркеров, их количество и соотношение указывают на стадию патологии и прогноз: поверхностный антиген В (HBsAg), антитела к ядерному антигену Anti-HBc, Anti-HBclgM, НВеАg, Anti-HBe (он появляется только после завершения процесса), Anti-HBs (формируется при адаптации иммунитета к микроорганизму).
Вирус гепатита Д идентифицируется на основании Anti-HDIgM, суммарных Anti-HD и РНК этого вируса. Главный маркер гепатита С – Anti-HCV, второй – РНК вируса гепатита С.
Функции печени оцениваются на основании биохимического анализа, а точнее, определении концентрации АЛТ и АСТ (аминотрансферазы), билирубина (желчного пигмента), щелочной фосфатазы. На фоне хронического гепатита их количество резко увеличивается. Поражение клеток печени приводит к резкому снижению концентрации альбуминов в крови и значительному увеличению глобулинов.
УЗИ органов брюшной полости – безболезненный и безопасный способ диагностики. Он позволяет определить размеры внутренних органов, а также выявить произошедшие изменения.
Лечение хронического гепатита
Лечение хронического гепатита преследует цель устранения причины возникновения патологии, купирования симптомов и улучшения общего состояния. Терапия должна быть комплексной.
Большинству пациентов назначают базисный курс, направленный на снижение нагрузки на печень. Всем больным с хроническим гепатитом необходимо сократить физические нагрузки, им показан малоактивный образ жизни, полупостельный режим, минимальное количество лекарственных препаратов, а также полноценная диета, обогащенная белками, витаминами, минералами (диета № 5).
Нередко применяют витамины в инъекциях: В1, В6, В12.
При возникновении запоров показаны мягкие слабительные средства, для улучшения пищеварения – ферментные препараты без содержания желчи. Для защиты клеток печени и ускорения процессов восстановления назначают гепатопротекторы. Их следует принимать до 2-3 месяцев, желательно повторять курс приема таких лекарств несколько раз в год. При выраженном астеновегетативном синдроме используют поливитамины, природные адаптогены.
Вирусные хронические гепатиты плохо поддаются терапии, большую роль играют иммуномодуляторы, которые косвенно воздействуют на микроорганизмы, активизируя иммунитет пациента. Использовать самостоятельно эти медикаменты запрещено, так как они обладают противопоказаниями и особенностями.
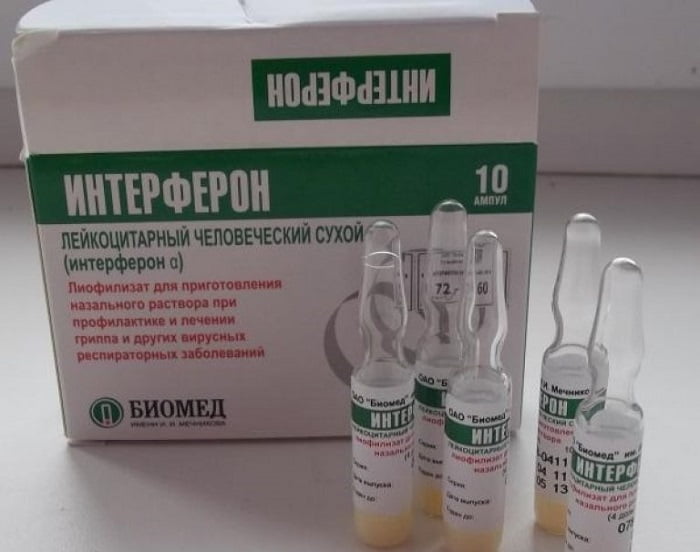
Особое место среди таких препаратов занимают интерфероны. Их назначают в виде внутримышечных или подкожных инъекций до 3 раз в неделю; при этом возможно повышение температуры тела, поэтому перед инъекцией необходим прием жаропонижающих средств.
В детском возрасте эта группа препаратов используется в виде ректальных свечей. Если позволяет состояние пациента, проводят интенсивную терапию: применяют препараты интерферона и противовирусные средства в больших дозировках, например, комбинируют интерферон вместе с рибавирином и ремантадином (особенно при гепатите С).
Постоянный поиск новых лекарственных препаратов привел к разработке пегилированных интерферонов, в которых молекула интерферона соединена с полиэтиленгликолем. Благодаря этому лекарство может дольше находиться в организме и длительно бороться с вирусами. Такие медикаменты высокоэффективны, они позволяют сократить частоту их приема и продлить период ремиссии хронического гепатита.
Если хронический гепатит вызван интоксикацией, то следует провести дезинтоксикационную терапию, а также исключить проникновение токсинов в кровь (отменить лекарственный препарат, алкоголь, уйти с химического производства и т. п.).
Аутоиммунный хронический гепатит лечится глюкокортикоидами в комбинации с азатиоприном. Гормональные средства принимают внутрь, после наступления эффекта их дозу понижают до минимально допустимой. При отсутствии результатов назначают пересадку печени.
Профилактика и прогноз хронического гепатита
Больные и носители вирусов гепатита не представляют большой опасности для окружающих, так как заражение воздушно-капельным и бытовым путем исключается. Заразиться можно только после контакта с кровью или другими биологическими жидкостями.
Для экстренной профилактики и лечения хронического гепатита В (с целью полного излечения) в первые сутки после возможного заражения применяют человеческий иммуноглобулин. Также показана вакцинация против гепатита В. Специфическая профилактика других форм этой патологии не разработана.
Прогноз хронического гепатита зависит от вида болезни. Лекарственные формы практически полностью излечиваются, аутоиммунные также хорошо поддаются терапии, вирусные редко разрешаются, чаще всего они трансформируются в цирроз печени.
Совмещение нескольких возбудителей, например, вируса гепатита В и Д, вызывает развитие наиболее тяжелой формы заболевания, которая быстро прогрессирует. Отсутствие адекватной терапии в 70% случаев приводит к циррозу печени.
Читайте также:


