Откуда появляется гепатит у здорового человека
Вирус гепатита C – это инфекционное заболевание печени, протекающее как в хронической, так и в острой форме. Откуда появляется гепатит C? Основной способ передачи – через кровь человека, зараженного этим заболеванием. При этом следует помнить, что неважно, откуда взялся гепатит C. Лечить его следует незамедлительно, в противном случае он может перейти в тяжелую, хроническую форму.
Нужно помнить – гепатит C очень распространен в Европе и Азии, поэтому заразиться им достаточно легко. Описываемое заболевание способно поражать организм в любом возрасте. Причем рекомендуется выяснять, откуда появился гепатит C у человека. Ведь, к сожалению, прививок от этой болезни не существует. И вероятность заразиться этим вирусом всегда остается, даже в случае успешного излечения.
Способы передачи вируса гепатита C
Вирус гепатита C (сокращенно — ВГC) поражает только печень человека, и распространяется через кровь. Но не стоит недооценивать опасность подобного способа передачи. Достаточно очень небольшого количества крови зараженного для того, чтобы заболевание начало развиваться. ВГС распространяется следующими способами:
- При некачественном медицинском обслуживании. Поэтому необходимо следить за медицинскими приборами при сдаче крови на анализы, переливании крови и любых уколах, в том числе – при вакцинации. Пациент обязан следить за тем, чтобы врачи использовали только стерилизованные медицинские инструменты. А иглы и лезвия были только одноразовыми, и распаковывались в присутствии больного;
- При использовании наркотических веществ, вводимых внутривенно. Именно по этой причине люди с наркотической зависимостью всегда находятся в группе риска заражения вирусом гепатита C;
- ВГС передается также половым путем. Если один из партнеров заражен, имеется шанс на передачу заболевания. Для этого достаточно небольшого повреждения покровов в области контакта. Но следует учитывать, что подобный способ передачи встречается реже прочих;
- В ряде случаев инфицированная роженица может передать заболевание своему ребенку. Поэтому всем будущим матерям рекомендуется сдавать анализы на гепатит C.
В целом, к заражению могут привести любые контакты с кровью зараженного человека. Но при них вероятность заражения обычно крайне мала. Например, практически невозможно заразиться ВГC при совместном использовании столовых приборов. Это же касается различных болезней зубов и десен, даже если больной гепатитом страдает от глубокого кариеса или пародонтита.
И следует помнить, что есть случаи, при которых ВГC никогда не передается. Например, болезнь никогда не передается от матери к младенцу при грудном вскармливании. Также вирус не распространяется через рукопожатия, объятия или поцелуи. Невозможна передача вируса гепатита C через пищевые продукты или питьевую воду.
Симптомы вируса гепатита C

Одной из основных проблем при диагностике ВГC является отсутствие определенной системы при развитии заболевания. В четырех случаях из пяти при первичном заражении не проявляется никаких симптомов. При этом период развития вируса (инкубации) различается, и составляет от 14 дней до полугода.
Хронический гепатит C обычно слабо себя проявляет. Поэтому рекомендуется обращаться к врачу при любых подозрениях на проблемы с печенью: самодиагностика здесь бесполезна. При острых формах ВГC наблюдаются следующие симптомы:
- Повышение температуры;
- Слабая выносливость (человек легко утомляется без видимых причин);
- Плохой аппетит;
- Потеря веса;
- Постоянная тошнота и рвота;
- Боли в области живота;
- Изменение цвета экскрементов и мочи;
- Появление желтухи – пожелтение склер глазных яблок и кожи;
- Периодические или постоянные боли в суставах.
Следует помнить! Печень не имеет нервных окончаний, что затрудняет диагностику. Боли из-за проблем с ее функционированием начинаются в других областях – в частности, в области желудка, кишечника или почек. Причиной болей являются проблемы с пищеварением, а также попадание в другие органы продуктов распада тканей печени.
Проведение диагностики при подозрении на ВГC
К сожалению, на сегодняшний день обнаружить вирус гепатита C можно только при проведении специальной диагностики. Нередко семейный врач не способен обнаружить это заболевание до появления ярко выраженных симптомов. Это касается не только случаев недавнего заражения. Нередко бывает так, что хронический гепатит C диагностируют только при серьезном поражении печени и проявлении вторичной симптоматики заболевания.
Поэтому, при подозрении на гепатит, необходимо провести двухэтапную диагностику. Делается она следующим образом:
- На первом этапе врач проводит тест на наличие в крови антител и антигенов вируса. Тестирование проводится с помощью серологического скрининга;
- Второй этап – это проверка наличия в организме РНК вируса гепатита C. Если этот тест показывает, что инфекция не обнаружена, то лечение не требуется. Но при возникновении подозрения на заболевание стоит провести повторное тестирование.
Если диагностика показала, что в организме имеется инфекция, то проводится обследование печени пациента. Один из основных методов – это биопсия печени, подробное исследование тканей органа для выявления имеющихся патологий. Также применяются и неинвазивные методики: например, проверяется наличие в крови продуктов распада тканей печени, которые появляются при заражении гепатитом C.
Важный момент, касающийся тестирования: если диагностика показала наличие в крови антител ВГC, то это еще не повод для беспокойства. У 30% зараженных болезнь исчезает сама, еще на этапе инфицирования. В этих случаях организм сам побеждает вирус за счет собственного иммунитета. При этом появляются антитела ВГC, которые можно обнаружить при диагностике.
Тем не менее, диагностику следует проводить обязательно. При отсутствии лечения вирус гепатита C всегда прогрессирует, переходя в хроническую форму. А при хроническом ВГC повышается риск цирроза печени. Он проявляется примерно у 15-20% всех, кто страдает от данного вируса.
Лечение вируса гепатита C
На сегодняшний день врачам так и не удалось разработать достаточно эффективную вакцину от ВГС. Разработки в этой области ведутся постоянно, но прививки от гепатита C пока еще не создано. Поэтому очень важна как профилактика заболевания, так и своевременное прямое лечение. Нужно отметить: имеющиеся лекарства от ВГC способны вылечить больного в 95% случаев. Исключения составляют запущенные формы заболевания, с особо серьезными осложнениями.
Согласно данным всемирной организации здравоохранения, на текущий момент от хронической формы ВГC страдает около 71 миллиона человек по всему миру. Поэтому не следует недооценивать опасность гепатита C. Только в 2016 году из-за этого заболевания умерло около 399 тысяч заболевших. Отдельную опасность представляет рак печени, который часто развивается при невылеченном гепатите C.
Необходимо помнить: существует множество различных штаммов ВГC. И их распространенность различается в зависимости от региона. Поэтому необходимо сначала установить тип гепатита C, которым болеет пациент, а затем уже приступать к лечению. При этом правильную диагностику может провести только опытный врач. И пациентам строго не рекомендуется заниматься самодиагностикой.
Препараты для борьбы с ВГC
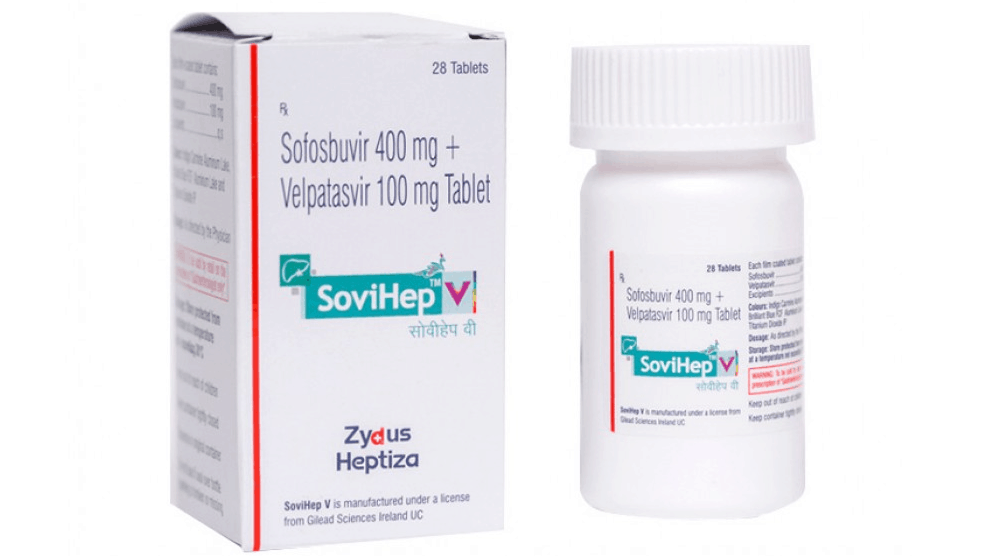
Существующие препараты, направленные на лечение ВГC, созданы для полного излечения болезни. Они не купируют приступы, и не снижают их частоту. Поэтому больным рекомендуется проходить полный курс лечения.
ВОЗ (Всемирная организация здравоохранения) рекомендует проводить лечение с использованием так называемых пангенотипных препаратов прямого противовирусного действия. Сокращенно – ПППД. Эти лекарства крайне эффективны, и позволяют побороть заболевание в течение 12-24 недель. Более длительный курс лечения обычно назначается больным, страдающим от различных форм цирроза печени.
Упомянутые лекарства не рекомендуется использовать при лечении детей младше 12 лет. Но всем лицам старше 12-летнего возраста, больным хроническими формами ВГC, строго рекомендуется пройти полный курс лечения. Стоит учитывать – американские пангенотипные ПППД стоят весьма дорого, и доступны лишь людям с высоким достатком. Однако у пациентов есть возможность приобрести препараты столь же высокого качества, но более доступные по цене. Такими аналогами являются оригинальные препараты из Индии. Приобретать их лучше через официальные представительства фармакомпаний (например, филиал Zydus Heptiza). Только в этом случае покупатель может быть уверен, что приобретает высококачественный препарат, а не опасную подделку.
Врачи рекомендуют следующие сочетания препаратов для борьбы с наиболее распространенными штаммами вируса гепатита:
- Для генотипов 1, 4, 5, 6 – Софосбувир и Ледипасвир. Стандартный курс – 12 недель;
- Для генотипов 1, 2, 3 и 4 – Софосбувир и Даклатасвир. Для генотипа 2 достаточно 12 недель лечения. В случае заражения генотипом 3 ВГC рекомендуется лечиться в течение 24 недель с применением Рибавирина;
- Курс Софосбувира и Ледипасвира подходит для лечения любого генотипа ВГС.
Стоит помнить, что независимо от степени тяжести заболевания, перечисленные препараты не рекомендуются для детей младше 12 лет. Подобное лечение в этом возрасте может иметь непредсказуемые последствия, которые крайне пагубно скажутся на растущем организме. Но, согласно данным исследований, уже к 2020 году можно ожидать появления новых ПППД, предназначенных именно для детей.
Профилактические меры для борьбы с вирусом гепатита C
До сих пор одним из основных методов борьбы с гепатитом C остается правильная профилактика этого заболевания. Причем она делится на две основных группы: первичная и вторичная профилактика. В обоих случаях основная цель – замедление распространения заболевания. Но если первичная профилактика направлена на работу со здоровым населением, то вторичная профилактика предназначена для тех, кто уже заразился ВГC.
Для уменьшения риска заболевания следует соблюдать следующие правила:
- Аккуратно обращаться с острыми предметами, особенно находящимися в общественном пользовании. Особенно это касается медицинских учреждений;
- Соблюдать основные правила личной гигиены;
- Избегать наркотиков либо своевременно лечить наркотическую зависимость. Это касается, в первую очередь, потребителей наркотиков, употребляемых внутривенно;
- · При переливании крови проводить ее тестирование на наличие вирусов, в частности, на наличие ВГC.
- · Избегать любых контактов с кровью в случае половой близости. Строго рекомендуется использовать презервативы.
Эти же рекомендации касаются и лиц, уже зараженных вирусом гепатита C. Но для них имеется ряд дополнительных мер, позволяющих своевременно побороть заболевание и предотвратить его распространение. Вот они:
- Своевременно обратиться к врачу и пройти полную диагностику. По имеющимся данным, примерно каждый пятый больной, страдающий от ВГC, знает о том, что он инфицирован. Остальные не подозревают о том, что заражены этим опасным заболеванием;
- Провести комплексное лечение вируса гепатита C. При этом рекомендуется проводить диагностику на предмет наличия других форм гепатита в организме. Ведь различные возбудители этого заболевания очень опасны для печени, при совместном воздействии. В частности, это касается одновременной инфекции ВГC и ВГB;
- Постоянно консультироваться у специалиста до полного излечения заболевания.
Заключение
Как уже упоминалось, неважно, откуда взялся гепатит C в организме. Его необходимо лечить, причем своевременно. В противном случае возрастает риск развития рака печени. Причем к врачу надо обращаться при первых же подозрениях на ВГC. Выяснить, откуда появился гепатит C у больного, можно будет после лечения. Первоочередная задача врача и пациента – победить болезнь.
Наконец, всегда надо помнить про правильную профилактику. Следует знать, откуда появляется гепатит C, кто входит в группы риска при заражении, и как снизить риски до минимума. И, конечно же, не следует забывать про постоянные профилактические обследования. Ведь даже в случае появления болезни своевременное обнаружение ВГC позволит победить его до того, как организму будет нанесен какой-либо вред.

Откуда гепатит С возникает и как избежать заражения – актуальные вопросы, ведь в мире насчитывают более 300 миллионов носителей этого опасного заболевания. Даже после изобретения принципиально нового подхода – целенаправленного уничтожения вируса препаратами Даклатасвир, Ледипасвир, Софосбувир – проблема не исчезла, так как остается риск перехода болезни в хроническую форму.
Основные пути передачи
Заболеть гепатитом С можно, только заразившись от человека. Вопреки мифам, вирусная болезнь не возникает из-за алкоголя или жирной пищи.
Гематогенный путь передачи является ведущим. Вирус попадает в кровь человека при:
- переливании крови (в развитых странах редко);
- использовании нестерильных инструментов в процедурном и стоматологическом кабинетах, при хирургических операциях, маникюре;
- самостоятельном выполнении инъекции препарата или наркотика нестерильной иглой;
- применении общих глюкометров;
- половых контактах без барьерных методов защиты;
- прохождении плода через родовые пути зараженной гепатитом матери.
Вопрос, откуда берется гепатит С, овеян множеством мифов. Риск развития заболевания минимален и несущественен при путях передачи:
- воздушно-капельным;
- контактном;
- бытовом;
- через грудное молоко.
Контактный и бытовой пути заражения гепатитом актуальны при наличии частичек крови на коже и предметах. Поэтому нужно с осторожностью пользоваться чужими бритвами, ножницами, маникюрными наборами.
Зараженный может не догадываться, что у него появился гепатит. Это связано с такими моментами:
Группа риска
Статистика выздоровления у больных гепатитом С зависит от быстроты обращения к врачу. Но заболевание долго протекает в скрытой форме, а сдает кровь на анализ без показаний незначительный процент людей. Гепатит С ассоциативно воспринимается как патология представителей неблагополучных слоев, наркоманов.
Но лишь половина зараженных является наркоманами. Беспорядочные половые связи без презерватива – причина заболевания только в 3% случаев.
В остальных 50% случае гепатит С у мужчин, женщин и детей возникает при инфицировании вирусом во время хирургических операций, стоматологических и косметологических процедур. У женщин гепатит С нередко развивается после маникюра, создания татуировки, татуажа. Заболевшие относятся к социально адаптированным и благополучным слоям, следят за здоровьем и внешним видом.
В последние годы общество стало лояльнее воспринимать инфицированных, но стереотипы мешают человеку спокойно относиться к регулярному обследованию.
Часть пациентов – медики, по долгу работы контактировавшие с зараженными без соблюдения мер предосторожности.
Гепатит С у ребенка бывает редко: все беременные пациентки направляются на обследования на раннем сроке вынашивания.
Как избежать заражения
До того, как появится вакцина от вируса, говорить о предупреждении гепатита С некорректно. Но в силах человека снизить риск инфекции. Для этого важно знать, как можно заразиться гепатитом, и избегать этих мест и ситуаций, где высок риск заражения.
- лично убеждаться в стерильности инструментов у стоматолога, на маникюре;
- избегать интимных контактов со случайными партнерами, использовать барьерные методы защиты;
- тщательно соблюдать личную гигиену, не использовать чужие зубные щетки, бритвы и маникюрные инструменты, не разрешать пользоваться своими;
- проходить профилактическое обследование не реже 1 раза в год.
Укрепление иммунной системы имеет опосредованное значение. С одной стороны, абсолютно здоровый человек имеет шанс попасть в те 15%, чей организм сам может справиться с вирусом. Но даже тщательное соблюдение правил здорового образа жизни не гарантирует высокой активности иммунной системы. Поэтому говорить об общем оздоровлении можно только как об уменьшении риска заражения и облегчения протекания патологии.

Что такое гепатит
По сути, гепатит — это, поражающее весь орган, воспаление печени, вызванное определенной инфекцией или вирусом. Несмотря на свою абсолютную изученность и эффективность диагностирования, сегодня данное заболевания имеет высокий процент распространенности среди населения всех возрастных групп.
Он обладает собственной классификацией и различается по форме клинического течения, типу заражения. Установлено, что болезнь может проходить в двух стадиях — острой и хронической — с характерными для них специфическими проявлениями.
- Острый гепатит. Чаще всего бывает вирусной природы или вызывается отравлением, энтеровирусами, патогенами кишечных инфекций и другими видами бактерий. Проявляется внезапным заметным ухудшением общего состояния, развитием симптомов интоксикации, изменением качественных показателей крови, повышением температуры и нарушением функциональности печени. Несмотря на свою выраженность, болезнь на острой стадии успешно излечивается.
- Хронический гепатит. Это, как правило, самостоятельная форма заболевания дистрофического свойства или следствие не долеченного, запущенного острого гепатита. Из всех перманентных болезней именно данная форма гепатита встречается наиболее часто. Заболевание весьма коварное, так как может протекать скрыто, без каких-либо признаков. Единственными симптомами порой служат только увеличение органа в размере, тупая боль в правом подреберье и невосприимчивость жирной пищи. Типичное следствие хронического гепатита — цирроз. Лечение длительное.
В зависимости от специфики происхождения, их делят на 5 основных видов:
Гепатиты все опасны для здоровья человека и требует к себе максимально ответственного отношения. Своевременная вакцинация, полноценное лечение способствуют предотвращению развития тяжелых осложнений заболевания, ведут к полному выздоровлению.
Гепатит, симптомы которого в основном зависят от конкретного типа, имеет ряд общих, характерных для всех видов заболевания, проявлений. В их числе:
Возможны и другие признаки. Однако в каждом конкретном случае они будут сугубо индивидуальными и зависеть от функциональных свойств и реакции организма больного на сопутствующие патологии.
Все гепатиты — заболевания нетипичные и нуждаются в правильном лечении. Ранняя диагностика, верный способ физиатрии и соблюдение больным всех врачебных предписаний гарантируют хороший результат и полное выздоровление.
Стандартная тактика лечения предполагает:
- устранение причины заболевания путем уничтожения вируса и детоксикации организма;
- лечение сопутствующих болезней;
- восстановление работоспособности печени;
- поддержание нормальной жизнедеятельности органа;
- соблюдение специальной диеты и определенных санитарно-гигиенических мер защиты.
Лечение гепатита А
Наиболее важными лечебными мерами в первые дни заболевания являются постельный режим и особая диета № 5. Пациенту показано употребление жидкости до 3 л ежедневно в форме обычной чистой воды, водного раствора глюкозы, чая с большим количеством сахара и минеральной воды.
Постельный режим имеет наибольшее значение для больных, у которых диагностирован гепатит А в тяжёлой форме. Необходимо предельно возможное ограничение физических нагрузок. Возобновить их допустимо лишь через 6 месяцев после выписки из стационара и только при условии врачебного контроля.
Необходим достаточно калорийный рацион (от 2 500 до 3 000 ккал ежедневно), содержащий много белков, сложных углеводов и легкоперевариваемых жиров (т. е. требуется исключить свиной, говяжий и бараний жиры).
Гепатит А в средней и тяжёлой форме подразумевает дополнительную противоинтоксикационную терапию, которая заключается в введении раствора глюкозы в воде (5%), раствора Рингера-Локка (от 5% до 10%), гидролизатов белков, альбумина, сорбитола, гемодеза.
Лечение гепатита B
В острой стадии этого недуга показаны отдых, правильный рацион питания (которое должно быть достаточно калорийным), употребление большого количества жидкостей, постоянное врачебное наблюдение. Иногда нужен стационар. Пациенты, имеющие хроническую форму болезни, должны быть под постоянным врачебным наблюдением, поскольку даже в случае, когда симптомы отсутствуют, печень может разрушаться. Для больных, у которых обнаружена высокая концентрация вируса, применяют препараты, способные оставить дальнейшее развитие разрушения печени, предотвратив возникновение цирроза и/или рака.
В случае хронической формы гепатита В используются медикаменты, в частности, пероральные противовирусные препараты. Это даёт возможность предупредить цирроз и рак, повышая выживаемость в долгосрочной перспективе. Однако терапия назначается только части больных хронической формой гепатита В (согласно разным оценкам, они составляют 10-40% всех больных гепатитом B).
Лечение гепатита С
В случае инфицирования этой формой гепатита не каждому необходимо лечение, т. к. у части пациентов иммунитет самостоятельно побеждает инфекцию. Но в случае перехода в хроническую форму лечение становится обязательным. На сегодняшний день вполне возможно полное излечение от гепатита С.
Согласно руководству ВОЗ от 2018 рекомендуется терапия пангенотипными препаратами, оказывающими прямое антивирусное воздействие (сокращённо - ПППД). С помощью ПППД излечивается большая часть инфицированных гепатитом C. Курс приёма этих медикаментов является недолгим (3-6 месяцев). Его продолжительность определяется тяжестью индивидуального состояния пациента.
Именно противовирусная терапия при помощи таких средств - главная составляющая лечения гепатита C в настоящее время. Важнейшие "мишени" этих препаратов - вирусные белки, обеспечивающие размножение вируса данной болезни. Данные медикаменты разрушают эти белки, обеспечивая излечение.
Главные принципы диеты № 5, назначаемой при гепатите:
- Исключение жареной пищи, употребление преимущественно варёных (в воде и на пару) продуктов.
- Питание до 6 раз ежедневно маленькими порциями.
- Употребление большого количества жидкости (минимум 1,5 л в сутки).
- Наличие в дневном рационе до 100 г белков, до 100 г жиров и до 450 г углеводов (на сахар из них должно приходиться не более 50 г).
- Как можно меньше соли (не более 6 г в сутки).
Список препаратов
При лечении гепатита применяют такие препараты, как Артихол, Аскоцин, Глутаргин, Диалипон, Лесфаль, Реосорбилакт, Силибор, Тивортин, Хепель и мн. др.
Одинаковой схемы лечения нет. Каждый терапевтический комплекс составляется с учетом всех типологических особенностей вируса, тяжести заболевания и частных свойств организма пациента. Поскольку гепатит считается сложной болезнью, лечение, как правило, производится в условиях стационара больницы.
Лучшим же способом уберечься от заражения гепатитом является предупреждение заболевания и соблюдение простых правил собственной защиты:
- всегда тщательно мыть руки с мылом;
- употреблять кипяченую воду и чистые овощи и фрукты;
- использовать термическую обработку продуктов питания;
- избегать прямого контакта с биологическими жидкостями людей и животных;
- не пользоваться чужими и не давать свои предметы личной гигиены (зубную щетку, бритву, маникюрный набор и прочее);
- практиковать только безопасный секс с использованием барьерных контрацептивов;
- не пользоваться не стерильными или многоразовыми инструментами при инъекциях, татуировках и т. д.
Высокой эффективностью в вопросах профилактики гепатита также обладает вакцинация.

Общий бал: 4 
Проголосовало: 436

Нигматуллина Лейла, терапевт, кардиолог, переводчик.
Башкирский государственный медицинский университет. Факультет: Лечебный, Январь 1999 — Январь 2005



Несколько лет назад был вынужден пройти вакцинацию против гепатита, которая разделена на три этапа. Причиной стало заболевание одного из сотрудников нашей организации. Я работал в медицинском центре и опасений никаких не возникло из-за этого. Ознакомился с симптомами и стадиями болезни для понимания. Совет по своевременной вакцинации, который способствует выработке иммунитета против вируса, очень хороший. Забота о здоровье может быть и в самой простой форме. Не обязательно строго соблюдать все рекомендации, но основных точно придерживаться.
Гепатиты – это патологические состояния, которые сопровождаются повреждением ткани печени. Эти заболевания могут иметь вирусную, токсическую, аутоиммунную природу. К вирусным гепатитам относят А, В, С, D, Е, F, G. Токсические повреждения развиваются по причине отравления организма. При аутоиммунном поражении печени иммунная система организма сама разрушает гепатоциты (клетки печени), принимая их за чужеродные.
Проблема гепатитов сегодня достаточно распространена, причем основная масса случаев заболевания – это вирусные патологии. Наиболее опасными являются гепатиты В, С, D, G. Они имеют парентеральный механизм передачи. Гепатит В и С лечатся трудно. Терапия этих болезней стоит очень дорого, но эффективность лечения достигает в 95 % случаев. При одновременном заражении вирусом HВV и HDV тяжесть состояния значительно ухудшается.
Токсические и аутоиммунные гепатиты требуют особого внимания врачей, так как полностью восстановить печень невозможно. При тяжелой печеночной недостаточности пациентам требуется пересадка органа. Целью статьи является выяснить причины появления различных гепатитов, определить способы предупреждения появления и прогрессирования болезней печени.
Патологии вирусной природы
Вирусные патологии печени развиваются при проникновении вирусов, тропных к печеночной ткани. Для каждого вида заболевания имеются свои пути передачи инфекции и механизм развития. Вирусные гепатиты подразделяются на 2 основные группы, различающиеся по способу заражения (Табл. 1).
Таблица 1 – Виды вирусных патологий печени
| Путь распространения вируса | Виды |
|---|---|
| Парентеральный | В, С, D, G, F |
| Фекально-оральный | А, Е, F |
Вирус HAV попадает через ротовую полость в пищеварительный тракт, далее проникает в кровь, а затем к ткани печени. В клетках печеночной ткани происходит встраивание микроорганизма внутрь клетки, создание новых вирусных частиц. После завершения этого процесса вирусы попадают в кровь (вторичная вирусемия). В качестве ответа организм формирует большое количество антител против микроорганизмов, убивая вирусные частицы. После выздоровления формируется иммунитет.
Гепатит А встречается повсеместно, но наиболее распространен в странах Азии и Африки. Группы риска: 
- дети;
- представители асоциальных групп;
- люди, выезжающие в страны, эндемичные по заболеваемости гепатитом А.
Риск заражения повышается при:
- несоблюдении правил личной гигиены;
- употреблении некипяченой воды из родников, водопроводов, колодцев;
- отказе от прививок от гепатита А накануне поездки в эндемичные районы.
Гепатит Е имеет схожие клинические проявления, механизм заражения, патогенез, а также факторы риска. Отличительной особенностью этого вида заболевания является тяжесть течения болезни во время 3 триместра беременности.
Важно! Гепатит Е у беременных способен привести к полной дисфункции печени, смертельному исходу (50 %).
При HEV возможно развитие печеночной энцефалопатии, коматозного состояния, геморрагического синдрома. Возникновение сильных кровотечений приводит к гибели плода внутриутробно, родам раньше срока, выкидышам. До 50 % детей, родившихся живыми, умирают через месяц после родов.
Такие гепатиты являются парентеральными формами, то есть они передаются через кровь. Заболевания распространены в странах Азии, Африки, США (Канаде), Северной Америке. Способы распространения инфекции: 
- косметические и тату-салоны;
- использование нестерильного медицинского оборудования, инструментов, шприцов, капельных систем;
- частое переливание крови, диализ;
- половые контакты (незащищенный половой акт);
- вертикальный способ передачи (от матери к ребенку во время прохождения через родовые пути).
В группы риска по парентеральным гепатитам входят:
- лица, принимающие наркотики;
- медицинские работники (акушеры-гинекологи, хирурги, операционные медицинские сестры, сотрудники станции переливания крови, гепатологи, инфекционисты);
- гомосексуалисты;
- люди с беспорядочными половыми связями;
- новорожденные дети;
- пациенты, выезжающие в эндемичные районы по заболеваемости гепатитами;
- люди, имеющие постоянный контакт с больным (родственники).
Гепатит В вызывается вирусом, содержащим молекулу ДНК. Остальные разновидности вирусов имеют только одну цепь (РНК). HBV является наиболее устойчивым вирусом вне организма. Вирусная частица при попадании в организм больного встраивается внутрь генома клетки печени. Используя генетический материал гепатоцитов, вирус генерирует новые вирусные частицы. Они, выходя из клеток, проникают обратно в кровь, увеличивая свое количество. Патогенез других вирусов протекает аналогично.
Обратите внимание! Гепатит D самостоятельно не может проникать и размножаться в клетках печеночной ткани, так как не имеет на поверхности специфических рецепторов. Для размножения вирусной частице необходимо обязательное присутствие другого вируса.
Обычно помощником выступает HBV. При наличии у больного вирусов В и D болезнь протекает очень тяжело с развитием печеночной недостаточности в короткие сроки, а также приводит к смерти.
Интересно! Гепатит G является коинфекцией гепатитов В, С, D, а также ВИЧ. Имеются данные о том, что наличие HGV продлевает жизнь ВИЧ-инфицированных пациентов.
Он препятствует воздействию вируса иммунодефицита человека на клетки организма. HGV не утяжеляет течения других вирусных гепатитов.
Риск заражения увеличивают беспорядочные половые связи, несоблюдении техники безопасности во время работы с препаратами крови, отсутствие плановой вакцинации детей и взрослых. Опасность парентеральных гепатитов состоит в постепенном развитии печеночной недостаточности, цирроза, рака печени.
Чтобы предупредить распространенность гепатита В сегодня есть вакцина, которая разработана более 20 лет назад. Прививку включили в национальный календарь. Ее делают бесплатно всем детям с рождения и взрослым, не привитым ранее. От других парентеральных гепатитов вакцины не существует.
Гепатит F отличается от других заболеваний печени тем, что распространение болезни имеет как фекально-оральный путь заражения, так и половой, парентеральный, вертикальный. Симптомы болезни проявляются диспепсией, желтухой, увеличением печени. HFV часто переходит в хронический процесс.
В группы риска при этом заболевании входят асоциальные слои населения, дети, наркоманы, гомосексуалисты, лица с постоянной сменой партнера, медицинские работники, больные ВИЧ. Для предупреждения болезни применяют неспецифические меры профилактики: соблюдение гигиены, профилактические осмотры пациентов, находящихся в группах риска.
Заболевания, вызванные интоксикацией
Токсический гепатит – это патологическое состояние печени, вызванное воздействием отравляющих веществ (алкоголь, лекарства, ядовитые вещества). Болезнь характеризуется острым или хроническим течением, желтухой (желтушность склер, кожи, слизистых оболочек), болью в правом подреберье, а также изменением в анализах крови (повышением АЛТ, АСТ, билирубина).
Обратите внимание! Острая форма токсического гепатита проявляется после поступления высокой дозировки токсина (яда). Клинические проявления развиваются через несколько дней. При такой разновидности болезни пациенту требуется срочная помощь и госпитализация.
Хроническая форма заболевания характеризуется постепенным отмиранием клеток печени на протяжении 3-4 месяцев или многих лет. При этом симптоматика болезни может появиться, когда в печени уже имеются очаги поражения.
Токсины печени подразделяются на 2 вида:
- гепатотропные (непосредственно влияют на клетки печени, убивая их);
- не имеющие влияния на клетки печени (препараты и вещества вызывающие ухудшение кровотока).
Также токсины, способные вызвать гепатит, разделяются на группы в зависимости от химических свойств, сферы применения (Табл. 2).
Таблица 2 – Виды токсинов по химическому составу
| Группа | Вещества |
|---|---|
| Промышленные |
|
| Природные | Сорняки, грибы (белая поганка). |
| Спиртосодержащие вещества | Спирт, водка, коньяк. |
| Лекарства |
|
Отравляющие вещества могут проникать через кожу, легкие, пищеварительный тракт. После этого токсины переходят в кровяное русло, а затем печень. Яды приводят к разрушению клеток печени, замещению их соединительными и жировыми клеточными структурами. Это провоцирует печеночную недостаточность, печеночную кому или энцефалопатию. Отказ работы печени ведет к гибели пациента.
Факторы развития болезни:
- работа на вредном производстве: сельское хозяйство, металлургия, добыча нефти, руд, пищевое производство.
- наличие заболеваний, требующих приема лекарственных препаратов, токсичных для печени (онкология, туберкулез);
- проживание на территории, зараженной пестицидами, тяжелыми металлами, нефтяными сбросами;
- болезни печени в предыдущем поколении;
- алкоголизм;
- сахарный диабет;
- низкий или избыточный вес.
Более подвержены заболеванию такие группы пациентов:
- дети;
- пациенты с хроническими болезнями;
- алко- и наркозависимые;
- больные вирусными гепатитами, дисфункцией печени.
Токсический гепатит любого генеза имеет общие и специфические клинические признаки. Типичные проявления для всех токсических патологий печени:
- проявления желтухи (желтушность кожи, склер и слизистых);
- увеличение печени (нижний край печени выступает из-под реберной дуги);
- боли в правом подреберье;
- зуд;
- печеночная недостаточность: энцефалопатия (сонливость, слабость), печеночная кома, асцит, отечность, геморрагический диатез.
Специфические симптомы зависят от вида токсина:
- При поражении бензолом наблюдаются апластическая анемия, повреждение мозга, катаракта.
- При токсическом отравлении медью развивается гастралгия (желудочная боль), тошнота, рвота, диарея, кровотечения, уменьшение объема мочи.
- Поражение мышьяком вызывает дисфункцию почек, нервных пучков.
- При отравлении фосфором у пациента наблюдается низкий уровень глюкозы крови и кровоточивость.
- Ядовитые грибы могут вызвать галлюцинации вследствие повреждения головного мозга.
- Отравление инсектицидами провоцирует миокардит, нефрит, повреждение мозга, снижение гранулоцитов крови.
Аутоиммунное поражения печени
Аутоиммунный гепатит – это болезнь печени, вызванная патологическими изменениями в иммунной системе. Организм начинает вырабатывать антитела к собственным клеткам, считая их чужими.
Болезнь может проявляться в 3 разновидностях:
- ANA (антител к ядру) и SMA (антитела к оболочке).
- LKM-1 (антитела к микросомам).
- SLA (антитела к печеночному антигену).
Причиной заболевания является нарушение работы иммунной системы.
Наследственность подразумевает передачу болезни (мутации) по материнской линии. Вирусная теория говорит о наличии вирусов гепатитов В, С, герпеса, Эпштейна-Барр. Они способствуют неправильной функции иммунитета. Также болезнь может появиться у носителей поврежденного гена на совместимость тканей организма.
Механизм заключается в следующем. Иммунная система принимает клетки печени за чужеродные и формирует против них антитела, тропные к печеночным рецепторам. Под действием антител разрушаются печеночные структуры и замещаются соединительнотканными клетками. По мере гибели печени функция ее сильно нарушается, что провоцирует развитие печеночной недостаточности, приводящей к смерти пациента.
Заболевание может иметь сопутствующие патологии:
- волчанка;
- ревматоидные болезни;
- васкулит;
- неспецифический язвенный колит;
- рассеянный склероз.
К факторам риска можно отнести: молодых женщин, наличие вирусных гепатитов, а также наличие аутоиммуных заболеваний в предыдущих поколениях. Причины болезни устранить сложно, так как мутации генов исправить нельзя.
Патологическое состояние лечат специальными иммуносупрессирующими препаратами, которые подавляют разрушение лимфоцитов, препятствуют развитию антител. Терапия проводится пожизненно или в стадии обострения, так как отсутствие лечения приводит к гибели больного.
При появлении обострения терапию начинают снова. При стремительном развитии болезни лечение проводится пожизненно.
Вирусные гепатиты часто вызваны нарушением гигиенических норм, использованием нестерильных медицинских инструментов, необработанных шприцов, отсутствием барьерной контрацепции. Токсические гепатиты провоцирует попадание различных ядовитых веществ, злоупотребление алкоголем. Аутоиммунные виды заболевания появляются при наличии вирусов, наследственных мутаций, носительстве поврежденных генов.
При возникновении симптомов гепатита следует обратиться к врачу для уточнения диагноза, так как подходы к лечению и последствия патологий печени зависят от их причин.
Читайте также:


