Организм человека защищен от вирусов и микроорганизмов
Поверхности человеческого тела внутри и снаружи, например кожа, рот и кишечник, покрыты миллионами отдельных микроорганизмов, которые не причиняют нам никакого вреда. На самом деле они помогают защитить нас от заражения вредными микробами и нейтрализовать болезнетворные патогенные микроорганизмы. Они известны как нормальная флора тела которая помогает не вызвать заболевания человека.
Как проникают вредные бактерии
Патогенные микроорганизмы используют основной способ своего выживания как паразитизм.
Суть паразитизма в использовании необходимых им соединений из живых клеток хозяина – человека. Однако в процессе эволюции человеческий организм создал множество защитных функций.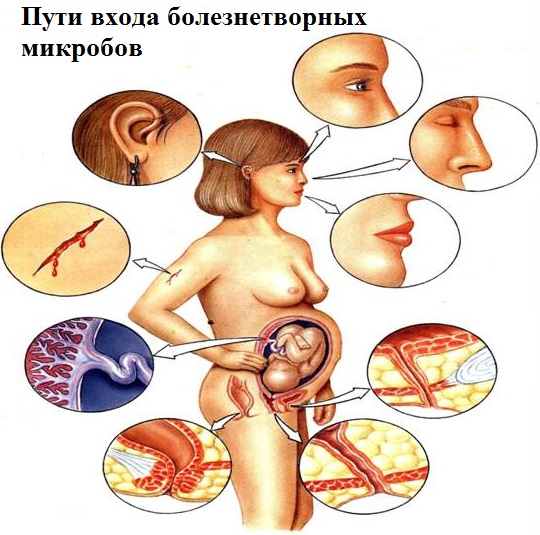
Важно помнить, что:
- патогенный микроорганизм является микроорганизмом, который имеет потенциал, чтобы вызвать болезнь;
- инфекция – это вторжение и размножение патогенных микробов в индивидууме или популяции;
- болезнь – это когда инфекция наносит ущерб жизненно важным функциям или системам человека;
- инфекция не всегда приводит к заболеванию!
Чтобы вызвать инфекцию, вредные клетки должны войти в наш организм. Патогенные микроорганизмы могут войти в тело через четыре места, перечисленных ниже:
- дыхательные пути (рот и нос) например вирус гриппа который причиняет грипп;
- желудочно-кишечный тракт (ротовая полость), например, вызывающие холеру;
- урогенитального тракта, например, кишечная палочка которая вызывает цистит;
- порезы на поверхности кожи, например, клостридии, которые вызывают столбняк.
Чтобы патогенные микроорганизмы нанесли вред организму и человек заболел бактерии должны:
- достичь своего целевого места в организме;
- прикрепить к целевому месту, который они пытаются заразить;
- быстро размножаться;
- получать питательные вещества от хозяина;
- избежать и выжить атаку иммунной системы хозяина.
Инфекция может рассматриваться как битва между вторгшимися возбудителями и хозяином. Наши тела оснащены для борьбы с вторжением микробов, которые могут вызвать заболевания. Это называется нашей естественной защитой.
Первая линия защиты организма

Первая линия защиты организма от бактерий является неспецифической и направлена на то, чтобы предотвратить попадание патогенов в организм. Кожа и слизистые оболочки выступают в качестве физического барьера, препятствующего проникновению вредных микробов.
Если кожа надрезается то кровь образует сгусток, который закрывает рану и предотвращает вход микробам.
Поверхности тела – кожа, пищеварительная система и внутренность носа покрыты сообществом микроорганизмов, называемых нормальной флорой тела. Они помогают защитить хозяина от заражения более вредными микроорганизмами, действуя в качестве физического барьера. Нормальная флора тела колонизирует защитные поверхности и уменьшает зону доступную для патогенов. Это также означает, что вредные микробы должны конкурировать с нормальной флорой организма для питательных веществ и при этом не вызвать расстройство пищевого поведения.
Средняя кишка человека содержит около 1 кг этих полезных бактерий, что эквивалентно по количеству крупинок одному большому мешку сахара.
Дыхательная система – нос и проходы, ведущие к легким облицованы клетками, которые производят липкую жидкость, называемую слизью, которая ловит вторгшиеся патогенные микроорганизмы и пыль. Крошечные волоски, называемые ресничками, движутся волнообразным движением и опускают микробы и частицы пыли до горла, где их либо выкашливают, либо чихают, либо глотают, а затем выносят из организма через фекалии.
Тело производит несколько антимикробных веществ, которые убивают или останавливают патогенные микроорганизмы от выращивания. Например, ферменты в слезах и слюне расщепляют бактерии.
Желудок производит кислоту, которая уничтожает многие бактерии, которые попадают в организм через еду и питье.
Моча по мере того как она пропускается через мочевую систему сбрасывает остатки вредных бактерий из мочевого пузыря и мочеиспускательного канала.
Вторая линия защиты организма
Если микробам все-таки удается попасть внутрь тела, то вторая линия обороны активируется. Это также неспецифический барьер в составе крови который останавливает многие типы патогенных микроорганизмов.
Фагоциты представляют собой тип белых кровяных клеток, которые перемещаются при помощи амебоидных действий. Они формируют цитоплазматические выросты которые позволяют им окружить вторгшиеся бактерии и поглотить их. Фагоциты высвобождают пищеварительные энзимы которые разрушают окруженные микробы прежде чем они могут сделать любой вред. Этот процесс называется фагоцитозом.
" title="Рисунки Владимира Орехова"/>
Все сейчас говорят о вирусах: коронавирус, грипп, ВИЧ, гепатит, ВПЧ, оспа и т.д. В мире существует более тысячи видов вирусов, способных поражать различные живые клетки, да практически все виды клеток. А что же такое вирусы и с чем их едят (в прямом и переносном смысле)? Где они живут, как попадают к нам в организм, что там делают и есть ли лекарства против них? Статей и постов в интернете много, в том числе, антинаучных и дилетантских. Поэтому ТИА обратилось за информацией в Тверской медуниверситет, к профессору кафедры микробиологии и вирусологии, доктору медицинских наук, декану фармацевтического факультета Юлии Червинец.
Что такое вирус и в чём отличие от бактерий?

Название "вирус" произошло от латинского слово virus и переводится как "яд". По сути, это мельчайшие внутриклеточные микробы-паразиты, потому что живут и размножаются они только внутри хозяина - практически во всех живых организмах (бактериях, грибах, растениях, животных и человеке). Несмотря на своё "коварство", все вирусы имеют примитивное строение: одна нуклеиновая кислота (ДНК или РНК), окруженная одной или несколькими оболочками. Различают просто устроенные вирусы (безоболочечные) и сложно устроенные вирусы (оболочечные). К простым вирусам относят: вирусы полиомиелита, гепатита А, аденовирусы. Примеры сложных вирусов: гепатит В, грипп, парагрипп, корь, ВИЧ, герпес. Различаются вирусы и по форме:
- палочковидная (вирус табачной мозаики)
- пулевидная (вирус бешенства)
- сферическая (вирусы полиомиелита, ВИЧ)
- нитевидная (филовирусы)
- в виде сперматозоида (многие бактериофаги).
Размеры вирусов настолько малы (18-400 нм), что увидеть их можно только с помощью электронного микроскопа. Единицы измерения - нанометры, в отличие от бактерий (микрометры, мкм). Кстати, вирусы приблизительно в 100 раз меньше бактерий. Наиболее мелкими вирусами являются вирус полиомиелита (20 нм), гепатита А (30 нм), гепатита С (50 нм), вирус бешенства (170 нм), наиболее крупным — вирус натуральной оспы (350 нм).
От бактерий вирусы отличаются не только размерами, но и количеством генов (минимальное у вирусов от 4 до сотни, у бактерий – от 3000); нуклеиновыми кислотами (вирусы содержат только одну - ДНК или РНК, а бактерии – обе); количеством ферментов и, конечно же, самой формой жизни: вирусы размножаются только внутри живых существ, а бактерии – свободноживущие.
Интересный факт: первооткрыватель вирусов и основоположник вирусологии - русский ученый Д.И. Ивановский. В 1892 году описал необычные свойства возбудителей болезни табака (табачной мозаики), которые проходили через бактериальные фильтры и были названы "фильтрующимися частицами".
Жизненный цикл вирусов состоит из нескольких этапов:

1. Вирус прикрепляется к поверхности чувствительной клетки. Для каждого вируса есть свои чувствительные клетки, например, для гепатита – клетки печени, для гриппа – клетки дыхательных путей и т.д.
2. Проникновение вируса в клетку: либо его оболочка сливается с мембраной клетки или клетка сама его захватывает и поглощает.
3. Далее в клетке идёт процесс как бы “раздевания” вируса от всех его оболочек и активация его нуклеиновой кислоты.
4. Начинается синтез нуклеиновых кислот и белков вируса, т.е. вирус подчиняет системы клетки хозяина и заставляет их работать на своё воспроизводство.
5. Сборка вируса — многоступенчатый процесс, включающий в себя соединение всех компонентов.
6. Последний этап - выход вирусных частиц из клетки взрывным путем или почкованием. Полный цикл размножения вирусов завершается через 5-6 ч (вирус гриппа) или через несколько суток (вирус кори). Из погибающей клетки, которая длительное время может сохранять жизнеспособность, одновременно выходит большое количество вирусов. В результате пораженные вирусом клетки в основном погибают от истощения, а новые вирусы завоевывают и разрушают другие клетки. Но возможна и так называемая онкогенная трансформация клетки: тогда в организме появляется и начинает расти из мутированных клеток раковая опухоль.
Сколько вирус может жить вне организма хозяина и где?
Как правило, большинство вирусов малоустойчивы во внешней среде: они становятся инертны и погибают от многих причин, если снова не попадут в чувствительную клетку. Некоторые вирусы во внешней среде могут образовывать кристаллы, что свойственно только неживой материи.
Вирусы быстро погибают под действием солнечных лучей, ультрафиолета, стандартных веществ для дезинфекции. В воздухе помещений вирусы могут сохраняться несколько часов. При кипячении полностью инактивируются в течение нескольких минут.
Однако вирусы устойчивы к низким температурам: сохраняют свою жизнеспособность при t +4°С в течение нескольких недель, а при замораживании - в течение нескольких месяцев, а иногда и лет (особенно супернизких температурах).
Устойчивость вируса на различных поверхностях различна и зависит от температуры. На бумаге вирус разрушается за 3 часа, на банкнотах - за 4 дня, на дереве и одежде - за 2 дня, на стекле - за 4 дня, на металле и пластике - за 7 дней. Кстати, на внутреннем слое использованной маски они могут жить 7 дней, а на внешней поверхности маски – даже более недели (данные соответствуют условиям при температуре +22 °С и влажности 65 %).
Есть и исключения. Некоторые вирусы обладают значительной устойчивостью при комнатной температуре: вирус гепатита В сохраняет жизнеспособность в течение трех месяцев, гепатита А – в течение нескольких недель. ВИЧ сохраняется в высохшей крови до двух недель, в донорской крови вирус остается жизнеспособным в течение нескольких лет.
Что такое штаммы и почему вирусы мутируют?
Штамм (от нем. Stamm - "ствол,род") — чистая культура вирусов, изолированная в определённое время и в определённом месте. Один и тот же штамм не может быть выделен второй раз из того же источника в другое время. В зависимости от среды обитания – почва, вода, воздух, время года, чувствительный организм (человек, животные, птицы) - вирусы подразделяют на штаммы. Например, водный штамм, весенний, птичий, свиной и т.п. Во внешней среде геном вируса подвержен различным воздействиям, например, ультрафиолетовое облучение, солнечная радиация, химические вещества, что приводит к различного рода мутациям, т.е. изменениям в структуре нуклеиновой кислоты. В зависимости от характера мутаций вирусы могут изменять свои свойства, скажем, сменить хозяина. Так, вирус гриппа, который поражал только птиц, стал поражать и людей.
Как часто происходит в мировом научном сообществе открытие нового вируса?
Ученые каждый год открывают новые вирусы. Так, в 1972 г. открыт вирус Эбола, 1980-1989 гг. - вирусы иммунодефицита человека, гепатита Е и С, коронавирус человека впервые был выделен в 1965 году от больных ОРВИ. В Китае 2002—2003 годах была зафиксирована вспышка атипичной пневмонии или тяжелого острого респираторного синдрома (ТОРС, SARS). Заболевание было вызвано штаммом коронавируса SARS-CoV. В результате болезнь распространилась на другие страны, всего заболело 8273 человека, 775 умерло (летальность 9,6 %). И вот в 2019 году появился новый штамм коронавируса CoViD 19, который вызвал пандемию.
Так откуда берутся вирусы?
Вопрос риторический. Пока ответа у науки нет. Может быть, они были привнесены из космоса на космических телах. Ведь при низких температурах они могут сохраняться неопределенно долгое время.
Как они попадают в организм человека/животного и т.д.?
Разными путями: воздушно-капельным (корь, грипп, ветряная оспа), половым (ВИЧ, вирус простого герпеса 2 типа), через кровь (гепатит В,С, ВИЧ), через инфицированные продукты (гепатит А, Е) или через членистоногих (скажем, клещей). Различают вирусы, вызывающие инфекции с преимущественным поражением органов дыхания (респираторные), кишечника (ротавирусы), печени (вирус гепатита), иммунной (ВИЧ) или нервной системы (бешенство, энцефалит).
Как организм реагирует на вирус?

Частицы самого вируса, а также биологически активные вещества, выделяющиеся при разрушении наших клеток, могут вызвать повышение температуры тела, тошноту, рвоту, сильную слабость, головокружение вплоть до потери сознания, нарушение работы сердечно-сосудистой системы и др. На фоне нарушения функционирования различных органов и систем к вирусной инфекции может присоединиться бактериальная (стафилококки, стрептококки, кишечные бактерии) и грибковая (дрожжевые грибы), усугубив воспалительный процесс с тяжелыми последствиями вплоть до летального исхода.
Как наш организм борется?
Однако организм человека не простая мишень для атаки болезнетворных микроорганизмов, он активно борется, и в этом нам помогает иммунная система. Вырабатываются специфические, нейтрализующие данный вирус антитела, формируются клетки-"убийцы" или Т-лимфоциты, которые уничтожают как поражённые, инфицированные клетки, так и сам вирус. Но иммунной системе нужно время, чтобы вычислить "чужака", "вирусного преступника", который не просто прячется внутри наших клеток, но и старается обмануть иммунную систему. Например, новое или мутировавшее поколение вируса наша иммунная система поначалу не видит. Конечно же, со временем все вирусные клетки распознаются, но к сожалению, с потерей драгоценного времени для нашего организма.
Возможно ли повторное заражение одним и тем же вирусом?
Наше здоровье зависит напрямую от активности и лабильности иммунной системы. Если она работает со сбоями и не справляется с негативным воздействием патогенов, заболевание может перейти в хроническую форму вплоть до смертельного исхода. Поэтому повторное заражение этим же вирусом возможно. Другая причина появления рецидива заболевания - мутации вируса. Если вирус стабилен, то наша иммунная система запоминает его и, как правило, повторных случаев инфицирования не бывает. Но если вирус подвергается изменчивости, то попав в организм человека, он воспринимается уже как новый вирус.
Есть ли лекарственные препараты для лечения вируса? Что может убить вирус?
Да есть, но не против всех вирусов. Антибиотики, применяемые при лечении бактериальных инфекций, здесь совершенно не работают, т.к. они воздействуют на структуры клетки только бактерий. В случае вирусной инфекции нужны препараты, которые блокируют различные этапы размножения вируса в клетке. Таким неспецифическим веществом является интерферон, который вырабатывается клетками организма человека (кишечника, печени).
Если выработка интерферона недостаточна, то можно применить индукторы интерферона, например: ламовакс, курантил, дибазол, адаптогены растительного (элиутерококк, оралия) и животного происхождения (вытяжка из мидий). Активно действуют при респираторных вирусных заболеваниях препараты интерферона - виферон, амиксин и др. Подавляют активность вируса гриппа на ранних стадиях ремантадин, амантадин, арбидол. Герпес подавляет ацикловир (зовиракс) и т.п. Однако пока точно неизвестны препараты, подавляющие репродукцию коронавируса. К специфическому лечению от коронавируса относится введение плазмы от переболевших людей, которая содержит антитела, но этот метод находит ограниченное применение.

Зачем нужна вакцинация? Как и из чего делают вакцины?
По сути, вакцины - это препараты для создания искусственного активного иммунитета. Термин "вакцина" произошел от французского vacca – "корова". Его ввел Л. Пастер в честь Дженнера, применившего вирус коровьей оспы для иммунизации людей против натуральной оспы человека. Вакцины – это препараты, содержащие сами микроорганизмы (убитые или живые ослабленные), части микроорганизмов, а также анатоксины (токсин, лишенный своих ядовитых свойств, но сохранивший свойства активировать иммунный ответ). После введения вакцины вырабатываются специфические антитела, которые нейтрализуют, прежде всего, поверхностные рецепторы вируса, с помощью которых он проникает в клетку. Таким образом блокируется основной механизм проникновения вируса в клетку. Многие вакцины создают пожизненный иммунитет у человека, например, вакцина от гепатита В, кори, краснухи, полиомиелита, эпидемического паротита.
Сколько времени уходит на создание вакцины?
На создание вакцины уходит 1-2 года, в течение которого должны пройти многочисленные проверки на эффективность и безопасность препарата, испытания на животных, потом на людях-добровольцах, а после – наладить массовое фармацевтическое производство.
Что представляют собой тесты на вирус? Как в лабораториях выявляют положительные результаты анализов?
Диагностика вируса основана на определении структуры вируса (специфических рецепторов и нуклеиновой кислоты), а также противовирусных антител у переболевших людей. Используются различные реакции: иммуноферментный анализ (ИФА), полимеразная цепная реакция (ПЦР). Время диагностики зависит от производителя тестов - от нескольких часов до 1 суток.
Несколько примеров самых массовых с убийственных с точки зрения эпидемий вирусов в истории человечества
Вирусы гриппа постоянно циркулируют среди населения, вызывая сезонные подъемы заболевания, периодически приобретающие характер эпидемий и даже пандемий. Эпидемии гриппа наносят огромный экономический ущерб, приводят к людским потерям. Это, прежде всего, относится к вирусам типа А, который каждые 2-3 года вызывает эпидемии, а несколько раз в столетие - пандемии с числом заболевших 1-2 млрд. человек. Эпидемии, вызываемые вирусом типа В, повторяются через 3-6 лет.
Пандемии гриппа, вызванные мутированными вирусами, против которых у людей нет иммунитета, возникают 2-3 раза в 100 лет. Пандемия гриппа 1918—1919 ("испанка", штамм H1N1) унесла жизни 40-50 миллионов человек. Предполагают, что вирус "испанки" возник в результате рекомбинации генов вирусов гриппа птиц и человека. В 1957—1958 была пандемия "азиатского гриппа", вызванная штаммом H2N2; в 1968—1969 - пандемия "гонконгского гриппа" (H3N2).
С 2009 появилось новое заболевание людей и животных, вызываемое штаммами вируса гриппа А/H1N1, А/H1N2, А/H3N1, А/H3N2 и А/H2N3, известных под общим названием "вирус свиного гриппа". Он распространён среди домашних свиней, а также может циркулировать в среде людей, птиц и др. видов; этот процесс сопровождается его мутациями.

Как уберечься от вирусов? Существуют ли действенные меры профилактики и гигиены?
Выделяют специфические и неспецифические способы профилактики вирусных инфекций. Специфические заключаются в использовании вакцин, при их наличии. При их введении у человека формируется как правило пожизненный иммунитет (вакцина от кори, краснухи, эпидемического паротита, ветряной оспы, гепатита В). Существует также экстренная профилактика. Ее проводят во время эпидемического подъема заболеваемости. Для экстренной профилактики, например, гриппа применяют противовирусные химиопрепараты: ремантадин (активен только против вирусов типа А), арбидол, амиксин, оксалиновую мазь и др. Используют также интерферон, дибазол, различные индукторы интерферона (например, элеутерококк, продигиозан).
Против многих вирусных инфекций вакцин не существует. В этом случае помогает неспецифическая профилактика. Существуют ряд общих правил:
- соблюдать личную гигиену (мойте руки перед приемом пищи, после использования туалета; не трогайте грязными, немытыми руками нос, глаза, рот).
- обязательно поддерживать здоровый образ жизни с помощью сбалансированного питания, занятий физкультурой, прогулок на свежем воздухе и многое другое.
Но для каждого вируса неспецифическая профилактика своя. Если речь идет о вирусах, передающихся воздушно-капельным путем, то необходимо придерживаться следующих правил:
- надевать маски, причем на больного человека, чтобы исключить попадание в пространство крупных частиц слюны при кашле и чихании, мелкие же частицы она не задерживает;
- тщательно убирать помещения, так как вирус любит теплые и пыльные помещения, поэтому стоит уделить время влажной уборке и проветриванию;
- избегать массовых скоплений людей и воздержаться от походов в общественные места.
Если вирус передается с помощью фекально-орального механизма, например, вирус гепатита А, то необходимо соблюдать следующее:
- употреблять чистую или кипяченую воду;
- мыть фрукты, ягоды, овощи кипяченой водой:
- поливать свой сад и огород проточной водой.
Если вирус передается через кровь, например, вирус гепатита В,С, ВИЧ, то необходимы:
- дезинфекция, стерилизация медицинских изделий;
- обследование доноров крови;
- не употреблять наркотики;
- использовать индивидуальные предметы личной гигиены;
- быть осторожными с маникюром, пирсингом и татуировками, делать это только в профессиональном салоне.
Если вирус передается половым путем, например, ВИЧ, то нужно:
- исключить незащищенные половые контакты, если вы не уверены в своём партнёре;
- использовать барьерные средства контрацепции, если вы не знаете статус своего партнера.
В борьбе с микроорганизмами участвуют следующие защитные механизмы: естественные барьеры – слизистые оболочки носа, горла, дыхательных путей, кожа; неспецифические механизмы – привлечение определенных типов лейкоцитов и повышение температуры тела (лихорадка), а также специфические механизмы, в частности антитела.
Как правило, если микроб проникает через естественные барьеры, неспецифические и специфические механизмы защиты уничтожают его прежде, чем он начнет размножаться.
Естественные барьеры
В норме неповрежденная кожа препятствует вторжению в организм микробов, и подавляющее большинство их преодолевает этот барьер только в результате травмы или ожога, при укусе насекомых и т. п. Правда, существуют исключения: заражение человеческим папилломавирусом, вызывающим бородавки.
К другим эффективным естественным барьерам относятся слизистые оболочки, в частности, дыхательных путей и кишечника. В норме слизистые оболочки покрыты слизью, которая препятствует проникновению микробов.
Например, слизистые оболочки глаз орошаются слезной жидкостью, содержащей фермент, называемый лизоцимом. Он атакует бактерии, помогая защищать глаза от них. Дыхательные пути эффективно очищают поступающий в них воздух. В извилистых носовых ходах, на их стенках, покрытых слизью, задерживаются многие инородные вещества, попадающие с воздухом, в том числе и микробы. Если микроорганизм достигает нижних отделов дыхательных путей (бронхов), скоординированное движение ресничек (напоминающих волоски), покрытых слизью, выводит его из легких. Кашель также способствует удалению микроорганизмов.
Желудочно-кишечный тракт имеет ряд эффективных барьеров: кислота в желудке, панкреатические ферменты, желчь и кишечные секреты обладают антибактериальной активностью. Сокращения кишечника (перистальтика) и нормальное слущивание клеток, выстилающих кишечник, помогают удалять вредные микроорганизмы.
Что касается органов мочевыделительной системы, то у мужчин они защищены от попадания бактерий благодаря большой длине мочеиспускательного канала (приблизительно 25 см). Исключение составляют случаи, когда бактерии вносятся туда хирургическими инструментами. Влагалище женщины защищено благодаря кислой среде. Смывающий эффект при опорожнении мочевого пузыря — еще один механизм защиты у обоих полов.
Люди с нарушенными механизмами защиты более восприимчивы к некоторым инфекционным болезням /см. стр. Например, при пониженной кислотности желудочного сока повышается восприимчивость к туберкулезу и сальмонеллезам. Для поддержания механизмов защиты организма важен баланс различных видов микроорганизмов условно-патогенной флоры кишечника. Иногда под воздействием антибиотика, который принимают для лечения инфекции, не связанного с кишечником, нарушается баланс условно-патогенной флоры, в результате чего количество болезнетворных микроорганизмов увеличивается.
Неспецифические механизмы защиты
Любое повреждение, в том числе вторжение болезнетворных микроорганизмов, сопровождается воспалением. Оно мобилизует некоторые защитные силы организма в направлении к участку повреждения или инфекции. При развитии воспаления усиливается кровоснабжение, и лейкоциты могут легче проходить из кровеносных сосудов в воспаленную область.
Число лейкоцитов в крови также увеличивается; костный мозг выделяет больше клеток из депо и усиленно синтезирует новые. Нейтрофилы, появляющиеся в месте воспаления, начинают захватывать микроорганизмы и пытаются задержать их в ограниченном пространстве /см. стр. 665/. Если это не удается, к месту повреждения в увеличивающемся количестве устремляются моноциты, обладающие еще большей способностью захватывать микроорганизмы. Однако эти неспецифические механизмы защиты могут быть недостаточны при большом количестве микробов или из_за влияния других факторов, например загрязнения воздуха (в том числе табачным дымом), которые уменьшают силу механизмов защиты организма.
Повышение температуры тела
Повышение температуры тела (лихорадка) до более чем 37° С является фактически защитной реакцией организма на внедрение болезнетворных микроорганизмов или иное повреждение. Такая реакция усиливает механизмы защиты организма, вызывая у человека лишь относительно небольшой дискомфорт.
В норме температура тела в течение каждого дня колеблется. Наиболее низкие ее показатели (уровень) отмечаются в 6 часов, а самые высокие — в 16–18 часов. Хотя нормальной температурой тела обычно считают 36,6° С, верхняя граница нормы в 6 часов составляет 36,0° С, а в 16 часов — 36,9° С.
Часть мозга, называемая гипоталамусом, управляет температурой тела, и поэтому повышение температуры — следствие регулирующего влияния гипоталамуса. Температура тела повышается до нового более высокого уровня за счет перераспределения крови от поверхности кожи к внутренним органам, в результате чего уменьшается потеря тепла. Может возникать дрожь, свидетельствующая об увеличении выработки тепла в результате сокращений мышц. Изменения в организме, направленные на сохранение и выработку большего количества тепла, продолжаются, пока кровь новой более высокой температуры не достигает гипоталамуса. Затем эта температура поддерживается обычным образом. Позже, когда она возвращается к нормальному уровню, организм устраняет избыточное тепло через потоотделение и перераспределение крови к коже. При понижении температуры тела может развиваться озноб.
Температура тела может каждый день повышаться и возвращаться к норме. В других случаях повышение температуры может быть ремиттирующим, то есть она изменяется, но не возвращается к норме.
При тяжелых инфекционных болезнях в некоторых случаях, например у алкоголиков, стариков и маленьких детей, температура тела может снижаться.
Вещества, которые вызывают повышение температуры тела, называются пирогенами. Они могут образовываться внутри организма или поступать извне. К пирогенам, сформированным вне организма, относятся микроорганизмы и вещества, которые они вырабатывают, например токсины.
Фактически, пирогены, поступающие в организм извне, вызывают повышение температуры тела, стимулируя образование в организме собственных пирогенов. Пирогены внутри организма обычно вырабатываются моноцитами. Однако инфекционное заболевание — не единственная причина повышения температуры тела; температура может повышаться вследствие воспаления, злокачественной опухоли или аллергической реакции.
Причины повышения температуры тела
Обычно повышение температуры тела имеет очевидную причину. Это может быть, например, грипп или воспаление легких. Но иногда причину трудно обнаружить, например при инфицировании оболочки сердечного клапана (септический эндокардит). Когда у человека повысилась температура по крайней мере до 38,0 °С и тщательное обследование не позволяет выявить причину, врач может обозначить состояние как повышение температуры неясного происхождения.
К таким случаям можно отнести любые заболевания, сопровождаемые повышением температуры тела, но наиболее распространенные причины у взрослых — это инфекционные болезни, состояния, связанные с образованием антител против собственных тканей организма (аутоиммунные заболевания), и злокачественные опухоли (особенно лейкозы и лимфомы).
Для определения причины повышения температуры тела врач расспрашивает пациента о существующих и предшествовавших симптомах и заболеваниях, о принимаемых лекарствах, о возможных контактах с инфекционными больными, о недавних путешествиях и так далее, так как характер повышения температуры обычно не помогает при диагностике. Однако имеются некоторые исключения. Например, для малярии типично повышение температуры, возникающее через день или каждый третий день.
Сведения о недавнем путешествии, особенно за границу, или контакте с некоторыми материалами или животными могут дать ключ к диагнозу. Человек, употреблявший загрязненную воду (или лед, сделанный из загрязненной воды), может заболеть брюшным тифом. Работающий на мясокомбинате может заразиться бруцеллезом.
Лейкоцитарная формула (пропорциональное содержание различных разновидностей лейкоцитов в крови) дает дополнительную информацию. Увеличение числа нейтрофилов, в частности, предполагает острую бактериальную инфекцию; увеличение количества эозинофилов — паразитарную инвазию, например, ленточными или круглыми глистами.
Снижать ли повышенную температуру тела
Уже упоминалось о положительном эффекте повышения температуры тела. Однако вопрос о необходимости ее снижения вызывает некоторые разногласия. Так у ребенка, имевшего ранее приступ судорог из-за повышения температуры тела (фебрильные судороги), ее следует снижать.
Такого же подхода требует и взрослый с заболеваниями сердца или легких, поскольку высокая температура тела увеличивает потребность в кислороде на 7% на каждый градус свыше 36,6° С. Повышение температуры тела может также вызывать нарушения функции мозга. Лекарства, способные снижать температуру тела, называются жаропонижающими средствами. Наиболее широко используемые и эффективные жаропонижающие средства — парацетамол и нестероидные противовоспалительные средства, например аспирин. Однако для снижения температуры тела детям и подросткам применять аспирин не следует, поскольку он увеличивает риск развития синдрома Рея, который может закончиться летальным исходом.
Специфические механизмы защиты
Читайте также:


