Операция на печень при гепатите с
Пациентов часто интересует вопрос о том, делают ли операции при гепатите С. Несмотря на то что заболевание передается гематогенным путем, оно не является противопоказанием к проведению хирургического вмешательства. Вместе с этим существуют определенные ограничения, когда операцию делать нежелательно. Это обусловлено наличием серьезных осложнений со стороны печени, в результате чего существует высокий риск неблагоприятного исхода.
Делают ли операцию больным с гепатитом В или С?
Существует 2 вида оперативного вмешательства:
В первом случае пациент должен пройти тщательное обследование, в т. ч. сдать обязательный анализ крови на определение антител к вирусу гепатита С. Но даже при получении положительного результата человека все равно берут на операцию. Главное — убедиться в том, что не нарушено функционирование печени и других органов, что может значительно увеличить опасность хирургического вмешательства. Вместе с этим по данной причине никто не может отказать в операции при гепатите В или С.

Без проблем возьмут на хирургический стол пациента, у которого вирусный гепатит характеризуется минимальной, низкой или умеренной активностью. Ведь отсутствует повышенный риск для больного не перенести вмешательство.
При необходимости делать операцию людям по жизненным показателям подобное обследование даже не проводится. Поскольку для получения результатов анализов требуется довольно много времени, а малейшее промедление может стоить жизни пациенту, особенно если серьезные проблемы создает сердце. В данном случае достаточно определения общеклинических показателей, которые нужны для оценки всех рисков:
- общий анализ крови;
- биохимия;
- группа крови;
- резус-фактор;
- коагулограмма и др.
При этом каждый человек рассматривается как потенциально опасный, ведь никто не знает, здоров он или инфицирован одной из инфекций, передающихся гематогенным путем.
Более того, в некоторых случаях человек может находиться в стадии инкубации, когда инфицирование вирусом уже произошло, но обнаружить антитела в крови еще невозможно.
Противопоказания к проведению хирургического вмешательства
Можно ли делать операцию больным с гепатитом В или С? На этот вопрос существует только один ответ: никто не имеет права отказать пациенту в оказании неотложной медицинской помощи, особенно по жизненным показаниям.
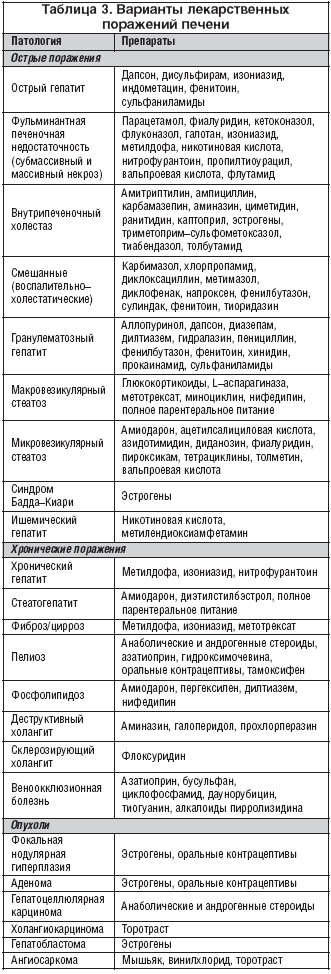
Однако существуют определенные ограничения по состоянию здоровья, когда проведение операции может иметь осложнения и весьма неблагоприятные последствия. В этом случае по возможности от нее нужно отказаться или немного отложить срок проведения до стабилизации состояния больного. Ведь некоторые лекарственные средства, которые используются для введения человека в наркоз, а также для послеоперационного лечения, способны оказать неблагоприятное воздействие на печень.
Плановое хирургическое вмешательство пациентам с гепатитом В или С проводят после полной проверки функции печени, которая более всего страдает от данного инфекционного недуга. Это возможно с помощью лабораторных анализов и инструментальных методов обследования.
Хирургическое вмешательство людям с острой печеночной недостаточностью, острым вирусным или алкогольным гепатитом, циррозом могут сделать только по жизненным показаниям. В других случаях, когда время терпит, сначала нужно пройти комплексную терапию с целью достижения ремиссии и максимальной компенсации нарушенных функций.
При наличии других острых заболеваний, угрожающих благоприятному исходу операции, их также нужно пролечить. К ним относятся:
- асцит;
- патологии свертывающей системы крови;
- энцефалопатия;
- нарушение функционирования почек.
Во время проведения хирургического вмешательства операционная бригада соблюдает технику безопасности, ведь при малейшей неосторожности существует высокий риск инфицирования серьезным недугом.

Печень человека отличается высокой склонностью к регенерации. Даже существенные повреждения этого органа со временем проходят без следа. Восстановленная железа функционирует без малейших сбоев. Однако даже печень не всегда выдерживает нагрузку из-за поразившего ее тяжелого заболевания и его осложнения. Например, ВГС и цирроза. В этих случаях может понадобиться трансплантация данного органа.
Но что происходит с самой крупной железой в теле человека при циррозе? Сколько стоит пересадка печени? Как проходит трансплантация жизненно важного органа? Каковы особенности жизни после пересадки печени? В каких случаях при гепатите С возникает необходимость в подобных мерах? Как избежать трансплантации печени при циррозе? Ответы на каждый из озвученных вопросов вы сможете найти в нашей статье.
Что происходит с печенью при циррозе?
Пересадка печени при циррозе — цена не принятых вовремя мер по предотвращению осложнений при вирусном гепатите С. Сам цирроз, как патологическое состояние, является одним из вариантов терминальной стадии воспалительного процесса в органе. В результате длительного воспаления, происходит массовая гибель гепатоцитов.
Клетки печени, в свою очередь, активно замещаются соединительной фиброзной тканью. В результате этого сильно меняется структура самого органа. Печень перестает правильно функционировать. Ведь гепатоциты в здоровом виде выполняют следующие функции:
- Участие в обменных процессах
- Выделение в кишечник переработанных веществ и желчи
- Обезвреживание токсинов
При циррозе печень перестает выполнять свои основные функции, и наступает общая интоксикация организма.
Как проходит операция и каковая ее стоимость?
Прежде всего, пациент должен пройти ряд тестирований. Всего их около 20. Если больной способен пережить такую сложную операцию, как трансплантация жизненно важного органа и проходит все тесты, его заносят в список ожидания донорского органа. При занесении в данный перечень учитывается сложность состояния пациента. Первыми в списке ожидания числятся те, кто нуждается в трансплантации больше остальных.
Однако в любом случае невозможно сказать, как долго придется ждать пациенту. Для пересадки важно найти не только здоровую, но и подходящую по индивидуальному строению и прочим характеристикам печень. В противном случае может произойти отторжение пересаженных тканей.
Донорская печень может изыматься как у недавно скончавшегося, так и у живого человека. В последнем случае орган трансплантируется не целиком, а лишь частично. Для донора данная операция проходит без значимых последствий, так как здоровая железа достаточно быстро восстанавливается.
Донор печени или ее части должен соответствовать следующим критериям:
- Возраст старше 18 лет
- Отсутствие механических повреждений или патологических процессов в печени
- Хорошее состояние здоровья
- Одинаковая группа крови с пациентом
Лучшим донором считается родственник больного. В этом случае больше шансов, что пересаженные ткани приживутся.
Сама операции по трансплантации печени является сложной процедурой. В первую очередь бригада хирургов удаляет разрушенный циррозом и гепатитом С орган вместе с фрагментами полой вены. При этом обеспечивается искусственное перекачивание крови из полой вены к сердцу оперируемого. Затем на место удаленных тканей устанавливается донорская печень, или ее доля.
Хирург постепенно восстанавливает кровоснабжение в органе, в последнюю очередь соединяет каналы желчеотведения. Длительность оперативного вмешательства составляет 8-12 часов.
Ввиду сложности, цена пересадки жизненно важного органа чрезвычайно высока. Она варьируется в пределах 2,5-3 млн рублей. Можно сделать операцию и бесплатно, однако в этом случае пациент может просто не дождаться своей очереди. Ждать придется на всех этапах, от согласования процедуры с властями до получения донорской железы.
Жизнь после пересадки печени
Сразу же после трансплантации больной проводит в отделении реанимации как минимум неделю. В этот период врачи следят за общим состоянием организма больного, а также за тем, как приживается новая печень. К сожалению, случаи отторжения органа наблюдаются нередко.
Самыми сложными в дальнейшей жизни больного считаются первые 3 дня после операции.
Чаще всего отторжение донорского материала происходит именно в этот период. Кроме того, могут возникнуть такие осложнения, как инфицирование постоперационной раны, желчный перитонит, различные кровотечения или недостаточность трансплантата, из-за которого пересаженные ткани нормально не функционируют.
Если в течение трех дней не наблюдается ухудшения состояния пациента, пересадку печени считают удачной. С этого момента пациенту придется кардинально изменить образ жизни. В первую очередь, ему всю жизнь придется употреблять иммунодепрессанты — лекарственные средства, подавляющие деятельность иммунной системы. Это необходимо для профилактики отторжения донорских тканей.
Также пережившему трансплантацию жизненно важного органа пациенту необходимо:
- Придерживаться строгой диеты. До конца жизни запрещено употреблять жирную и тяжелую пищу, консервированную продукцию и полуфабрикаты. Больному противопоказано также употребление свежей выпечки, жаренных продуктов, молочной продукции с высоким содержанием жиров, острых и пряных специй. От свежевыжатых соков, орехов и цитрусовых также придется отказаться навсегда.
- Отказаться от распития спиртных напитков и курения табачной продукции. Алкоголь и никотин перегружают печень и провоцируют рецидив цирроза и развитие онкологических заболеваний. Если не отказаться от вредных привычек, эффекта от пересадки органа не будет.
- Избегать значительной физической нагрузки. Через значительное время после операции допустима щадящая физическая активность. Пациент может увлечься спортивной ходьбой или йогой, но от силовых и атлетических видов спорта, контактных единоборств и больших нагрузок придется отказаться. Поднимать тяжести после операции нельзя.
- Избегать стрессовых ситуаций. Стресс может спровоцировать резкое ухудшение состояния больного.
Процент выживаемости после трансплантации печени в последующие 5 лет составляет 60 процентов. Более 10 лет после пересадки органа живет не более 40 процентов из общего числа прооперированных.
В каких случаях при гепатите С развивается цирроз?
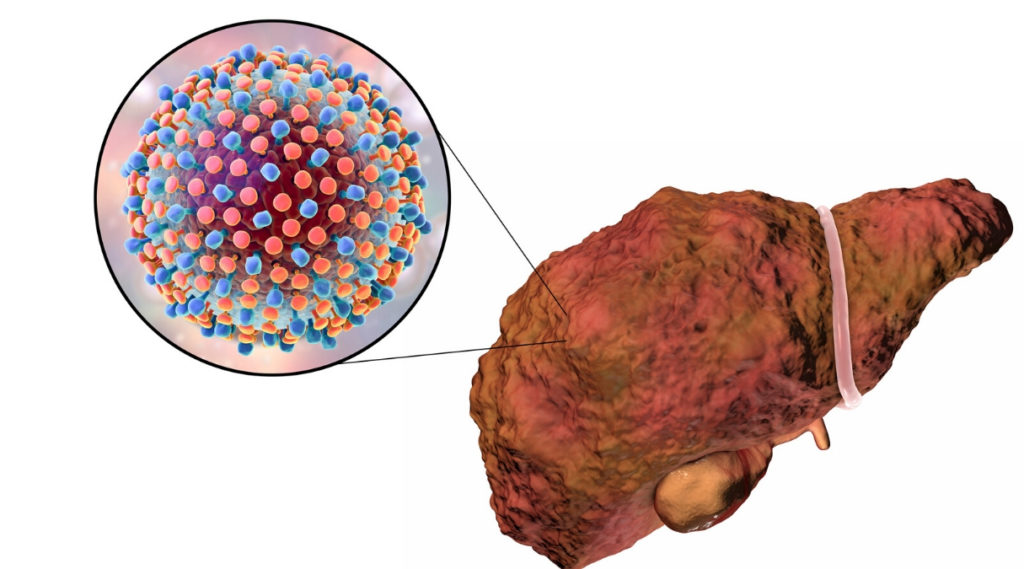
Как известно, гепатит С является заболеванием коварным. Заключается коварство данного заболевания в том, что чаще всего оно проходит бессимптомно. То есть, человек живет привычной жизнью, даже не подозревая о том что болен. Патологические процессы в его органах носят постепенный характер. Нередко ВГС выявляется уже тогда, когда требуется пересадка печени при циррозе.
Таким образом, одной из причин развития цирроза при вирусном гепатите С является несвоевременная диагностика. Поэтому при появлении малейшего подозрения на ВГС следует как можно быстрее обратится к врачу. В некоторых случаях возникает острая форма болезни, для которой характерны следующие проявления:
- Желтушный оттенок кожных покровов и белков глаз
- Сыпь на теле, особенно в районе плеч и шеи
- Обесцвеченный кал и моча цвета темного пива
- Болезненные ощущения в правой подреберной области
- Частые головные боли, нарушения сна
- Приступы тошноты и рвоты
- Появление отвращения к еде
- Продолжительное недомогание, напоминающее гриппозное состояние
Однако даже при своевременной диагностике заболевания может возникнуть цирроз с последующей необходимости в пересадке печени. Причинами такового могут стать:
- Неверно подобранное лечение
- Терапия фальсифицированными или просроченными препаратами
- Нарушение режима приема лекарств
- Несоблюдение диеты и требуемого для лечения ВГС образа жизни
- Продолжительный стресс или физические нагрузки
- Употребление алкоголя или табачной продукции во время терапии противовирусными препаратами
Таким образом, при своевременно установленном диагнозе гепатит С пересадка печени при циррозе — цена беспечного отношения пациента к собственному здоровью, либо приобретения некачественных ПППД.
Что делать во избежание необходимости операции?
Итак, сколько стоит пересадка печени нам уже известно, как и то, в каких случаях она потребуется. Но это — тяжелая и опасная операция, которая вовсе не гарантирует пациенту долгих лет жизни. При этом после пересадки печени больному придется во многом себя ограничивать, включая рацион. Поэтому до трансплантации лучше не доводить.
Как уже было сказано выше, при малейшем подозрении на гепатит нужно обратиться к врачу. На начальном этапе этим специалистом может быть терапевт, так как все, что от него требуется — направление на аппаратное исследование печени и такие анализы, как биохимия крови, ПЦР и генотипирование.
Если диагноз подтвержден, рекомендуется обратиться к гепатологу. В отличие от инфекциониста, этот специалист занимается непосредственно патологиями печени и принимает инновационные меры по борьбе с ВГС. Наиболее действенным способом лечения гепатита С в наши дни является курс ПППД, однако выписать его может только лечащий врач.
Терапия препаратами прямого противовирусного действия приносит существенные результаты. 97% больных полностью выздоравливают, и даже при таких нарушениях, как цирроз и фиброз, наблюдается значительный откат. В зависимости от генотипа вируса, больному выписывается медикаментозный тандем:
- Софосбувир + Ледипасвир, при 1, 4, 5 и 6 генотипах;
- Софосбувир + Даклатасвир, при 1, 2, 3 и 4 генотипах;
- Софосбувир + Велпатасвир, применяется при терапии всех основных шести генотипов ВГС.
Для лечения гепатита С не обязательно покупать дорогостоящие американские препараты (цена одной лишь упаковки Софосбувира составляет 126 000 рублей). Существуют качественные индийские аналоги, стоящие в 20 раз дешевле, но не уступающие по качеству, так как создаются по рецептуре США.
Чтобы купить оригинальные ПППД из Индии с прямой доставкой от производителя и не стать жертвой мошенников, пациенту рекомендуется обратиться в официальное представительство производителя индийских лекарств в России. Одним из таковых является российский филиал Zydus Heptiza.
При заказе лекарств больной получает Гарантию выздоровления на коррекционную терапию за счет фирмы в том случае, если начальный курс лечения не помог. Таким образом, лечение гепатита С оригинальными ПППД из Индии снижает риск возникновения цирроза и необходимости последующей пересадки печени.

При современном уровне медицины массивные хирургические вмешательства давно уже стали привычными и, как правило, хорошо переносятся пациентами. Но это всегда большой риск, так как иногда человеческий организм дает сбои, после чего проявляются различные патологии, в том числе печеночные.
Разрешено ли делать операции при гепатитах
Гепатиты B и C передаются гематогенным путем, то есть через кровь, однако это не может стать причиной отказа пациенту, нуждающемуся в оперативном лечении. Есть некоторые ограничения, связанные с состоянием здоровья человека, когда организм не выдерживает чрезмерной нагрузки, что приводит к неблагоприятному исходу.
По срочности операции делятся на две категории: экстренные, плановые. Если лечение запланировано заранее, все вопросы с хирургом урегулированы, то больному остается лишь пройти полное обследование на предмет состояния печени, нарушения в работе других органов и систем, которые могут вызвать осложнения. Рекомендуется сдать АСТ, АЛТ, ГГТП, билирубин. Особое внимание обращают на вирусную нагрузку. При минимальной активности заболевания в организме риск нежелательных эффектов незначительный.
Никто не имеет права отказать больному в проведении необходимой операции по причине выявления вируса гепатита B или C. Нежелание оперировать – это сугубо человеческий фактор, продиктованный страхом заражения, не имеющий под собой юридической почвы. Носителей заболевания лечат на общих основаниях, как и других пациентов.
В экстренных случаях, когда есть угроза жизни человека, обследование на гепатит не проводится вовсе. Анализ требует времени, которого у пациента нет. Даже незначительная заминка может стать фатальной. При этом назначают следующие обследования:
- определение группы крови и резус-фактора;
- тест на свертываемость;
- биохимический, общий анализ крови.

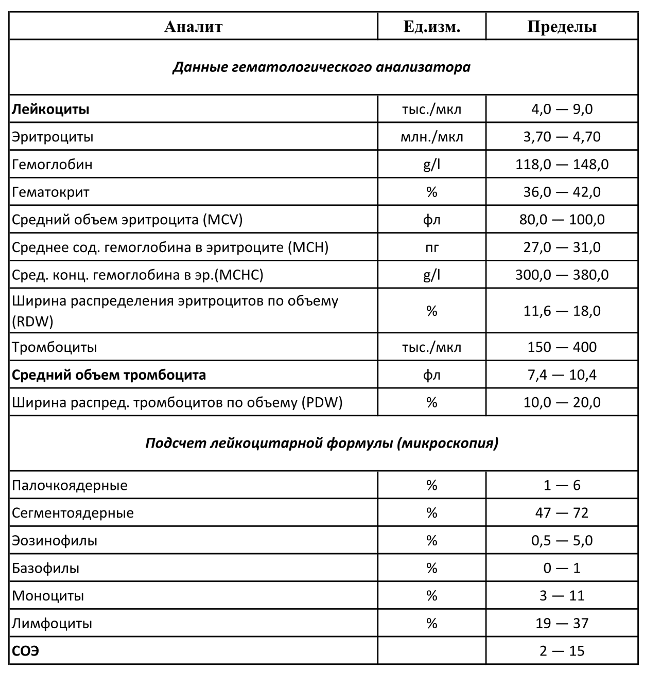
Общий анализ крови
Общеклинические показатели помогут оценить состояние больного и учесть риски. Если точных сведений о наличии вируса гепатита и прочих, передающихся через кровь инфекций, нет, то хирург воспринимает пациента как потенциально опасного. К тому же гепатит имеет продолжительный инкубационный период, когда человек уже заражен, а выявить антитела еще нельзя.
Хирургия подразумевает использование наркоза, что выступает дополнительной нагрузкой для больной печени. Вероятность возникновения угрозы для жизни и здоровья пациента с гепатитом B зависит от многих факторов:
- вида операции;
- применяемой анестезии;
- степени поражения печени;
- наличия сопутствующих патологических процессов в организме.
Обычно наркоз переносится больными гепатитом B неплохо, а вот послеоперационная терапия лекарственными препаратами вредна и дает значительную гепатонагрузку.
Категорически запрещено делать операции при гепатитах C и B, если диагностированы: острая печеночная недостаточность, энцефалопатия, вирусный или алкогольный гепатит в стадии обострения, цирроз, особенно отягощенный почечной или дыхательной недостаточностью, нарушение свертываемости крови. Хирургическое вмешательство проводится только в случае острой необходимости и реальной угрозы жизни.
Обострение заболевания требует сначала комплексной терапии, установления ремиссии и максимальной компенсации поврежденных функций органа. Любые дополнительные патологии, протекающие параллельно с гепатитом, также необходимо вылечить. В противном случае острые признаки и тяжелая симптоматика осложняет проведение операции.
При хроническом гепатите C исследуется активность АЛТ (аланинаминотрансферазы) и АСТ (аспартатаминотрансферазы). Эти показатели наиболее точно определяют степень поражения печени, прогрессирования болезни. Повышение печеночных ферментов в несколько раз является противопоказанием к операции. Если поставлен диагноз цирроз печени, то степень тяжести проверяется по шкале MELD (Model for End-stage Liver Disease). Показатель, превышающий 11, говорит о декомпенсированном заболевании, а индекс свыше 15 не позволяет выполнять хирургические манипуляции.

Регионарная анестезия
Лучше всего для пациентов с гепатитом подходят местная и регионарная анестезии, которые блокируют болевые ощущения на определенном участке тела. Не рекомендуется применять Галотан, так как препарат токсичен для печени. В 20% случаев вызывает ухудшение печеночных показателей, вплоть до некроза.
Возможные последствия
Предварительное обследование призвано максимально оградить пациента от возможных послеоперационных осложнений. Не следует скрывать от лечащего врача информацию о хронических заболеваниях, лекарственных препаратах, принимаемых на постоянной основе. Эти сведения помогут избежать ошибок в результатах лабораторных исследований.
Частота возникновения различных осложнений составляет порядка 35%. Чаще всего наблюдаются:
- обильные кровопотери;
- занесение инфекции, переходящее в сепсис;
- развитие воспалительных процессов;
- тромбоз вен;
- печеночная недостаточность.
Избежать дыхательных расстройств позволит ранняя активизация пациента и проведение специальной дыхательной гимнастики. Реактивный плеврит может развиться во время операции на фоне недостаточного дренирования, плохого оттока лимфы от печени, поддиафрагмального абсцесса.

Асцит
Довольно часто при хирургических вмешательствах наблюдаются кровотечения и пониженное давление, что вызывает снижение циркуляции крови и доставки кислорода в печень. Это может привести к асциту (скоплению свободной жидкости в брюшной полости) и гидротораксу (застою транссудата в плевральной полости).
В случае удаления части печени, длительная гипоксия и гипотония вызывают кровотечения, аллергию, сердечно-сосудистую недостаточность, что, в свою очередь, приводит к печеночной недостаточности культи органа.
Отдельно следует остановиться на рисках для медицинского персонала, связанных с возможностью заражения вирусами гепатита B и C. Биологическая безопасность при работе с режущими, колющими инструментами зависит от различных факторов: стажа (чем меньше опыта, тем чаще ранения), загруженности (усталость плохо сказывается на внимательности, координации), обеспеченности персонала средствами индивидуальной защиты (кольчужные перчатки, очки, аптечки, прививки).
Перед операцией лечащий врач предупреждает пациента о возможных рисках и осложнениях. Решение о целесообразности хирургического вмешательства может принять только опытный доктор на основании комплексной диагностики.
Гепатит С – это патология печени, связанная с ее воспалением и нарушением основной функции – очищением крови. Несмотря на опасность заболевания и возможность передачи между людьми, оно не является абсолютным противопоказанием к осуществлению операции. Перед назначением вмешательства хирург обязан учесть ограничения, возможность развития осложнений.
Можно ли делать операции при гепатите С
Итак, операции при гепатите С делают, несмотря на то, что заболевание передается гематогенным путем. Ни один врач или хирург не имеет права отказать пациенту в осуществлении жизненно важной операции на том основании, что у него диагностировали представленный вирус. Именно поэтому нежелание оперировать является сугубо человеческим фактором, продиктованным страхом перед заражением и не имеющим под собой какой-либо твердой юридической почвы.

Носителей заболевания обязаны лечить на общих основаниях, как и всех остальных пациентов. По степени срочности вмешательства могут быть двух типов: экстренные и плановые. Если операция при гепатите С запланирована заранее, все нюансы урегулированы с хирургом, больному остается:
- пройти полноценное обследование, чтобы идентифицировать состояние печени;
- выявить нарушения в работе внутренних органов и систем, потому что они могут спровоцировать осложнения;
- сдать анализы крови, АСТ, АЛТ, ГГТП, пройти проверку на наличие билирубина в моче и других физиологических жидкостях.
Отдельное внимание уделяется вирусной нагрузке. Если выявлена минимальная активность заболевания в организме пациента, то вероятность нежелательных последствий незначительна. В экстренных случаях, когда присутствует угроза для человеческой жизни, исследование на наличие вируса гепатита вовсе не проводится. Связано это с тем, что проверка требует времени, которого у больного просто нет.
Должна быть идентифицирована синтетическая функция органа. Она определяет его способность поддерживать в крови оптимальное соотношение белка (альбумина) и витамина К. Недостаток последнего компонента способен спровоцировать кровотечения. В то время как низкий альбумин усугубляет восстановительный процесс. Происходит это по причине медленной регенерации тканей, что увеличивает вероятность развития осложнений.
Существуют ограничения в плане общего состояния здоровья пациента. Это такие диагнозы, при которых он может не выдержать чрезмерной нагрузки – в результате это приводит к осложнениям или летальному исходу.
Какие есть противопоказания к проведению операции
Возможна ли операция при гепатите С, если есть ограничения? В следующих случаях это недопустимо:
В каждом из этих случаев гепатит С является противопоказанием к операции, потому что по результатам вмешательства вероятны серьезные осложнения, вплоть до смерти пациента.
Возможные последствия
Частота появления осложнений после вмешательства составляет 35%. В подавляющем большинстве случаев идентифицируют значительную потерю крови, проникновение инфекции, которое может привести к сепсису. Могут развиться воспалительные изменения, венозный тромбоз и почечная недостаточность.

Вероятны расстройства в работе дыхательной системы. Чтобы избежать этого и операцию с гепатитом С можно было делать, необходимо:
- добиться максимально ранней активизации пациента;
- осуществить специальную дыхательную гимнастику;
- убедиться в отсутствии простуды и респираторных заболеваний перед вмешательством.
Реактивный плеврит может сформироваться в процессе осуществления операции. Происходит это на фоне плохого или отсутствующего дренирования, слабого оттока лимфы от гепатобилиарной системы, абсцессов под диафрагмой.
Достаточно часто в рамках хирургического вмешательства при гепатите С диагностируют кровотечение и снижение показателей давления. Все это провоцирует усугубление циркуляции крови и доставки кислорода к области печени. Это может привести к асциту и гидротораксу (застою отечной жидкости в плевральной области).
В том случае, когда удаляют одну или несколько долей печени, продолжительная гипоксия и гипотония провоцирует кровотечения. Может развиться аллергическая реакция, сердечно-сосудистая недостаточность. Все это в конечном итоге приводит к печеночной недостаточности культи органа.
Избежать осложнений позволит полноценный восстановительный период. На начальном этапе пациент находится в реанимационном отделении, где осуществляется интенсивная терапия. Здесь в первые 24 часа осуществляется лечение и 24-часовой мониторинг. Благодаря этому:
- обеспечиваются жизненно важные функции организма;
- гарантировано полноценное обезболивание;
- поддержка работы сердечно-сосудистой системы.
Перед квалифицированным хирургом не стоит вопрос, можно ли делать операцию при гепатите С. Если для вмешательства есть строгие показания и ограничения отсутствуют – оно проводится. Однако предварительно необходимо обсудить все с врачом и провести полноценную диагностику.
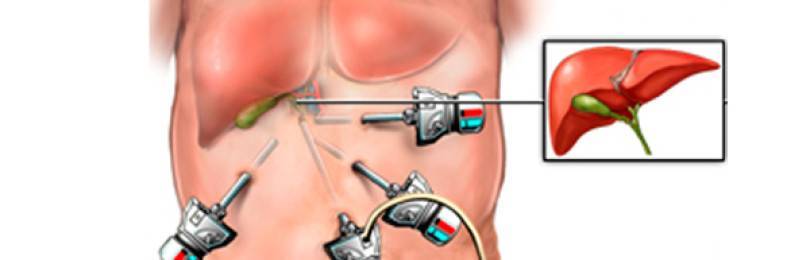
Хирургическое вмешательство при устранении заболеваний печени является ключевым этапом, применяется при отсутствии положительной динамики при проведении консервативного лечения.
На сегодня операция может стать единственным шансом пациента выжить, особенно при наличии полосных, гнойных, объемных заболеваний печени. Вмешательство помогает устранить острые, хронические декомпенсации, печеночную недостаточность, цирроз.
Основные виды операций на печени
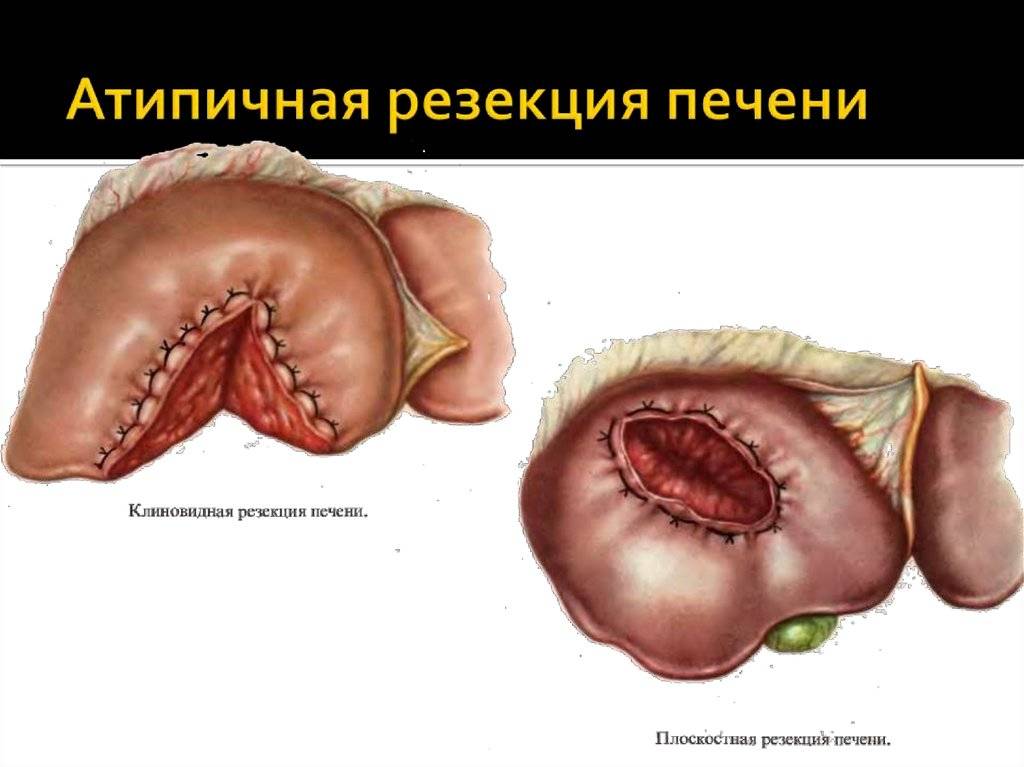
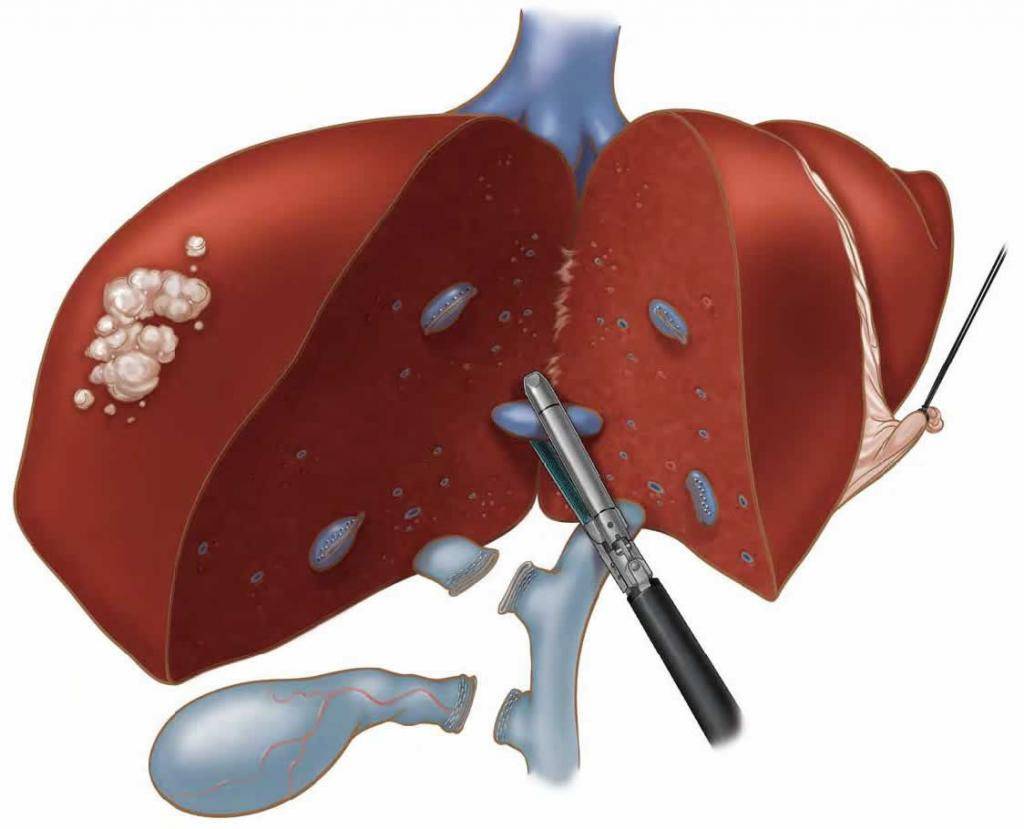
Объем оперативного вмешательства при заболеваниях печени подбирается в индивидуальном порядке в зависимости от диагноза и состояния пациента. При гепатоме, онкологических процессах, доброкачественных новообразованиях, гепатобластоме, гепатоцеллюлярной карциноме и метастазах рекомендовано проводить резекцию печени.
Резекция – удаление части печени, пораженной патологией. Если проводится операция по удалению злокачественной опухоли, показано удалить и часть здоровой паренхимы, отступив на 2-4 см. Данная мера показана для профилактики рецидива онкологии. Поскольку печень состоит из 4 долей, разделенных на 8 сегментов, это позволяет резецировать орган без нарушения кровотока и желчевыводящей функции.
- сегментэктомия;
- удаление при помощи скальпеля;
- мезогепатэктомия;
- секциоэктомия.
Другой вид операции – мезогепатэктомия, в ходе которой хирург удаляет центральные сегменты печени. Долю печени с одним либо несколькими сегментами вырезают при расширенной гемигепатэктомии.
Некоторым пациентам подходит атипичная резекция, оперативное вмешательство, при котором удаляют часть органа, захватывая немного здоровых тканей. При процедуре удаление производится без деления печени на сегменты, учета анатомического строения.
- клиновидная;
- краевая;
- плоскостная;
- поперечная;
- комбинированная;
- радиочастотная абляция.
Краевая резекция предусматривает удаление новообразований в печени, локализованных около верхней, нижней поверхности печени. Плоскостная резекция – удаление крупных новообразований, расположенных на поверхности диафрагмы, поперечная – производится при локализации опухоли в боковых отделах печени.
При комбинированной резекции хирург производит удаление части печени, а также пораженного участка другой системы (матка, поджелудочная железа, пищеварительный тракт, яичники).
Сегменты печени могут удаляться лапароскопическим методом, в пораженную часть органа под контролем аппарата УЗИ вводится тонкая игла, позволяющая произвести выжигание новообразования.
Операции при полосных заболеваниях печени
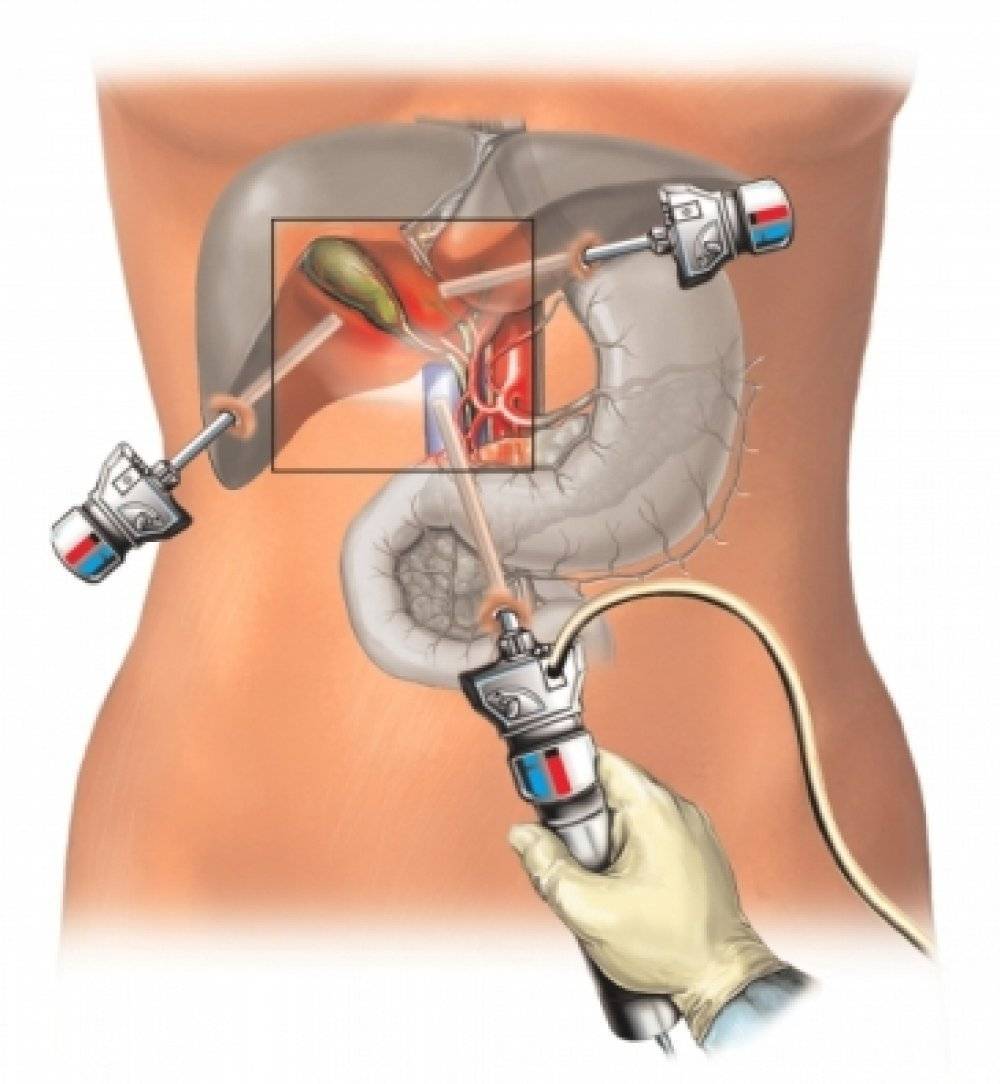
Полосные заболевания – это патологические состояния паренхимы печени, при которых появляются дефекты неправильной либо округлой формы, заполненные плазмой, кровью. К подобным проблемам относят поликистоз, кисты, эхинококкоз, гемангиомы, альвеококкоз печени. К полостным недугам также относят абсцессы.
- пункционное склерозирование;
- лапароскопическое удаление новообразований;
- резекция печени.
Если печень поражается паразитами, врач назначает резекцию или эхинококкэктомию. Вместе с кистозными новообразованиями вырезают сегмент органа, в котором они находились.
Хирургическая процедура должна проводится таким образом, чтобы не повредить целостность кисты , чем проводится профилактика инфицирования внутренних органов.
Операции при гнойных поражениях печени
Операция на печени при наличии гнойных поражений – это пункционное дренирование гнойника, резекция печени, лапароскопическое дренирование.
Пункционное дренирование предусматривает введение в патологическую область иглы, процедура проводится под контролем аппарата УЗИ. Затем производится аспирация содержимого, промывание очищенной полости антисептическими составами, эвакуация дренажа на переднюю стенку брюшной полости. Прокол при операции делается только один.
Лапароскопическое дренирование – это несколько небольших проколов в передней брюшной стенке, через которые вводится пункционная игла, миниатюрная камера и осветительный прибор.
- аккуратно отделяют;
- аспирируют содержимое;
- полость вымывают.
При наличии обширных, хронических гнойных патологий пациенту рекомендовано провести резекцию печени.
Вмешательства при опухолях Клацкина
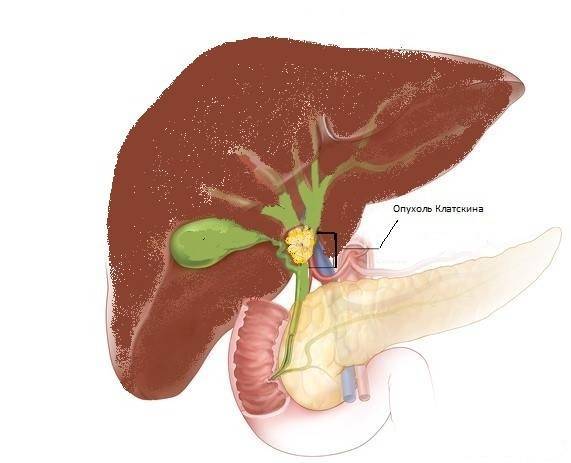
Опухоль Клацкина или холангиокарцинома – это злокачественное новообразование, возникает внутри желчных протоков. Как вариант, назначается резекция печени с удалением пораженных лимфатических узлов, желчных протоков.
- стентирование протоков;
- проведение чрескожного дренирования.
Пересадка печени
Наиболее продолжительная операция и самая технически сложная – это трансплантация органа. Пересадка производится при подтверждении развития хронической либо острой печеночной недостаточности. Трансплантация оправдана при невозможности печени нормально выполнять функции. Пересадка может быть осуществлена от живого или мертвого донора.
Можно ли делать операцию при гепатите С? Оперировать пациента разрешается, но только при затухании острой стадии заболевания.
Операции при травмах печени
Бывает, что при ушибах печени, травмах, дорожно-транспортных происшествиях, падениях либо драках у пациента наблюдается разрыв печени. При разрыве возникает обильное кровотечение, если максимально быстро не наложить на орган швы, больному грозит летальный исход от обширной траты крови.
Швы накладывают после удаления гнойников, атипичной резекции, кистозных новообразований.
Подготовка к проведению вмешательства
Перед проведением хирургической операции потребуется пройти дополнительное обследование, осуществляется пальпация, сдают анализы. Кроме ультразвукового исследования иногда показано проведение компьютерной томографии.
За пару суток до процедуры пациенту следует отказаться от приема лекарственных препаратов:
Данные медикаменты могут негативно отразиться на ходе операции.
Лечение проводится под общим наркозом, анестезия помогает купировать болевой синдром, предупредить развитие таких осложнений как болевой шок. Резекцию не проводят без общего наркоза.
Количество надрезов зависит от вида процедуры. Делается один большой либо несколько маленьких разрезов. После удаления части печени может потребоваться дополнительная резекция мочевого пузыря. Доктору необходимо удостовериться, что новообразование полностью удалено.
Является ли угрозой здоровью частичное удаление печени
Многие пациенты при отсутствии срочных показаний к проведению операции долго не решаются на нее, полагая, что после процедуры неизбежно наступает пожизненное расстройство здоровья. На самом деле печень способна в кратчайшие сроки восстанавливать свои прежние функции, объем.
Ткани печени отличаются поистине удивительными способностями восстанавливаться, примечательно, что даже после удаления 70% органа полная регенерация наблюдается уже через пару недель.
- кровеносными;
- лимфатическими.
Медицинская практика показывает, что после удаления 90% фильтрующего органа при умелом проведении оперативного вмешательства печень регенерирует в полном объеме.
Способы реабилитации после операции на печени
Для хорошего самочувствия и исключения побочных эффектов крайне важно после хирургического вмешательства пройти курс реабилитационных мероприятий.
После операции вставать с постели необходимо уже на следующие сутки. Ухаживающий за пациентом родственник или медсестра должны помогать совершать непродолжительные прогулки. Выходить разрешается на улицу или ходить по палате.
В послеоперационный период болевые ощущения не позволяют глубоко дышать, но поверхностное дыхание и отсутствие двигательной активности провоцируют:
- застой в легких;
- последующее развитие воспалительного процесса;
- пневмонию.
Для профилактики осложнений рекомендовано регулярно проводить дыхательную гимнастику.

Первые сутки после операции при циррозе печени разрешается пить только немного воды без газа. На второй день пациент переходит на дробное питание – диетический стол №5 по Певзнеру.
Не менее важным аспектом становится адекватное своевременное обезболивание. Если пациент длительное время испытывает болевой синдром в прооперированной области, ему назначат обезболивающие медикаменты.
Когда выписывают после операции
Выписать из больницы после оперативного вмешательства при отсутствии осложнений пациента могут на 5-7 день.
- приему препаратов;
- обезболиванию;
- режиму питания.
Гигиенические процедуры разрешается проводить на 3-4 день после операции. При открытом вмешательстве на фильтрующем органе купаться можно через 6-7 суток. Если шов косметический, при зашивании использовались рассасывающий материал, особого ухода за ним не предусмотрено.
Проще перенести последствия хирургического вмешательства помогут простые физически упражнения. Если пациент уже активен, он должен продолжать вести привычный образ жизни. Постепенно степень активности требуется увеличивать.
Нельзя чтобы упражнения были слишком напряженными, полезно совершать пешие прогулки в течение 30 минут. Гуляют в медленном темпе независимо от погодных условий.
Читайте также:


