Неходжкинская лимфома и гепатит с
Ассоциативная связь неходжкинских лимфом и вирусного гепатита С хорошо известна и многократно описана. В свою очередь, этиотропная терапия способствует вирусологическому и гематологическому ответу большинства неходжкинских лимфом, связанных с ВГС.
В последние годы противовирусные препараты прямого действия сделали возможным проведение лечения для большинства пациентов с ВГС. Недавно были высказаны некоторые опасения в отношении частоты и характера рецидивов ГЦК среди пациентов получавших данную группу препаратов.
Мы представляем описание клинического случая диффузной крупноклеточной В-клеточной лимфомы (ДККЛ) в стадии ремиссии после соответствующего лечения, на фоне вирусного гепатита С с исходом в цирроз печени, который был вылечен с помощью новых противовирусных препаратов прямого действия. Однако, вскоре после достижения УВО, произошел рецидив лимфомы, приведший к летальному исходу.
Связь между вирусом гепатита С (ВГС) и неходжкинской лимфомой (НХЛ) является распространенной, особенно отметим лимфому маргинальной зоны, диффузную крупноклеточную лимфому (ДККЛ) и в меньшей степени фолликулярную лимфому. Лимфомагенез ВГС представляет собой многофакторную модель злокачественной трансформации, включающую несколько механизмов, включая хроническую антигенную стимуляцию, взаимодействие с инфицированным микроокружением и воспалительными цитокинами, а также прямую трансформацию вирусными белками.
Среди ВГС-ассоциированных агрессивных НХЛ, ДККЛ является наиболее часто встречаемой во врачебной практике. Золотым стандартом и первой линией терапии является иммунохимиотерапия R-CHOP (ритуксимаб, циклофосфамид, доксорубицин, винкристин, преднизон). С целью устранения одного из триггеров развития лимфомы и потенциального снижения риска рецидива, следует уделить внимание противовирусной терапии как в комбинации, так и после завершения иммунохимиотерапии.
Недавно проведенное большое когортное исследование показало, что устойчивый вирусологический ответ (УВО) после противовирусного лечения снижает риск рецидива B-клеточной НХЛ по сравнению с группой пациентов не принимавших лечение, направленное против ВГС.
Мы представляем клинический случай — 57-летнего мужчину направленного на лечение хронического гепатита С (ВГС), с В-клеточной НХЛ в анамнезе. У данного пациента была диагностирована ДККЛ (стадия IIA, по классификации Ann Arbor) после биопсии надключичного лимфатического узла, которая показала инфильтрацию злокачественными клетками CD20, CD10, Bcl-6 (40%), MUM1 (30%), положительной экспрессией Bcl-2 и отрицательной D1, CD5, CD23, CD3. Ki-67 был положительным на 50%. Пациенту провели 6 циклов R-CHOP и достигли полного ответа, подтвержденного КТ всего тела и результатами биопсии костного мозга.
Через восемнадцать месяцев после завершения химиотерапии пациент был направлен в гепатологическое отделение для лечения гепатита С. Клиническое исследование показало незначительное повышение уровня аминотрансфераз (АСТ 46, АЛТ 66), вирусная нагрузка была высокой (ВГС-РНК 1.600.000 МЕ/мл) и выявлен 3a генотип, эластичность печени (оцененная с помощью Fibroscan®) показывала значение 17,6 кПа, что соответствовало циррозу (Child A/5, MELD 8).
Проведенная эндоскопия показала небольшое варикозное расширение вен пищевода, тогда как визуализация печени (КТ брюшной полости) отсутствие любых видов очагового поражения или асцита (рис. 1).
На тот момент пациенту проводили лечение в соответствии с рекомендациями Европейской ассоциации по исследованию печени (EASL) c применением противовирусных препаратов прямого действия (ПППД): софосбувир 400 мг и велпатасвир 100 мг в сочетании с рибавирином длительностью 12 недель. Лечение проходило без каких-либо осложнений. Спустя три месяца после окончания лечения было зафиксировано достижение УВО.
Спустя два месяца после достижения УВО, и, несмотря на то, что неоднократно документировалась полная ремиссия ДККЛ (ПЭТ КТ, гематологические показатели), в течение двух последующих лет наблюдения, пациент поступил в стационар с отчетливой болью в правом верхнем квадранте и ухудшением функций печени.
Визуально отмечалась желтизна кожных покровов и склер. КТ показала генерализованную лимфаденопатию, аномальное утолщение конечной подвздошной кишки, гепатоспленомегалию с выраженным асцитом (рис. 2).

Рис. 2. CECT-сканирование. Неоднородная картина печени (ромб), увеличенные парааортальные лимфатические узлы (овалы), камни желчного пузыря (наконечник стрелки), скопление жидкости (звездочки).
Пункционная биопсия печени показала (рис. 3) обширную инфильтрацию ДККЛ в паренхиму печени (этап IV Энн Арбор при рецидиве, IPS: высокий, R-IPS: низкий). На момент исследования профиль ДККЛ был таким же, как и при первичном обращении (CD20+, PAX-5+, CD3-, CD30-). Летальный исход пациента был обусловлен развитием печеночной недостаточности незадолго до получения химиотерапии.
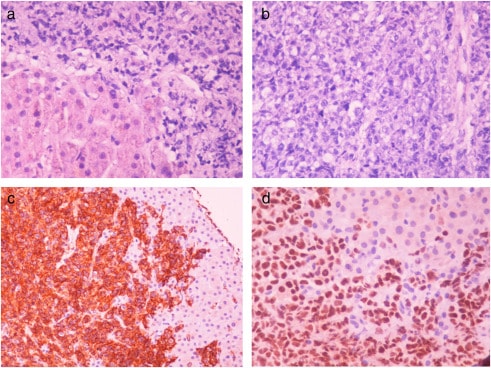
Рис. 3. Биопсия печени с обширной инфильтрацией агрессивной крупной В-клеточной лимфомой.
A и B — окраска гематоксилином и эозином, C — CD20-позитивная цитоплазматическая экспрессия, D— PAX-5, ядерная позитивная экспрессия.
В-клеточная НХЛ тесно связана с ВГС который является триггером хронической антигенной стимуляции. Проводимое этиотропное лечение может привести к вирусологическому и гематологическому ответу у двух третей пациентов с НХЛ, связанных с ВГС.
В мета-анализе 20 исследований, частота ответа при противовирусном лечении составила 73%, при этом, была выявлена сильная корреляция между достижением УВО и лимфомной реакцией. Сообщается, что использование в лечении ПППД снижает частоту возникновения злокачественных В-клеток в периферической крови пациентов, страдающих лимфопролиферативными нарушениями связанными с ВГС, однако моноклональные популяции могут сохраняться после эрадикации вируса.
На данный момент в современной литературе много споров о возможности возникновения рецидива гепатоцеллюлярной карциномы (ГЦК) после применения ПППД в группе пациентов с ВГС и ГЦК. Ряд клинических случаев показал неожиданно высокую частоту и агрессивную картину рецидива ГЦК в данной группе. Тем не менее, недавний систематический обзор и мета-анализ не обнаружили никаких доказательств того, что возникновение или рецидив ГЦК различаются между противовирусным лечением на основе интерферона (ИНФ) или ПППД.
Существует очень мало данных о рецидивах НХЛ после успешной противовирусной терапии ВГС среди пациентов с НХЛ. Недавнее исследование сообщило о возникновении НХЛ после достижения УВО у двух пациентов, получавших софосбувир и ледипасвир без гематологических заболеваний в анамнезе.
В аналогичной работе сообщалось о развитии высокоагрессивной лимфомы мантийной зоны спустя месяц после завершения лечения софосбувиром и рибавирином. В другой серии сообщалось о пяти случаях B-клеточных НХЛ после лечения ПППД, причем все пациенты, кроме одного, достигали не только УВО, но и полной ремиссии НХЛ.
Совсем недавно описание аналогичного случая опубликовали в Японии, в котором пациент проходивший лечение от ДККЛ, имел рецидив с летальным исходом спустя 7 лет после лечения лимфомы: пациент получал софосбувир и ледипасвир, при этом, сразу после достижения УВО, был зафиксирован рецидив агрессивной формы лимфомы.
Механизм возникновения рецидива ГЦК среди пациентов проходившим лечение ПППД пока неясен. Было выдвинуто предположение, что подобные схемы лечения восстанавливают количество и функции ряда иммунных клеток, таких как вирус-специфические CD8+, Т- и NK-клетки.
Кроме того, отсутствие постоянной стимуляции со стороны интерферона после элиминации вируса также может оказывать значительное влияние на внутрипеченочные иммунные реакции. Возможно, именно эти изменения внутрипеченочного иммунологического баланса были связаны с возникновением агрессивного рецидива ГЦК.
На данный момент, ввиду малого числа описанных случаев, нет соответствующих данных для группы пациентов с рецидивом лимфомы.
Восстановление опосредованного Т-клетками и В-клетками иммунного статуса благодаря эрадикации ВГС может привести к нарушению регуляции иммунного ответа, являясь фактором способствующим дополнительной клональной эволюции НХЛ.
Более того, есть подозрение, что ПППД может иметь более низкую антилимфомную активность, чем ИНФ, так как процент пациентов с прогрессом заболевания или гематологическим рецидивом, несмотря на достижение УВО гораздо выше, чем в случае применения ИНФ, который действует как иммунологический модулятор. Другим объяснением возможного снижения эффективности ПППД при ВГС-ассоциированных лимфомах является отсутствие у данной группы препаратов антипролиферативной активности.
В случаях ВГС-положительной ДККЛ была описана решающая роль дисрегуляции сети микроРНК, с последующим подавлением микроРНК-26b (miR-26b) которая напрямую участвует в ослаблении совокупности процессов подавления опухоли. Недавнее исследование показало обратную корреляцию вирусной нагрузки ВГС с экспрессией miR-26b в мононуклеарных клетках периферической крови среди пациентов с ВГС-НХЛ, что было предложено в качестве потенциального биомаркера для прогнозирования реакции лимфомы в данной группы пациентов.
Описанный нами клинический случай ДККЛ и последующим успешным лечением ВГС, вскоре за которым после достижения УВО произошел агрессивный рецидив со смертельным исходом, является редкостью. Это подчеркивает необходимость тщательного наблюдения за пациентами с НХЛ после лечения ВГС используя ПППД, в особенности, после достижения УВО.
Источники:
Коллектив авторов:
- Dimitrios N. Samonakis, Maria Psyllaki et all.

Неходжкинская лимфома: что это такое?

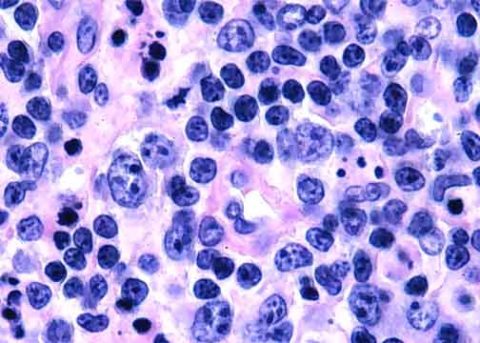
Микропрепарат с неходжкинской лимфомой
Неходжинская лимфома (НХЛ) — группа разнородных онкологических заболеваний, зарождающихся в лимфатической системе. Термин НХЛ объединяет все виды лимфом, кроме гранулёмы Ходжкина. Злокачественные опухолевые патологии различаются по строению, характеру течения, этиологии и локализации, объединяет их одно — все они происходят из лимфоцитов.
Лимфоциты выполняют защитную функцию в организме. В-лимфоциты выделяют иммуноглобулины, угнетающие болезнетворные организмы. Т-лимфоциты уничтожают нездоровые, в том числе, опухолевые клетки. NK-лимфоциты также разрушают чужеродные клетки. Лимфома может развиться из любого вида лимфоцитов.
Причины заболевания
Предрасполагающие факторы — бактерии и вирусы
Причины канцерогенеза, формирующегося в лимфоидных органах до конца не ясны. Существует ряд факторов, засвидетельствовавших своё влияние на появление НХЛ.
- Взаимодействие с различными ядами (гербицидами, инсектицидами, фунгицидами).
- Радиоактивное облучение, в том числе при лучевой терапии.
- Подавление иммунной системы, (ВИЧ, активный приём иммунодепрессантов после трансплантации).
- Вирусы Эпштейн-Барр, Т-лимфотропный вирус человека, герпес вирус 8 типа, гепатит С.
- Бактерия хеликобактер пилори.
- Аутоиммунные заболевания (СКВ, ревматоидный артрит, синдром Шегрена).
- Противоопухолевые цитотастические средства (Циклофосфамид, Хлорамбуцил).
Патогенез неходжкинской лимфомы

Транслокация участка хромосомы приводит к мутации
Происходит нарушение в генах, когда один участок хромосомы переносится на другой — транслокации. Например, фактором зарождения мантийноклеточной лимфомы служит транслокация 11-й и 14-й хромосом, фолликулярной лимфомы — транслокация 14-й и 18-й хромосом. Генетические изменения приводят к блокированию дифференцировки лимфоцитов, то есть клетка замирает на этапе созревания.
Изменённая клетка начинает бесконтрольное деление, способствуя образованию опухоли. Это приводит к нарушению работы всей лимфатической системы. Таким образом, лимфома состоит из потомков мутировавших клеток, замерших на определённом этапе развития. В дальнейшем опухоль может распространиться, затрагивая другие ткани.
Классификация заболевания
Лимфома из клеток мантийной зоны
Классификации периодически изменяются, включая в себя новые признаки НХЛ. Основой для разделения служили различные показатели, в частности происхождение:
- В-лимфоцитные (около 88% всех НХЛ);
- Т-лимфоцитные и NK-лимфоцитные (около 12%).
В 1974 году была принята Кильская классификация, подразделяющая НХЛ по злокачественности:
- бластные — высокая злокачественность;
- небластные — низкая злокачественность.
Позднее, при разработке Рабочей классификации была добавлена промежуточная степень злокачественности. Но такое разделение не определяло многие признаки различных опухолей, входящих в понятие НХЛ. Поэтому классификация не удовлетворяла потребностям в объединении более специализированных отличий лимфом.
В 1994 году патологи объединились для создания новой методологии систематизации НХЛ, получившей название REAL (Европейско-Американская классификация), на основе которой, согласно принятой классификации ВОЗ, разделяют 30 видов НХЛ:
- В-клеточные из клеток-предшественников В-лимфоцитов (1);
- В-клеточные из зрелых В-лимфоцитов (15);
- Т и NK-клеточные из клеток-предшественников (1);
- Т-клеточные из зрелых Т-лимфоцитов (13).
Степени тяжести и стадии

Для лиц пожилого возраста характерны вялотекущие лимфомы
По степени тяжести различают:
- Медленно растущие (вялотекущие, индолентные). Диагностируются в большинстве случаев у пожилых людей. Симптомы обычно не проявляют себя, без лечения можно прожить 2 — 10 лет и более.
- Агрессивные. У детей выявляют преимущественно агрессивные виды НХЛ. Опухоли развиваются активно, без лечения продолжительность жизни 2 — 10 месяцев и более.
- Высокоагрессивные. Особо быстрая прогрессия, продолжительность жизни без лечения 2 — 10 недель и более.

Стадия определяется количеством вовлеченных групп лимфоузлов
- I. НХЛ локализована в 1 группе лимфоузлов, если опухоль поражает 1 нелимфоидный орган, приписывается буква E, стадия будет обозначаться IE.
- II. НХЛ в 2 группах лимфоузлов, которые локализованы выше диафрагмы.
- III. Опухоли затрагивают лимфоузлы по обеим сторонам диафрагмы.
- IV. Поражаются лимфоидные и нелимфоидные органы.
Буквенные обозначения при стадиях:
- a — рост лактатдегидрогеназы и СОЭ не наблюдается;
- b — рост лактатдегидрогеназы и СОЭ;
- А — признаки интоксикации отсутствуют;
- В — есть характерные признаки интоксикации;
- Е — поражение лимфатической зоны и прилежащих тканей.
Группы риска
В группе риска — пациенты после химиотерапии
К группе риска относятся:
- работники с/х, чья сфера деятельности связана с пестицидами;
- пациенты с ВИЧ и другими вирусами, вызывающими дефицит иммунитета;
- пациенты с аутоиммунными заболеваниями;
- лица, перенесшие операцию по трансплантации;
- лица, подвергшиеся радиоактивному облучению;
- пациенты после химиотерапии;
- дети с синдромами: Клайнфельтера, Чедиак-Хигаши, Луи-Бара;
- люди пожилого возраста, особенно мужского пола.
Признаки и симптомы болезни

Увеличение печени и селезенки — признаки заболевания
- увеличенные лимфоузлы (безболезненные);
- отёчность лица, шеи, рук;
- чувство тяжести в левом подреберье;
- зуд в области лимфоузлов, зуд всего тела;
- повышение температуры;
- снижение массы тела;
- ночные поты;
- частые случаи инфицирования;
- увеличение селезёнки и печени;
- слабость, потеря аппетита.
В случае распространения НХЛ на другие органы:
- боли в желудке, костях, почках, груди;
- поражение кожных покровов;
- кашель, затруднённое дыхание.
Диагностика неходжкинской лимфомы
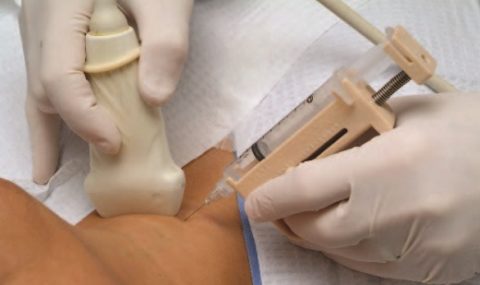
Пункция лимфоузла при лимфоме
Изначально врач выслушивает жалобы пациента, затем проводит осмотр лимфатических узлов с оценкой их размеров, эластичности, подвижности. Обследует при помощи пальпации селезёнку и печень. Далее проводится исследование.
- ОАК выявляет нарушение в составе форменных элементов крови, уровне гемоглобина.
- Биохимический анализ крови указывает, вовлечены ли иные органы в патологический процесс.
- Анализ мочи выявляет сопутствующие патологии.
- Биопсия лимфоузла. Необходимое для диагностики НХЛ исследование, включающее иммуногистохимические, молекулярные анализы на основе образца ткани. Позволяет диагностировать НХЛ и степень её тяжести.
- Иммунофенотипирование. Определяется вид опухоли при помощи выявления специфичных белков на поверхности лимфоцитов.
- Трепанобиопсия. Образец костного мозга изучается для выявления стадии патологии.

В дополнение к диагностике может выполняться МРТ
- УЗИ внутренних органов,
- рентгенография грудной клетки,
- МРТ,
- ЭКГ,
- СКТ (спиральная компьютерная томография).
Лечение

В лечении применяется выжидательная тактика с мониторингом
При выявлении НХЛ низкой степени злокачественности применяется выжидательная тактика, которая может длиться годами. Такой метод применяется благодаря многочисленным исследованиям, доказавшим, что итоги лечения, начатого сразу после постановки диагноза вялотекущей НХЛ, не отличаются от итогов, достигнутых при терапии более активного процесса образования опухоли. Зачастую болезнь протекает доброкачественно.
В случае необходимости проводится химиотерапия
Постоянный мониторинг позволяет выявить переход лимфомы в более опасную форму при помощи определения размеров опухоли, появления симптомов интоксикации, образования осложнений. При высокой злокачественности незамедлительно назначается лечение.
Диета

Правильное питание очень важно в период лечения
Нарушения в лимфатической системе, а также лучевая и химиотерапия создают большую нагрузку, которую можно облегчить при помощи диеты.
Рекомендуется исключить из рациона:
- алкоголь,
- копчёности, колбасные изделия,
- полуфабрикаты,
- жирную и жареную пищу,
- фаст-фуд,
- продукты с различными добавками (красители, консерванты),
- сахар лучше заменить мёдом.
Профилактика и прогноз

Регулярные визиты к врачу помогут вовремя выявить заболевание
В последние десятилетия количество пациентов с НХЛ неуклонно растёт, поэтому важно соблюдать меры профилактики. Хотя досконально не выявлена причина болезни, рекомендуется избегать любых химически вредных веществ, радиационного облучения. Следует поддерживать иммунитет, чтобы защитить организм от патогенных микроорганизмов. Для этого лучше всего поддерживать здоровый образ жизни, включая оптимальные физические нагрузки, полноценное питание и времяпрепровождение на свежем воздухе.
Прогноз НХЛ зависит от вида лимфомы, степени тяжести и стадии развития. В целом, НХЛ поддаётся лечению, пациенты могут навсегда избавиться от патологии. Существует ряд факторов, ухудшающих прогноз:
- Преклонный возраст;
- Высокий показатель лактатдегидрогеназы;
- Поражение более 1 локализации;
- III — IV стадии развития;
- Общее плохое состояние.
Пятилетняя выживаемость без возвращения (рецидивов) составляет около 70% при В-клеточных НХЛ маргинальной зоны; менее 30% при Т-лимфобластных, у детей с единичной опухолью шансы составляют до 90%.
Вам поставили диагноз: Неходжкинская лимфома?
Наверняка Вы задаётесь вопросом: что же теперь делать?
Мы поможем вам справиться с болезнью и будем идти с вами рука об руку через все этапы вашего лечения.
Предлагаем вашему вниманию краткий, но очень подробный обзор Неходжкинской Лимфомы.
Филиалы и отделения, где лечат неходжкинские лимфома
Отдел лекарственного лечения опухолей
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
тел: 8 (494) 150 11 22
Отдел лекарственного лечения злокачественных новообразований
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
тел: 8 (484) 399 – 31-30
Неходжкинские лимфомы
– Это историческое название, обозначающее, что данный тип лимфомы не является лимфомой Ходжкина. Неходжкинские лимфомы (НХЛ) – это большая группа опухолей лимфоидной системы, внутри которой выделяют наиболее часто встречающиеся В-клеточные лимфомы, возникшие из В-лимфоцитов и Т-клеточные лимфомы- из Т-лимфоцитов. НХЛ подразделяют на агрессивные и вялотекущие основываясь на характере течения опухоли, подходы к лечению вялотекущих и агрессивных лимфом разняться. Вялотекущие (индолентные) лимфомы на сегодняшний день неизлечимы. Благодаря их медленному развитию, иногда от момента установки диагноза до начала лечения проходит длительное время, исчисляемое годами. Агрессивные лимфомы следует лечить сразу после обнаружения, целью лечения в этих случаях является достижение ремиссии. Опухолевые клетки при агрессивных лимфомах делятся очень быстро, опухоль может стремительно увеличивать свои размеры, симптомы болезни возникают быстро.
К факторам, предрасполагающим развитию неходжкинских лимфом относиться:
· Вирус Эпштейн-Барр, Т-лимфотропный вирус человека, вирус герпеса 8 типа.
· Вирус гепатита С.
· Хроническая бактериальная инфекция: Helicobacter pylori, Borelliaburgdorferi.
· Прием лекарственных препаратов, подавляющих иммунитет.
Клиническая картина
В типичном случае поражаются лимфатические узлы, их локализация крайне вариабельна и в незначительной степени зависит от варианта НХЛ. Симптомы болезни будут зависеть от расположения растущих лимфатических узлов. Довольно часто в опухолевый процесс вовлекаются селезенка и костный мозг. Поражение селезёнки проявляется тяжестью и дискомфортом в левой половине живота, вовлечение в процесс костного мозга можно заподозрить на основании анализа крови. Возможно поражение органов, не относящихся к лимфатической системе, например, желудок, легкие, головной мозг, молочная железа, яички, кости, кожа и т.д. при этом симптомы болезни будут соответствовать поражению органа. В этом случае речь идет о экстранодальном (=вне лимфатической системы) варианте НХЛ.
Диагноз
В настоящее время отличить один вариант лимфомы от другого возможно лишь при проведении комплексного иммуноморфологического исследования, подкрепленного в ряде случаев цитогенетическим и молекулярными анализами опухолевой ткани, взятой при биопсии. Выбор программы лечения, в том числе с применением новейших таргетных препаратов, также основывается на детальном изучении иммунологического и генетического портрета опухоли.
Обследование. См. раздел Лимфома Ходжкина.
Лечение неходжкинских лимфом
План лечения определяется в каждом случае индивидуально и зависит от иммуноморфологического варианта НХЛ, ее молекулярно-генетических особенностей, стадии заболевания, наличия факторов прогноза и общих симптомов.
Хирургический метод
В лечении лимфом практически не используется. С целью диагностики заболевания выполняется биопсия пораженного лимфатического узла или ткани.
Лекарственная терапия неходжкинских лимфом
Изучение иммунологических, биологических и функциональных свойств отдельных видов НХЛ привело к пониманию механизмов их возникновения и развития. Эти знания легли в основу создания самых современных программ лекарственного лечения каждого иммуноморфологического варианта лимфомы. Терапевтические программы сегодня – это, как правило, сочетание определенных режимов цитостатиков с новейшими таргетными препаратами. Использование указанных режимов позволяет достигать длительные и стойкие ремиссии даже при генерализованных стадиях лимфом.
Лучевая терапия неходжкинских лимфом
При лучевой терапии воздействие осуществляется непосредственно на пораженные лимфатические узлы и ткани организма, содержащие опухолевые клетки, которые чрезвычайно чувствительны к воздействию радиации. Индивидуальная программа лечения пациента обычно включает лекарственное лечение, которое проводится первым этапом и лучевую терапию обычно в качестве закрепляющего второго этапа.
В ряде случаев, после завершения двух этапов лечения пациенту назначается поддерживающеелечение, включающее в себя, как правило, таргетные иммунопрепараты.
Филиалы и отделения Центра, в которых лечат неходжкинскую лимфому
Заведующая отделом, д.м.н. ФАЛАЛЕЕВА Наталья Александровна
8 (484) 399 – 31-30, г. Обнинск, Калужской области
Заведующий отделом, д.м.н. ФЕДЕНКО Александр Александрович
Неходжкинские лимфомы (НХЛ) — это группа системных злокачественных опухолей из клеток лимфоидной ткани, возникающих вне костного мозга. В норме эти клетки обеспечивают иммунную защиту организма и представлены:
В-лимфоцитами, которые синтезируют антитела и обеспечивают гуморальный иммунитет;
Т-лимфоцитами, которые отвечают за клеточный иммунитет, непосредственно взаимодействуя с инородными телами (вирусами и бактериями).
Содержание:
Все клетки иммунной системы образуются в костном мозге. Часть незрелых клеток, предшественники лимфоцитов, поступает в тимус, где они созревают и преобразуются в Т-лимфоциты (тимусзависимые лимфоциты). Другая часть лимфоцитов заканчивает свое созревание в селезёнке и лимфатических узлах (В-лимфоциты, bursa-зависимые). На пути возможного попадания в организм чужеродных агентов находятся периферические лимфоидные органы, выполняющие барьерную функцию: миндалины и другие скопления лимфоидной ткани глоточного кольца, лимфоидные узелки в слизистой оболочке органов пищеварения, дыхания и мочевыводящих путей.
Неходжкинская лимфома может развиться из любого типа лимфоцитов на любом этапе их созревания, что и обуславливает разнообразие клеточного строения, особенности течения и клинической картины опухоли. В соответствии с морфологическим (клеточным) строением выделяют: В-клеточные и Т/NK- клеточные лимфомы со своими подвидами. Каждая лимфома имеет свой уникальный набор антигенов (иммунофенотип). Определение иммунофенотипа широко используется для диагностики конкретного типа НХЛ.
В зависимости от течения неходжкинские лимфомы делятся на:
- индолентные лимфомы. Характеризуются медленным, благоприятным течением, длительно не требующие специфического лечения.
- агрессивные лимфомы. Характеризуются быстрым прогрессированием опухоли, с выраженной клинической картиной, требуют немедленного лечения.
Причины и механизм развития неходжкинских лимфом
Причины развития большинства лимфом остаются неизвестными. Выделяют ряд этиологических факторов, общих для всех опухолей, которые могут способствовать возникновению НХЛ:
- Ионизирующая радиация.
- Химические вещества, обладающие канцерогенными свойствами.
- Неблагоприятные факторы внешней среды.

Доказана вирусная природа некоторых форм лимфом, в частности, лимфомы Беркитта (вирус Эпштейн-Барр), некоторых Т-клеточных лимфом (ретровирус HTLV-1).
Приблизительно 90 % случаев MALT-лимфом желудка (экстронодальная В-клеточная лимфома) связывают с инфицированием H. pylori.
Риск развития лимфом повышен при иммунодефицитных состояниях различной природы (ВИЧ-инфекция, аутоиммунные и наследственные заболевания и др.).
Иммунная клетка под воздействием причинных факторов останавливается на каком-либо этапе созревания, преобразуется в злокачественную и начинает бесконтрольно делиться, что ведет к возникновению опухоли. Неходжкинские лимфомы начинаются с одиночного опухолевого очага, который чаще всего локализуется в каком-либо лимфатическом узле (нодальное поражение), реже в других органах и тканях (экстранодальное поражение).
С течением времени происходит гематогенное (с кровотоком) или лимфогенное (с током лимфы) распространение опухоли с вовлечением в процесс костного мозга и центральной нервной системы.
Симптомы неходжкинских лимфом
Клинические проявления НХЛ будут зависеть от степени зрелости клеток, из которых построена опухоль, а также от места возникновения, опухолевой массы и стадии процесса.
Опухоли, построенные из зрелых клеток, имеют менее выраженную симптоматику, чем опухоли из незрелых форм клеток.
Проявления общих симптомов, связанных с биологической активностью опухоли, при НХЛ вариабельны. К ним относят:
- сильная потливость, так называемые проливные поты, в ночное время;
- резкое снижение веса в течение полугода;
- необъяснимые подъемы температуры тела;
- необъяснимый кожный зуд;
- слабость, быстрая утомляемость.
Почти половина лимфом возникает в лимфатических узлах. Пораженные лимфоузлы увеличиваются в размерах, при прощупывании плотные, безболезненные, не спаяны с окружающими тканями, часто сливаются в конгломераты.
Клиника лимфомы глоточного кольца характеризуется заложенностью носа, нарушением дыхания, ощущением инородного тела при глотании. Отмечается увеличение миндалин, возможно свисание бугристой, синюшного цвета опухоли из носоглотки. Возможно вовлечение в процесс слюнных желез, прорастание опухоли в полость носа, пазухи, основание черепа и орбиту со сдавлением зрительных и других черепно-мозговых нервов и развитием очаговой симптоматики. Часто обнаруживается увеличение шейных и подчелюстных лимфатических узлов.
Лимфомы, возникающие во внутригрудных лимфатических узлах и тимусе, вначале протекают бессимптомно. По мере прогрессирования процесса возникают симптом, обусловленные сдавлением и прорастанием органов и структур средостения:
- синдром верхней полой вены (одутловатость лица, синюшность кожных покровов лица и шеи, набухание вен лица и шеи);
- нарушение глотания;
- осиплость или потеря голоса;
- кардиальный синдром (боли в области сердца);
- респираторный синдром (одышка, сухой навязчивый кашель, боль в грудной клетке)
НХЛ, развивающиеся в брюшной полости (в аппендиксе, восходящей кишке, мезентериальных или других регионарных лимфатических узлах), также характеризуется бессимптомным началом болезни. Рост опухоли приводит к появлению от неинтенсивных болей в животе и диспептического синдрома (тошнота, вздутие, ощущение тяжести), до симптомов острого живота (сильные боли, напряжение брюшной стенки, рвота) и кишечной непроходимости (задержка стула и отхождения газов, рвота).
Лимфома с поражением кожи проявляется в виде папул, узелков, бляшек с шелушением, может наблюдаться зуд и изъязвления. Элементы сыпи могут быть различного цвета — от ярко-розовых до багровых. Характерно увеличение лимфатических узлов.
Поражение ЦНС может встречаться при любом типе лимфомы. Характерными будут такие симптомы как головная боль, нарушения слуха и зрения, парезы и параличи.
Вовлечение в процесс костного мозга будет сопровождаться нарушением нормального кроветворения, и проявляться панцитопенией (снижением количества всех клеток крови).
При органном поражении НХЛ симптоматика будет складываться из признаков, характерных злокачественному новообразованию соответствующего органа.
Стадии неходжкинских лимфом
Клиническая стадия лимфом определяется на основании проведенного комплекса диагностических исследований перед назначением лечения.
| Стадия I | Поражение одной лимфатической зоны или лимфатической структуры (I). |
| Поражение одной лимфатической зоны или лимфатической структуры с вовлечением прилежащих тканей (IE). | |
| Локализованное поражение одного экстралимфатического органа (IE). | |
| Стадия II | Поражение двух и более лимфатических зон по одну сторону диафрагмы (II). |
| Поражение двух и более лимфатических зон по одну сторону диафрагмы с вовлечением прилежащих тканей (IIE). | |
| Локализованное поражение одного экстралимфатического органа и его регионарных лимфатических узлов с или без поражения других лимфатических зон по ту же сторону диафрагмы (IIE). | |
| Стадия III | Поражение лимфатических узлов по обе стороны диафрагмы (III), которое может сочетаться с локализованным поражением одного экстралимфатического органа или ткани (IIIE), или с поражением селезенки (IIIS), или с поражением того и другого (IIIE + S). |
| Стадия IV | Диссеминированное (многофокусное) поражение одного или нескольких экстралимфатических органов с или без поражения лимфатических узлов. Изолированное поражение экстралимфатического органа с поражением отдаленных (не региональных) лимфатических узлов. |
Каждая стадия подразделяется на подстадии в зависимости от наличия общих симптомов:
Подстадия А характеризуется отсутствием общих симптомов, подстадия В их наличием.
Также для 1-3 стадии могут быть характерны:
- Е – локализованное экстранодальное поражение.
- S – поражение селезенки.
Диагностика неходжкинских лимфом
Диагностика НХЛ включает в себя проведение ряда лабораторных и инструментальных методов исследования. Однако первичным является осмотр пациента со сбором жалоб, оценкой его общего состояния, уточнением наследственного анамнезаи наличия у него хронических или других опухолевых заболеваний. Проводится прощупывание всех групп периферических лимфатических узлов и оценка их размеров, эластичности, подвижности, наличия болезненности, а также пальпаторное исследование печени и селезенки. Оценивается состояние небных миндалин и носоглотки.
Назначается ряд лабораторных методов исследования:
- общий анализ крови с подсчетом лейкоцитарной формулы и определением количества тромбоцитов;
- биохимический анализ крови с оценкой функции печени (билирубин, общий белок, альбумин) и почек (мочевина, креатинин), определением уровня электролитов (K, Na, Ca), уровня лактатдегидрогеназы, мочевой кислоты;
- коагулограмма;
- измерение диуреза и общий анализ мочи;
- определение маркеров вирусных инфекций: вирус Эпштейна — Барра, ВИЧ, гепатиты;
- определение сывороточных иммуноглобулинов.
Выполняются инструментальные методы диагностики:
- УЗИ лимфатических узлов, органов брюшной полости и малого таза.
- Рентгенография органов грудной клетки. Позволяет установить увеличение тимуса, лимфатических узлов средостения, выявить очаги в легких.
- КТ для оценки состояния органов грудной, брюшной полости и органов малого таза, шеи.
- МРТ при симптомах поражения ЦНС и спинного мозга.
- Остеостинциграфия и рентгенография костей при наличии костных болей.
- Эндоскопическое исследование желудка с биопсией и определением инфицирования Helicobacter рylori.
Во всех случаях для верификации диагноза обязательным является проведение биопсии опухолевых тканей для гистологического исследования и определения иммунофенотипа опухоли.
Для определения вовлечения в опухолевый процесс костного мозга проводится биопсия костного мозга и миелограмма.
Лечение неходжкинских лимфом
Определение тактики лечения основывается на уточнении специфического типа лимфомы, стадии опухоли и ее локализации.
Основным методом лечения НХЛ является химиотерапия, применяемая в виде комбинации различных цитостатических препаратов. Лечение проводится короткими курсами с интервалом 2 — 3 недели. Для определения чувствительности опухоли к определенному курсу химиотерапии проводится не менее двух циклов лечения. При отсутствии лечебного эффекта обоснован переход на другой режим лечения. При лимфомах, не отвечающих на стандартную тактику лечения, возможно проведение высокодозной химиотерапии с последующей трансплантацией костного мозга.
В комбинации с химиотерапией возможно проведение лучевой терапии.
Оперативное лечение применятся редко и показано только при одиночных опухолях желудочно-кишечного тракта.
Возможно применение препаратов направленного действия — антител против антигенов опухолевых клеток — таргерная терапия. Доказана их высокая эффективность в клинических испытаниях и практическом применении.
Читайте также:


