Можно ли лечить гепатит в амбулаторной

Гепатит В считается одной из глобальных проблем здравоохранения. Общее число зараженных вирусом гепатита составляет около 350 млн. человек, 780 000 ежегодно умирают от тяжелых заболеваний печени. Предотвратить развитие опасных осложнений можно, только подавляя активность вируса в организме и препятствуя его размножению.
Острый гепатит в 80-85% случаев проходит самостоятельно, оставшаяся часть пациентов вынуждена всю жизнь бороться с хроническим гепатитом. На лечение, в результате которого всего 10-15% больных выздоравливают, уходит не только время, но и деньги. Стоимость полного курса некоторых препаратов можно сравнить с квартальной зарплатой среднестатистической семьи. Как лечат гепатит В и есть ли возможность получить бесплатное лечение, можно узнать из статьи.
Основные причины и симптомы гепатита В

Заражение гепатитом В происходит для человека незаметно. Инфекция может проникнуть в организм только с биологическим материалом зараженного человека.
Заразиться ВГВ можно следующими способами:

Специальный препарат, основанный, на натуральных веществах
Цена на препарат
Отзывы о лечении

Первые результаты чувствуются уже через неделю приема
Подробнее о препарате

Всего 1 раз в день, по 3 капли
Инструкция по применению
- Половой путь. Вирус присутствует не только в крови зараженного, но и в сперме и влагалищном секрете. Поэтому незащищенный половой акт может стать причиной заражения.
- Через глубокий поцелуй. Инфекция проникает в здоровый организм через слюну. Заразиться можно только в том случае, если в ротовой полости зараженного есть какие-либо повреждения.
- Через кровь. Считается основной причиной заражения. Инфекция может находиться в шприце, который использовал наркоман; в непроверенной донорской крови; в необработанных медицинских инструментах; в грязных косметических предметах.
- Во время родов. Новорожденный ребенок в период родовой деятельности контактирует с биологической средой матери, поэтому легко может заразиться. Новорожденным детям вне зависимости от того заражена мать или нет в первые часы жизни вводят вакцину против гепатита В. В период беременности женщины должны обязательно сдавать анализы на наличие в крови вируса.
В зависимости от течения принято различать следующее формы гепатита:
- Молниеносная форма характеризуется быстрым и агрессивным патологическим процессом.
- Острая форма сопровождается ярко выраженными симптомами. После ее завершения существуют несколько вариантов развития событий: выздоровление и переход в носительство или в хронический процесс.
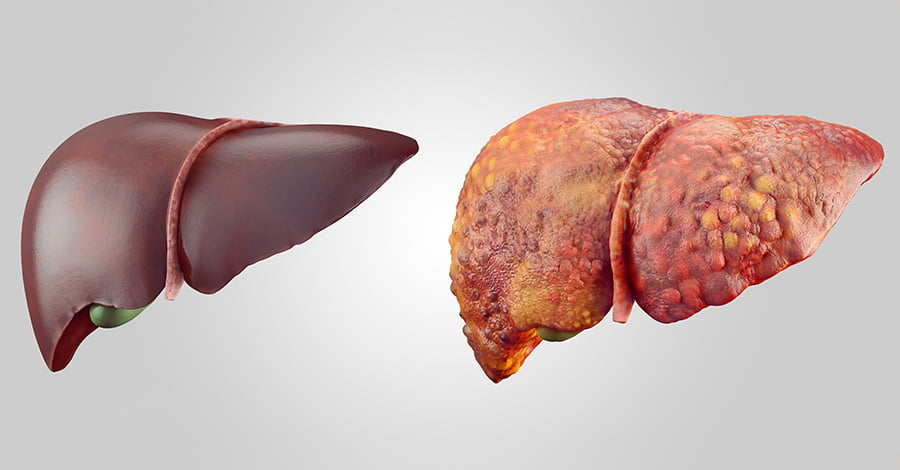
- Хроническая форма сопровождается слабо выраженными симптомами, но именно она представляет наибольшую опасность для печени.
Гепатит В считается тихим вирусом. Многие пациенты могут даже не подозревать о наличии в крови ВГВ, потому что их ничего не беспокоит. Бессимптомный период может продолжаться и при острой форме гепатита и при хронической.
Развивающийся в крови вирус может известить о себе следующими симптомами:
- Общая слабость, быстрая утомляемость, головокружение;
- Тошнота, потеря аппетита;
- Повышение температуры тела, боли в правом подреберье;
- Обесцвечивание кала, окрас мочи в темный цвет;
- Пожелтение кожи, глазных белков.
В хроническом периоде больного может начать беспокоить печеночная недостаточность, вызванная интоксикацией организма.
Более детально о симптомах гепатита B можно узнать из отдельных материалов:
Лечится ли вообще гепатит B?

У тех, кто уже заразился вирусом, возникает естественный вопрос, можно ли вылечить ГВ полностью? Острый гепатит считается излечимым, выздоровление наступает без определенного лечения в 80-90%. Лечится или нет хронический гепатит – вопрос каждого отдельного случая. Число выздоровлений ниже (10-15%), чем при остром гепатите, но надежда есть всегда.
Под полным излечением следует понимать остановку воспалительных процессов в печени. Можно ли вылечить носителя — проблема не до конца изученная. Вирус, хоть и не наносит вреда самому человеку, но представляет опасность для окружающих. Обычно носителям инфекции специальное лечение не требуется.
Специального документа, который бы содержал перечень сфер деятельности, где нельзя работать с гепатитом в, нет. Инфицированному человеку могут отказать в работе повара, медицинского работника и военного. При наличии вируса гепатита молодой человек освобождается от призыва в армию.
Чем лечить: способы, средства, препараты

Вирусный гепатит считается контролируемым заболеванием. С подобным диагнозом реально прожить долгую жизнь, если не запускать болезнь, а направить все силы на ее лечение. Терапия ГВ начинается с прохождения полного обследования, по результатам которого определяется вирусная нагрузка, активность вируса и его склонность к мутациям. На основании полученных данных подбирается схема лечения, индивидуальная для каждого.
Целью лечения гепатита в хронической форме является профилактика развития фиброза и злокачественных процессов. Существует несколько стандартов лечения: один предусматривает использование пегелированных и пролонгированных интерферонов-альфа, другой – нуклеозидных и нуклеотидных аналогов.
Интерфероновая терапия раньше считалась основным способом лечения пациентов с гепатитом. Продолжительность лечения препаратами интерферона составляет около года. Одно из достоинств этого лечения – подобная противовирусная терапия не вызывает устойчивости у вируса, а УВО может сохраняться долгое время. Инъекции препарата вводятся подкожно, что является существенным недостатком, ведь нельзя точно сказать, сколько будет лечиться пациент.
Аналоги нуклеозидов выпускаются в форме таблеток, что существенно облегчает долгосрочное лечение. Подобные лекарства обладают сильным противовирусным действием, но некоторые из них вызывают устойчивость у мутирующего вируса. К наиболее известным относятся энтекавир (бараклюд) и тенофовир. Они обладают высокой противовирусной активностью, быстро подавляют репликацию вируса. Преимуществом лечения бараклюдом
является минимальное число побочных эффектов.
Ламивудин, телбивудин и адефовир – более мощные препараты для лечения ХГВ. Назначаются при неэффективности предыдущего лечения. Продолжительность лечения препаратами прямого противовирусного действия может составлять от нескольких лет до пожизненного.
Чем и как лечить гепатит В, должен решать гепатолог. Выбор препарата зависит от вирусной активности, эффективности лечения и от риска развития устойчивости к терапии. После остановки воспалительного процесса, нужно регулярно наблюдаться и проводить обследование.
Сколько стоит стационарное лечение?

Гепатит поддается лечению, но оно доступно не всем. Стоимость полного курса лечения зарубежными препаратами может доходить до миллиона рублей. Цена отечественных намного ниже, но они имеют более выраженные побочные эффекты.
Решение о госпитализации принимает врач, оценивая состояние пациента. По полису ОМС необходимые лекарства для проведения стационарного лечения должны выдаваться бесплатно. В большинстве случаев помещение больного в стационар не требуется.
Как получить бесплатное лечение?

Пока вирус гепатита В не излечим, поэтому для того, чтобы жить полноценно некоторым пациентам требуется дорогое лечение. Существует несколько вариантов получения бесплатного лечения:
О своем здоровье должны заботиться только мы, поэтому на приеме у врача всегда узнавайте о возможности прохождения бесплатного обследования и получения бесплатных лекарств.
Лечение гепатита C – одна из наиболее сложных задач, стоящих перед современной медициной. С момента открытия вируса и до теперешнего времени схема терапии заболевания претерпела серьезные изменения. Изначально для борьбы с вирусом использовался интерферон. В 2013 году появилось первое по-настоящему эффективное противовирусное средство софосбувир, гарантирующее высокие показатели и позволившее отказаться от лечения гепатита C в больнице. В течение последующих нескольких лет производители представили еще несколько препаратов, которые успешно используются для комплексной терапии HCV в больницах и при амбулаторном лечении.
Как лечат гепатит C: в больнице или амбулаторно, и к кому обратиться за помощью?
Для прохождения диагностики, получения консультации и прохождения терапии необходимо обратиться к узкопрофильному специалисту – гепатологу. К задачам, выполняемым врачом, относится диагностика и лечение печени и желчевыводящих путей. Основными направлениями работы гепатолога является борьба с тяжелыми патологиями, а также профилактика печеночных заболеваний.
К данной категории относится несколько категорий заболеваний, среди которых присутствуют инфекционные и токсические гепатиты, а также лучевая и аутоиммунная патология. Самым обширным классом являются заболевания инфекционного происхождения. Широкое распространение получил гепатит А, В, С, при этом наиболее опасным, по мнению специалистов, остается ВГС. Как правило, диагностика инфекции носит случайный характер, так как HCV не имеет выраженной симптоматики. Пациент может узнать о наличии инфекции во время прохождения плановых медицинских осмотров, а также при проведении диагностики других заболеваний.
Когда и как лечат гепатит в больнице?
В настоящее время лечение HCV проводится амбулаторно. Однако в некоторых случаях обойтись без госпитализации не удастся из-за риска возникновения осложнений.
Лечение гепатита C может понадобиться при наличии у пациента коинфекции. Наиболее опасными комбинациями остается сочетание HCV с циррозом и ВИЧ-инфекцией. Кроме этого, сложности могут возникнуть при почечной и печеночной недостаточности. Во всех указанных случаях пациентам требуется дополнительное наблюдение с постоянным мониторингом состояния, обеспечить которое можно только в условиях стационара.
Во время амбулаторного лечения пациенту не нужно менять привычный образ жизни – достаточно придерживаться диеты и исключить серьезные физические нагрузки. Кроме этого, специалисты рекомендуют отказаться от длительного пребывания на солнце, визитов в солярии, в также употребления спиртных напитков. Посещать гепатолога следует в установленные врачом сроки.
Чем лечат гепатит C в больницах и при амбулаторной терапии?
Для лечения HCV как в стационаре, так и амбулаторно используется комплекс противовирусных средств прямого действия: софосбувира, велпатасвира, даклатасвира и ледипасвира. На фармацевтическом рынке присутствует несколько категорий продукции, к которым относятся оригинальные препараты и сертифицированные дженерики.
Производством оригинальных лекарственных средств данной группы занимаются несколько биофармацевтических компаний: Gilead Sciences и Bristol-Myers Squibb. Свою продукцию производители выпускают под торговыми марками Sovaldi, Daklinza, Epclusa и Harvoni. ПППД, предназначенные для лечения гепатита C, представляют собой мощные ингибиторы РНК-полимеразы и белка NS5A, которые необходимы вирусу для процесса репликации. Под действием препаратов процессы размножения клеток и распространение инфекции в организме полностью прекращаются. Новые блокираторы обладают широким спектром преимуществ. К ним относятся высокие показатели УВО, минимальное количество побочных эффектов и безопасность. Главным недостатком оригинальных ПППД является высокая стоимость, которая достигает $100 000 за курс лечения.
Наряду с дорогостоящими препаратами американского производства для терапии гепатита C используются дженерики. Лекарственные средства этой группы представляют собой высокоэффективные аналоги, выпускаемые индийскими производителями согласно лицензии. Препараты имеют идентичный оригиналу состав, гарантирующий эффективность противовирусной терапии. Изготовление дженериков этой группы разрешено нескольким фармацевтическим компаниям из Индии. К ним относятся Hetero Drugs, Natco Pharma, Natco/Aprazer и др. Спектр препаратов для борьбы с HCV достаточно обширен. В линейке компаний представлены ПППД Velpaclear, Ledikast, Sofocure и Daclacure.
Профилактика гепатита C
Помимо диагностики и лечения заболевания в сферу деятельности гепатолога входит предоставление консультаций по вопросам профилактики HCV. Актуальной эта информация является для пациентов, перенесших гепатит, а также тех, кто подвержен риску заражения. В период реабилитации для снижения нагрузки на печень и исключения возможности повторного заражения рекомендуется избежать посещения сомнительных косметологических салонов и медицинских клиник. Кроме этого, необходимо придерживаться схем здорового питания, полностью отказавшись от употребления спиртных напитков. Не менее важный фактор – отказ от приема лекарственных средств без консультации с врачом.
Гепатитом называется заболевание, поражающее ткань печени. Сопровождается клиническими проявлениями, изменениями показателей биохимического анализа крови. В зависимости от провоцирующих факторов, различают инфекционный, токсический, аутоиммунный, лучевой тип. При отсутствии лечения возникает жизнеугрожающее состояние – печеночная недостаточность. Поэтому перед врачами встает вопрос, как лечить и предупредить гепатит В.
О чем я узнаю? Содержание статьи.
Что такое гепатит Б?
Гепатит В относится к группе инфекционных патологий, потому что возбудитель принадлежит к семейству гепаднавирусов. Отличительная черта вируса – стабильное сохранение целостности внешней оболочки и функций вне зависимости от физического, химического воздействия. Инактивация вирулентности (способности заражать) возникает после обработки в автоклаве.
Как передается гепатит В?
Рассматривают два механизма передачи:
| Парентеральный
(через кровь) |
|||||||||||||||
| 1. Через иглу нестерильного шприца. Подвержены этому способу заражения люди с наркотической зависимостью.
2. Переливание необработанной крови, что было актуально во времена первых гемотрансфузий. В современной медицине введены меры проверки, фильтрации донорской крови, поэтому риск заразиться снизился до 0,001%. 3. Во время операций, иных инвазивных вмешательствах, где многоразовые инструменты контактируют с кровью. Инфицирование происходит в том случае, если медицинский персонал не соблюдает правила стерилизации. 4. Некоторые виды косметологических процедур – маникюр, пирсинг, нанесение татуировки. | 1. При сексуальном контакте с носителем вируса. По статистике гепатит выявляется у 60% людей, которые постоянно меняют половых партнеров.
2. При совместном использовании с больным бытовых предметов – одноразовые бритвы, зубная щетка, маникюрные инструменты. 3. Во время поцелуя при условии наличия микротрещин на языке или деснах больного. 4. При тяжелой форме вирусные клетки передаются младенцу во время родов. Группу риска по парентеральным гепатитам составляют медицинские работники из-за постоянных контактов с инфицированными. Как лечить гепатит В?При подозрении на заражение требуется незамедлительно обратиться к врачу. На основании лабораторных данных он подтвердит инфицирование, определит, как эффективнее лечить. На начальных этапах болезни пациентов лечат детоксикационными процедурами. Для этого рекомендуется пить много воды, отказаться от интенсивных физических нагрузок, поскольку они способны вызвать серьезные осложнения, ухудшить соматическое состояние организма. Запущенные формы гепатита лечат медикаментозно. Схема лечения направлена на борьбу с вирусом, замедление его размножения, восстановление клеток печени, корректировку иммунной системы. Состоит из следующих фармакологических групп:
По завершении терапии у пациентов вирус сохраняется в неактивном состоянии (вылечить полностью гепатит b невозможно), что требует проходить обязательные регулярные медицинские комиссии. При снижении иммунитета – обратный переход в активную фазу. Подбор препаратов, дозировки происходит индивидуально. Все назначения устанавливает лечащий врач после комплексного медицинского обследования, подтверждения окончательного диагноза. Лечить инфекционную форму гепатита следует специализированными препаратами. Самолечение в большинстве случаев повышает риск развития осложнений, ставящих жизнь под угрозу. Средства народной медицины применимы в качестве натуральных иммуномодуляторов, но только после разрешения лечащего врача. Правильное питание и поддержание питьевого режима – вот, как советуют врачи лечить хронический гепатит. Вода способна выводить продукты метаболизма, снизить нагрузку на печень, предотвратить развитие интоксикации. Существует несколько правил, которых стоит придерживаться: Диету составляет специалист на основании индивидуальных особенностей, стадии болезни. Профилактика гепатита ВПрофилактика бывает специфической и неспецифической. Они объединены общими задачами – уменьшить количество носителей, предупредить новые случаи инфицирования.
|