Могут ли при цитомегаловирусе увеличиваться лимфоузлы
Консультация
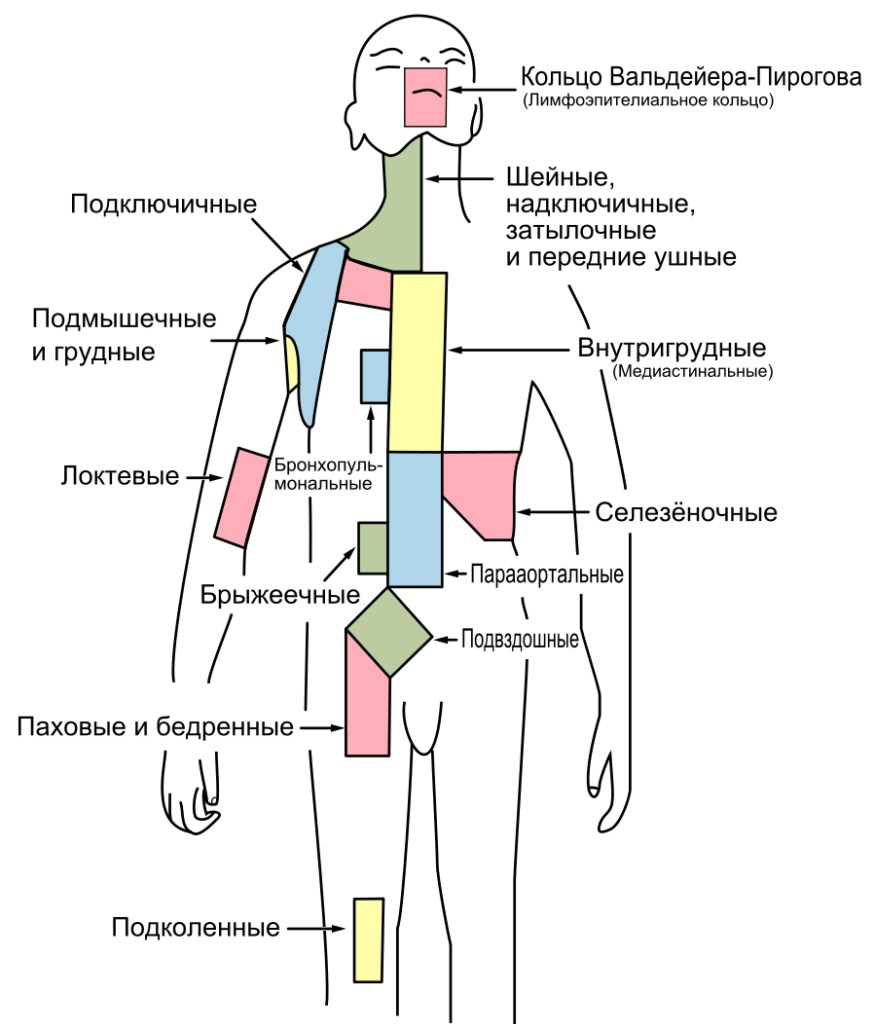
Здравствуйте доктор, у ребёнка 4 лет увеличены лимфоузлы на шее (по УЗИ лимфоаденопатия реактивного хар- ра, л/у 2-3 см) ребёнка не беспокоят, безболезнены, сдали кровь на вирус Эпштейна, цитомегаловирус. У племянницы после долгой температуры (37-38) целый месяц обнаружили цитомеглов. Вопрос: мог ли мой ребенок подхватить в контакте с племяшкой тоже этот вирус и из за нега увеличились л/узлы? и как лечить наши результаты ещё не готовы
Гарантированный ответ в течение часа
Ответы врачей
![]()
Здравствуйте! Лимфатические узлы одни из первых "реагируют" на инфекцию в организме. Вы правы, при инфекционном мононуклеозе могут увеличиваться лимфатические узлы, но также, при инфекционном мононуклеозе есть высокая лихорадка, ангина, увеличение печени и селезенки. Инфекционный мононуклеоз передается воздушно- капельным путем, это заболевание еще называют "болезнь поцелуев", т. к. это очень близкая болезнь (передается через одну посуду, игрушки). Поэтому, Ваш ребенок может заразиться от племянницы. Сдайте также общий анализ крови с атипичными мононуклеарами (это клеточки, указывающие на наличие инфекционного мононуклеоза в организме). Если ребенка ничего не беспокоит, он такой как всегда, в таких случаях можно начинать пить лимфомиозот курсом до 1 месяца, под наблюдением педиатра, иногда используют физиолечение. Если инфекционный мононуклеоз подтвердиться, то нужно подобрать лечение совместно с педиатром, т. к. лечение требует наблюдения.
-
2016-03-08 18:07:08
Здравствуйте доктор, а мононуклеоз это тоже самое что и цитомегаловирус? Мы сдали кровь на cmv, вэб ИФА IG M и G, это не то о чем вы говорите? Ещё сдали кровь с пальца общий анализ, у племяшки нашли в крови цитомег, они пьют гроприносин курсами, а мы пока не получили анализы, ещё сдали соскоб со слизистой ротовой полости на ЭВБ( ПЦР), в детстве был у нас Эпштейн барр, лечили Вифероном , через год был отрицал. сейчас у нас и у племяшки одинаковые лимфоузлы только у нас с двух сторон , а у них с одной . А наши могут подтвердить или нет этот мононуклеоз или ещё что- то сдать? и что значит требует наблюдения. я очень переживают. ещё у нас иммуноглобулин 378, общий белок крови 80.94, альфа2- глобулины 11.6
![]()
Здравствуйте! При активном состоянии ребенка, отличном самочувствии повода для переживаний нет! Да, инфекционный мононуклеоз могут вызывать 2 вируса: цитомегаловирус (мононуклеозный синдром или мононуклеозоподобный) и вирус Эбштейн Барр. Оба представители семейства герпесвирусов, т. е. однажды попав в организм его уже не покидают, живут в латентном состоянии "содружественно" с организмом. Если иммунная система компенсированная, то инфекционный мононуклеоз может больше не проявиться, если нет - может периодически давать обострение. Анализы Вы сдали правильно, Ig M, G покажут нет ли реактивации. А в буккальном соскобе он может периодически появляться, т. к. Вы его переносили ранее. По одному буккальному соскобу обычно диагноз не выставляется, оценивают также кровь, рекомендуют сдать кровь методом ПЦР к этим возбудителям, общее состояние ребенка. Пока больше никаких анализов сдавать не стоит. Как и лечение любого заболевания, даже ОРВИ, всегда требует наблюдение врача, т. к. врач может оценить состояние ребенка и эффект от лечения как специалист, ничего более. Сейчас Вашу племянницу как и Вас, в свое время, лечат правильно.
-
2016-03-09 08:25:01
Здравствуйте доктор, получили анализы крови: цитомегаловирус ( cmv) антитела класса Ig G- полож. КП=9,0. Цитомегалов. антитела класса lg M- отр. Антитела класса lgG к капсидному антигены вируса Эпштейн- Бара - полож КП=14,5. Антитела класса IgG к нуклеарному антигена вируса Эпштейн Барр- отр. Антитела классаIg G ранние белки к вирусу Эпштейн Барр- отр. Антитела классаIg M к капсидному антигены вируса Эпштейн Барр- полож, КП=2,7, ещё лимфоциты 60( норма 55), средний объём эритроцитов 85,9( норма 85) Что это значит? Заранее спасибо доктор.
![]()
Здравствуйте! По результатам обследования Вашего ребенка можно сказать, что Ваш ребенок перенес инфекционный мононуклеоз и сейчас период ранней реконвалесценции. Если сейчас ребенка ничего не беспокоит, то ничего принимать по лечению не стоит. Необходимо в динамике контролировать Ig к вирусу Эбштейн- Барр и общий анализ крови.
-
2016-03-10 10:44:49
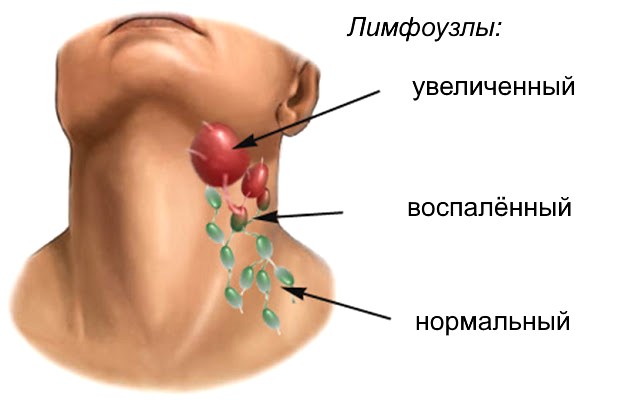
Здравствуйте доктор, а что именно должно насторожить в поведении ребёнка? И ещё вопрос Эпштейна у нас нет? а то мне сказали что сейчас идёт острый период не мононуклеоз а Эпштейн, значит никаких противовирусных пить не надо? Меня беспокоят лимфоузлы, они как длинные фасолины, если бы не увидела их то и не сдавали бы кровь и все прочее. значит искать причину лимфоузлов надо ещё где то, или все таки это вирус, а молонуклеоз перенесла сейчас что ли когда то,? и что такое,, период ранней реконвалесценции? Что означает по УЗИ лимфоаденопатия реактивного характера? спасибо
![]()
Здравствуйте, Кристина! Инфекционный мононуклеоз - это заболевание, вызываемое либо вирусом Эбштейн- Барр либо цитомегаловирусом. Поэтому, если выявлен вирус Эбштейн- Барр, то в Вашем случае, по Вашим анализам, Вы перенесли инфекционный мононуклеоз (положит. Ig M к капсидному антигену) и уже выработывается иммунитет к нему (Ig G положительные к тому же антигену) - это и есть период ранней реконвалесценции, т. е. период, когда ребенок начинает выздоравливать. Если бы не было положительного Ig G, тогда это был бы острый инфекционный мононуклеоз, а когда появляются Ig G, то заболеванию минимум 3 недели и даже больше.
Что должно насторожить в ребенке: подъем температуры тела, боль в горле, животе, храпящее дыхание, вялость и т. д. Если этого всего нет, то противовирусные препараты пить не нужно. Увеличение лимфатических узлов является одним из проявлений инфекционного мононуклеоза и увеличенные лимфатические узлы могут сохраняться длительно, даже до нескольких месяцев. По заключению УЗИ - изменение в лимфатических узлах (в данном случае, увеличение их в размере) вызванное инфекционным мононуклеозом, а не например, какой- то бактерией или повреждением самого лимфатического узла.
В нашей практике мы таким деткам назначаем только лимфомиозот курсом, посоветуйтесь со своим доктором нет ли противопоказаний со стороны ребенка для назначения лимфомиозота. Будьте здоровы!
-
2016-03-10 20:06:13
Здравствуйте доктор, горло у нас всегда рыхлое, на живот часто жалуется и много ест, ни глистов ни чего нет. Т, к мы часто не в садике, то в течении дня то играет то хочет полежать, то говорит мне скучно. перед тем как заболели в декабре в садике она все просила воспитателей давайте уже спать, потом заболели и 2 м- ца не ходили, поэтому не пойму или ей скучно или может она такая сама по себе, темп. меряю по утрам перед садом. спасибо. у меня ещё беременная сестра 12 нед. как ей с нами быть? сдать ли что то? Спасибо что отвечает.
Страшный нестрашный цитомегаловирус
Цитомегаловирусная инфекция - коротко
Цитомегаловирус (ЦМВ) очень распространен, заразиться им может любой человек. Большая часть людей переносит ЦМВ инфекцию бессимптомно, даже на зная о ней. Цитомегловирс опасен для беременных и для больных с ослабленной иммунной системой.
После эпизода заражения ЦМВ вирус остается в организме пожизненно. Цитомегаловирус распространяется с биологическими жидкостями: с кровью, слюной, мочой, спермой и грудным молоком.
Если ЦМВ инфекцией заражается беременная, до того не болевшая ЦМВ, то вирус может вызвать проблемы у нерожденного ребенка.
ЦМВ невозможно полностью устранить из организма, однако с помощью современных противовирусных антибиотиков возможно облегчить протекание инфекции.
Симптомы цитомегаловирусной инфекции
Большая часть людей с нормальной иммунной системой переносят ЦМВ инфекцию легко, либо вообще без симптомов. В некоторых случаях после первого контакта с ЦМВ у взрослых развивается заболевание, напоминающее мононуклеоз со следующими симптомами:
- слабость и упадок сил
- ночные поты
- подъем температуры
- увеличение лимфоузлов
- боль в горле
- потеря аппетита
- боли в суставах и мышцах
Диагноз часто трудно поставить, руководствуясь одними симптомами, т.к. они быстро исчезают (к счастью) и довольно неспецифичны (т.е. встречаются и при других заболеваниех, не только при ЦМВ инфекции).
У взрослых больных с ослабленной иммунной системой ЦМВ может особенно тяжело поражать некоторые органы:
- глаза (нарушение зрения и слепота)
- легкие
- желудочно-кишечный тракт (диаррея и внутренние кровотечения)
- печень (гепатит)
- мозг (энцефалит, нарушение поведения, судороги и кома)
Если ЦМВ впервые заболевает беременная, инфекция может поразить и нерожденного ребенка, т.к. ЦМВ проходит через плаценту. К счастью симптомы ЦМВ инфекции проявляются только у 1% зараженных детей при рождении, но если уж симптомы есть, обычно болезнь протекает тяжело и могут привести к инвалидизации.
Часто ЦМВ инфекция не проявляется не при рождении, а спустя несколько месяцев после, чаще всего — глухотой. В небольшом проценте случаев возникает слепота.
В целом, у большинства младенцев с врожденной ЦМВ инфекцией никаких симптомов не возникает.
Симптомы ЦМВ инфекции, проявляющиеся сразу после рождения:
- желтуха
- сыпь на коже
- низкий вес
- увеличение селезенки
- увеличение печени, дисфункция печени
- пневмония
- судороги
Осложнения врожденной ЦМВ инфекции:
- глухота
- проблемы со зрением (потеря центрального зрения, рубцы на сетчатке, увеит)
- нарушения психики
- синдром дефицита внимания
- аутизм
- нарушения координации
- малая окружность головы
- судорожный синдром
Когда обращаться к врачу
Лицам с иммунодефицитом (рак, СПИД, принимающим иммуносупрессанты и кортикостероиды) и беременным при появлении симптомов, напоминающих мононуклеоз (см. список симптомов выше) нужно обратиться к врачу.
Во время ведения беременности акушеры гинекологи проверяют иммунный статус беременной — есть ли у нее иммунитет против цитомегаловируса или нет (есть ли в крови anti-CMV IgG).
Цитомегаловирусная инфекция - подробнее
Заражение может происходить следующими путями:
при касании глаз или слизистой оболочки носа или рта рукой, если на кожу пальцев попали частички зараженной биологической жидкости (отсюда важность тщательного мытья рук!).
- при половом контакте
- мать может передать ребенку инфекцию через грудное молоко.
- через переливание крови или пересадку органов
- заражение плода при заболевании матери
Распространенность цитомегаловируса
ЦМВ широко распространен. К возрасту 40 лет 50-80% населения уже заражены ЦМВ.
Осложнения цитомегаловирусной инфекции
Иногда ЦМВ инфекция вызывает серьезные осложнения даже у человека с нормальной иммунной системой:
- ЦМВ мононуклеоз. Картина заболевания напоминает классический мононуклеоз, который вызываер вирус Эпштейна-Барра (ВЭБ).
- Кишечные осложнения: диаррея, боль в животе, воспаление кишечника, кровь в стуле
- Печеночные осложнения. Гепатит, повышение ферментов печени (АЛТ и АСТ), повышение температуры.
- Неврологические осложнения. Встречаются они относительно редко, но спектр их очень разнообразен. Главное неврологические осложенение — воспаление мозга (энцефалит).
- Легочные осложнения. Пневмонит.
Диагностика ЦМВ
Симптомы ЦМВ инфекции не очень специфичны, поэтому требуется лабораторное подтверждение.
Самый распространенный анализ — антитела к ЦМВ.
Наличие антител класса М (IgM, anti-CMV IgM) говорит об острой инфекции.
Если IgM антител нет, а есть только IgG антитела, то это говорит о перенесенной в прошлом ЦМВ инфекции и о наличии иммунитета к ней.
Во время обострения цитомегаловирус также можно обнаружить в биологических жидкостях с помощью полимеразной цепной реакции (ПЦР) — очень точного и чувствительного анализа.
Про тестирование беременных на ЦМВ я уже написал выше.
Лечение цитомегаловирусной инфекции
Совсем устранить ЦМВ из организма невозможно, да — в случае людей с нормальной иммунной системой — и не нужно.
Новорожденным с ЦМВ и больным с ослабленным иммунитетом вводят специальные противовирусные антибиотики
- ганцикловир
- фоскарнет
- ацикловир
- цидофовир (cidofovir)
Профилактика ЦМВ
Профилактика ЦМВ инфекции особенно важна для беременных, не имеющих противоЦМВ иммунитета и для больных с ослабленной иммунной системой.
- тщательное мыть рук с мылом. Мыть руки надо миниму 15-20 секунд, особенно если у вас был контакт с биологическими жидкостями.
- избегайте контакта со слюной. Например, когда целуете ребенка, не целуйте его в губы, а в щеку.
- не используйте общую посуду, посуда у вас должна быть отдельная!
- помните также и о половом пути передачи вируса!
- больным с тяжелым иммунодефицитом может быть показан профилактический прием противовирусных препаратов.
ЦИТОМЕГАЛОВИРУС
№ 17 225 Инфекционист 07.02.2015
Здравствуйте! Ребёнку 3 года, в начале декабря начал постоянно болеть, орв, пневмония, увеличены лимфоузлы. Сдали анализы, ЦМВ G иМ положительный. Назначили лечение, изопринозин. Пропили 10 дней, и опять заболел (температура, горло красное)Врачи поставили диагноз: ангина. Возможно ли опять заболеть ЦМВ. Скажите ребёнок так и будет постоянно болеть, сколько может властвовать этот вирус и как бороться с ним? С садик не ходим. Спасибо.
ОТВЕТИЛ: 08.02.2015 ![]()
Айзикович Борис Леонидович Москва 6.4 зав. отделения педиатрии
здравствуйте Наталья! ЦМВ можно заразиться однажды так как полностью он не вылечивается и только введя его в стадию ремиссии мы добиваемся того что нормализуется иммунитет
ОТВЕТИЛ: 08.02.2015 ![]()
Александров Павел Андреевич Санкт-Петербург 2.6 Заместитель главного врача, врач-инфекционист, гепатолог, паразитолог, УЗИ
Здравствуйте! Ребёнок пожизненно инфицирован ЦМВ, чтобы узнать он ли причина частых заболеваний нужно сдать анализы в период здоровья. Изопринозин на ЦМВ не влияет. С ув., Александров П.А.
УТОЧНЯЮЩИЙ ВОПРОС 08.02.2015 Наталья, Краснодар
А зачем тогда назначен изопринозин? Врачи сказал этим препаратом снимают острую форму, и что делают в нашем случае?
УТОЧНЯЮЩИЙ ВОПРОС 08.02.2015 Наталья, Краснодар
Как его ввести в спячку? И сколько по времени лечится острая форма? Мы уже 2 месяца постоянно болеем(врачи лечат сопутствующие заболевания антибиотиком.
| Дата | Вопрос | Статус |
|---|---|---|
| 26.02.2016 |