Менингит какие противовирусные принимать

Больные менингитом подлежат немедленной госпитализации. Не пытайтесь лечить менингит народными средствами и вообще не откладывайте вызов скорой помощи, поскольку шутки с инфекцией могут запросто закончиться инвалидностью или летальным исходом.
Бактериальный и грибковый менингит требует внутривенного вливания больших доз антибиотиков. От вирусного менингита лекарств не существует. Он проходит самостоятельно в течение недели. Однако все виды менингита вызывают истощение и боль, и облегчение симптомов ускоряет выздоровление.
Препаратами выбора при лечении менингита являются антибиотики. Заметим при этом, что примерно в 20% случаев выявить причину заболевания так и не удается, поэтому в больницах используют антибиотики широкого спектра действия для того, чтобы воздействовать на всех вероятных возбудителей. Курс антибиотикотерапии длится не менее 10 суток. Этот срок увеличивается при наличии гнойных очагов в области черепа.
В настоящее время менингит у взрослых и детей лечится с помощью пенициллина, цефтриаксона и цефотаксима. Если они не дают ожидаемого эффекта, то больным назначают ванкомицин и карбапенемы. Они обладают серьезными побочными эффектами и используются только в тех случаях, когда существует реальный риск развития смертельно опасных осложнений.
Если наблюдается тяжелое течение менингита, больному прописывают эндолюмбальное введение антибиотиков, при котором препараты поступают прямо в спинномозговой канал.
Дозировка пенициллина
Назначают пенициллин из расчета 200 000-300 000 ЕД/кг, а грудным детям 300 000- 400 000 ЕД/кг в сутки, что составляет в среднем для взрослых больных 24 000 000 ЕД/сут. Пенициллин вводят с 4-часовыми интервалами (6 раз в сутки) у взрослых и с 2-часовыми - у грудных детей. Более высокие дозы пенициллина необходимы только при позднем начале лечения или при очевидных симптомах менингоэнцефалита. В подобных случаях наряду с в/м введением показано и в/в введение натриевой соли бензилпенициллина - от 4 000 000 до 12 000 000 ЕД/сут.
Вместо бензилпенициллина при гнойном менингите могут быть использованы и полусинтетические пенициллины - ампициллина натриевая соль, оксациллин, метициллин. Ампициллин вводят по 2 г через 4 ч в/м или в/в (до 12 г/сут), детям - по 200-400 мг/кг в/в каждые 6 ч. Иногда к пенициллину добавляют в/в введение сульфамонометотоксина в 1 -и день по 2 г 2 раза, а в последующие дни по 2 г 1 раз в сутки.
При непереносимости пенициллина используют гентамицин (до 5 мг/кг в сутки), левомицетин (до 4 г/сут), ванкомицин (до 2 г/сут). Широким спектром действия обладает цефалоридин (цепорин).
Оптимальный спектр антибиотиков таков:
- менингококк, пневмококк - бензилпенициллин, или , ампициллин, или левомицетин, или цефалоридин (6 г/сут);
- палочка Афанасьева - Пфейфера - ампициллин и левомицетин.
Комбинированное лечение менингококкового менингита несколькими антибиотиками не имеет преимуществ перед массивными дозами пенициллина или ампициллина.
Список лекарственных препаратов применяемых при менингите
Антибактериальные средства
- Амикацин (Амикозит)
- Бензилпенициллин
- Левомицетина сукцинат
- Меропенем (Меронем)
- Метронидазол (Трихоброл, Флагил, Трихозол, Трихопол, Клион)
- Нетилмицин (Нетромицин, Гуардоцин)
- Офлоксацин (Офлоцид, Таривид, Офлоксин)
- Пефлоксацин (Перфлокс, Абактал, Юниклеф, Пефлацин)
- Цефепим (Максипим)
- Цефотаксим (Таксам, Клафоран)
- Цефтриаксон (Офрамакс, Роцефин, Мегион, Цефаксон)
- Ципрофлоксацин (Медоциприн, Арфлокс, Квипро, Акваципро, Микрофлокс, Цепрова, Квинтор, Афеноксин, Проксацин, Циплокс, Ифиципро, Ципринол, Проципро, Реципро, Липрохин)
Антивирусные препараты
- Ацикловир (Виролекс, Зовиракс)
Жаропонижающие и обезболивающие средства
- Ацетилсалициловая кислота (Ронал, Новасан, Ацетилин, Аспилайт, Аспиватрин, Анопирин, Джасприн, Буфферан, Тромбо АСС, Ацесал, Аспинат, Аспекард, Аспирин, Салорин, Новандол, Упсарин Упса)
- Метамизол натрий (Максиган, Спазмалгон, Темпалгин, Спазвин, Носпаз, Вералган, Анальгин, Баралгин)
- Парацетамол (Мексален, Колдрекс, Алгон, Ацетаминофен, Дафалган, Аскофен, Аминадол, Гриппостад, Алгомин, Вольпал, Анти Флу, Памол, Дайнафед, Калпол, Тайленол, Лекадол, Лорейн, Адол, Панадол)
Седативные средства
- Диазепам (Валиум, Дикам, Реланиум, Седуксен, Апаурин)
Кортикостероидные гормоны
- Дексаметазон (Дексазон, Кортидекс, Новометазон, Даксин, Фортекортин)
- Метилпреднизолон (Урбазон, Медрол, Адвантан, Солу Медрол, Преднол, Метипред)
Противогрибковые средства
- Флуконазол (Фунголон, Медофлюкан, Дифлазон, Дифлюкан, Цискан, Микомакс, Флукозан, Форкан, Микосист, Флузол, Флюкостат).
Прогноз
Прогноз. При своевременном начале лечения, длящегося много месяцев, как правило, наступает полное выздоровление. В случае запоздалой диагностики, особенно если наблюдаются затемнение сознания, очаговые поражения мозга и гидроцефалия, исход неблагоприятный, а среди оставшихся в живых большинство имеют резидуальную симптоматику.


Несмотря на прогресс современной медицины, менингит у детей до сих пор считается одним из наиболее опасных заболеваний. Для сравнения: за последние 80 лет смертность от большинства детских болезней сократилась более чем в 25 раз, тогда как при менингите этот показатель уменьшился всего вдвое. Это заставляет ученых прилагать все усилия для постоянного испытания новых препаратов и производства надежных лекарств для лечения этой болезни, способных вернуть ребенку здоровье. Возбудитель недуга постоянно циркулирует среди различных возрастных групп населения, но наибольшую эпидемическую опасность для окружающих представляют бактерионосители. Считается, что на одного больного приходится до 1200 бактерионосителей. Причем чаще всего носителями являются взрослые, даже не подозревая об этом, а болеют преимущественно дети.
Менингит относится к нейроинфекциям, которые преимущественно вызывают поражение мягкой мозговой оболочки головного и спинного мозга и протекают с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. Доля этой болезни в структуре всех органических поражений нервной системы составляет примерно 30% в зависимости от эпидемической обстановки. У детей эта болезнь диагностируется во много раз чаще, чем у взрослых. Показатель заболеваемости среди детей до 14-летнего возраста составляет 10 случаев на 100 тысяч населения. При этом примерно в 80% случаев заболевают самые маленькие дети – до 5 лет. i
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами и простейшими. Очень часто к развитию этого заболевания приводят такие бактерии, как менингококк, пневмококк, гемофильная палочка, стафилококк, энтеробактерии, микобактерии туберкулеза. Вирусные формы болезни вызываются вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эпштейна-Барр, герпеса, энтеровирусами, аденовирусами и другими возбудителями. Реже всего к развитию опасного недуга приводят грибы, спирохеты, токсоплазма и гельминты.
Обычно заражение происходит при контакте носителя со здоровым человеком, поэтому в детских садах и школах могут возникать вспышки менингококковой инфекции, поскольку там дети активно контактируют друг с другом. Болезнь имеет инкубационный период, когда симптомы отсутствуют, но ребенок уже является источником заражения для окружающих. ii
По патогенезу различают менингиты:
- первичные (развиваются как самостоятельное заболевание);
- вторичные (возникают на фоне других заболеваний).
Как распознать менингит у грудничков: признаки и симптомы

Независимо от вида возбудителя воспаления в мозговых оболочках существует целый ряд симптомов этого заболевания у детей, который является универсальным для всех разновидностей болезни. К таким симптомам относятся:
- сильная головная боль (которая возникает из-за резкого повышения внутричерепного давления);
- тошнота и рвота, частые срыгивания, отказ от груди новорожденных;
- сниженная двигательная активность;
- резкое повышение температуры тела;
- светобоязнь;
- вялость и сонливость;
- бледная кожа;
- потеря сознания и судороги;
- ригидность затылочных мышц (ребенок почти все время находится с запрокинутой назад головой и из-за сильного напряжения в затылочных мышцах не способен наклонить голову вперед – так, чтобы коснуться подбородком груди);
- яркий симптом у новорожденных и грудничков – набухание и пульсация родничка в сочетании с постоянным монотонным плачем.
Болезнь может развиваться стремительно, а может иметь затяжной характер – это зависит от возраста, веса и состояния ребенка. Любое подозрение на поражение мозговых оболочек у ребенка требует немедленной госпитализации и проведения срочной диагностики, самолечение недопустимо! В случае промедления и игнорирования симптомов течение этого заболевания практически всегда оборачивается катастрофическими последствиями для здоровья и жизни малыша.
Симптомы и последствия менингита у младенцев
Среди наиболее распространенных осложнений этой болезни:
- сильные и регулярные головные боли;
- ярко выраженные отставания в физическом и эмоциональном развитии;
- нарушения психического развития;
- частые судороги.
К самым опасным осложнениям относятся эпилепсия, потеря зрения и слуха, почечная недостаточность и отек головного мозга, что может привести к летальному исходу. Дети, переболевшие этим заболеванием, подлежат длительному наблюдению у педиатра, врача-инфекциониста и врача-невролога с регулярным проведением инструментальных исследований. iv
Причины и последствия менингита у новорожденных детей
Наиболее подвержены заболеванию следующие категории детей:
- недоношенные дети;
- рожденные вследствие аномально протекающей беременности или беременности с осложнениями, при наличии родовых травм, открытых или закрытых травматических повреждений головного и спинного мозга;
- заболевшие в грудничковом возрасте гнойными воспалительными заболеваниями (например, эндокардит, тонзиллит, остеомиелит и некоторые другие);
- дети, страдающие от различных нарушений функционирования нервной системы.
Пути передачи возбудителя инфекции:
- контактно-бытовой;
- фекально-оральный (с пищей, водой);
- воздушно-капельный (от больных людей и носителей инфекции);
- трансмиссивный (при укусах кровососущих насекомых);
- гематогенный, лимфогенный (с током крови и/или лимфы из пораженных органов);
- сегментарно-васкулярный (по регионарным сосудам из первичного очага инфекции, расположенного вблизи, минуя общее кровяное русло);
- периневральный (по тканям, окружающим нервы);
- чрезплацентарный (от беременной женщины плоду).
По данным Всемирной организации здравоохранения, ежегодно в мире регистрируется около 1 млн. случаев менингитов, из которых примерно 200 тыс. случаев заканчиваются летально. Риск летальности также зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода. Исход болезни определяется в основном внимательностью родителей, врачей и своевременным началом адекватной терапии. Врачи утверждают, что опасно не столько само воспаление оболочек мозга (чем и является менингит), а те катастрофические осложнения и последствия, которые оно может спровоцировать в отсутствии должного лечения.
Предрасположенность к этому заболеванию детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Не все родители знают, что фоном для развития болезни могут служить гипотрофия – неправильное питание малыша, которое сопровождается недостаточным приростом массы тела ребенка по отношению к его росту и возрасту. Также к проблемам со здоровьем могут привести ошибки в уходе за новорожденным, систематическое переохлаждение, стресс и в некоторых случаях даже смена климатических условий.
Лучшим средством защитить ребенка от этого опасного заболевания станет профилактика. Сегодня прививка от этой болезни проводится как государственными, так и частными медицинскими учреждениями.
Противовирусные препараты от менингита

Для постановки точного диагноза необходимо провести анализ спинномозговой жидкости. Диагноз может быть подтвержден при наличии в ней определенных изменений. Дополнительно проводят бактериологическое исследование крови, мазок из зева и другие.
Лечение заболевания зависит от формы, возбудителя и стадии течения болезни. При вирусной форме не назначают антибактериальные препараты, так как на вирусы антибиотики не действуют, следовательно, применяют только противовирусные препараты.
При вирусном детском менингите проводят дегидратационную терапию мочегонными средствами для снижения внутричерепного давления. Также назначают противосудорожные препараты и противоаллергические средства, которые снижают чувствительность организма к токсинам и аллергенам. Используют жаропонижающие и обезболивающие препараты. Назначают противовирусные препараты и иммуноглобулин. В большинстве случаев новорожденные выздоравливают через одну-две недели.
В составе комплексной терапии при менингите можно применять противовирусный препарат ВИФЕРОН, который применяется для лечения самых маленьких детей, в том числе новорожденных с первых дней жизни и недоношенных детей с гестационным возрастом менее 34 недель.
Препарат ВИФЕРОН обладает широким спектром активности против вирусов. Альфа-2b интерферон, который входит в состав препарата, создан на основе современных технологий. Оригинальная формула обеспечивает двойной эффект – блокирует размножение вируса, а иммуномодулирующий эффект способствует восстановлению иммунитета. Препарат разработан в результате фундаментальных исследований в области иммунологии, доказавших, что в присутствии антиоксидантов усиливается противовирусное действие интерферона. При лечении нейроинфеции применяется препарат ВИФЕРОН в форме свечей.
Суппозитории обладают рядом отличительных свойств или преимуществ, а именно: скорость действия, эргономичная форма, обеспечивающая комфортное введение (небольшой размер и вес суппозитория менее 1 грамма). Прямая кишка имеет густую сеть кровеносных сосудов, через которую лекарственное вещество быстро всасывается в кровь.
Справочно-информационный материал
ГлавнаяБолезни головного мозгаМенингит Антибиотики при менингите: перечень препаратов, показания, профилактика
Менингит – это острое инфекционное заболевание, которое характеризуется возникновением воспалительного процесса в оболочках головного мозга. Патология имеет прогрессирующее течение и быстро приводит к возникновению осложнений. Поэтому при появлении симптомов заболевания требуется экстренное проведение лечения. Наиболее эффективным методом являются антибиотики при менингите, которые влияют на причину возникновения заболевания.
Как развивается менингит?
Менингит представляет собой инфекционное заболевание, этиологическим фактором в развитии которого является патогенные микроорганизмы. Частицы возбудителя проникают в кровеносное русло и через артерии доходят до головного мозга, где оседают на его оболочках.

Размножение патогена запускает активную реакцию местного иммунитета, что приводит к локальному отеку тканей и экссудации защитных элементов. Это способствует развитию воспалительного процесса, что внешне проявляется клинической картиной менингита.
Часто возникновение симптомов провоцируют вирусные инфекции. К ним относятся:
- Флавивирусы;
- Энтеровирусы;
- Цитомегаловирусы, вирус Эпштейн-Барра;
- В редких случаях – вирус иммунодефицита человека, вирусы энцефалита, простого герпеса, вирус варицелла-зостер.
Другим возбудителем заболевания является бактериальная инфекция, при этом в развитии патологии могут участвовать следующие микроорганизмы:
- Менингококки;
- Гемолитические стрептококки;
- Синегнойные палочки;
- Золотистый или эпидермальный стафилококк;
- Кишечная палочка;
- Нейссерии;
- Листерии.
Кроме того, из бактериальных возбудителей можно особо отметить патогенную микобактерию туберкулеза. Она проникает в ткани оболочек мозга из очагов в легких или других органах. Менингит такой этиологии отличается особенно тяжелым течением и достаточно плохо поддается лечению.
Бактериальная или вирусная инфекция проникает в организм на фоне угнетения активности иммунитета. Это состояние провоцируется факторами риска, среди которых можно выделить постоянные воспалительные процессы в организме, переохлаждение, неполноценное питание.

Особенно тяжело заболевание протекает у пожилых пациентов, а также в детском и подростковом возрасте.
Способы заражения
Распространение основных возбудителей заболевания происходит по аэрогенному механизму, воздушно-капельным путем. Переносчиком и распространителем патологии могут быть только больные люди или бактерионосители. У пациента с менингитом имеется кашель, при котором в воздух выделяются микрочастицы мокроты. Если рядом имеется незараженный человек, то в его дыхательные пути могут попасть эти элементы, содержащие менингокок или другие бактерии.

Несмотря на такой механизм передачи инфекции, риск заражения менингококком достаточно низкий. Микроорганизм воспринимается только с близкого расстояния в случае длительного или даже постоянного контакта. Особенно это касается пребывания в местах большого скопления народа. Поэтому пациенты, зараженные бактерией, должны обязательно изолироваться от других людей.
Чем лечить?
Основным методом лечения бактериального менингита является этиотропная терапия антибактериальными лекарственными средствами. Для купирования симптомов воспаления и подавления размножения микроорганизмов требуется массивное и длительное лечение антибиотиками. Если у пациента заболевание вирусной природы, то назначаются противовирусные препараты.
Помимо этиотропной терапии, направленной на устранение причины заболевания, больному назначается патогенетическое и симптоматическое лечение, направленное на улучшение общего состояния человека. С этой целью используются:
- Дезинтоксикационные растворы – препараты, снимающие симптомы интоксикации и способствующие снижению температуры;
- Стероидные противовоспалительные средства и диуретики – лекарства, необходимые для профилактики отека мозга;
- Противосудорожная терапия – препараты, купирующие тонико-клонические сокращения мышц.
По показаниям схема дополняется другими средствами, необходимыми для профилактики и лечения осложнения.
Антибиотики при менингите
Антибиотики составляют основу терапевтического воздействия при менингите. Они должны назначаться как можно раньше – сразу после установки предварительного диагноза. При этом до использования противомикробных средств необходимо взять кровь и спинномозговую жидкость на бактериологический анализ. Это исследование позволяет определить точного возбудителя заболевания и подобрать оптимальные препараты для его лечения.
Несмотря на высокую информативность бакпосева, сроки его выполнения достаточно продолжительные – результаты исследования будут готовы через несколько недель. Поэтому изначально антибактериальная терапия назначается эмпирическим путем – на основании предположения о возможной природе возбудителя. Подбор осуществляется на основании распространенности тех или иных микроорганизмов в регионе, а также особенностей клинической картины и состояния больного.
Наиболее эффективными лекарственными средствами для лечения менингита являются:
- Пенициллины – амоксициллин, амоксиклав, оксациллин, ампициллин;
![]()
- Карбапенемы – имипенем, меропенем;
- Ванкомицин и его аналоги;
- Аминогликозиды – амикацин, тобрамицин;
- Фторхинолоны – левофлоксацин, ципрофлоксацин, моксифлоксацин.
Антибиотики при лечении менингита должны соответствовать нескольким условиям: быть малотоксичными, хорошо переноситься пациентом, иметь широкий противомикробный спектр. Важно учитывать и способность проникновения тех или иных препаратов через гематоэнцефалический барьер в сосуды головного мозга. Без такой активности антибактериальный препарат не будет работать в полной мере, и его действие не сможет полностью купировать размножение бактериальных микроорганизмов.
Другим важным свойством антибиотиков является удобство применения. Предпочтение отдается тем лекарствам, которые имеют продленное действие. Кроме того, наиболее оптимальными считаются средства с парентеральным (внутривенным) методом введения, что обеспечивает им быстрое воздействие.
Подобрать препарат, удовлетворяющий всем перечисленным требованиям, достаточно сложно. Однако оптимальным средством по данным показателям являются цефалоспорины третьего и четвертого поколений (цефтриаксон, цефазолин, цефпиром). Препараты вводятся 1 раз в сутки, они оказывают быстрое бактерицидное действие, купируя воспалительный процесс в мозговых оболочках. Цефалоспорины наиболее активны против менингитов, вызываемых менингококком, синегнойной палочкой, стрептококками, золотистым стафилококком и некоторыми другими палочками.

В качестве дополнительного препарата, расширяющего спектр действия цефалоспоринов, рассматривается ампициллин – лекарство из группы пенициллинов. Это лекарство особо хорошо ингибирует размножение листерий, которые часто могут способствовать развитию менингита. Средство рекомендовано для применения как у взрослых, так и у детей.
Альтернативными препаратами, используемыми при тяжелых бактериальных менингитах, являются лекарственные средства из группы фторхинолонов. В данную группу входят офлоксацин, пефлоксацин и ципрофлоксацин. Они активно проникают через гематоэнцефалический барьер в сосуды головного мозга и адсорбируются на мозговых оболочках. На фоне действия антибиотиков снижается выраженность воспаления и улучшается состояние пациента.
Фторхинолоны активны против следующих групп микроорганизмов:
- Стрептококки;
- Стафилококки;
- Синегнойная палочка;
- Кишечная палочка;
- Клебсиеллы.
Таким образом, ципрофлоксацин и офлоксацин работают как против типичной, так и против атипичной флоры. Это позволяет добиться оптимального эффекта от антибактериальной терапии.
Помимо внутривенного использования, лекарственные средства могут вводиться эндолюмбально – непосредственно в спинномозговую жидкость. Такой метод применяется при особо тяжелых формах заболевания, а также при наличии у пациента иммунодепрессии или при повторном случае менингита. Для эндолюмбального введения рекомендованы препараты из группы аминогликозидов – тобрамицин, амикацин. На фоне лечения достигается быстрое клиническое выздоровление.
Эффективность антибиотиков при менингите оценивается спустя 3-4 дня после начала лечения. Если у больного не снижается выраженность интоксикации и сохраняется риск развития осложнений, то препараты, назначенные ранее, заменяются на альтернативные. После проведения бактериологического исследования ликвора точно определяется возбудитель заболевания. Это дает возможность подобрать оптимальные антибиотики, которые точно будут подавлять размножение бактериальных частиц.
Профилактические меры
Для предотвращения бактериального менингита используется специфическая и неспецифическая профилактика. К специфическим мероприятиям относится вакцинация против пневмококка и менингококка. Она проводится в раннем возрасте, если у ребенка имеется высокий риск развития инфекционного процесса.
В спектр специфического воздействия входит постэкспозиционная химиопрофилактика – применение антибактериальных препаратов после контакта с больным, страдающим менингитом. Она предполагает однократное введение цефтриаксона (250 мг) или ципрофлоксацина (500-750 мг). Профилактика рекомендована тем пациентам, которые долго пребывали в одном помещении с инфицированным – в интернатах, казармах, больницах.

К мероприятиям по неспецифическому предотвращению менингита относится:
- Своевременное лечение простудных и вирусных патологий;
- Профилактика переохлаждений;
- Нормальное полноценное питание с достаточным поступлением витаминов и необходимых минеральных веществ;
- Адекватная физическая нагрузка;
- Использование маски в случае контакта с больными.
Перечисленные мероприятия способствуют поддержанию нормальной активности иммунитета. Благодаря хорошей работе защитной системы организма снижается риск развития инфекционного процесса.
Таким образом, менингит – это острое заболевание, которое требует проведения массивной антибактериальной терапии.

Лечение менингита является достаточно сложной задачей, поэтому оно проводится исключительно под контролем специалистов в стационарных условиях.
Что такое вирусный менингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Вирусный менингит — группа острых и/или хронических инфекционных заболеваний, вызываемых вирусами, которые на фоне общего ослабления защитных свойств организма вызывают воспаление оболочек головного и спинного мозга и проявляются общими симптомами поражения мозга и специфическими менингеальными симптомами различной степени выраженности, однако, как правило, при своевременно начатом лечении не приводят к тяжелым необратимым последствиям.

Энтеровирусный менингит — острое инфекционное заболевание, вызываемое различными серотипами энтеровирусов (Коксаки А и В, ECHO, серотипы 68, 71), которые, вызывая в значительном большинстве инцидентов проявления общего заболевания (различных органов и систем), нередко поражают центральную нервную систему, проявляясь в виде серозного менингита (лихорадка, значительные головные боли, многократная рвота). При проведении лечения течение заболевания обычно доброкачественное.
Заболевание встречается как в виде единичных случаев, так и в виде массивных эпидемических вспышек. Достаточно характерна сезонность патологии (июнь–сентябрь), тропность к коллективам детей и организованным группам (чаще в городах). Источник инфекции — это больные различными формами энтеровирусной инфекции и неактивные носители вирусов, роль которых может достигать 50% (возможно, имеются латентные формы заболевания, ошибочно принимаемые за ношение). [1] Превалирующий механизм передачи — фекально-оральный (несоблюдение правил гигиены, недостаточная обработка пищи), меньшее значение имеет воздушно-капельный и контактный механизм распространения, описана трансплацентарная передача от матери плоду.
Герпетический менингит — острое инфекционное заболевание, индуцируемое в основном вирусами герпеса 1, 2 и 3 типов, которые на фоне скомпрометированного иммунного статуса (у ВИЧ-инфицированных в стадии СПИДа, онкологических больных, получающих тяжелые иммунодепрессанты, грудных детей) вызывают поражение мозговых оболочек и/или вещества головного мозга. При отсутствии адекватного лечения может приводить к тяжёлым последствиям, в том числе смерти.
Чаще всего развитию заболевания предшествует ОРВИ различной степени выраженности или герпетические высыпания на коже и слизистых оболочках, которые могут быть как проявлением первичного инфицирования (чаще у грудных детей), там и обострения вторичной инфекции (ВИЧ-инфицированные, иммунокомпрометированные лица).
Каналы передачи и распространения — гематогенный и невральный (ретроаксональный).
Лимфоцитарный хориоменингит (ЛХМ) — острое или хроническое инфекционное зооантропонозное заболевание, индуцируемое РНК-содержащим вирусом из семейства ареновирусов, который, поражая мягкие мозговые оболочки и сосудистую сеть желудочков мозга, вызывает специфическое, как правило, доброкачественное заболевание.
Резервуар патогена — грызуны, в основном синантропные мыши, выделяющие патоген во внешнюю среду с отходами жизнедеятельности. Инфицирование человека возникает при употреблении загрязненной пищи, воды, возможно заражение аэрозольным и контактным путями, трансплацентарно. [3]
Симптомы вирусного менингита
Хотя в основной массе случаев при вирусных менингитах отсутствует четкая клиническая дифференциация с определенным видом возбудителей, некоторые характерные особенности вполне можно проследить.
Инкубационный период в среднем длится около недели, хотя описаны случаи инкубации до 12 дней. Поражению ЦНС в типичных случаях предшествуют общие (различной выраженности и интенсивности) симптомы энтеровирусного поражения (кожные высыпания, дискомфорт в животе, послабление стула, афтозный стоматит, ринит, фарингит и др.) Вирус, вторгаясь в целостный организм через ЖКТ или носоглотку, обуславливает начальные проявления заболевания (лихорадку, симптомы поражения желудочно-кишечного тракта, дискомфорт во рту), далее проникает через кровь и гематогенно заносится в нервную систему, поражая чаще всего мозговые оболочки (до 85% всех энтеровирусных поражений нервной системы). Вначале литически повышается температура тела до 40 градусов по Цельсию, появляется беспокойство, нарушение сна, на высоте головной боли диффузного распирающего характера отмечается повторная рвота, не приносящая облегчения, светобоязнь. Истинно менингеальные симптомы отсутствуют или неярко-выраженны (в основном ригидность мышц затылка). Следует отметить гиперемию лица больного, инъекцию склер, бледный носогубный треугольник. Нередко указанные симптомы идут параллельно с высыпаниями, болями в мышцах, что позволяет врачу заподозрить этиологическую роль энтеровируса. Пик заболевания протекает на протяжении 4-5 дней, затем при благоприятном течении (наиболее частом на фоне лечения) происходит снижение температуры тела, регресс клинической симптоматики. Нетривиальной особенностью энтеровирусного менингита является возможность рецидива, которая реализуется в 10-40% случаев и сигнализирует литической гипертермией тела и возвратом общемозговых и менингеальных сигналов. Смертельные случаи наблюдаются редко и фиксируются в основном у детей раннего возраста, однако связаны чаще не с нарушениями в системе ЦНС, а с развитием энтеровирусного миокардита и острым нарушением функции печени. [5] После перенесенного заболевания наступает выздоровление, у части больных в дальнейшем некоторое время могут наблюдаться остаточные явления в виде астении и головных болей умеренной интенсивности. Иммунитет строго типоспецифичен и не защищает от повторных заболеваний, вызванных другими типами энтеровирусов.
Каналы передачи и распространения — гематогенный и невральный (ретроаксональный). Имеются некоторые различия в патогенезе и клинических проявлениях менингитов, вызванных различными типами герпесвирусной инфекции. Так, при менингите, вызванном вирусом простого герпеса 1, 2 типов, как правило, имеет место субфебрильная температура тела, медленное нарастание общемозговых и менингеальных симптомов с явной диссоциацией оболочечного синдромокомплекса — значительно выраженное напряжение мышц затылочной области при слабо выраженных именных синдромах. Выявляется светобоязнь, головная боль нарастает, не снимается приёмом анальгетиков, сопровождается многократной рвотой. Зачастую подключаются признаки энцефалита, больные становятся агрессивными, появляется спутанность сознания, галлюцинации, расстройства координации, очаговая симптоматика. При адекватном лечении в типичных случаях возможен медленный регресс клинической симптоматики с выздоровлением. При тяжёлых случаях, особенно в условиях выраженной иммуносупрессии, возможен летальный исход. [4]
При менингите, индуцированном вирусом опоясывающего герпеса (VVZ) течение заболевания более яркое — на фоне предшествующих герпетических высыпаний отмечается нагнетание температуры тела до 39 градусов Цельсия, резко обозначенные головные боли, рвота. Достаточно выражены оболочечные симптомы, очаговая симптоматика. Нарушение со стороны сознания, ориентации, галлюцинации выявляются редко. [6]
Распространение инфекции идёт гематогенным путём, после проникновения через гематоэнцефалический барьер происходит поражение мягких мозговых оболочек, лимфоцитарную инфильтрацию и гиперпродукцию цереброспинальной жидкости, некротические изменения клеток. При остром виде ЛХМ скрытый период может составлять от 6 до 14 дней. После непродолжительного неярко выраженного продромального периода резко повышается температура тела до 40 градусов Цельсия, резкая головная боль, рвота, нарушения сознания. Возможны брадикардия в поздний период, нистагм, нарушения координации. При осмотре выражена ригидность затылочных мышц, симптомы Кернига и Брудзинского. При офтальмоскопии отмечается застойные изменения глазного дна. Симптомы в типичных случаях продолжаются в течение 14 дней с последующим медленным обратным развитием заболевания. Иногда остаются остаточные явления в виде астении. [7]
Патогенез вирусного менингита
В патогенезе вирусного менингита играет роль комплекс факторов, таких как:
- характеристика возбудителя;
- реакция организма человека;
- фон, на котором происходит взаимодействие конкурирующих организмов.
Серьёзную роль играет вирулентность возбудителя (от лат. Virulentus — ядовитый) — степень способности данного вируса заражать данный организм), его нейротропность — способность вируса избирательно проникать в нервную ткань и вызывать её поражение, и другие особенности. В реакции человеческого организма значительную роль имеет возраст, характер питания, социально-бытовые условия, имеющиеся заболевания, проведенное ранее лечение, иммунологическая реактивность и др. Условия окружающей среды предполагают наличие физических факторов, например, влажности, повышения или понижения температуры, солнечной радиации, контактов с живыми существами и растениями, переносчиками возбудителей инфекционных заболеваний и др.
Инфекционный агент может вторгаться в оболочки мозга разными путями:
- через кровь;
- лимфогенно;
- периневрально (через щелевидную полость, расположенную вокруг нервного ствола);
- контактно (при наличии гнойного очага, расположенного неподалёку от мозговых оболочек – отита, гайморита, абсцесса мозга). [1]
Нормальные и активированные лимфоциты с разбросанными макрофагами при вирусном менингите
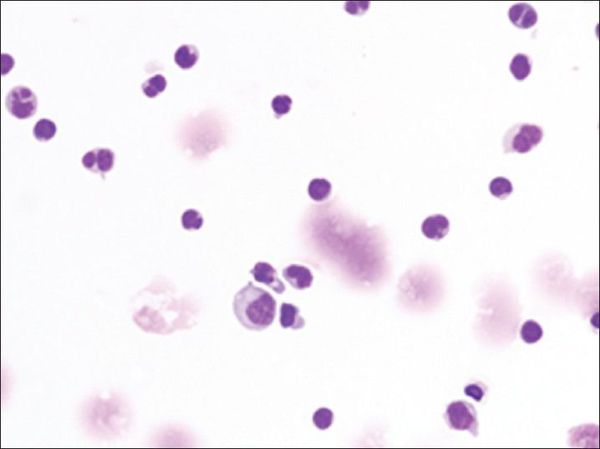
Классификация и стадии развития вирусного менингита
1. По этиологии:
- вызванный различными типами герпесвирусов;
- коревой;
- вызванный вирусом эпидемического паротита;
- вызванный энтеровирусами ECHO, Коксаки и др.;
- аденовирусный;
- лимфоцитарный хориоменингит и др.
2.По патогенезу:
- первичные — менингит развивается как основное заболевание, без предшествующего процесса;
- вторичные — как осложнение основного инфекционного заболевания.
3. По характеру течения:
4. По путям передачи:
5. По степени тяжести:
- легкая;
- средняя;
- тяжелая;
- крайне тяжелая (бывает редко).
Осложнения вирусного менингита
При поздно начатом лечении энтеровирусного менингита есть риск развития необратимых изменений структуры головного мозга, нарушения психического развития, слуха.
Последствия герпетического менингита зависят от выраженности процесса, тяжести течения и времени начала интенсивного лечения. При нетяжелых формах и имеющихся иммунных резервах организма возможно полное выздоровление, при тяжёлых запущенных процессах, особенно в условиях выраженного иммунодефицита часто выявляются стойкие резидуальные явления в виде нарушения психического здоровья, нарушения слуха и координации и др.
Отдельное внимание следует применить к медленной (хронической) форме лимфоцитарного хориоменингита, когда после острого начала и мнимого улучшения с течением времени появляются слабость, повышение утомляемости, головокружения. Заболевание носит прогрессирующий характер, сопровождается изнуряющими головными болями, угнетением психики, возможным развитием парезов и параличей и в течение 10 лет заканчивается смертью. [7]
Врожденный ЛХМ является медленно прогрессирующим процессом, сопровождающимся гидроцефалией, развивающейся в большинстве случаев в первые недели после рождения. В дальнейшем присоединяется хориоретинит, дети не реагируют на окружающую обстановку, лежат с вытянутыми перекрещенными ногами и приведенными к туловищу руками. Смерть наступает на 2-3 году жизни. [8] [10]
Диагностика вирусного менингита
Диагностика энтеровирусного менингита строится по основным принципам распознавания инфекционного заболевания с поражением ЦНС (эпидемиологические, клинические, лабораторные, в т. ч. вирусологические исследования).
- В клиническом анализе крови выявляется повышение СОЭ, лейкопения или нормоцитоз, лимфо- и моноцитоз.
- При анализе спинномозговой жидкости обращает на себя внимание цитоз лимфоцитарного характера (не с первого дня!), снижение количества белка.
- Наиболее информативным является проведение исследования СМЖ методом ПЦР для определения РНК энтеровирусов.
В распознавании герпетического менингита имеют значение данные о социальном и иммунологическом статусе пациента, наличии сведений о недавно перенесенном ОРВИ, высыпаниях герпесвирусного характера.
- В клиническом анализе крови характерны лейкопения, лимфо и моноцитоз, нейтропения.
- Некоторую информацию может дать исследование крови методами ИФА или ПЦР, однако первенство имеет исследование спиномозговой жидкости, полученной в ходе пункции. Отмечается рост давления до 300 мм вод. ст., невысокий лимфоцитарный или лимфоцитарно-нейтрофильный плеоцитоз, умеренное повышение количества белка, неизмененный уровень сахаров.
- При исследовании СМЖ методом ПЦР выявляются нуклеиновые кислоты возбудителя (HSV1,2, VVZ).
При диагностике лимфоцитарного хориоменингита при исследовании СМЖ методом ПЦР выявляются нуклеиновые кислоты возбудителя (HSV1,2, VVZ).
- При анализе цереброспинальной жидкости отмечается лимфоцитарный плеоцитоз, умеренное повышение белка, снижение уровня сахара.
- Этиологическая диагностика осуществляется путем обнаружения IgM и IgG-антител в CSF и сыворотке крови.
- Вирус может быть обнаружен путем выделения ПЦР или вируса в CSF во время острой стадии болезни.
Лечение вирусного менингита
Лечение энтеровирусного менингита включает обязательную немедленную госпитализацию в инфекционное отделение. Показан постельный режим, дезинтоксикационная, инфузионная терапия, применение средств противовоспалительного ряда, улучшения микроциркуляции, понижения внутричерепного давления и др. Благотворное действие оказывает спинномозговой прокол, приводя к снижению внутримозгового давления (одно из ключевых звеньев патогенеза) и коррекции состояния. На постгоспитальном этапе переболевший нуждается в наблюдении невролога, приёме витаминов и ноотропных препаратов.
Лечение герпесвирусного менингита проводится в стационаре инфекционного или неврологического профиля. Показан постельный режим (при тяжелых формах ОРИТ), в качестве этиотропной терапии назначается внутривенное или внутрилюмбальное введение парентеральных форм Ацикловира или его производных, при тяжелом течении возможно применение Видарабина, препаратов интерферона и его индукторов. Важное значение имеет проведение комплекса патогенетической терапии, включающей профилактику и лечение отёка мозга, поддержание гомеостаза организма, купирование болевого синдрома и др.
Лечение лимфоцитарного хориоменингита (ЛХМ) осуществляется в условиях стационара, показано проведение люмбальной пункции, инфузионная терапия, введение гипоксических и ноотропных средств, иммуномодуляторов. Высокоэффективных средств прямого противовирусного действия не существует.
Прогноз. Профилактика
Профилактика энтеровирусного менингита:
- тщательное соблюдение правил личной гигиены;
- мыть овощи и фрукты;
- ограничение купания в открытых неприспособленных водоёмах. [3]
Профилактика развития герпетического менингита ввиду инфицированности подавляющего большинства населения планеты вирусами герпеса 1, 2, 3 типов достаточно сложна.
- поддержание должного уровня иммунитета (здоровый образ жизни);
- недопущение заражения ВИЧ (в т. ч. использование контрацепции и отказ от парентеральных наркотиков);
- вакцинация;
- раннее начало противогерпетической терапии при опоясывающем лишае и обострении простого герпеса;
- избегание контактов новорожденных с больными активными формами герпетической инфекции (обострение).
Менингиты при ОРВИ и гриппе не имеют четких диагностических отличий от менингитов герпесвирусной этиологии, имеется связь с переносимым или недавно перенесенным респираторным заболеванием. [4] [6]
Профилактика лимфоцитарного хориоменингита заключается в проведении дератизационных мероприятий, тщательном соблюдении правил приготовления пищи. [3]
Читайте также:



